Тромбофлебит при венепункции. Обработка места венопункции
Добавил пользователь Morpheus Обновлено: 22.01.2026
Гнойный тромбофлебит - это микробное воспаление венозной стенки, ассоциированное с тромбозом, бактериемией и другими опасными осложнениями. Локальные симптомы представлены покраснением, отеком, болью, выделением гноя; системные нарушения проявляются лихорадкой, ухудшением общего состояния. В диагностической программе важное место отводится посеву крови и других биологических жидкостей, инструментальной визуализации (КТ, МРТ сосудов и мягких тканей, дуплексному сканированию вен). Показано комплексное лечение, сочетающее консервативные медикаментозные и инвазивные методики.
МКБ-10
Общие сведения
Гнойный (септический) тромбофлебит характерен для 1,1% стационарных пациентов с центральными венозными катетерами. При ожогах риск его развития еще выше - от 4 до 8%. Встречаются и более редкие состояния - распространенность синдрома Лемьера составляет всего 0,8 случаев на 1 млн. населения в год. В периоде новорожденности гнойное воспаление, связанное с интравенозной катетеризацией, составляет треть всех внутрибольничных инфекций. Риск такого осложнения увеличивается и у людей старше 50 лет. Исключением являются септические флебиты тазовых и яремных вен, более характерные для женщин репродуктивного возраста и молодых людей.
Причины
Непосредственным этиологическим агентом гнойного тромбофлебита является микробная флора (сапрофитная или патогенная), инициирующая инфекционно-воспалительные изменения в венозной стенке. Наиболее частыми возбудителями признаны золотистый стафилококк, энтеробактерии, кандиды. Реже патология ассоциирована с бактероидами, стрептококками, фузобактериями. В сосудистую стенку микробы проникают при ее локальном повреждении, что происходит в следующих ситуациях:
- Сосудистая катетеризация и венепункция. Длительное присутствие периферического или центрального венозного катетера - ведущая причина патологии. Риск инфицирования существенно повышают частые венепункции, проводимые в нестерильных условиях, в том числе для введения инъекционных наркотиков. Повреждение эндотелия усугубляется механическим и химическим раздражением.
- Патология брюшной полости и малого таза. Гнойное поражение висцеральных сосудов наблюдается при абдоминальных инфекциях (аппендиците, дивертикулите, абсцессе печени). Тромбофлебит может являться следствием септического аборта, эндометрита, возникть после родов и хирургических вмешательств. Эти состояния сопровождаются тканевой миграцией бактерий, воспалением сосудистой стенки, токсин-индуцированным тромбозом.
- Инфекции головы и шеи. Возникновение флебита внутренней яремной вены опосредовано паратонзиллярными или парафарингеальными абсцессами, осложняющими течение ангины, фарингита, одонтогенных заболеваний. Синусы твердой мозговой оболочки вовлекаются при гнойном воспалении придаточных пазух носа, периорбитальной области, среднего уха.
- Ожоги и травмы. Вероятность инфекционного воспаления высока при ожогах, что обусловлено массивной бактериальной инвазией, гипералиментацией, назначением антибиотиков широкого спектра действия. Ушибы и переломы часто ведут к образованию межмышечных гематом, которые в дальнейшем склонны нагнаиваться, вызывая повреждение стенки прилегающего сосуда с дальнейшей микробной инвазией.
Частота возникновения гнойного тромбофлебита периферического русла повышается на фоне стероидной терапии и употребления внутривенных наркотиков. Риск патологии увеличивается у пожилых людей, что связано со снижением иммунологической функции - возрастным или опосредованным сопутствующими заболеваниями. Формированию тромбов способствуют состояния с синдромом гиперкоагуляции (тромбофилии, злокачественные опухоли, аутоиммунная патология).
Патогенез
Патогенез гнойного тромбофлебита изучен недостаточно. При катетер-ассоциированном процессе заражение может происходить при миграции микробов с поверхности кожи между стенкой катетера и периваскулярной тканью, загрязнении жидкости для внутривенного вливания или центральной части устройства, гематогенном распространении из другого очага инфекции. Относительный вклад каждого механизма неизвестен, хотя наиболее важным путем проникновения считают движение патогенов вниз по наружной поверхности канюли.
Несмотря на различия в первичном источнике инфекции и локализации воспаления, происходящие изменения могут быть объяснены общими патофизиологическими механизмами, объединенными в триаду Вирхова (эндотелиальное повреждение, стаз, гиперкоагуляция). Локальный инфекционный процесс вызывает миграцию микробного агента в венозную систему по межтканевым промежуткам, сквозь клетчаточные пространства. После проникновения патогена в кровоток происходит прямое повреждение эндотелиоцитов токсинами и провоспалительными медиаторами, высвобождающимися в результате активации лейкоцитов.
Некоторым бактериям (фузобактериям, золотистому стафилококку) свойственно вырабатывать термолабильный экзотоксин лейкоцидин, который ускоряет образование кровяного сгустка. Его тромбогенные эффекты опосредованы косвенными воспалительными механизмами, включая образование активных форм кислорода, высвобождение вторичных медиаторов из погибших гранулоцитов, что провоцирует интенсивную эндотелиальную дисфункцию. Золотистый стафилококк продуцирует коагулазу, которая специфически взаимодействует с фибриногеном, вызывая состояние гиперкоагуляции.
Матрица фибрина и тромбоцитов служит идеальной почвой для дальнейшего размножения микробных тел с тенденцией к отдаленному метастазированию, образованию септических очагов. В зависимости от степени локального воспаления отек может привести к венозной компрессии, способствуя застою крови. При беременности патологические изменения дополняются физиологической гиперкоагуляцией, сжатием сосудов увеличенной маткой, расслаблением их стенки под влиянием гормональных сдвигов.
Классификация
Общепринятая клиническая классификация заболевания отсутствует. Гнойный тромбофлебит систематизируют по принципу локализации патологического процесса, в соответствии с чем различают следующие формы:
- Поверхностный. Характеризуется вовлечением периферической венозной сети. Поражение поверхностных сегментов наиболее распространено в клинической флебологии.
- Глубокий (в т. ч. тазовый). Сопровождается воспалительно-тромботическими изменениями в магистральных венах (верхней и нижней полых, внутренней яремной, илеофеморальном сегменте), висцеральных притоках (маточных, яичниковых).
- Кавернозных синусов. Септический тромбоз венозных дуральных синусов является серьезным и потенциально опасным вариантом флебопатологии.
- Пилефлебит. Представляет собой гнойно-воспалительный процесс в портальной системе. Исходя из распространения, он бывает стволовым, радикулярным, терминальным.
По этиологии все тромбофлебиты можно условно разделить на катетер-ассоциированные и не связанные с внутрисосудистым доступом. Септический тромбофлебит внутренней югулярной вены, в свою очередь, входит в структуру синдрома Лемьера.
Симптомы гнойного тромбофлебита
Периферическую форму патологии следует подозревать у пациентов с бактериемией, сохраняющейся спустя 72 часа от начала антимикробной терапии, особенно при установке катетера. Средняя продолжительность предшествующей венозной канюляции составляет около 5 суток, латентный интервал от удаления внутрисосудистой системы до развития симптомов варьируется от 2 до 10 дней.
У большинства пациентов возникает лихорадка, но чаще без озноба. Сначала в области входных ворот инфекции отмечают гиперемию, отечность, болезненность, ощущение плотного тяжа по ходу вены при пальпации. Позже ткани размягчаются, у некоторых больных наблюдается самопроизвольный отток гноя, увеличиваются регионарные лимфоузлы. Но локальные признаки воспаления присутствуют лишь в трети случаев, что создает явные диагностические трудности.
Поражение глубоких сосудов часто протекает клинически скрыто. Иногда в месте введения центрального катетера присутствуют покраснение, нагноение, явления целлюлита. Если кровоток по глубокому руслу затруднен, то могут возникнуть боли в конечностях и отек. Гнойное воспаление магистральных сосудов сопровождается системными симптомами (лихорадкой, слабостью, гипотонией). Неспецифические признаки тазового и портального флеботромбоза включают лихорадку, абдоминальные боли, рвоту. Пилефлебит может сопровождаться гепатомегалией и желтухой. У лиц с патологией яичниковых сосудов обнаруживают болезненность при смещении шейки матки, гнойные выделения из цервикального канала.
Югулярным флеботромбозом с явлениями бактериемии (синдромом Лемьера) поражаются ранее здоровые молодые люди. Интервал между предшествующей орофарингеальной инфекцией и началом септического воспаления обычно составляет менее недели. Поднимается температура с ознобом (свыше 39°C), ухудшается общее состояние, возникают симптомы дыхательной недостаточности. Во многих случаях отмечается локальная боль в шее или горле. Над яремной веной, углом челюсти, вдоль грудино-ключично-сосцевидной мышцы видна односторонняя припухлость или уплотнение с зоной размягчения.
Осложнения
Наиболее частым осложнением гнойного тромбофлебита становится бактериемия с септикопиемией, которую обнаруживают у 84% пациентов. Более половины случаев сопровождаются признаками легочной эмболии с вторичной инфаркт-пневмонией, гипоксемией и гемодинамической нестабильностью. При синдроме Лемьера распространенность септической ТЭЛА достигает 97%. Метастатические очаги включают инфекционный эндокардит, остеомиелит, артриты. Поверхностное воспаление может распространяться на глубокое русло, у детей осложняется субпериостальными абсцессами расположенных рядом длинных трубчатых костей.
Диагностика
Раннее распознавание гнойного тромбофлебита имеет жизненно важное значение для предотвращения осложнений и летального исхода, но клиническая диагностика в силу скрытого течения некоторых форм может запаздывать. В таких условиях, кроме консультации хирурга-флеболога, исключительную роль играют дополнительные исследования:
- Бактериологический анализ материала. У всех лихорадящих пациентов с подозрением на септический тромбофлебит должна исследоваться кровь на стерильность. В случаях катетер-ассоциированного процесса сравнивают культуры из периферических и центральных участков. Проводят посев гноя, слизи из глотки и канала шейки матки, спинномозговой жидкости.
- Ультрасонография сосудов и паравазальных тканей. УЗДС вен выявляет эхопозитивные тромботические массы. Хорошо визуализирует яремную вену, перипортальные коллатерали, чем становится полезной при пилефлебите, синдроме Лемьера. Но при диагностике тазовых и дуральных процессов сонография малоинформативна.
- КТ с контрастированием. Является предпочтительным методом визуализации септического тромбоза. КТ-флебография определяет дефект наполнения в просвете сосуда, состояние венозной стенки. Исследование окружающих тканей дает возможность выявить первичный очаг. Особенно информативна КТ при поражении тазовых, воротной, внутренней яремной вен.
- Магнитно-резонансная томография. Может использоваться для выявления большинства септических тромбофлебитов при недоступности КТ. Интраабдоминальное поражение визуализирует по наличию внутривенных включений, снижению интенсивности сигнала кровотока, утолщению стенки сосуда. МРТ вен головного мозга является наиболее чувствительным и информативным методом оценки состояния дуральных синусов.
Случаи периферического флебита следует отличать от целлюлита, тромбоза глубоких вен. Поражение тазовых и воротной вен дифференцируют с любыми формами интраабдоминальной и акушерской инфекции. Синдром Лемьера требует исключения абсцессов мягких тканей, воспаление дуральных синусов - менингита, инсультов.
Лечение гнойного тромбофлебита
Лечебная тактика определяется характером первичного очага, микробиологическим спектром, локализацией септического процесса, особенностями конкретного пациента. Периферический венозный катетер при первых признаках флебита удаляют, а центральный, наоборот, оставляют в сосуде для предупреждения эмболизации. Дальнейшее лечение осуществляется по двум направлениям:
- Консервативная терапия. Определяющим аспектом лечения становится применение антибиотиков - сначала эмпирически, затем с учетом чувствительности возбудителя. При грибковой инфекции используют фунгицидные средства, поражение центральных вен требует антикоагулянтной терапии, системного тромболизиса.
- Инвазивные вмешательства. При неэффективности консервативной терапии необходима резекция поверхностных вен с притоками или тромбэктомия из глубоких сегментов. Абсцессы мягких тканей и глоточных пространств вскрывают, активно дренируют. Югулярный флеботромбоз можно лечить катетер-управляемым тромболизисом.
Многие аспекты лечения все еще остаются дискутабельными. Но общая стратегия остается неизменной - ликвидация инфекционного очага, системная антибиотикотерапия, рассмотрение целесообразности хирургического вмешательства и приема антикоагулянтов.
Прогноз и профилактика
Учитывая вероятность жизнеугрожающих осложнений, отсутствие своевременной терапии гнойного тромбофлебита ассоциируется с высокой смертностью, что делает прогноз крайне неблагоприятным. При септическом воспалении дуральных синусов даже адекватная коррекция не уберегает от стойкой утраты трудоспособности. Поэтому большое значение отводится профилактическим мероприятиям: соблюдению техники постановки и правил ухода за внутривенными катетерами, активному лечению первичной гнойно-воспалительной патологии.
1. Гнойный тромбофлебит как источник ангиогенного сепсиса/ Кукеев Т.К.// Вестник Алматинского государственного института усовершенствования врачей. - 2008 - № 3 (8).
2. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения/ Богачев В.Ю., Болдин Б.В., Дженина О.В.// Амбулаторная хирургия. - 2016. - N 3-4.
3. Septic Thrombophlebitis Complicating a Peripherally Inserted Central Catheter/ M. Esmadia, H. Ahsanb, D.S. Ahmada// J Med Cases. - 2012 - 3(3).
4. Septic thrombophlebitis of the internal jugular vein, a case of Lemierre's syndrome/ A. Alperstein, R.M. Fertig, M. Feldman et al.// Intractable Rare Dis Res. 2017 - May; 6(2).
Постинъекционный флебит
Постинъекционный флебит - это воспаление венозной стенки, возникающее как осложнение инъекционного введения препаратов. Патология характеризуется болезненной локальной реакцией с гиперемией, отечностью, утолщением пораженного сосуда, создает опасность инфицирования, эмболии легочной артерии и других осложнений. Заболевание выявляют на основании клинического обследования, подтвержденного методами лабораторно-инструментальной диагностики (анализом крови на D-димер, УЗДС вен и флебографией). Лечебная программа включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные техники).
Флебит является распространенным локальным осложнением инфузионной терапии, осуществляемой с использованием внутривенных катетеров. По различным оценкам, частота патологии у пациентов стационаров колеблется от 2,3 до 67%. Существенное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. По причине инфузий развивается 70-80% тромботических состояний в венах верхней конечности. Патология встречается у 5,8% потребителей инъекционных наркотиков, составляя 25% всех сосудистых осложнений. Распространенность тромбофлебитов увеличивается с возрастом - половина случаев приходится на людей старше 60 лет. Женщины страдают вдвое чаще мужчин.
Возникновение постинъекционного флебита обусловлено внутривенными манипуляциями, инициирующими эндотелиальное повреждение. Воспалительный процесс с поражением поверхностных или глубоких вен запускается под влиянием нескольких причин:
- Механические. Движение постороннего предмета (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Особенно часто это происходит при использовании широких инъекционных игл, некачественной их фиксации (проксимальной, дистальной), введении рядом с венозными клапанами или суставами. Риск флебита увеличивают повторная катетеризация, частые инъекции (25-30 раз в неделю), длительное нахождение канюли (2 суток и более).
- Химические. На частоту развития патологии существенное влияние оказывают pH (менее 5,0) и осмолярность (более 450 мОсмоль/л) вводимых веществ. Повышенный риск наблюдается при вливании антибиотиков (бета-лактамов, ванкомицина, амфотерицина B), гипертонических растворов (глюкозы, кальция хлорида), химиопрепаратов. Повреждающее действие оказывают бензодиазепины, барбитураты, вазопрессорные амины и другие медикаменты.
- Инфекционные. Хотя воспаление обычно носит асептический характер, нарушение правил и техники инъекционного введения лекарств способствует проникновению инфекционных агентов, поддерживающих и усугубляющих его течение. Отмечено, что катетеры из поливинилхлорида и полиэтилена более подвержены контаминации условно-патогенной микрофлорой (стафилококками, дрожжеподобными грибами).
В дополнение к перечисленному, высокая заболеваемость флебитом связана с постановкой и обслуживанием венозных систем слабо подготовленным персоналом. К патологическим изменениям приводят инвазивные лечебно-диагностические процедуры, проводимые с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства). Отдельной причиной тромбофлебита выступает внутривенное ведение наркотических веществ.
В число факторов риска постинъекционного осложнения входят пожилой возраст, тромботические состояния в анамнезе, курение. Флебит возникает на фоне приема гормональных контрацептивов, при дефектах коагуляции, онкологических процессах и другой патологии (ожирении, сахарном диабете, ВИЧ-инфекции).
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозным стазом, усилением коагуляции), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и вводимые растворы раздражают чувствительные нервные окончания в венозной стенке, провоцируя длительный сосудистый спазм.
Инициирующая травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), который приводит к немедленной адгезии тромбоцитов в очаге повреждения. Дальнейшая агрегация кровяных пластинок опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется сначала небольшой кровяной сгусток, направленный на устранение повреждения. Но при высоком риске тромбозов он увеличивается в размерах, приводя к гемодинамическим нарушениям.
Постинъекционный флебит относится к ятрогенным заболеваниям. Это вторичное состояние, возникающее в ранее неизмененных венах поверхностного или глубокого русла. Учитывая локализацию воспалительного процесса в сосудистой стенке, клиническая флебология различает несколько форм патологии:
- Эндофлебит. Развивается при поражении внутреннего слоя вены (интимы). Это наиболее частый вариант воспаления, ассоциированного с инъекционным введением лекарств или эндоваскулярными вмешательствами.
- Перифлебит. Проникновение инфузионных растворов в паравазальную клетчатку ведет к химическому повреждению и воспалению наружной оболочки сосуда. Обычно возникает при введении раздражающих лекарств, наркотиков.
- Панфлебит. Наиболее тяжелая разновидность патологического процесса. Характеризуется вовлечением всех слоев венозной стенки, часто осложняет течение эндо- или перифлебита.
Исходя из этиологии, различают механический, химический, инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдается поражение кистевой, кубитальной зоны, а у лиц, страдающих внутривенной формой наркомании, обычно выявляют поверхностный тромбофлебит нижних конечностей.
Симптомы постинъекционного флебита
Клиническая картина флебита кисти и локтевой ямки развивается непосредственно после введения медикаментов, сопровождаясь достаточно типичной симптоматикой. Повреждение сосудистой стенки и проникновение лекарственного вещества в мягкие ткани проявляется резкой болезненностью в месте инъекции, которая распространятся по ходу вены и ограничивает двигательную функцию конечности. Общее самочувствие практически не нарушено, иногда бывает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдаются полоса гиперемии с локальным повышением температуры, увеличиваются регионарные лимфоузлы. О тромбировании свидетельствует плотный болезненный шнуровидный тяж, выявляемый при пальпации. Острый период продолжается в течение 3 недель с момента появления клинических признаков, длительность подострого тромбофлебита составляет от 21 суток до месяца. Постоянная травматизация сосуда у инъекционных наркоманов становится причиной рецидивирующего тромбофлебита и облитерации венозного просвета. Тогда в местах введения психоактивных веществ определяется плотный спаянный с тканями линейный инфильтрат, кожа над которым утолщается, становится пигментированной и синюшной.
Тромбофлебит подключичной вены развивается постепенно, на протяжении 1-2 недель. Он начинается у пациентов еще в стационаре, но с учетом интенсивной терапии, проводимой по поводу основного заболевания, часто носит латентный характер. Во время осмотра заметны отек мягких тканей и расширение подкожных вен, распространяющиеся на всю верхнюю конечность. Болевой синдром варьируется от незначительного, усиливающегося при движениях, до интенсивного. Воспаление глубоких сосудистых сегментов протекает по типу пристеночного флеботромбоза.
Осложнения постинъекционного флебита в поверхностном русле достаточно редки. У ослабленных лиц заболевание принимает гнойный характер с абсцедированием и септическим состоянием. Хронический процесс при длительном анамнезе внутривенной наркомании сопровождается глубокими и длительно не заживающими трофическими язвами, склонными к инфицированию и кровотечению. Катетер-ассоциированные флеботромбозы центральных вен осложняются потерей доступа, невозможностью дальнейшей инфузии медикаментов, посттромбофлебитическим синдромом (до 13% пациентов). 5-8% случаев сопряжено с развитием клинически выраженных вариантов ТЭЛА, у 36% пациентов осложнение протекает субклинически.
Выявление поверхностного постинъекционного флебита обычно не вызывает затруднений и осуществляется при врачебном обследовании без необходимости в дополнительных тестах. Инфузионный флеботромбоз, наряду с оценкой клинических данных, нуждается в лабораторно-инструментальном подтверждении с помощью следующих методов:
- Анализ крови на уровеньD-димера. Исследование полезно при низком или среднем клиническом риске тромбоза для уточнения коагуляционных изменений. Однако D-димер не позволяет отличить патологический процесс в поверхностных и глубоких сегментах. Обладая высокой чувствительностью, тест имеет низкую специфичность, поэтому в ряде случаев может давать ложные результаты.
- Ультразвуковое ангиосканирование вен. Рекомендуется для подтверждения диагноза и исключения флеботромбоза. УЗДС позволяет оценить состояние внутренней стенки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия лучевой нагрузки или воздействия контрастных веществ, высокую доступность.
- Контрастная флебография пораженных зон. В случаях, когда ультрасонография дает отрицательный результат при высокой вероятности патологии, в качестве «золотого стандарта» могут использовать контрастную флебографию. Исследование показано при воспалении глубоких вен, ассоциировано с рентгеновским облучением и введением контраста.
В диагностически сложных случаях для улучшения визуализации используют компьютерную или магнитно-резонансную ангиографию. Пациенты с тромбофлебитом нуждаются в помощи специалиста-флеболога. Дифференциальная диагностика постинфузионных тромбофлебитов осуществляется с лимфангоитами, панникулитом, целлюлитом, узловой эритемой.
Лечение постъинъекционного флебита
Лечебная тактика определяется характером процесса, его распространенностью и тяжестью, остротой симптоматики, наличием осложнений и сопутствующих состояний. Легкому поверхностному флебиту свойственно самостоятельное исчезновение после извлечения канюли. В остальных случаях необходимо активное лечение:
- Общие мероприятия. Начальные действия при любом флебите заключаются в прекращении инфузии и удалении катетера (или его замене новым, если пациент гемодинамически нестабилен). Пораженной конечности рекомендуют придать возвышенное положение с целью улучшения оттока крови и уменьшения воспалительной реакции. К воспаленному участку прикладывают холод.
- Медикаментозная коррекция. Направлена на предупреждение распространения процесса на глубокие сегменты, ослабление воспаления, улучшение кровотока и купирование болевого синдрома. Используют антикоагулянты, нестероидные противовоспалительные средства, ангиопротекторы. На пораженную область накладывают повязки с гепариновой мазью и НПВС, после стихания острых явлений - согревающие компрессы.
- Хирургические методы. Оперативное лечение необходимо при гнойном тромбофлебите. Оно включает флебэктомию, некрэктомию, постановку дренажа и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, установка кава-фильтра) находят применение в ситуациях с флеботромбозами.
В комплексной коррекции постинъекционного флебита используют физиотерапевтические методы - электрофорез с трипсин-гепариновым комплексом, гальванизацию, свето- и лазеротерапию. Пациентам рекомендуют придерживаться активного режима, что позволит избежать венозного застоя.
Поверхностный постинъекционный тромбофлебит успешно разрешается после удаления внутривенных систем. Опасность катетер-ассоциированных флеботромбозов заключается в риске легочной эмболии и прочих неблагоприятных последствий. Но своевременность и полнота терапии делают прогноз благоприятным для большинства пациентов. Профилактические рекомендации включают правильный выбор, соблюдение техники установки и обслуживания катетеров, коррекцию факторов риска. Использовать системные антикоагулянты с превентивной целью не рекомендуют, если нет других показаний для их назначения. Снизить вероятность тромботической окклюзии можно путем промывания катетеров гепарином.
1. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений// Флебология. - 2010 - №4(2).
2. Эпидемиология и профилактика постинъекционных осложнений: Автореферат диссертации/ Чернова О. Э.— 2006.
3. Структура постинъекционных осложнений у больных наркоманией в хирургическом стационаре/ Сажин А.В. и др.// Российский медицинский журнал. - 2012 - № 4.
Венепункция и венесекция: суть процедуры, показания, проведение, особенности
Введение лекарственных препаратов непосредственно в кровоток пациента с помощью внутривенной инъекции давно уже стало обычной практикой. Именно такой путь введения медикаментов обеспечивает быстрое и эффективное возникновение лечебного эффекта. Но иногда вены пациента находятся в спавшемся состоянии или же их стенка настолько ломкая, что обычный доступ к периферической вене с проколом ее стенки (венепункция) крайне затруднен. Тогда медицинский работник применяет такие методики, как катетеризация вены или выполнение небольшого разреза на вене (венесекция). В связи с тем, что техникой венепункции должен обладать медработник любой специальности, студентов начинают обучать этому еще на ранних курсах. А вот венесекцию или венепункцию центральных вен могут применять только врачи анестезиологи-реаниматологи.
Чем венепункция отличается от венесекции?
Пункция периферической вены (какой-либо из подкожных вен верхней конечности) является одной из простейших медсестринских или врачебных манипуляций, не требующей специального инструментария или соблюдения абсолютной стерильности, как в условиях реанимационного отделения. Другими словами, пункция означает прокол венозной стенки с последующим введением иглы от шприца, катетера или от системы для внутривенной инфузии. Венепункция может быть выполнена в процедурном кабинете поликлиники, лаборатории или стационара, а также в палате, где пациент получает лечение. Пункции могут быть подвергнуты как подкожные периферические вены, так и центральные (подключичная, яремная). Но в последнем случае манипуляция осуществляется в условиях реанимационного отделения, куда специально госпитализируется или переводится пациент.
Венесекция от пункции отличается тем, что после выделения периферической вены из подкожно-жировой клетчатки венозная стенка фиксируется зажимами, а затем надрезается с последующей установкой катетера или иглы. Манипуляция требует местного обезболивания, и проводится в условиях полной стерильности.
Показания для манипуляции
Обычно проведение венепункции необходимо с целью осуществления таких лечебно-диагностических мероприятий, как:
- Внутривенное введение лекарственных препаратов в рамках оказания неотложной помощи или планового лечения пациента,
- Внутривенное введение радиофармпрепаратов или рентген-контрастных веществ с целью проведения радиосцинтиграфии (например, миокарда, легких) или рентгенографии внутренних органов (почки, головной мозг),
- Заменное переливание крови или кровезамещающих растворов (свежезамороженной плазмы - СЗП, эритромассы, тромбомассы),
- Проведение парентерального питания - внутривенного вливания белково-солевых растворов при невозможности питания через рот,
- Введение кристаллоидных растворов с дезинтоксикационной целью,
- Выполнение забора венозной крови на исследование (с целью общеклинического исследования крови, анализа на глюкозу, на биохимические показатели, на ВИЧ, сифилис, вирусные гепатиты и на многие другие показатели).
Венепункция центральной вены и венесекция проводятся по этим же показаниям, но в том случае, когда необходимо обеспечить быстрый доступ препарата в кровоток, а осуществить пункцию периферических вен не представляется возможным - при шоке, коллапсе с низким артериальным давлением, при спавшихся венах из-за высокой лихорадки. Также плохой доступ к венам отмечается у лиц, длительно употребляющих наркотики внутривенно. Кроме этого, пункция одной из внутренних яремных вен (правой или левой) осуществляется при необходимости постоянного мониторинга центрального венозного давления (ЦВД).
Возможны ли противопоказания для венепункции и венесекции?
Абсолютных противопоказаний для выполнения указанных манипуляций не существует, особенно если внутривенное введение медикаментов является жизненно необходимым. Из относительных противопоказаний можно выделить тромбофлебит локтевой вены и нарушение целостности кожи (ссадины, травмы) в локтевом сгибе. Венепункция является стандартной и довольно безопасной процедурой, но выполнять ее должен только человек с медицинским образованием. Венесекция и пункция одной из центральных вен по технике являются более сложными, а из противопоказаний следует отметить перелом ключицы и воспалительные процессы на коже пунктируемой области. В таком случае выполнение манипуляции осуществимо на здоровой стороне.
Методика пункции периферической вены
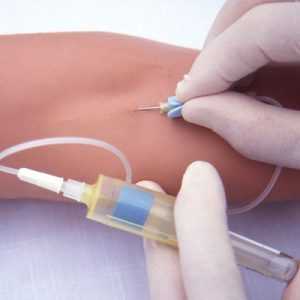
Техника выполнения венепункции с лечебной (введение препаратов) или с диагностической (забор крови) в целом одинакова. Обычно используется подкожная, хорошо различимая вена в области локтевого сгиба, на внутренней поверхности предплечья (в его средней или нижней трети), а также вены тыльной поверхности кисти.
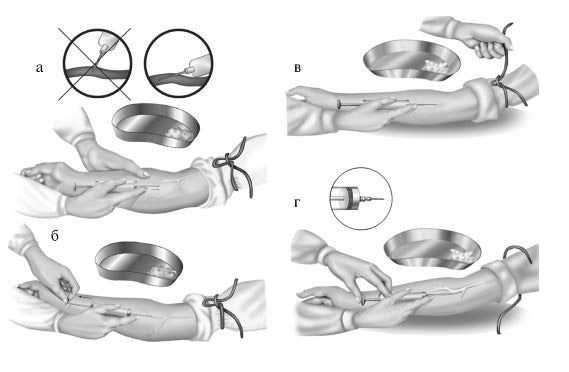
техника пункции периферической вены
Перед процедурой медсестра должна тщательно обработать руки антисептиком и надеть перчатки (допускаются нестерильные одноразовые перчатки). На кожу средней трети плеча накладывается тугой жгут для уменьшения венозного оттока от конечности, а пациента просят “поработать” кулаком, выполнив несколько сгибательных и разгибательных движений пальцами. Это необходимо для лучшего кровенаполнения вены. Далее двумя тампонами с антисептиком (спирт, хлоргексидин) последовательно обрабатывается выбранный участок кожи. В последнее время чаще используются упакованные стерильные салфетки небольшого размера.
После обработки медсестра пережимает пальцем нерабочей руки (левой для правшей, правой для левшей) вену чуть выше места планируемого прокола, а указательный палец рабочей руки размещает на канюле иглы, обхватывая шприц остальными пальцами сверху. Под углом приблизительно 30 0 осуществляется плавное введение иглы в вену, а при попадании иглы в просвет вены ощущается “проваливание в пустоту”. После этого необходимо немного потянуть поршень шприца на себя, чтобы получить небольшое количество темной венозной крови в шприц и, таким образом, убедиться в том, что игла находится в вене. Далее свободной рукой развязывается жгут и осуществляется введение препарата, забор крови или подсоединение системы (“капельницы”) к канюле иглы.
Видео: венепункция для забора крови
Видео: венепункция для внутривенной инъекции
Видео: подробный обучающий фильм по венепункции
Методика пункции подключичной вены
Пункция подключичной вены, называемая также “подключичкой”, проводится только врачом анестезиологом-реаниматологом. Обычно в подключичную вену устанавливается катетер для постоянного введения препаратов пациентам в тяжелом состоянии.
Техника данной процедуры заключается в следующем. Существует две разновидности подключички - с проколом вены под ключицей и с проколом вены над ключицей. В обоих случаях руки врача и выбранная область кожи тщательно обрабатываются антисептиком. Пациент укладывается горизонтально с головой, повернутой в противоположную сторону. Далее осуществляется либо прокол кожи, либо небольшой надрез под местной анестезией (раствор новокаина или лидокаина). Введение анестетика осуществляется либо той же длинной иглой, которой будет проколота вена (в первом случае), либо отдельным шприцом перед разрезом (во втором случае).
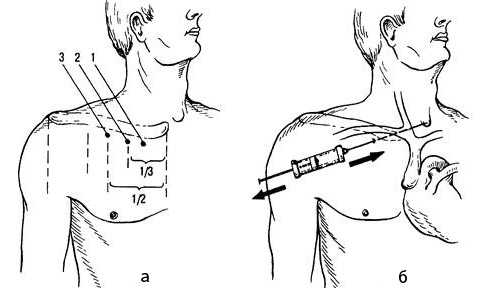
пункция подключичной вены: а - точки введения иглы, б - направление иглы при пункции
Точку прокола кожи определяют так - визуально проводят горизонтальную линию на 1.5-2 см книзу от ключицы и вертикальные линии, разделяющие её на три трети. Точка пересечения горизонтальной линии и вертикальной линии на границе средней и внутренней третей ключицы и будет являться точкой вкола иглы. Игла вводится под углом 30 0 к поверхности кожи. При попадании иглы в венозный просвет также определяется чувство проваливания, а после определения наличия венозной крови в шприце он отсоединяется и к канюле иглы подсоединяется подключичный катетер (по проводнику). Методика постановки подключичного катетера называется катетеризацией по Сельдингеру.
Довольно часто выполняется пункция подключичной вены с проколом кожи в надключичной области. Для этого визуально определяется угол между ключицей и грудинно-ключично-сосцевидной мышцей, а затем по биссектрисе этого угла на расстоянии 0.5-1 см от ключицы вводится длинная игла в направлении кверху и к грудине под углом к поверхности кожи около 20 0 .
Видео: пункция и катетеризация подключичной вены
Методика пункции внутренней яремной вены
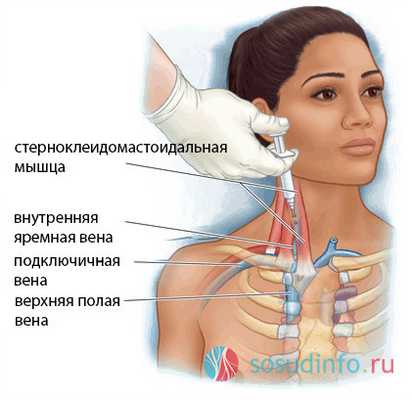
пункция внутренней яремной вены
Пункция яремной вены также осуществляется при помощи установки проводника по методу Сельдингера и осуществляется в отделении анестезиологии и реанимации врачом. После обработки рук определяется место прокола. Для этого голову больного с приподнятым ножным концом кровати поворачивают в противоположную пункции сторону и обрабатывают кожу. Визуально врач определяет вершину треугольника, который образован ножками грудинно-ключично-сосцевидной мышцы.
Далее пальцем нащупывают яремную вену, а пальцем другой руки определяют пульс на сонной артерии. После введения анестетика в кожу и подкожно-жировую клетчатку вводят длинную иглу по направлению к соску на глубину 2-3 см, часто потягивая поршень шприца на себя. После того, как в шприце появится немного крови, игла вытаскивается, а в венозном просвете остается тонкий проводник, к которому подсоединяется система.
Техника венесекции
Венесекция обычно проводится на периферической вене в случае, когда пункция вены не может быть проведена. Для этого после обработки рук и выбранного участка кожи накладывается жгут проксимальнее места прокола.
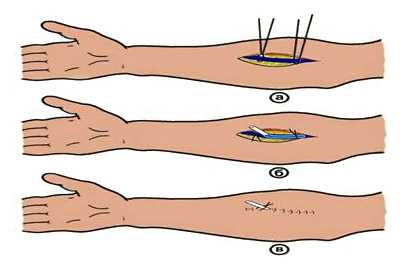
После введения анестетика в кожу и подкожно-жировую клетчатку осуществляется разрез кожи. Под вену подводится хирургическая нить и осуществляется перевязка вены. Затем с помощью скальпеля производится короткий разрез венозной стенки проксимальнее нити. Нить убирается, а в место секции вставляется катетер. На кожу накладываются швы, которые через несколько дней снимают.
Видео: теория и примеры венесекции
Возможны ли осложнения?
Осложнения при венепункции и венесекции встречаются редко, если манипуляции осуществляются квалифицированным медицинским персоналом. Тем не менее, даже банальная пункция периферической вены может осложниться развитием воспалительных процессов на коже и в стенке вены с развитием тромбофлебита.
При пункции центральных вен возможно развитие пневмоторакса (при попадании иглы в плевральную полость с введением воздуха), прокола сонной артерии, а также попадание воздуха в системный кровоток с развитием воздушной эмболии. Любое из осложнений может привести к гибели пациента, поэтому при необходимости пункции центральной вены врач определяет четкое наличие показаний и противопоказаний для манипуляции.
Внутривенная инъекция: осложнения, особенности и профилактика
Синяк на месте прокола вены появляется довольно часто. Это значит, что внутривенная инъекция, осложнения которой здесь рассматриваются, проведена неправильно. Скорее всего, игла проткнула обе стенки вены насквозь. Но иногда гематома появляется и при правильном проведении манипуляции. Это происходит, если пациент проигнорировал рекомендации и не прижимал место укола несколько минут.
Если медработник видит, что в месте венепункции образовывается гематома, то обычно он действует следующим образом:
- прекращает введение лекарства в травмированную вену;
- вынимает иглу;
- прижимает место инъекции стерильным ватным шариком, который смочен в дезинфицирующем растворе;
- прикладывает к месту неудачной инъекции согревающий компресс или гепариновую мазь.
Только после этого, взяв новый шприц, медсестра повторит венепункцию в другую вену.
Народная медицина в случае появления гематомы на месте внутривенной инъекции рекомендует компресс с капустным листом.
Вздутие тканей после инъекции
Если была неправильно проведена внутривенная инъекция, осложнения могут проявиться в виде вздутия вокруг места укола. Это значит, что игла не попала в просвет вены или вышла из него. В результате этой ошибки препарат попадает в окружающую подкожную клетчатку. В этом случае медработник не вынимает иглу, а сначала оттягивает шприцем введенную жидкость. Далее место инъекции следует прижать ватным шариком, и только после этого вынуть иглу.
Если внутривенно вводился хлорид кальция или рентгенконтрастные вещества, то в месте вздутия может начаться некроз тканей. В этом случае медработник должен прекратить введение препарата, быстро извлечь иглу и обколоть пострадавший участок рекомендованным врачом препаратом. Обычно это раствор адреналина или новокаин. Поверх пораженного участка накладывается давящая повязка и холод. На третьи сутки можно накладывать полуспиртовые компрессы.
Как избежать синяка при взятии крови из вены
Чтобы предотвратить появление синяка на руке следует придерживаться всех правил забора крови из вены, прислушиваться к словам медработника. Основные рекомендации:
- Не двигайте рукой пока происходит забор крови, это дополнительно травмирует стенку вены.
- По завершении забора крови сначала снимают жгут, а потом удаляют иглу — не стоит торопить медсестру или пытаться самостоятельно вынуть иглу.
- Когда игла будет извлечена, вам дадут вату смоченную антисептиком, прижмите ее к ране и максимально согните руку в локте. В таком положении руку нужно держать минимум 10 минут.
- Старайтесь не нагружать физически руку до конца дня.
Это важно! Кроме всего вышесказанного, стоит обращать внимание на квалификацию медработника. Если вам приходится часто иметь дело с забором крови из вены, то по возможности лучше ходить к одному проверенному специалисту.
Компрессы и профилактика для вен
Можно делать водочные компрессы. Необходимо бинт смочить водкой, наложить на больное место, оставить на 30 минут. После этого снять компресс и помазать синяк гепариновой мазью. Еще поврежденные места заматывают эластичным бинтом. Если человек заведомо знает, что у него плохие вены и затруднительно брать из них кровь, то в аптечке всегда должны находиться мази, обладающие венопротективным свойством, то есть те, что делают вены эластичными.
У некоторых людей вены почти не видно, поэтому при сборе крови трудно с первого раза попасть в нужное место. Приходится несколько раз вводить иголку, отсюда и такой плачевный результат. Также после сдачи крови пациенты быстро разгибают руку, что делать нельзя, кровь еще не успела свернуться и начинает растекаться под кожей.
Скрыть заметные синяки на месте прокола вены можно под одеждой с длинным рукавом. Никто и не догадается о таком временном дефекте. Это особенно важно для представительниц прекрасного пола.
Синяк, как правило, появляется не сразу, а через пару часов или даже дней. Можно нарисовать йодную сеточку на больном месте. Для этого понадобится йод и ватная палочка. На месте прокола порой образовывается шишечка. Это сгусток крови. Поэтому, чтобы избежать возникновения тромба, необходимо сразу принимать меры, если появился синяк в месте взятия крови.
Если боль и гематома не проходят на протяжении долгого времени, то необходимо обратиться к хирургу, чтобы выяснить причину происходящего.
Профилактика осложнений после забора крови из вены
Единственное серьезное осложнение после такой манипуляции — инфицирование.
Это важно! Заражение крови это состояние, которое угрожает не только здоровью, а и жизни. При взятии крови из вены риск инфицирования ниже, чем при проведении внутривенной инъекции, но он все же есть.
Для избежания занесения инфекции в кровь необходимо проконтролировать следующие моменты:
Постинъекционное воспаление вены
Постинъекционный флебит — это достаточно распространенная проблема. Она характеризуется развитием воспалительного процесса в области венозной стенки, что обусловлено проведением внутривенной инъекции. Наиболее часто такое воспаление затрагивает вены верхних конечностей. Оно сопровождается локальной гиперемией, болезненностью и так далее. Данное заболевание требует повышенного внимания из-за частого возникновения различных опасных осложнений. Иногда оно осложняется посттромбофлебитическим синдромом, а также тромбоэмболией легочной артерии. Кроме этого, такая воспалительная реакция при наличии предрасполагающих к этому факторов может принимать гнойный характер с развитием абсцессов или даже сепсиса. Однако своевременно оказанная медицинская помощь позволяет избежать каких-либо серьезных последствий.
Постинъекционный флебит может формироваться в области как поверхностных, так и глубоких вен. Точных сведений о том, насколько часто встречается такое воспаление среди людей, госпитализированных в стационар, нет. Известно, что около семидесяти процентов тромбозов в области верхних конечностей связано именно с данным состоянием. Оно диагностируется примерно у шести процентов людей, употребляющих внутривенные наркотические вещества. Замечено, что вероятность развития постинъекционного тромбофлебита напрямую зависит от возраста. Таким образом, более половины пациентов — это люди старше шестидесяти лет. Интересно то, что женщины в несколько большей степени подвержены формированию этой болезни.
Что касается осложнений при постинъекционном тромбофлебите, чаще всего они развиваются при поражении глубоких вен. С посттромбофлебитическим синдромом сталкивается около тринадцати процентов людей. Примерно восемь процентов от всех случаев тромбоэмболии легочной артерии связывается именно с данным воспалением. Еще у тридцати шести процентов людей также возникают различные осложнений, однако они имеют субклиническое течение.
Как мы уже сказали, постинъекционный тромбофлебит развивается в результате проведения внутривенных инъекций. В данном случае свою роль могут играть сразу несколько факторов. Первый из них — это механическое травмирование сосудистой стенки. Наиболее часто такая болезнь формируется при использовании слишком толстых игл, а также при некачественном их закреплении. Отдельно стоит сказать о том, что иногда повреждающее действие на венозную стенку оказывают не сами иглы, а вводимые вещества. В большинстве случаев такой эффект наблюдается при использовании антибиотиков, химиопрепаратов и гипертонических растворов.
Очень большое значение имеет неправильная техника постановки инъекции. Стоит заметить, что наиболее часто данное воспаление имеет асептический характер. Иногда при нарушении правил введения лекарственного средства существует вероятность вторичного присоединения бактериальной флоры. При этом инфекционные агенты не только поддерживают имеющийся воспалительный процесс, но и значительно утяжеляют его течение.
К другим предрасполагающим факторам для развития постинъекционного флебита относятся пожилой возраст, имеющиеся вредные привычки, проблемы со свертыванием крови, тяжелые соматические патологии, а также длительное употребление гормональных контрацептивов.
В зависимости от локализации воспалительной реакции постинъекционный флебит делится на три разновидности. Первая из них подразумевает под собой поражение внутреннего слоя сосудистой стенки, который называется эндотелием. Данная разновидность встречается наиболее часто. Вторая разновидность имеет место в том случае, если лекарственное вещество попало в область паравазальной клетчатки. При этом отмечается развитие воспаления в области наружного слоя венозной стенки. Тяжелее всего протекает третья разновидность, при которой воспалительный процесс захватывает сразу все слои стенки сосуда.
Симптомы при постинъекционном флебите
В типичных случаях первые симптомы нарастают практически сразу после внутривенного введения лекарственного препарата. Больной человек указывает на резко усиливающуюся болезненность в проекции пораженной вены. Болевой синдром распространяется по ходу сосуда и нередко приводит к ограничению двигательной активности. При этом общее состояние пациента в большинстве случаев не страдает. Иногда может отмечаться повышение температуры тела до субфебрильных значений.
Постепенно присоединяются такие симптомы, как гиперемия и местная гипертермия. Пораженная область отечна, могут увеличиваться регионарные лимфатические узлы. В том случае, если сосуд был закупорен тромбом, в ходе пальпации обнаруживается его уплотнение и резкая болезненность. Продолжительность острой стадии составляет около трех недель. При систематической травматизации сосуда постинъекционный флебит может принимать рецидивирующий характер.
Несколько другая клиническая картина наблюдается при поражении подключичной вены. Патологический процесс нарастает гораздо медленнее, чаще всего на это уходит от одной до двух недель. На первое место выходит такой симптом, как выраженный отек мягких тканей. Интенсивность болевого синдрома может быть различной, нередко он достаточно слабо выражен.
Диагностика и лечение болезни

Диагностика этой болезни чаще всего не вызывает каких-либо затруднений. Она начинается с объективного осмотра, который позволяет выявить местные воспалительные признаки. Для подтверждения диагноза показаны ультразвуковая допплерография и контрастная флебография.
Из лекарственных препаратов при таком воспалении используются нестероидные противовоспалительные средства, антикоагулянты и ангиопротекторы. Местная терапия сводится к противовоспалительным препаратам и повязкам с гепариновой мазью. После купирования острого воспалительного процесса активно применяются различные физиотерапевтические методы. Иногда появляется необходимость провести хирургическое вмешательство.
Профилактика развития постинъекционного воспаления

Для профилактики возникновения данной патологии следует строго соблюдать технику постановки внутривенных инъекций, а также использовать только предназначенные для этого препараты.
Читайте также:
