Трудности радиевой терапии рака века глаза. Осложнения
Добавил пользователь Евгений Кузнецов Обновлено: 09.01.2026
ФГБУ "Медицинский радиологический научный центр" Минздрава России, Обнинск
Лечение больных с поздними лучевыми повреждениями органов малого таза с применением малоинвазивной методики под контролем ультразвука
Журнал: Онкология. Журнал им. П.А. Герцена. 2013;2(6): 31‑35
Жариков А.А., Терехов О.В., Пасов В.В. Лечение больных с поздними лучевыми повреждениями органов малого таза с применением малоинвазивной методики под контролем ультразвука. Онкология. Журнал им. П.А. Герцена. 2013;2(6):31‑35.
Zharikov AA, Terekhov OV, Pasov VV. Ultrasound-guided mini-invasive treatment of patients with late radiation injuries to small pelvic organs. P.A. Herzen Journal of Oncology. 2013;2(6):31‑35. (In Russ.).
Проведено лечение 60 больных с поздними лучевыми повреждениями органов малого таза (циститы, ректиты и внутритазовый лучевой фиброз с нарушением функции одной или обеих почек). В режиме реального времени под ультразвуковым контролем трансперинеальным или трансвагинальным доступом к зоне интереса (дно язвы, участки наибольшего фиброза, устья мочеточников) подводится игла и вводится супероксиддисмутаза. Для максимально точной ее траектории используются специальные адаптеры на ректальный или вагинальный датчик. Курс лечения в зависимости от клинической картины и эффективности проводимых мероприятий составляет 3-6 инъекций через день каждые 3 мес в течение 1 года с последующим решением об их продолжении. При контрольном обследовании у большей части пациентов выявлены сокращение язвенного дефекта в мочевом пузыре, уменьшение степени выраженности фиброза в окружающих тканях, усиление кровотока, уменьшение болевого синдрома, дизурии и выделения крови, а также срока пребывания в стационаре в среднем на 1 нед.
В общей структуре онкологической заболеваемости опухоли малого таза составляют более 25,0%. Среди мужского населения чаще встречается рак предстательной железы (9,7%), а среди женского — рак тела и шейки матки (7,2%) [1].
Одним из ведущих методов лечения злокачественных новообразований органов малого таза является лучевая терапия (ЛТ), которая применяется как в самостоятельном варианте, так и в комбинации с другими методами лечения (хирургическим, химиотерапевтическим, гормональным) [2, 3]. На поздних стадиях развития рака органов малого таза ЛТ подчас остается единственным методом лечения, позволяющим продлить жизнь пациента и улучшить ее качество.
Улучшение дозиметрического контроля, использование новых методик облучения и современной аппаратуры, а также адекватная подготовка больных привели к снижению частоты развития местных лучевых повреждений [4]. Однако в некоторых случаях необходимо применять суммарную очаговую дозу (СОД) облучения, которая значительно превышает толерантность здоровых тканей к ионизирующему излучению, или прибегать к повторному облучению, что, как правило, является основной причиной развития поздних лучевых повреждений.
Анатомическая близость и гистологическая схожесть органов малого таза определяют сходство патологических процессов, вызванных проведением ЛТ [5]. Наиболее часто развиваются поздние лучевые циститы и ректиты, а также внутритазовый лучевой фиброз окружающих мягких тканей, вызывающий сдавление мочеточника с одной или обеих сторон. В результате развивается клиническая симптоматика одно- или двустороннего гидронефроза [6].
Цель настоящей работы — повышение эффективности лечения больных с поздними лучевыми повреждениями органов малого таза.
Материалы и методы
В настоящем исследовании проведен анализ результатов обследования и лечения 60 больных с поздними лучевыми повреждениями органов малого таза.
Среди больных преобладали женщины (55 человек), возраст которых варьировал от 51 до 70 лет (табл. 1).
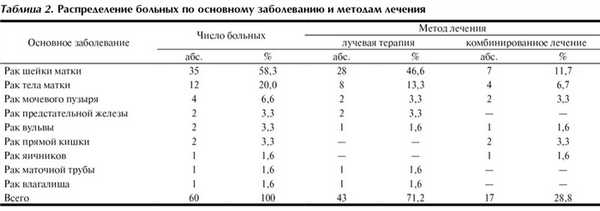
У большинства (58,3%) больных диагностирован рак шейки матки. Лучевые повреждения в результате проведения ЛТ в самостоятельном варианте выявлены у 71,2% больных, после комбинированного лечения — у 28,8% (табл. 2).
Все больные были обследованы с использованием полного комплекса традиционных клинико-лабораторных исследований. Особое внимание уделялось данным ультразвукового исследования и цистоскопии. При подозрении на рецидив злокачественного новообразования у части больных выполняли компьютерную и/или магнитно-резонансную томографию.
Из всех постлучевых повреждений органов малого таза наиболее часто встречались поздние лучевые циститы. Дисфункция мочевого пузыря, вызванная облучением, была обусловлена следующими факторами: непосредственным повреждением ионизирующим излучением слизистой оболочки мочевого пузыря; патологическим воздействием на его аппарат иннервации; повреждением гладкой мускулатуры детрузора и сфинктера; развитием радиационно-индуцированного фиброза.
Клинические проявления лучевого цистита заключаются в выраженной дизурии, синдроме тазовой боли, гематурии, наличии признаков мочевых свищей, а также атаках пиелонефрита.
На втором месте по частоте встречаемости был постлучевой ректит, характеризующийся наличием постоянных, разной интенсивности болей в прямой кишке, усиливающихся при дефекации. Стул, как правило, нерегулярный, возможны и запоры, и поносы с примесью слизи, крови.
Мочевой пузырь — один из органов малого таза, наиболее доступный для лучевых методов исследования. Наиболее часто применяется метод ультразвуковой визуализации. Для выявления постлучевых изменений органов малого таза ультразвуковой метод предоставляет широкие диагностические возможности. С его помощью оценивают состояние полостных систем почек — степень выраженности расширения ЧЛС, толщину паренхимы почек при сдавлении мочеточников внутритазовым лучевым фиброзом, объем мочевого пузыря, наличие солевых инкрустаций его стенок и камней в его полости, патологических взвесей и сгустков крови, оценивают степень выраженности отека слизистой оболочки пузыря [7]. Также возможно определение максимально выраженной локализации фиброза в предстательной железе и параректальной клетчатке и состояния стенки прямой кишки [8].
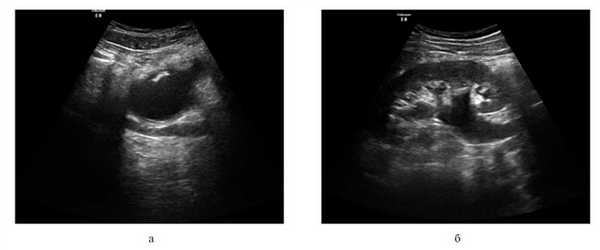
Комбинируя сочетание В-режима с цветовым допплеровским картированием, определяется степень выраженности васкуляризации зоны интереса, что в ряде случаев позволяет проводить дифференциальную диагностику между местным рецидивом и постлучевым изменением органов и окружающих их мягких тканей, а также контролировать эффективность лечебных мероприятий [9] (рис. 1). Рисунок 1. Сонограммы в В-режиме больного Т. а — постлучевой цистит, видно утолщение стенок мочевого пузыря, их солевая инкрустация и взвесь в полости; б — гидронефроз, расширение верхней трети мочеточника.
С целью консервативного лечения постлучевых повреждений органов малого таза мы применяем супероксиддисмутазу, обладающую антиоксидантным, антицитолитическим и противовоспалительным действием.
Основным действующим веществом препарата является рекомбинантная супероксиддисмутаза человека, получаемая по генно-инженерной технологии с использованием в качестве продуцента культуры дрожжей Sacch. сerevisiae, штамм Y2134. Применение супероксиддисмутазы способствует регрессии радиационно-индуцированного фиброза. При изучении его аллергенности не было выявлено ни одного случая аллергических реакций.
Основные механизмы действия супероксиддисмутазы: прямая инактивация свободных радикалов; блокировка их взаимодействия с арахидоновой кислотой; ингибиция хемотаксиса лейкоцитов; индукция обратимости фибробластов.
В связи с анатомическими особенностями расположения органов малого таза и возможностью развития ятрогенных осложнений существуют определенные ограничения в инъекционном доступе к зоне поражения и доставке лечебного средства в патологический очаг. Для решения этой проблемы мы применяем малоинвазивную методику введения фармпрепарата под ультразвуковым контролем с использованием аппаратов Siemens Acuson X300 и B-K Medical Hawk 2102 EXL. Визуализация патологической зоны в малом тазу у женщин выполнялась трансвагинальным методом, у мужчин — трансректальным. В первом случае фармпрепарат вводится непосредственно трансвагинально, а во втором — трансперинеально. Курс лечения в зависимости от клинической картины и эффективности проводимых мероприятий составляет 3—6 инъекций через день каждые 3 мес в течение 1 года с последующим решением об их продолжении.
Прицельная точность введения препарата в область поражения достигается с помощью специальных адаптеров, фиксируемых на ультразвуковом датчике. В адаптере расположены направляющие для иглы, соответствующие контрольным метками на экране ультразвукового сканера, что позволяет визуализировать ход иглы в режиме реального времени от момента входа в мягкие ткани до непосредственного введения препарата. Таким образом решается проблема подведения лечебного средства к зоне интереса (дно язвы, участки наибольшего фиброза, устья мочеточников, стенка прямой кишки) (рис. 2, 3). Рисунок 2. Выполнение трансперинеальной пункции. Рисунок 3. Ультразвуковое изображение введенной иглы в мягких тканях промежности над стенкой прямой кишки.
Результаты
С использованием данной методики лечебные мероприятия были выполнены у 60 больных с различными вариантами постлучевых повреждений органов малого таза. Из них у 22 пациентов констатирован язвенный цистит, у 17 — ректит, у 9 — сочетание поражения прямой кишки и мочевого пузыря на фоне синдрома тазовой боли, у 12 — внутритазовый лучевой фиброз с нарушением функции одной или обеих почек.
Статус боли у больных с лучевыми повреждениями представлен в табл. 3.
В наших наблюдениях основная часть больных регулярно применяла ненаркотические анальгетики. В результате проведенного лечения большинство из них (95%) отмечали положительный эффект, выражающийся в сокращении язвенного дефекта в мочевом пузыре, уменьшении степени выраженности фиброза в окружающих тканях, усилении кровотока, что было подтверждено данными цистоскопии и ультразвукового исследования. Причем, подавляющее большинство (94,8%) больных отказались от приема анальгетиков. Наркотические препараты не понадобились ни одному пациенту.
В табл. 4 представлена сравнительная характеристика УЗ-признаков лучевых циститов до и после лечения данным методом. Из приведенных данных видно, что в среднем у 50% пациентов уменьшились патологические проявления постлучевого цистита. Кроме того, практически у всех пациентов достигнут нормальный объем мочевого пузыря (табл. 5).
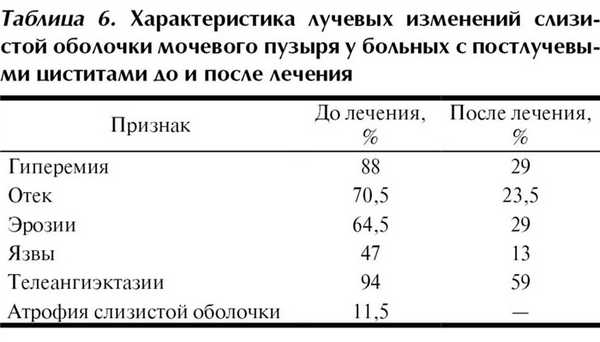
При проведении цистоскопии получены данные, свидетельствующие об эффективности проведенного лечения (табл. 6). Признаки атрофии слизистой оболочки исчезли у всех пациентов. Гиперемия, отек и эрозии слизистой мочевого пузыря сохранились менее чем у 30% больных, а у оставшихся стали менее выражены. К сожалению, телеангиэктазии при повторной цистоскопии были выявлены у 59% пациентов.
Заключение
Несмотря на снижение частоты развития местных лучевых повреждений органов малого таза, данная проблема на сегодняшний день остается актуальной. Предложенный способ лечения таких больных показал свою практическую эффективность. По данным ультразвукового исследования, в результате проведенного лечения на 15% сократилась солевая инкрустация стенок мочевого пузыря, на 37,5% сократился их отек, достигнут нормальный объем его наполнения. В 100% случаев исчезли патологические примеси в полости мочевого пузыря. По данным цистоскопии язвенные дефекты сократились на 34%, отек — на 47%, эрозии — на 35,5%. У 2 пациентов восстановлена проходимость мочеточников и функция почек, что подтверждено данными внутривенной урографии и биохимическим анализом крови, удалены нефростомы. Таким образом, использование малоинвазивной методики введения супероксиддисмутазы под контролем ультразвуковой визуализации позволяет повысить эффективность лечения, сократить срок пребывания в стационаре на 1 нед, улучшить качество жизни больных с постлучевыми повреждениями органов малого таза.
Трудности радиевой терапии рака века глаза. Осложнения
Для цитирования: Функциональные нарушения после хирургического лечения опухолей иридоцилиарной зоны и меры их предупреждения. Клиническая офтальмология. 2001;2(1):18.
Новообразования переднего отрезка, по данным разных авторов, встречаются в 20-40% среди всех внутриглазных опухолей. Длительное время опухоли радужки и цилиарного тела отождествляли с опухолями хориоидеи, которые в 80% случаев представлены меланомой - одной из самых злокачественных опухолей, наблюдающихся у человека. Приравнивание новообразований иридоцилиарной зоны к опухолям заднего отдела сосудистой оболочки являлось основной причиной удаления глаз у таких больных.
Однако изучение клинической картины иридоцилиарных опухолей, их морфогенеза позволило высказать суждение о преобладании (60-90%) доброкачественных опухолей (Левкоева Э.Ф., 1973; Зиангирова Г.Г., 1978; Shields J.A., 1983; Саакян С.В., 1987). Рис. 1 иллюстрирует частоту злокачественных и доброкачественных новообразований иридоцилиарной зоны (476 наблюдаемых нами больных). Длительное наблюдение (до 15 лет) показало, что злокачественные опухоли радужки и цилиарного тела имеют более благоприятный прогноз, чем при локализации в хориоидее, что можно объяснить преимущественно веретеноклеточным строением этих опухолей. Все это позволило отказаться от энуклеации, как безальтернативного метода лечения. К концу 70-х годов было предложено большое количество методик органосохраняющих операций (Волков В.В., 1971; Barraquer J., 1975; Mathieu M., 1975; Линник Л.Ф., 1977; Бровкина А.Ф. и др. 1978, 1979). Однако увеличение количества проводимых в клиниках операций подобного рода привело к увеличению числа пациентов, которые, избавившись от основного заболевания, страдают в дальнейшем от функциональных расстройств, развивающихся после блокэксцизий.
Дело в том, что иссечение опухоли приводит к образованию большого дефекта в радужке, и тем самым нарушается ее диафрагмальная функция. А это в свою очередь является причиной снижения остроты зрения и возникновения различных функциональных расстройств. Следует отметить, что речь, как правило, идет о лицах трудоспособного возраста, социальная и профессиональная активность которых резко снижается.
Исследования, проведенные у 476 больных, оперированных в отделе офтальмоонкологии и радиологии МНИИ ГБ им. Г. Гельмгольца, позволили выявить виды функциональных расстройств, развивающихся после операций и представляющих для больных наибольший дискомфорт, а также разработать профилактические мероприятия.
Одно из самых распространенных осложнений - снижение остроты зрения, которое напрямую зависело от размеров послеоперационного дефекта радужки (рис. 2). Оказалось, что после иссечения 1/4 окружности радужки острота зрения снижается до 45%. Удаление 1/3 радужки приводит к снижению зрения на 65%. При обследовании этих больных через 6 месяцев выявлено незначительное повышение остроты зрения (не более чем на 15%).
Причиной ухудшения зрения является не только сформированная полная колобома радужки, но и развивающийся в послеоперационном периоде роговичный и хрусталиковый астигматизм. При условии, что во всех случаях мы использовали клапанный склеральный разрез, роговичный астигматизм был отмечен у 40% больных. Процесс этот оказался динамичным: частота и степень его зависели от локализации операционного разреза и послеоперационных сроков. Чем ближе к лимбу производится разрез, тем чаще (60%) развивается гиперметропический астигматизм, степень которого составляла в среднем 2,5 Д. Как показали дальнейшие наблюдения за больными в динамике, в течение 6 месяцев имело место уменьшение астигматизма до 0,5 Д.
Хрусталиковый астигматизм появляется, по нашим данным, у 64% оперированных больных. Причиной развития его является нарушение иридохрусталиковой диафрагмы и целости части цинновых связок. Частота его развития напрямую связана с размером образовавшегося дефекта: сублюксация в переднюю камеру наблюдалась у всех больных при удалении половины радужки, в 40% при удалении 1/3 ее окружности и лишь в 13% при иссечении 1/4 части радужки. В отличие от роговичного астигматизма, который имеет тенденцию к нивелированию, степень хрусталикового астигматизма нарастает по мере усиления сублюксации (рис. 3). Следовательно, экономная резекция радужки предотвращает развитие этого вида функционального расстройства.
Наиболее распространенным осложнением после органосохраняющих операций следует признать светорассеяние и светобоязнь, которые возникают при формировании полной колобомы радужки. Поскольку опухоли чаще всего локализуются в нижнем секторе радужки, эти осложнения беспокоят больных в большей степени.
Светорассеяние относится к группе сферических аберраций и определяется разностью между степенью преломления лучей, проходящих через центр и периферию зрачка. Отсутствие единого фокуса приводит к появлению кругов светорассеяния. Степень его зависит от величины колобомы. По нашим наблюдениям, при удалении 1/3 окружности радужки светорассеяние возникает у 60% больных, и в 21% случаев - при удалении ее четверти. Светобоязнь возникает позже, чем светорассеяние, что можно объяснить ответной реакцией глаза на постоянное и мощное раздражение нервных рецепторов сетчатки. Встречается она у 57% оперированных больных.
Таким образом, снижение центрального зрения за счет роговичного и хрусталикового астигматизма, увеличения размеров зрачка, а также сопутствующие им световые аберрации резко ухудшают функциональные исходы после органосохраняющих операций при опухолях иридоцилиарной зоны.
С целью уменьшения этих осложнений по предложению проф. А.Ф. Бровкиной нами была использована одномоментная иридопластика. После удаления опухоли на радужку накладывали от 1 до 3 швов нейлон 10-00 или 11-00. Наблюдения за больными на протяжении 20 лет показали полную безопасность этого фрагмента операции при новообразованиях радужки, а обследование больных в динамике показало его целесообразность (рис. 4 а, б).
Оказалось, что при одинаковом исходном состоянии зрительных функций использование иридопластики позволило добиться значительного улучшения остроты зрения после операции с полным его восстановлением до исходного уровня (рис. 5).
На степень роговичного астигматизма иридопластика не оказывала никакого влияния, в то же время хрусталиковый астигматизм не развивался.
Сохранение у части больных с иридопластикой световых аберраций объясняется невозможностью полного ушивания радужки после удаления опухоли. В целях экономной резекции разрез радужки проводится не по меридианам, а по дугообразной линии, соответствующей конфигурации опухоли. При этом полное сопоставление краев радужки иногда представляется проблематичным. Правда, нанося дополнительные разрезы у ножек колобомы радужки, удается наложить дополнительные швы и уменьшить ее размеры. Ушивание краев раны радужки или уменьшение полной ее колобомы позволяет добиться значительного сокращения случаев светобоязни (с 57% до 16%). При проведении реконструктивной операции с восстановлением формы зрачка светорассеяние встречается только при наличии большой базальной колобомы и составляет 20% (рис. 6).
Резюмируя результаты функциональных исходов у больных после блокэксцизий по поводу опухолей переднего отрезка глаза, следует отметить, что проведение реконструктивных операций позволяет в значительной степени сохранить функции глаза, способствует профилактике световых аберраций.
Поскольку истинным критерием оценки эффективности лечения являются отдаленные результаты (сроки наблюдений от 5 до 20 лет), нами в сравнительном аспекте изучена профессиональная реабилитация больных после локальных эксцизий новообразований иридоцилиарной зоны с сохранением и без сохранения зрачка. Оказывается, что к работе по своей специальности возвращается 91% больных, которым удалось провести иридопластику и лишь 68% больных без сохранения формы зрачка. Анализируя причины, не позволившие провести пластические операции большой группе больных, мы установили, что только 73% больных были прооперированы сразу после установления диагноза, тогда как среди больных с иридопластикой этот процент составил 90. Несмотря на доброкачественный характер роста большинства опухолей иридоцилиарной зоны, отсрочка операционного вмешательства приводит к увеличению объема опухоли и, как следствие, к увеличению объема хирургического вмешательства. Благодаря раннему выявлению опухоли и своевременно проведенной операции у 78,6% больных с иридопластикой иссечена 1/4 часть окружности радужки. Длительное наблюдение показало, что оптимальным для проведения пластической операции является иссечение 1/4 ее окружности.
Таким образом, сравнительный анализ функциональных расстройств, развивающихся после локального удаления опухолей иридоцилиарной зоны, показал, что лучшим методом их предупреждения является ранняя диагностика, позволяющая провести блокэксцизию с одномоментной иридопластикой и сохранить высокую остроту зрения в послеоперационном периоде за счет формирования зрачка и сохранения иридохрусталиковой диафрагмы (рис. 7).
Литература
1. Бровкина А.Ф., Гундорова Р.А. - Результаты органосохранного лечения при опухолях иридоцилиарной области и показания к их применению // Офтальм.журн. - 1978-№6, стр.426-431.
2. Бровкина А.Ф., Кодзов М.Б., Костина В.А. - УЗ хирургия при опухолях иридоцилиарной зоны // 5 Всесоюзн. Съезд офтальмол. 1979 - т.3 - стр.164-165.
3. Волков В.В., Загородная Т.П., Каверина З.А. - О выработке показаний к иссечению опухолей радужки и цилиарного тела // Офтальм.журн. - 1971 - №3 - стр.171-174.
4. Левкоева Э.Ф. - Опухоли глаза // М., “Медицина”, 1973
5. Зиангирова Г.Г., Новикова Г.К. - Клинико-морфологическая характеристика миогенных опухолей радужки и иридоцилиарной зоны // В.О., 1978 - №3 - стр.56-65.
6. Линник Л.Ф. - Органосохранные операции при опухолях сосудистого тракта // Офтальм.журн. - 1977 - №8 -стр.572-576.
7. Саакян С.В. - Функциональные расстройства и меры их предупреждения после хирургического лечения опухолей иридоцилиарной зоны // Дисс.канд.- 1987.
8. Barraquer J. Surgery of iris tumours // Adv. Ophthalmol. - 1975 - N 30 - p.102-103
9. Mathieu M. Iridectomy and cyclectomy in tumour cases // Adv.Ophthalmol. - 1975 - N 30 - p.222-250
10. Shields J.A., Sanborn G.E., AugsburgerJ.J. The differential diagnosis of malignant melanoma of the iris. A clinical study of 200 patients // Ophthalmology - 1983 - V.90 -N.6 - p.716- 723
У онкологических больных при сниженном иммунитете, на фоне специфического противоопухолевого лечения могут развиваться различные воспалительные заболевания век. Многие опухоли также могут протекать под видом воспалительных заболеваний век. В статье описываются клинические симптомы основных воспалительных заболеваний век в свете дифференциальной диагностики с опухолями век.
В пользу опухоли говорят нетипичная картина воспалительного заболевания, отсутствие болевого синдрома, неэффективность противовоспалительного лечения. Диагноз опухоли окончательно устанавливается после морфологического исследования биоптата.
При отсутствии уверенности в диагнозе воспалительного заболевания век целесообразно воздерживаться от назначения тепловых процедур, физиотерапии или инъекций глюкокортикоидов. Все подозрительные на опухоль образования должны подвергаться биопсии с обязательным морфологическим исследованием биоптата.
Ключевые слова: абсцесс век, флегмона век, Т-клеточная лимфома кожи век, халязион, аденокарцинома мейбомиевой железы, ячмень, саркома Капоши ве, блефарит, базальноклеточный рак, карцинома in situ.
Inflammatory eyelid diseases from an ophthalmic oncologist's perspective
Grishina E.E.
M.F. Vladimirsrky Moscow Regional Clinical and Research Institute
In cancer patients with reduced immunity, various inflammatory diseases of the eyelids can develop against the background of specific antitumor treatment. But many tumors can also occur as inflammatory diseases of the eyelids.
The article describes the clinical symptoms of the main inflammatory diseases of the eyelids in the light of differential diagnosis with tumors of the eyelids. The clinical picture of tumors of the eyelids, masked under inflammatory diseases, is highlighted. Particular attention is paid to the description of T-cell lymphoma of the skin of the eyelids, adenocarcinoma of the meibomian gland, Kaposi’s sarcoma, skin cancer with spread to the rib edge of the eyelid, and precancerous skin diseases.
An atypical picture of an inflammatory disease, a lack of pain syndrome, an ineffectiveness of anti-inflammatory treatment, "out-of-eye" manifestations of the disease (lymphoma, Kaposi's sarcoma) are the signs of the tumor. The diagnosis of the tumor is finally established after the morphological examination of the biopsy specimen.
Key words: abscess of the eyelids, phlegmon of the eyelids, T-cell lymphoma of the skin of the eyelids; chalyazion, adenocarcinoma of the meibomian gland; stye, Kaposi's sarcoma; blepharitis, basal cell carcinoma, carcinoma in situ.
For citation: Grishina E.E. Inflammatory eyelid diseases from an ophthalmic oncologist's perspective // RMJ. Clinical ophthalmology. 2017. № 3. P. 190-193.
Рассмотрены воспалительные заболевания век с позиции офтальмоонколога

Воспалительные заболевания век многообразны. В зависимости от этиологического фактора различают инфекционные и неинфекционные блефариты, мейбомииты, дерматиты и т. д. По течению заболевания они делятся на острые и хронические. По локализации процесса выделяют поражение всех тканей века, воспаление края век, воспаление желез века. Возможно изолированное воспаление кожи век - дерматит, чаще аллергического генеза.
Острое воспаление может распространяться на все ткани века и быть ограниченным или разлитым. Ограниченное острое гнойное воспаление века - абсцесс. Если острое гнойное воспаление приобретает разлитой характер, развивается флегмона. Острое гнойное воспаление возникает после различных повреждений кожи, укусов насекомых, эпиляции бровей, выдавливания ячменя. Острое гнойное воспаление век у маленьких детей нередко развивается при синуситах.
Веки богаты железами, имеющими различное строение и выполняющими разные функции. В толще хрящевой пластинки расположены многочисленные железы альвеолярного строения с длинными выводными протоками, идущими параллельно друг другу, - мейбомиевые железы. Через тарзальную конъюнктиву они просвечивают в виде желтоватых вертикальных полос. Устья выводных протоков видны у «серой линии» края века в виде мелких точек. Мейбомиевы железы представляют собой разновидность сальных желез. Основная функция мейбомиевых желез - формирование липидного слоя прекорнеальной пленки.
Для мейбомиевых желез характерен голокриновый тип секреции, т. е. продукция липидов мейбомиевыми железами сопровождается разрушением клеток железы. При закупорке выводного протока железы липиды попадают в хрящевую пластинку, вызывая хроническое гранулематозное воспаление с гигантоклеточной реакцией - халязион.
У ресниц располагаются сальные железы Цейса по две у каждого волосяного фолликула. Секрет желез Цейса выделяется в волосяной фолликул. При хроническом продуктивном воспалении железы Цейса развивается так называемый краевой халязион.
Острое гнойное воспаление сальных или потовых желез с формированием локального абсцесса называется наружным ячменем. Острое гнойное воспаление мейбомиевой железы приводит к развитию внутреннего ячменя.
Двустороннее воспаление краев век или блефарит, как правило, имеет хроническое течение. Стафилококковый блефарит сопровождается изъязвлением краев век, трихиазом и выпадением ресниц.
Хорошо известно, что под видом халязиона может скрываться рак мейбомиевой железы, однако и другие опухоли могут маскироваться под воспалительные заболевания век. На основании анализа диагностических ошибок позволим себе их описать и прокомментировать.
Как правило, диагноз рака мейбомиевой железы устанавливается после оперативного лечения «халязиона» и гистологического исследования удаленного материала. Если гистологическое исследование не проводится, то это приводит к многократному удалению «рецидивирующего халязиона» и позднему выявлению аденокарциномы мейбомиевой железы. Так, в нашем институте проходила лечение больная, которой в лечебном учреждении по месту жительства 4 раза проводили операции по поводу «халязиона» верхнего века правого глаза. Гистологическое исследование удаленного материала не проводилось! При поступлении больная предъявляла жалобы на боли в правом глазу, его легкое покраснение, уплотнение в толще верхнего века. При осмотре правого глаза обращали на себя внимание уплотнение в средней трети верхнего века без четких границ с деформацией утолщенного реберного края, трихиаз. Эрозии в верхней половине роговицы обусловили роговичный синдром: светобоязнь, слезотечение, боль. На конъюнктиве верхнего века в средней трети были видны рубцы. Пальпация и УЗИ периферических лимфатических узлов не выявили их увеличение. Была проведена биопсия образования верхнего века. Гистологическое исследование биоптата «халязиона» подтвердило предположение о раке мейбомиевой железы. Больная была направлена на локальную дистанционную лучевую терапию опухоли верхнего века правого глаза.
Аденокарцинома сальной железы встречается преимущественно на веках и чрезвычайно редко развивается на коже других областей. В основном страдают лица пожилого возраста, чаще женщины. Преобладают опухоли из мейбомиевых желез, реже развиваются опухоли из эпителия сальных желез Цейса и еще реже - из сальных желез слезного мясца и брови. Высокая степень злокачественности аденокарциномы мейбомиевой железы определяется быстрым метастазированием в регионарные лимфоузлы и отдаленные органы [1]. На ранних стадиях опухоль напоминает халязион. Это обстоятельство диктует необходимость обязательного гистологического исследования тканей при оперативном лечении любого халязиона, но особенно это важно в случаях его рецидивирующего течения. По мере роста аденокарциномы мейбомиевой железы, в отличие от халязиона, возникает не только уплотнение, но и деформация хряща. Отмечаются втянутость в межреберном пространстве века и трихиаз (рис. 1).
В межреберном пространстве появляются плотные массы желтоватого цвета. Иногда опухоль прорастает хрящ век с формированием на конъюнктиве серовато-красноватых кровоточащих разрастаний [2]. В большинстве случаев аденокарцинома мейбомиевой железы сопровождается односторонним конъюнктивитом, блефаритом, мейбомиитом и выраженным синдромом «сухого глаза». Возможны случаи мультицентрического роста опухоли. Основным методом лечения аденокарциномы мейбомиевой железы является дистанционная лучевая терапия [3].
Особого внимания требует установление диагноза халязиона у больных различными злокачественными опухолями в генерализованной стадии заболевания. У больных с ослабленным иммунитетом во время химиотерапии нередко развиваются дисфункция мейбомиевых желез, мейбомииты и блефариты, что способствует появлению халязиона. Однако нельзя исключить возможность метастатического поражения век. На ранних этапах метастаз в веко может выглядеть как обычный халязион. Опухоль быстро увеличивается в размерах, прорастает пальпебральную конъюнктиву с образованием сероватых, легко кровоточащих при прикосновении псевдогрануляций.
Клинические проявления метастатических опухолей придаточного аппарата глаза встречаются редко и изучены плохо. Чаще всего в веки метастазируют рак молочной железы, рак легкого, опухоли желудочно-кишечного такта, меланомы. Метастатическое поражение придаточного аппарата глаз часто сочетается с другими метастазами в глаз или орбиту, но, главное, всегда возникает на фоне поражения других органов, что определяет плохой прогноз для жизни. Если общее состояние больного позволяет провести хирургическое лечение халязиона, удаленный материал обязательно должен подвергаться гистологическому исследованию [4].
В последнее время участились ошибки в диагностике другой опухоли - саркомы Капоши. Для этой опухоли наиболее типичным является поражение кожи. Излюбленная локализация кожных опухолей: ноги, лицо и гениталии. На коже появляются безболезненные пятна или папулы разнообразных оттенков — от нежно-розового до ярко-красного цвета. Приблизительно у 20% больных саркомой Капоши в процесс вовлекаются веки и конъюнктива [5]. Такие изменения кожи век нередко диагностируют как ячмень (рис. 2, 3).
Так, мужчина, 30 лет, был направлен на консультацию в наш институт с диагнозом «ячмень верхнего века, резистентный к противовоспалительной терапии». Получал сухое тепло, 5 сеансов УВЧ-терапии. При осмотре на верхнем веке правого глаза диагностировано безболезненное образование кожи ярко-красного цвета около 1,5 см в диаметре. Образование появилось 1 нед. назад и быстро увеличилось в размерах. Три дня назад аналогичное образование возникло на правой щеке. При детальном расспросе больного выяснилось, что он ВИЧ-инфицирован и состоит на учете в противо-СПИДовом центре по месту жительства. Последние 4 мес. на прием не являлся. Лечения не получал. Было высказано предположение о саркоме Капоши. Диагноз опухоли подтвержден морфологически. Больной направлен на лечение основного заболевания к инфекционисту.
Изменения конъюнктивы при саркоме Капоши обычно локализуются в сводах и имеют вид мелких красноватых узелков. Реже развивается большой безболезненный узел мягкой консистенции, который ошибочно принимают за грануляционный полип при халязионе. Иногда появляется плоская опухоль конъюнктивы ярко-красного цвета, которая симулирует субконъюнктивальное кровоизлияние.
Саркома Капоши - редкое заболевание, которое, как правило, возникает на фоне иммунодефицита. Возраст больных — 30-40 лет. ВИЧ-инфицированные лица заболевают саркомой Капоши в 300 раз чаще, чем основное население [6]. К группе риска развития саркомы Капоши относят также больных, получающих иммуносупрессоры после пересадки органов.
Хочется подчеркнуть, что при появлении безболезненных кожных пятен и папул красного цвета у больных с иммунодефицитом необходимо прежде всего исключить саркому Капоши. Такие изменения кожи век редко бывают изолированными и сочетаются с поражением кожи на других участках тела [7].
Согласно современным представлениям о патогенезе саркомы Капоши, пусковым механизмом развития заболевания являются нарушение иммунного статуса и возникающая при этом повышенная продукция клетками многих цитокинов: ИЛ-6, ИЛ-1, ФНО и др. В отличие от нормальных мезенхимальных клеток, опухолевые клетки саркомы Капоши особенно чувствительны к воздействию клеточных ростовых факторов. Высокая продукция цитокинов вызывает экспрессию гена tat, который играет ключевую роль в патогенезе опухоли - обеспечивает миграцию опухолевых клеток. Кроме того, он стимулирует ангиогенез опухоли - эндотелиальные клетки начинают формировать новую капиллярную сеть.
Саркома Капоши у лиц, не страдающих ВИЧ-инфекцией, обычно имеет торпидное течение и не требует системной терапии. Саркома Капоши у ВИЧ-инфицированных больных развивается быстро и часто сопровождается поражением внутренних органов. Такие больные нуждаются прежде всего в лечении основного заболевания - ВИЧ-инфекции.
Большие сложности у офтальмологов вызывает диагностика Т-клеточной лимфомы век. Опухоль сопровождается такими изменениями, как отек и уплотнение века, гиперемия кожи. Такое состояние принимают за абсцесс века. Так, больному 47 лет с жалобами на отечность и несколько болезненное уплотнение обоих век правого глаза без флюктуации, резкую нечетко отграниченную гиперемию кожи век с поверхностным изъязвлением на отдельных участках провели вскрытие «абсцесса». Выделилось небольшое количество сукровичного отделяемого. В связи с неэффективностью местной и общей противовоспалительной терапии был направлен на консультацию к офтальмоонкологу. При первичном осмотре привлекало внимание несоответствие выраженности клинических симптомов, болевого синдрома и отсутствие общей реакции организма в виде повышенной температуры тела, лейкоцитоза и изменения лейкоцитарной формулы. Из анамнеза известно, что он страдает Т-клеточной кожной неходжкинской лимфомой. Несколько месяцев назад в области правого предплечья появились изменения кожи, аналогичные описанным выше. Начат курс противоопухолевого лечения Т-клеточной лимфомы. Была проведена биопсия новообразования кожи век правого глаза. Диагноз Т-клеточной кожной лимфомы века подтвержден морфологически.
В коже преобладают Т-лимфоциты, поэтому кожная лимфома часто бывает Т-клеточной. Для этого вида опухоли характерна инфильтрация дермы опухолевыми Т-лимфоцитами. На границе эпидермиса и дермы развиваются множественные микроабсцессы, которые обусловливают появление очагов болезненной гиперемии кожи и ее поверхностное изъязвление. Установление правильного диагноза у данного пациента стало возможным благодаря грамотно собранному анамнезу, осмотру «внеглазных» проявлений заболевания, оценке клинических симптомов заболевания века (рис. 4, 5). Считается, что поражение век при грибовидном микозе (варианте Т-клеточной лимфомы) ассоциируется с плохим витальным прогнозом [8].
Особый интерес представляет дифференциальная диагностика воспалительных заболеваний края век (блефарита и мейбомиита) и злокачественной опухоли кожи век с преимущественным ростом вдоль реберного края века. Такой рост опухоли встречается при базальноклеточном раке кожи (рис. 6), плоскоклеточном раке кожи и предраковых заболеваниях (болезни Боуэна). Морфологически эпителиома Боуэна имеет все признаки рака. Атипичные кератоциты объединяются в сосочкоподобные структуры. Возникают очаги паракератоза. Появляются клеточный полиморфизм, атипичные митозы, многоядерные клетки. Но процесс не распространяется глубже базальной мембраны эпидермиса. При отсутствии своевременного лечения опухоль трансформируется в плоскоклеточный рак [9].
Стафилококковый блефарит нередко проявляется изъязвлением кожи и неправильным ростом ресниц. Язвенный блефарит - двусторонний процесс, хотя выраженность симптомов может быть неодинаковой на разных участках век.
При локализации злокачественной опухоли кожи у края века обращает на себя внимание нарушение роста ресниц. Реберный край представляется утолщенным, наблюдается локальная гиперемия пальпебральной конъюнктивы. Нередко поверхность опухоли изъязвляется.
Карцинома in situ, или эпителиома Боуэна, на коже век встречается крайне редко. Клинически имеет вид бляшек небольших размеров (несколько мм в диаметре) темно-красного цвета с чешуйками на поверхности (рис. 7).
После снятия чешуек обнажается мокнущая бугристая поверхность опухоли. При локализации новообразования у ресничного края нарушается рост ресниц [10].
Таким образом, при локальном поражении одного века в виде изъязвления реберного края и локального выпадения ресниц, при отсутствии эффекта от противовоспалительного лечения необходимо исключить новообразование кожи века.
В заключение считаем важным отметить, что у онкологических больных при сниженном иммунитете, на фоне специфического противоопухолевого лечения могут развиваться различные воспалительные заболевания век. Но и многие опухоли могут протекать под видом воспалительных заболеваний век. Это так называемый «маскарадный синдром». В пользу опухоли говорят нетипичная картина воспалительного заболевания, отсутствие болевого синдрома, неэффективность противовоспалительного лечения. Диагноз опухоли окончательно устанавливается после морфологического исследования биоптата. При удалении халязиона гистологическое исследование удаленного материала является залогом успешного лечения.
При отсутствии уверенности в диагнозе воспалительного заболевания век целесообразно воздерживаться от назначения тепловых процедур, физиотерапии или инъекций глюкокортикоидов. Все подозрительные на опухоль образования должны подвергаться биопсии с обязательным морфологическим исследованием биоптата.
Список литературы Свернуть Развернуть
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Основные причины и симптомы рака глаза
Одним из самых страшных диагнозов для человека становится рак. Рак глаза — не относится к распространенным формам онкологического заболевания. Но и это заболевание требует своевременного лечения. Отсутствие соответствующей терапии может привести к серьезным осложнениям, от слепоты до смертельного исхода.
Классификация болезни
Как и в любом другом органе организма, в органах зрения постоянно происходит процесс обновления клеток. Старые клетки заменяются новыми, но если начинается стремительных рост «молодых» клеток, то это приводит к формированию опухоли. Мутация клеток (увеличение количества здоровых клеток) приводит к онкологии.
Рак глаза может быть первичным внутриглазным (когда опухоль распространяется только на поверхности или в структуре органов зрения). Вторичным раком называется опухоль, которая распространилась на глаза в результате метастазирования из других внутренних органов.
Виды первичной формы онкологии глаза
Увеальная меланома
Злокачественная опухоль развивается в сосудистой оболочке зрительного органа. Патология нередко захватывает и другие структуры глаза, а именно радужку, сосудистый слой, а также цилиарное тело. Данная форма онкологии часто дает метастазы в различные внутренние органы (легкие, печень, кожу и пр.). Еще несколько лет назад увеальная меланома чаще диагностировалась у людей преклонного возраста (старше 65 лет). Но в последние годы медики отмечают тенденцию, то форма заболевания «молодеет». Сейчас заболевание диагностируется и у молодого поколения, людей младше 30 лет.
Меланома конъюнктивная
Новообразование поражает тонкую прозрачную ткань, которая покрывает веки с внутренней стороны и поверхность глаз. Заболевание также относится к редким, но очень опасным. Несвоевременное лечение станет причиной распространения мутирующих клеток на другие структуры органов зрения.

Ретинобластома (рак сетчатки)
Формой онкологии страдают преимущественно дети до 5 лет. Деление мутирующих клеток у плода начинается еще в утробе матери. Рождается ребенок уже с диагнозом ретинобластома. Заболевание является редким, но очень опасным. Несвоевременная терапия нередко приводит к летальному исходу.
Лимфома внутриглазная
Новообразование развивается в структуре лимфатической ткани, состоящей из желез, «задачей» которых является выведение из органов зрения ненужных ферментов, патогенных микроорганизмов, инородных частиц. Лимфоузлы — это важная структурная часть иммунной системы. Лимфатическая ткань расположена во всех органах организма, включая и глаза. Лимфома глаз — редкая и трудно диагностируемая болезнь. Симптомы этой формы онкологии схожи с признаками других заболеваний, поэтому определить достоверный диагноз достаточно трудно.
Рак слезной железы
Новообразование распространяется по всей структуре слезной железы (сверху и сбоку глаза). Онкологический процесс чаще диагностируется у людей старше 30 лет.
Рак век
Провокатором мутации клеток является продолжительное воздействие солнечных лучей. Заболевание легко диагностируется на ранней стадии. Прогноз положительный (при условии своевременного лечения).
Вторичный рак глаза является следствием онкологии других внутренних органов. У женщин он часто выступает формой осложнения рака молочной железы. У мужчин онкология органов зрения может стать следствием рака легких или печени.
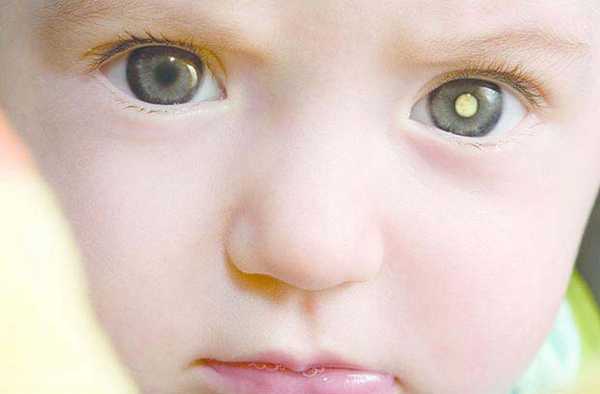
Симптомы
Часто человек не обращает внимания на происходящие патологические изменения, а когда они начинают приносить существенный дискомфорт, то бывает уже слишком поздно.
Что должно насторожить человека? Какие признаки указывают, что риск развития онкологии велик?
Ухудшение зрения
Если ранее зрение было четким и ясным, но со временем видимость стала ухудшаться, то имеет смысл пройти обследование у офтальмолога. На развитие патологических изменений указывает появление «мушек» и темных пятен. Если человек не может различить предметы, находящиеся вдали/вблизи (но раньше с этим не было проблем), то это указывает на активное развитие офтальмологического заболевания.
Появление на поверхности глаза темного пятна
На ранней стадии развития онкологии это может быть небольшая красная или темная точка. В дальнейшем пятно будет увеличиваться в размерах и темнеть. Новообразование станет причиной ухудшения зрительной функции. Если на поверхности слизистой появилось пятно, то медлить с визитом к офтальмологу нельзя.
Опухоль глаза
На ранней стадии новообразование может быть представлена в форме небольшой припухлости. Если опухоль начинает увеличиваться в размерах, то риск развития рака увеличивается. Рак глаза схож по внешним проявлениям с признаками ячменя. Различить болезни и поставить точный диагноз способен только офтальмолог после проведения соответствующих диагностических исследований.
Другие признаки
Признаки развития рака глаза могут быть различными. Некоторые пациенты отмечали, что в начале развития онкологии у них часто болела переносица. Другие пациенты указывают, что симптомом рака является выпячивание глаз.
Когда злокачественная опухоль активно развивается, у человека резко портится самочувствие. Появляется усталость, потеря работоспособности, ухудшение аппетита, повышается сонливость. Резко ухудшается зрительная функция, проявляется частичная или полная слепота, наблюдается косоглазие, бледнеет зрачок.
Рак глаза проявляется примерно одинаково у взрослых и детей. Если взрослый человек способен определить дискомфорт, который ему доставляет новообразование, то дети не всегда обращают на появившиеся дефекты внимание. Поводом для экстренных действий должны стать следующие изменения в поведении малыша: ребенок часто трет глаза, в области органов зрения появляется покраснение, веки припухают, наблюдается отек, ребенок теряет аппетит, становится капризным.
Активность проявления болезни зависит от специфики воспалительного процесса, области локализации, иммунных способностях организма и пр. При любых патологических проявлениях необходимо обращаться к врачу. Своевременная диагностика и последующее лечение увеличивает шансы полноценного выздоровления.
Стадии заболевания
- Первая. Определить по симптомам развитие онкологии сложно. Часто признаки «скрываются». Единственным симптомом, который может проявляться, является синдром «кошачьего глаза» (зрачок светлеет). Симптомами патологии могут быть развитие косоглазия, изменение зрительной функции.
- Вторая. Развивается глаукома. Патологическое состояние сопровождается резким повышением внутриглазного давления, появлением повышенного слезотечения и светобоязни.
- Третья. У больного резко ухудшается зрительная функция. Человек не способен отличать предметы, путает оттенки, начинается развитие дальнозоркости или близорукости. Для третьей стадии характерно появление экзофтальма (выпячивания). Начинается метастазирование в близ располагающиеся внутренние органы.
- Четвертая. Самая тяжелая стадия (заключительная). Наблюдается метастазирование в соседние внутренние органы (уши, шея, лоб, ротовая полость и пр.). Больного тревожат острые и мучительные боли, начинается интоксикация организма.
Рак глаза у детей
Рак глаза в большинстве случаев врожденное заболевание. Причина развития болезни — мутация гена. Патология передается «по наследству» через поколение.
Приобретенная форма онкологии у детей также встречается в медицинской практике. Причинами развития болезни могут быть различные факторы: от наследственности до слабости иммунной системы.
При раннем выявлении симптомов болезни и своевременно лечении победить рак удается в 90% случаев.
Диагностика
При появлении патологических изменений или резком ухудшении зрительной функции необходимо немедленно обратиться к врачу. Осмотр проводит офтальмолог, он же назначает пациенту необходимые лабораторные или аппаратные исследования.
При первичном обращении офтальмолог опрашивает пациента на наличие симптомов. Для осмотра органов зрения используется специальная лупа, с помощью которой можно определить видимые патологические изменения, изучить специфику рефракции и движения зрительных органов. После изучения жалоб и осмотра врач дает пациенту направление на сдачу общих анализов (кровь, моча, биохимический анализ крови).
Если по результатам анализов врач определяет подозрение на рак, то пациенту назначается дальнейшее диагностическое обследование. Для подтверждения/опровержения предварительного диагноза назначается УЗИ и МРТ. Часто пациенту назначается биопсия. Анализ представляет собой изъятие пробы тканей места, где развивается новообразование, и последующее ее изучение под микроскопом.
Причины
Точные причины развития злокачественной опухоли медикам не известны. Определено, что большую роль при проявлении онкологических процессов «играет» наследственность. Врачи утверждают, что чаще страдают патологическими изменениями люди, которые неправильно питаются или проживают в экологически неблагоприятных условиях.
- генетическая предрасположенность;
- плохая экологическая обстановка в месте проживания;
- работа во вредных условиях труда;
- частое пребывание в запыленном или задымленном помещении;
- регулярное воздействие на организм химических, ядовитых и токсичных веществ;
- продолжительное лечение сильнодействующими препаратами;
- вредные привычки (злоупотребление алкогольными напитками, частое курение, наркомания, токсикомания);
- плохое питание (частое употребление вредных продуктов);
- продолжительное воздействие на организм УФ-лучей;
- нервное перенапряжение, стрессы, физическое и эмоциональное переутомление;
- ВИЧ-инфекция.
Медики уверены, что риск развития рака глаза у людей с низкой иммунной способностью намного выше, чем у людей с хорошим иммунитетом.
По статистике, самой распространенной формой рака глаз является новообразование, поражающее конъюнктивную оболочку (60%). На втором месте находится рак сетчатки или радужки.
Новообразование, развивающееся в области зрительных органов, может носить доброкачественный и злокачественный характер. Доброкачественные опухоли хорошо поддаются лечению. Чаще в качестве терапии выбирается хирургическое вмешательство.
Злокачественная опухоль поддается лечению в том случае, если диагностирована на раннем этапе. В запущенных формах рак практически неизлечим.
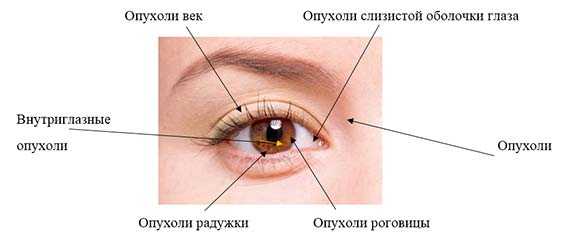
Лечение
Единой схемы лечения онкологического процесса не существует. Метод терапии выбирается врачом после полного обследования пациента и утверждения диагноза.
Хирургическое вмешательство
Эффективным методом лечения рака на ранних стадиях развития является операция. В ходе хирургического вмешательства иссекаются новообразования, а также близ располагающиеся ткани, пораженные патологией.
Лучевая терапия
Применяется методика лечения только к тем формам новообразований, клетки которых чувствительны к радиационному воздействию.
Клетки злокачественного новообразования разрушаются под воздействием тонкого луча. Лучевая терапия применяется до и после оперативного вмешательства.
Энуклеация глаза
Хирургическое удаление глазного яблока.
Химиотерапия
Пациенту назначаются специальные противоопухолевые препараты. Медикаменты могут использоваться в форме таблеток или инъекций.
Химиотерапия проводится курсами (по 3-4 недели). Через некоторое время пациенту назначается повторный курс терапии.
Криотерапия
«Замораживание» раковых клеток.

Стереотаксическая радиохирургия
Современный метод лечения рака глаза. Пациенту к костям черепа фиксируется специальная рамка, оснащенная наружным вектором. Рамка излучает энергию и направляет ее на участок с опухолью.
Процедура достаточно болезненная, поэтому предварительно проводится обезболивание.
Брахитерапия
Методика направлена на уменьшение локализации злокачественного процесса.
Суть метода: рядом со злокачественным новообразованием устанавливаются радиоактивные платы. В результате прямого воздействия платы происходит радиоактивное облучения очага.
- Установка в область глаза радиоактивной платы. Процедура проводится под местным наркозом.
- Извлечение радиоактивной платы из глаза после проведения терапевтических процедур.
Недостаток терапии в том, что методика часто провоцирует развитие осложнений, среди которых наблюдаются внутриглазные инфекции, развитие сильного покраснения слизистой, образование глаукомы, отслойка сетчатки, частичная/полная потеря зрительной функции.
Объем хирургического лечения определяется в зависимости от стадии болезни. При отсечении части глаза со злокачественным новообразованием нередко удаляется полностью глазное яблоко. Экстренные меры принимаются в случаях, если другие методы лечения оказались неэффективными. Взамен удаленного глазного яблока пациенту может быть вставлен протез.
- микрохирургия (удаление опухоли с сохранением структуры глаза);
- лазерная хирургия (иссечение злокачественного образования лазерным лучом);
- радиоволновая хирургия («выпаривание» новообразования без повреждения глаза).
Современные методы хирургии позволяют полностью удалить раковые клетки, не повреждая структуру глаза и полностью сохраняя зрение.
Сколько живут с раком глаза?
Если заболевание своевременно диагностировано, и пациенту было назначено квалифицированное лечение, то прогноз положительный. Согласно данным статистики, при обнаружении онкологии на ранней стадии развития процент выживших составляет 85%. Если лечение онкологии было начато, когда болезнь находилась на 2 или 3 стадии, то процент выживших составляет 65%. Процент выживших при диагностировании 4 стадии равен 45%.
Исход болезни зависит не только от своевременности лечения, но и от стадии рака, а также от локализации.
Профилактика
Для лечения рака должны быть использованы только медикаментозные методы лечения. Народными способами вылечить онкологию не получится. Часто люди совершают ошибку, надеясь на рецепты народных знахарей и не обращаются к врачам. Запущенную патологию вылечить сложнее, чем заболевание на ранних стадиях развития.
- правильное питание;
- активный образ жизни;
- своевременное лечение инфекционных и воспалительных процессов.
Для снижения риска развития рака глаза важно гармонично сочетать время активности и периоды отдыха, не выходить на улицу в жаркое время года без солнцезащитных очков, не пренебрегать закаляющими процедурами (обливание холодной водой, массаж).
Не следует пренебрегать возможностью раз в год пройти диспансеризацию. Помимо других специалистов в программу диспансеризации включен и осмотр у офтальмолога. Периодический осмотр, своевременное обнаружение патологических изменений и назначение квалифицированного лечения снизят риск развития серьезных осложнений.
Читайте также:
