Укладка при рентгенограмме прямой кишки (толстой кишки) в боковой проекции
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Так, в частности, контрастное вещество вводят в различные разделы пищеварительного канала. Затем осуществляют многопроекционное просвечивание, серийную прицельную и обзорную рентгенографию.
Однако следует подчеркнуть, что при некоторых патологических состояниях, прежде всего повреждениях и острых заболеваниях органов живота (ранения полых органов, внутрибрюшные кровотечения, перфоративные язвы желудка и двенадцатиперстной кишки, повреждения почек и др.), весьма ценные данные могут быть получены при обзорной рентгенографии живота в условиях естественной контрастности при различных положениях больного.
Кроме того, обзорная рентгенография (электрорентгенография) должна предшествовать любому рентгенологическому исследованию с применением контрастных веществ.
Эффективность рентгенологического исследования органов брюшной полости и забрюшинного пространства во многом зависит от правильного выбора технических параметров съемки и подготовки больных. Обычно рентгенографию живота осуществляют жестким рентгеновским излучением, при максимально возможном уменьшении выдержки и с обязательным использованием отсеивающих растров.
Методика исследования в каждом случае должна проводиться сугубо индивидуально, с учетом предполагаемой патологии и функционального состояния желудочно-кишечного тракта.
Так, при острых заболеваниях (перфорация полого органа, кровотечение, острая кишечная непроходимость и др.) и травмах живота неотложное рентгенологическое исследование проводится без всякой предварительной подготовки. Лицам с нормальной функцией желудочно-кишечного тракта также исследование может быть выполнено без специальной подготовки.
Достаточно, чтобы они прибыли в рентгенологический кабинет натощак.
Вместе с тем при выраженном газообразовании следует за несколько дней до исследования перевести больного на диету с резким ограничением углеводов.
При запорах прибегают к масляным слабительным, которые назначают на протяжении 3—4 дней, предшествующих исследованию.
Кроме того, вечером накануне и утром, за 1,5—2 ч до выполнения снимков, прибегают к высоким промывным клизмам.
БЕСКОНТРАСТНЫЕ ИССЛЕДОВАНИЯ БРЮШНОЙ ПОЛОСТИ УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ ЖИВОТА
Назначение снимка—получение общего представления о положении, форме и размерах органов живота, а также выявление свободного газа в брюшной полости, уровней жидкости в раздутых газом петлях кишок (чаши Клойбера), обызвествлений и конкрементов в проекции желчного пузыря и почек, металлических инородных тел в брюшной полости или брюшной стенке. Кроме того, в отдельных случаях к обзорной рентгенографии живота прибегают в акушерской практике с целью определения числа,
положения, величины, а также антенатальных уродств плодов,
Укладка больного для выполнения снимке. Снимок выполняют у вертикальной стойки. Больной прижимается к кассете брюшной стенкой.
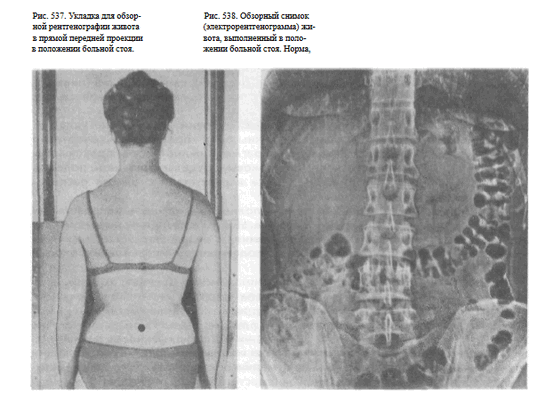
Голова расположена прямо, руки опущены. Фокусное расстояние — 100—120 см. Размеры кассеты — 30X40 или 35X35 см.
Верхний край ее располагается на уровне IX грудного позвонка. Центральный пучок рентгеновского излучения направляют на линию остистых отростков, на 1—2 см выше гребней подвздошных костей, в центр кассеты. Съемку осуществляют при задержанном дыхании, после форсированного выдоха и втягивания живота (рис. 537).
Информативность снимка. На обзорной рентгенограмме (электро-рентгенограмме) живота отображаются очертания печени, почек, больших поясничных мышц, желудка и кишечника (при наличии в них газа), а также диафрагма, вход в малый таз и боковые каналы брюшной полости (рис. 538).
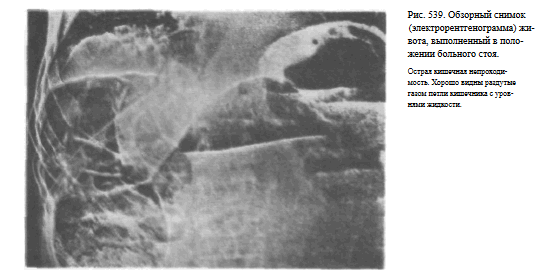
На обзорных снимках живота, выполненных в положении больного стоя или сидя, хорошо видны раздутые газом кишечные петли с уровнями жидкости при кишечной непроходимости
Критерий правильности технических условий съемки и укладки.
На правильно выполненном снимке должны быть хорошо видны очертания паренхиматозных органов живота, диафрагма, нижние ребра, проксимальные отделы подвздошных костей и боковые отделы брюшной полости.
Позвоночник при симметричной укладке и отсутствии сколиоза располагается по средней линии снимка.
Наиболее частые ошибки при выполнении снимка — неправильное положение (смещение кверху, книзу или вбок) кассеты или неправильное направление центрального пучка излучения, в результате чего на снимке отсутствует изображение диафрагмы, подвздошных костей или боковых отделов живота.
ОБЗОРНЫЙ СНИМОК ЖИВОТА В ПРЯМОЙ ПРОЕКЦИИ В ПОЛОЖЕНИИ БОЛЬНОГО ЛЕЖА
Назначение снимка в основном такое же, как при съемке в положении стоя. Снимки, произведенные в положении больного лежа на спине оптимальны для выявления свободной жидкости в брюшной полости.
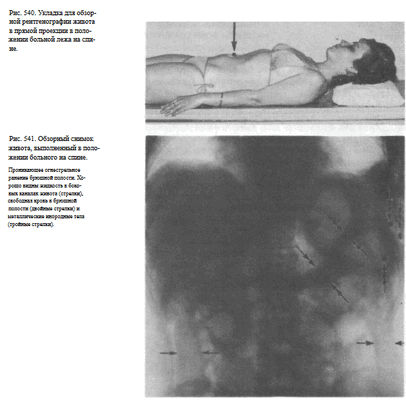
Укладка больного для выполнения снимка. Больного укладывают на спину или на живот. Руки вытянуты вдоль туловища.
Расположение кассеты и направление пучка рентгеновского излучения такое же, как и при съемке в положении стоя <рис. 540).
Информативность снимка, критерии правильности технических условий при его выполнении и наиболее частые ошибки такие же, как и при рентгенографии в положении больного стоя. Однако на снимках, выполненных в горизонтальном положении, не удается выявить свободный газ в брюшной полости и уровни жидкости в кишечнике.
Вместе с тем на снимках, сделанных в положении больного лежа на спине, наиболее отчетливо отображается свободная жидкость в боковых каналах живота (рис. 541).
СНИМОК ЖИВОТА В ПРЯМОЙ ПРОЕКЦИИ В ПОЛОЖЕНИИ БОЛЬНОГО НА ЛЕВОМ БОКУ (ЛАТЕРОГРАФИЯ)
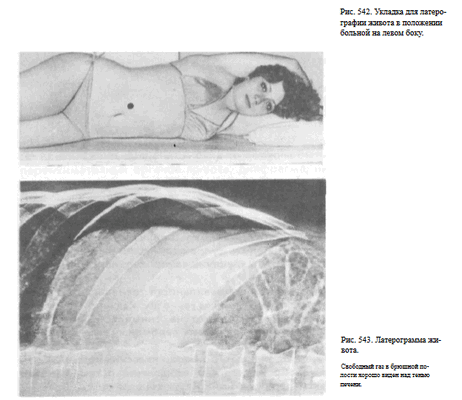
Назначение снимка. Снимок предназначен главным образом для выявления свободного газа в брюшной полости и уровней жидкости в петлях кишок, а также свободной жидкости в брюшной полости и забрюшинном пространстве.
К съемке в этой проекции прибегают в тех случаях, когда нельзя выполнить снимок в положении больного стоя.
Укладка больного для выполнения снимка. Больной лежит на левом боку. Руки вытянуты кверху и заложены за голову. Кассета размером ЗОХ40 см длинным ребром упирается в поверхность стола и прилежит к пояснице. Верхний край ее соответствует VIII грудному позвонку. Центральный пучок рентгеновского излучения направляют в центр кассеты, на 2—3 см выше срединной линии (рис. 542).
Информативность снимке. На латерограмме отображаются преимущественно правая половина живота и расположенные здесь органы. Особенно отчетливо при этом виден свободный газ в брюшной полости (рис. 543).
ОБЗОРНЫЙ СНИМОК ЖИВОТА В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка — топографоанатомическая ориентация обызвествлений, конкрементов и металлических инородных тел, выявленных на прямых снимках.
Эта укладка (при съемке больного в положении на спине) может быть также использована и для выявления свободного газа в брюшной полости.
Укладки больного для выполнения снимка. Исследование может быть проведено в положении больного стоя у стойки или лежа на спине. В первом случае больного устанавливают так же, как и при рентгенографии поясничного отдела позвоночника в боковой проекции (см. рис. 250); во втором — больной лежит на спине, руки заложены за голову, кассета расположена вертикально на длинном ребре вдоль боковой поверхности живота. Съемка осуществляется горизонтальным пучком рентгеновского излучения
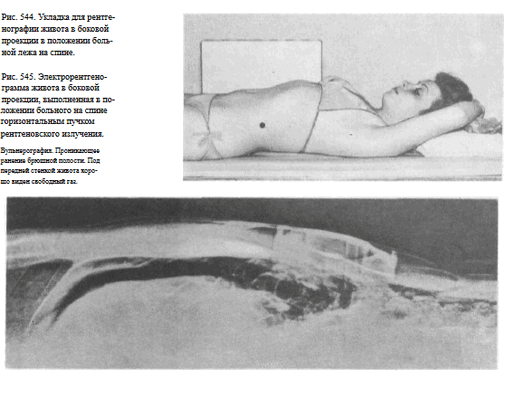
(рис. 544).
Информативность снимка. На рентгенограмме живота в боковой проекции можно определить местоположение металлических инородных тел и обызвествлений.
На снимке, выполненном в положении больного на спине, при перфорации полого органа под передней брюшной стенкой определяется свободный газ (рис. 545).
КОНТРАСТНЫЕ ИССЛЕДОВАНИЯ ПЕЧЕНИ И ЖЕЛЧНЫХ ПУТЕЙ
Холецистография — методика рентгенологического исследования желчного пузыря, основанная на способности печеночных клеток поглощать из крови некоторые йодсодержащие вещества и выделять их с желчью в желчный пузырь, который обладает способностью концентрировать свое содержимое. Показанием к холецистографии является подозрение на вляют путем однократного (за 14—15 ч) или фракционного (метод насыщения) приема внутрь ди- или трийодированных контрастных веществ (билитраст, билиграфин, йопагност, холевид) и последующей рентгенографии в положении больного стоя за экраном и лежа на животе.
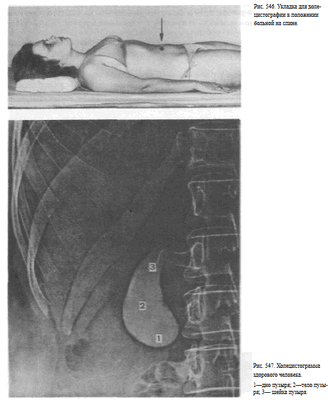
Рекомендуется делать 4 снимка: два — в прямой передней проекции в положении больного стоя (один — без компрессии, второй — с компрессией), третий снимок также в положении больного стоя в левой косой проекции и последний — в положении больного лежа на спине. Первые три снимка обычно выполняют за экраном рентгеновского аппарата под контролем просвечивания, последний — на снимочном столе (рис. 546). Кассету размером 24X30 см устанавливают под правую половину живота с таким расчетом, чтобы центр ее находился на середине расстояния между нижними ребрами и гребнем правой подвздошной кости.
У здоровых людей на холецистограммах определяется интенсивная однородная тень желчного пузыря с четкими контурами (рис. 547).
При калькулезных холециститах тень пузыря менее интенсивна, в проекции пузыря определяются дефекты наполнения, образованные камнями(рис. 548).
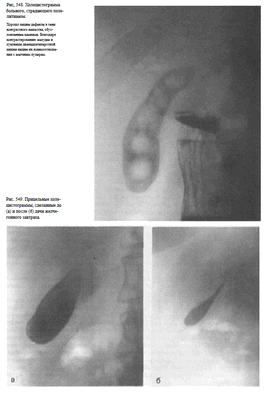
Для оценки сократительной и эвакуационной функции желчного пузыря после выполнения снимков (при наличии на них отображения тени желчного пузыря) больному дают желчегонный завтрак (сырые желтки, сливочное масло, сорбит) и спустя 20 и 50 мин делают прицельные снимки (рис. 549).
Выделительная холеграфия (холецистохолангиография) осуществляется путем внутривенного введения 20—40 мл 50—70% трийодированного контрастного вещества. Эта методика позволяет изучить состояние не только желчного пузыря, но и желчных ходов. Желчные протоки оптимально контрастируются в течение первых 30 мин, а желчный пузырь — через 1 '/г ч.
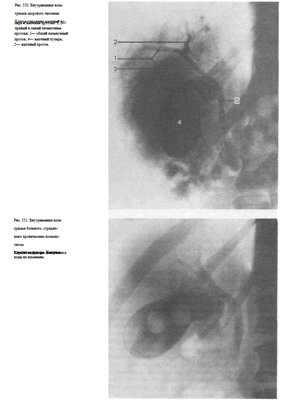
При выделительной холецистохолангиографии на снимках отчетливо видны печеночные протоки, общий желчный проток, пузырный проток, а также желчный пузырь (рис. 550). Интенсивность выделения препарата печенью характеризует и ее выделительную функцию.
Усиление интенсивности тени контрастной желчи, перемешивание ее с оставшейся в пузырене контрастной желчью, свидетельствует о хорошей концентрационной способности пузыря. Последующий прием внутрь яичного желтка (яйца) позволяет изучить функцию сфинктера Одди, а также двигательную способность желчного пузыря.
Выделительная холеграфия дает возможность выявить холестериновые камни как желчного пузыря, так и расположенных в желчных протоках, а также исследовать желчные пути после холецистэктомии (рис. 551).
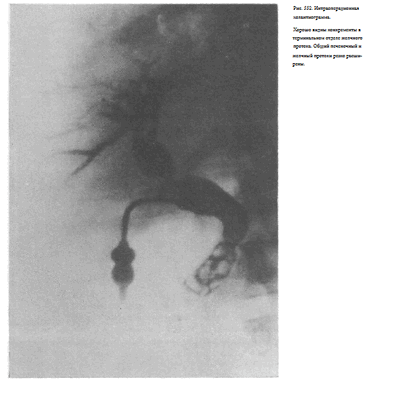
Для изучения состояния общего желчного и печеночных протоков применяют интраоперационную холангиографию. При этом хирург вводит водорастворимое контрастное вещество непосредственно в желчные пути посредством пункции. Чаще всего пунктируют пузырный или общий желчный проток в терминальном отделе. После измерения давления в желчных путях из них отсасывают некоторое количество содержимого и осторожно, под небольшим давлением, вводят 10—20 мл контрастного вещества.
Не удаляя иглы с помощью переносного или палатного аппарата производят рентгеновский снимок (кассету подкладывают под больного заранее) и подвергают его срочной фотообработке. Перед рентгенографией хирургические инструменты стремятся расположить вне проекции желчных путей (рис. 552).
Теги: живот
234567 Начало активности (дата): 22.01.2020 10:24:00
234567 Кем создан (ID): 989
234567 Ключевые слова: живот, брюшная полость, забрюшинное пространство, тонкая кишка, двенадцатиперстная кишка, толстая кишка
12354567899
Памятка по подготовке больных к рентгенологическому исследованию
Как осуществляется подготовка больных к рентгенологическому исследованию желудка и тонкого кишечника?
Больные с нормальной функцией кишечника не требуют никакой специальной подготовки к рентгенологическому исследованию желудка.
При патологии желудка и кишечника за 2-3 дня до исследования исключают из рациона исследуемого продукты, способствующие газообразованию (черный хлеб, овощи, фрукты, бобовые, молоко и т. д.). За 14 часов до обследования больной прекращает прием пищи, вечером принимает 30 мл касторового масла, а через 2- 3 часа ему ставят очистительную клизму с 1-1,5 л теплой воды, настоем ромашки или мыльным раствором (5 г детского мыла). За 2-3 часа до исследования ставят повторную очистительную клизму комнатной температуры. В день исследования больной не должен пить и курить.
При наличии в желудке больного большого количества жидкости, слизи, остатков пищи (например, при органическом сужении выходного отдела желудка) следует промыть желудок за 2-3 часа до исследования.
При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1,5-2 часа до исследования.
Как проводится рентгенологическое исследование желудка и двенадцатиперстной кишки?
В качестве контрастного вещества при рентгенологическом исследовании желудка и двенадцатиперстной кишки используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.
Подготовка больных и проведение рентгенологических исследований желчного пузыря и желчевыводящих путей.
Как осуществляется подготовка больных к рентгенологическому исследованию желчного пузыря и желчевыводящих путей?
Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют чаще всего два основных метода: холецистографию (рентгенологическое исследование желчного пузыря с предварительным пероральным приемомрентгеноконтрастного препарата) и холеграфию (рентгенологическое исследование желчных протоков с внутривенным введением контрастного вещества). Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключение сырой капусты, черного хлеба, молока и т. д.). Скопления газа в кишечнике, давая при рентгенологическом изображении округлые очаги просветления, могут накладываться на тень желчного пузыря, затрудняя правильную трактовку получаемых данных. Специальных обязательных очистительных клизм, равно как и гак называемых "жирных завтраков" накануне исследования не требуется. Очистительную клизму ставят лишь при выраженном метеоризме.
Как проводится холецистография?
При холецистографии больной накануне исследования принимает рентгеноконтрастный йодсодержащий препарат (холевид, йопагаост и др.) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем, но 0,5 г через каждые 5 минут в течение получаса. Контрастное вещество, попадая в печень, выделяется с желчью и накапливается в желчном пузыре. При этом максимальная концентрация препарата в желчном пузыре наблюдается через 15-17 часов после приема; поэтому если холецистография назначена на 9-10 часов утра, то препарат следует принять накануне вечером в 17-19 часов. Необходимо предупредить больных о возможности появления у них тошноты и жидкого стула после приема указанных рентгеноконтрастных препаратов.
На следующий день делают рентгеновские снимки (рентгенограммы) желчного пузыря. Как проводится анализ рентгенограмм желчного пузыря?
При анализе рентгенограмм оценивают интенсивность тени желчного пузыря, его форму, величину, положение, наличие или отсутствие деформации, конкрементов (камней) и др.
Как проводится исследование двигательной функции желчного пузыря?
Для уточнения двигательной функции желчного пузыря больному дают так называемый желчегонный завтрак (2 сырых яичных желтка или 20 г сорбита в 100-150 мл воды), после чего через 30-45 минут (лучше серийно, через каждые 15 минут) делают повторные снимки и определяют сократительную способность желчного пузыря.
Как проводится холеграфия?
При проведении холеграфии контрастное вещество (билигност, билитраст и др.), которое также выделяется с печенью и контрастирует желчные протоки, вводят внутривенно. С учетом возможности аллергических реакций вначале внутривенно вводят пробную дозу (1-2 мл) 50 % раствора билигноста или билиграфина, подогретого до температуры тела. При отсутствии через 5-10 минут аллергических реакций (зуда, озноба) медленно вводят основную часть препарата. Более интенсивное наполнение протоков происходит после дополнительного введения больному 0,5 мл 1 % раствора морфина. Последующие снимки проводят через 20, 30-40 и 45-60 мин после введения контрастного препарата.
Как проводится анализ рентгенограмм желчных протоков?
На рентгенограммах оценивают размеры, контуры, просвет внутри- и внепеченочных желчных протоков, наличие или отсутствие в них конкрементов, уточняют концентрационную и сократительную функции желчного пузыря. Для более точногоопределения состояния общего желчного протока внутривенную холеграфию часто дополняют проведением рентгенологического исследования двенадцатиперстной кишки (дуоденография).
Каковы противопоказания для проведения холецистографии и холеграфии?
Холецистографию не проводят при тяжелых поражениях печени, повышенной чувствительности к йоду, а холеграфию. кроме того, - при острых воспалительных заболеваниях желчных протоков, протекающих с повышением температуры (холангитах), выраженной гиперфункции щитовидной железы.
Подготовка больных и проведение рентгенологического исследования толстого кишечника.
С какой целью проводится рентгенологическое исследование толстой кишки?
Рентгенологическое исследование толстой кишки (ирригоскопия) проводят с помощью контрастной клизмы. Применение ирригоскопии позволяет определить форму, положение, состояние слизистой оболочки, тонус и перистальтику тех или иных отделов толстой кишки и играет большую роль в распознавании ее различных заболеваний -опухолей, полипов, дивертикулов, кишечной непроходимости.
Как проводится подготовки к ирригоскопии?
Для подготовки больного к ирригоскопии в его рационе в течение 3 дней исключают пищу способствующую метеоризму, назначают каши, кисели, омлеты, отварные мясные и рыбные продукты. Трижды в день дают внутрь настой ромашки, вставляют газоотводную трубку;
Накануне исследования больному дают перед обедом 30 г касторового масла, вечером ставят очистительную клизму, лучше дважды с интервалом в 1 час. Больной не ужинает. Утром больному дают легкий завтрак и вновь ставят 2 очистительные клизмы.
Как проводится рентгенологическое исследование толстой кишки (ирригоскопия)?
В качестве контрастного вещества используют взвесь сульфата бария (из расчета 400 г порошка на 1600 мл воды), которую лучше всего готовить в электросмесителе. Подогретую до температуры тела взвесь вводят с помощью клизмы.
Подготовка больных и проведение рентгенологического исследования мочевой системы.
Как осуществляется подготовка к рентгенологическому исследованию мочевой системы (урографии)?
Перед обзорным снимком почек в течение 2-3 дней исключают из пищи-больного газообразующие продукты (черный хлеб, картофель, квашеную капусту, бобовые, сладкие фрукты, цельное молоко и др.), не назначают солевых слабительных. Накануне вечером ставят очистительную клизму из теплой воды с настоем ромашки. Утром за 3 часа до исследования повторно ставят очистительную клизму. В день процедуры больной не должен есть и пить.
При рентгенологическом исследовании с контрастными йодсодержащими веществами за день до процедуры ставят пробу на чувствительность. При аллергической реакции исследование противопоказано.
Как проводится процедура урографии?
За 30 минут до исследования больной освобождает мочевой пузырь и рентгенологически проверяют наличие газов в кишечнике. При большом количестве газов повторно ставят клизму и спустя 45 минут делают обзорный снимок почек.
При ретроградной урографии контрастное вещество вводят через катетер в мочевой пузырь (цистография) или через специальные катетеры в почечные лоханки. Затем делают рентгенологические снимки.
Подготовка больных к рентгенологическому исследованию бронхов, трахеи, и грудной клетки.
Как проводится подготовка больного к бронхографии?
Бронхография - это рентгенологическое исследование бронхов и трахеи с помощью контрастных веществ. Во время подготовки проверяют чувствительность больного к йодистым препаратам, осуществляют постуральный дренаж бронхов, назначают отхаркивающие, бронхорасширяющие средства, антибиотики. Перед процедурой подкожно вводят атропин, при необходимости - пипольфен, седуксен.
Каковы особенности проведения процедуры?
Бронхографию проводят под наркозом или местной анестезией.
После процедуры в течение 3 часов больному не дают есть.
Катетеры для введения контрастного вещества стерилизуют кипячением.
Как проводится рентгенологическое исследование грудной клетки?
Исследование грудной клетки (рентгенологическое и рентгенографическое) проводят без специальной подготовки больного. Метод фотографирования рентгеновского изображения на пленке 7x7 см или 10x10 см носит название флюорографии.
Рентгенография брюшной полости
Рентген активно используется для диагностики заболеваний органов брюшной полости. Широко распространена обзорная рентгенография брюшной полости - рентгенографическое исследование без введения контрастного вещества, позволяющая получить общую картину состояния брюшной полости.
Органы брюшной полости: общая информация
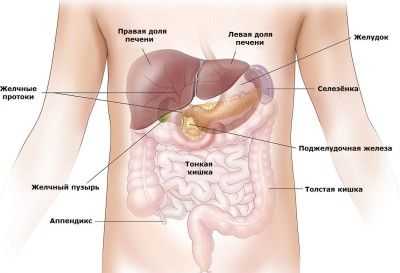
Органы брюшной полости
Брюшная полость - это полость живота, которая ограничена сверху диафрагмой, спереди - брюшной стенкой, сзади - поясничной частью позвоночника, с боков - мышцами живота, снизу - подвздошными костями и диафрагмой таза. Внутри брюшной полости находятся органы пищеварительной системы - желудок, желчный пузырь, печень, кишечник, поджелудочная железа а также селезенка и органы мочевыделительной системы - почки и мочеточники.
Исследование поджелудочной железы, желчного пузыря, печени и селезенки обычно проводится с помощью методов ультразвуковой диагностики, которая оказывается в отношении этих органов наиболее информативной. Для исследования остальных органов брюшной полости применяются преимущественно иные методы диагностики, в том числе рентгенография.
Что показывает рентген брюшной полости?
Метод рентгендиагностики основан на том, что ткани различной плотности по-разному поглощают рентгеновские лучи. Более плотная, например, костная ткань хуже пропускает лучи, поэтому на снимке такая ткань оказывается светлее. Метод позволяет определить местоположение органов, их целостность, наличие инородных тел и новообразований.
Рентгенография брюшной полости показывает:
- как распределены газ и жидкость в брюшной полости, присутствует ли в брюшной полости свободная жидкость;
- присутствуют ли в брюшной полости инородные тела (проглоченные предметы в кишечнике, камни в желчном пузыре, камни в почках);
- имеются ли повреждения внутренних органов;
- имеет ли место внутрибрюшное кровотечение.
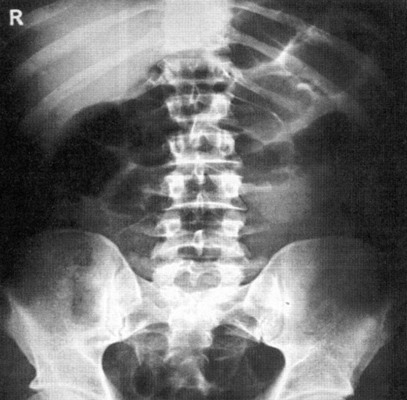
Рентген брюшной полости
С точки зрения оценки состояния конкретных органов обзорная рентгенография брюшной полости не очень информативна, однако она позволяет быстро определить, является ли картина патологической или нет. При разрыве стенки желудка или кишечника (прободение язвы или разрушении стенки опухолью) рентген покажет выходящий в свободную брюшную полость газ. С помощью рентгена брюшной полости можно диагностировать непроходимость кишечника и даже определить примерное место локализации проблемы.
Когда назначается рентген брюшной полости?
Обзорная рентгенография брюшной полости назначается при наличии жалоб на сильные боли в животе. Подобные боли могут наблюдаться при следующих заболеваниях:
- ; ; ;
- аппендицит;
- абсцессы и воспалительные заболевания органов брюшной полости;
- опухолевые процессы;
- ишемия кишечника; ;
- заворот кишечника.
Также обзорная рентгенография брюшной полости назначается при травмах живота.
Как проводится рентгенография брюшной полости?
Для обзорной рентгенографии брюшной полости специальной подготовки не требуется.
Рентгенография может быть выполнена как в одной, так и в двух проекциях (в положениях стоя и лежа). Иногда достаточно сделать рентген только в положении стоя (такая позиция позволяет лучше локализовать проблему при непроходимости кишечника, а также увидеть прободение желудка или кишечника).
Перед исследованием необходимо снять металлические предметы (украшения). Одежду снимать не надо. Во время рентгенографии надо будет какое-то время стоять неподвижно, а в момент, когда делается снимок, задержать дыхание.
Сделать рентген органов брюшной полости в Москве можно в рентгенологическом отделении любой из поликлиник АО «Семейный доктор».
Оставьте телефон -
и мы Вам перезвоним
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Как делают рентген кишечника?
Очень часто люди страдают различными заболеваниями ЖКТ. Это может быть связано с неудовлетворительным состоянием экологии, плохим питанием, образом жизни и другими факторами. Поэтому очень часто приходится делать рентген кишечника для того чтобы точно диагностировать то или иное заболевание. И в связи с этим у многих людей возникает вопрос рентген кишечника, как делают и как готовиться правильно к данной процедуре?

Показания для проведения рентгена кишечника
Рентген кишечника является диагностическим методом обследования эвакуаторной функции прямой кишки и толстого кишечника и оценки его анатомических взаимоотношений с другими органами человека.
Технология его проведения подразумевает барий для рентгена кишечника, который является контрастным веществом, позволяющим отслеживать все текущие изменения в организме.
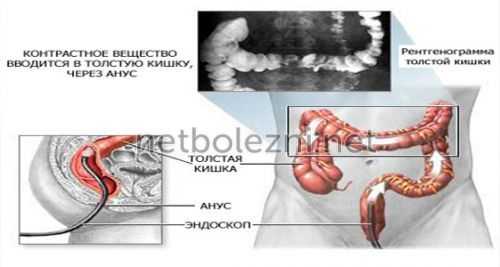
Рентген с применением бария показывает такие отклонения в здоровье как:
- грыжи диафрагмы;
- запоры длительного характера;
- болезнь Крона;
- хронический колит;
- подозрение на язву или онкозаболевания;
- непроходимости кишечника;
- подозрение на неспецифический язвенный колит.
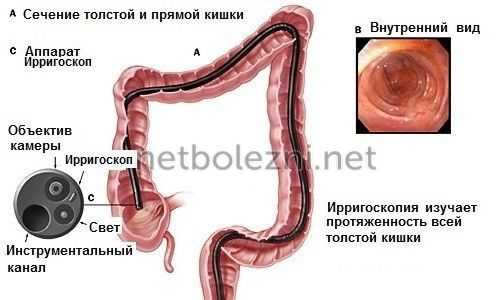
Рентген кишечника с применением бария называется также ирригоскопия. Данная процедура помогает облегчить визуализацию состояния всех зон исследования и дает возможность врачу проследить передвижение бария на специальном рентгеновском мониторе.
Как подготовиться к процедуре рентгена
Подготовка проведения рентгена с контрастом начинается с посещения специалиста. Пациент должен рассказать врачу обо всех перенесенных недавно и ранее серьезных заболеваниях, которые проходили в хронической форме, о наличии аллергических заболеваний или реакций, в том числе на контрастное вещество барий и на другие йодсодержащие вещества.
При приеме различных лекарственных препаратов в данный период времени необходимо также сообщить своему врачу.
Перед самым проведением рентгена необходимо соблюдать некоторую диету: отказаться от всех привычных блюд и ограничиться только прозрачными жидкостями такими как: чай, кофе, бульон, сок, компот и т.д. Но при этом нельзя пить молоко и употреблять другие молочные продукты. Ровно в 12 -00 ночи пациент должен прекратить употреблять даже эти жидкости.
Для того чтобы хорошо подготовиться к проведению рентгена кишечника и уменьшить время просвечивания, а также для того чтобы обеспечить качественную рентгенограмму, необходимо на протяжении трех суток, которые предшествуют процедуре, произвести полное очищение кишечника и сделать это можно различными способами.
Почистить кишечник можно классическим способом: перед рентгеном необходимо пить активированный уголь в такой дозировке: 2 таблетки четыре раза в день. Вечером и утром делают клизму теплой водой, которая помогает очистить толстую кишку до обратного выхода чистой воды.
Также можно легко очистить кишечник с помощью препарата Фортранс, который продается в виде порошка. В зависимости от веса пациента он должен принять от 1 до 3 пакетиков Фортранса, разведенного с водой по согласованию со специалистом. Так, если вес человека составляет более 100 килограмм, то необходимо принять 3 пакетика, если менее 80 кг, то 1 пакетик. Соответственно при весе от 80 до 100 кг понадобится 2 пакетика.

Противопоказания к рентгену с барием
Также есть некоторые противопоказания к проведению рентгена с барием. Процедуру нельзя проводить:
- если человек испытывает сильные боли в области живота;
- при бессознательном или тяжелом состоянии пациента;
- при подозрении на перфорацию слизистых стенок кишечника, так как барий может попасть в брюшную полость;
- при недавнем взятии материала кишечника на биопсию.
При беременности и ребенку рентген толстой кишки с барием, также как и колоноскопия проводится только в исключительных случаях, если анализ не смог ничего показать и на кону стоит здоровье и жизнь пациентов. При перфорации органа процедуру проводят с использованием специального водорастворимого контрастного вещества.

Как проходит процедура рентгена и что она показывает
Рентген кишечника длится около 30 - 40 минут и в процессе его выполнения специалисты используют устройство, которое имеет вид закрытой литровой банки с двумя подведенными к ней шлангами. Называется данный прибор - аппарат Боброва, который наполняется барием и с помощью резиновой груши заполняется воздухом. Барий передвигается в трубке и заполняет толстый кишечник. При проведении процедуры человек лежит на специальном столе для ирригоскопии. Рентген врач делает медленно для того чтобы не повредить стенки и слизистую кишечника.
Что показывает рентген
И так, рентген кишечника что показывает и что может выявить и оценить врач в процессе его проведения.
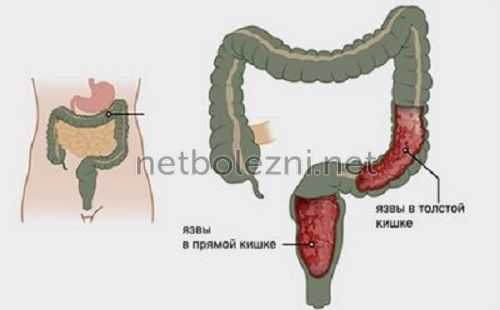
В процессе рентгена с барием специалист может увидеть:
- моторную двигательную функцию толстого кишечника;
- его внешние контуры;
- смещаемость и эластичность органа;
- онкологические заболевания;
- свищи и полипы;
- язвы и дивертикулы.
Если рентген проводят с тугим наполнением, то он покажет внешние контуры стенок кишечника и облегчит определение дефектов наполнения. Таким образом, можно быстрее выявить рак или язву, обнаружить свищи и другие патологии.
Двойное контрастирование тонкого кишечника с бариевой смесью покажет рельеф слизистой оболочки места исследования. Такой рентген делается на пустой желудок после его тугого наполнения воздухом, который позволяет равномерно распределить частички бария и распрямить полностью стенки кишечника.
Во время проведения процедуры специалист делает около восьми различных рентгеновских снимков. Затем на их основании пишется заключение, анализируются полученные данные и включаются в анализ также признаки и нормы, если они имеют место.
Рентген хорош тем, что проводится с редкими осложнениями и малой инвазивностью. На барий аллергические реакции практически не наблюдаются, так как данное средство не попадает в кровеносную систему и не всасывается в кровь. Также рентгеновские лучи абсолютно безопасны, выделяя минимальную дозу облучения и не вызывая побочных эффектов.
Колоноскопия: подготовка и проведение
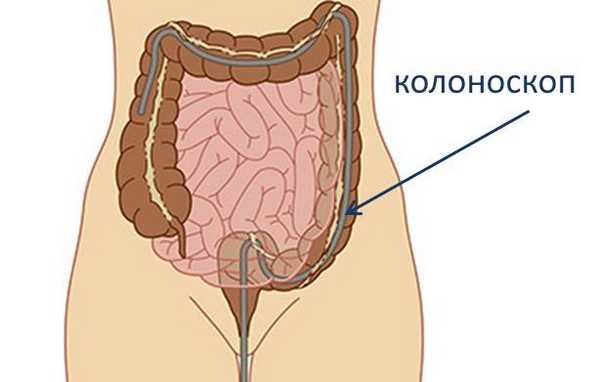
Колоноскопия (фиброколоноскопия) - это эндоскопическое исследование нижних отделов кишечника. В отличие от ретророманоскопии, колоноскопия позволяет получить представление о состоянии не только прямой, но и толстой кишки.
Колоноскопия в АО Семейный доктор
Колоноскопия выполняется с помощью колоноскопа - специального аппарата, представляющего собой гибкую трубку, оборудованную системой подсветки. Внутри трубки проходит оптическое волокно, позволяющее врачу видеть реальное состояние кишечника. Колоноскоп также оборудован устройством для взятия биопсии (биологического материала), с помощью которого могут осуществляться малые хирургические вмешательства.
Для чего нужна колоноскопия?
Колоноскопия проводится, прежде всего, с целью:
- диагностики различных заболеваний кишечника (воспалительных или опухолевых);
- установления причины и локализации источника кишечного кровотечения;
- оценки состояния кишечника перед проведением операций;
- удаления доброкачественных новообразований толстой кишки.
Показания к колоноскопии
Колоноскопия может быть назначена при следующих жалобах (симптомах):
- ;
- нарушения стула (хронические запоры или диарея); : чувство тяжести в животе, вздутие живота; , чувство тошноты после приема пищи;
- снижение аппетита.
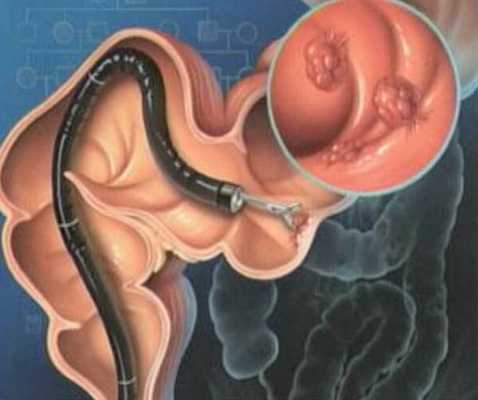
Заболевания, диагностируемые с помощью колоноскопии
Проведение колоноскопии в АО Семейный доктор
- язвенный и обыкновенный колиты;
- болезнь Крона;
- полипы толстой кишки; (выпячивания слизистой оболочки в просвет кишечника);
- болезнь Гиршпрунга;
- опухолевые заболевания кишечника и др.
Как проводится колоноскопия
Колоноскопия проводится через анальное отверстие. Процедура неизбежно связана с определенным дискомфортом и болью. Понимая это, врач действует осторожно и аккуратно, стремясь свести возможные неприятные и болевые ощущения к минимуму.
Для проведения процедуры необходимо будет раздеться снизу до пояса, лечь на кушетку или диагностический стол на левый бок, подтянув колени к груди.
Колоноскоп вводится в просвет прямой кишки и постепенно продвигается по ходу кишечника. Исследование занимает от 20 до 60 минут. Большее время требуется, если проводятся манипуляции (взятие биопсии, удаление полипа).
Колоноскопия во сне
Для пациентов, желающих полностью исключить неприятные ощущения во время колоноскопии, предлагается вариант выполнение исследования в состоянии медикаментозного сна.
Колоноскопия во сне проводится в стационарах АО «Семейный доктор». Для погружения в сон используется препарат «Провайв». Медикаментозный сон следует отличать от общего наркоза. Перед введением препарата, необходимо, чтобы вас осмотрел врач-анестезиолог, поэтому на исследование необходимо прийти заранее - минут за 30 до того времени, на которое назначена колоноскопия. При этом на руках необходимо иметь расшифровку свежей электрокардиограммы.
Пациент погружается в сон, как только начинается введение препарата, и просыпается практически сразу, как введение заканчивается. Полное восстановление наступает через 15-20 минут, но рекомендуется 1-3 часа побыть в стационаре под медицинским контролем. За руль рекомендуется садиться не раньше, чем через 2 часа после процедуры.
Как готовиться к колоноскопии?
Колоноскопия окажется результативной лишь в том случае, если пациент ответственно подошел к подготовке к исследованию и выполнил все необходимые рекомендации.
Прежде всего, за 3 дня до процедуры следует перейти на бесшлаковую диету. Должны быть исключены: черный хлеб, крупы, свежие овощи и фрукты, зелень, капуста в любом виде, бобовые, горох, чечевица, сухофрукты, в том числе изюм, ягоды и орехи, жирные молочные продукты (в том числе сливки, сметана, мороженое, жирный творог), жирные сорта рыбы и мяса (в том числе утка и гусь), соления, маринады, копчености, сладости, алкоголь, газированные напитки, квас.
Разрешается употреблять в пищу: рис, макаронные изделия из муки высшего сорта, белый хлеб, нежирное мясо (телятина, говядина, курятина) в отварном виде, котлет, фрикаделек или суфле, яйца, нежирные сорта рыбы (треска, судак, окунь, щука), овощные отвары, картофель (без кожуры), нежирные молочные продукты (творог, сыр, кефир, обезжиренное молоко), мёд.
Если вы страдаете запорами, обязательно ежедневно принимать слабительные препараты, возможно, несколько увеличив их дозу, по сравнению с обычной (не нарушая инструкции по применению).
Накануне колоноскопии необходимо провести очищение кишечника. Врачи «Семейного доктора» рекомендуют использовать для этого препараты «Фортранс» или «Флит фосфо-сода». Прием препаратов избавит вас от необходимости делать клизму.
Подготовка к колоноскопии с помощью препарата «Фортранс»
Пакетик препарата «Фортранс» разводится в 1 литре воды (может использоваться прозрачный сок или слабый чай). Чем кислее будет жидкость, тем проще будет пить раствор.
Начинать пить раствор следует в день накануне колоноскопии не ранее, чем через два часа после обеда. Обед должен быть легким (бульон, чай). Упаковка «Фортранса» содержит 4 пакетика. Желательно использовать все четыре (для лиц, чей вес более 50 кг.). Пить раствор надо по стакану каждые 15-20 минут в течение 4-5 часов. Оптимальное время приема «Фортранса» - с 9 до 23 часов. Можно запивать раствор небольшим количеством кислого сока (без мякоти) или заедать долькой лимона. Через 1-2-часа после начала приема препарата появится жидкий стул, а спустя 2-3 после приема последней дозы, кишечник полностью очистится.
После чего до проведения колоноскопии ничего есть нельзя.
Подготовка к колоноскопии с помощью препарата «Флит фосфо-сода»
В день накануне исследования утром (оптимально - в 7-00) следует выпить 200 мл прозрачной жидкости (вода, сок). Чрез 1-2 часа можно позавтракать - завтрак должен быть легким (каша или хлеб). После завтрака следует принять препарат, разведя содержимое флакона (45 мл) в половине стакана воды. Раствор надо запить одним или (лучше) двумя стаканами прозрачной жидкости. Вместо обеда (оптимально - в 13-00) пьют не менее 1 л жидкости (воды). В место ужина (в 19-00) - 200 мл (1 стакан). Сразу после этого принимается вторая доза препарата (45 мл, разведенные в половине стакана воды). До того, как лечь спать, надо будет выпить еще жидкости, так, чтобы общий суточный объем составил не менее 2,5-3 литров.
Читайте также:
- Скрининг беременных на маточный кровоток. Допплерометрия маточных артерий и контроль АД
- Вирусная пузырчатка полости рта и конечностей. Аллергические реакции. Анафилактическая реакция.
- Реакция скорби или печали
- УЗ-признаки младенческой гемангиомы околоушной железы
- Сыпь при пятой болезни (инфекционной эритеме) у ребенка
