УЗ-признаки рака паращитовидной железы
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Онкология щитовидки - относительно редкая форма рака, при которой поражаются одна или обе доли железы. В результате страдает синтез гормонов, что негативно отражается на обменных процессах, ускоряя или тормозя их, в зависимости от активности опухолевого очага.
Акции
Полное обследование на онкологические заболевания для мужчин и женщин.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
Щитовидная железа - небольшой орган, расположенный под кожей передней части шеи. Она активно участвует в обменных процессах, синтезируя два гормона - тироксин и трийодтиронин. Помимо них орган выделяет кальцитонин - вещество, участвующее в обмене кальция.
Общие данные о раке щитовидной железы
Данный тип онкологии встречается нечасто, на него приходится до 1% от всех онкологических заболеваний. Поэтому важно помнить, что если у человека обнаруживается опухоль или узел в области шеи, это не обязательно означает онкологию щитовидной железы. Только в 1 случае из 20 опухолей щитовидной железы обнаруживаются раковые клетки. Этот вид опухоли распознается относительно рано, активно лечится и имеет довольно благоприятные прогнозы. Но после удаления щитовидной железы, пораженной раком, необходима пожизненная заместительная гормонотерапия.
Типы рака
Онкологи выделяют четыре различных типа онкологических заболеваний щитовидной железы, для которых характерны специфические симптомы и особая тактика лечения:
- Папиллярный рак. На его долю приходится до 60% от всех случаев онкологии этой локализации. Наиболее часто данный тип рака возникает в возрасте до 40 лет, преимущественно им болеют женщины.
- Фолликулярные карциномы. На их долю приходится до 15% всех типов онкологии. Чаще всего регистрируется в пожилом возрасте.
- Медуллярный рак. В среднем, регистрируется в 5-8% случаев онкологии щитовидки, имеет семейный характер, возникает в разном возрасте и с равной частотой среди женщин и мужчин.
- Анапластическая форма рака. Самый редкий из всех вариантов онкологии, обладает агрессивным течением, обычно регистрируется после 60 лет Источник:
А.А. Федоров, Е.Л. Бедерина, Н.Ю. Орлинская
Клинико-морфологическая характеристика опухолей щитовидной железы по данным гистологического исследования
операционного материала //
Медицинский альманах, 2014, №3(33), с.154-156 .
Папиллярная и фолликулярная формы относятся к дифференцированным формам рака, имеют одинаковое лечение.
Причины рака
Характерные признаки онкологии щитовидной железы чаще всего встречаются у людей в возрасте от 35 до 39 лет и у людей в возрасте 70 лет и старше. Женщины в 2-3 раза чаще заболевают раком щитовидной железы, чем мужчины. Непонятно, почему это так, но данный факт может быть результатом гормональных изменений, связанных с женской репродуктивной системой.
В большинстве случаев причина рака щитовидной железы неизвестна. Тем не менее, некоторые вещи могут увеличить шансы на развитие данного состояния. Факторы риска развития рака щитовидной железы включают в себя:
- наличие доброкачественного (незлокачественного) заболевания щитовидной железы;
- семейный анамнез рака щитовидной железы (в случае медуллярного рака щитовидной железы);
- наличие патологического состояния кишечника, известного как семейный аденоматозный полипоз;
- акромегалия - редкое состояние, при котором организм вырабатывает слишком много гормона роста;
- имеющиеся доброкачественные (не раковые) заболевания молочной железы;
- избыточный вес и невысокий рост;
- радиационное облучение.
Признаки и проявления рака щитовидной железы
На ранних стадиях рак щитовидной железы, как правило, не вызывает никаких симптомов. Основным проявлением является ком или припухлость в передней части шеи, чуть ниже яблока Адама, причем образование обычно безболезненно. Лимфатические узлы - маленькие железы, которые являются частью лимфатической системы, помогая бороться с инфекцией, могут быть резко увеличены и безболезненны Источник:
В.Я. Гервальд, В.В. Климачев, А.А. Иванов, В.Д. Рагулина, А.М. Авдалян, И.П. Бобров, А.Ф. Лазарев
Рак щитовидной железы //
Международный научно-исследовательский журнал, 2014, с.17-18 .
Другие симптомы рака щитовидной железы могут появляться только после того, как состояние достигло поздней стадии, и включают:
- необъяснимую хрипоту голоса, которая не проходит через несколько недель;
- боль в горле или трудности с глотанием, которые не исчезают;
- боль в шее.
Зоб - увеличенная щитовидная железа. Незлокачественный зоб обычно вызван другими менее серьезными проблемами со щитовидной железой: гиперактивная щитовидная железа (гипертиреоз) или недостаточность гормонов T3 и T4 (гипотиреоз). Но при раке также возможно увеличение объема железы с изменением производства гормонов.
Диагностика рака щитовидной железы
При подозрении на онкологию необходимо обращение к эндокринологу или онкологу. Врач оценит жалобы и проведет осмотр, тщательно прощупает железу на предмет уплотнений и узлов. Для уточнения диагноза он назначит анализы крови, оценивающие функции щитовидной железы - уровень Т3 и Т4 параллельно с ТТГ и тиреоглобулином. Если есть подозрение на опухоль в щитовидной железе, используется аспирационная цитология. Дальнейшее тестирование может потребоваться, если результаты биопсии неубедительны или если требуется больше информации, чтобы сделать лечение более эффективным.
Эти тесты могут включать в себя:
- повторную биопсию в сочетании с ультразвуковым сканированием;
- другие виды сканирования - компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) Источник:
М.В. Варганов, В.В. Проничев, А.В. Леднева, Е.Ю. Костарева, Н.И. Загребина, С.А. Суханов, Е.В. Головизнина, Е.Л. Порываева
Эффективность диагностики рака щитовидной железы //
Медицинский вестник Северного Кавказа, 2016, т.11, №4, с.515-517 .
В большинстве случаев будет рекомендовано хирургическое вмешательство для удаления той части щитовидной железы, которая содержит опухоль, если исключить рак щитовидной железы невозможно.
Лечение рака щитовидной железы
Медуллярные карциномы щитовидной железы имеют тенденцию распространяться быстрее, чем другие типы, поэтому может потребоваться удаление любых близлежащих лимфатических узлов, а также щитовидной железы.
Прогноз в отношении рака
Раковые клетки вернутся примерно у 5-20% людей с раком щитовидной железы в анамнезе. Примерно у 10-15% людей раковые клетки возвращаются в другие части тела (например, кости). Иногда раковые клетки могут появиться через много лет после операции и лечения радиоактивным йодом.
Перспективы лечения дифференцированного рака щитовидной железы очень хорошие. У большинства людей (80-90%) происходит полное излечение Источник:
Fagin JA, Wells SA Jr.
Biologic and Clinical Perspectives on Thyroid Cancer //
N Engl J Med. 2016 Sep 15;375(11):1054-67. doi: 10.1056/NEJMra1501993 .
Папиллярные и фолликулярные карциномы, как правило, медленно растут и относительно просты в лечении.
Медуллярный рак щитовидной железы сложнее лечить. Он не реагирует на лечение йодом, поэтому удаление всех раковых клеток может быть затруднено. Выживаемость медуллярной карциномы щитовидной железы зависит от стадии рака, когда он был диагностирован. Если диагноз поставлен на ранней стадии, 97% людей живут как минимум 5 лет после постановки диагноза.
Если медуллярная карцинома щитовидной железы диагностирована после того, как она распространилась на другие части тела, 1 из 4 человек живет, по крайней мере, 5 лет после постановки диагноза. Из-за его агрессивного характера менее 1 из 10 человек с анапластическим раком щитовидной железы будет жить не более 5 лет после постановки диагноза.
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 21 год
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Рак паращитовидной железы
Рак паращитовидной железы — это довольно редкое злокачественное новообразование, оно отличается медленным ростом и позитивным прогнозом при лечении.
Рак паращитовидной железы - злокачественное новообразование, развивающееся из ткани околощитовидных желез.
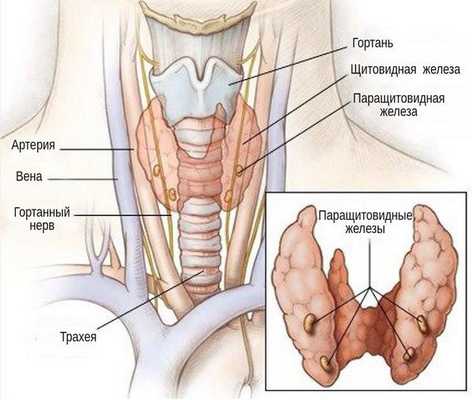
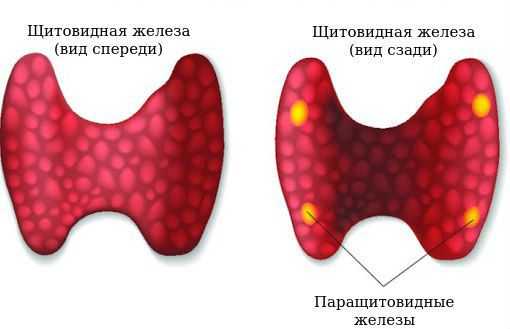
Паращитовидные железы - четыре небольшие эндокринные железы, расположенные в области шеи, на задней поверхности боковых долей щитовидной железы, симметрично ее продольной и поперечной осям. Реже встречаются ситуации, когда паращитовидных желез менее четырех, или более - от пяти до двенадцати. Иногда паращитовидные железы могут находиться в толще щитовидной.
Средний размер паращитовидной железы (длина/ширина/толщина) - 6х4х2 мм.
Паращитовидные железы выделяют паратгормон, участвующий в регуляции кальциевого обмена в организме. Нормальное содержание этого микроэлемента необходимо для прочности костей и зубов, передачи импульсов в нервной системе, сокращения мышечной ткани, протекания многих биохимических реакций. Паратгормон выделяется в кровь при снижении в ней уровня кальция.
Рак паращитовидной железы считается самым грозным, но при этом самым редким онкологическим заболеванием органов эндокринной системы. Его частота составляет около 5 случаев на 10 млн человек. Чаще возникает в одной железе, значительно реже - поражает несколько. Патологии более подвержены пожилые люди, средний возраст пациентов - 50-60 лет.
Опухоль отличается медленным ростом, высоким числом рецидивов после хирургического лечения, которые приводят к необходимости повторного оперативного вмешательства. Основная опасность этого вида рака в том, что в процесс вовлекаются практически все органы и системы.
Причины и факторы риска развития рака паращитовидной железы
Точная причина развития злокачественных новообразований паращитовидной железы не выявлена. Основными предрасполагающими факторами принято считать:
- возраст старше 50 лет;
- отягощенную наследственность;
- нелеченные кисты или аденомы щитовидной железы;
- лучевую терапию на область шеи.
Благоприятные условия для развития рака паращитовидной железы:
- нарушение минерального обмена в организме, дефицит йода и кальция;
- авитаминоз;
- нарушения пищевого поведения - истощение на фоне различных диет, обилие фаст-фуда в рационе; , злоупотребление алкоголем;
- хронический стресс;
- проживание в зоне неблагоприятной экологической обстановки;
- отравление солями тяжелых металлов, в том числе из-за пассивного курения, употребления в пищу продуктов (грибы, ягоды), впитавших в себя выхлопные газы автомобилей, работа с нефтепродуктами.
Признаки рака паращитовидной железы
В течение длительного времени опухоль может развиваться бессимптомно. При достижении больших размеров сдавливает пищевод, трахею, нервы гортани с соответствующей клиникой - затруднение глотания, поперхивание, кашель, осиплость, охриплость. На шее появляется характерное шишковидное выпячивание. Однако до появления этих признаков проходит много времени либо они могут не появиться совсем.
Основные симптомы рака паращитовидных желез связаны с явлениями гиперпаратиреоза - неконтролируемого и чрезмерного высокого синтеза паратгормона и, как следствие, гиперкальциемии - повышенного уровня кальция в крови. Нарушения кальциевого обмена затрагивают все органы и системы, поэтому клиническая картина может быть весьма разнообразной, с развитием различных синдромов.
- жажда;
- полиурия - частое и обильное мочеиспускание;
- возникновение мочекаменной болезни и других патологий почек;
- снижение концентрационной функции почек вплоть до развития почечной недостаточности.
- потеря аппетита;
- тошнота, рвота;
- значительная потеря веса;
- кишечные расстройства - чередование запоров и поносов;
- развитие язвенных поражений ЖКТ, панкреатита, желчнокаменной болезни.
- аритмия;
- артериальная гипертензия;
- обызвествление сосудов и клапанов сердца.
- суставные, костные, мышечные боли;
- спазматические сокращения мышц лица, горла, рук, ног;
- судороги;
- остеопороз - снижение прочности костей в результате вымывания кальция.
Гиперкальциемия также может приводить к отложению кальция в поверхностных слоях роговицы, больные страдают кератитами, у них развивается катаракта. Поражение центральной нервной системы выражается в быстрой утомляемости, слабости, частых головных болях, развитии психозов и депрессии. У больных отмечается сухость кожи, ломкость ногтей, выпадение волос. У женщин рак паращитовидной железы может стать причиной болезненных менструаций.
На поздних стадиях возможно метастазирование в лимфатические узлы шеи, легкие, реже - в кости, почки, печень, тогда клиническая картина будет соответствовать метастатическому поражению того или иного органа.
Стадии рака паращитовидной железы
В связи с тем, что рак паращитовидной железы встречается достаточно редко и не накоплено достаточно данных о прогностических характеристиках опухолевого роста, стадирование этой онкопатологии весьма условно.
Выделяют четыре стадии рака паращитовидных желез:
- I - имеется опухолевый узел без признаков роста, отсутствуют поражение лимфатических узлов и метастазы;
- II - отмечается рост опухоли, ее инвазия в окружающие ткани, поражение ближайших лимфоузлов;
- III - активный рост опухоли, прорастание в ближайшие ткани и органы, метастазы во всех группах регионарных лимфоузлов;
- IV - к признакам III стадии добавляются метастазы в отдаленные органы.
Гистологической классификации рака паращитовидной железы не существует, это всегда карцинома, представленная трабекулярным солидным раком.
Диагностика рака паращитовидной железы
Диагностика заболевания достаточно сложна. Данных анамнеза, жалоб и симптоматики недостаточно для постановки диагноза. Дополнительно пациенту назначают клинический и биохимический анализы крови, анализ на содержание паратгормона, кальция, фосфатов в сыворотке крови, анализ на онкомаркеры, а также исследования для исключения поражения сердца, легких, почек. Визуализировать очаг помогают УЗИ, КТ, МРТ.
При спорных диагностических ситуациях, а также при подозрении на метастазы, проводятся позитронно-эмиссионная томография (ПЭТ), субтракционная сцинтиграфия.
Окончательный диагноз может быть поставлен только по результатам пункционной биопсии, которую до операции выполняют редко в связи с высокой имплантационной способностью опухоли и риском возникновения метастазов по ходу иглы, либо по результатам исследования операционного материала.
Методы лечения
Основной способ лечения этого вида рака - хирургический. Проводится операция тиреоидэктомия - тотальное удаление пораженной железы с резекцией вовлеченных тканей и части окружающих ее здоровых тканей. Довольно часто больным показана гемитиреоидэктомия - удаление пораженной паращитовидной железы с прилегающей к ней долей щитовидной железы. В пользу гемитиреоидэктомии говорит тот факт, что полное отделение опухоли от щитовидной железы технически затруднительно и может привести к разрыву капсулы опухоли, который, в свою очередь, является фактором риска возникновения рецидивов заболевания.
Вопрос о шейной лимфодиссекции (удаление регионарных лимфоузлов) при раке паращитовидной железы решается индивидуально в каждом случае. Операция довольно травматичная, при этом есть данные, что поражение лимфоузлов при раке паращитовидных желез, а также их удаление, не влияют на показатели выживаемости пациентов.
Наряду с операцией (иногда перед ней), а также в качестве симптоматической терапии при неоперабельной опухоли, проводится лечение, направленное на коррекцию гиперкальциемии. Больным назначаются препараты, действие которых направлено на увеличение аккумуляции кальция в костной ткани. Как следствие, снижается уровень кальция в крови, что позволяет нивелировать имеющиеся у пациента симптомы, а также увеличить плотность костной ткани и уменьшить риск патологических переломов.
При резком повышении уровня кальция в крови и развитии угрожающих жизни симптомов (нарушения ритма сердца, почечная недостаточность) проводятся неотложные мероприятия, направленные на коррекцию увеличившейся концентрации кальция в крови и предотвращение развития потенциально смертельных осложнений.
Лучевая и химиотерапия при раке паращитовидной железы применяются очень редко (некоторые клиники проводят терапию радиойодом), в том числе из-за недостаточности накопленных данных об эффективности этих методов лечения.
В случае рецидива опухоли выполняется повторная операция.
После удаления паращитовидных желез может развиться послеоперационный гипопаратиреоз - снижение уровня кальция в крови, который корректируется назначением препаратов кальция и витамина D.
Прогноз выживаемости при раке паращитовидной железы
Эффективность лечения и прогноз заболевания зависят от своевременной диагностики, адекватного хирургического лечения в специализированной клинике. Наиболее благоприятный прогноз - при первичных радикальных операциях без предшествующей биопсии и частичной резекции железы. Кроме того, на исход заболевания влияют уровень кальция в крови при первичном обращении и ответ организма больного на его коррекцию, общее состояние здоровья пациента.
После оперативного лечения необходим периодический мониторинг, который позволяет обнаружить ранние признаки гормонального и биохимического рецидива рака паращитовидных желез и оценить необходимость повторного хирургического вмешательства.
В целом, с учетом редкости заболевания и малом объеме накопленных статистических данных, считается, что рак паращитовидной железы характеризуется относительно медленным течением и относительно высокими показателями выживаемости после операции при высокой вероятности рецидивов. Пятилетняя выживаемость пациентов, прошедших лечение, составляет 82,5%, а десятилетняя - около 65%. Неблагоприятный прогноз - при наличии отдаленных метастазов.
Профилактика
Специфической профилактики рака паращитовидной железы не существует. Людям, ближайшие родственники которых страдали этим видом рака, следует проявлять настороженность. Специальных мероприятий не требуется, достаточно внимательно относиться к своему самочувствию, делать УЗИ щитовидной железы во время диспансеризации.
Для уменьшения риска развития рака паращитовидных желез нужно вовремя лечить выявленные патологии щитовидной железы - аденомы, гипо- и гиперплазию.
Общие профилактические меры - отказ от алкоголя и курения, здоровый образ жизни, правильное питание.
Рак паращитовидных желез - симптомы и лечение
Что такое рак паращитовидных желез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, онколога со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Рак паращитовидной железы — это злокачественное образование, которое обычно поражает людей в возрасте сорока или пятидесяти лет и возникает в одной из четырёх паращитовидных желёз, расположенных в области шеи и выделяющих паращитовидный гормон, усиливающий выработку кальция в кровь. [1]
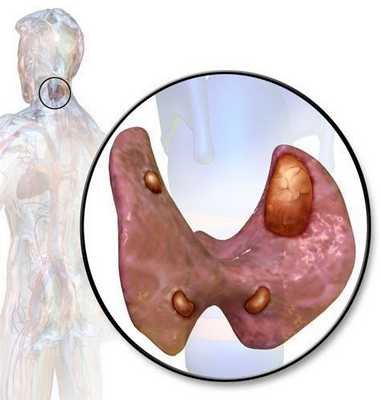
Это один из самых редких видов рака. Он составляет 0,005% всех раковых заболеваний. В медицинской литературе описано около 1000 случаев диагностики такой патологии.
Самой частой причиной рака паращитовидной железы являются следующие редкие заболевания, которые передаются по наследству:
- семейный изолированный гиперпаратиреоз;
- синдром множественной эндокринной неоплазии первого типа (MEN1 и 2).
Ещё одной причиной возникновения заболевания является лечение лучевой терапией — оно может увеличить риск развития аденомы паращитовидной железы.
В некоторых источниках встречается информация о следующих факторах риска:
- отравление солями тяжёлых металлов (употребление в пищу продуктов, впитавших выхлопные газы автомобилей, работа с нефтепродуктами, пассивное курение и т. д.);
- авитаминоз;
- неполноценное и недостаточное питание.
Они действительно оказывают влияние на паращитовидную железу, но их роль в формировании рака паращитовидной железы не доказана.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рака паращитовидных желез
К симптомам рака паращитовидной железы относят: [2]
- слабость;
- гиперкальциемия (высокий уровень кальция в крови) с последующим обызвествлением клапанов сердца и сосудов, аритмиями и развитием артериальной гипертензии ;
- поражение центральной нервной системы, проявляющееся психозами, головной болью и депрессией ;
- развитие кератита (воспаления роговицы) и катаракт на фоне отложения кальция в роговице;

- тошнота и рвота;
- потеря аппетита;
- потеря веса по неизвестной причине;
- сильная жажда (не так, как обычно);
- мочеиспускание, которое происходит чаще, чем раньше;
- запор (от избытка кальция возникает спазм мышечного слоя всего желудочно-кишечного тракта);
- нарушение мышления (неспособность принимать адекватные решения, возбудимость);
- боль в животе, боку или спине, которая не проходит;
- боль в костях;
- остепороз (на фоне вымывания кальция и фосфора из кости и снижения обратного поглощения фосфата в почках вследствие повышенной секреции паратгормона); [3][4]
- шишковидное выпячивание на шее;
- изменения в голосе (например, хрипота);
- дисфагия — нарушение глотания;
- дисфония за счёт вовлечения возвратного гортанного нерва с последующим его парезом — частичным параличом связанной с ним мускулатуры.
Патогенез рака паращитовидных желез
Раковые заболевания возникают, когда генетические мутации накапливаются в критических генах, особенно в тех, которые контролируют рост и деление клеток (пролиферацию) или восстановление повреждённой ДНК. Эти изменения позволяют клеткам расти и бесконтрольно делиться, образуя опухоль. [5] [6]
В большинстве случаев паращитовидного рака такие генетические изменения приобретаются с течением жизни человека и присутствуют только в определённых клетках паращитовидных желёз. Эти изменения, называемые соматическими мутациями, не наследуются. [11] Реже генетические изменения, присутствующие во всех клетках организма, повышают риск развития рака паращитовидной железы. Такие изменения генов, классифицируемые как мутации зародышевых клеток, обычно наследуются от родителей.
Мутации в гене CDC73 встречаются примерно в 70% случаев рака паращитовидной железы. Около трети пациентов с изменениями в этом гене унаследовали мутацию от родителей, при этом она присутствует во всех клетках организма.
Стоит отметить, что у людей, страдающих паращитовидным раком с мутациями генов CDC73, [7] [8] вероятность метастазирования в семь раз выше, чем у пациентов с раком паращитовидной железы без мутаций этих генов. Лица с мутациями генов CDC73 также подвержены более высокому риску рецидива рака и имеют более низкую выживаемость по сравнению с людьми без мутаций этих генов.
Ген CDC73 содержит "инструкцию" для производства белка, называемого parafibromin . Этот протеин найден внутри ядер клеток всего организма. Он является "усмирителем" опухоли, т. е. сдерживает слишком быстрый и бесконтрольный рост и деление клеток. Паращитовидные клетки с изменённым CDC73 геном не производят этот "усмиряющий" протеин, в результате чего клетки начинают расти и делиться бесконтрольно, что может привести к развитию рака паращитовидной железы. [10]
Риск развития рака паращитовидной железы также высок и при некоторых редких генетических синдромах. Так, данное заболевание встречается у 15% лиц с синдромом гиперпаратиреоза и опухолью челюсти и у 1% людей с семейным изолированным гиперпаратиреозом. Оба эти состояния также вызваны мутациями в гене CDC73. В редких случаях рак паращитовидной железы обнаруживается у людей с такой опухолью, как множественная эндокринная неоплазия, которая вызвана мутациями в других генах.
Негенетические факторы также влияют на риск развития рака паращитовидной железы, например, гиперпаратиреоз при хронической почечной недостаточности, рак щитовидной железы и предшествующая лучевая терапия в области шеи.
Предрасположенность к раку паращитовидной железы, вызванному мутацией зародышевой линии, обычно наследуется по аутосомно-доминантному типу. Это означает, что одной копии изменённого гена в каждой клетке достаточно, чтобы увеличить шансы людей на развитие опухоли. Важно отметить, что люди наследуют повышенную вероятность развития рака, а не саму болезнь. Поэтому не у всех лиц, наследующих мутацию, предрасполагающую к развитию рака, в конечном счёте развивается злокачественное новообразование.
Классификация и стадии развития рака паращитовидных желез
Классификации рака паращитовидной железы по гистологическим признакам не существует. На практике используется лишь классификация по стадиям заболевания с учётом распространённости рака в близлежащие и отдалённые органы и лимфатические узлы:
- I стадия рака — опухолевый узел довольно крупный, лимфатические узлы не поражены, метастазы отсутствуют;
- II стадия рака — отличается от первой стадии тем, что опухоль начинает проявлять свою активность: увеличивается в размерах, прорастает в окружающие ткани, возникают метастазы в ближайших лимфатических узлах.
- III стадия рака — опухоль ещё больше увеличивается в размерах, прорастает в ближайшие ткани и даже органы, подтверджается наличие метастазов во всех группах регионарных лимфатических узлов;
- IV стадия рака — опухоль достигает внушительных размеров, также прорастает в ближайшие ткани и органы, возникают метастазы в лимфатических узлах, также они поражают и другие органы (отдалённые метастазы).

Осложнения рака паращитовидных желез
Осложнения рака паращитовидной железы:
- парез возвратного гортанного нерва из-за сдавления его опухолью;
- нарушения психического статуса — преобладание психоза с переходом в более апатичные состояния (депрессию, усталость, невозможность ясно мыслить);
- нарушение эвакуации и моторики желудочно-кишечного тракта — колоностаз (хроническое скопление кала в толстой кишке) и постоянные запоры;
- метастатическая опухоль — это тот же тип рака, что и первичная опухоль, например, если паращитовидный рак распространяется на лёгкое, то раковые клетки в лёгком на самом деле являются паращитовидными раковыми клетками. [12][13]

Наиболее серьёзным осложнением рака паращитовидной железы является гиперкальциемия, так как большинство смертей при данном виде рака происходит именно в результате тяжёлой, трудно контролируемой гиперкальциемии, а не самой злокачественной опухоли .
Обычно рак имеет свойство возвращаться, т. е. рецидивировать, поэтому могут потребоваться дополнительные операции, в результате которых вероятно возникновение послеоперационных осложнений:
- охриплость или изменение голоса в результате повреждения нерва, контролирующего голосовые связки;
- инфекция в месте операции;
- низкий уровень кальция в крови (гипокальциемия) — потенциально опасное для жизни состояние;
- рубцевание.
Если оперативное вмешательство проводит опытный специалист, то вероятность возникновения таких осложнений невысока.
Диагностика рака паращитовидных желез
Для диагностики заболевания проводятся различные лабораторные и инструментальные исследования.
Аденома паращитовидной железы - симптомы и лечение
Что такое аденома паращитовидной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лукьянова Сергея Анатольевича, хирурга-эндокринолога со стажем в 18 лет.
Над статьей доктора Лукьянова Сергея Анатольевича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Аденома паращитовидной железы — это доброкачественная опухоль паращитовидной железы.
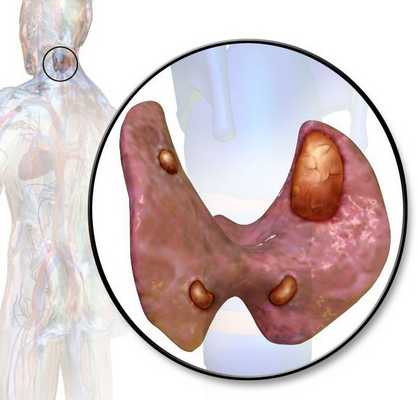
Паращитовидные, или околощитовидные, железы — это четыре очень маленькие желёзки, расположенные рядом (около) или в задней части щитовидной железы, поэтому их и назвали "околощитовидными". Они вырабатывают паратиреоидный гормон (ПТГ), который помогает регулировать уровень кальция и фосфора в крови.
Не стоит путать околощитовидные железы и щитовидную железу. Хотя они и располагаются рядом на шее и имеют похожие названия, функции у них совершенно разные (это как желудок и поджелудочная железа или почки и надпочечники).
Аденома паращитовидной железы заставляет поражённую железу выделять больше паратгормона, чем в нормальном состоянии. Это нарушает баланс кальция и фосфора, в результате развивается гиперкальцемия и гипофосфатемия (повышение кальция и снижение фосфора в крови).
Аденомы могут появиться на одной или нескольких паращитовидных железах человека. Около 10 % аденом считаются наследственными. Радиационное воздействие на область головы и шеи, перенесённое в детстве или молодом возрасте, также может увеличить риск развития аденом. Рак паращитовидной железы встречается крайне редко — менее чем в 1 % случаев первичного гиперпаратиреоза [12] .
Примерно у 100 000 американцев ежегодно развивается аденома паращитовидной железы. У женщин она встречается в два раза чаще, чем у мужчин, и часто после менопаузы [1] . По РФ нет точных статистических данных.
Симптомы аденомы паращитовидной железы
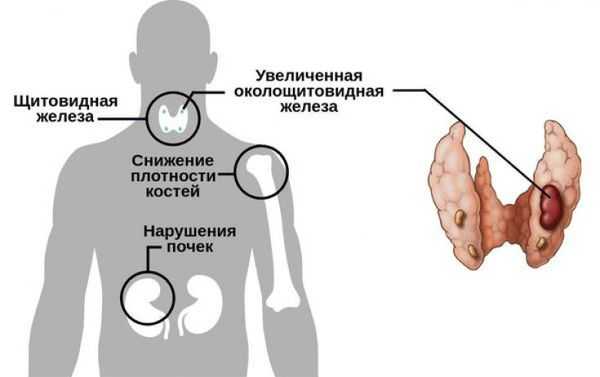
На ранней стадии пациент может не испытывать никаких симптомов. В этом случае обнаружить заболевание возможно по анализу крови, который брали для поиска другого заболевания. Если же аденома существует уже длительное время, то в результате гиперпаратиреоза могут развиваться серьёзные патологические состояния. Например, из-за наличия аденомы кальций не может задерживаться в костях, поэтому они становятся хрупкими и болезненными, что в конечном итоге приводит к их переломам [2] . Кроме этого, у пациента могут появиться и другие симптомы:
- острая или хроническая боль в костях и суставах;
- уменьшение роста;
- изжога;
- нарушение стула (диарея);
- боль в грудной клетке;
- чувство нехватки воздуха.
Избыток кальция оседает в почках, что может привести к камнеобразованию в этих органах. Человек при этом может испытывать:
- боли при мочеиспускании;
- боли по ходу мочеточников при перемене положения тела;
- изменение цвета мочи, возможно появление крови.
В дополнение к этим симптомам могут быть более общие, или неспецифические, признаки:
- ;
- спутанность сознания;
- тошнота;
- рвота;
- боль в мышцах или животе.
Патогенез аденомы паращитовидной железы
Причины и механизм развития аденомы паращитовидной железы очень сложны и до конца не изучены. Выявлены два гена, участвующих в развитии этих опухолей.
Первый — это ген циклина D1/PRAD1, который является ключевым регулятором клеточного цикла. Избыточная экспрессия циклина D1 была вовлечена в патогенез 20-40 % спорадических (единичных, несемейных) аденом паращитовидных желёз. То, что такая сверхэкспрессия циклина D1 действительно является стимулом к чрезмерной пролиферации (размножению) клеток паращитовидной железы, было экспериментально подтверждено разработкой трансгенной модели мыши с паращитовидной направленной сверхэкспрессией циклина D1. У таких мышей развивается гиперплазия паращитовидной железы (увеличение органа и его функций) и биохимический гиперпаратиреоз. Эти мыши представляют собой животную модель гиперпаратиреоза человека, в которой могут быть дополнительно исследованы аспекты туморогенеза (опухолевого перерождения клеток), контроля секреторной функции паращитовидной железы и патофизиологии хронического гиперпаратиреоидного состояния.
Второй ген — это супрессор опухоли MEN1. Примерно в 15-20 % спорадических аденом паращитовидной железы были обнаружены изменения, включающие мутацию или делецию (потерю части гена) обоих копий гена MEN1. Такие потери на 11q хромосоме встречаются примерно в два раза чаще аденом. Это увеличивает вероятность того, что дополнительный ген опухолевого супрессора на 11q хромосоме может быть функциональной мишенью многих из этих приобретённых делеций. Мышиная модель дефицита MEN1 вызывает фенотип, который включает в себя паращитовидную гиперцеллюлярность (увеличение числа клеток), хотя и не сопровождается биохимическим гиперпаратиреозом. Дополнительные мышиные модели, в которых дефицит менина (продукт гена MEN1) нацелен на паращитовидные железы, вероятно, дадут дополнительные важные сведения.
Рост опухоли паращитовидной железы приводит к увеличению общей массы гормонопродуцирующих клеток и, как следствие, к увеличению выработки паратгормона.
Влияние других генов, которые раньше считались возможной причиной развития аденом паращитовидной железы, не подтвердилось. К ним относятся кальций-чувствительный рецепторный белок (CaR), витамин D рецептор (VDR) и ген RET [3] .
Классификация и стадии развития аденомы паращитовидной железы
Классификация Всемирной организации здравоохранения (ВОЗ) опухолей паращитовидных желёз (WHO classification of tumours of the parathyroid glands) [4] :
- Паратиреоидная аденома — код 8140/0.
- Паратиреоидная карцинома — код 8140/3.
- Вторичные, мезенхимальные и другие опухоли.
Морфологические коды взяты из Международной классификации болезней для онкологии (ICD-O, 898A). Кодировка подтипов:
- /0 — для доброкачественных опухолей;
- /1 — для пограничных опухолей или опухолей с неопределённым поведением;
- /2 — для карциномы in situ ( нулевой стадии) и злокачественной интраэпителиальной неоплазии;
- /3 — для злокачественных опухолей.
Стадии развития заболевания определяются только для карциномы паращитовидной железы [5] :
Т — первичная опухоль:
- Тх — первичная опухоль не может быть оценена;
- T0 — признаков первичной опухоли не обнаружено;
- Tis — атипичное новообразование паращитовидной железы (новообразование неопределённого злокачественного потенциала);
- T1 — локализуется в паращитовидной железе;
- T2 — инвазия в щитовидную железу;
- T3 — инвазия в возвратный гортанный нерв, пищевод, трахею, скелетную мышцу, вилочковую железу, прилегающий лимфатический сосуд или лимфоузел;
- Т4 — инвазия в крупные кровеносные сосуды или позвоночник.
N — метастазы в регионарных лимфатических узлах:
- Nx — регионарные лимфатические узлы не могут быть оценены;
- N0 — метастазов в регионарных лимфатических узлах не обнаружено;
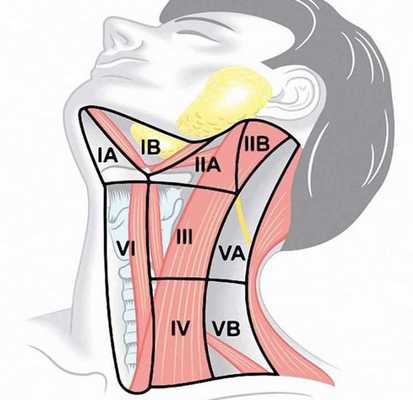
- N1a — метастазы в лимфатических узлах VI уровня ( претрахеальные , паратрахеальные и преларингеальные) и лимфатических узлах средостения;
- N1b — метастазы в односторонней, двусторонней или контралатеральной области шеи (уровни I, II, III, IV или V).
М — отдалённые метастазы:
- М0 — нет отдалённых метастазов;
- M1 — есть отдалённые метастазы.
Осложнения аденомы паращитовидной железы
Осложнения чаще всего связаны не с самой опухолью, так как даже самая крупная аденома редко достигает размера более 3 см, а с поздней диагностикой и, как следствие, длительно существующим гиперпаратиреозом. При избытке паратгормона усиливается выведение кальция из костной ткани. В костях его остаётся слишком мало, а в кровотоке становится чрезмерно много.
Общие осложнения включают в себя:
- . Из-за потери кальция кости становятся слабыми, хрупкими и легко ломаются. Характерным признаком являются патологические переломы, когда даже небольшие травмы, которые у здоровых людей вызвали бы только ушиб, у пациентов с аденомой околощитовидной железы приводят к перелому.

- . Большое количество кальция в крови может привести к его избытку в моче, в результате чего могут образоваться небольшие твёрдые отложения кальция и других веществ в почках. Проходя через мочевыводящие пути, камень почки обычно вызывает сильную боль.
- Сердечно-сосудистые заболевания. Хотя точная причинно-следственная связь не ясна, известно, что высокий уровень кальция вызывает высокое кровяное давление (гипертонию) и некоторые другие виды сердечных заболеваний.
- Гипопаратиреоз новорождённых - это опасно низкий уровень кальция у новорождённых. Он может быть вызван тяжёлым гиперпаратиреозом у женщины во время беременности [6] . Повышенный уровень кальция в крови матери подавляет выработку гормона околощитовидной железы у плода. После родов гормон паращитовидной железы ребёнка находится в подавленном состоянии, в то же время поступление материнского кальция прекращается, что вызывают гипокальциемию. Это экстренное состояние, которое требует неотложных мер по нормализации уровня кальция у новорождённого. При стабилизации состояния младенца в дальнейшем гипопаратиреоз никак не проявляется.
Диагностика аденомы паращитовидной железы
Если у пациента по результатам анализов выявлен высокий уровень кальция и паратгормона в крови, в 95 % случаев это указывает на наличие аденомы околощитовидной железы. Основным методом её лечения является хирургический. Но прежде, чем удалить аденому, её нужно обнаружить. Паращитовидные железы очень маленькие, и сделать это бывает крайне сложно. Раньше, когда не было методов дооперационной визуализации опухолей, основным методом поиска паращитовидных желёз была интраоперационная ревизия. Хирург "вслепую" пытался найти аденому в том месте, где она встречается чаще всего (в анатомических паратрахеальных областях позади щитовидной железы). Иногда при таком подходе аденому так и не удавалось обнаружить. Этот метод и сейчас используется в диагностике аденом паращитовидных желёз, но только в качестве дополнения к другим методам.
1. Ультразвуковое исследование
Исследуемая область при УЗИ сверху ограничена бифуркацией (разделением) сонной артерии, снизу — грудинной вырезкой, сбоку — сонной артерией/внутренней ярёмной веной [7] . Паращитовидные железы нормального размера обычно не визуализируются с помощью ультразвука. Аденомы проявляются в виде овальных анэхогенных (выглядят чёрными) или гипоэхогенных (выглядят тёмно-серыми) образований, расположенных кзади от щитовидной железы. Обычно можно увидеть эхогенную (светлую) линию, которая отличает щитовидную железу от увеличенной паращитовидной железы. Более крупные аденомы чаще имеют кистозные изменения.
2. Компьютерная томография
Не всегда по УЗИ можно точно определить месторасположение аденомы паращитовидной железы, так как бывает атипичное и скрытое расположение. В этом случае применяют компьютерную томографию (КТ), в том числе наиболее современный её вид — м ультиспиральную компьютерную томографию (МСКТ).
Аденомы паращитовидной железы, как правило, представляют собой гиперваскулярные (хорошо кровоснабжённые) структуры с переменным контрастным усилением и ранним вымыванием. Считается, что гиперваскулярная опухоль мягких тканей вблизи предполагаемого расположения паращитовидных желёз представляет собой аденому паращитовидной железы. Эктопические железы (расположенные в нетипичном месте) чаще всего можно увидеть в средостении [8] .
У МСКТ чувствительность и специфичность выше 90 %, что при параллельных сравнениях превосходит как ультразвуковые исследования, так и МРТ, особенно при попытке диагностировать точное место заболевания для минимально инвазивной операции.
3. Ядерная визуализация
Ядерная медицина паращитовидных желёз была введена в конце 1970-х годов с использованием таллия-201 (201Tl) в качестве визуализирующего агента. Впоследствии был описан метод сочетания 201Tl и 99mTc-пертехнетата (thallium-pertechnetate), который стал первым широко принятым методом радионуклидной визуализации паращитовидных желёз [9] . Ткань щитовидной железы накапливает как 201Tl, так и 99mTc-пертехнетат. Аномальные ткани паращитовидной железы, такие как аденомы, карциномы и гиперпластические паращитовидные железы, накапливают 201Tl, но не 99mTc-пертехнетат.
Другой радиопрепарат — технеций 99mTc sestamibi — поглощается как тканью щитовидной железы, так и аномальной паращитовидной тканью. Метод двойного фазового контрастирования основан на дифференциальном вымывании 99mTc sestamibi из ткани щитовидной железы по сравнению с аномальной паращитовидной тканью. Скорость вымывания из аномальных паращитовидных тканей значительно ниже, чем у нормальной ткани щитовидной железы. Для лучшей визуализации метод может быть дополнен однофотонной эмиссионной компьютерной томографией.
Хирург сам принимает решение, какие методы диагностики ему применять. Возможно, будет достаточно только УЗИ, в сложных случаях обычно используют все методы вместе.
Лечение аденомы паращитовидной железы
Основным методом лечения аденомы паращитовидной железы является хирургический, так как он сразу позволяет избавить пациента от этого заболевания. Но операцию можно выполнить не всегда. В случае с тяжелобольными, истощёнными пациентами нет уверенности, что они перенесут операцию. Таким пациентам можно назначить лекарственные препараты, которые на время уменьшают количество паратиреоидного гормона в крови. Одним из таких препаратов является цинакальцет [10] . Однако эти лекарства не лечат аденому — это временная мера, чтобы стабилизировать состояние больного. В дальнейшем всё равно показано оперативное лечение.
Хирургическое вмешательство является наиболее распространённым методом лечения аденомы паращитовидной железы даже для людей, которые не чувствуют каких-либо симптомов. Паратиреоидэктомия (удаление аденомы паращитовидной железы) может помочь пациентам чувствовать себя лучше и тем самым повысить качество жизни. Что ещё более важно, паратиреоидэктомия может предотвратить остеопороз и камни в почках.
Операция проводится под общим наркозом. В передней части шеи делается небольшой разрез, обычно проверяются все четыре околощитовидные железы, их обнаружение обеспечивает самый высокий процент излечения в долгосрочной перспективе.
При выявлении одной или двух аномальных паращитовидных желёз их удаляют, оставшиеся нормальные железы могут поддерживать нормальный уровень кальция. Если все четыре паращитовидные железы аномальны, то оставляют только половину одной железы, остальные три с половиной удаляют. Часть околощитовидных тканей нужно оставить для поддержания нормального уровня кальция. Если удалить все поражённые железы, то уровень паратиреоидного гормона упадёт более чем на 50 %.
Удалённые паращитовидные железы отправляются на гистологическое исследование, где врач-морфолог проверяет, что это действительно была аденома паращитовидной железы.
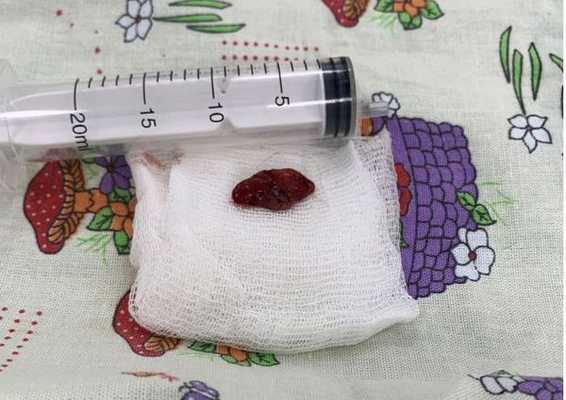
Любое хирургическое вмешательство сопряжено с риском, эта операция не исключение. При паращитовидной хирургии некоторые пациенты испытывают кратковременный или постоянный низкий уровень кальция в крови. Недостаток кальция может проявляться в виде онемения, мышечных судорог, покалывания в пальцах и вокруг рта. Также возможны гематомы, изменение голоса, кровотечение, нагноение раны.
Многих пациентов интересует, можно ли удалить аденому паращитовидной железы без разреза на шее. Опытный хирург при наличии соответствующего эндоскопического оборудования в клинике может сделать операцию через небольшой разрез длинной 2-4 см. Также можно выполнить небольшие проколы в подмышечной области, в области ореолы или с внутренней стороны нижней губы, и через эти проколы удалить аденому. Разрез на шее при такой операции не нужен, а значит не будет и рубца. После такой операции пациент обычно уже на следующий день выписывается домой.

Прогноз. Профилактика
При своевременном выявлении аденомы паращитовидной железы прогноз всегда благоприятный [11] . Поэтому в случае возникновения вышеописанных симптомов обязательно нужно сдать кровь на общий кальций и паратгормон. Если они оба повышены, необходимо срочно обратиться к врачу.
Если же начальный период заболевания пропущен и развились такие грозные осложнения, как остеопороз и мочекаменная болезнь, то после удаления аденомы пройдёт не менее шести месяцев, пока организм начнёт восстанавливаться.
Заболевание обусловлено генетическими особенностями, поэтому профилактики как таковой не существует. Если у близких родственников было это заболевание, то необходимо хотя бы раз в два года проверять у себя уровень кальция и паратгормона в крови.
Опухоли щитовидной железы
Опухоли щитовидной железы - это доброкачественные и злокачественные узловые образования, развивающиеся из собственных клеток органа. Основными симптомами являются затрудненность дыхания, нарушение глотательных движений, кашель, боли в горле, осиплость голоса, припухлость и отечность передней стенки шеи, сонливость, быстрая утомляемость, усиление потоотделения, изменения сердечного ритма. Для установления диагноза проводится осмотр с пальпацией, назначаются анализы крови на тиреоидные гормоны и кальцитонин, УЗИ и сцинтиграфия железы, гистологическое и цитологическое исследование биоптата. Лечение включает лучевую терапию, радиойодтерапию, полную или частичную тиреоидэктомию.
МКБ-10
Общие сведения
По своему характеру опухоли щитовидной железы могут быть доброкачественными либо злокачественными. Первые не представляют угрозы для жизни и составляют до 90-95% всех диагностированных случаев. Злокачественными неоплазиями называются различные виды рака. В структуре эпидемиологии онкологических болезней на долю рака щитовидной железы приходится 2,2%. Характерные особенности таких новообразований ЩЖ - медленный рост, редкое метастазирование в других органы - существенно снижают риск летального исхода. Чаще всего опухоли обоих видов выявляются у женщин в возрасте от 40 до 60 лет. У мужчин патология обнаруживается в 3-4 раза реже.
Причины
Факторы, запускающие процесс трансформации нормальных тканей в опухоль, до конца не изучены. Установлено, что новообразование развивается при повреждении наследственного материала клеток, изменении в механизмах роста, деления и программированной клеточной гибели. В настоящее время выделено несколько причин, способных спровоцировать изменения такого типа в тканях щитовидной железы:
- Йодный дефицит. Низкое содержание йода в рационе рассматривается как один из факторов развития неоплазий ЩЖ. Согласно статистике, узловой зоб, фолликулярный и папиллярный рак чаще диагностируются в йододефицитных регионах.
- Заболевания щитовидной железы. Развитию новообразований способствует хроническое воспаление органа, гормональный дисбаланс, гиперсекреции ТТГ. Причиной доброкачественных и злокачественных уплотнений может стать аутоиммунный тиреоидит, подострый тиреоидит, диффузный токсический зоб.
- Облучение. Ионизирующее и радиационное излучение наиболее опасно в детском и подростковом возрасте. Опухоли ЩЖ чаще обнаруживаются у пациентов, подвергшихся облучению по поводу угревой сыпи, грибкового поражения волосистой части головы, увеличенных миндалин и аденоидов. Также в группе риска находятся участники и свидетели аварий на АЭС, испытаний атомного оружия.
- Наследственность. Отдельные типы рака - папиллярный, фолликулярный, медуллярный - являются результатом активации наследуемых мутировавших генов. Повышенная вероятность развития новообразования определяется при наследственных заболеваниях: синдроме Гарднера, семейном полипозе, болезни Коудена.
- Курение, прием алкоголя. Табачный дым и спиртные напитки содержат токсичные и канцерогенные вещества - тиоцианаты, ацетальдегид. Они блокируют нормальное функционирование железы, вызывают гибель ее клеток, повреждают ДНК и способствуют мутации клеточных белков.
Патогенез
В основе опухолевой трансформации клеток лежит повреждение генетического материала. Мутации ДНК приводят к нарушению процессов нормального деления, роста и апоптоза. В результате неопластических изменений клетки доброкачественных новообразований теряют способность контролировать митоз, но сохраняют свою дифференцировку - по структуре остаются клетками той ткани, из которой происходят (эпителиальной, соединительной), продолжают полностью или частично выполнять свои функции. Растут медленно, постепенно сдавливают окружающие органы, но не проникают в них.
Клетки злокачественных опухолей полностью утрачивают контроль над делением и дифференцировкой. Неоплазии быстро и хаотично увеличиваются в размерах. По строению и функциям клетки становятся непохожими на исходные, прорастают в близкорасположенные ткани и органы, то есть, оказываются способными к диффузной инфильтрации и распространению метастазов. Иногда новообразования настолько гистологически атипичны, что не удается установить, какой орган является их источником. Раковые опухоли ЩЖ характеризуются быстрым агрессивным ростом, возможностью рецидивирования.
Классификация
Увеличение размера щитовидной железы вследствие патологических процессов называется гиперплазией. Продолжающийся аномальный рост тканей приводит к формированию локального или диффузного зоба - узлового образования. На этапе его диагностирования необходима более точная дифференциация опухоли - определение ее доброкачественности или злокачественности. К доброкачественным узлам относятся:
- Фолликулярная аденома. Новообразование округлой формы, покрытое капсулой и состоящее преимущественно из клеток фолликулярного типа. Примерно 20% неоплазий ЩЗ представлены данным типом аденомы. Опухоль медленно растет и, как правило, не влияет на гормональную функцию железы.
- Токсическая аденома. Носит название «болезнь Пламмера». Образование увеличивается постепенно, но быстро проявляется клинически как источник автономной продукции тиреоидных гормонов. Диагностируется при жалобах пациентов на симптомы тиреотоксикоза.
- Киста щитовидной железы. Представляет полость, заполненную жидкостью, которая выделяется эпителием. Может быть первичной (истинной) либо вторичной, возникшей как результат деформации или кровоизлияния в аденоме. Кисты щитовидной железы составляют около 10% всех новообразований ЩЖ. Очень редко бывают злокачественными.
Злокачественные неоплазии могут развиться из фолликулярных клеток двух типов - A и B, из парафолликулярных C-клеток, нетиреоидных клеток. Различаются по степени дифференциации (дифференцированные, слабодифференцированные, недифференцированные) и провоцируются разными причинами. Выделяют следующие варианты рака ЩЖ:
- Папиллярная карцинома. Диагностируется у 90% пациентов с онкологическим поражением органа. Характеризуется медленным прогрессированием, слабой инвазивностью. Из-за отсутствия симптоматики зачастую обнаруживается на поздних стадиях. Метастазы крайне редко поражают органы, могут затронуть ближайшие лимфоузлы.
- Фолликулярная карцинома. Составляет 5% от общего числа злокачественных образований железы. Увеличивается медленно, проявляется постепенным формированием уплотнения в области шеи. Хорошо поддается лечению, 10-летняя выживаемость больных составляет 90%.
- Низкодифференцированная карцинома. К этому виду относятся папиллярные и фолликулярные опухоли, состоящие из слабодифференцированных клеток. Быстро развиваются, являются более злокачественными - инфильтрируют соседние органы и ткани, требуют радикального лечения и периодического контроля для выявления рецидивов.
- Медуллярная карцинома. Является редкой формой рака - 1% всех онкозаболеваний ЩЖ. Медуллярный рак ЩЖ Развивается в парафолликулярных клетках, производящих кальцитонин, на основе генетической предрасположенности. Провоцирует другие эндокринные заболевания.
- Недифференцированная карцинома. В составе опухоли определяются незрелые клетки (анапластические). Новообразование отличается быстрым ростом и высокой степенью злокачественности. Чаще диагностируется у пожилых людей, соотношение женщин и мужчин - 2:1.
- Лимфома. Неоплазия, формирующаяся из лимфоидной ткани. Первичная лимфома образуется самостоятельно, встречается в 2-8% случаев рака железы. Вторичное поражение становится результатом других лимфоидных опухолей. Лимфоме более подвержены лица 60-70 лет и старше. У представителей женского пола новообразование обнаруживается втрое чаще.
Симптомы опухолей ЩЖ
Неоплазия представляет собой одиночное уплотнение, в редких случаях в начале заболевания определяется диффузное увеличение железы. Темпы роста определяются характером опухоли. На начальных стадиях характерно бессимптомное течение заболевания. Первые клинические проявления обнаруживаются при увеличении размеров новообразования, его прорастании сквозь капсулу железы, фиксации органов средостения. Пациенты отмечают ощущение кома, инородного тела в горле, чувство дискомфорта, сдавливания, распирания в шее. Внешне область неоплазии становится отечной. Иногда возникают трудности глотания, одышка, удушье, осиплость, охриплость и огрубение голоса. Кашель может быть связан как со сдавливанием трахеи опухолевой тканью, так и распространением метастазов в легкие.
Боли локализуются в районе железы, нередко иррадиируют в уши, нижнюю челюсть, полость рта. Фолликулярные злокачественные опухоли стимулируют гормональные функции органа, а тиреотоксическая аденома сама является источником секреции гормонов, поэтому заболевания сопровождаются симптомами гипертиреоза и тиреотоксикоза. Больные становятся раздражительными, тревожными, испытывают приливы жара. Усиливается потоотделение, нарушается терморегуляция, повышается артериальное давление и частота сердечных сокращений. Аппетит часто увеличивается, но масса тела остается прежней или снижается. Редко новообразования являются причиной гипотиреоза. Обычно снижение выработки гормонов наблюдается в случаях, когда развитию неоплазии предшествует аутоиммунный или хронический воспалительный процесс. Пациенты вялые, апатичные, медлительные, быстро утомляются, часто мерзнут. Характерна артериальная гипотония, замедление пульса.
Осложнения
К опасным видам опухолей относятся низкодифференцированные и недифференцированные карциномы, для которых характерно скрытое течение на ранних стадиях и быстрое прогрессирование. Диагноз нередко выставляется на стадии поражения метастазами легких, костей, головного мозга, надпочечников. Наиболее тяжело поддаются лечению метастазы в костную ткань, значительная часть пациентов испытывает боли, ограничения в движениях. При обширной инфильтрации окружающих тканей десятилетняя выживаемость больных достигает лишь 60%. При отсутствии тиреоидэктомии недифференцированные опухоли, быстро разрастаясь, способны спровоцировать гибель от удушья в течение 0,5-1 года.
Диагностика
Большинство заболеваний щитовидной железы сопровождаются появлением узловых или диффузных образований. Поэтому первичной задачей врача-эндокринолога и онколога становится различение злокачественного процесса от доброкачественного. При помощи клинических и физикальных методов выполнить это практически невозможно - опухоли проявляются схожими симптомами, при пальпации определяются как локальные уплотнения, спаянные с окружающими тканями. Относительно специфическим признаком рака является увеличение шейных лимфатических узлов. Для более точной дифференциальной диагностики назначаются лабораторные и инструментальные процедуры:
- Анализы на гормоны (кровь). Повышение уровня Т4 и Т3 характерно для токсической аденомы (болезни Пламмера), болезни Грейвса, многоузлового коллоидного зоба. Реже тиреотоксикоз становится признаком фолликулярных карцином. Сниженный уровень тироксина и трийодтиронина выявляется при тиреоидите Хашимото, на поздней стадии рака.
- Анализ на кальцитонин (кровь). Высокая концентрация кальцитонина считается маркером медуллярной опухоли. Проводится проба с пентагастрином. Диагноз подтверждается, если концентрация кальцитонина увеличивается спустя 3-5 минут после внутривенного поступления пентагастрина. Результаты интерпретируются в комплексе с данными клинического, физикального и инструментального обследования, поскольку кальцитонин повышается и при неоплазиях другой локализации.
- УЗИ щитовидной железы. Ультразвуковое исследование позволяет выявить многоузловой зоб, установить большую или меньшую вероятность злокачественного образования, провести аспирационную биопсию маленьких узлов. Доброкачественная опухоль обычно гиперэхогенна, хорошо ограничена, однородна, с четким контуром, который часто окружен ободком (гало). Злокачественный узел более чем в половине случаев гипоэхогенный, с неровными контурами, слабо очерченный, солидный, с небольшим количеством жидкостных включений.
- Сцинтиграфия щитовидной железы. Радиоизотопное исследование является дополнительным методом диагностики новообразований, проводимым перед операцией. Объемные злокачественные опухоли чаще отображаются как холодные зоны, не накапливающие препарат. Доброкачественные неоплазии горячие, поглощают изотопы активнее остальной здоровой ткани. Для получения наиболее достоверной информации проводится сравнительный анализ данных сцинтиграфии и гистологического изучения материала.
- Цитологическое, гистологическое исследование. Для забора материала выполняется тонкоигольная аспирационная биопсия. При цитологическом изучении биоптата удается распознать новообразования с фолликулярными структурами - карциномы фолликулярного и папиллярного типа, фолликулярные аденомы, коллоидный зоб. Для окончательного различения злокачественных и доброкачественных уплотнений необходим гистологический анализ операционного материала.
Лечение опухолей ЩЖ
Методы терапии всегда подбираются индивидуально. Схема лечения зависит от характера новообразования (дифференцированности, агрессивности, тенденции к рецидивам), его размеров, наличия метастазов. Усилия врачей - эндокринолога, онколога, хирурга - направлены на удаление неоплазии, предупреждение ее повторного развития. Используются следующие методы:
- Хирургическое лечение. Операция показана пациентам со злокачественными новообразованиями или фолликулярными опухолями любого вида, при сдавливании зобом либо узлом расположенных рядом тканей и органов, при тяжелом сопутствующем тиреотоксикозе. В послеоперационном периоде проводится гормонозаместительная и супрессивная терапия тироксином. Существует несколько вариантов вмешательства:
- Экономная резекция. При доброкачественной одиночной неоплазии, подтвержденной результатами гистологического и цитологического исследования, удалению подлежит узел и прилежащие атрофированные ткани железы. Если образование расположено в перешейке, выполняется его иссечение и резекция части каждой доли железы.
- Радикальная резекция.Субтотальное удаление железы с оставлением небольших боковых участков по двум сторонам от трахеи показано при болезни Грейвса, многоузловых образованиях, гипертрофии тканей. Сохранные участки прикрывают паращитовидные железы и возвратный гортанный нерв.
- Тотальное удаление ЩЖ. Тиреоидэктомия целесообразна при злокачественных опухолях. Иногда при папиллярной, папиллярно-фолликулярной и медуллярной карциноме производится шейная диссекция - удаление метастатически измененных лимфоузлов шеи.
- Терапия радиоактивным йодом. Метод основан на разрушительном воздействии радиоактивного изотопа йода на опухолевые и железистые клетки. Радиойодтерапия показана после оперативного вмешательства для устранения оставшихся опухолевых тканей, метастазов, а также при наличии противопоказаний к операции, особенно если новообразование доброкачественное.
- Лучевая терапия. Применяется при анапластических формах опухолей, лимфоме, метастазах медуллярной карциномы. Используется гамма-излучение, тормозное излучение либо электроны высоких энергий. Лучевое лечение является альтернативой операции, снижает риск рецидивов.
- Химиотерапия. В случае неоперабельного рака, его резистентности к радиоактивному йоду, неэффективности дистанционного лучевого воздействия назначается лекарственное лечение. Схема химиотерапии может включать один препарат или их комбинацию.
Прогноз и профилактика
По сравнению с опухолями других локализаций узлы ЩЖ лучше поддаются терапии, менее опасны для здоровья и жизни больных. Прогноз составляется индивидуально, в подавляющем большинстве случаев он благоприятный. Профилактические меры включают избегание рентгенологических обследований шеи и головы у детей, профилактические обследования лиц с наследственной отягощенностью, отказ от курения и употребления алкоголя, контроль достаточности йода, а при его недостатке - прием йодсодержащих препаратов.
1. Злокачественные опухоли щитовидной железы: учебно-методическое пособие/ / Иванов С.А., Татчихин В.В. - 2008.
3. Метастатические опухоли щитовидной железы/ Пинский С.Б., Дворниченко В.В., Репета О.Р.// Сибирский медицинский журнал. - 2009 - №1.
Читайте также:
- Последствия приема трициклического антидепрессанта (ТЦА) при беременности и кормлении грудью
- Значение фтизиатров в хирургии туберкулеза. Скелет грудной клетки
- Конструктивный метаболизм ( пластический обмен ). Углеродные соединения для биосинтетических реакций бактерий. Биосинтез аминокислот и белков бактериями.
- Уж замуж невтерпеж Или оптимальный возраст для выхода замуж
- ЭхоКГ после операции по Фонтену
