УЗИ анатомия лимфатических узлов шеи
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Современная классификация Американского объединенного комитета по изучению злокачественных опухолей и Американской академии оториноларингологии и хирургии головы и шеи изменена K. Robbins с соавт. в 2000 г. и утверждена AJCC-AAOHNS в 2001 г. В ней предложено разделить 3 уровня на подуровни. Классификация лимфатических узлов по уровням известна во всем мире, удобна в использовании, легка для запоминания и, что самое главное, позволяет специалистам говорить на одном языке. Она уже стала основой для классификации шейных диссекций.
Использование классификации лимфатических узлов шеи по уровням позволит решить целый ряд проблем, возникающих, в частности: 1) при определении объема хирургического вмешательства и планировании лучевой терапии; 2) при обращении больного, лечившегося в одном лечебном учреждении, в другое с выпиской, в которой указано, что больному проведено фасциально-футлярное иссечение клетчатки шеи и не указан точный объем вмешательства. В первой ситуации, где по заключению УЗИ имеется поражение шейно-надключичной зоны без указания уровней, нам трудно оценить объем поражения. Во второй ситуации без протокола хирургического вмешательства невозможно узнать точный объем ранее выполненной операции.
Классификация
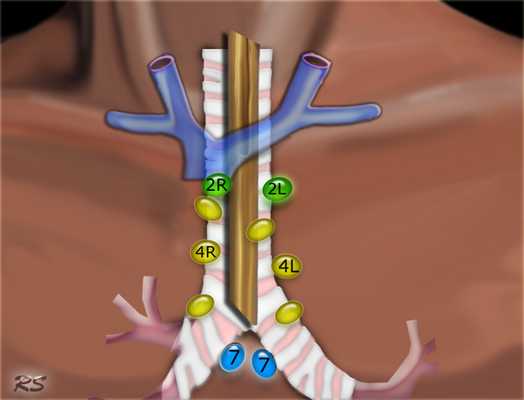
I (IA и IB) - ниже тела нижней челюсти (позади ветви нижней челюсти - это уже IIA);
IA — группа подбородочных узлов
IB — группа подчелюстных лимфатических узлов (находятся спереди и сзади от подчелюстной слюнной железы). При поражении лимфатических узлов этого уровня или самой железы, то она удаляется.
II, III, IV - яремные - вдоль сосудисто-нервного пучка (внутренней яремной вены) прикрыты m.sternoclaidomastoideus
II - верхние яремные - от уровня основания черепа до уровня нижнего края подъязычной кости
IIA — верхние яремные передние — кпереди от заднего края внутренней яремной вены;
IIB — верхние яремные задние — кзади от заднего края внутренней яремной вены.
III — средние яремные - от уровня нижнего края подъязычной кости до уровня нижнего края перстневидного хряща гортани;
IV - нижние яремные — от уровня нижнего края перстневидного хряща гортани до ключиц (в т.ч. Вирховские);
V - заднего (латерального) треугольника шеи соответствует анатомическим границам
VA - акцессорные - выше уровня нижнего края перстневидного хряща, по передней поверхности трапецевидной мышцы,
VB - надключичные — ниже уровня нижнего края перстневидного хряща (исключая Вирховские);
VI - переднего пространства шеи — пре- и паратрахеальные ЛУ, предгортанные (Delphian (Дельфийские) и околощитовидные ЛУ, включающие ЛУ вдоль возвратного гортанного нерва)

Группы лимфатических узлов не входящих в классификацию.
При описании всех перечисленных ниже групп лимфатических узлов необходимо использовать традиционные названия.
1. Лимфатические узлы заушной области.
2. Подзатылочные лимфатические узлы.
3. Околоушные лимфатические узлы (внутри и внеоколоушной слюнной железы).
4. Латеральные и медиальные ретрофарингеальные лимфатические узлы (их поражение имеет значение при раке носоглотки и ротоглотки).
5. Лицевые лимфатические узлы.
6. Верхние медиастинальные лимфатические узлы (не относятся к лимфатическим узлам шеи).
Примеры лимфаденопатии разных групп лимфатических узлов шеи.
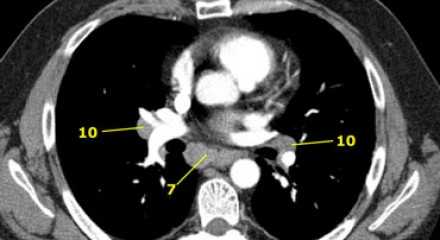
На ниже представленном КТ снимке визуализируется некроз лимфатических узлов группы IA.

На ниже представленном КТ снимке визуализируется лимфаденопатия группы IB справа.

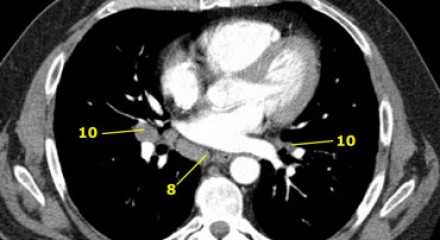
На ниже представленном постконтрастном КТ снимке представлен пациент с карциномой языка и лимфаденопатией II группы лимфатических узлов.

На ниже представленном постконтрастном КТ изображении визуализируется увеличение и контрастное усиление лимфатических узлов III группы.

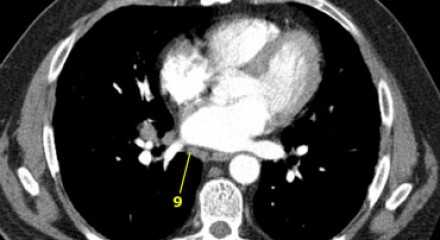
На постконтрастном изображении белой стрелкой указан увеличенный лимфатический узел IV группы. У пациента удалена правая доля щитовидной железы и правая яремная вена, что указано чёрной стрелкой, всвязи с папиллярной карциномой.

На постконтрастном изображении белой стрелкой указан увеличенный лимфатический узел V группы.

На постконтрастном изображении белой стрелкой указан увеличенный лимфатический узел VI группы.
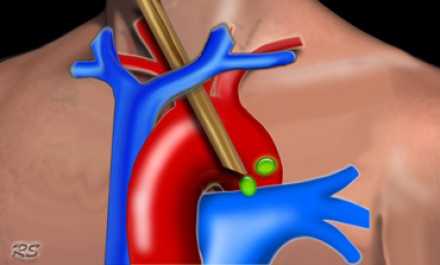
Лимфатические узлы средостения
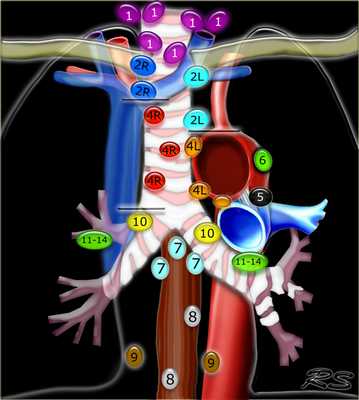
Лимфатические узлы 3 группы не примыкают к трахее в отличии от лимфатических узлов 2 группы. Они подразделюятся на: 3А кпереди от сосудов 3Р позади пищевода/превертебрально Они не доступны при медиастиноскопии. 3Р группа может быть доступна при чреспищеводной эхокардиографии.
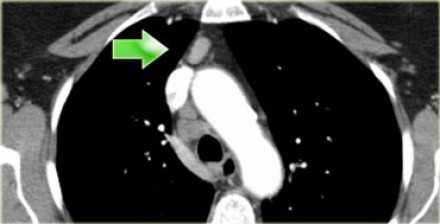
На изображении слева 3А узел в преваскулярном пространстве. Обратите внимание так же на ниже расположенные паратрахеальные узлы справа относящиеся к 4R группе.
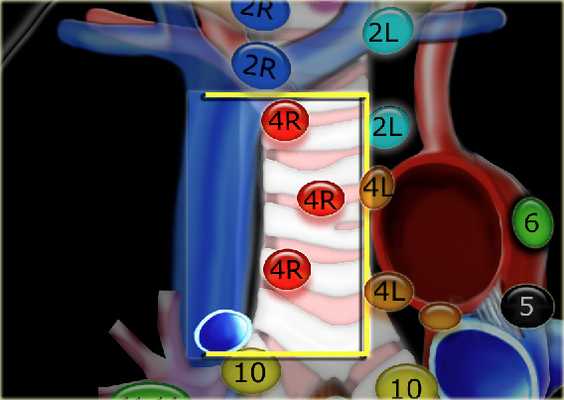
4R. Правые нижние паратрахеальные лимфатические узлы
- Верхняя граница: пересечение нижнего края левой плечеголовной вены с трахеей.
- Нижняя граница: нижний края непарной вены. 4R узлы распространяются до левого края трахеи.
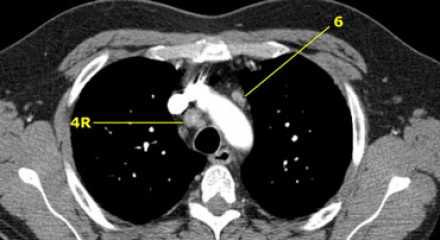
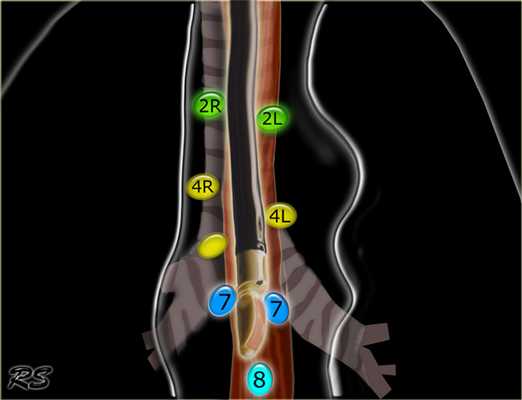
На изображении слева мы видим 4R паратрахеальные узлы. Кроме того здесь представлен узел кнаружи от дуги аорты, то есть 6 группы.
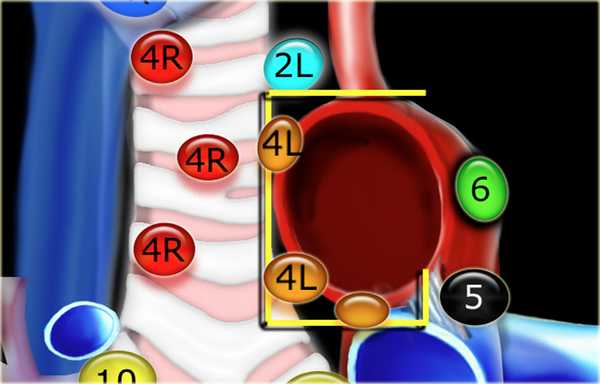
4L. Левые нижние паратрахеальные лимфатические узлы
4L узлы расположенные слева от левой стенки трахеи, между горизонтальными линиями проведенными касательно верхней стенке дуги аорты и линией проходящей через левый главный бронх на уровне верхнего края верхнедолевого бронха. Они включают паратрахеальные узлы расположенные кнутри от артериальной связки.
Узлы 5 группы (аортопульмонального окна) расположены кнаружи от артериальной связки.
На левом изображении над уровнем легочного ствола представлены нижние паратрахеальные узлы слева и справа, так же здесь представлены узлы 3 и 5 групп.
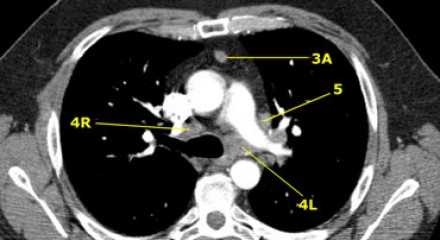
Изображение слева выше уровня карины. Слева от трахеи 4L узлы. Обратите внимание что они расположены между легочным стволом и аортой, но не в аортопульмональном окне, потому что они лежат медиальнее артериальной связки. Лимфатические узлы латеральнее легочного ствола относятся к 5 группе.
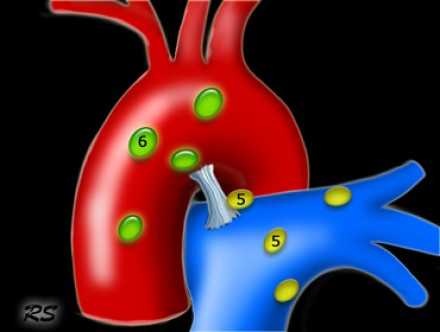
- 5. Субаортальные лимфатические узлы
- Субаортальное или аортопульмональное окно расположено кнаружи от артериальной связки и проксимальнее первой ветви левой легочной артерии и лежит в пределах медиастинальной плевры.
- Парааортальные лимфатические узлы лежат кпереди и кнаружи от восходящего отдела аорты и между верхним и нижним краями дуги аорты.
![11]()
7. Подкаринальные лимфатические узлы
Эти лимфатические узлы расположены ниже уровня бифуркации трахеи (карины), но не относятся к нижнедолевым бронху и артерии. Справа они располагаются каудальнее нижней стенки промежуточного бронха. Слева они располагаются каудальнее верхней стенки нижнедолевого бронха. Слева лимфатический узел 7 группы справа от пищевода.
![12]()
8. Параэзофагеальные лимфатические узлы
Эти лимфатические узлы ниже подкаринальных лимфатических узлов и распространяются каудальнее до диафрагмы. На изображении слева ниже уровня карины справа от пищевода обозначен лимфатический узел 8 группы.
![13]()
На ПЭТ изображении слева показано накопление 18Р-дезоксиглюкозы в узле 8 группы. На соответствующем КТ изображении видно что данный лимфатический узел (голубая стрелка) не увеличен. Вероятность того что в имеется метастатическое поражение данного узла чрезвычайно высока, поскольку специфичность ПЭТ выше чем измерение размеров лимфатических узлов.
![14]()
9. лимфатические узлы легочной связки
Данные лимфатические узлы лежат в пределах легочной связки, в том числе и по ходу нижней легочной вены. Легочная связка представлена дупликатурой медиастинальной плевры охватывающей корень легкого.
![15]()
10. лимфатические узлы корня легкого
Лимфатические узлы корня расположены проксимальнее долевых узлов, но дистальнее медиастинальной дупликатуры и узлов промежуточного бронха справа.
Все лимфатические узлы 10-14 групп являются N1 узлами, так как они находятся вне средостения.
1. лимфатические узлы вырезки грудины видны только на этом уровне и выше него
2. верхние паратрахеальные лимфатические узлы: ниже ключиц , справа над пересечением нижнего края левого плечеголовного ствола и трахеи, а слева над дугой аорты
3. Преваскулярные и ретротрахеальные: кпереди от сосудов (3А) и превертебральные (3Р)
4. Нижние паратрахеальные: ниже верхнего края дуги аорты до уровня главного бронха
5. Субаортальные (аортопульмональное окно): лимфатические узлы кнаружи от артериальной связки или кнаружи от аорты или левой легочной артерии.
6. Парааортальные: узлы лежащие кпереди и кнаружи от восходящего отдела аорты и дуги аорты под верхним краем дуги аорты.
7. Субкаринальные лимфатические узлы.
8. Параэзофагеальные лимфатические узлы (ниже карины).
9. Лимфатические узлы легочной связки: лежат в пределах легочной связки.
10-14 лимфатические узлы N1![медианоскопия]()
Медиастиноскопия и чреспищеводное УЗИ
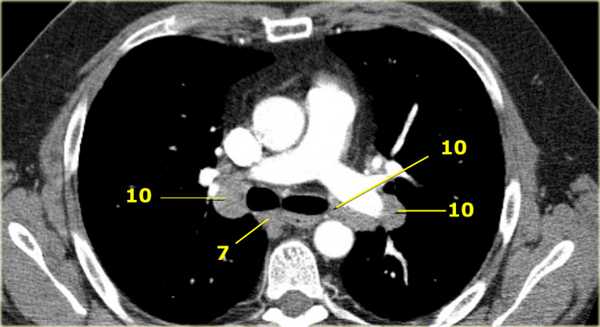
Лимфатические узлы доступные для биопсии при медиастиноскопиии: верхнием паратрахеальные узлы 2L И 2R групп, правые и левые нижние паратрахеальные лимфатические узлы 4R и 4L групп, подкаринальные лимфатические узлы 7 группы. 1 группа расположена выше надгрудинной вырезки и не доступна при рутинной медиастиноскопии.
![2]()
Расширенная медиастиноскопия
Опухоли левой верхней доли могут метастазировать в субаортальные (5 группа) и парааортальные лимфатические узлы (6 группа). Эти узлы недоступны для биопсии при рутинной медиастиноскопии. Расширенная медиастиноскопия является альтернативой для парастернально медиастинотомии. Эта процедура используется реже в связи с более высоким риском осложнений.
![1]()
Тонкоигольная аспирационная биопсия под контролем УЗИ
Может применятся для всех лимфатических узлов доступных УЗИ визуализации из пищевода. В частности обеспечивается доступ к лимфатическим узлам нижнего средостения (7-9 группы). Кроме того при данной виде исследования для визуализации доступны левая доля печени и левый надпочечник.
Источники:
by Paul De Leyn and Toni Lerut.
in the Multimedia Manual of Cardiothoracic Surgeryby Christian Lloyd, MD, and Gerard A.Silvestri, MD, FCCP Christian Lloyd, MD, and Gerard A.Silvestri, MD, FCCP
Cancer Control, July/August 2001,Vol.8, No.4 Cancer Control 311by Reginald F. Munden, MD, DMD, Stephen S. Swisher, MD, Craig W. Stevens, MD, PhD and David J. Stewart, MD
Radiology 2005; 237:803-818Применение УЗИ для оценки состояния поверхностных групп лимфатических узлов
![]()
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Одним из нерешенных вопросов клинической медицины является оценка состояния различных групп лимфатических узлов. Это относится как к лимфатическим узлам, расположенным в брюшной полости и забрюшинном пространстве, так и группам лимфатических узлов, имеющих поверхностное расположение и доступных пальпаторной оценке. Согласно данным Gritcman, при выявлении метастазов в лимфатические узлы шеи показатели чувствительности, специфичности и точности метода пальпации составляют 69, 87 и 80%. При УЗИ эти показатели состаляют 92, 84 и 89% соответственно [1]. Для сравнения - чувствительность КТ в диагностике метастатического поражения шейных лимфатических узлов составляет 75-85%, МРТ - 84-85% 4. Улучшить диагностические возможности эхографии позволило сочетание ее с тонкоигольной биопсией. При этом показатели чувствительности составили 96%, специфичности 94% и точности - 88% [5]. Данная работа посвящена проблеме диагностики доброкачественных аденопатий шеи - зоны цервикальных (глубоких яремных, югулярных) лимфатических узлов.
Лимфатические узлы представляют собой коллекторные органы, которые принимают участие в процессах обеззараживания организма и расположены в местах слияния нескольких лимфатических сосудов. Лимфатические узлы претерпевают структурные изменения на протяжении всей жизни человека. С момента рождения и до 12 лет лимфатические узлы находятся в стадии своего формирования. Затем наступает длительный период функциональной активности, который в старости заканчивается инволюцией лимфатического узла. При активизации лимфатического узла на фоне воспаления либо за счет других процессов происходит перестройка его внутренней структуры, увеличение размеров, при этом лимфатические узлы становятся пальпируемыми. Данное состояние лимфатических узлов клинически трактуется как аденопатия (лимфадениты). Доброкачественные аденопатий могут сопровождаться повышенной выработкой нормальных лимфоцитов, усилением васкуляризации, отеком либо замещением структур лимфатического узла на соединительную или жировую ткань [6].
Для того чтобы правильно определить тактику лечения больных с аденопатиями необходимо знать природу процесса - доброкачественная или злокачественная. При этом необходимо знать варианты эхографического изображения различных доброкачественных изменений лимфатических узлов.
Материалы и методы
Для изучения эхографической картины доброкачественных процессов в лимфатических узлах нами обследовано 326 пациентов с клинически определяемыми аденопатиями (в возрасте от 18 до 36 лет). Из них были выделена группа в 100 человек с доброкачественными изменениями в лимфатических узлах (в группу оценки умышленно не включались доброкачественные аденопатии при туберкулезном поражении и другой специфической инфекции лимфатических узлов).
После пальпаторного выявления измененных лимфатических узлов их дальнейший анализ осуществлялся на основании данных ультразвукового и морфологического (цитологического и гистологического) заключения. Пальпаторную оценку проводил врач-онколог. Морфологическое заключение было получено на основании цитодиагностики после тонкоигольной биопсии (45 случаев). У остальных пациентов подтверждение доброкачественности процесса было клиническим (динамическое наблюдение сроком 1-3 месяца).
Ультразвуковое исследование проводили на различных ультразвуковых аппаратах среднего и высокого класса. Эхографическое заключение давал специально обученный диагност.
За основу УЗ оценки были приняты следующие критерии:
- форма лимфатического узла (овальная, шаровидная, неправильная);
- дифференциация области ворот лимфатического узла (есть/нет изображение);
- состояние коры лимфатического узла (кортикальный слой узкий/широкий гипоэхогенный);
- общая эхогенность лимфатического узла (повышенная, средняя, низкая);
- дифференциация составных частей лимфатического узла (есть/нет);
- соотношение поперечного и переднезаднего диаметров лимфатического узла (более 1, менее 1, равно 1) (J.N. Bruneton 1995) [7].
Из группы лиц с доброкачественной аденопатией визуализировано 217 лимфатических узлов. При этом как правило выявлялось более двух лимфатических узлов на одной из сторон шеи.
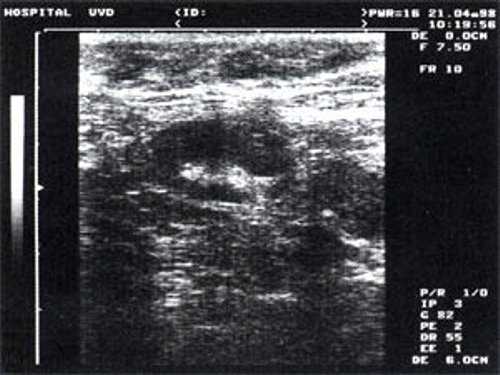
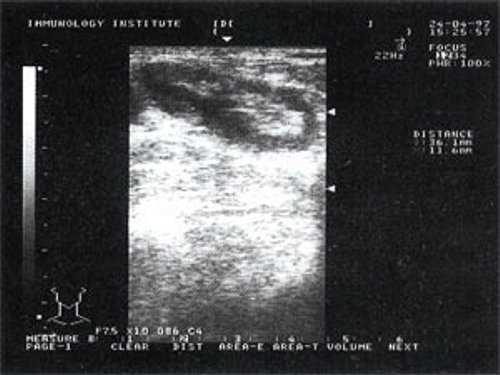
Практически во всех случаях дифференцировали лимфатический узел Кютнера (югулодигастральный), расположенный на границе средней и верхней трети шеи. Выявляемые лимфатические узлы имели размеры от 0,5 х 0,2 см до 2,3 х 0,8 см. УЗ-оценку производили после полипозиционного осмотра и нахождения самой длинной горизонтальной оси, что и принимали за максимальный поперечный диаметр. Большая часть лимфатических узлов (187) имели овальную форму с соотношением поперечного/переднезаднего более 1 (рис. 1 - 3). Тенденцию к округлению имели 30 лимфатических узлов, соотношение поперечного/переднезаднего приближалось к 1.
![УЗ-томограмма увеличенного реактивно измененного лимфатического узла на фоне аденовирусной инфекции до лечения]()
![УЗ-томограмма увеличенного реактивно измененного лимфатического узла после проведения противовоспалительного лечения]()
Рис. 1. УЗ-томограмма увеличенного реактивно измененного лимфатического узла: а - на фоне аденовирусной инфекции, б - после проведения противовоспалительного лечения
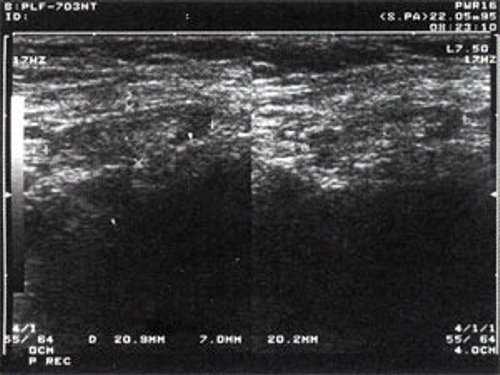
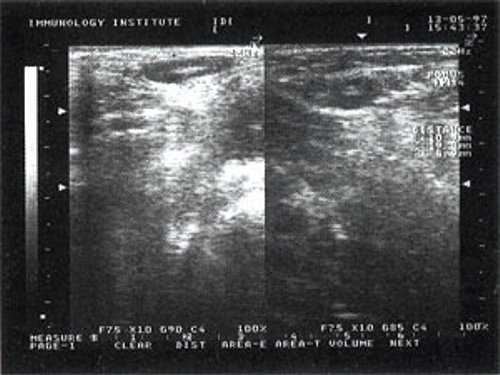
![Эхографическое изображение непальпируемого югулярного лимфатического узла на фоне остаточных явлений после перенесенного фарингита]()
Рис. 2. Эхографическое изображение непальпируемого югулярного лимфатического узла на фоне остаточных явлений после перенесенного фарингита.
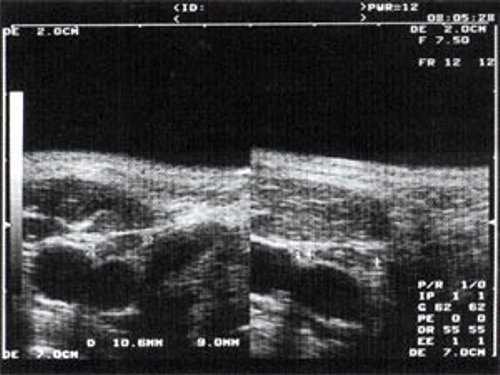
![Эхографическое изображение непальпируемого югулярного лимфатического узла без четкой клинической симптоматики воспалительного процесса в области головы и шеи]()
Рис. 3. Эхографическое изображение непальпируемого югулярного лимфатического узла без четкой клинической симптоматики воспалительного процесса в области головы и шеи.
Мы установили, что, как правило, более округлая конфигурация лимфатического узла при его размерах, превышавших 10 мм, сопровождалась небольшими болевыми ощущениями, и более выраженной простудной (воспалительного характера) симптоматикой. Лимфатические узлы менее 10 мм чаще всего плохо пальпировались, либо вообще не выявлялись пальпаторно. Во всех случаях эхографически хорошо дифференцировался гипоэхогенный кортикальный слой и широкое, средней или чуть ниже средней эхогенности изображение области ворот лимфатических узлов. Четкость дифференциации составных частей лимфатического узла была снижена при размерах менее 5 мм. Мы отмечали различную толщину гипоэхогенного изображения области коры лимфатического узла: от очень широкой - при выраженности или прогрессировании воспалительного процесса, до узкой - на фоне положительной динамики.
В группе доброкачественных аденопатий во всех случаях при УЗ-контроле через 1 месяц выявлявшиеся ранее лимфатические узлы не дифференцировались. При этом у 20 человек с выявленной аденопатией не было симптоматики простудных заболеваний, у 70 человек с доброкачественной аденопатией в момент обследования были установлены небольшие простудные явления (35 человек с ощущением першения в горле, 17 с небольшим насморком, у 18 человек остаточные явления перенесенного ранее острого респираторного заболевания). Большинство пациентов не проводили никакого специального противовоспалительного лечения, в то же время 16 человек принимали различные антибиотики широкого спектра действия. Независимо от проведения либо отсутствия, какой либо терапии лимфатические узлы переставали дифференцироваться при УЗИ в течение 5-7 дней с момента начала наблюдения. При этом нами отмечено, что на фоне медикаментозной терапии лимфатические узлы становились невидимыми при эхографии раньше (на 3-5 день с момента начала лечения).
Особую группу доброкачественных аденопатий составили 10 пациентов с воспалением легких, протекавшем на фоне ВИЧ инфекции.
Мы выявили совершенно другую УЗ-картину состояния пальпируемых лимфатических узлов при динамической оценке у больных с синдромом иммунодефицита. Оцениваемые лимфатические узлы имели эхографические признаки доброкачественного процесса, в большинстве наблюдений их размеры превышали 2-2,5 см. При этом во всех случаях дифференцировались составные части лимфатического узла. Определялся узкий кортикальный слой и широкая гиперэхогенная сердцевина при сохранении овальной конфигурации и соотношении поперечного/переднезаднего более 1.
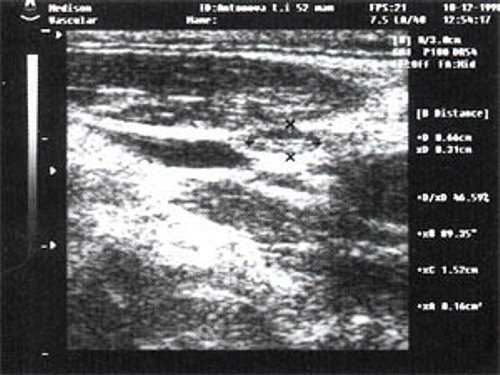
При повторных УЗ осмотрах на фоне массированной противовоспатительной терапии было отмечено увеличение числа лимфатических узлов вовлеченных в процесс активизации. При этом заметной перестройки эхоструктуры и уменьшения размеров в наблюдаемых лимфатических узлах отмечено не было (рис 4).
![Изображение увеличенного лимфатического узла с УЗ-признаками доброкачественной аденопатии у больного с синдромом иммунодефицита (а)]()
![Изображение увеличенного лимфатического узла с УЗ-признаками доброкачественной аденопатии у больного с синдромом иммунодефицита (б)]()
Рис. 4. Варианты изображения увеличенного лимфатического узла с УЗ-признаками доброкачественной аденопатии у больного с синдромом иммунодефицита.
Таким образом, на основании полученных данных можно сделать следующие выводы:
- в ответ на воспалительные (микробной или вирусной этиологии) процессы лимфатические узлы отвечают изменением эхоструктуры в виде улучшения четкости дифференциации лимфатических узлов на фоне окружающих тканей. При этом отмечается увеличение толщины гипоэхогенного изображения коры лимфатического узла. Гиперэхогенное изображение области ворот сужено. Процесс выздоровления (возвращение лимфатического узла в состояние покоя на фоне медикаментозной терапии или за счет собственных защитных сил) характеризуется сначала уменьшением толщины корковой части и общих размеров лимфатического узла, а затем практически полным отсутствием его дифференциации с окружающими тканями;
- у больных с воспалительными процессами на фоне синдрома иммунодефицита не было отмечено УЗ признаков активизации коры, что в контрольной группе проявлялось увеличением толщины области ворот и тенденцией к округлой конфигурации. При динамическом наблюдении УЗ-картина свидетельствовала о вовлечении в процесс все новых лимфатических узлов. "Старые" же лимфатические узлы на фоне проводимой терапии не имели УЗ признаков положительной динамики.
Следовательно, эхография позволяет не только выявлять доброкачественные изменения лимфатических узлов, но и оценивать положительную или отрицательную динамику изменения эхоструктуры лимфатического узла в ответ на медикаментозную терапию или собственную сопротивляемость организма.
Литература
- Greetzman W., Chembirek H., Hajek P. et al. Sonographische hals anatomie und betendung beim lymphkoten staging von Koph-Hals-Malignomen. Stuttgart; N.Y.; S.G. Thieme Verlag. 1987. p.146.
- Feinmesser R., Freedman I.L., Noyek A.M., et al. Metastatic neck disease: a clinical radiographic patologic correlative study. Arch. Otolaryngol.Head Neck Surg. 113:1307-1310, 1987.
- Stem W.B.R, Silver C.E., Zeifen B.A. et al. Computed tomography of the clinically negative neck. Head Neck 12:109-113, 1990.
- Van den Brekel M.W.M., Casteliging I.A., Croll G.A. et al. Magnetic resonance imaging US. Palpation of cervical lymph node metastasis. Arch. Otolaryngol.Head Neck Surg. 117:666-673, 1991
- Takashima Sh., Sone S., Nomura W. et al. Nonpalpable lymphatic nodes of the neck: assessment with US and US-guided fine-needle aspiration biopsy. J. of clinical ultrasound V.25.N6, July/August 1997.
- Заболотская Н.В. Ультразвуковая томография при заболеваниях лимфатической системы/Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. - 1993. - N2. С.133-142.
- Brunetone L., Rubaltelli., Solbiati L. Lunph nodes. In:Ultrasound of superficial structures. Ed by Solbiati L., Rizzetto G. p.279-303.
УЗИ аппарат HS40
УЗИ лимфоузлов шеи: что показывает, норма и расшифровка результата
![uzi-limfouzlov2.jpg]()
Исследование лимфоузлов шеи на УЗИ является одним из самых безопасных способов получить информацию о состоянии этих органов.
Ультразвуковое исследование лимфоузлов шеи
Ультразвуковую диагностику часто назначают из-за ее доступности, а также возможности проходить ее настолько часто, насколько того потребует контроль над течением болезни и эффективностью выбранной тактики лечения.
Зачем проводится УЗИ лимфатических узлов?
УЗИ лимфоузлов шеи, как правило, нужно в случае их увеличения. В лимфатических узлах могут появляться различные уплотнения любых размеров (с горошину или голубиное яйцо), а лимфаденопатия может оказаться доброкачественной или злокачественной.
При этом задачей ультразвуковой диагностики является четкое определение причины возникновения уплотнений. Причина может заключаться в воспалительных процессах в организме разного характера или же в неспецифических реакциях, но случается и так, что причиной увеличения являются опухоли и метастазы.
Подготовка к процедуре
Специально готовиться к УЗИ для осмотра лимфатических узлов шеи не нужно. Достаточно записаться на прием и в назначенное время посетить кабинет. Дополнительная подготовка не понадобится.
УЗИ лимфатических узлов шеи: что показывает
Для того чтобы узнать, что показывает УЗИ лимфоузлов шеи, специалисту необходимо будет тщательно исследовать каждый лимфоузел по отдельности. Врач оценивает и фиксирует:
- прямой и поперечный размер каждого узла;
- состояние капсулы;
- внутреннюю структуру;
- состояние сосудов, которые снабжают кровью лимфоузел.
Необходимость в том, чтобы исследовать эти органы на наличие опухолей и метастазов, в первую очередь объясняется их структурой. Все дело в том, что именно лимфоузлы первыми поражаются при возникновении в организме метастазов, и их выявление играет очень важную прогностическую роль. Благодаря исследованию лимфоузлов, можно судить о стадии заболевания, подбирать тактику лечения, а также оценивать объем необходимого оперативного вмешательства.
Как проходит процедура?
![9436a3defa166c5735c3965d625bf875.jpg]()
Для осмотра лимфоузлов шеи на УЗИ пациенту необходимо будет убрать мешающую одежду, а также снять украшения. После этого понадобится лечь на кушетку около аппарата УЗИ, под голову можно положить специальный валик или же небольшую подушку - об этом вам скажет доктор. Затем на шею наносится специальный гель. Врач осматривает лимфоузлы при помощи изображения, которое выводится на экран аппарата. Все данные и патологии тщательно фиксируются и позже будут занесены в заключение, с которым вы можете отправляться к лечащему врачу.
УЗИ лимфоузлов шеи ребенку
Ребенку УЗИ лимфоузлов шеи может понадобиться точно так же, как и взрослому. Само исследование не доставляет никаких неприятных ощущений, а длиться может около двадцати минут. В процессе осмотра лимфатических узлов родители малыша могут находиться рядом с ним, чтобы он не волновался. Единственное, на что стоит обратить внимание, - малышу нужно сказать, чтобы он не двигался, поскольку результаты в этом случае могут оказаться неточными. Показаниями к проведению ультразвуковой диагностики являются:
- стойкое увеличение узлов на протяжении двух недель после перенесенной простуды или иного заболевания;
- увеличение лимфатических узлов без признаков любого инфекционного заболевания ушей, горла или носа;
- прощупывание под кожей плотного увеличенного узла, который плотно спаян с окружающей его тканью;
- при значительном увеличении узла по сравнению с другими.
Расшифровка результата
Результаты УЗИ лимфоузлов шеи (что показывает процедура, вы сможете узнать после ее проведения) будут занесены в специальное заключение, составляемое врачом. Как правило, расшифровку результатов делают сразу же после обследования, а пациента в это время просят подождать вне кабинета. Занимает этот процесс около 15-20 минут, в сложных случаях могут привлекаться другие врачи для формирования более точного заключения. К нему прилагается снимок, на котором изображены лимфоузлы и отмечены их размеры. С этим заключением можно отправляться к лечащему врачу для установки диагноза и назначения лечения.
Норма для лимфоузлов шеи на УЗИ
Если вы не знаете, что показывает УЗИ лимфатических узлов шеи, а также какими должны быть их размеры в норме, следует ознакомиться с нормальными показателями. У взрослых, точно так же, как и у детей, нормальным считается размер лимфоузла в 1 сантиметр. Увеличение размера узла может сообщать о патологическом процессе, поэтому в таком случае медлить с обращением к врачу не стоит. Если есть показания к проведению процедуры, помимо увеличения лимфатических узлов, доктор будет учитывать структуру, расположение, контуры и другие параметры. Только в этом случае можно рассчитывать на получение общей картины заболевания и возможность последующего подбора эффективной тактики лечения.
Ультразвуковое исследование челюстно-лицевой области
![]()
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Ультразвуковой метод исследования прочно вошел в общую диагностическую практику, его роль трудно переоценить. Современный подход к диагностике заболеваний в клинике внутренних болезней немыслим без ультразвукового исследования органов брюшной полости (в том числе забрюшинного пространства и малого таза), щитовидной железы, молочных желез, сердца и сосудов.
По сравнению с перечисленными выше направлениями применения эхо графии ультразвуковое исследование челюстно-лицевой области выполняется существенно реже. Это связано, с одной стороны, с клинической обособленностью стоматологии и челюстно-лицевой хирургии, не позволяющей врачам ультразвуковой диагностики общей практики получить достаточный опыт исследований данной области, а с другой - с некоторым консерватизмом стоматологов и челюстно-лицевых хирургов, считающих основным для них диагностическим методом рентгенологическое исследование. Их скептицизм в отношении ультразвукового исследования основан на том, что практически все мягкотканные структуры челюстно-лицевой области доступны пальпации, а кожа и слизистые оболочки - осмотру.
Однако, отдавая дань истории развития ультразвуковой диагностики, необходимо упомянуть, что объектом самых первых (тогда еще одномерных - в А-режиме) эхографических исследований, выполненных группой исследователей под руководством D. Howry в 1955 г., были околоушные железы.
УЗИ мягких тканей лица и шеи в его современном варианте не требует применения каких либо специальных ультразвуковых сканеров или датчиков и может быть выполнено на оборудовании, предназначенном для исследования периферических структур: вполне достаточными являются линейные датчики с частотой колебаний 5,0-7,5-9,0 МГц. Чрескожная эхография обладает достаточно высокой информативностью и в основном удовлетворяет запросам клиницистов: практически все отделы лица и шеи (включая тело и корень языка) доступны эхографическому исследованию с использованием наружных датчиков. Недоступными являются лишь верхние отделы окологлоточного пространства и крылочелюстное пространство, экранируемые ветвью нижней челюсти.
Возрастных ограничений и специальной подготовки пациента к проведению эхографического исследования не требуется.
Для врача ультразвуковой диагностики челюстно-лицевая область может представлять большой профессиональный интерес, поскольку здесь встречаются заболевания всех нозологических групп (от воспалительных, аутоиммунных и дегенеративно-дистрофических до опухолевых), а также разнообразные пороки развития (ангиодисплазии, лимфангиомы, врожденные кисты). Дифференциально диагностические сложности увеличиваются из-за того, что челюстно-лицевая область является зоной массивного инфицирования и существование первично невоспалительных заболеваний нередко маскируется присоединением воспали тельного процесса со всем спектром (от стертых до клинически выраженных) его признаков.
Сложность анатомического строения челюстно-лицевой области создает дополнительные трудности для трактовки результатов ультразвукового исследования. Вместе с тем анатомическая детализация имеет большое значение, поскольку определение органопринадлежности патологического процесса и уточнение топографо-анатомических особенностей его распространения являются одной из важнейших задач диагностики наряду с идентификацией нозологической формы заболевания. Этот момент приобретает особую актуальность, если учитывать, что при операциях именно на челюстно-лицевой области перед хирургами особенно остро стоит задача поиска компромисса между выбором оптимального доступа для осуществления максимально возможной радикальности вмешательства и нанесением возможно меньшего эстетического ущерба лицу пациента.
Частные вопросы диагностики
В настоящее время благодаря внедрению ультразвуковых диагностических технологий в акушерскую практику челюстно-лицевая область становится объектом врачебного интереса еще до рождения ребенка. Это делает доступным внутриутробное выявление расщелин и других пороков развития лица и шеи плода, ряда синдромов, имеющих лице вые признаки (синдромы Дауна, Турнера, Гольденхара и т.д.), а также распознавание тератом, гемангиом и лимфангиом плода.
Своевременное обнаружение этих изменений заставляет в ряде случаев пересмотреть подход к тактике ведения беременности или предусмотреть необходимость выполнения определенных организационно-тактических и лечебных мероприятий в перинатальном и неонатальном периодах. Это касается, в частности, расширения акушерской бригады с привлечением челюстно-лицевых хирургов для оказания возможно более ранней специализированной помощи.
Ультразвуковое исследование вносит существенный вклад в диагностику за болеваний больших слюнных желез.
При воспалительных заболеваниях околоушных желез эхография позволяет провести дифференциальную диагностику различных форм паротита, выявить сиалодохит - воспаление в протоках слюнных желез, распознать воспаление внутрижелезистых лимфатических узлов (лимфаденит) и уточнить его стадию. Все это по существу является разграничением хирургической и нехирургической патологии околоушных желез (рис. 1-7).
Читайте также:
- Поражение экстрамедуллярной части лицевого нерва. Диагностика интракраниального поражения лицевого нерва
- Измерение размеров таза. Поперечные размеры таза. Distantia spinarum. Distantia cristarum. Distantia trochanterica.
- Хронические абсцессы легкого. Дифференциальная диагностика абсцессов легких
- Этапы и техника операции при разрыве малоберцовой связки
- Рентгенограмма, КТ при метастазе в стенку тонкой кишки и лимфоме тонкой кишки