УЗИ, МРТ, КТ при дегенерации миомы
Добавил пользователь Morpheus Обновлено: 21.01.2026
Миома становится частой находкой на МРТ снимках органов малого таза с контрастированием или без. Ее первичная диагностика обычно происходит в ходе УЗИ. МРТ при подозрении на миому используется как дополнительный уточняющий метод обследования, когда есть подозрения на озлокачествеления образования. Миомы в области матки составляют особую угрозу в ходе процесса вынашивания ребенка.
Миома становится частой находкой на МРТ снимках органов малого таза с контрастированием или без. Миома матки - доброкачественная опухоль, развивающаяся из гладкомышечных клеток миометрия. Она относится к самым распространенным заболеваниям у женщин репродуктивного возраста, составляя, по данным различных медицинских исследований, от 10 до 30%. Миомы матки характеризуются широким спектром клинических проявлений - от маточных кровотечений до бесплодия. В то же время многие миомные образования могут остаться недиагностированными, так как могут не вызывать клинических проявлений. Злокачественная трансформация миом происходит крайне редко, менее чем в 0,1 % наблюдений, преимущественно у женщин старше 50 лет. В последнее время отмечается рост частоты обнаружения миомы у женщин молодого возраста (до 20-25 лет), что связано, как с наследственным характером заболевания (когда у матери, близких родственниц также имелось данное заболевание), так и с внедрением новых, более совершенных методов диагностики и повышением их доступности.
Диагностика миомы матки
Первичная диагностика миом обычно происходит в ходе УЗИ матки. МРТ при подозрении на миому используется как дополнительный уточняющий метод обследования, когда есть подозрения на озлокачествеления образования или нужно провести дифференцировку лейомиомы с аденомиозом или уточнение структуры миоматозного узла. Магнитно-резонансная томография малого таза является ключевым методом, позволяющим детализировать и оценивать все компоненты патологического образования, уточнять его взаимосвязь с соседними органами и тканями. Данные компьютерной томографии в диагностике миомы менее информативны и уступают магнитно-резонансной томографии по чувствительности.
Миома матки при беременности
Миомы в области матки составляют особую угрозу в ходе процесса вынашивания ребенка. Так, лейомиома может получить быстрый рост во время беременность в связи с изменением гормонально фона (повышение уровня эстрогенов в организме женщины). Миома шейки матки иногда приводит к нарушению кровоснабжения стенки. Миома в нижнем маточном сегменте повышает риск кровотечения и сложности выполнения кесаревого сечения. Миомная опухоль, расположенная за плацентой, может спровоцировать недостаточность и отслойку плаценты. Миомные образования в ходе беременности обычно выявляют с помощью УЗИ. МРТ здесь играет уточняющую роль, когда нужно дифференцировать миому с объемными образованиями яичников и уточнить источник болевого синдрома при геморрагической дегенерации узла.
Признаки миомы на МРТ
Диагностировать миому на МРТ не составляет особого труда. Врачи на томографических изображениях видят её в виде четко очерченного образования округлой формы. На магнитно-резонансных снимка определяется псевдокапсула миомы в виде тонкого ободка, гиперинтенсивного по Т2. По МР картине специалист может говорить о характере миомы, является ли она кистозной или миксоидной, лейомиомой или липолейомиомой. В зависимости от неоднородности миомы будут видны сопутствующие процессы - кровоизлияние, некроз, обызвествление.
Также с помощью МРТ органов малого таза у женщин проводят дифференциальную диагностику миомы от полипов. Полипы эндометрия - это доброкачественные маленькие образования, исходящие из базального слоя эндометрия. Признаками полипов на МРТ будут:
Как делают МРТ малого таза при миоме матки
Диагностика миомы матки или шейки матки требует МРТ малого таза на томографе мощностью не мен ее 1,5 Тесла. Контрастирование в этой ситуации не носит обязательный характер. Обязательного направления от врача это сканирование не требует. Нужно просто записаться на МРТ в удобном диагностическом центре и уточнить правила подготовки к МРТ малого таза. Такая форма томографии для получения качественных снимков требует определенной подготовки от пациентки. При записи на диагностику Вас обязательно проконсультируют о том, как снизить газообразование в кишечнике с помощью простой диеты, которой нужно придерживаться несколько дней перед процедурой. Менструальный цикл также может повлиять на выбор правильного времени для сканирования. Обычно лучший период для процедуры - это 10 - 15 день цикла, и следует помнить, что МРТ малого таза не проводят женщинам в период менструации.
Чтобы сделать качественную МРТ, пациенту нужно обратить внимание на несколько аспектов при записи на МРТ:
Спросить какой установлен шаг сканирования. На открытом аппарате он не должен быть более 3,5 мм. На закрытом томографе он не должен превышать 3,5 мм. Шаг исследования всегда можно проверить на МРТ снимках или в заключении врача в графе описания параметров обследования. Если он не совпадает с заявленным, требуйте повторной бесплатной диагностики.
Уточнить опыт и квалификацию врача-рентгенолога, который будет описывать Ваши снимки. От его знаний во многом зависит точность интерпретации полученных изображений. Помните, МРТ аппарат никогда не ошибается, ошибаются люди, которые работают с его данными.
Всегда требуйте запись МРТ исследования не на пленку, а на электронный носитель (диск или флешку). Порой для пациента изображения на рентгенологической пленке кажутся более наглядными, но их информационная ценность в разы ниже, чем у электронных сканов, которые врач может модифицировать любим образом при валидации и постановке диагноза.
Если обследование делают с целью выявления опухолевого образования, его нужно проводить с контрастом, поскольку на нативных изображениях не всегда видны мелкие образования, и не возможно судить в полной мере о злокачественности или доброкачественности опухоли.
Лейомиома матки.
Лейомиома матки (фиброид матки) — это доброкачественное новообразования миометрия и наиболее распространенное доброкачественное солидное образование матки. Обычно данная находка редко приводит к диагностической дилемме. Также существует множество консервативных и хирургических методов лечения.
Эпидемиология.
Миома встречается у 25% женщин репродуктивного возраста 1 и особенно часто среди африканских женщин. Миома — гормончувствительное новообразование (например, стимулируется эстрогенами). Очень редко встречается в препубертатном периоде, но обычно быстро растут во время беременности и уменьшаются в размерах в менопаузе 1.
Часто протекает бессимптомно и выявляется случайно. Признаки и симптомы, связанные с патологией матки:
- вагинальное кровотечение.
- боль.
- бесплодие.
- ощутимые массы.
Лейомиома матки — новообразование, преимущественно, из гладкомышечных клеток с различным количеством волокнистой соединительной ткани. Лейомиома — это доброкачественное новообразование, которая может проявляться в виде одиночных и множественных узлов (в большинстве случаев — 85%)8, значительно варьируясь в размере.
Патология классифицируют по локализации и типу распространенности в органе.
Лейомиома внутри матки.
- интрамуральная лейомиома (наиболее распространенная).
- субсерозная лейомиома.
- субмукозная лейомиома.
Лейомиома вне матки.
- широкой связки лейомиома.
- лейомиома шейки.
- паразитарные лейомиома 7.
- диффузный лейомиоматоз матки.
Субсерозная и субмукозная лейомиома могут быть на ножке, также лейомиома вне матки часто имитирует, при визуализации, патологию придатков. Любой фиброид может подвергнуться атрофии, внутреннему кровоизлиянию , фиброзу и кальцинозу.
Лейомиомы — типы дегенерации.
- гиалиновые дегенерации — фокусное или обобщенное (это наиболее распространенный тип дегенерации ( может произойти в ~ 60 % случаев) 6).
- кистозной дегенерации : ~ 4 %
- миксоидную дегенерация: как правило, считается редкостью , хотя сообщалось выше, 50 % у некоторых авторов 14.
- красная дегенерация/карнификация — в следствии геморрагического инфаркта (чаще во время беременности/клиника: острые боли в животе).
Гистологическая классификация.
- липолейомиома матки.
- миксоидная лейомиома матки.
Лучевая диагностика.
Рентгенография.
Кальцификация по типу попкорн в области дает основания предположить диагноз.
УЗИ органов малого таза.
- ультразвуковое исследование используется для выявления и контроля роста фиброида
- неосложненные лейомиомы обычно гипоэхогенные, редко изоэхогенные и еще реже гиперэхогенные по сраавнению с нормальной миометрием.
- кальцификация — эхогенные очаги, дающий тень.
- кистозные участки некроза или дегенерации визуализируются.
Компьютерная томография.
- на КТ фиброиды, обычно, соответствует плотности мягкой ткани, но также может быть с периферической и центральной кальцификацией.
- кальцификации, как правило, искажают галдкие контуры матки.
- усиление структуры разнообразна.
Магнитно-резонансная томография.
МРТ обычно не требуется для диагностики, сложных или проблемных случаев. Однако, наиболее точный метод для обнаружении патологии, уточнения локализации и выявления отличительных черт миомы.
Характеристики сигнала.
Недегенерированная лейомиома и кальцификация имеет интенсивность сигнала от низкой до средней в сравнении с нормальным миометрием.
Повышенный сигнал на Т1 не характерен, но гиперинтенсивный ободок в центре миоматозного узла характерен для красной дегенерации (карнификации), причиной которой является венозный тромбоз.
Недегенерированная лейомиома и кальцификация имеет высокую интенсивность сигнала в сравнении с нормальным миометрием.
Чаще в зоне гиперваскулиризации очаг отека (очаг пустоты).
Лейомиомы, которые подверглись кистозной дегенерации или некроза могут иметь переменную интенсивность, но как правило, имеют гиперинтенсивный сигнал.
Гиалиновая дегенерация визуализируется гипоинтенсивно на Т2.
Кистозная дегенерация с интрамуральным отеком всегда на Т2 гиперинтенсивная.
Т1 с контрастом.
При введении контраста отмечается вариабельное повышение сигнала.
Явный гиперинтенсивный сигнал, но с постепенным увеличением сигнала по мере введения, характерно для миксоидной лейомиомы.
Дифференциальная диагностика.
-лейомиосаркома, но трансформация в лейомиосаркому встречается крайне редко, также
к сожалению, нет четких признаков изображения, с которыми надежно возможно отдифференцировать доброкачественные лейомиомы от редких лейомиосарком.
— опухоли гладких мышц матки — переход в злокачественную форму редко.
— липолейомиомы матки: больше содержание жира (иногда считается, как вариант лейомиомы).
1. Murase E, Siegelman ES, Outwater EK et-al. Uterine leiomyomas: histopathologic features, MR imaging findings, differential diagnosis, and treatment. Radiographics. 19 (5): 1179-97. Radiographics (full text) — Pubmed citation
2. Lee JK, Stanley RJ, Heiken JP. Computed body tomography with MRI correlation. Lippincott Williams & Wilkins. (1998) ISBN:0781702917. Read it at Google Books — Find it at Amazon
3. Abramson S, Gilkeson RC, Goldstein JD et-al. Benign metastasizing leiomyoma: clinical, imaging, and pathologic correlation. AJR Am J Roentgenol. 2001;176 (6): 1409-13. AJR Am J Roentgenol (full text) — Pubmed citation
4. Mark AS, Hricak H, Heinrichs LW et-al. Adenomyosis and leiomyoma: differential diagnosis with MR imaging. Radiology. 1987;163 (2): 527-9. Radiology (abstract) — Pubmed citation
5. Weinreb JC, Barkoff ND, Megibow A et-al. The value of MR imaging in distinguishing leiomyomas from other solid pelvic masses when sonography is indeterminate. AJR Am J Roentgenol. 1990;154 (2): 295-9. AJR Am J Roentgenol (abstract) — Pubmed citation
6. Ueda H, Togashi K, Konishi I et-al. Unusual appearances of uterine leiomyomas: MR imaging findings and their histopathologic backgrounds. Radiographics. 1999;19 Spec No : S131-45. Radiographics (full text) — Pubmed citation
7. Cohen DT, Oliva E, Hahn PF et-al. Uterine smooth-muscle tumors with unusual growth patterns: imaging with pathologic correlation. AJR Am J Roentgenol. 2007;188 (1): 246-55. doi:10.2214/AJR.05.1070 — Pubmed citation
8. Wilde S, Scott-barrett S. Radiological appearances of uterine fibroids. Indian J Radiol Imaging. 19 (3): 222-31. doi:10.4103/0971-3026.54887 — Free text at pubmed — Pubmed citation
9. Weinreb JC, Barkoff ND, Megibow A et-al. The value of MR imaging in distinguishing leiomyomas from other solid pelvic masses when sonography is indeterminate. AJR Am J Roentgenol. 1990;154 (2): 295-9. AJR Am J Roentgenol (abstract) — Pubmed citation
10. Okamoto Y, Tanaka YO, Nishida M et-al. MR imaging of the uterine cervix: imaging-pathologic correlation. Radiographics. 23 (2): 425-45. doi:10.1148/rg.232025065 — Pubmed citation
11. Kawakami S, Togashi K, Konishi I et-al. Red degeneration of uterine leiomyoma: MR appearance. J Comput Assist Tomogr. 18 (6): 925-8. — Pubmed citation
12. Hamm B, Baert AL, Beinder E( et-al. MRI and CT of the Female Pelvis. Springer Verlag. (2010) ISBN:3642060897. Read it at Google Books — Find it at Amazon
13. Dähnert W. Radiology Review Manual. Lippincott Williams & Wilkins. (2011) ISBN:1609139437. Read it at Google Books — Find it at Amazon
14. Low G, Rouget AC, Crawley C. Case 188: Intravenous leiomyomatosis with intracaval and intracardiac involvement. Radiology. 2012;265 (3): 971-5. doi:10.1148/radiol.12111246 — Pubmed citation
15. Casillas J, Joseph RC, Guerra JJ. CT appearance of uterine leiomyomas. Radiographics. 1990;10 (6): 999-1007. doi:10.1148/radiographics.10.6.2259770 — Pubmed citation
МРТ при миомах матки

Расположение пациентки в МРТ аппарате для исследования малого таза.
Миомы (лейомиомы, фиброиды) относятся к самым частым доброкачественным образованиям у женщин. Обычно они классифицируются по расположению в матке на инрамуральные, субсерозные и субмукозные (около 5%) и внутриполостные. Встречаются также миомы в стенке шейки матки.
При МРТ малого таза мелкие миомы могут быть случайной находкой. Крупные миомы вызывают боль в тазу, особенно, если они подвергаются дегенерации (распаду) или внутреннему кровоизлиянию. Обычно миомы матки хорошо видны при УЗИ. МРТ малого таза необходима при планировании операции, так как она дает ценную информацию о некротических массах и участках кровоизлияния.
Обычно специальной подготовки МРТ малого таза не требует, желательно не есть несколько часов, чтобы кишечник не был раздут. Уменьшающие газообразование препараты (типа Эспумизана) тоже желательны. Мочевой пузырь перед МРТ малого таза должен быть хотя бы частично наполнен.
При подозрении на миому чаще всего выполняют МРТ исследование малого таза в трех плоскостях по стандартному МРТ протоколу. МРТ последовательности Т2-взвешенного типа в сагиттальной и корональной и Т1-взвешенная в аксиальной обычно удовлетворяют диагностическим требованиям. При исключении других патологий после стандартного МРТ малого таза можно сделать дополнительные срезы с небольшим полем видения (FOV). Во некоторых клиниках применяют косые МРТ срезы , так, чтобы они располагались перпендикулярно или вдоль матки. Подавление сигнала от жира при МРТ малого таза без контрастирования смысла не имеет. МРТ малого таза с контрастированием используется при подозрении на опухоли.

Схема аксиальной наклонной МРТ малого тазаЮ
Обысно миомы имеют низкую интенсивность сигнала га Т2-взвешенных МРТ малого таза по сравнению с нормальным миометрием и изоинтенмивный сигнал на Т1-взвешенных МРТ. Вокруг миомы может быть ободок расширенных вен, лимфатических сосудов и небольшого отека повышенного сигнала на Т2-взвешенных МРТ малого таза. Миомы могут подвергаться гиалиновой и кистозной дегенерации из-за нарушения кровоснабжения. Очень редко в связи с геморрагическим некрозом на Т1-взвешенных МРТ малого таза в миоме появляется высокий сигнал.

МРТ малого таза. Т2-взвешенная сагиттальная МРТ. Множественные миомы разной локализации.

МРТ малого таза. Т2-взвешенная аксиальная МРТ. Зона некроза в миоме показана стрелкой.

МРТ малого таза. Т1-взвешенная аксиальная МРТ с контрастированием. Миома показана стрелками, в центре зона некроза не контрастируется.
При МРТ в СПб в наших клиниках (частной клинике ЦМРТ) мы при описании картины МРТ малого таза обязательно указываем на наличие измененных миом и их расположение. Миомы хорошо видны при МРТ малого таза на любом МРТ аппарате, в том числе и на МРТ аппаратах открытого типа.
Корреляция результатов эхографии, магнитно-резонансной томографии и морфологии при саркомоподобной лейомиоме матки
1) Кафедра рентгенологии и радиологии Военно-медицинской академии им. С.М. Кирова, кафедра радиологии и рентгенологии с курсом УЗ-диагностики, Санкт-Петербург, Россия;
2) Городская больница № 40, отделение лучевой диагностики, Сестрорецк, Россия;
3) Дорожная клиническая больница на ст. Новосибирск-главный ОАО "РЖД", рентгеновское отделение №1,
4) Новосибирский областной онкологический диспансер, патоморфологическое отделение,
5) Новосибирский областной онкологический диспансер, отделение лучевой диагностики,
6) Новосибирский областной онкологический диспансер, отделение гинекологии, Новосибирск, Россия
Приводится клиническое наблюдение пациентки Х., на примере которого рассматривается дифференциальная диагностика саркомы и миомы матки со сложными формами дегенерации методами ультразвуковой диагностики и магнитно-резонансной томографии.
Заключение. При дифференциальной диагностике саркомы и миомы матки целесообразно проведение МРТ малого таза с методикой ДВИ в протоколе, поскольку, по данным литературы, измеряемый коэффициент диффузии в лейомиомах в среднем составляет 1,3-1,7×10 -3 мм 2 /с, а в злокачественных новообразованиях этот показатель редко превышает 1,1×10 -3 мм 2 /с.
Ключевые слова: саркомы матки, миома матки, ультразвуковая диагностика, магнитно-резонансная томография, МРТ, диффузно-взвешенное изображение.
Лейомиома представляет собой наиболее распространенное из объемных образований матки, составляя 12-25% от всех гинекологических заболеваний [1]. Пик встречаемости лейомиом приходится на поздний репродуктивный и пременопаузальный возраст, когда опухоли этого типа присутствуют у 77% женщин [1, 2].
До 65% лейомиом матки со временем претерпевают так называемые вторичные или дегенеративные изменения, что делает эту группу доброкачественных опухолей чрезвычайно разнородной с точки зрения морфологии и, соответственно, ультразвуковой и магнитно-резонансной семиотики. К таким изменениям относится гиалиновая дегенерация, составляющая до 63% вторичных изменений лейомиом, мукоидная или миксоматозная дегенерация (19%), кальциноз (8%), кистозная дегенерация с предшествующей фазой отека стромы опухоли (4%), красная или геморрагическая дегенерация (3%), а также жировое перерождение (3%) [3]. Для гиалиновой дегенерации лейомиом при МРТ характерен типичный сигнал стромы узла на Т2-ВИ, более низкий, чем для миометрия, и изоинтенсивный поперечно-полосатым мышцам [3]. При УЗИ участки гиалиноза обычно эхонегативны и могут напоминать мелкодисперсную несмещаемую взвесь. Контуры таких лейомиом четкие, но часто неровные, фиброзные изменения стромы узла сопровождаются повышением его эхогенности [4].
Кальциноз лейомиом сопровождается появлением в их строме гипоинтенсивных включений во всех типах взвешенности при МРТ; при УЗИ кальцинаты демонстрируют характерную гипоэхогенность с эффектом дистального затенения, часто участки обызвествления создают своеобразную картину гиперэхогенного ободка узла [3, 4].
Кистозная форма дегенерации лейомиом при УЗИ проявляется наличием в строме узла гипо- или анэхогенных полостей, лишенных кровотока; при МРТ кистозные включения характеризуются гиперинтенсивным сигналом на Т2-ВИ и гипоинтенсивным на Т1-ВИ с высокими показателями измеряемого коэффициента диффузии [3, 5]. При геморрагической дегенерации строма лейомиомы на МР-изображениях характеризуется повышенным сигналом в Т1-взвешенности [3].
Наиболее сложными по структуре, МР- и эхо-характеристикам являются лейомиомы с миксоматозной дегенерацией. При сонографии лейомиомы такого типа характеризуются анэхогенными включениями вне клиники нарушения питания узла, появлением зон сниженной эхогенности в узле без признаков акустического усиления, а также участками повышенной эхогенности в узле 4. При МРТ лейомиомы данного типа демонстрируют негомогенную структуру, вариабельную интенсивность сигнала на Т1-ВИ, при этом они гипер- или изоинтенсивны миометрию на Т2-ВИ [3, 6].
Такое разнообразие семиотики определяет сложности дифференциальной диагностики дегенеративно измененных лейомиом с другими узловыми образованиями тела матки, в частности, с саркомами.
Саркоматозные опухоли тела матки встречаются достаточно редко, на долю лейомиосарком приходится лишь 1% злокачественных опухолей данного органа [1]. Саркомы обычно проявляются болевым синдромом и метроррагиями, однако могут протекать бессимптомно. Они склонны к быстрому росту, 5-летняя выживаемость составляет 50-65% [6]. Наиболее распространенными подтипами сарком тела матки являются лейомиосаркомы и эндометриальные стромальные саркомы [1].
Пациентка Х., 66 лет, обратилась к гинекологу по поводу периодических болей внизу живота тянущего характера, появившихся около полугода назад. Из анамнеза: менопауза в течение 18 лет, 4 беременности, 2 родов; помимо аппендэктомии около 30 лет назад оперативных вмешательств не было, из соматической патологии - артериальная гипертензия II ст., степень риска III.
При гинекологическом обследовании отмечается увеличение размеров тела матки до 6-7 недель беременности за счет плотного узлового образования, безболезненного при пальпации, с ограниченной подвижностью; шейка матки и придатки без особенностей. По результатам морфологического исследования материалов раздельного диагностического выскабливания полости матки и цервикального канала атипических клеток выявлено не было.
УЗИ на аппарате HITACHI Preirus из транасабдоминального и трансвагинального доступов с использованием датчиков различной частоты: конвексного датчика с постоянной частотой 5 МГц, объемного 3D датчика с частотой 2-7 МГц, внутриполостного датчика с постоянной частотой 3-10 МГц (для визуализации образований малого таза размерами до 50 мм) и линейного датчика с постоянной частотой 3-9 МГц для исследования поверхностных структур. Исследование проводили в режиме серошкального сканирования (В-режим) и цветового допплеровского картирования (ЦДК).
Сонографическая картина образования характеризовалась бугристым контуром, в структуре были анэхогенные аваскулярные участки, кровоток определялся хаотично по всех поверхности, в т.ч. в центральных отделах узла, показатель индекса резистентности (IR) был в пределах 0,5-0,45 мм/сек (рис. 1), на основании чего был предложен диагноз саркома матки.
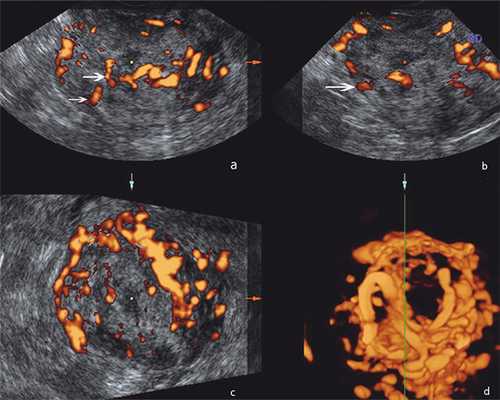
Рисунок 1. Эхограммы с энергетической допплерографией органов малого таза у больной Х.: а, б, в) образование миометрия с бугристым нечетким контуром, неоднородной структуры за счет гипоэхогенных участков в структуре, хаотичным кровотоком по всей поверхности (стрелки), показатель индекса резистентности (IR) 0,5-0,45 мм/сек; г) 3D-реконструкция, извитой ход сосудов, васкуляризация по типу клубка.
Выполнена МРТ малого таза на системе с напряженностью поля 1,5Т с применением поверхностной 6-канальной катушки. Протокол исследования включал 3 серии Т2-ВИ spin echo в сагиттальной плоскости, по короткой и длинной оси тела матки, Т1-ВИ в аксиальной плоскости с подавлением сигнала от жировой ткани и без такового, ДВИ с b-факторами 50, 500, 800 с/мм 2 в аксиальной плоскости с автоматическим построением карт измеряемого коэффициента диффузии (ИКД). Толщина среза составила 3-4 мм. От контрастного усиления пациентка отказалась.
На МР-изображениях справа по передней стенке определялось интрамурально-субсерозное образование размером до 4 см, имеющее четкие дольчатые контуры с предполагаемым наличием псевдокапсулы (рис. 2); опухоль не распространялась на шейку матки и не демонстрировала связи с цервикальным каналом и полостью матки. Структура опухоли представлялась гетерогенной за счет кистозных включений и множественных расширенных сосудов, визуализируемых в виде характерных линейных участков пустоты потока; строма образования демонстрировала преимущественно гипоинтенсивный сигнал на Т2-ВИ, изоинтенсивный на Т1-ВИ с высоким показателем ИКД , на основании чего образование было охарактеризовано как лейомиома со сложной дегенерацией стромы. Обращало на себя внимание диффузное расширение сосудистых сплетений в миометрии передней стенки тела матки вокруг опухоли, а также в параметриях с высоким сигналом на Т2-ВИ spin echo, отражающим относительно низкие скоростные показатели кровотока, что было интерпретировано как возможное наличие сопутствующей сосудистой мальформации. В остальном в зоне исследования изменений выявлено не было.
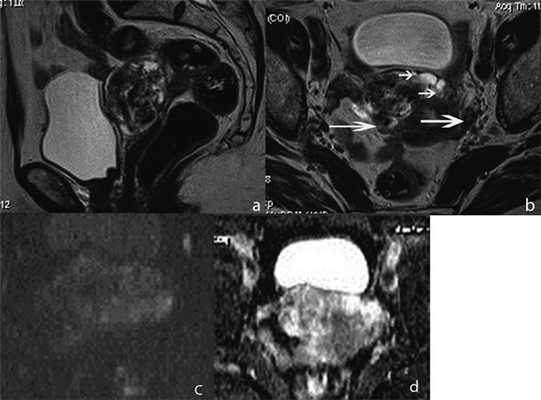
Рисунок 2. МР-томограммы органов малого таза пациентки Х. Т2-ВИ в сагиттальной (а) и косо-аксиальной (б) плоскости;
ДВИ с b-фактором 800 с/мм 2 (в) и карта ИКД (г) в аксиальной плоскости. Опухоль характеризуется негомогенной структурой
с преимущественно низким сигналом на Т2-ВИ, имеет псевдокапсулу. Отмечается расширение сосудов в миометрии вокруг опухоли
(короткие стрелки), а также в параметриях (длинные стрелки). Показатель ИКД 1,57×10 -3 мм 2 /с.
Через 2 месяца после УЗИ и МРТ пациентке выполнено хирургическое лечение в объеме экстирпации матки с придатками (рис. 3). По результатам морфологического исследования материалов операции опухоль сформирована из клеток веретенообразной формы, собранных в переплетающихся в различных направлениях пучки (рис. 4.). Клетки опухоли вытянуты по полюсам с веретенообразным центрорасположенным ядром, структура хроматина мелкоглыбчатая. Отмечался пикноз отдельных ядер, вакуолизация цитоплазмы, некоторый ядерный клеточный полиморфизм. Митозы в поле зрения. Каждая клетка была погружена в волокнистую строму. Строма опухоли с явлениями отека, отмечается присутствие тучных клеток, а также эозинофильных лейкоцитов, зрелых лимфоцитов, локализующихся преимущественно периваскулярно. Сосуды щелевидные. Таким образом, был выставлен окончательный диагноз: миома с выраженными дегенеративно-дистрофическими изменениями.
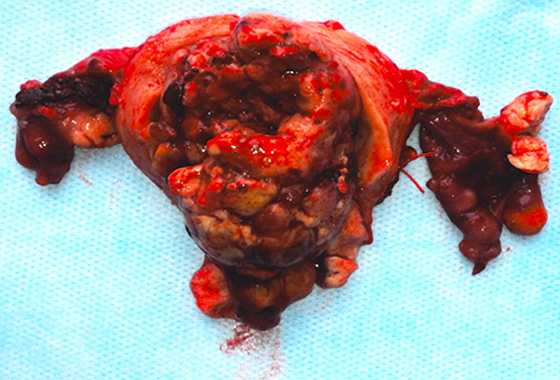
Рисунок 3. Макропрепарат: удаленная матка с придатками. Полость матки вскрыта, в просвете −
экзофитная крупнодольчатая опухоль на широком основании с признаками нарушения питания, кровоизлияниями, отеком.
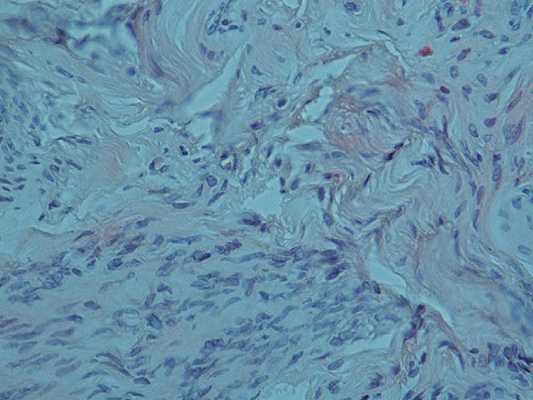
Рисунок 4. Микропрепарат миомы тела матки с дистрофическими изменениями (увеличение 10×40, окраска гематоксилином и эозином).
Опухоль состоит из веретеновидных, с центрально расположенными ядрами клеток, собранных в переплетающиеся пучки,
строма опухоли отечна, сосуды щелевидные, присутствуют эозинофилы и лимфоциты.
При сонографическом исследовании основными признаками, позволяющими дифференцировать саркоматозные опухоли от лейомиом со сложной дегенерацией узла, являются показатели кровотока [5, 7]. В частности, для злокачественных опухолей более характерен центральный тип васкуляризации, тогда как доброкачественные образования миометрия чаще демонстрируют периферический тип кровоснабжения. Большое значение имеют и количественные показатели кровотока: злокачественные опухоли характеризуются более низкими значениями индекса резистентности и более высокими значениями скоростных показателей кровотока [7]. По данным А. Kurjak и соавт., использование порогового значения индекса резистентности (IR) 0,40 позволяет дифференцировать миому и саркому матки с чувствительностью 90,91%, специфичностью 99,82% и прогностической ценностью отрицательного результата 99,96% [8]. Однако не все исследователи разделяют эту точку зрения, считая, что низкие значения IR часто наблюдаются при допплерографии доброкачественных лейомиом [5]. Другим важным дифференциально-диагностическим критерием является максимальная артериальная скорость (МАС). Разные авторы предлагают значения пороговых критериев МАС от 41 до 45 см/с [7]. Но следует отметить, что в пролиферирующих лейомиомах размером более 5 см нередко наблюдаются очень высокие значения МАС, что не позволяет использовать данный критерий как патогномоничный в дифференциации лейомиом и сарком миометрия [4, 9].
При МРТ с применением только морфологических последовательностей (Т1- и Т2-взвешенных изображений) дифференцировать доброкачественные и злокачественные опухоли миометрия возможно, опираясь лишь на вторичные признаки (инвазия в прилежащие структуры, регионарная лимфаденопатия, наличие метастазов). Контрастное усиление также не позволяет убедительно различить эти образования, так как и саркомы, и лейомиомы неоднородно накапливают контрастный препарат [3, 6]. Наибольшие затруднения вызывает дифференциальная диагностика крупных узлов, характеризующихся гиперинтенсивным сигналом на Т2-ВИ (саркома и лейомиома клеточного типа или с миксоматозной дегенерацией). В этих случаях одним из основных опорных пунктов дифференциального диагноза является методика МР-диффузии, т.к. измеряемый коэффициент диффузии в лейомиомах в среднем составляет 1,3-1,7×10 -3 мм 2 /с, тогда как в злокачественных саркомах этот показатель редко превышает 1,1×10 -3 мм 2 /с [6,10].
В данном клиническом наблюдении образование миометрия характеризовалось низким сигналом в Т2 взвешенности от подавляющего объема своего матрикса, что типично для гиалинизированных лейомиом; в саркомах могут встречаться включения низкого сигнала на Т2-ВИ, соответствующие кровоизлияниям, обызвествлениям или гиалиновому некрозу, однако больший объем опухолевого матрикса, как правило, демонстрирует гипер- или изоинтенсивный сигнал. При количественном анализе МР-диффузии в представленном клиническом наблюдении участки стромы опухоли с повышенным сигналом в Т2-взвешенности демонстрировали ИКД 1,57±0,11×10 -3 мм 2 /с, что подтверждало доброкачественную природу образования.
Вероятной причиной затруднений в интерпретации сонографической картины в представленном наблюдении послужило наличие сложной дегенерации миоматозного узла и, как следствие, регистрация кровотока в центральных участках образования. УЗ-интерпретацию затрудняло также расширение интрамуральных сосудов в миометрии, окружающем образование, что, вероятно, оказывало влияние на скоростные показатели кровотока и снижение индекса резистентности.
Представленное клиническое наблюдение иллюстрирует, насколько сложным может быть дифференциальная диагностика лейомиом с вторичными дегенеративными изменениями и сарком тела матки. Опухоли сложной структуры в сочетании с сопутствующими сосудистыми изменениями миометрия могут затруднять УЗ-диагностику, имитируя злокачественный рост. В таких случаях для установления диагноза и, соответственно, адекватного выбора тактики лечения рекомендуется проведение МРТ.
- Бохман Я.В. Руководство по онкогинекологии. М: Медицина, 1989; 464.
- Зайратьянц О.В., Сидорова И.С., Леваков С.А. и др. Особенности морфогенеза и ангиогенеза лейомиомы матки. Архив патологии 2005; 67(3): 29-31.
- Труфанов Г.Е., Панов В.О. Руководство по лучевой диагностике в гинекологии. СПб: ЭЛБИ, 2008; 592.
- Демидов В.Н., Зыкин Б.И. Ультразвуковая диагностика в гинекологии. М.: Медицина, 1990; 221.
- Sladkevicius P, Valentin L, Marsal K. Transvaginal Doppler examination of uteri with myomas. J Clin Ultrasound 1996; 24(3): 135-140.
- Tamai K, Koyama T, Saga T, et al. The utility of diffusion-weighted MR imaging for differentiating uterine sarcomas from benign leiomyomas. Eur Radiol 2008; 18: 723-730.
- Hata K, Hata T, Maruyama R, Hirai M. Uterine sarcoma: can it be differentiated from uterine leiomyoma with Doppler ultrasonography? A preliminary report. Ultrasound Obstet Gynecol 1997; 9(2): 101-104.
- Kurjak A, Kupesic S. An atlas of transvaginal color Doppler. 2nd ed. New Jork-London: The Parthenon publishing group, 2000; 205.
- Зыкин Б.И., Медведев М.В. Допплерография в гинекологии. 1-е издание. М.: РАВУЗДПГ. Реальное время, 2000; 152.
- Namimoto T, Yamashita Ya, Awai K, et al. Combined use of T2-weighted and diffusion-weighted 3-T MR imaging for differentiating uterine sarcomas from benign leiomyomas. Eur Radiol 2009; 19: 2756-2764.
Согласен Данный веб-сайт содержит информацию для специалистов в области медицины. В соответствии с действующим законодательством доступ к такой информации может быть предоставлен только медицинским и фармацевтическим работникам. Нажимая «Согласен», вы подтверждаете, что являетесь медицинским или фармацевтическим работником и берете на себя ответственность за последствия, вызванные возможным нарушением указанного ограничения. Информация на данном сайте не должна использоваться пациентами для самостоятельной диагностики и лечения и не может быть заменой очной консультации врача.
Миома матки: симптомы и признаки, диагностика на ранних стадиях, МРТ при миоме матки
Миома матки (лейомиома) - это доброкачественная опухоль, растущая из миометрия - мышечной оболочки матки - в виде узлов.
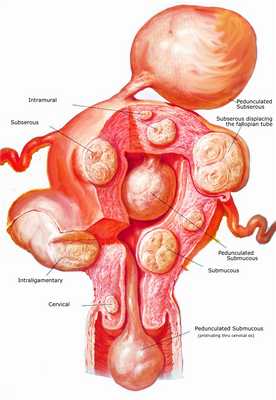
Миома матки (лейомиома)
Новообразование нарушает репродуктивную и менструальную функции женщины , создавая условия для маточных кровотечений, болей в животе, невынашивания беременности и бесплодия. Опасным осложнением болезни является быстрый рост миомы матки, когда за короткий промежуток времени миоматозные узлы в несколько раз увеличиваются в размерах. Миома больших размеров требует оперативного лечения, одиночный узел малых размеров можно лечить с помощью лекарственных препаратов. В каждом конкретном случае врач принимает решение по тактике терапии индивидуально, обязательно учитывая результаты УЗИ и МРТ обследования . Ультразвуковой скрининг позволяет обнаружить лейомиому матки, а магнитно-резонансная томография незаменима на этапе подготовки к хирургической операции.
Миома матки: симптомы и признаки
Каждой женщине надо следить за менструальным циклом: регулярные и не обильные месячные - это один из основных критериев гормонального и репродуктивного здоровья . Развитие миомы матки обязательно проявится через нарушение цикла, поэтому нельзя игнорировать кажущиеся случайными или пустяковыми признаки, когда месячные приходят дважды в месяц или когда из-за обильных кровянистых выделений нарушается привычный ритм жизни. Большое значение для возникновения симптомов имеют величина и месторасположение опухоли (при осмотре на кресле доктор сравнивает размеры матки с величиной органа при нормальной беременности, в случае с одиночными узлами это можно определить пальпаторно, т.е. наощупь):
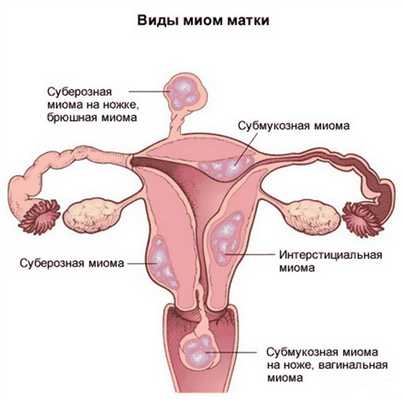
Какие признаки указывают на миому матки?
Для каждого варианта характерны симптомы, помогающие врачу предположить вид мышечной опухоли. Опытный специалист обязательно спросит женщину о признаках, являющихся типичными для болезни.
Симптомы на ранних стадиях
Одиночный миоматозный узел или множественная лейомиома малых размеров может никак не проявляться: опухоль случайно обнаруживается при очередном визите к гинекологу или при профилактическом выполнении УЗИ.
Женщине следует обращать внимание на следующие признаки, которые могут указывать на возможное развитие миомы матки:
- укорочение менструального цикла, когда между месячными проходит меньше 24 дней;
- увеличение обильности менструаций;
- удлинение критических дней, когда месячные идут 6-8 дней;
- нарушение менструального цикла, проявляющееся частыми задержками месячных и приходом критических дней через 35-40 дней;
- возникновение анемии у женщины с обильными менструациями;
- тянущие или давящие болевые ощущения в нижней части живота;
- проблемы с детородной функцией (замершая беременность, выкидыш или роды раньше времени, неспособность зачать ребенка).

Первые симптомы к миоме матки — пора к врачу!
Рост миомы матки проявляется кровотечениями, болями и проблемами с работой органов малого таза. Миоматозный узел, находящийся на передней стенке или в области шейки матки, создает проблемы с мочеиспусканием. Опухоль из задней маточной стенки давит на прямую кишку, являясь основным причинным фактором запоров. Межсвязочное (интралигаментарное) образование оказывает давление на сосудистые пучки, мочеточники и нервные сплетения, формируя сильные боли и нарушая работу внутренних органов.
Как диагностировать миому матки на ранней стадии
При подозрении на возможное наличие гинекологической патологии, вызванной мышечным новообразованием, врач направит на трансвагинальное УЗИ, которое является обязательным обследованием при подозрении на миому матки. Благодаря этой безопасной и доступной методике можно выявить:
- размеры матки;
- количество миоматозных узлов;
- состояние эндометрия (внутренняя оболочка матки, являющаяся источником маточных кровотечений);
- патологические изменения в яичниках;
- состояние соседних органов.
Варианты диагностики миомы матки: УЗИ и МРТ — что лучше?
Различные виды гинекологической патологии могут сопутствовать друг другу, поэтому врачу надо получить максимум диагностической информации при обследовании и обязательно отличить другие болезни женских органов от лейомиомы.
Таблица. Дифференциальная диагностика
| Заболевания | Симптомы и признаки |
|---|---|
| Опухоли яичников | Субсерозный миоматозный узел на тонком основании при УЗИ можно принять за кистозное образование в придатках (тубоовариальная опухоль, кистома). Помимо боли и проблемных месячных, врач будет оценивать уровень гормонов, и искать признаки воспаления. При любых сомнениях надо сделать МРТ органов малого таза, чтобы гарантированно выявить болезнь. |
| Эндометриоз | Интерстициальное опухолевидное образование можно не отличить от узловой формы аденомиоза, при которых симптомы заболеваний схожи. Кроме УЗИ, необходимо сделать МРТ тазовых органов. Полное обследование поможет поставить точный диагноз и начать правильное лечение. |
| Полип эндометрия | Субмукозный миоматозный узел надо различать с полипом эндометрия. В большинстве случаев вполне хватает ультразвукового сканирования, с помощью которого можно с высокой точностью оценить размеры доброкачественной опухоли, находящейся в полости матки. Обязательно следует учитывать изменения менструального цикла. |
| Рак эндометрия | Крайне важно при обследовании не пропустить злокачественную опухоль. Кровотечения из полости матки возникают не только при лейомиоме, поэтому при обильных менструациях необходимо выполнить биопсию эндометрия (аспират, диагностический соскоб), чтобы исключить онкопатологию. У женщины в менопаузе увеличение маточных размеров и кровянистые выделения - это предраковый процесс, а не рост миомы матки. |
| Беременность | При вынашивании плода величина матки значительно увеличивается, но в 1 триместре беременности быстрый рост можно принять за увеличение лейомиомы. Существенными отличиям являются ровная поверхность увеличенного органа, задержка менструации и положительный тест на беременность. |
Магнитно-резонансная томография применяется в диагностически сложных случаях, когда врач обнаруживает новообразование в области малого таза, но после трансвагинального УЗИ нет полной уверенности в диагнозе. Чаще всего подобные ситуации возникают при сочетанной патологии ( лейомиома и эндометриоидная болезнь, кистома яичника на фоне множественной миомы ) или при необходимости выявить причину бесплодия. МРТ при миоме матки необходимо делать на этапе подготовки к хирургической операции.
Миома матки малых размеров
Образования величиной до 1,5 см относятся к мышечным опухолям малых размеров. Возможны следующие варианты:
- единичный интерстициальный или субсерозный миоматозный узел менее 15 мм в диаметре;
- подслизистая лейомиома до 1,5 см;
- множественная миома малых размеров с общим размером не более 7-8 недель беременности.
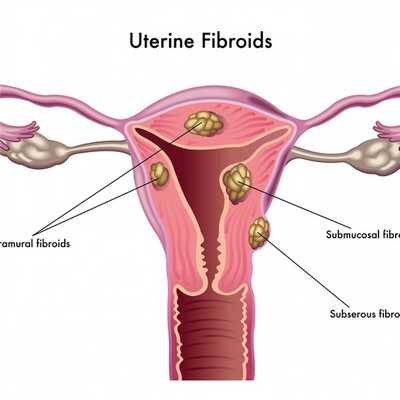
Миома матки малая
Единственный интерстициальный или субсерозный узел малых размеров обычно никак не проявляется и не требует оперативного лечения. Врач с помощью трансвагинального УЗИ будет наблюдать за состоянием опухоли и назначит медикаментозную терапию, обеспечивающую профилактику роста лейомиомы. Подслизистый узел надо удалить под контролем гистероскопии. Множественную миому матки малых размеров надо лечить, используя лекарственные средства и применяя по показаниям органосохраняющие операции. Оптимальным лечебным фактором является беременность, вынашивание плода и длительное кормление грудью.
Миома матки больших размеров
Любой вариант миоматозной опухоли величиной более 4-6 см требует серьезного подхода к обследованию и лечению. Врачи различают следующие виды мышечной опухоли:
- миома матки средних размеров (единичный узел 4 см и более);
- множественная лейомиома с доминантным узлом не более 4-6 см;
- мышечная опухоль более 6 см;
- субсерозное узловое образование на тонкой ножке с размером более 4 см;
- субмукозная лейомиома с выраженными маточными кровотечениями;
- сложная миома матки.
Тактика терапии при мышечной опухоли больших размеров зависит от желания женщины родить ребенка. При наличии репродуктивных планов врач будет использовать лекарственные средства, уменьшающие размеры миоматозных узлов и создающие условия для желанной беременности. Если женщина не хочет рожать, то можно применять хирургическое лечение.
МРТ при миоме матки
Магнитно-резонансная томография показана в следующих случаях:
- субсерозная локализация узла, когда возникает боль на фоне сдавления одного из органов малого таза;
- интралигаментарное расположение опухоли;
- сложная и множественная миома матки;
- сопутствующее доброкачественному новообразованию нарушение работы органов выделения (мочевой пузырь, прямая кишка);
- сочетанная гинекологическая патология, особенно при выявлении кистозных образований в яичниках;
- комплексное обследование при бесплодии, когда необходимо, кроме миомы, исключить другие причинные факторы нарушения фертильной функции;
- подозрение на злокачественную опухоль.
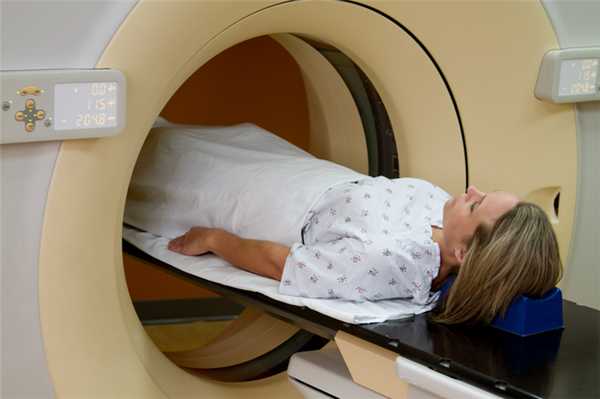
Как происходит магнитно-резонансная томография при миоме матки
При подготовке к хирургической операции результат МРТ поможет врачу предотвратить осложнения во время и после вмешательства.
Миома матки: размеры для операции
Оперативное лечение миомы матки проводится по показаниям.
Миома матки. В каком случае необходима операция?
Безусловными причинами для хирургической операции являются следующие варианты мышечной опухоли:
- общая величина миоматозно измененной матки, сравнимая с беременностью сроком 14-15 недель;
- сдавление мочевого пузыря и прямой кишки, подтвержденное МРТ обследованием;
- кровотечения на фоне любой формы лейомиомы, которые не получается остановить медикаментозными средствами;
- быстрый рост миомы матки;
- субмукозная локализация миоматозного узла;
- нарушение кровотока в узле с некрозом и сильными болями;
- субсерозное образование на тонком основании;
- любой вариант сложной миомы матки (межсвязочная, перешеечная, множественная с различными вариантами расположения узлов);
- сочетание нескольких видов гинекологической патологии;
- минимальное подозрение на злокачественное новообразование на фоне миомы матки.
Необходимость хирургической операции — это индивидуальное решение врача, основанное на комплексном обследовании с применением УЗИ, гистероскопии и МРТ. В зависимости от возраста женщины, желания сохранить детородную функцию, вида мышечной опухоли и возможного риска осложнений применяются следующие виды операций:
- консервативное удаление узла с сохранением репродуктивного органа;
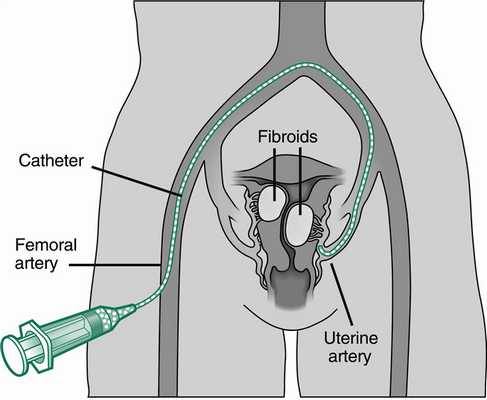
- эмболизация маточных артерий (нарушение сосудистого кровотока в области узла для уменьшения размеров опухоли);
- надвлагалищная ампутация матки (частичное удаление органа);
- гистерэктомия (полное удаление матки).
Медикаментозное лечение или операция?
У женщин до 35 лет чаще всего используется консервативное лечение миомы матки, позволяющее в будущем обрести счастье материнства.
Лечение без операции
Медикаментозное лечение миомы матки используется в следующих случаях:
- единичные и множественные миоматозные узлы малых размеров без нарушения месячных;
- бессимптомное интерстициальное образование;
- мышечная опухоль средних размеров при отсутствии боли и менструальных нарушений;
- лекарственная подготовка к операции при множественной миоме матки больших размеров, которая обеспечивает уменьшение размеров узлов и облегчает хирургическое вмешательство;
- желание женщины сохранить способность к деторождению;
- невозможность выполнить операцию по медицинским показаниям (тяжелые болезни сердца, сосудистая патология с риском тромбоэмболии, состояние после инсульта, некорригируемое высокое артериальное давление);
- возраст женщины, близкий к менопаузе (40-45 лет).
![лечение миомы матки]()
Как сделать томографию при миоме матки?
Лекарственная терапия эффективна при небольших доброкачественных опухолях , но при узловом образовании больших размеров никакие препараты и никакое лечение миомы не смогут обеспечить полное избавление от заболевания. Курсовая терапия требует регулярного ультразвукового контроля, а в сложных случаях надо делать МРТ . Желательно выполнять все контрольные исследования в одном месте, чтобы процедуру выполнялась на одном аппарате, а заключение на бумаге и в электронном виде выдавал квалифицированный специалист. На нашем сайте онлайн или по телефону можно записаться на МРТ исследование в удобное время и по разумным ценам. С результатами обследования надо обращаться к лечащему врачу.
Читайте также:

