УЗИ при аденокистозном раке околоушной железы
Добавил пользователь Morpheus Обновлено: 28.01.2026
Ключевые факты. Терминология. Лимфатическая или гематогенная опухоль распространяется на внутрижелезистые околоушные лимфатические узлы. Нормальная околоушная железа имеет внутрижелезистые лимфатические узлы, которые определяются на УЗИ (в отличие от подчелюстных и подъязычных желез). Околоушные и перипаротидные узлы: уровень 1-го порядка при плоскоклеточном раке кожи и меланоме волосистой части головы, ушной раковины и лица.
Данные ультразвукового исследования слюнных желез
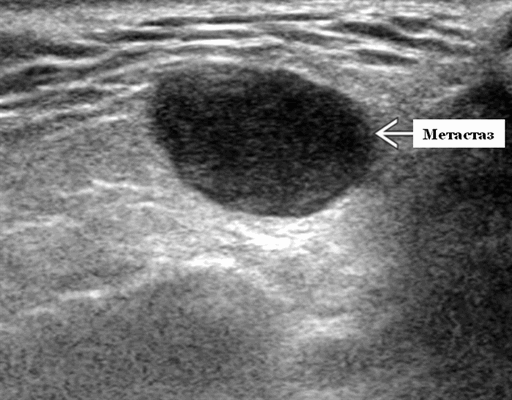
- Одиночные или множественные гипоэхогенные образования при известном распределении внутрипаротидных лимфоузлов.
- На ультразвуковом сканировании образование четко или плохо определено (экстранодальное распространение)
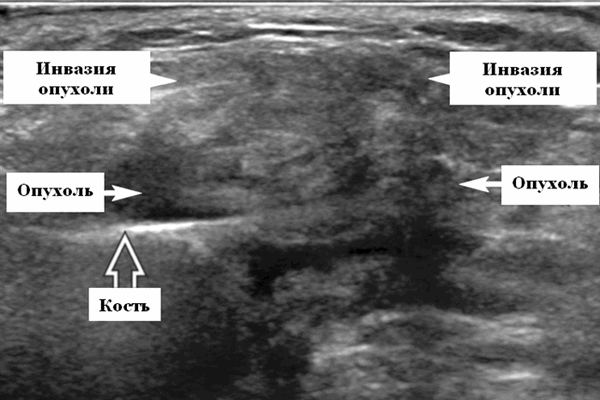
- Необходимо искать локальную инвазию: интрапаротидную, в наружную сонную артерию, ретромандибулярную вену, экстрапаротидные мягкие ткани.
- На УЗИ определяется аномальная внутренняя архитектура ± эхогенные ворота, эхогенность однородная или неоднородная с внутренними кистозными участками в некротических узлах
- ± Метастатические шейные лимфатические узлы
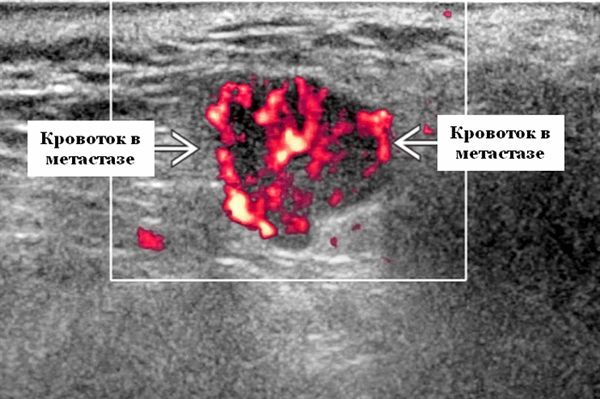
- Интранодулярный кровоток хаотичный / дезорганизованный или преимущественно периферический
- Ультразвуковое сканирование дает оптимальную характеристику лимфоузлов в поверхностной доле и проведение подтверждающей биопсии.
ПЭТ / КТ: наиболее чувствительны для определения метастатической природы небольших лимфатических узлов.
МРТ: наиболее чувствительна к экстранодальному поражению, особенно периневральной опухоли, распространяющейся на лицевой нерв.
Основной дифференциальный диагноз
- При мультифокальных односторонних образованиях околоушной железы с шейной аденопатией: регионарные метастазы, местная неходжкинская лимфома (НХЛ).
- При мультифокальных односторонних образованиях околоушной железы без шейной аденопатии: опухоль Вартина, рецидивирующая доброкачественная смешанная опухоль, регионарные метастазы.
- При мультифокальных двусторонних образованиях околоушной железы: системные метастазы, системная НХЛ, опухоли Вартина, доброкачественные лимфоэпителиальные поражения, связанные с ВИЧ, болезнь Шегрена.
Терминология. Определения . Лимфатическая или гематогенная опухоль распространяется на внутрипаротидные лимфатические узлы.
Визуализация. Общие особенности. Само по себе ультразвуковое сканирование метастазов в околоушные лимфоузлы неспецифична. Одиночные или множественные околоушные образования. Хорошо выраженный или плохо выраженный лимфоузел (экстранодальное распространение), однородный или неоднородный с внутренним некрозом. На УЗИ с ЦДК внутриузловая васкуляризация или усиление кровотока. Патология связана с известным первичным раком, часто в прилегающей коже или региональной области головы и шеи. Околоушные и перипаротидные узлы: узловая станция 1-го порядка при плоскоклеточной карциноме кожи (ПКК) и меланоме латеральной части волосистой части головы, ушной раковины / наружного слухового прохода и передней части лица
Расположение интрапаротидное ± периаротидное
Размер. Обычно 1-3 см
Морфология. Форма яйцевидная или круглая. Край на УЗИ хорошо выраженный или (при экстранодальном распространении) инфильтративный
Результаты ультразвукового исследования слюнной железы
Серошкальное УЗИ. Одиночные или множественные гипоэхогенные образования в известном распределении внутрипаротидных лимфоузлов. Хорошо выраженный или слабо окаймленный (экстранодальное распространение). Экстранодальное распространение. Обратите внимание на местную инвазию интрапаротидной наружной сонной артерии (ВСА), ретромандибулярной вены или экстрапаротидных мягких тканей. Аномальная внутренняя архитектура ± эхогенные ворота. Однородный или неоднородный вид с внутренними кистозными участками в некротических узлах ± метастазы в шейные лимфатические узлы
Энергетический допплер. Внутриочаговая васкуляризация. Хаотический / дезорганизованный или преимущественно периферический кровоток
Результаты КТ. Одно или более внутрипаротидное образование с острыми или инвазивными краями. Узлы могут быть однородными или неоднородными с центральным некрозом. Также могут присутствовать метастазы в околоушно-шейные лимфоузлы.
Результаты MРТ
• T1WI. Одна опухоль или несколько промежуточных сигнальных образований
• T2WI. Равномерный или неоднородный (некроз) высокий сигнал
• T1WI C +. Сплошное или ободковое (центральный узловой некроз) усиление интрапаротидных лимфоузловых образований, которые при экстранодальном распространении могут оказаться инвазивными. Лучший способ оценки периневральной инфильтрации лицевого нерва (CNVII), инвазии в НСА и экстрапаротидной инвазии мягких тканей
Результаты ядерной медицины. ПЭТ. Метастатические интрапаротидные и шейные лимфатические узлы демонстрируют повышенную метаболическую активность. Доброкачественные поражения околоушных желез также могут быть гиперметаболическими.
Рекомендации по визуализации. Лучший инструмент для визуализации - ультразвуковое сканирование, которое оптимально характеризует лимфоузлы в поверхностной доле, и врач в таких случаях направляет пациента на подтверждающую биопсию. ПЭТ / КТ: наиболее чувствительны для определения метастатического характера мелких лимфатических узлов. МРТ наиболее чувствительна к экстранодальному поражению, особенно периневральному распространению опухоли на CNVII. Изображение должно быть получено от первичного участка околоушной железы и остальной части узловых цепей шеи до ключиц. МРТ - лучший инструмент для оценки поражений глубоких долей. Распространение на глубокие ткани и периневральная опухоль лучше определяются с помощью МРТ. Необработанные изображения без подавления жира T1 часто лучше всего очерчивают края / поля (естественный контраст между опухолью и жировой ткани железы). Всем пациентам с инвазивной плоскоклеточной карциномой кожи или меланомой на коже лица, волосистой части головы и ушной раковины следует пройти стадию ПЭТ / КТ для выявления лимфоузлов шеи и интрапаротидной зоны. У пациентов с карциномой носоглотки (КНГ) аномальные ипсилатеральные интра- / перипаротидные лимфоузлы следует рассматривать как злокачественные, если не доказано иное. Сравните с противоположной стороной, поскольку метастатические интра- / перипаротидные лимфатические узлы обычно односторонние.
Дифференциальная диагностика
- Околоушная неходжкинская лимфома. У пациента обычно имеется системная неходжкинская лимфома (НХЛ). Множественные плотные двусторонние гипоэхогенные интрапаротидные лимфоузлы с аномальной сетчатой / псевдокистозной архитектурой и внутриузловой васкуляризацией, которая более выражена, чем периферическая. Трудно отличить от метастазов, если нет известных первичных источников опухоли
- Опухоль Вартина. Курильщики с безболезненным образованием на щеках. Мультифокальное образование в 20% случаев, гетерогенное с кистозным изменением, внутренним дебрисом и толстыми стенками на УЗИ слюнных желез.
- Рецидивирующая доброкачественная смешанная опухоль околоушной железы. В анамнезе хирургическое удаление доброкачественной смешанной опухоли (плеоморфной аденомы). Мультифокальная опухоль, имеющей внешний вид гроздей винограда
- Доброкачественные лимфоэпителиальные поражения - ВИЧ. Пациент с ВИЧ или СПИДом. Множественные мелкие двусторонние кистозные и солидные образования околоушных желез на УЗИ. Околоушная болезнь Шегрена. Аутоиммунное заболевание, поражающее ткань слюнной железы. Увеличенная слюнная железа ± слезные железы. Микро- / макрокистозное расширение внутрижелезистых протоков + лимфоидные скопления
Патология. Общие особенности. Этиология. Лимфатическое или гематогенное распространение опухоли кожи лица, наружного уха и волосистой части головы (составляет 75% первичных опухолей). Иногда первичные регионарные участки головы и шеи (например, носоглотка / ротоглотка). Системные метастазы в околоушные узлы (редко). Околоушные железы имеют внутрижелезистые лимфатические узлы (в отличие от подчелюстных и подъязычных желез). Нормальная околоушная железа имеет примерно 20 внутрижелезистых узлов.
Эмбриология. Околоушная железа подвергается поздней инкапсуляции, включая лимфоузлы в ее паренхиме.
Макропатологические и хирургические особенности. Лимфоузлы могут оставаться инкапсулированными или подвергаться экстракапсулярному распространению. Лимфоузел при плоскоклеточной карциноме в околоушной железе желто-коричневого цвета. Лимфоузел при меланоме представлен черной, коричневой или белой эластичной опухолью.
Микроскопические особенности. Наиболее распространенные карциномы кожи. Плоскоклеточный рак (60%), меланома (15%)
Наиболее частые системные метастазы: первичные поражения легких и молочных желез. Плоскоклеточный рак: на УЗИ лимфатический узел частично или полностью замещен структурой, выстланной эпителием ± центральное кистозное изменение. Выстилка эпителия кистозных пространств состоит из гиперклеточных и плеоморфных клеток с потерей полярности и ↑ митотической активности. Меланома: диффузная пролиферация эпителиоидных ± веретеновидных клеток с обильной эозинофильной цитоплазмой и выступающими ядрышками. Иммунохимия: белок S100 и HMB-45 положительные
Клинические проблемы и проявления. Наиболее частые признаки / симптомы. Рак кожи наружного уха, черепа, верхней части лица с увеличивающейся околоушной опухолью. Дисфункция лицевого нерва CNVII. Лицевая боль. Незаживающая язва (плоскоклеточная карцинома кожи или меланома) на коже лица, волосистой части головы или ушной раковины - EAC, связанная с опухолью щеки
Демография. Возраст. Наиболее часто встречается в 7-м десятилетии жизни
Пол. Мужчины: Женщины = 2: 1
Эпидемиология. Встречается у 1-3% пациентов с плоскоклеточным раком кожи головы и шеи. Метастазы (4% всех новообразований околоушной железы). Интрапаротидные лимфоузлы чаще встречаются в географических регионах с повышенным воздействием солнца.
Естественная история и прогноз. Прогноз сильно зависит от наличия экстракапсулярного распространения (8% против 79% местных рецидивов). 5-летний контроль околоушных желез - 78%; общая выживаемость 54%. Метастатический плоскоклеточный рак с поражением околоушной железы и шейных узлов является агрессивной формой карциномы с тенденцией к инфильтративному типу роста и множественным рецидивам. Для некоторых первичных участков (например, EAC) прогноз хуже.
Меланома: плохой прогноз; долгосрочное выживание редко
Рак слюнной железы
Слюнные железы вырабатывают слюну — жидкость, находящуюся в ротовой полости и выполняющую некоторые важные функции: смачивание слизистой оболочки, пищи, облегчение артикуляции, глотания, защиту от болезнетворных бактерий и пр. Выделяют две группы слюнных желез:
- Большие: подъязычные, околоушные, подчелюстные.
- Малые имеют микроскопическое строение, разбросаны по всей ротовой полости — всего их насчитывается несколько сотен.
Рак может развиваться во всех этих железах. Чаще всего (в 7 из 10 случаев) доброкачественные и злокачественные опухоли возникают в околоушных слюнных железах. Примерно 1-2 опухоли из десяти приходятся на подчелюстные слюнные железы, в 50% случаев они имеют злокачественный характер. В редких случаев рак развивается в подъязычной или мелких слюнных железах.
Причины рака слюнной железы и группы риска
Нормальная клетка слюнной железы становится раковой, когда в ней происходит определенный набор мутаций. К развитию злокачественных опухолей приводят мутации в онкогенах (гены, которые активируют размножение клеток) или генах-супрессорах опухолей (подавляют размножение клеток, «чинят» поврежденную ДНК, запускают запрограммированную клеточную смерть — апоптоз). В каждом конкретном случае судить о причинах произошедших в клетках мутаций очень сложно. Нельзя сказать, почему именно они произошли.
Выделяют некоторые факторы риска, повышающие вероятность развития злокачественной опухоли:
- Чем старше человек, тем больше накапливается изменений в его генах, тем выше вероятность развития различных типов рака.
- У мужчин рак слюнной железы бывает чаще, чем у женщин.
- Облучение головы. Например, это может быть ранее перенесенный курс лучевой терапии, воздействие ионизирующих излучений на рабочем месте.
- Есть данные о том, что риск рака слюнных желез повышен у людей, которые имеют определенные профессиональные вредности: контакт с асбестом, пылью сплавов никеля, работа на предприятиях, которые занимаются производством резины, деревообработкой.
Роль наследственности на данный момент считается незначительной. Большинство больных не имеют отягощенного семейного анамнеза (близких родственников, у которых был диагностирован тот же тип рака). Не доказана роль алкоголя и табака. Известно, что эти вредные привычки в целом повышают риск развития рака головы и шеи, но связь со злокачественными опухолями слюнных желез не обнаружена.
Опасен ли мобильный телефон? Во время одного исследования ученые обнаружили, что у активных пользователей сотовых телефонов чаще встречаются опухоли околоушной слюнной железы (как правило, доброкачественные). Но другие исследования такой взаимосвязи не выявили.
Симптомы заболевания
Доброкачественные и злокачественные опухоли слюнных желез проявляются сходными симптомами. Одно из главных отличий в том, что рак растет намного быстрее и чаще приводит к ряду симптомов, связанных с прорастанием в окружающие ткани, сдавлением нервов.

Нужно посетить врача, если вас стали беспокоить следующие симптомы:
- Появилось уплотнение или отек во рту, в области щеки, челюсти, шеи.
- Вы заметили, что ваше лицо стало асимметричным.
- Беспокоит боль во рту, в области шеи, уха, щеки, челюсти. Она долго не проходит.
- Онемение части лица.
- Слабость в мимических мышцах, из-за этого половина лица может быть «опущена», что становится особенно заметно при оскаливании зубов, нахмуривании бровей.
- Не получается широко открыть рот.
- Затруднение глотания.
Методы диагностики
Во время первичного приема врач-онколог беседует с пациентом, расспрашивает его, пытаясь выяснить факторы риска, проводит осмотр. Доктор ощупывает опухоль на лице и шейные лимфатические узлы, оценивает чувствительность лица и работу мимических мышц. После этого больной может быть направлен на дополнительную консультацию к ЛОР-врачу.
Компьютерная томография и магнитно-резонансная томография помогают оценить размеры, форму и расположение опухоли, обнаружить очаги в лимфатических узлах и других органах. В настоящее время золотым стандартом в поиске отдаленных метастазов является ПЭТ-сканирование. Если опухоль находится рядом с челюстью, проводят рентгенографию. Рентгенографическое исследование грудной клетки помогает обнаружить метастазы в легких, оценить состояние легких и сердца перед хирургическим лечением.
Самый точный метод диагностики рака слюнных желез — биопсия. Во время этой процедуры врач получает фрагмент патологически измененной ткани и отправляет в лабораторию для цитологического, гистологического исследования.

Чаще всего проводят тонкоигольную аспирационую биопсию. Опухолевую ткань получают с помощью полой иглы, напоминающей ту, что используют для инъекций. Если не удается получить нужное количество ткани, врач проводит инцизионную биопсию: делает разрез и удаляет часть опухоли.
Если в образце обнаружены опухолевые клетки, диагноз рака практически не вызывает сомнений.
Классификация: типы рака слюнной железы
Слюнные железы состоят из разных типов клеток, любые из них могут дать начало злокачественной опухоли. Поэтому тут встречаются разные типы рака:
- Мукоэпидермоидный рак слюнной железы — наиболее распространенная разновидность. Чаще всего он встречается в околоушных слюнных железах, реже — в подчелюстных и мелких. Эти опухоли редко бывают агрессивными.
- Аденоидная кистозная карцинома характеризуется очень медленным ростом и редким метастазированием. Однако, от этой злокачественной опухоли бывает очень сложно избавиться: она может рецидивировать спустя длительное время после лечения.
- Аденокарциномой называют злокачественную опухоль, которая развивается из железистых клеток. В слюнных железах могут возникать разные виды аденокарцином: ациноклеточный рак, полиморфная аденокарцинома низкой степени злокачественности, базальноклеточная аденокарцинома, светлоклеточный рак, цистаденокарцинома и др.
- К редким типам злокачественных раковых опухолей слюнных желез относят: плоскоклеточный рак, эпителиально-миоэпителиальную карциному, анапластическую мелкоклеточную карциному, недифференцированные карциномы.
Стадии заболевания
Рак слюнных желез, как и другие злокачественные опухоли, классифицируют по стадиям в соответствии с общепринятой системой TNM. Буква T в аббревиатуре обозначает характеристики первичной опухоли: размеры и степень ее прорастания в окружающие ткани, N — распространение в лимфатические узлы, M — наличие отдаленных метастазов. В зависимости от этих показателей, в течении рака слюнной железы выделяют следующие стадии:
- Стадия 0 — это «рак на месте» (карцинома in situ). Опухоль находится в пределах слоя клеток, которые образуют слюнную железу, и не прорастает в соседние ткани.
- Стадия I — опухоль, которая находится в пределах слюнной железы и имеет размеры не более 2 см.
- Стадия II — опухоль достигает размеров более 2 см, но не более 4 см.
- Стадия III — опухоль, которая достигает размеров более 4 см и/или распространяется в окружающие ткани, либо опухоль любого размера, которая проросла в окружающие ткани, распространилась в один шейный лимфатический узел на той же стороне, причем, очаг в лимфоузле не более 3 см и не распространяется за его пределы.
- Стадия IV включает подстадии IVA, IVB или IVC. Первые две характеризуются разной степенью распространения злокачественной опухоли в анатомические структуры головы, шеи, в лимфатические узлы. Если диагностирована стадия IVC, это означает, что имеются отдаленные метастазы.

Помимо стадий, выделяют три степени злокачественности рака слюнных желез:
- I степень — низкая степень злокачественности. Такие опухоли называют высокодифференцированными. Опухолевая ткань максимально похожа на нормальную ткань слюнных желез. Она медленно растет, и прогноз для таких пациентов наиболее благоприятен.
- II степень — это умеренно дифференцированные опухоли. Опухолевая ткань более существенно отличается от нормальной. Такой рак более агрессивен и отличается более плохим прогнозом.
- III степень — низкодифференцированные опухоли. Раковые клетки практически полностью утрачивают черты нормальных. Такие опухоли ведут себя наиболее агрессивно.
Определение степени злокачественности помогает врачу спрогнозировать, как будет вести себя рак, и правильно спланировать лечение.
Лечение
Лечением пациента занимается команда врачей, в которую могут входить: клинический онколог, ЛОР-врач, онколог-хирург, челюстно-лицевой хирург, химиотерапевт, радиотерапевт и др. Программа лечения определяется стадией рака, гистологическим типом опухоли, ее локализацией (какая железа поражена), возрастом, общим состоянием и сопутствующими заболеваниями пациента.
Хирургия
Если опухоль не сильно проросла в окружающие ткани, то она является резектабельной, то есть ее можно удалить хирургическим путем. Задача хирурга — иссечь опухоль с захватом окружающих тканей так, чтобы на линии разреза не осталось раковых клеток, то есть обеспечить негативный край резекции. Если опухолевые клетки распространились в лимфатические узлы, или по данным биопсии диагностирован агрессивный рак, лимфоузлы также удаляют.
При раке околоушной слюнной железы хирургическое вмешательство представляет определенные сложности, потому что через железу проходит лицевой нерв, который контролирует работу мимических мышц. Если опухоль затрагивает только поверхностную долю железы, можно удалить ее отдельно — выполнить поверхностную паротидэктомию. При этом нет риска повредить лицевой нерв. В некоторых случаях приходится удалять всю железу, а если опухоль проросла в лицевой нерв — то и его.
При раке подъязычной и поднижнечелюстной железы хирург удаляет саму железу и часть тканей, расположенных вокруг нее, в том числе, возможно, костную ткань. В некоторых случаях приходится иссекать нервы, которые контролируют чувствительность, движения в нижней части лица, в языке, чувство вкуса.
При раке мелких желез удаляют пораженную железу и часть окружающих тканей. Объем операции зависит от размеров и расположения опухоли.
Лучевая терапия
Показания к применению лучевой терапии при злокачественных опухолях слюнных желез:
- Для борьбы со злокачественными опухолями, которые не могут быть удалены хирургическим путем в силу своего расположения или размеров. Иногда облучение дополняют курсами химиотерапии.
- После хирургического лечения. Такую лучевую терапию называют адъювантной, иногда ее сочетают с химиотерапией. Облучение после операции помогает уничтожить оставшиеся раковые клетки и предотвратить рецидив.
- При запущенном раке. В данном случае лучевая терапия направлена на борьбу с болью, нарушением глотания, кровотечением и другими симптомами.
Обычно облучение проводят пять дней в неделю в течение 6-7 недель. Если лучевую терапию применяют в паллиативных целях, курс будет короче.
Химиотерапия
Химиотерапию применяют при злокачественных новообразованиях слюнных желез довольно редко. Противоопухолевые препараты могут уменьшить размеры опухоли, но не способны полностью ее уничтожить. Чаще всего их назначают при запущенном раке в качестве паллиативного лечения или в дополнение к лучевой терапии.
В зависимости от типа и других характеристик рака, врач может назначить комбинации разных химиопрепаратов: карбоплатина, цисплатина, 4-фторурацила, доксорубицина, паклитаксела, циклофосфамида, винорелбина, доцетаксела, метотрексата.
Химиотерапию при раке всегда проводят циклами. Пациенту вводят препарат, потом делают «передышку» в течение нескольких дней. Курс лечения может состоять из нескольких циклов.

Реабилитация
После лечения могут сохраняться некоторые проблемы, связанные с повреждением нервов: нарушение функции мимической мускулатуры лица, расстройства речи, глотания, косметические дефекты. Некоторые побочные эффекты химиопрепаратов и лучевой терапии проходят после завершения терапии, а другие сохраняются в течение длительного времени. В таких случаях показаны курсы реабилитации. Врач составляет программу восстановительного лечения индивидуально, в зависимости от тяжести и характера расстройств.
Осложнения и рецидивы
Даже если лечение завершилось успешно, и по результатам обследования в организме пациента не обнаруживаются признаки присутствия раковых клеток, в будущем может произойти рецидив. Поэтому нужно регулярно наблюдаться у врача-онколога, приходить на осмотры, проходить различные исследования и сдавать анализы.
Обычно доктор назначает осмотры раз в несколько месяцев в течение нескольких лет, затем — реже.
- Если произошел рецидив рака, варианты лечения могут быть разными:
- Если опухоль может быть удалена, выполняют хирургическое вмешательство с последующим курсом лучевой терапии.
- Если опухоль не получается удалить хирургически, врач назначает лучевую терапию в сочетании с химиотерапией.
- Если имеются отдаленные метастазы, основным методов лечения становится химиотерапия. Лучевую терапию и хирургическое лечение можно использовать для борьбы с некоторыми симптомами.
При запущенном раке с метастазами достижение ремиссии становится крайне маловероятным. В таком случае лечение будет направлено на замедление прогрессирования рака, борьбу с симптомами, продление жизни больного.
Врачи «Евроонко» берутся за лечение рака на любой стадии. Для нас не существует безнадежных пациентов. Всегда можно помочь, и мы знаем, как это правильно сделать, у нас есть все необходимые технологии, препараты последнего поколения.
Прогноз жизни при разных стадиях рака и профилактика
Прогноз для онкологических больных принято измерять показателем пятилетней выживаемости. Это процент пациентов, которые остались живы в течение пяти лет после того, как у них была диагностирована злокачественная опухоль.
Пятилетняя выживаемость на разных стадиях при злокачественных опухолях слюнных желез составляет:
- Локализованный рак (не распространился за пределы слюнной железы — 0, I и II стадии) — 93%.
- Рак, распространившийся в окружающие ткани и лимфатические узлы (стадии III, IVA и IVB) — 67%.
- Рак с метастазами (стадия IVC) — 34%.
Злокачественные опухоли в слюнных железах бывают разными, поэтому важно понимать, что это средние цифры, они зависят от типа рака и степени его агрессивности. Кроме того, эти цифры рассчитаны на основании данных о пациентах, у которых заболевание было диагностировано 5 лет назад и раньше. Но онкология развивается, возможности врачей постоянно растут. Поэтому больные, которые проходят лечение сейчас, могут иметь лучший прогноз.
Специальных методов профилактики не существует. Нужно в целом вести здоровый образ жизни, своевременно обращать внимание на подозрительные симптомы и обращаться к врачу.
Аденокистозный рак
Аденокистозный рак представляет собой достаточно редкое заболевание. Он образуется из клеток эпителиальной ткани, которая выстилает просветы выводных желез. Следовательно, данная разновидность злокачественных опухолей может развиваться лишь в некоторых органах. Наиболее часто поражаются слюнные железы, трахея, бронхи, пищевод, шейка матки, верхние дыхательные пути, молочные железы.
Особенности аденокистозного рака
Для каждой локализации опухоли характерны определенные особенности. Например, среди органов дыхательной системы аденокистозный рак в трахее выявляется в два раза чаще, чем в бронхах. Первичная опухоль локализуется на ее боковой и задней стенке. Отдаленные метастазы в регионарных лимфатических узлах выявляются в 30-50% случаев. Аденокистозный рак не связан с курением. Наиболее частыми причинами его развития являются:
- Генетическая предрасположенность.
- Воздействие некоторых канцерогенов.
- Частые инфекции дыхательных путей.
Опухоль характеризуется экзофитным ростом. Во время диагностики определяется новообразование бугристой структуры, которое выступает в просвет трахеи или бронха. В некоторых случаях опухоль имеет вид полипа.
Характерные особенности присущи и для аденокистозного рака других локализаций. Врач должен помнить и учитывать их при осмотре пациента, составлении плана диагностики и лечения.

Клинические проявления
Специфические симптомы аденокистозного рака любой локализации отсутствуют. Пациенты могут предъявлять стандартные жалобы на боль, слабость, плохой аппетит. Как и при других видах злокачественных опухолей, на первых стадиях часто не отмечается никаких симптомов. По мере прогрессирования, клиническая картина становится более отчетливой.
- При поражении слюнных желез отмечается появление опухолевидного образования в области щеки или слизистых оболочек полости рта. При этом отмечается онемение и нарушение двигательной функции лицевых мышц, воспалительные процессы в слюнной железе.
- При аденокистозном раке трахеи и бронхов пациентов беспокоит одышка, кашель (сухой или с мокротой, в которой могут определяться прожилки крови), осиплость голоса, свистящие звуки во время дыхания.
- Если поражается молочная железа, то женщины могут отмечать небольшое объемное образование, которое при надавливании может быть болезненным. В некоторых случаях отмечаются патологические выделения из сосков, изменение кожи в области опухоли.
На поздних стадиях рака клиническая картина дополняется выраженным похудением, постоянно повышенной температурой тела и др.
Для того чтобы выявить очаг рака, определить его размер, точную локализацию и особенности роста, пациенту назначается комплексное обследование. Важное место в нем занимают методы визуальной оценки опухоли. К ним относятся:
- Бронхоскопия.
- Эзофагогастроскопия.
- Ультразвуковая диагностика.
- Магнитно-резонансная и компьютерная томография.
- Рентгенография и др.
Однако поставить точный диагноз после визуализации рака невозможно, поэтому дополнительно назначаются и другие методы диагностики, например, биопсия, молекулярно-генетические и лабораторные исследования, диагностические операции и др.
Особенности лечения аденокистозного рака
Выбор метода лечения во многом зависит от стадии опухолевого процесса. Если рак выявлен на 1-2 стадии, то предпочтение отдается радикальному хирургическому лечению, которое подразумевает удаление опухоли в пределах здоровых тканей или полное удаление органа. При наличии показаний проводится лимфодиссекция (удаление регионарных лимфоузлов).
Аденокистозный рак считается умеренно чувствительным к лучевой терапии, поэтому ее редко используют в качестве единственного метода лечения. Однако при комбинации с хирургическим вмешательством лучевая терапия может оказаться достаточно эффективной. Ее активно применяют в таком сочетании при лечении аденокистозного рака слюнных желез средней и низкой степени дифференцировки. Также комбинация дистанционной лучевой терапии и хирургического вмешательства применяется в тех случаях, когда выявляются дополнительные неблагоприятные признаки:
- Периневральная инвазия.
- Нарушение капсулы слюнной железы.
- Положительные края резекции.
Химиолучевую терапию применяют на поздних стадиях аденокистозного рака при наличии отдаленных метастазов в лимфатических узлах или органах. Схемы лечения подбираются индивидуально.

После проведенного лечения пациент должен регулярно наблюдаться у онколога. Причем в первые 1-2 года консультироваться у специалиста и проходить специальное обследование необходимо каждые 3-6 месяцев, а затем не реже двух раз в год. Если отмечается высокий риск рецидива рака, то врач может назначить индивидуальный график консультаций.
Прогноз
Существует прямая связь между прогнозом заболевания, его стадией, общим состоянием здоровья пациента и его ответом на проведенное лечение. Например, 5-летняя выживаемость после радикального лечения аденокистозного рака трахеи на начальных стадиях составляет 65-85%, что является очень хорошим показателем. Если лечение проводится на более поздних стадиях, и при этом применяют радикальные операции в сочетании с лучевой терапией, то вероятность прожить 10 лет составляет около 25%.
Самые худшие показатели выживаемости при аденокистозном раке отмечаются при запущенных случаях либо при агрессивных видах опухолей, которые плохо поддаются лечению. Продолжительность жизни таких пациентов может не превышать и года, но, к счастью, на практике такие примеры встречаются очень редко.
Аденоидно-кистозная карцинома околоушной слюнной железы на УЗИ
Ключевые факты при ультразвуковом исследовании слюнной железы
- УЗИ не позволяет отличить аденоидно-кистозную карциному от других злокачественных новообразований слюнных желез.
- Опухоли низкой степени злокачественности могут быть четко определены как образования с однородной внутренней архитектурой.
- Опухоли высокой степени злокачественности плохо очерчены с инвазивными краями и неоднородными участками некроза / кровоизлияния.
- ± внежелезистая инвазия мягких тканей, периневральное распространение
- ± диссеминированные метастазы в соседние лимфоузлы
- Спектральный допплер: повышенное внутрисосудистое сопротивление.
- УЗИ полезно для выявления опухоли, прогнозирования злокачественных новообразований и проведения биопсии. Однако ультразвуковое исследование не может точно определить степень крупных опухолей или определить периневральное распространение.
- МРТ лучше всего определяет степень опухоли и периневральное распространение.
- Доброкачественная смешанная опухоль (плеоморфная аденома).
- Мукоэпидермоидная карцинома околоушной железы.
- Опухоль Вартина
- Метастазы в околоушные лимфоузлы.
Клинические проблемы и проявления
- Второе по частоте злокачественное новообразование околоушной железы (после мукоэпидермоидной карциномы)
- Болезненное солидное на УЗИ образование околоушной железы, длиться с начала обращения месяцы или годы
- Пик: 5-7 декады, редко
- 33% пациентов страдают болью и параличом лицевого нерва CNVII.
- Наибольшая склонность всех опухолей головы и шеи к распространению периневральным путем.
- Благоприятный краткосрочный, но неблагоприятный долгосрочный прогноз.
- Часто встречаются поздние местные рецидивы, ≤ 20 лет после постановки диагноза.
- Метастатическое распространение в легкие, кости и лимфатические узлы
- Предикторы отдаленных метастазов: опухоль> 3 см, сплошной узор, местный рецидив, изменения в лимфоузлах
Терминология. Сокращения. Аденоидно-кистозная карцинома околоушной железы (АКК)
Определение. Злокачественное новообразование слюнных желез, возникающее в периферических околоушных протоках
Визуализация. Общие особенности на УЗИ слюнных желез
Основные диагностические признаки. АКК низкой степени злокачественности выраженная, однородная, гипоэхогенная опухоль. Аденоидно-кистозная карцинома высокой степени злокачественности на ультразвуковом исследовании выглядит как нечеткое, неоднородное, гипоэхогенное образование с внежелезистой инвазией
Расположение. Может поражать поверхностные или глубокие околоушные доли
Результаты ультразвукового исследования слюнных желез
Серошкальное УЗИ не позволяет отличить АКК от других злокачественных новообразований слюнных желез. Опухоли низкой степени злокачественности могут быть хорошо определены с однородной внутренней архитектурой. Опухоли высокой степени злокачественности плохо определены с инвазивными краями и неоднородными участками некроза / кровоизлияния ± внежелезистая инвазия мягких тканей, периневральное распространение ± диссеминированные метастазы в соседние лимфоузлы
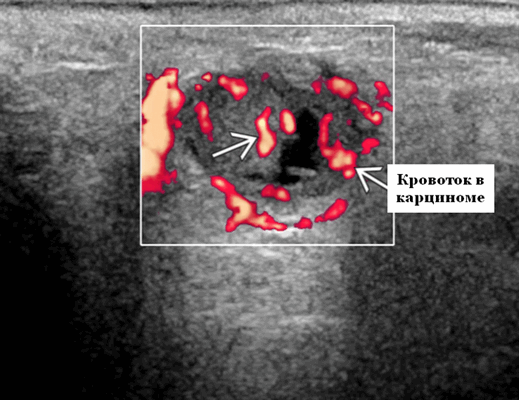
Цветной допплер. Цветной допплер: выраженная внутриопухолевая васкуляризация. Спектральный допплер: повышенное внутрисосудистое сопротивление. Индекс сопротивления> 0,8, индекс пульсации> 2,0
Результаты КТ. Низкий злокачественный уровень: однородно увеличивающаяся, четко очерченная опухоль. Высокая степень злокачественности: увеличенная опухоль с плохо очерченными полями
Результаты MРТ
• T1WI. Опухоль от низкой до средней интенсивности сигнала
• T2WI. Умеренная интенсивность сигнала. Высокий класс злокачественности обычно имеет более низкую интенсивность сигнала
• T1WI C +. Сплошное однородное увеличенное образование. Периневральная опухоль на нерв CNVII и / или CNV
Рекомендации по ультразвуковой визуализации аденоидно-кистозной карциномы
Лучший инструмент для визуализации - это проведение УЗИ, которое оценивает поверхностную околоушную железу, но не может оценить опухоль глубоких долей или глубокое расширение. УЗИ в сочетании с ТАБ имеет 85% точность диагностики новообразований слюнных желез. При проведении ультразвукового сканирования тщательно оцените край опухоли, вовлечение экстра интра железистых лимфоузлов и внутреннюю неоднородность. Ультразвуковая диагностика полезна для выявления опухоли, прогнозирования злокачественных новообразований и проведения биопсии. Однако УЗИ не может точно определить границы крупных опухолей или определить периневральное распространение. МРТ лучше всего определяет размер опухоли и периневральное распространение.
Дифференциальная диагностика
- Доброкачественная смешанная опухоль (плеоморфная аденома). Четко выраженная, однородная, гипоэхогенная опухоль с усилением в задней части. Может быть неотличим от аденоидно-кистозной карциномы низкой степени злокачественности
- Мукоэпидермоидная карцинома околоушной железы. Хорошо выраженный или инфильтративный рост, в зависимости от степени развития опухоли. Злокачественные лимфоузлы присутствуют с опухолями высокой степени злокачественности
- Опухоль Вартина. Локализуется в околоушном хвосте слюнной железы хвост. Вид хорошо очерченный, гипоэхогенный, плотный с кистозным компонентом и перегородками. Может быть многоцентровой и двусторонней
- Метастазы в околоушные лимфоузлы. Известный первичный дренаж в околоушные узлы; нечеткое, солидное, гипоэхогенное образование ± интранодальный некроз ± множественное узловое вовлечение
Патология. Общие особенности. Медленно растущее новообразование, расположенное на поверхности, со склонностью к периневральному расширению и позднему рецидиву.
Постановка диагноза, оценка и классификация. Классификация опухоли на основе доминирующего гистологического образца. Тип 1 - трубчатый; 2 тип - решетчатая форма; 3 тип - солидный
Клинические проблемы и проявления. Наиболее частые признаки / симптомы. Болезненная плотная околоушная опухоль, может обнаруживаться от нескольких месяцев до нескольких лет. 33% - с болью и параличом лицевого нерва CNVII
Демография. Возраст. Пик: 5-7 декады; редко Эпидемиология. 7-18% опухолей околоушной железы — это аденоидно-кистозная карцинома (более высокий процент в малых слюнных железах). Имеет наибольшую склонность из всех опухолей головы и шеи к распространению периневральным путем
Естественная история и прогноз
Околоушная ацинозно-клеточная карцинома на УЗИ
Могут быть идентифицированы из доброкачественных или других злокачественных новообразований слюнных желез при визуализации. Диагноз часто ставится при биопсии или хирургическом вмешательстве.
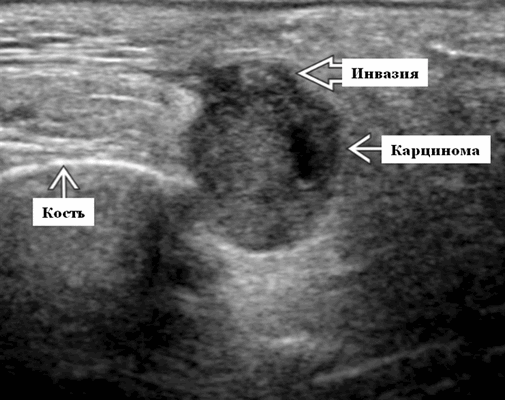
Терминология. Сокращения. ацинозно-клеточная (ацино-клеточная) карцинома (АКК)
Синонимы. Ацино-клеточная аденокарцинома, ацинозно-клеточная карцинома
Определение. Злокачественное новообразование эпителия слюнных желез, при котором неопластические клетки демонстрируют ацинарную дифференцировку
Ультразвуковая визуализация. Общие особенности
- Расположение. Почти 80% происходит в околоушной железе. Около 17% находятся в малых слюнных железах ротовой полости. Нечасто обнаруживается в других крупных слюнных железах. 4% поднижнечелюстной и
- Размер при ультразвуковом сканировании обычно 1-3 см
- Морфология. Как правило хорошо определяется. Иногда может иметь неправильные границы
- Серошкальное УЗИ показывает опухоль с хорошо выраженными границами. Иногда видны нечеткие границы. Гетерогенно гипоэхогенное, солидное образование. Может содержать кистозные или некротические компоненты. Нечасто проявляется преимущественно кистозным поражением. Нередки случаи мультифокальных и двусторонних поражений ± метастазы в шейные лимфатические узлы
- Цветной допплер. Сигнал кровотока внутри очага поражения от умеренной до выраженной степени интенсивности
Результаты КТ. Слегка гипертенулирует к фоновой паренхиме околоушной железы. Компоненты с низким затуханием представляют кистозные или некротические области. Контрастирование дает усиление от легкого до умеренного внутри очага поражения
Результаты MРТ
- T1WI. Гипоинтенсивный сигнал относительно фоновой околоушной паренхимы
- T2WI. Сообщалось как о гипоинтенсивных, так и о гиперинтенсивных сигналах. Кистозные и некротические компоненты заметно гиперинтенсивны. Неоднородная интенсивность сигнала может соответствовать кровоизлиянию и некрозу.
- STIR. Кистозные и некротические области выглядят более заметными
- T1WI C +. От легкого до умеренного усиления внутри очага поражения
Рекомендации по визуализации
Лучший инструмент для визуализации проведение УЗИ слюнных желез. Оптимальная диагностика при поражении поверхностной доли. Возможность проведения тонкоигольной аспирационной биопсии для патологической диагностики. МРТ требуется для полной оценки глубокой доли околоушной железы (особенно множественности) и оценки любого дополнительного внежелезистого распространения
- Опухоль Вартина. Хорошо определяется, имеет кистозные компоненты. Часто двустороннее поражение. Ацино-клеточную аденокарциному бывает трудно отличить от опухоли Вартина.
- Метастатическое заболевание околоушной железы. Множественные нечетко выраженные интрапаротидные лимфоузлы. Выраженное нарушение кровоснабжения по цветному допплеру. Первичная злокачественная опухоль обычно известна клинически или очевидна.
- Мукоэпидермоидная карцинома. Хорошо или плохо определяется в зависимости от гистологического класса; гетерогенные (кистозный некроз / кровоизлияние). Нечасто мультицентрический вид по сравнению с ацино-клеточной карциномой
- Аденоидно-кистозная карцинома. Хорошо или плохо определяется в зависимости от гистологической степени. Склонен к периневральному распространению. Нечасто мультицентрический.
- Неходжкинская лимфома. Двусторонние интрапаротидные лимфоузлы с аномальной васкуляризацией (воротный кровоток сильнее периферического). Первичная неходжкинская лимфома околоушной железы проявляется как инфильтративное образование ± аномальные лимфатические узлы
Постановка диагноза, оценка и классификация
Описано несколько гистоморфологических паттернов роста, включая солидный, микрокистозный, фолликулярный и папиллярный. Хотя преобладает единый паттерн роста, часто в поражении одновременно возникает более 1 типа. Группировка не играет значительной роли в прогнозировании клинического поведения. Гистологическая оценка была противоречивой и непоследовательной. Недифференцированный тип или ацинозно-клеточная карцинома с высокой степенью трансформации в злокачественную опухоль, связан с плохим прогнозом
Макропатологические и хирургические особенности
- Обычно ограниченная опухоль, но границы могут быть определены неверно
- Поверхность среза имеет дольчатую форму от желтовато-коричневого до красного цвета.
- Различная по консистенции: кистозная, от мягкой до твердой.
Микроскопические особенности. Диагноз зависит от выявления клеток с ацинарной дифференцировкой. Ацинарные клетки — это большие полигональные клетки с умеренной базофильной цитоплазмой и круглыми эксцентрическими ядрами. Цитоплазматические зимогеноподобные гранулы являются положительными по Шиффу и устойчивы к перевариванию диастазой. Иммуногистохимическое окрашивание неспецифическое. Ацинарные опухолевые клетки плотно прилегают друг к другу в виде листов, узелков или агрегатов в солидной / дольчатой форме (наиболее распространенный подтип).
Клинические проблемы и проявления. Наиболее частые признаки / симптомы. Медленный прогрессирующий отек лица. Примерно 1/3 пациентов испытывают нечеткую прерывистую боль. У 5-10% развивается паралич лицевого нерва. Продолжительность симптомов может иногда увеличиваться (до десятилетий) в некоторых случаях.
Демография. Возраст. Чаще всего проявляется в 5-6 десятилетиях жизни; средний возраст постановки диагноза моложе других злокачественных новообразований слюнных желез. 4% пациентов младше 20 лет. Второе по распространенности злокачественное новообразование околоушной железы у детей после мукоэпидермоидной карциномы.
Пол. Незначительный женский перевес. Женщины: Мужчины = ~ 1,5: 1,0
Этническая принадлежность. Нет этнических пристрастий
Эпидемиология. Включает 1% всех новообразований слюнных желез и ~ 10% злокачественных новообразований околоушных желез.
Естественная история и прогноз. У большинства наблюдается вялый рост, но сообщается о частоте рецидивов 30-50%. Первоначально метастазирует в шейные лимфатические узлы. Сообщается о 7-29% случаев отдаленных метастазов. Чаще всего поражаются легкие. Относительно хороший прогноз по сравнению с другими злокачественными новообразованиями слюнных желез. Сообщаемые показатели выживаемости варьируются с 10-летней выживаемостью в пределах 55-89%. Может иметь длительное клиническое течение с большим интервалом между лечением и рецидивом. Опухоли малых слюнных желез обычно менее агрессивны, чем опухоли крупных слюнных желез. Плохой прогноз в гистологической подгруппе с высокой степенью трансформации в злокачественный тип
Читайте также:
- Техника, этапы операции фасциотомии верхней конечности при травме
- Полные свищи прямой кишки. Неполные свищи прямой кишки.
- Химико-фотографическая обработка рентгеновского снимка. Усиливающие экраны для рентгенографии
- Протоколы реабилитации после операции на суставной губе плечевого сустава
- Эффективность реабилитации при туберкулезе. Хирургические аспекты пересадки легких
