УЗИ при изменениях стенки мочевого пузыря
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Рак и воспаление мочевого пузыря (МП) имеют много общих симптомов, поэтому данные заболевания следует дифференцировать друг с другом с помощью дополнительно проводимых лабораторно-инструментальных исследований.
5.00 (Проголосовало: 1)
Рак и воспаление мочевого пузыря (МП) имеют много общих симптомов, поэтому данные заболевания следует дифференцировать друг с другом с помощью дополнительно проводимых лабораторно-инструментальных исследований. Наиболее доступный и достаточно информативный способ диагностики - УЗИ мочевого пузыря с определением объема остаточной мочи и УЗИ предстательной железы. Дело в том, что различные патологии простаты способны стать причиной заболеваний мочевого пузыря и почек. Именно поэтому УЗИ простаты у мужчин зачастую сочетают с исследованием других мочеполовых органов.
Диагностика цистита
Цистит - воспалительное поражение мочевого пузыря, вызванное бактериями (намного реже это вирусы и грибы). Заболевание могут провоцировать следующие факторы и патологии:
- переохлаждение;
- мочекаменная болезнь;
- половые инфекции;
- пиелонефрит;
- аденома и рак простаты с затруднением оттока мочи;
- злоупотребление алкоголем, острыми и жирными блюдами;
- ослабленный иммунитет.
Выделяют хроническую и острую разновидности цистита. Основными симптомами заболевания являются:
- боль в паховой области;
- болезненность, жжение при мочеиспускании;
- учащение мочеиспускания;
- неприятный запах мочи;
- необычный цвет мочи, примеси крови, гноя или слизи.
- Наиболее ярко эта симптоматика проявляется при остром течении заболевания или обострении хронической формы.
УЗИ при цистите
В число наиболее информативных методов обследования при цистите входит УЗИ мочевого пузыря с выявлением остаточной мочи и УЗИ простаты. Перед проведением исследования необходима определенная подготовка, цель которой - наполнение мочевого пузыря. Для этого за час-полтора до процедуры нужно употребить около 1 л жидкости (негазированной). При наличии срочных показаний наполнить мочевой пузырь можно методом катетеризации (вводят катетер через уретру и через него вливают физиологический раствор).
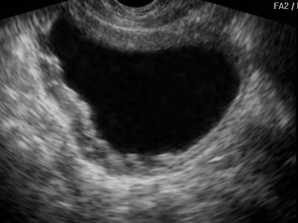
Ультразвуковой признак острого цистита - наличие в полости мочевого пузыря мелких гиперэхогенных частиц. Это так называемый «осадок», который состоит из скоплений эпителиальных клеток, эритроцитов, лейкоцитов и некротических тканей. Возможно утолщение стенок органа более 3 мм, но в целом их контуры ровные и без деформаций. В случае перехода болезни в хроническую форму стенки могут деформироваться, форма мочевого пузыря нередко изменяется, он становится асимметричным. В полости также присутствует осадок в виде гиперэхогенных (светлых на картинке) сгустков. Размер органа несколько уменьшается, что говорит о фиброзных изменениях стенок вследствие длительного воспаления.
Иногда в полости пузыря обнаруживают округлые гиперэхогенные образования, что говорит о мочекаменной болезни. У мужчин возможно выявление признаков аденомы простаты - увеличение ее размеров, неоднородность структуры и др.
Рак мочевого пузыря
Онкология мочевого пузыря находится на 7-м месте по частоте выявления злокачественных новообразований разных органов. Высокий процент смертности делает актуальной проблему ранней диагностики рака, происходящего из ткани мочевого пузыря.
Существует несколько гистологических форм данной патологии:
- переходноклеточный рак (из переходного эпителия);
- железистый рак (из железистых клеток);
- плоскоклеточный рак (из клеток плоского эпителия);
- саркома (из соединительной ткани).
Причины появления злокачественных образований в мочевом пузыре выявляются не во всех случаях. Возможна связь с различными инфекциями и токсическими веществами, используемыми в промышленности, курением.
Основные симптомы - это:
- болезненное затрудненное мочеиспускание;
- ощущение недостаточного опорожнения после мочеиспускания;
- появление в моче свежей крови или кровяных сгустков;
- гнилостный запах мочи (при распаде опухоли);
- хроническая боль в зоне промежности и паховой области ноющего характера.
Аналогичные проявления могут встречаться при цистите, пиелонефрите, гломерулонефрите, аденоме и раке простаты, поэтому важная роль в дифференциальной диагностике принадлежит УЗИ мочевого пузыря и простаты. К тому же, это исследование способно выявить начальные изменения в строении органа, когда еще указанные клинические симптомы отсутствуют.
УЗ-признаки рака МП
Подготовка к УЗИ при подозрении на рак аналогична указанной выше. С помощью ультразвукового обследования устанавливают локализацию опухоли, ее структуру, размеры, особенности кровоснабжения. Одновременно исследуют вовлечение в опухолевый процесс мочеточников, простаты у мужчин, яичников и маточных труб у женщин, определяют наличие метастазов в регионарных лимфоузлах. Легче диагностируются экзофитно растущие опухоли (внутрь полости) мочевого пузыря размером более 5 мм. При инфильтративном раке, прорастающем в толщу стенки (эндофитная опухоль), ультразвуковая диагностика менее информативна.
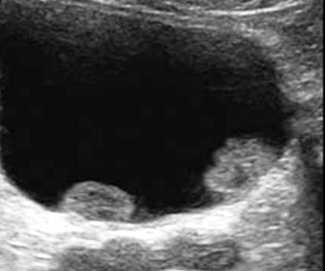
Ультразвуковыми признаками рака, расположенного в мочевом пузыре, являются:
- изо- или гиперэхогенные образования на стенках органа с неоднородной структурой,
- гиперэхогенные мелкие образования на дне пузыря (скопления некротических масс и сгустков крови при распадающейся опухоли);
- неровные стенки органа, неравномерное изменение их толщины и однородности;
- деформации пузыря.
Для уточнения диагноза назначают также цистоскопию и гистологическое исследование (изучает строение ткани) биоптатов - кусочков ткани, полученных при цистоскопии (введение увеличивающего прибора в полость пузыря).
Заключение
УЗИ предстательной железы, мочевого пузыря и определение остаточной мочи являются доступными и безопасными методами, не имеющими противопоказаний. Данные исследования позволяют определить опухоли в мочевом пузыре с точностью практически до 80%. Лишь очень мелкие образования (менее 5 мм в диаметре) могут быть не диагностированы на начальном этапе. Для уточнения разновидности раковой опухоли наряду с УЗИ проводят цистоскопию, микроскопическое исследование мочевого осадка, биопсию с гистологическим анализом ткани органа и некоторые рентгенологические методы. Диагноз устанавливают путем оценки совокупности симптомов и результатов всех обследований.
Основная профилактика рака и воспаления мочевого пузыря - регулярное обследование (диспансеризация) и незамедлительное обращение к врачу при появлении каких-либо симптомов поражения мочеполовой системы.
Не стоит заниматься самодиагностикой, ведь симптомы обычного цистита могут оказаться первыми признаками раковой опухоли.
УЗИ мочевого пузыря: особенности и расшифровка
Заболевания мочевого пузыря крайне распространены в мире. Чтобы не допустить развития патологий и своевременно начать лечение, необходимо знать о состоянии данного органа. В этом может помочь широко распространенная и простая процедура - ультразвуковое исследование (УЗИ).
УЗИ мочевого пузыря - это диагностический инструмент высокой эффективности, позволяющий точно определить состояние и параметры органа.
Виды УЗИ
Имеется несколько методов проведения УЗИ мочевого пузыря. Основываясь на индивидуальных особенностях пациента и клинической картине заболевания, врач выбирает наиболее подходящий метод проведения.
Трансабдоминальное УЗИ (ТАУЗИ). Исследование проводится при помощи УЗ-датчика через переднюю брюшную стенку. Таким методом можно определить размеры, форму, патологии и строение органа.
Трансректальное УЗИ (ТРУЗИ). Это обследование производится при помощи ректального датчика, вводимого на 5-7 см в прямую кишку. Может быть назначено женщинам с девственной плевой и мужчинам, у которых имеются противопоказания к ТАУЗИ. Также метод может применяться при исследовании связей в патологических изменениях предстательной железы и мочевого пузыря. Благодаря отсутствию жировых тканей между стенками простаты и прямой кишки можно получить более точные данные о состоянии мочевого пузыря.
Трансуретральное УЗИ (ТУУЗИ). Эта процедура подразумевает введение УЗ-датчика в уретру. Назначают при необходимости выяснить, имеется ли связь в заболеваниях мочеиспускательных каналов и мочевого пузыря. Позволяет выявить уровень поражения стенок мочеиспускательного канала и были ли вовлечены в это прилегающие органы. Также с его помощью качественно визуализируется уретра. Манипуляция достаточно болезненная, из-за чего требуется предварительное обезболивание. Кроме того, ТУУЗИ достаточно опасное и может спровоцировать такие осложнения, как острая задержка мочи, инфицирование мочевыводящих путей и их травматизация и т.д. По этим причинам ТУУЗИ используется реже всего.
Трансвагинальное УЗИ (ТВУЗИ). Процедура проводится при помощи специального трансвагинального датчика, который вводится во влагалище. Это обследование может быть назначено пациенткам, которые имеют сложности с наполнением мочевого пузыря и тем, кому противопоказано проведение ТАУЗИ. Среди специалистов считается наиболее информативным.
Преимущества
УЗИ мочевого пузыря имеет довольно обширный ряд преимуществ перед иными аналогами обследований:
- невысокая стоимость;
- возможность получения более четкого изображения мягких тканей (классическое обследование с помощью рентгеновских лучей не располагает такими возможностями);
- безболезненность (при ТАУЗИ и ТВУЗИ);
- сканирование и получение результатов происходят в реальном времени, нет необходимости в ожидании результатов. Благодаря этому может использоваться при проведении оперативных вмешательств;
- отсутствует необходимость введения в организм медицинских препаратов (кроме ТУУЗИ);
- обнаружение отклонений даже на ранних стадиях;
- не имеется возрастных ограничений, процедуру могут пройти люди всех возрастов;
- малая длительность проведения;
- не несет опасности для здоровья пациента;
- высокая информативность и точность исследования;
- отображаются новообразования и нарушения работы сосудистой системы;
- возможность проведения процедуры при беременности (за исключением трансвагинального метода);
- неинвазивность;
- исследование легко переносится пациентами, они могут вернуться к повседневным делам сразу после проведения.
Показания к проведению
Показаниями для проведения УЗИ мочевого пузыря являются:
- профилактическое обследование;
- болезненные ощущения при мочеиспускании;
- мочекаменная болезнь, подозрение на наличие камней в мочевом пузыре;
- учащенные позывы к мочеиспусканию;
- признаки почечной колики;
- присутствие в моче примесей вроде слизи, крови, гноя;
- подозрение на кистозное образование или опухоль мочевого пузыря;
- тянущие резкие боли в нижней части живота;
- показатели анализов, которые говорят о наличии заболеваний мочеполовой системы;
- контроль проведения лечения, оценка его эффективности;
- доброкачественная гиперплазия простаты;
- камни в уретре;
- стриктура уретры;
- травма мочевого пузыря;
- исследование уродинамики верхних мочевых путей;
- воспаление предстательной железы, маточных труб, яичников, мочеточников;
- инфекционные процессы;
- врожденные или приобретенные пороки развития;
- заболевания почек.
УЗИ мочевого пузыря применяется при следующих оперативных вмешательствах:
- операции на мочеточнике, мочеиспускательном канале;
- трансуретральная резекция простаты (аденома удаляется эндоскопически через мочевой пузырь);
- удаление опухолей (проводится эндоскопически или резекционно);
- цистолитотомия (удаление камней из мочевого пузыря).
Противопоказания
Специфические противопоказания к УЗИ мочевого пузыря отсутствуют. Существуют лишь факторы, которые могут затруднить или сделать невозможным его проведение. Они отличаются в зависимости от выбранного метода исследования.
ТАУЗИ:
- избыточный вес обследуемого (жировая ткань негативно влияет на проходимость УЗ-волн);
- недержание мочи;
- наличие дефектов мочевого пузыря;
- поражение кожного покрова в сканируемой области: ожоги, раны, инфекционные поражения при ВИЧ и сифилисе, кожный туберкулез, герпес, пиодермия, болезнь Лайма;
- аллергия на проводящий гель.
- трещины, непроходимость, наличие незаживающих ран или отсутствие прямой кишки;
- в недавнем времени была проведена операция на прямой кишке, остались послеоперационные швы;
- геморрой в обостренной форме;
- наличие аномалий в прямой кишке;
- аномальное развитие прямой кишки;
- перенесенное в прошлом заболевание, которое вызывало непроходимость прямой кишки;
- аллергия на латекс;
- врожденные или приобретенные отверстия в стенках кишечника;
- воспалительное заболевание кишечника;
- дизентерия в активной форме;
- наличие язв слизистой органов ЖКТ.
- непереносимость анестезирующих препаратов;
- воспалительные заболевания половых органов;
- наличие психических заболеваний, мешающих проведению процедуры;
- нервное перевозбуждение пациента.
- наличие девственной плевы;
- аллергия на латекс;
- беременность сроком свыше 12 недель;
- инфекции половых органов.
Диагностируемые заболевания
Проведение УЗИ мочевого пузыря дает возможность диагностировать следующие заболевания и сбои в работе:
- хронический и острый цистит;
- песок и камни в мочевом пузыре, их размеры и форму;
- наличие и расположение любых инородных тел в полости мочевого пузыря;
- травмы и повреждения стенок;
- доброкачественные или злокачественные опухолевые новообразования, их расположение и размер;
- нарушение тока мочи по мочеточникам;
- врожденные и приобретенные аномалии;
- расширение определенных участков стенки;
- недержание мочи и его причины;
- инфекции мочевыводящих путей;
- варикозное расширение вен;
- пузырно-мочеточниковый рефлюкс;
- утолщение стенок;
- нарушение расположения органа.
Подготовка
Подготовка к проведению УЗИ мочевого пузыря отличается для каждого метода проведения.
- за три дня до обследования стоит начать соблюдать диету, которая подразумевает отказ от следующих продуктов: жирные рыба и мясо, молоко и молочные изделия (помимо твердого сыра и йогурта), черный хлеб, сдобные кондитерские изделия, горох, капуста, чернослив, яблоки, груши, фасоль, газировка, кофе и алкогольные напитки. Благодаря этой диете газообразование в кишечнике будет в значительной мере уменьшено, а результат исследования будет намного информативнее;
- добавить в рацион продукты: йогурты, богатые ферментами и бифидобактериями, мяту, корицу. Они обладают способностью уменьшать газообразование;
- при наличии запоров стоит принимать слабительные препараты или использовать очистительную клизму;
- последний прием пищи осуществить за 8 часов до процедуры, причем он должен быть легким;
- за 2-3 часа до обследования выпить 2-3 стакана жидкости (рекомендуется морс, травяной чай, негазированная вода, компот) и воздержаться от мочеиспускания. Наполненный мочевой пузырь лучше проводит ультразвук. Если пациент по какой-либо причине не может выпить такое количество жидкости, мочевой пузырь наполняют с помощью катетера;
- при слишком длительном наполнении мочевого пузыря (почечные патологии), следует воспользоваться мочегонными препаратами (за 30-60 минут до обследования);
- воздержаться от курения, так как оно может вызвать спазм желудка, негативно влияющий на трактовку результатов;
- на процедуру рекомендуется приходить с результатами прошлых исследований (если они были), амбулаторной картой, пеленкой и полотенцем для удаления проводящего геля с поверхности тела.
В случае экстренного проведения УЗИ для определения полученных травм или иных повреждений подготовкой можно пренебречь.
Норма употребления жидкости для детей:
- 1-2 года - 100 мл (0,5 стакана);
- 2-7 лет - 250 мл (1 стакан);
- 7 - 11 лет — 400 мл (1,5 стакана);
- 11-15 лет - 500 мл (2 стакана).
Детей грудного возраста можно накормить грудным молоком или напоить за 15-20 минут до проведения обследования. Когда подойдет время проведения процедуры, у ребенка могут возникнуть позывы к мочеиспусканию. Разрешается частично опустошить мочевой пузырь, т.к. чрезмерное растяжение его стенок может неблагоприятно повлиять на результат УЗИ.
Аналогично подготовке к ТАУЗИ, но имеются отличия:
- не требуется максимальное наполнение мочевого пузыря;
- очищение кишечника является обязательным условием (использование клизмы, глицериновых свеч, препаратов со слабительным эффектом). Клизму нужно использовать вечером накануне дня проведения процедуры и за 1-2 часа до нее;
- перед проведением ТРУЗИ с пункционной биопсией за 24 часа начать прием антибиотиков (по назначению врача). Также необходимо сдать анализы (свертывающая система крови, общий анализ крови и мочи).
Аналогично подготовке к ТАУЗИ. Единственное отличие - непосредственно перед процедурой нужно опорожнить мочевой пузырь. При беременности он должен быть наполнен наполовину.
При проведении процедуры используются препараты местной анестезии. Для хорошей переносимости препаратов следует заранее подготовиться к их применению:
- в день процедуры отказаться от обильных приемов пищи, только легкий завтрак;
- не употреблять спиртное за сутки до обследования (алкоголь может негативно повлиять на качество анестезии);
- перестать использовать табачные изделия за 2 часа до УЗИ. Они способны усилить выделение желудочного сока, из-за чего может возникнуть тошнота при проведении процедуры;
До начала обследования пациенту нужно сообщить врачу о наличии у него следующих фактов:
- злоупотребление алкоголем;
- болезни дыхательной системы;
- аллергия на медицинские препараты;
- печеночные и почечные патологии;
- сердечно-сосудистые заболевания;
- употребляемые препараты.
Проведение
Каждый вид проведения УЗИ имеет свой порядок проведения.
- пациент ложится спиной на кушетку и освобождает от одежды нижнюю часть живота;
- на обследуемую область тела наносится специальный гель, повышающий подвижность датчика и прохождение УЗ-волн сквозь ткани тела;
- врач прикладывает УЗ-датчик к телу, затем начинает плавно передвигать его по области, лежащей над мочевым пузырем. По мере прохождения исследования, его результаты будут отображаться на экране и фиксироваться в протоколе;
- гель удаляется с поверхности тела сухой салфеткой или полотенцем.
Врач может назначить исследование органа на способность выводить урину из организма. В таком случае необходимо опустошить мочевой пузырь и пройти обследование повторно.
- пациент снимает одежду с нижней части тела, ложится на кушетку, поворачивается на бок и подтягивает колени к груди;
- на специальный ректальный датчик врач надевает презерватив, затем смазывает его звукопроводящим гелем (если имеется аллергия на латекс, нужно обязательно уведомить об этом врача);
- врач вводит датчик в прямую кишку примерно на 5-7 см и начинает сканирование. Данные об исследовании выводятся на экран и документируются.
- пациент снимает одежду всю одежду ниже пояса, ложится на кушетку спиной;
- врач применяет местную анестезию и ожидает начала её действия;
- в полость мочевого пузыря, через уретру, вводит специальный УЗ-датчик малых размеров (цитоскоп). Врач движет им по внутренней поверхности мочевого пузыря, получая необходимую информацию и документируя её.
- пациентка всю одежду ниже пояса и располагается на кушетке или гинекологическом кресле;
- на УЗ-датчик врач надевает презерватив, наносит на него специальный звукопроводящий гель;
- вводит датчик во влагалище на глубину 5-7 см и сканирует мочевой пузырь. Врач может передвигать датчик по сторонам вверх и вниз для получения более информативных результатов;
- все получаемые данные обрабатываются и фиксируются врачом.
Расшифровка результатов
«Здоровый» орган имеет следующие характеристики:
- полный мочевой пузырь обладает грушевидной формой, опустошенный - блюдцеобразной;
- контуры органа четкие и симметричные;
- эхонегативная структура (на экране отображается темным цветом);
- орган внутри полый, различные включения отсутствуют;
- дальняя стенка просматривается лучше передней;
- нормальный объем мочевого пузыря у женщин - 350-750 мл, у мужчин - 250-550 мл;
- расположение - за лобковым костным сочленением, при наполнении возвышается над ним, верхняя часть примыкает к передней стенке брюшной полости;
- толщина стенки от 2 до 4 мм;
- наполняется со скоростью 50 мл в час. При накоплении в нем 100-150 мл должен наступать первый позыв к мочеиспусканию;
- количество остаточной мочи (остаток урины после мочеиспускания) не должен превышать 50 мл.
В зависимости от индивидуальных показателей каждого человека (возраст, вес, анамнез и т.д.) нормальные результаты обследования могут несколько отличаться.
Признаки патологий
Симптомы и патологии
Камни в мочевом пузыре
Выяснить количество, расположение и размер камней.
Установить подвижность камней и степень повреждения слизистой.
Узнать, не сместились ли камни после того, как была проведена литотрипсия или другой вид лечения.
Имеются гиперэхогенные круглые образования, за ними тянется эхогенная или акустическая дорожка.
Уровень подвижности камня - важный критерий для диагностики. Чтобы его определить, во время проведения УЗИ пациент должен сменить положение тела (камень может поменять местоположение).
Аномалии развития мочевого пузыря
Выявить локализацию и вид аномалии.
Обнаруживается заброс мочи из мочевого пузыря в мочеточник.
Хроническое и острое воспаление мочевого пузыря
Определение изменений слизистой.
Стенка мочевого пузыря утолщена более чем на 5 мм, имеется неровный контур стенок.
На фоне эхонегативной картины мочевого пузыря имеется большое количество эхогенных частиц (осадок внутри мочевого пузыря).
Нейрогенный мочевой пузырь
Узнать о толщине стенки, исключить органическое поражение мочевого пузыря
Равномерно утолщение стенки больше чем на 5мм.
Кровь в моче (гематурия)
Выявить источник крови.
Повреждение слизистой мигрирующим камнем.
Разложение опухоли мочевого пузыря.
Моча задерживается из-за закупорки мочеиспускательных каналов опухолью или камнем, в связи с травмами или патологиями
Определить степень закупоренности.
Выяснить причины задержки мочи.
Идентифицировать заброс мочи из мочевого пузыря в мочеточники.
Опухоли органов малого таза
Узнать, есть ли метастазы в мочевом пузыре.
В мочевом пузыре имеются эхопозитивные, округлые образования, зачастую множественные.
Доброкачественные или злокачественные опухоли мочевого пузыря
Определение динамического роста опухоли.
Уточнение размеров и расположения опухоли.
Контроль размеров опухоли при лечении или после него.
Образование может быть эхопозитивным или эхонегативным (зависит от типа опухоли).
По всей эхоструктуре неоднородна. Имеются эхонегативные и гиперэхогенные участки. Наблюдается неровность и размытость краев.
Однородная структура, обладает ровными краями. Можно наблюдать симметрию мочевого пузыря.
УЗИ мочевого пузыря
Мочевой пузырь - эластичный орган, отвечающий за сбор мочи и выведение ее из организма. УЗИ - один из главных методов первичной диагностики болезней мочевыделительной системы.
Зачем нужно делать УЗИ мочевого пузыря
Часто УЗИ мочевого пузыря совмещается с исследованием других органов малого таза. Показанием для УЗИ мочевого пузыря служат следующие жалобы и симптомы:
- нарушенное мочеиспускание (патологически частое, болезненное, затрудненное);
- нетипичный осадок в моче и/или кровяные сгустки;
- боли в нижней области живота тянущего характера.
В срочном порядке исследование мочевого пузыря обязательно при:
- плохих результатах лабораторных анализов мочи;
- травмировании органов малого таза (ушибы, сдавления и т.д.);
- диагностированных патологиях мочевыделительной системы;
- диагностированных новообразованиях любого характера;
- подозрениях на почечную колику или мочекаменную болезнь.
Очень важна ранняя диагностика заболеваний, чтобы вовремя начать лечение. Поэтому и стоит делать УЗ-исследование в рамках планового медобследования.
УЗИ используется для дифференцированной диагностики заболеваний мочевыделительной системы. Также метод ультразвуковых волн незаменим при хирургических манипуляциях, таких как:
- дробление и удаление камней в мочевом пузыре и мочеточниках;
- удаление доброкачественных и злокачественных опухолей;
- лечение аденомы простаты через мочевой пузырь.
Неоценима роль УЗИ как мера контроля при лечении хронических патологий и в восстановительный послеоперационный период. Исследование помогает корректировать лечение.
Виды УЗИ мочевого пузыря
Не все знают, как правильно проходить УЗИ мочевого пузыря мужчинам и женщинам, поскольку одним методом современная медицина не ограничена. Существует несколько методик УЗИ:
Трансабдоминально
Это традиционный способ УЗИ, который осуществляется через переднюю брюшную стенку и показан практически всем пациентам. Врач водит датчиком по нижней части живота пациента, не причиняя ему дискомфорта.
При необходимости проводится УЗИ с определением остаточного объема мочи, которое выполняется на пустой мочевой пузырь. Сканируют орган дважды: сначала полным, затем опорожненным. Это помогает оценить качество функционирования мочевого пузыря наглядно.
Трансабдоминальный метод имеет некоторые противопоказания:
- Недержание мочи: в подобном состоянии не получается выдерживать мочевой пузырь полным, как того требует исследование.
- Ожирение: жировая прослойка плохо пропускает ультразвук и делает исследование малоинформативным.
- Дефекты стенок органа: рубцы и швы - возможные причины неправильной постановки диагноза.
- Поврежденный кожный покров на животе: УЗИ будет некомфортным и болезненным.
Трансректально
Мочевой пузырь и соседствующие с ним органы можно рассмотреть через прямую кишку. Трансректальный способ часто становится единственным решением для пациентов со 2-3 степенью ожирения, когда трансабдоминальное сканирование из-за толстой прослойки жира малоэффективно.
У этого вида УЗИ имеются противопоказания:
- непереносимость латекса;
- воспаление кишечника в острой стадии;
- сужение и непроходимость прямой кишки;
- отсутствие прямой кишки (при замене ее стомой).
Пациенту перед выполнением процедуры необходимо раздеться ниже пояса и лечь на кушетку, раздвинув ноги в стороны.
Трансвагинально
Трансвагинальное УЗИ мочевого пузыря - не всем доступная альтернатива трансректальному способу, так как делают его только женщинам; отличается оно и по цене. Между стенкой влагалища и мочевым пузырем практически нет жировой прослойки, что позволяет беспрепятственно выявлять на УЗИ мочевого пузыря большинство заболеваний.
Трансвагинальное УЗИ имеет следующие противопоказания:
- непереносимость латекса;
- целая девственная плевра;
- II и III триместры беременности;
- половые инфекции.
При трансвагинальном УЗИ пациентка ниже пояса должна быть раздета. Как и при трансректальном обследовании, потребуется лечь на кушетку и раздвинуть ноги.
Трансуретрально
Это исследование, сочетающее в себе УЗИ и эндоскопический метод, когда в уретру пациента вводится ультратонкий датчик. Исследование проводится строго под анестезией и при крайней необходимости, поскольку высок риск повредить стенки уретры. Трансуретральное УЗИ - эффективный помощник при оперативных вмешательствах через уретру.
В некоторых случаях этот способ противопоказан:
- аллергия на медикаменты, используемые в качестве анестезии;
- воспаленный мочеиспускательный канал.
Перед трансуретральным УЗИ мочевого пузыря врач обязательно проконсультирует о том, что нужно делать и что нельзя перед исследованием.
Подготовка к узи мочевого пузыря
Существуют общие рекомендации для пациентов по подготовке мочевого пузыря и почек к УЗИ-исследованию любым методом. Главная из них - очищение кишечника от продуктов жизнедеятельности и газов. Для этого придется на время отказаться от еды, вызывающей запоры и газообразование: это жирное, острое, свежие овощи и фрукты, бобовые, крепкий чай и кофе, газировка и любой алкоголь, хлебобулочные изделия, молоко и кисломолочные продукты.
Диеты придерживаются за 2-3 дня до исследования, попутно принимая ферментные препараты и лекарства от метеоризма. Обычно врач дает инструкцию о том, можно ли есть и что нельзя кушать и пить во время приготовления к УЗИ мочевого пузыря.
Для всех видов УЗИ, исключая трансвагинальное, обязательно наполнение мочевого пузыря перед процедурой - это важнейший момент подготовки. За несколько часов до диагностики следует выпить не меньше 1 л воды.
Для стандартного трансабдоминального УЗИ этого вполне достаточно. Но может потребоваться и дополнительная подготовка:
Очищение прямой кишки
Необходимо для трансректальной УЗ-диагностики. Пациент перед процедурой принимает слабительное, затем очищает кишечник глицериновой свечой или клизмой. Тогда ничто не помешает ультразвуку сканировать организм.
Местная анестезия
Положена при трансуретральном УЗИ мочевого пузыря, что нужно для купирования неприятных ощущений при сканировании. Ультразвуковые волны безопасны для пациента, но в связи с участием анестезии в процедуре стоит принять следующие меры:
- отказ от алкоголя за 2-3 дня до обследования;
- диетический завтрак и отказ от сигарет утром перед процедурой.
Также стоит сообщить врачу заранее о перенесенных операциях, сердечно-сосудистых заболеваниях, патологиях мочеполовой системы, алкогольной зависимости, принимаемых лекарственных препаратах, индивидуальной непереносимости медикаментов и т.д. Это поможет подобрать подходящий анестетик.
При грамотной подготовке трансуретральное УЗИ пройдет без последствий, а анестетик не навредит организму.
Подготовка к узи мочевого пузыря для мужчин
У мужчин за мочевым пузырем расположены половые железы и протоки уретры. По обеим сторонам органа находятся семенники. Соответственно, УЗИ мочевого пузыря позволяет увидеть их и проинформировать о состоянии здоровья мужчины.
Мочевой пузырь мужчины на УЗИ отличается от женского не только габаритами, что иногда упрощает подготовку к исследованию. Длина уретры составляет 20-40 см, ширина - всего 8 мм, что обеспечивает надежную защиту мочевого пузыря от инфекций и объясняет сравнительно невысокую склонность мужчин к подобным недугам.
Однако достаточно часто мужчины жалуются на затрудненное мочеиспускание. В этом случае УЗИ мочевого пузыря показано вместе с дополнительным исследованием предстательной железы. Наиболее распространена ситуация, когда аденома оказывает давление на мочевой пузырь и мешает нормальной функции мочеиспускания.
Как делают УЗИ мочевого пузыря у мужчин и что оно показывает, определяет метод диагностики:
- Трансабдоминальный: стандартная методика исследования, позволяющая в общих чертах оценить морфологическое состояние мочевого пузыря (стенки, форма, размеры) - такое УЗИ мочевого пузыря наиболее доступно по цене и наименее дискомфортно для мужчины.
- Трансректальный: позволяет провести комплексное исследование, выявив взаимосвязь между заболеваниями предстательной железы и состоянием мочевого пузыря.
- Трансуретральный: позволяет получить детальные сведения о состоянии уретры и связанных с ней заболеваниях.
В связи с особым строением уретры трансуретральный способ УЗИ мочевого пузыря особенно травматичен для мужчины, поэтому врач должен хорошо знать, как правильно сделать его, не навредив пациенту. Заблаговременно мужчине подробно рассказывают о том, какой должна быть подготовка к УЗИ мочевого пузыря.
Подготовка к узи мочевого пузыря для женщин
Важная особенность мочевого пузыря у женщин - нестандартная и порой асимметричная форма в результате перенесенных операций или родов, что и показывает УЗИ. Это врач должен учитывать при расшифровке результатов.
У женщин за мочевым пузырем находятся матка и влагалище. Женщины более, чем мужчины, уязвимы к инфекциям мочевого пузыря из-за сравнительно короткой и широкой уретры - ее длина составляет около 4 см, а ширина может достигать 1,5 см. Однако это облегчает ход трансуретрального УЗИ, исследовать мочевой пузырь и почки у женщин таким образом проще из-за широкого просвета уретры.
Как женщине готовить мочевой пузырь, определяет способ, которым проводится УЗИ:
- Трансвагинальный: этот метод УЗИ позволяет со всех ракурсов визуализировать мочевой пузырь женщины на экране и обследовать соседние органы, а так как правильно подготовиться к нему легко, используется он чаще других видов исследования.
- Трансректальный: данный способ используется преимущественно для молодых женщин и девушек с неповрежденной девственной плеврой; в качестве основного метода подготовки УЗИ мочевого пузыря применяются специальные процедуры - например, очистительная клизма.
Подготовка к узи мочевого пузыря для детей
Мочевой пузырь в детском организме отличается по форме и размерам в соответствии с этапами развития:
- новорожденные и груднички - веретенообразная форма;
- до 7 лет - грушевидная форма;
- 8-12 лет - яйцеобразная форма;
- после 12 лет - форма шара.
Детям показано исключительно абдоминальное УЗИ мочевого пузыря, поэтому для подготовки достаточно убрать из повседневного меню ребенка продукты, вызывающие газообразование. За 2 часа до приема необходимо дать ребенку выпить воды, морса или чая без сахара. Сколько воды пить ребенку перед УЗИ мочевого пузыря, определяют нормы для его возраста:
- 100 мл: 1-2 года;
- 250 мл: 2-7 лет;
- 400 мл: 7-11 лет;
- 500 мл: 11-15 лет.
Сколько бы ни потребовалось выпить воды для УЗИ мочевого пузыря, быстро и правильно наполнить его перед процедурой может быть непросто, так как дети не всегда понимают, зачем это нужно. Поэтому о том, как подготовить ребенка к предстоящей процедуре УЗИ мочевого пузыря, необходимо думать заранее - обычно детей на это время чем-нибудь занимают. А опытные врачи знают, как правильно делать УЗИ мочевого пузыря ребенку.
Подготовка к узи мочевого пузыря для беременных
При беременности УЗИ мочевого пузыря - единственный допустимый способ диагностики заболеваний мочевыделительной системы. Врач должен хорошо знать, как правильно делать УЗИ мочевого пузыря беременной женщине. При этом потребность в данном исследовании возникает часто, что обусловлено физиологическими особенностями беременности:
Почки отвечают за очищение организма от продуктов обмена веществ, а при беременности нагрузка увеличивается из-за присутствия плода. По этой причине беременные женщины регулярно сдают мочу на анализ. Незначительное количество белка - не повод для беспокойства, но если оно превышает отметку 1 г/л, врач назначает УЗИ мочевого пузыря.
Мочевой пузырь по своей природе является очень эластичным органом, но под воздействием увеличивающейся матки он постоянно испытывает давление, постепенно смещаясь вверх. Это создает ощущение позывов к мочеиспусканию и приводит к расширению и выпрямлению мочеточников. В таком состоянии мочевыделительная система становится уязвимой для бактерий, поэтому при жалобах беременную пациентку отправляют на УЗИ.
Когда надо делать УЗИ мочевого пузыря
За весь срок беременности женщине может и не понадобиться эта процедура, однако она срочно требуется при следующих обстоятельствах:
- неестественный цвет и неприятный резкий запах мочи;
- непроходящее чувство переполненного мочевого пузыря даже после опорожнения;
- боль и дискомфорт во время мочеиспускания;
- болезненность в пояснице и лобке;
- анализы мочи с превышенным содержанием лейкоцитов, эритроцитов, белка и других компонентов;
- гломерулонефрит или хронический пиелонефрит в анамнезе.
Беременным женщинам УЗИ до 12 недели беременности может проводиться всеми существующими способами, но со второго и третьего триместра допустима только абдоминальная процедура, выполняемая на полный мочевой пузырь при стандартной подготовке.
Расшифровка результатов
По окончании процедуры пациент получает заключение. Расшифровкой результатов УЗИ мочевого пузыря у мужчин и женщин занимается лечащий врач. Он считывает полученные параметры УЗИ мочевого пузыря и соотносит их с нормальными показателями для возраста и пола пациента:
Структура
В норме на УЗИ структура здорового мочевого пузыря эхонегативна, что свидетельствует об отсутствии воспалений. Усиливается сигнал, если наблюдаются воспалительные процессы в органе, - обычно вероятность такого результата повышается с возрастом пациента.
Форма и размер
Здоровый мочевой пузырь имеет четкие контуры, форма и размер зависят от возраста и пола пациента. Но изменение размеров - это тревожный признак:
- Увеличенный мочевой пузырь: такое происходит в результате его систематического растяжения чрезмерным количеством мочи, что бывает вызвано камнями и новообразованиями, которые перекрывают выход жидкости наружу.
- Уменьшенный мочевой пузырь: может быть результатом врожденной аномалии или патологии, которую можно дифференцировать на УЗИ. Уменьшение мочевого пузыря наблюдается при систематических циститах и туберкулезе, после хирургических операций или длительной химиотерапии.
Для женщины при родах в анамнезе деформированный мочевой пузырь с нечеткими контурами на УЗИ может быть нормой, что опытному врачу видно хорошо.
Толщина стенок
В норме толщина стенок мочевого пузыря составляет 2-4 мм. Утолщение стенок до 5-6 мм и более может быть равномерным и локальным, что обычно свидетельствует о хроническом цистите. Зафиксированное на УЗИ заболевание может обернуться тяжелыми осложнениями в виде дивертикулы или паразитарного поражения мочевого пузыря.
Наличие осадка
В полости мочевого пузыря на УЗИ часто обнаруживается мелкодисперсная взвесь - характерные хлопья из эпителиальных частиц и лейкоцитов или солей и оксалатов. Обычно осадок локализуется на задней стенке мочевого пузыря. Это признак острого воспалительного заболевания - чаще всего цистита.
Эхогенные образования
Их можно разделить на два вида:
- Подвижные: в мочевом пузыре это камни различного состава и происхождения.
- Примыкающие к стенке: обычно это полипы, опухоли и другие новообразования.
Тип образования определяют по эхогенности с высокой точностью. Камни и рак выглядят на УЗИ мочевого пузыря как разные образования. Но для точного подтверждения или исключения заболеваний нужна уточняющая диагностика. Покажет ли УЗИ рак мочевого пузыря, зависит от степени прорастания образования и выявляется начиная с первой стадии.
Остаток мочи
Выявляется при функциональном УЗИ мочевого пузыря, когда после опорожнения орган сканируется снова. В норме показатель остаточной мочи должен составлять не более 50 мл. Превышение этого параметра свидетельствует о нарушении функции мочевого пузыря.
Ценообразование
Сколько стоит УЗИ мочевого пузыря для женщин и мужчин, зависит от следующих факторов:
- Вид исследования: чем больше органов включено в УЗИ и чем больше манипуляций требуется, тем дороже обойдется диагностика.
- Качество оборудования: УЗИ мочевого пузыря на новейших ультразвуковых аппаратах обойдется дороже по стоимости, но даст наиболее достоверный результат.
- Ценовая политика клиники, где можно сделать УЗИ мочевого пузыря: определяется количеством пациентов и качеством оборудования.
Скидки и бонусы: цена на УЗИ мочевого пузыря может быть снижена без ущерба для его информативности.
Диагностика и лечение цистоцеле

Акушер-гинеколог, эндовидеохирург, пластический хирург (интимная пластика), оперирующий хирург-гинеколог. Высшая категория. Член Европейского общества косметической и реконструктивной гинекологии и Российского общества акушеров-гинекологов. Выполнено более 2000 оперативных вмешательств. Принимает в Университетской клинике. Стоимость приема 2000 руб.
- Запись опубликована: 09.09.2022
- Reading time: 5 минут чтения
В первую очередь уролог и гинеколог собирают анамнез (выявляют жалобы, наличие похожих патологий в семье), затем приступают к обследованию.
Физикальное обследование
Влагалищное исследование следует проводить в положении пациентки для литотомии на спине. Цистоцеле диагностируют и стадируют с помощью системы количественной оценки пролапса тазовых органов (POPQ). Она позволяет объективно описать цистоцеле и измерить его тяжесть. Если стенки влагалища видны за входом во влагалище, следует осмотреть слизистую оболочку на наличие изъязвлений или других поражений.
Обследование следует повторить, попросив женщину натужиться или «напрячься» и откашляться, обращая внимание на любые эпизоды недержания мочи или метеоризма.
Затем проводят осмотр с помощью зеркала Симса, чтобы лучше осмотреть стенки влагалища.
Можно выполнить имитацию апикальной поддержки, чтобы установить, может ли пессарий принести пользу. Это достигается с помощью пинцета и ватного тампона и нажатия на верхушку влагалища.
В заключении проводится бимануальное исследование для исключения каких-либо других новообразований или патологий органов малого таза.
Оценка тяжести цистоцеле
Наиболее объективный и стандартный инструмент для оценки тяжести пролапса передней стенки - система POPQ, введенная во многих странах в 1996 г. Эта система, разработанная Американским колледжем акушеров и гинекологов, включает 4 стадии:
- 0 стадия - нет пролапса.
- Стадия 1. Самая дистальная часть пролапса составляет -1 см (выше уровня девственной плевы).
- Стадия 2. Самая дистальная часть выпадения >= -1 см,
- Стадия 3. Самая наружная часть выпадения >+1 см, но за пределы девственной плевы выступает не более чем на 2 см.
- 4 стадия. Полный выворот влагалища, самая дистальная часть пролапса больше (или равна) -2 см.
Система POPQ для создания карты пролапса в сагиттальном разрезе использует шесть точек измерения влагалища (две спереди, две внизу и две на вершине). Все измерения записывают в сантиметрах. Точкой отсчета служит уровень девственной плевы. Отрицательные числа используются для обозначения точек выше, а положительные - для точек ниже девственной плевы.
Другая часто используемая система - система количественной оценки ПТО (пролапса тазовых органов) Baden-Walker Halfway. Недостаток - отсутствие четких границ. Получается, она не так точна, как POPQ, и не рекомендуется ведущими медицинскими обществами.
Эта квалификация подразумевает 4 степени тяжести:
- 0 — нормальное положение органов.
- 1 - опущение к девственной плеве на ½ длины влагалища.
- 2 - выпадение к гимену.
- 3 - опущение за пределы гимена, но не более половины длины влагалища.
- 4 - полное выпадение влагалища.
Дальнейший комплекс обследования пациента при цистоцеле
Помимо физической оценки, проводится визуальное исследование состояния органов таза и другие тесты. Они нужны и для выявления проблем, связанных с функцией мочевого пузыря, и для дальнейшей оценки пролапса.
- УЗИ тазового дна. Используется для выявления выпячивания мышц промежности из лобкового симфиза.
- УЗИ мочевого пузыря. Для определения наличия остаточной мочи.
- УЗИ гинекологическое, брюшной полости. Для оценки состояния органов.
Другие исследования включают уродинамику (цистоуретрография) для дальнейшей оценки осложнений со стороны мочевыводящих путей.
Если признаки и симптомы указывают на инфекцию мочевыводящих путей, для определения тактики лечения неободимы посев и микроскопия образцов мочи.
Лечение цистоцеле
Лечение цистоцеле рекомендуется только женщинам с симптоматическим пролапсом передней стенки, так как пролапс 1 стадии нередко регрессирует. В целом лечение этого состояния можно разделить на выжидательное, консервативное и хирургическое. Больной предлагают все варианты, обязательно обсуждают план лечения.
Тактика лечения цистоцеле разрабатывается исходя из нескольких факторов:
- возраст женщины;
- физическая и сексуальная активность;
- планы на рождение детей;
- характер и степень симптомов;
- степень пролапса;
- связанный с цистоцеле пролапс матки или задней стенки;
- симптомы недержания мочи.
Обязательно учитывают проведенные хирургические вмешательства и предыдущие результаты лечения.
Выжидательная тактика
Подход «наблюдай и жди» - хороший вариант для пациента с бессимптомным цистоцеле низкой степени или для тех, кто может переносить легкие симптомы. Некоторые больные не хотят лечиться по разным причинам, даже если стадия болезни зашла далеко. В этом случае при цистоцеле высокой степени потребуется частая оценка состояния, чтобы убедиться в отсутствии осложнений или изменений тяжести симптомов.
Консервативное лечение
Существует два основных типа консервативного лечения: вагинальные пессарии и упражнения для мышц таза. Преимущество консервативного лечения заключается в том, что оно не связано с операционными рисками (инфекция, кровотечение, боль или неудачная процедура) и осложнениями после наркоза у пациента с высоким риском и сопутствующими заболеваниями.
Вагинальные пессарии - наиболее популярный вариант консервативного лечения. Пессарии представляют собой пластиковые или силиконовые приспособления, вставляются в верхушку влагалища. Они поднимают и поддерживают стенки влагалища, уменьшая симптомы пролапса тазовых органов.
- при острой инфекции влагалища или малого таза;
- тем, у кого есть аллергия на материалы для пессариев;
- при тяжелой инвалидности.
Упражнения Кегеля (упражнения для мышц таза) можно рекомендовать женщинам с пролапсом 1 или 2 стадии. Установлено, что они уменьшают пролапс в среднем на 1-2 см. Систематический обзор и метаанализ эффективности терапии мышц тазового дна показали, что женщины, занимающиеся тренировкой тазовых мышц, имеют лучшие результаты в отношении симптомов и уменьшения размера пролапса по сравнению с контрольными группами.
Курс упражнений для тренировки мышц под врачебным наблюдением длится в течение как минимум 12-16 недель. Затем врач оценивает результат. Упражнения следует продолжать, если доказано, что они полезны для пациента.
Медикаментозная терапия. Заместительная гормональная терапия не относится к методам лечения цистоцеле, так как нет никаких доказательств того, что местное или системное применение эстрогенов уменьшает его размер. Однако, кремы или эстрогенсодержащие вагинальные суппозитории, таблетки, используют у женщин с цистоцеле для лечения признаков вагинальной атрофии. Атрофия тканей влагалища может возникать одновременно с цистоцеле.
Кроме того, исследования показали, что предоперационное использование местных эстрогеновых кремов улучшает синтез коллагена, предотвращая истончение стенки влагалища и снижая активность разрушающих ткани ферментов.
Крайне важно работать с модифицируемыми факторами риска. К ним относятся: высокий ИМТ (> 30), курение, поднятие тяжестей, хронический кашель, запоры.
Хирургическое лечение пролапса мочевого пузыря
Хирургическое лечение - необходимый шаг для женщин в следующих случаях:
- наличие тяжелых или раздражающих симптомов;
- если требуется немедленная помощь;
- при отказе от консервативного лечения;
- если консервативный подход не принес пользы.
В молодом возрасте хирургическое вмешательство должно назначаться после родов, поскольку мышечная система поддержки таза может быть повреждена во время прохождения ребенка через родовые пути.
Выбор типа операции зависит от того, является ли выпадение передней части влагалища изолированным или сочетается с апикальным или задним выпадением влагалища. При любой операции требуется тщательное обследование.
Передняя кольпорафия
Передняя реконструкция выполняется трансвагинально для устранения дефектов центральной стенки влагалища и уменьшения размера передней стенки влагалища.
Для этой процедуры пациента помещают в положение для литотомии и катетеризируют, затем вставляют зеркало Симса для лучшего обзора дефекта. Щипцы Алиса помещают по средней линии передней стенки на 1 см проксимальнее уретры и еще два щипца с каждой стороны рядом с шейкой матки или влагалищной манжетой.
Для достижения гидродиссекции, обезболивания и сведения к минимуму интраоперационного кровотечения обычно используется локальная инфильтрация раствором лидокаина.
С помощью ножниц Метценбаума производят рассечение слизистой оболочки влагалища от подлежащей пузырно-влагалищной фасции. Излишки слизистой удаляются, а рана ушивается рассасывающимися нитями. Аккуратное наложение швов имеет решающее значение - важно не повредить мочевой пузырь. Нужно следить за тем, чтобы диаметр влагалища не уменьшался слишком сильно, поскольку впоследствии это может вызвать боль во время полового акта.
По статистике, успех этого хирургического подхода варьирует в диапазоне 63-76,5%.
Крестцовая кольпопексия
Другой способ устранения пролапса мочевого пузыря — крестцовая кольпопексия, обычно выполняется лапароскопически. Эта процедура направлена на то, чтобы поместить постоянную сетку на переднюю и заднюю стенки влагалища, а затем прикрепить ее к передней продольной связке ниже мыса крестца. Операция может выполняться вместе с передней кольпорафией или самостоятельно.
Преимущество крестцовой кольпопексии: позволяет избежать разрезов и рубцевания влагалища, что снижает риск укорочения влагалища или диспареунии.
Вероятность успеха этой процедуры - 60-89%. Согласно исследованиям, лапароскопическая крестцовая кольпопексия имеет более высокий уровень успеха и меньшую вероятность повторного вмешательства и при переднем, и при заднем пролапсе.
Дифференциальная диагностика
Существует множество различных состояний, имитирующих симптомы пролапса мочевого пузыря. В дифференциальный диагноз цистоцеле должны быть включены:
- выпадение прямой кишки и матки;
- доброкачественные и злокачественные опухоли яичников и матки;
- злокачественные новообразования вульвы;
- доброкачественные поражения вульвы (бартолиновая киста (бартолиновой железы), киста Скена); ;
- другие причины недержания мочи, задержки мочи или гиперреактивности мочевого пузыря.
Прогноз излечения патологии
Цистоцеле не считается опасным для жизни состоянием. Тем не менее это прогрессирующее заболевание, и если его не лечить, оно может вызвать множество неприятных симптомов и состояний. Из-за выпячивания стенки мочевого пузыря во влагалище у женщин могут возникать проблемы и дисфункция мочеиспускания. Позже это грозит инфекциями мочевыводящих путей и повреждением почек.
Если выпадение выходит за пределы входа во влагалище, на слизистой оболочке будут образоваться язвы, и она более склонна к кровотечениям и инфекциям.
Также портит жизнь психологическое напряжение, связанное с половой дисфункцией и недержанием мочи.
Осложнения
Осложнения, связанные с цистоцеле, можно классифицировать в зависимости от типа назначенного лечения.
- Если женщина отказывается от лечения или не соблюдает его, естественное течение заболевания может привести к полному выпадению влагалища (процидентии).
- У консервативного лечения есть свои подводные камни. Например, вагинальные пессарии могут вызывать боль, эрозию влагалища, кровотечение или инфекцию. Чтобы их предотвратить, необходимо регулярно посещать уролога, гинеколога.
- Хирургические вмешательства несут в себе наибольшее количество осложнений. Наиболее распространенным остается рецидив пролапса и необходимость дальнейшего восстановления. Около 40% женщин нуждаются в повторной процедуре после передней кольпорафии из-за рецидива симптомов.
Другие осложнения включают послеоперационное кровотечение, гематому, повреждение окружающих органов малого таза, инфекцию операционного поля, расхождение швов раны, инфекцию мочевыводящих путей, боль во время полового акта, задержку мочи и образование пузырно-влагалищного свища. Более высокая частота осложнений встречается при трансвагинальной пластике сеткой, чем при пластике нативными тканями. Осложнения проявляются преимущественно в виде хронической тазовой боли.
Читайте также:
- Тест на нитратредуктазную активность бактерий. Хроматография при идентификации бактерий. Индикаторные бумажки для идентификации бактерий.
- Характеристика мужа-подкаблучника. Семейные отношения с подкаблучником
- Дифиллоботриоз: причины, симптомы и лечение
- Поражение глаз антибиотиками. Грибковая инфекция у производителей антибиотиков
- Бифидобактерии. Bifidobacterium. Свойства бифидобактерий. Значение бифидобактерий.
