УЗИ при кисте брюшной полости у плода
Добавил пользователь Валентин П. Обновлено: 21.01.2026
К огромному сожалению, существуют самые разнообразные аномалии развития плода.
И, если непоправимые болезни встречаются достаточно редко — а самая частая хромосомная аномалия, болезнь Дауна, встречается в среднем около 1:700 родов, то разнообразные другие, менее опасные заболевания - гораздо чаще - до 1: 30 родившихся.
Среди прочих аномалий кисты брюшной полости встречаются редко - даже наиболее часто встречающаяся из этих кист — киста яичника плода - только в 1:1500-2000 случаев. Изображение кисты на УЗИ достаточно простое, всем (не только докторам) понятное.
И вроде бы все просто, но вот только с интерпретацией проблемы: что это за киста - яичника, селезенки, почки, брыжейки, сальника, атрезия ли это 12-перстной кишки, или это дупликационная кишечная киста, мекониевая киста, а может быть, это вовсе не киста, а похожее по ультразвуковому изображению заболевание — лимфангиома, пиелоэктазия, мегацистик, мегалоуретер, гипернефрома, непроходимость кишечника и т.д. - тут-то как раз проблемы.
Начать с того, что диаметр живота плода при проведении 1-го скрининга беременности всего 18 мм (толщина вашего пальца!), а во втором - около 40мм (т.е. меньше длины спички!). Соответственно, размер этой выявляемой кисты брюшной полости плода также небольшой - несколько миллиметров.
Попробуйте, разберитесь, откуда вдруг у плода взялась киста и что с ней делать! Встретить кропотливого в работе специалиста, дотошно выясняющего проблемы вашего, еще не родившегося, ребенка ой как не просто!
— А зачем нам эти академические бредни? - поинтересуетесь вы, — Родится, тогда и разберемся! Отвечу: «Киста кисте рознь, а с такими принципами дай Бог, чтобы хватило времени успеть разобраться с этой самой кистой новорожденного!»
Прогноз жизни и здоровья с кистами брюшной полости новорожденного самый различный:
так, киста яичника с большей долей вероятности самостоятельно пройдет без врачебного вмешательства, при атрезии же 12-перстной кишки необходимо срочное хирургическое вмешательство (и поэтому необходимо родоразрешение в специализированных перинатальных центрах). Практически все кисты подлежат тщательному динамическому УЗИ наблюдению первые 12 месяцев жизни ребенка, на основе которого решается прогноз и способ лечения.
Редким вариантом кист брюшной полости является энтерокистома
(или дупликационная киста брюшной полости, энтерогенная киста), образующаяся из незаросшего ductus omphalo-mesentericus (желточно-кишечного протока). Данную кисту очень трудно дифференцировать от геморрагической кисты яичника, что и подтверждает практика ведущих европейских клиник (точный диагноз устанавливается уже после рождения).
Однако есть важное отличие этих энтерогенных кист от кист яичника
- особое строение стенки энтерокистомы, содержащей элементы кишечной стенки: цилиндрический эпителий, Либеркюновы железы, ворсинки, гладкие мышечные волокна. Именно это отличие строения стенки кисты замечательно регистрируется с помощью методики УЗИ (см. фото).
Энтерокистомы часто остаются соединены с кишкой посредством тонкого соединительнотканного тяжа, их содержимое - негомогенное, иногда слоистое - слизь, холестерин, отторгнутый эпителий, что создает особенную УЗИ-картину.
Опасность таких кист в возможности спонтанного нагноения, что вызовет клинику смертельно опасного острого перитонита, возможен перекрут кисты и снова - клиника «острого живота», необходимость срочного оперативного лечения; также, при больших размерах кисты, возможно формирование кишечной непроходимости, и опять же требуется срочное оперативное вмешательство. Кроме того, отмечено статистическое сочетание энтерогенных кист с вертебральной патологией, именно поэтому рекомендуется при выявлении энтерокистомы внимательно изучить состояние позвоночника ребенка.
Таким образом, своевременное выявление энтерокистомы, надежно и достоверно проведенный с помощью УЗИ дифференциальный диагноз с другими кистами брюшной полости, плановое ее хирургическое лечение предупреждает возможность развития смертельно - опасных осложнений этой редкой разновидности кист брюшной полости.
И попадаться на удочку вроде «а там пустяковая киста, наверное, яичника, сама пройдет!» ох как не стоит!
На фото из собственной практики:
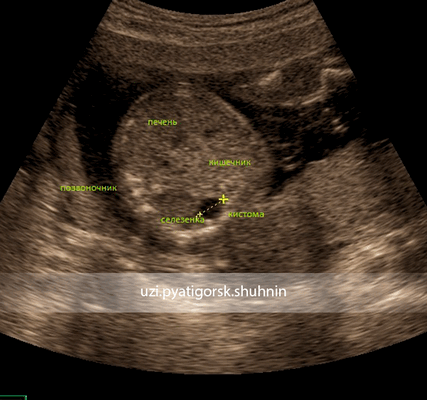
УЗИ. Второй скрининг беременности, 18 нед. Киста брюшной полости плода. Особенности расположения кисты позволяют ее расценивать как энтерогенную кисту.
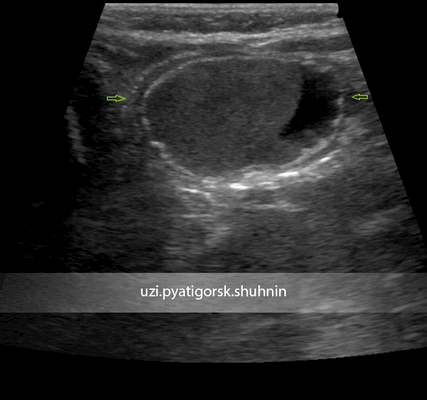
УЗИ брюшной полости ребенка 3-х месяцев. Направлен с диагнозом «киста правого яичника». При исследовании выявлено кистозное образование, прилежащее к поверхности правого яичника, но не исходящее из него, со специфическим строением стенки, с негомогенным жидкостным содержимым. Диагноз кисты яичника исключен, установлен диагноз энтерокистомы. Пациентка направлена на консультацию хирурга. Своевременная и верная диагностика позволила уберечь ребенка от возможного негативного сценария развития этого заболевания.
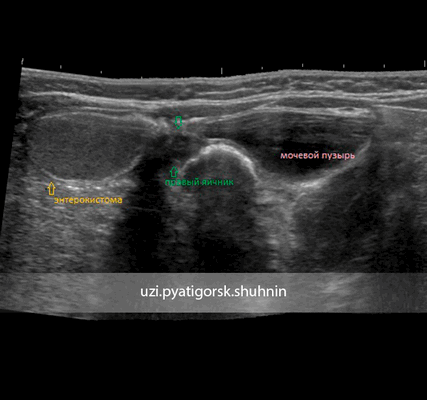
Панорамное УЗИ брюшной полости, тот же случай. Панорамное УЗИ позволяет наглядно представить взаимное расположение кистозного образования и органов брюшной полости.
Аномалии и патологии органов пищеварительной системы плода, выявляемые на УЗИ
Патологии органов пищеварительной системы встречаются у плода нередко как самостоятельно, так и в комплексе с другими аномалиями внутренних органов. На них приходится до 21% пороков у новорождённых и 34% случаев младенческой смертности.

Причины нарушений формирования органов ЖКТ у плода, статистика
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки. Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки.
Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Патологии кишечника
К аномалиям 12-перстной кишки относятся:
Атрезия. Встречается в 1 случае из 10 000. Заключается в полной непроходимости кишечника вследствие патологического сращения стенок органа. В 37% случаев сопровождается другими аномалиями — конской стопой, слиянием шейных позвонков, несимметричным положением рёбер и пр.
Ещё в 2% случаев атрезия кишечника сопровождается атрезией пищевода, гигромой заднего прохода, незавершённом поворотом желудка и т.п. В основном это типично для плода с хромосомными нарушениями, в частности с трисомией по 21 хромосоме.
90% беременностей заканчиваются выкидышем или замиранием развития в течение первых 2-х триместров. Остальные 10% беременностей с патологией 12-перстной кишки завершаются рождением детей, страдающих различными пороками: у 31% имеется обструкция дыхательных путей (закупорка инородным телом вроде кисты, опухоли), 24% — парез лицевого нерва (нарушением функциональности мимических мышц).
Только 1% малышей ведёт относительно нормальный образ жизни после проведения сложнейшей операции при условии отсутствия хромосомных нарушений.
Внутрикишечная мембрана . Это плёнка, перекрывающая просвет кишечника, появившаяся в результате нарушения разрастания внутреннего слоя 12-перстной кишки. Встречается в 1 случае из 40 000. На УЗИ визуализируется как слабоэхогенное образование. Просвет кишечника при этом сужен на несколько миллиметров, контуры слизистой оболочки чёткие.
Патология не является показанием для прерывания беременности. В зависимости от расположения мембраны она удаляется после рождения малыша методом дуоденотомии (вскрытием просвета кишечника с последующим удалением мембраны).
Мальротация. Заключается в нарушении нормального вращения и фиксации 12-перстной кишки. Если средняя кишка совершила полный оборот на кровоснобжающей ножке, это может привести к прекращению кровоснабжения и отмиранию средней кишки.
Пренатальный диагноз можно поставить с 24 недели, причём в 61,5% беременностей наблюдалось многоводие. На УЗИ выявляется анэхогенный double-buble 3 следствие расширение кишки и желудка.
Хотя даже незначительное расширение на сроке 16-22 недели должно вызывать тревогу. В норме 12-перстная кишка видна на УЗИ только с 24 недели. Дополнительно в 62% случаев выявляются у плода пороки развития сердца, мочеполовой системы, других органов ЖКТ. После исследования на кариотип в 67% случаев выявляются хромосомные отклонения, из которых на 1 месте стоит синдром Дауна.
Стеноз. Выявляется у 30% новорождённых, в основном у мальчиков. Это частичная непроходимость 12-перстного кишечника, локализованная в одном месте. В основном наблюдается в верхних отделах и сопровождается аномалиями поджелудочной железы. На УЗИ отчётливо виден на сроке от 24 недель при использовании допплеровского метода в изучении кровотока кишечника.
Стеноз успешно устраняется и имеет более благоприятные перспективы, чем атрезия. Не требует прерывания беременности.
Megaduodenum . Это увеличение размеров 12-перстной кишки до размеров, иногда превышающих размеры желудка. Встречается в 1 случае из 7500. Может являться следствием кольцевидной поджелудочной железы, когда головка органа кольцом окручивает кишечник, либо атрезии или стеноза 12-перстной кишки. На УЗИ диагностируется на 24 неделе. Верхняя часть брюшной полости вздута очень сильно, в то время как нижняя часть впалая.
Гиперэхогенность кишечника. Чем выше плотность исследуемой ткани, тем больше будет эхогенность. На УЗИ эхогенность кишечника плода должна быть ниже эхогенности костей, но выше, чем у таких пористых органов, как печень, лёгкие или почки. Когда эхогенность кишечника равна по плотности эхогенности костной ткани, говорят о гиперэхогенности.
Патология выявляется не ранее чем на 16 неделе. Она свидетельствует об отклонении в развитии плода. Повышенная эхогенность случается при преждевременном старении плаценты, внутренних инфекциях, несоответствии размеров плода сроку беременности, эндокринном заболевании муковисцидозе, кишечной непроходимости (стенозе).
УЗИ следует пройти в нескольких разных клиниках во избежание ошибки специалиста. Только при окончательном подтверждении диагноза женщину отправляют на более детальное обследование — биохимический скрининг, анализ на ТОРЧ-инфекции, кордоцентез и анализ амниотической жидкости. Окончательный диагноз ставится на основе комплексного анализа, а не только УЗИ обследования.
Дивертикулы (кисты). Они имеют разные названия — дупликационные кисты, удвоенная кишка, энтерогенная дивертикула. Заключается в отпочковании от стенок кишки образования в эмбриональный период. Образуются не только в кишечнике, но и по всему ЖКТ от гортани до ануса.
Считается, что причиной раздвоения стенок служит нарушение кровоснабжения пищеварительной трубки плода. Кисты на УЗИ гипоэхогенны, бывают как однокамерными, так и многокамерными. Стенки кист двухслойны и имеют повышенную перистальтику, имеют гиперэхогенность, если содержат кровь.
Визуализируются кисты кишечника на 2 триместре и часто сочетаются с другими патологиями. Точность визуализации кист кишечника у плода составляет 66,6%. Данная патология не является показанием к прерыванию беременности, потому что в неосложнённых случаях оперируется и устраняется.
Аномалия формы, размера, положения и подвижности кишечника. Ко 2 триместру беременности должен обратиться вокруг брыжеечной артерии против часовой стрелки на 2700. При нарушении эмбриогенеза можно выделить следующие патологии: отсутствие поворота, несостоявшийся поворот и неполный поворот.
На УЗИ при аномалиях поворота кишечника у плода отмечается многоводие и расширение петель кишечника без перистальтики. В случае перфорации кишечника возникает микониевый перитонит — заражение вследствие выхода наружу содержимого кишечника. Обнаруживается патология поздно, только на 3 триместре, что требует немедленной подготовки женщины к родоразрешению.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Также не исключены и метаболические нарушения. Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины.
Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни.
В некоторых случаях порок органов брюшной полости ставится ошибочно. Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
На экране монитора видна псевдоомфалоцеле — ошибочная визуализация выхода органов брюшной полости за пределы брюшной стенки. Иногда УЗИ «не видит» значительных пороков. Так, грыжа по форме и эхоструктуре напоминает петли кишечника, в этом плане большую помощь оказывает допплерометрия, позволяющая увидеть кровоток.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Желудок
На 16-20 неделе визуализируется желудок плода как анэхогенное образование круглой или овальной формы в верхних отделах брюшной полости. Если желудок не наполнен амниотическими водами, то можно говорить об атрезии пищевода (полном отсутствии просвета).
При диафрагмальной грыже желудок смещён и также не может быть определён на УЗИ. Также амниотическая жидкость отсутствует при поражении ЦНС у плода.
Если плод заглатывает вместе с жидкостью кровь, в желудке визуализируются гиперэхогенные включения. Они также видны при опухолях желудка, но они обычно сопровождаются другими пороками развития. Размеры органа увеличиваются при кишечной непроходимости, многоводии, утолщении стенок, отсутствии малой кривизны.
Уменьшение размеров желудка типично для микрогастрии, которая возникает на фоне отсутствия мочевого пузыря или неправильного положения печени. В 52% случаев плод погибает до 24-й недели беременности, ребёнок рождается нежизнеспособным.
Щелевидный желудок характерен для недоразвитии на ранних стадиях беременности. Данная патология исправляется после рождения малыша: ребёнку конструируют желудок из части тонкого кишечника. Операция крайне сложная, но аномалия не является показанием для выполнения аборта.
Атрезия желудка характеризуется отсутствием эхотени и предполагает образование плёнки с отверстием или без него, расположенной поперёк стенок желудка. Если это изолированная патология, то в 90% случаев она устраняется хирургически. Но обычно атрезия желудка сочетается со сращиванием пищевода, асцитом (излишним скоплением жидкости), недоразвитостью лёгких.
Агенезия желудка предполагает полное отсутствие органа. Это типично для тяжёлых хромосомных аномалий, от которых плод погибает в пренатальный период. Большое значение в диагностике имеет УЗИ на 22 неделе. некоторые отклонения исчезают сами собой, а некоторые требуют немедленного вмешательства.
УЗИ при беременности в СПБ: расшифровка терминов
УЗ-исследование — единственная неинвазивная (проводимая без вмешательства в организм) методика, позволяющая полноценно наблюдать за ростом и развитием плода. Своевременно проведенное УЗИ при беременности выявляет свыше 95% тяжелых пороков развития плода и осложнений беременности.

Важные факты про УЗИ беременных
- УЗИ — лучший способ отслеживать состояние матери и ребенка. Этот метод точный, дешевый и самый объективный, так как наблюдение ведется визуально с фиксацией результатов на снимках и видео.
- Каждая беременная женщина обязательно должна три плановых УЗИ: УЗИ в первом триместре , УЗИ во втором триместре , УЗИ в третьем триместре . Также могут проводиться внеплановые (внескрининговые) УЗИ .
- Исследование со 100% точностью выявляет опасные для жизни состояния — внематочную и замершую беременности, проблемы, угрожающие жизни малыша — патологии плаценты и пуповины, показывает недоразвитие органов и конечностей, хромосомные патологии у плода.
- УЗИ проводится как минимум 3 раза за беременность, если есть подозрения на патологии или есть необходимость отслеживать развитие плода, исследование выполняется столько раз, сколько это необходимо.
- Безопасность УЗИ при беременности доказана исследованиями и временем. Метод используется более 30 лет, через него прошли несколько поколений мам и детишек. До сих пор нет ни одного факта, свидетельствующего против методики. Об этом же говорят выводы авторитетного в научном мире учреждения — Американского Института Ультразвука в Медицине.
- Обследование может проводиться в разных режимах: 2Д, 3Д и 4Д, с использованием датчика доплера. На первых этапах информативен 2D формат, затем (вторая половина беременности) к 2D добавляются 3Д УЗИ и 4Д УЗИ .
- Качество УЗИ при беременности гарантируется только при проведении обследования с помощью новых аппаратов и специалистами, имеющими специальный сертификат.
В клинике Диана установлен новый аппарат УЗИ 3Д, 4Д С ДОПЛЕРОМ ОТ SAMSUNG MEDISON. Видео УЗИ можно посмотреть ЗДЕСЬ . Обследование проводят опытные специалисты — члены Российской ассоциации специалистов УЗИ в акушерстве, гинекологии, перинатологии.
А теперь рассмотрим, что означают те или иные диагнозы, которые часто ставят беременным на УЗИ.
Единственная артерия пуповины: стоит ли волноваться?
Бывает, что на УЗИ врач ставит диагноз «единственная артерия пуповины». Беременные женщины, прочитав заключение, нервничают и задают вопросы: что это, опасно ли это, что теперь делать? Чтобы на них ответить, давайте рассмотрим это состояние в подробностях.
Обычно пуповина включает в себя три сосуда, проводящие кровь, разной толщины: 2 сосуда крупные — это артерии и один тонкий — вена. Диагноз «единственная артерия пуповины» говорит о том, что в пуповине вместо 2-х артерий сформирована одна. Т.е. пуповина состоит из двух сосудов — одной артерии и одной вены. Так как такое строение не соответствует норме, его признают пороком развития пуповины.
Всегда ли это опасно? Нет! Если на УЗИ не обнаруживается дополнительных проблем, плод развивается нормально, то можно не беспокоиться. На самочувствии новорожденного патология никак не скажется, так как одна артерия может обеспечивать плод всем необходимым всю беременность в полной мере.
Бывает и наоборот — эта патология пуповины говорит о наличии серьезных проблем, поэтому нужно провести очень тщательное обследование и следить за развитием плода придется всю беременность.
О чем может говорить эта патология:
- О проблемах с сердечно-сосудистой системой . При сочетании пороков сердца и сосудов, возможно слабое развитие плода и рождение малыша с патологиями сердечно-сосудистой системы. Поэтому необходимо тщательное обследование с упором на изучение состояния сердца и сосудов.
- Возможность задержкивнутриутробного роста и развития . Патологии отслеживают на плановых скринингах и внескрининговых УЗИ , первое из которых нужно обязательно пройти в 28 недель беременности.
- Синдром Дауна или др. хромосомные патологии у плода . Этот признак — субъективный, т.е. он не может служить основанием для постановки диагноза. Малые маркеры, вроде этого, относятся к признакам лишь потому, что они встречаются вместе с серьезными патологиями, что может быть просто совпадением.
Вывод. Если на УЗИ обнаружена единственная артерия пуповины, нужно пройти внеплановое обследование в 28 недель, где гинеколог оценит темпы роста и развития плода, и уделить больше внимания генетическому скринингу и обследованию сердечно-сосудистой системы малыша.
Кисты сосудистых сплетений у плода
Сосудистые сплетения — первые зачатки головного мозга у плода. При нормальном развитии формируется два сосудистых сплетения из которых впоследствии развиваются две половины мозга. В сосудах сплетения находится питательная жидкость, необходимая для развития спинного и головного мозга, поэтому значение этой структуры сложно переоценить
Вывод. При обнаружении кист сосудистых сплетений, нужно пройти дополнительное контрольное УЗИ в 28 недель. Если кисты не рассосались, врач должен убедиться, что это именно кисты, а не другие новообразования. Другие новообразования потребуют дальнейшего обследования.
Маркеры хромосомной патологии плода
Маркерами называют признаки хромосомной патологии плода . Они бывают объективными и субъективными (малыми). Все маркеры, обнаруженные на УЗИ не являются основанием для постановки диагноза, и тем более не служат основанием для аборта .
Если гинеколог обнаруживает на УЗИ объективные маркеры хромосомных патологий, он направляет беременную женщину на дополнительное обследование — инвазивную пренатальную диагностику. Она покажет истинную картину состояния плода.
Инвазивной пренатальной диагностикой называется микроскопическое исследование клеток плода — хорионбиопсия/плацентобиопсия.
- Хорионбиопсию делают до 14-ти недель беременности, пока существует хорион.
- Плацентобиопсию проводят после 14 недель, когда из хориона развивается плацента.
Методика выполнения в обоих случаях одинакова.
У беременной, методом прокола брюшной стенки, берут ворсинки из хориона плода (орган из которого образуется плацента) и подсчитывают в них количество хромосом. Если хромосомы в клетках соответствуют нормам, хромосомные патологии у плода исключаются на 99%. При плацентобиопсии берут клетки плаценты. Результативность анализа — такая же.
Бояться процедуры не нужно. Риск инфицирования во время хорионбиопсии сводится к нулю, а риск выкидыша (прерывания беременности) не превышает 1%.
Вывод: Учитывая, что пропустить хромосомную патологию у плода гораздо страшнее, ведь это практически всегда неизлечимая болезнь, пройти диагностику нужно. Тем более, что в настоящее время хорионбиопсия (плацентобиопсия) — единственный метод, гарантирующий точность диагноза без внутриматочного вмешательства.
Расширение почечных лоханок (пиелоэктазия)
Почечные лоханки — полости, в которых собирается моча, поступающая из почек. Далее урина уходит через мочеточники в мочевой пузырь. Причина пиелоэктазии — препятствие на пути оттока мочи из-за чего лоханки раздуваются и растягиваются. При легкой форме плоду ничего не грозит, при тяжелой форме пиелоэктазии отток мочи из почек ухудшается — такая патология опасна.
Умеренная пиелоэктазия в большинстве случаев не опасна, так как орган при созревании мочеполовой системы восстанавливается до нормальных значений. Выраженное расширение (от 10 мм) приводит к атрофии почечной ткани, далее присоединяется пиелонефрит - воспаление почки. В итоге почка, в обязанности которой входит фильтрация мочи, слабо функционирует, и продукты распада урины отравляют организм.
Расширение лоханок почек — субъективный маркер синдрома Дауна, поэтому основанием для постановки такого диагноза не является.
Вывод. Врачи настоятельно рекомендуют при выявленной пиелоэктазии пройти контрольное УЗИ в 32 недели. Если расширение почечных лоханок значительное, лечение малышу будет назначено сразу после родов. При умеренной патологии, ребенка нужно будет показывать урологу каждые 3 месяца. Если болезнь будет прогрессировать, назначается малотравматичная операция с целью устранения препятствия, закрывающего выход моче.
Гиперэхогенный кишечник
Эхогенность — это способность тканей отражать ультразвуковые волны. Чем плотнее ткань, тем выше эхогенность. На снимках УЗИ эхогенность выражается цветом, в частности гиперэхогенные органы самые яркие. Следовательно гиперэхогенный кишечник — это не диагноз, ведь такого заболевания нет, это характеристика тканей органа.
Эхогенность здорового кишечника всегда выше эхогенности печени, легких, почек, но в умеренном варианте. При гиперэхогенности плотность ткани соответствует плотности костей плода, что уже не нормально.
Опасно ли это? Если этот признак временный и при изучении плода в динамике исчезает, повода для волнений нет. В остальных случаях требуется дополнительное обследование.
- Гиперэхогенность кишечника один из симптомов синдрома Дауна. Поэтому, заметив повышенную эхогенность, доктор тщательно исследует анатомию плода. При этом только по повышенной эхогенности ставить такой диагноз нельзя: как было сказано выше, такое состояние встречается у абсолютно здоровых малышей.
- Гиперэхогенность кишечника может говорить о внутриутробной инфекции плода. Это опасное состояние, приводящее к выкидышам, замиранию беременности или рождению больного малыша. Поэтому гинеколог обязательно назначит дополнительные анализы.
- Повышенная эхогенность кишечника может быть симптомом задержки внутриутробного развития. В этом случае УЗИ покажет недостаточный рост и отставание физического развития плода от норм по срокам беременности. Часто параллельно выявляются нарушения кровотока в сосудах и маловодие.
Вывод . При диагнозе гиперэхогенность кишечника нужно пройти дополнительные обследования: биохимический тест на генетические патологии, анализы на ТОРЧ-инфекции, внеплановое УЗИ через месяц, чтобы оценить темпы развития плода.
Гиперэхогенный фокус желудочка сердца
Гиперэхогенный фокус - это участок сердечной мышцы, имеющий повышенную плотность. Как и в случае с гиперэхогенностью желудка (см. выше) — это не диагноз, а показатель плотности ткани. Плотность в желудочке сердца у плода может повышаться из-за скопления в этом месте солей кальция.
- Если этот симптом не связан ни с какими патологиями, и в динамике исчезает, можно не переживать — соли кальция не приводят к порокам сердца и не мешают органу работать.
- Иногда такое состояние отмечается при синдроме Дауна, однако этот малый маркер не является поводом для постановки этого серьезного диагноза.
Вывод. Если доктор отмечал на УЗИ повышенный гиперэхогенный фокус сердечной мышцы у плода, то нужно пройти внеплановое УЗИ с целью детального обследования сердца на 32-34 неделе. Также нужно более внимательно отнестись к диагностике хромосомных патологий. Если гиперэхогенность желудочка сохранилась, но других признаков патологии сердца нет, малышу ничего не грозит.
Где пройти экспертное УЗИ при беременности в СПБ
Приглашаем будущих мам на обследование в специализированный медицинский центр Диана. Здесь вы сдадите все анализы, в том числе на генетику и инфекции, и пройдете УЗИ плода, получив расшифровки тестов на руки. На УЗИ проводится видеозапись результатов на диск. Также к вашим услугам консультации гинеколога, уролога, эндокринолога и онколога.
Патологии передней брюшной стенки плода, видимые на УЗИ при беременности
К патологиям передней брюшной стенки можно отнести гастрошизис, омфалоцеле и асцит. Первые две патологии имеют одинаковое происхождение. Разница заключается в том, что при омфалоцеле печень и желудок размещены не в брюшной полости, а под кожей в оболочке из пуповины. При гастрошизе кишечник плода выходит наружу без какой-либо оболочки.
Гастрошизис, омфалоцеле
Обе патологии формируются на 3-6 неделе беременности, однако обнаружить их на УЗИ можно не ранее чем на 2 скрининге. Гастрошизис проявляется в виде гипоэхогенного образования на передней брюшной стенке круглой или овальной формы. Место локализации расположено в районе пупка, петли кишечника обычно вздуты, на них визуализируются спайки.
К дополнительным признакам гастрошиза относят много- или маловодие, отставание плода от стандартных параметров, увеличение объёма животика. В 16% случаев обнаруживаются тяжёлые пороки сердца. Анализ крови беременной показывает повышение альфа-фетопротеина.
Омфалоцеле диагностируется на сроке 15 недель беременности. На экране монитора видны петли кишечника, расположенные на передней брюшной стенке. В основном причиной патологии являются хромосомные отклонения, сопровождающиеся пороками других органов.
Асцит плода
Это скопление жидкости в тканях всего организма плода. Возникает на фоне резус-конфликта между матерью и ребёнком, а также ввиду иммунологических отклонений. На УЗИ асцит визуализируется на 2 скрининге на сроке от 12 недель.
Его признаками являются:
- отёчная плацента;
- многоводие;
- увеличение размеров живота плода;
- подкожно-жировой слой плода имеет двойной контур из-за отёка;
- размеры сердца увеличены;
- стенки кишечника утолщены;
- печень и селезёнка увеличены в размерах;
- плод почти неподвижен.
Выводы
Большинство беременностей с данной патологией заканчивается самопроизвольным абортом либо гибелью плода на поздних сроках. При обнаружении асцита женщине предлагают прервать беременность.
УЗИ при кисте брюшной полости у плода
На сервисе СпросиВрача доступна консультация акушера онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Дарья, узи прикрепить смогу завтра,в заключении написано киста брюшной полости кишечник,вероятно,энтерогенная.
Мы смотрим не только заключение, но еще и текст описания. Там часто указано место расположения, задержка прохождения содержимого ЖКТ
По этому УЗИ пока нет четких данных за кисту. Это может быть петля кишечника.
На 3 скрининге будет видно лучше.
Здравствуйте. Вам необходимо проконсультироваться с детским хирургом. Если данная киста не будет вызывать непроходимости, то она оперируется в плановом порядке. Не переживайте, ничего критического в данном диагнозе нет - это нередкая патология, спокойно корректирующаяся хирургическим способом
Валерия, а если все таки будет непроходимость,это уже будет видно сразу или когда родиться?тогда операцию делать нужно сразу после родов?
Непроходимость будет явно проявляться отсутствием стула и газов. Также это можно будет при помощи исследований (УЗИ, ирригография). Не переживайте, в наше время перинатальная хирургия отлично развита. Более того, есть вероятность, что всё обойдется и никакой необходимости в экстренной помощи не возникнет
Здравствуйте, Надежда. Не стоит волноваться, на УЗИ бывает так, что петли кишечника у плода просто так располагаются, что кажется, что это какое-то образование, а когда после родов ребёнок начинает кушать-какать , то все становится на свои места , вам нужно наблюдаться, возможно, что на 3 скрининге ее уже там не будет, перед родами вам нужно проводить контрольные УЗИ плода и проконсультироваться с детским хирургом
Читайте также:
- Укладка при рентгенограмме таза в ПЗ проекции в позе лягушки (модифицированный метод Кливза)
- Диагностика холеры. Микробиологическая диагностика холеры. Выявление холеры. Лечение холеры. Профилактика холеры.
- Абсорбирующий желатин и окисленная целлюлоза. Гипоталамо-гипофизарная система
- Расстройства сознания в виде выпадения. Самосознание и аффективность
- Анатомия: Общие анатомо-физиологические свойства эндокринных желез
