УЗИ при параганглиоме каротидного тельца
Добавил пользователь Morpheus Обновлено: 01.02.2026
В практике применения ГН имеют значение яремная и тимпаническая гломусные опухоли.
Что такое гломусная яремная опухоль?
Некоторые авторы рассматривают гломусные опухоли как категорию, которую можно разделить на 2 подгруппы: яремные и тимпанические гломусы. Гломусные опухоли в целом являются редкими (0,6% от всех опухолей головы и шеи), однако, тимпанический гломус является самой частой опухолью среднего уха и часто пациенты обращаются с ними к отохирургам. Яремные гломусы происходят из гломусных телец, обычно в области луковицы яремной вены и распространяются вдоль сосудов. Могут иметь пальцевидные выросты в яремную вену (которые могут стать причиной эмболии во время резекции). Яремные параганглиомы очень богаты сосудами, основное кровоснабжение происходит из наружной сонной артерии с дополнительным питанием из каменистой части внутренней сонной артерии. Эти опухоли обычно содержат секреторные гранулы (даже если они являются функционально неактивными) и могут активно секретировать катехоламины, аналогично феохромоцитоме (в 1-4% случаев яремных гломусов). В функционально активных опухолях будет повышен норэпинефрин, т.к. им не хватает метилтрансферазы для превращения его в эпинефрин. Напротив, могут выделяться серотинин и калликреин, что может вызывать карциноид-подобный синдром (сужение бронхов, гипертония, гепатомегалия и гипергликемия).
Какие симптомы могут соответствовать параганглиоме?
Обычно клинические проявления выражаются в потере слуха и пульсирующем звоне в ухе. Третьим по частоте симптомом является головокружение. Также возможна боль в ухе. Потеря слуха может носить кондуктивный (напр., из-за закупорки слухового канала) или нейросенсорный характер (из-за внедрения в лабиринт), что часто сопровождается головокружениеями (наиболее часто вовлекаемым черепно-мозговым нервом является VIII). Встречаются различные сочетания поражений IX, X, XI и XII ЧМН, иногда бывает паралич VII нерва (обычно за счет вовлечения в канале лицевого нерва в пирамиде височной кости). При обширных поражениях, которые вызывают сдавление ствола мозга, могут быть атаксия и/или гидроцефалия. Иногда симптомы могут быть обусловлены выделением продуктов секреции опухоли, что может проявляться гиперадреналовыми кризами, бронхоспазмами и другими симптомами.
Какие методы диагностики применяются при подозрении на параганглиому?
Отоскопическое исследование может выявить пульсирующую красно-синюю массу за барабанной перепонкой, при тимпаническом характере опухоли (иногда ЛОР-врачи, к сожалению, пунктируют ее для биопсии, что может привести к массивному кровотечению).
Эндокринные исследования. Для определения секреции катехоламинов в суточном анализе мочи определяют ванил-манделиевую кислоту, метанефрины и общий уровень катехоламинов.
Компьютерная томография используется для того, чтобы определить расположение и распространенность опухоли. Спиральная КТ в костном режиме с тонкими срезами (0.5-1 мм) лучше помогает оценить литическое действие опухоли на костные структуры основания черепа в виде расширения яремного отверстия, барабанной полости и др. СКТ в режиме перфузии выявляет объемное образование со скоростью кровотока близкой к таковому в яремной вене, что помогает дифференцировать параганглиому от других видов опухолей данной локализации.
Магнитно-резонансная томография без контраста и с контрастом, в т.ч. с подавлением сигнала от жировой ткани, помогает определить не только внутричерепной рост, но и внечерепное распространение в мягкие ткани шеи по ходы сосудисто-нервного пучка.
Ангиография выявляет выраженную сосудистую сеть опухоли, что помогает исключить, например, невриному слухового нерва; позволяет оценить состояние противоположной яремной вены на тот случай, если при операции придется пересекать яремную вену на стороне поражения; обычно луковица яремной вены и/или сама вена частично или полностью окклюзированы. Проведение ангиографии оправдано в случае подготовки к операции, для одномоментного проведения эндоваскулярной эмболизации.
Какие методы лечения параганглиом наиболее эффективны?
Медикаментозное лечение параганглиом, активно продуцирующих катехоламины, консервативное лечение является эффективной паллиативной мерой, а также вспомогательным методом при подготовке к проведению эмболизации или хирургического вмешательства. Назначение альфа- и бета-блокаторов перед эмболизацией или операцией позволяет предотвратить угрожающие жизни больных колебания АД и аритмии.
Лучевая терапия в настоящее время, утратила свое значение ввиду невысокой эффективности и выраженных побочных эффектов. В целом, может ослабить симптомы и замедлить рост опухоли. При очень больших опухолях, или при невозможности хирургии или радиохирургии, рекомендуются стереотаксическое облучение в дозе 40-45 Гр в виде сеансов по 2 Гр, либо ≈35 Гр в виде 15 сеансов по 2,35 Гр, что также показало свою эффективность, но при этом было меньше побочных эффектов. В качестве основного метода лечения параганглиомы обычно используется только при больших опухолях. В последнее время накапливается опыт гипофракционированной радиотерапии, об эффективности и отдаленных результатах которой судить еще рано
Эндоваскулярная эмболизация обычно используется при больших опухолях, при благоприятных вариантах кровоснабжения (напр., при наличии сосудов, которые можно эмболизировать селективно без угрозы попадания эмболов в нормальный мозг), однако имеет свои особенности:
- постэмболизационный отек опухоли может приводить к увеличению давления на ствол мозга или мозжечек
- при эмболизации активно секретирующих опухолей требуется осторожность, т.к. в результате инфаркта опухоли возможен выброс вазоактивных веществ (напр., эпинефрина)
- у больных, которым нельзя осуществить хирургическое лечение, ее можно использовать в качестве основного лечения. Но в этом случае эмболизация будет только временной паллиативной мерой, т.к. через какое-то время кровоснабжение опухоли восстанавливается и рост продолжается.
Хирургическое лечение. При небольших опухолях, располагающихся только в среднем ухе, хирургическая резекция является несложным, эффективным методом лечения, выполняемом отохирургами. Роль хирургического лечения при больших опухолях, которые внедряются в кость и разрушают ее, не определена. В этих случаях проведение операции чревато множественными параличами черепно-мозговых нервов, а также связано с возможностью возникновения опасного кровотечения, что обычно приводит к частичной резекции. Рекомендуется проведение операции группой хирургов, состоящей из нейрохирурга, отохирурга, а также специалиста по хирургии головы и шеи. При этом используется подход к основанию черепа через шею. Сначала перевязывают питающие сосуды из системы наружной сонной артерии, а затем быстро дренажные вены (для того, чтобы предотвратить системное действие выделяющихся катехоламинов). Пересечение яремной вены переносится нормально, если противоположная вена проходима. Даже после проведения тотальной резекции рецидивы могут быть ≈ в ⅓ случаев.
Наиболее частыми осложнениями являются образование ликворной фистулы в основании черепа, нарушения мимики, дизартрия и дисфагия различной степени в результате нарушения функций черепно-мозговых нервов (VII-XII). Значительная кровопотеря сопровождает практически все операции по удалению яремных параганглиом, что требует серьезной предварительной подготовки со стороны нейроанестезиологов и нейрореаниматологов. Во время хирургического вмешательства на этих опухолях может происходить также выброс гистамина и брадикинина, что вызывает гипотонию и бронхоспазм, что также требует предварительной предоперационной подготовки и своевременных действий во время операции.
Радиохирургия. Применение Гамма-ножа является высокоэффективным методом лечения небольших яремных и тимпанических параганглиом. Безрецидивная 5-летняя и 10-летняя выживаемость составляют 96 и 91%, соответственно. Дисфункция 7 чмн встречается примерно в 0.5-1% случаев, снижение слуха после радиохирургии - 1.2-1.5%, дисфункция каудальных нервов с развитием дизартрии и\или дисфагии
Ганглионеврома ( ганглиома , ганглионарная неврома , ганглиоцитома )
Ганглионеврома (ганглиома, ганглионарная неврома, ганглиоцитома) — доброкачественная опухоль, сформированная из элементов симпатических нервных узлов (ганглиев). Ганглионеврома может иметь самую разную локализацию. Наиболее часто она связана с различными отделами позвоночника, может располагаться в головном мозге, реже — в надпочечниках, желудочно-кишечном тракте, коже, стенке мочевого пузыря. Клинические симптомы, которыми проявляется ганглионеврома, не имеют специфики и зависят от расположения опухоли. Диагностика осуществляется в основном методами компьютерной и магнитно-резонансной томографии, а также путем гистологического исследования биопсийного образца тканей опухоли. Лечение ганглионевромы возможно только хирургическим путем.
МКБ-10
Общие сведения
Ганглионеврома представляет собой плотно-эластический узел, не имеющий отчетливо выраженной капсулы. Форма узла может быть неправильной или округлой. На разрезе ганглионеврома имеет дольчатое или волокнистое строение; характерна белесовато-серая окраска опухоли. Микроскопически ганглионеврома состоит из нервных волокон, ганглиозных клеток и волокон соединительной ткани. Соотношение структурных элементов ганглионевромы может быть весьма разным. Так, ганглиозные клетки могут быть единичными в препарате, а могут присутствовать в большом количестве; количество соединительнотканных волокон бывает и значительным, и минимальным; нервные волокна чаще безмякотного типа, но встречаются ганглионевромы, в состав которых входят миелиновые нервные волокна.
Причины возникновения ганглионевромы
В современной неврологии на первый план выходит мнение, что ганглионеврома возникает в результате нарушений, происходящих во внутриутробном периоде при закладке симпатической нервной системы. Это предположение подтверждается частым наличием у пациентов с ганглионевромой других врожденных пороков (аномалий развития позвоночника, волчьей пасти, заячьей губы, врожденной базилярной импрессии, ассимиляции атланта, аномалии Кимерли и др.).
Вероятно факторами, способствующими образованию ганглионевромы, являются неблагоприятные воздействия на организм матери и плода. Это не только радиоактивное облучение, но и различные инфекции (краснуха, цитомегаловирус, корь, сифилис, хламидиоз и пр.), интоксикации (алкоголем, наркотическими веществами, химикатами), хронические заболевания матери, приводящие к гипоксии плода.
Классификация ганглионевромы
В зависимости от локализации процесса выделяют следующие виды опухолей: ганглионевромы головного мозга, ганглионевромы симпатического нервного ствола, ганглионевромы надпочечников и ганглионевромы прочей локализации (кожа, мочевой пузырь, стенка желудка или кишечника). Существенное клиническое значение имеет деление ганглионевром на зрелые и созревающие, из которых первые имеют более благоприятный прогноз.
Симптомы ганглионевромы
Более, чем в 50% случаев ганглионеврома обнаруживается у лиц моложе 20 лет. По некоторым данным эта опухоль чаще поражает лиц женского пола. Клинические проявления ганглионевромы зависят от ее местонахождения, размеров и распространения в соседствующие с ней анатомические структуры.
Наиболее часто ганглионевромы берут свое начало из клеток симпатического ствола на уровне различных отделов позвоночника. При этом в зависимости от уровня расположения опухоль распространяется в позвоночный канал и кзади — в заднее средостение, забрюшинное пространство или клетчатку малого таза. Реже встречаются опухоли шейного отдела. Ганглионеврома, прорастающая в позвоночник, имеет вид песочных часов, поскольку она состоит из двух узлов, один из которых расположен паравертебрально, а второй — в позвоночном канале. Клинически такая опухоль проявляется симптомами сдавления спинного мозга, а при прорастании в него — неспецифической клиникой опухоли спинного мозга. Ганглионеврома отличается медленным ростом, что при локализации в забрюшинном пространстве позволяет ей достигать огромных размеров, не вызывая никаких клинических симптомов.
Ганглионеврома головного мозга чаще носит название ганглиоцитома. На ее долю приходится от 0,1 до 0,4 % всех опухолей внутричерепной локализации. Опухоль может локализоваться в любом отделе головного мозга, но наиболее часто встречаются ганглионевромы дна III желудочка, гипоталамуса, подкорковых структур, височной и лобной долей, а также диффузная ганглионеврома коры мозжечка. Как правило, ганглиоцитома имеет размер не более 3-4 см, характеризуется медленным ростом и полным отсутствием капсулы. Такая опухоль может в виде выростов распространяться в ткань мозга и прорастать мозговые оболочки. Ганглионеврома головного мозга не имеет специфических симптомов. Как и другие внутримозговые опухоли ганглионеврома проявляется общемозговыми и очаговыми симптомами, соответствующими ее расположению. Внутримозговая ганглионеврома может претерпевать бластоматозную трансформацию, перерождаясь в злокачественную нейробластому (ганглионейробластому).
В редких случаях ганглионеврома имеет органную локализацию. Она может поражать надпочечники, органы ЖКТ, мочевой пузырь. При этом отмечается клиническая картина, характерная соответственно для опухолей надпочечников, опухоли желудка, пищевода или тонкого кишечника, доброкачественной опухоли мочевого пузыря.
Диагностика ганглионевромы
Характерный медленный рост приводит к длительному бессимптомному развитию ганглионевромы и затрудняет ее своевременную диагностику. В некоторых случаях она является случайной находкой при обследовании пациента. Так, при рентгенографии позвоночника или органов грудной клетки ганглионеврома может визуализироваться как примыкающее к позвоночнику однородное затемнение округлой формы. В случае опухоли большого размера может наблюдаться симптом «раздвигания ребер» и появления на них «узур» (вдавлений), обусловленных постоянным давлением опухоли. При озлокачествлении ганглионевромы рентгенологически определяются деструктивные изменения расположенных рядом с ней позвонков и ребер.
Широкий диапазон локализации ганглионевромы способствует тому, что с ней в своей практике сталкиваются не только неврологи, но и вертебрологи, гастроэнтерологи, эндокринологи, урологи и др. специалисты. Клинически заподозрить опухоль невролог может по результатам неврологического обследования пациента. Для подтверждения диагноза в зависимости от расположения опухоли необходимо проведение МРТ или КТ позвоночника, КТ грудной клетки и средостения, МРТ головного мозга. Подтвердить диагноз опухолевого образования и верифицировать его как ганглионеврому возможно только при гистологическом исследовании образца ткани, который получают в ходе пункционной биопсии позвонка или стереотаксической биопсии головного мозга.
Лечение ганглионевромы
В отношении ганглионевромы возможно только хирургическое лечение. Оно проводится в соответствии с принципами операций на позвоночнике и оперативных вмешательств при опухолях головного мозга. Сложность радикального удаления опухоли заключается в том, что она зачастую имеет значительные размеры и располагается в жизненно важных структурах ЦНС, оперативное вмешательство на которых сопряжено с опасностью для жизни оперируемого. Возможность проведения операции и ее объем рассматривается нейрохирургом индивидуально в каждом конкретном случае.
Полное удаление опухоли типа «песочных часов» зачастую требует двух хирургических доступов: ламинэктомии и вскрытия грудной или брюшной полости. Подобная операция может потребовать участия не только нейрохирургов, но и торакальных хирургов. Радикальное удаление интрамедуллярной опухоли часто не представляется возможным. В таких случаях ганглионеврома удаляется частично, производится декомпрессия спинного мозга и восстановление ликвороциркуляции.
Удаление ганглионевромы головного мозга часто представляет собой паллиативное вмешательство с частичным удалением опухоли из-за ее больших размеров и значительного распространения в мозговой ткани. При невозможности полного удаления вентрикулярных опухолей хирургическое вмешательство дополняют шунтирующей операцией — вентрикулоперитонеальным шунтированием или наружным вентрикулярным дренированием. После удаления ганглионевромы проводится обязательное гистологическое исследование опухоли для исключения ее трансформации в ганглионейробластому.
Прогноз ганглионевромы
Зрелые ганглионевромы небольших размеров, успешно удаляемые хирургическим путем, имеют благоприятный прогноз, хотя в некоторых случаях наблюдается их рецидивирование. Опухоли больших размеров и созревающие ганглионевромы прогностически менее благоприятны. Худший прогноз как для выздоровления, так и для жизни, имеют опухоли с бластоматозным перерождением.
Каротидная хемодектома
Каротидная хемодектома - опухоль из ткани каротидного гломуса, располагающегося в области бифуркации сонной артерии. Чаще протекает доброкачественно, реже наблюдаются инфильтративный рост и метастазирование. Характерна скудная клиническая симптоматика, единственным проявлением каротидной хемодектомы может быть наличие опухолевидного образования в области шеи. Возможны неприятные ощущения при глотании и поворотах головы, головокружение, головная боль, изменение голоса и кратковременные обморочные состояния при надавливании на опухоль. Диагноз устанавливается на основании жалоб, данных осмотра, результатов УЗИ, КТ, МРТ и других исследований. Лечение оперативное.
Каротидная хемодектома - новообразование, происходящее из нейроэндокринных клеток, локализующееся на боковой поверхности шеи, в области деления общей сонной артерии. Относится к группе опухолей АПУД-системы. Диагностируется редко. Признаки малигнизации, по различным данным, выявляются в 6-25% случаев. Отмечается отсутствие корреляции между морфологической структурой клеток каротидной хемодектомы и ее клиническими проявлениями. Возможно благоприятное течение при наличии гистологических признаков злокачественности. В качестве основного критерия малигнизации рассматривают особенности симптоматики (быстрый рост, рецидивирование и метастазирование).
Причины развития каротидной хемодектомы неизвестны. Патология может возникать в любом возрасте, однако чаще поражает пациентов 20-60 лет. Преобладают больные женского пола. Обычно опухоль обнаруживается с одной стороны, реже бывает двухсторонней. Заболевание может выявляться у близких родственников. Для доброкачественных каротидных хемодектом характерно медленное прогрессирование, описаны случаи, когда подобные опухоли существовали в течение 30 и более лет. При озлокачествлении прогноз неопределенный - одни пациенты живут годами и даже десятилетиями, другие погибают через несколько лет от множественных метастазов. Лечение осуществляют специалисты в области онкологии, сосудистой хирургии и нейрохирургии.
Патологическая анатомия каротидной хемодектомы
Каротидная хемодектома представляет собой рыхлое и мягкое, реже плотное круглое или овальное опухолевидное образование размером от 0,5 до 5 и более сантиметров. Происходит из каротидной железы (сонного гломуса) - параганглия, клетки которого предположительно участвуют в регуляции кровяного давления и углеводного обмена. Располагается в области бифуркации сонной артерии. Различают четыре варианта взаимоотношений между сонной артерией и каротидной хемодектомой: опухоль локализуется между внутренней и наружной ветвями сонной артерии; окружает внутреннюю ветвь сонной артерии; окружает наружную ветвь сонной артерии; охватывает зону бифуркации и обе ветви сонной артерии.
Каротидная хемодектома часто «раздвигает» ветви сонной артерии, увеличивая угол бифуркации. Наблюдается инфильтрация адвентиция прилегающей части сосуда, что затрудняет оперативное отделение опухоли и существенно повышает риск хирургического вмешательства. Каротидная хемодектома плотно прилегает к подъязычному, языкоглоточному и блуждающему нерву, однако прорастание параневрия отсутствует. Опухоли большого размера распространяются в зачелюстное пространство. Гигантские новообразования могут подниматься до основания черепа и спускаться в средостение.
Злокачественные каротидные хемодектомы врастают в мышечную ткань стенки сонной артерии. Со временем сосуд теряет эластичность и превращается в жесткую трубку. Возможно прорастание близлежащих анатомических структур, метастазирование в кости, регионарные лимфатические узлы и отдаленные органы. При прогрессировании процесса образуется конгломерат, включающий в себя прилегающие нервы, внутреннюю яремную вену, глотку и грудино-ключично-сосцевидную мышцу. Цвет доброкачественных каротидных хемодектом на разрезе розовато-коричневый, злокачественных - с сероватым оттенком. В процессе микроскопического исследования обнаруживаются крупные округлые или полигональные клетки. Клетки соединяются в клубочки, лежащие в строме. При малигнизации выявляется клеточная атипия.
Симптомы каротидной хемодектомы
У трех из четырех пациентов болезнь годами протекает бессимптомно или малосимптомно. Поводом для обращения к онкологу становится обнаружение опухолевидного образования на боковой поверхности шеи или увеличение размера давно существующей опухоли. Реже больные с каротидной хемодектомой предъявляют жалобы на неприятные ощущения при глотании или поворотах головы, болезненность при надавливании, боли, иррадиирующие в голову, лицо и ухо. Могут наблюдаться головные боли и головокружения, обусловленные уменьшением просвета сонной артерии. При росте каротидной хемодектомы возникают прогрессирующие неврологические нарушения из-за сдавления близлежащих нервов.
У некоторых пациентов в анамнезе выявляются падения артериального давления и кратковременные обморочные состояния при надавливании на опухоль. Возможны осиплость голоса, внезапные приступы слабости, урежение ЧСС и лабильность артериального давления. Иногда у больных с каротидной хемодектомой развиваются психические расстройства по типу онкофобии. При пальпации определяется мягкое или плотное опухолевидное образование, обычно расположенное выше угла нижней челюсти. Верхний полюс узла может не прощупываться. Из-за тесной связи с сонной артерией может возникать ощущение пульсации опухоли.
Диагностика каротидной хемодектомы
Диагноз устанавливается на основании анамнеза, жалоб, данных внешнего осмотра и результатов инструментальных исследований. Больных с подозрением на каротидную хемодектому направляют на ультразвуковое дуплексное сканирование сосудов, позволяющее оценить структуру, размер и степень васкуляризации новообразования, а также определить особенности расположения опухоли по отношению к бифуркации и ветвям сонной артерии. Мультиспиральная КТ информативна при определении взаимоотношений между каротидной хемодектомой и соседними анатомическими структурами, может использоваться для проведения дифференциальной диагностики с некоторыми другими заболеваниями.
МРТ с контрастированием позволяет получить информацию о расположении и структуре каротидной хемодектомы, ее связи с близлежащими органами и состоянии регионарных лимфатических узлов. На заключительном этапе назначают селективную каротидную ангиографию для определения особенностей кровоснабжения новообразования. При необходимости эта процедура также может использоваться в лечебных целях - для эмболизации сосудов, питающих каротидную хемодектому. Окончательный диагноз выставляют с учетом результатов цитологического исследования образца тканей, полученного в процессе пункционной биопсии.
Дифференциальную диагностику каротидной хемодектомы осуществляют с новообразованиями щитовидной железы, слюнных желез, нервов, фасций, мышц и подкожной жировой клетчатки, с аневризмой сонной артерии, с неспецифическим лимфаденитом при хронических заболеваниях полости рта и ЛОР-органов, со специфическим лимфаденитом при туберкулезе и сифилисе, а также с метастатическим поражением лимфатических узлов шеи.
Лечение каротидной хемодектомы
Лечебную тактику определяют в зависимости от особенностей клинического течения болезни. При отсутствии быстрого роста и признаков злокачественности хирургическое вмешательство не показано даже при наличии значительного косметического дефекта, поскольку из-за тесной связи каротидной хемодектомы с крупными сосудами любая операция сопряжена с высоким риском для пациента. При компрессии органов шеи и хронических нарушениях мозгового кровообращения, обусловленных давлением на артерии и изменением положения ветвей сонной артерии, выполняют удаление новообразования. Сосуды сохраняют, аккуратно выделяя их из опухолевой массы.
В случае, когда выделение сосуда затруднено, производят перевязку наружной сонной артерии. При тесной спаянности доброкачественной каротидной хемодектомы с сонной артерией возможно частичное вылущивание опухоли с сохранением части капсулы, прилегающей к сосудам. При злокачественном процессе осуществляют удаление опухоли, резекцию бифуркации и ветвей сонной артерии и замещение пораженных сосудов трансплантатом. При доброкачественных новообразованиях близлежащие нервы, как правило, удается сохранить. При злокачественных каротидных хемодектомах нервы иссекают вместе с измененными тканями.
Чтобы иметь возможность контролировать кровоснабжение головного мозга, хирургические вмешательства обычно выполняют под местной анестезией. При крупных новообразованиях используют интубационный наркоз. Учитывая риск развития массивного кровотечения, операции проводят после подготовки достаточного количества крови, кровезаменителей и противошоковых препаратов. Радиотерапия и химиотерапия при лечении каротидных хемодектом не используются из-за неэффективности.
Прогноз при доброкачественных новообразованиях зависит от распространенности опухоли, ее связи с близлежащими анатомическими структурами и ряда других факторов. Злокачественные каротидные хемодектомы рассматриваются, как прогностически неблагоприятные. Продолжительность жизни определяется степенью агрессивности местного роста новообразования и скоростью появления отдаленных метастазов. Летальный исход может наступить в течение нескольких лет или десятилетий после постановки диагноза.
Параганглиома среднего уха ( Гломангиома среднего уха , Гломусная опухоль среднего уха , Нехромаффиннная параганглиома среднего уха , Хемодектома среднего уха )
Параганглиома среднего уха - это доброкачественная опухоль, сформированная из нехромаффинных параганглиев, расположенная на медиальной стенке барабанной полости. К основным клиническим проявлениям заболевания относятся снижение слуха, пульсирующий шум в ушах, неврологическая симптоматика. Высокой информативностью в диагностике параганглиомы обладают микроотоскопия, рентген и компьютерная томография височной кости, магнитно-резонансная томография. Основное лечение включает проведение хирургического вмешательства, лучевой терапии. В случаях, когда операция не показана, могут быть назначены симптоматические средства (НПВС, анальгетики).
Параганглиома (гломусная опухоль, нехромаффиннная параганглиома, хемодектома, гломангиома) среднего уха - одна из доброкачественных опухолей головы и шеи, поражающая преимущественно барабанную полость, сосуды, нервы. Впервые была описана в 1941 году американским профессором анатомии С. Гилдом. Гломусная опухоль встречается с частотой 1:300000, является одним из самых распространённых доброкачественных образований среднего уха. Известно, что женщины болеют в 5-7 раз чаще мужчин. Основные симптомы заболевания манифестируют в возрасте 55-60 лет, у детей и подростков такая патология обнаруживается крайне редко.
Причины
В настоящее время причины развития гломангиомы достоверно неизвестны. Выявлено, что она может возникать спонтанно под действием внешних воздействий среды на организм человека или же наследоваться по аутосомно-доминантному типу от родителей. За развитие наследственных форм болезни отвечают мутации генов, участвующих в кодировании B, C, D ферментно-митохондриального комплекса сукцинат-дегидрогеназы. Опухоль может входить в структуру генетических заболеваний (синдром МЭН 2А типа, болезнь Гиппеля-Линдау).
Спорадическая хемодекома формируется у людей в возрасте 40-50 лет. На её развитие могут оказывать влияние инфекционные заболевания, бесконтрольный приём стероидов и гормональных контрацептивов, аутоиммунные болезни. Также причиной возникновения образования из параганглиев могут стать любые состояния, приводящие к изменению работы эндокринной системы. К ним относят беременность, патологии яичников, щитовидной железы.
Патогенез
Параганглиома образуется из гломусных телец, которые располагаются во внешней оболочке луковицы яремной вены, в области мыса, по ходу ветвей языкоглоточного, блуждающего нерва, а также в пирамиде височной кости. Эти клетки представляют собой хеморецепторы и реагируют на различные стимулы путем синтеза гормонов. При развитии опухолевого перерождения клеток образование биологически активных веществ происходит постоянно.
Элементы АПУД-системы могут продуцировать катехоламины и пептидные гормоны. В процессе роста доброкачественное образование проникает в барабанную полость, заполняет её, постепенно нарушая целостность барабанной перепонки, повреждая прилежащие сосуды и нервы. По мере разрастания гломусная опухоль может выступать в наружный слуховой проход.
При гистологическом исследовании выявляются крупные округлые клетки с явлениями секреторной активности (образование в цитоплазме вакуолей, наличие в ней гранул). Клетки опухоли формируют клубочки, вдающиеся в просвет сосудов. Соединительная ткань параганглиомы представлена коллагеновыми волокнами, синусоидными капиллярами. Участки между клетками заполнены мелкозернистым веществом, образующим гомогенную массу.
Симптомы
У большинства пациентов с параганглиомой среднего уха клиническая картина развивается постепенно и связана с повреждением внутричерепных нервов. Больные жалуются на снижение остроты слуха, периодически возникающий звон в ушах. Он имеет пульсирующий характер, может усиливаться при наклонах вниз или резких движениях головой. Эти симптомы связаны не только с разрушением лабиринта, но и с компрессией улиточной части преддверно-улиткового нерва.
Если опухоль выходит в просвет слухового прохода, она часто травмируется, что сопровождается незначительными кровянистыми выделениями, которые остаются на подушке и волосах после сна. В некоторых случаях пациенты жалуются на периодическое повышение артериального давления. Это напрямую связано с избыточным образованием биологических веществ, увеличивающих тонус сосудов.
Общая неврологическая симптоматика при гломусном новообразовании характеризуется развитием постоянных головных болей диффузного характера, слабостью, усталостью. Наблюдается снижение работоспособности, ухудшается память и концентрация. При поражении преддверной части VIII черепного нерва страдает вестибулярный аппарат. Развивается нистагм, могут возникать головокружения и обморочные состояния.
Осложнения
Без лечения гломангиома прогрессирует, что способствует потере слуха, развитию псевдобульбарного синдрома, неврита лицевого нерва. Это может привести к тяжёлым неврологическим расстройствам. Находящееся в просвете слухового прохода образование легко травмируется, в области повреждения может возникнуть инфекция. При нарушении целостности сосудов гломусной опухоли возникает внутреннее кровотечение в полость черепа. В редких случаях (менее 5%) происходит перерождение доброкачественной опухоли в злокачественную с последующим метастазированием.
Диагностика
Диагноз параганглиомы среднего уха ставится на основании жалоб больного, данных осмотра врача-отоларинголога, инструментальных и лабораторных исследований. В рамках диагностических мероприятий показана консультация невролога. К основным методикам, применяемым для верификации диагноза, относят:
- Физикальное обследование. При осмотре в наружном слуховом проходе обнаруживается образование, напоминающее полип, которое обладает контактной кровоточивостью. Показательным является положительный симптом пульсации при введении воронки в слуховой проход. Использование микроотоскопии позволяет выявить контуры параганглиомы в виде бордового пятна за барабанной перепонкой.
- Неврологические исследования. Для определения характера поражения нервов используется электронейромиография: она регистрирует снижение скорости проведения нервных импульсов. Функцию вестибулярного аппарата оценивают с помощью обертовой пробы, пробы Ромберга.
- Исследование функции органов слуха. С этой целью проводятся камертональные пробы. Чаще выявляется нейросенсорная тугоухость, связанная с повреждением слухового нерва. Аудиометрия позволяет оценить остроту слуха, снижающуюся при развитии доброкачественной хемодектомы.
- Генетическое обследование. У всех пациентов с параганглиомой обязательно собирается семейный анамнез, чтобы установить наследственную предрасположенность и составить родословную. Полимеразная цепная реакция с ДНК пациента обнаруживает мутации в геноме, отвечающие за развитие опухолевого процесса.
- Лабораторные исследования. Биохимическое исследование крови и мочи позволяет оценить уровень метаболитов катехоламинов. Их повышение указывает на избыточное образование этих биологических веществ и является косвенным доказательством наличия нехромаффинного образования.
- Инструментальные исследования. Чтобы определить характер поражения, размеры и локализацию патологического образования, используют рентгенографию, КТ височной кости. Магнитно-резонансное исследование позволяет определить степень повреждения венозных и артериальных сосудов головы . Ангиография используется непосредственно перед оперативным вмешательством и выявляет источники кровоснабжения гломангиомы.
Дифференциальный диагноз параганглиомы на начальной стадии проводится с отосклерозом, аневризмой сонной артерии, средним отитом. При повреждении нервов патологию необходимо дифференцировать с параличом гортани, гемангиомой, невритом лицевого нерва. Реже дифдиагностика осуществляется с невриномой преддверно-улиткового нерва, холестеатомой среднего уха, черепно-мозговой травмой.
Лечение параганглиомы среднего уха
Хирургическое лечение хемодектомы проводится в отделении отоларингологии. Больному необходимо соблюдать палатный режим, а также придерживаться диеты с большим содержанием белков, витаминных и минеральных комплексов. К основным методам лечения относятся:
- Лучевая терапия. Использование гамма-ножа, кибер-ножа, линейного и протонного ускорителя позволяет удалить опухолевые клетки и предотвратить дальнейший рост образования. Радиохирургия может быть использована в качестве дополнения к хирургическому лечению или в форме монотерапии у пожилых пациентов.
- Хирургическое вмешательство. Операция проводится как традиционным открытым методом, так и с помощью эндоскопического оборудования. Перед ней осуществляется эмболизация источников кровоснабжения опухоли, способствующая деваскуляризации патологического образования. Гломангиома полностью или частично удаляется вместе с изменёнными тканями, восстанавливается целостность височной кости. При необходимости осуществляется реконструкция барабанной перепонки.
- Симптоматическая терапия. При неоперабельной параганглиоме с целью облегчения общего состояния пациентам назначают анальгетики, нестероидные противовоспалительные препараты. Для компенсации тугоухости используются классические слуховые аппараты.
Прогноз и профилактика
При своевременном удалении параганглиомы среднего уха прогноз для жизни и здоровья пациента благоприятный. Уже в первую неделю после оперативного вмешательства наблюдается исчезновение основных симптомов, нормализуется слух. При необоснованном отказе от хирургического лечения существует вероятность развития опасных для пациента осложнений. Профилактика развития параганглиомы сводится к проведению генетического исследования у людей, входящих в группу высокого риска, а также к защите организма от неблагоприятных воздействий внешней среды в течение жизни.
1. Хирургическое лечение параганглиом пирамиды височной кости/ Гуляев Д.А., Чеботарев С.Я., Яковенко И.В.// Креативная хирургия и онкология. - 2011.
2. О диагностике и тактике лечения гломусных опухолей с интракраниальным ростом/ Мустафин Х.А., Смагулов Ф.Х., Бердиходжаев М.С., Шпеков А.С., Толбаева Г.К., Сыздыкбаева Ш.М.// Нейрохирургия и неврология Казахстана. - 2012.
3. Гломусная опухоль (параганглиома) уха. Современное состояние проблемы. Литературный обзор/ Аникин И.А. , Комаров М.В.// Российская оториноларингология - 2010 - № 4.
Параганглиома шеи (хемодектома)
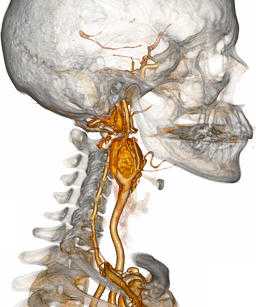
Параганглиома шеи - весьма редкий вид опухоли из ряда нейроэндокринных образований, исходящая из параганглиев (скопление гормонально активных клеток). В настоящее время данные нейроэндокринные опухоли классифицируются по локализации их «обитания» - каротидная параганглиома (или хемодектома), вагальная параганглиома, атипичная параганглиома, югулярная параганглиома, феохромацитома и т.п. Всех их можно подразделить, в том числе, и по тому, синтезируют ли они гормоны (являются ли гормоноактивными опухолями) или нет. Следовательно, выделяют симпатические и парасимпатические опухоли; синтетические параганглиомы продуцируют выработку катехоламинов (к которым, к примеру, относят такие нейромедиаторы, как адреналин, дофамин, норадреналин; к слову, симпатические параганглиомы будут отличаться от феохромацитом, так как вторые синтезируют только адреналин). Обычно параганглиомы располагаются вблизи крупных артериальных стволов, типичные места локализации - область черепа, шеи, грудной клетки, живота, таза, мочевого пузыря - чрезвычайно
неприхотливые в расположении опухоли, не считая близости к сосудам, обеспечивающим их питание. В области головы и шеи они произрастают из каротидного тельца (отсюда и одно из названий - гломусные опухоли), блуждающего нерва, расположенного вблизи сонных артерий, а так же из вагальных клеток, чаще всего их обнаруживают в области бифуркации (разветвления общей сонной артерии на наружнюю и внутреннюю артерии). Характеризуется данный вид опухоли медленным ростом, как у многих доброкачественных опухолей (однако, быстрый рост так же не будет говорить об озлокачествлении), а так же, зачастую, бессимптмным лечением, поэтому наиболее часто это случайные находки. Единственным проявлением может быть пальпаторное обнаружение самими пациентами безболезненного образования в области шеи, часто принимаемое за увеличенный лимфоузел, поэтому часто ему не придают значения. В случаях сдавления опухолью сонных артерий будет наблюдаться симптоматика, сходная с симптомами при стенозирующем атерослерозе брахиоцефальных артерий: головные боли, головокружения, снижение памяти, нарушение зрения и координации движения. При сдавлении нервных окончаний могут появляться дисфагия (ощущение инородного тела при глотании), а так же боли в области расположения самой опухоли.
Методы диагностики
Ультразвуковая диагностика сосудов в настоящее время включает в себя целый ряд различных режимов исследования: ультразвуковая допплерография (УЗДГ), ультразвуковое дуплексное сканирование (УЗДС), цветовое дуплексное сканирование (ЦДС) и другие. С помощью ультразвука проводится оценка состояния магистральных артерий и вен различных областей человеческого тела. Метод позволяет выявить наличие сужений (стенозов) в просвете сосуда, препятствующих нормальному кровотоку, а также диагностировать наличие тромботических масс и посттромботических изменений в артериальной и венозной системах. Такое жизнеугрожающее состояние, как аневризма аорты (самого крупного артериального сосуда) нередко являются случайными находками при плановых ультразвуковых исследованиях. При транзиторной ишемической атаке ультразвуковое исследование сонных артерий используют для определения их проходимости и поиска причины уменьшения кровоснабжения мозга, что позволяет предотвратить развитие инвалидизирующего инсульта. Последние десятилетия УЗДГ является стандартном диагностики варикозной болезни и методом оценки тромбоза глубоких и поверхностных вен верхних и нижних конечностей. Ультразвуковое исследование сосудов не требует специальной подготовки, выполняется в кратчайшие сроки и обладает высокой чувствительностью и информативностью, что позволяет с высокой точностью установить диагноз и назначить соответствующее лечение.
Ангиография - метод контрастного рентгенологического исследования сосудов, про котором в кровеносное русло вводится специальный рентген-контрастный препарат, облегчающий визуализацию артерий и вен различного калибра. Ангиографический метод позволяет наиболее точно выявить наличие сужений и окклюзий по ходу кровотока, а также оценить степень и протяженность подобных нарушений, причинами которых могут быть атеросклеротические бляшки, эмболы и тромбозы. Современные ангиографические катетеры способны окрасить сосуды интересующего нас органа, используя минимальное количество контраста, снижая нагрузку на выделительную функцию почек. В отличие от других контрастных методов исследования (КТ, МРТ), при обнаружении критических сужений кровеносных сосудов метод ангиографии позволяет в тот же момент выполнить лечебную процедуру, направленную на восстановление нормального просвета артерий и вен путем выполнения ангиопластики и/или стентирования. Несмотря на то, что ангиографическое исследование требует пребывания пациента в стационаре, современные рентген-установки позволяют с высочайшей точностью определить локализацию сосудистой патологии и принять наиболее точное решение о тактике дальнейшего лечения пациента.
Магнитно-резонансная ангиография (МР-ангиография, МРА) — метод получения изображения кровеносных сосудов при помощи явления ядерного магнитного резонанса, фиксируемого датчиками магнитного томографа. Метод ядерного магнитного резонанса позволяет изучать организм человека на основе насыщенности тканей организма водородом и особенностей его магнитных свойств. Современная МР-ангиография как метод визуализации сосудов по своей информативности становится в один ряд с методом рентгенконтрастной ангиографии. Метод позволяет оценить как анатомические, так и функциональные особенности кровотока. Для усиления четкости изображение могут применяться особые контрастные вещества. В настоящее время метод МР-ангиографии позволяет успешно диагностировать артериальные аневризмы, артериовенозные мальформации головного и спинного мозга, посттромботические поражения вен, стенозы и тромбозы сосудов различных локализаций, а также аномалии их развития. Одним из преимуществ МРА является возможность визуализации не только сосудистого русла, но и окружающих мягких тканей. В случае опухолевых поражений этот метод дает дополнительную информацию о дислокации опухолью магистральных артерий и вен, а в некоторых случаях позволяет визуализировать сосудистую сеть опухоли.
Мультиспиральная компьютерная томография (МСКТ) является одним из высокоточных методов диагностики заболеваний сердечно-сосудистой системы. В основе работы компьютерного томографа лежит рентгеновская установка, способная выполнять многосерийную съёмку тела пациента под различными углами. Полученные изображения впоследствии обрабатываются компьютером и совмещаются в единую картинку. Современные МСКТ-установки способны создавать трёхмерные реконструкции, позволяющие врачу виртуально поворачивать тело пациента и визуализировать наиболее труднодоступные участки. КТ-ангиография является альтернативой для пациентов, которым противопоказано выполнение МРТ из-за наличие различного рода металлических имплантов. Важно отметить, что современные компьютерные томографы, благодаря своей быстроте и высокой чувствительности, оказывают минимальную лучевую нагрузку на пациента. В отделении сосудистой хирургии НМХЦ им. Н.И. Пирогова с помощью метода МСКТ-ангиографии диагностируют самые различные патологии сосудистого русла, такие как аневризмы, атеросклеротические стенозы, патологические извитости, посттромботические изменения, венозные тромбозы и окклюзии и др.
Однофотонная эмиссионная компьютерная томография (ОФЭКТ) представляет собой новейший метод комплексного радиационно-радиологического исследования. Диагностическая ценность таких исследований заключается в высокой чувствительности данной методики, предоставляющей возможность получать клинические данные, отражающие процессы жизнедеятельности органов и тканей организма пациента в реальном времени на молекулярном уровне. Использование ОФЭКТ в группе пациентов с цереброваскулярной патологией позволяет выявлять наличие структурных изменений и функциональных нарушений головного мозга на стадии минимальных клинических проявлений заболевания. По данным отечественных авторов, перфузионная ОФЭКТ может служить адекватным способом оценки перфузии после выполнения реконструктивных операций на сонных артериях, а также для выявления хирургических осложнений. Благодаря короткому периоду полураспада радионуклидов, небольшой энергии гамма-излучения и быстрому выведению радиофармпрепаратов из организма пациент получает небольшую лучевую нагрузку, которая не выше, а в большинстве случаев даже ниже лучевой нагрузки, получаемой при обычных рентгенологических исследованиях. После проведения сцинтиграфии пациент не представляет опасности для окружающих и может вести обычный образ жизни.
Методы лечения
В данном случае консервативное лечение является малоэффективным, если не сказать, что вовсе неэффективным. Как правило, пациентам выполняется радикальное удаление опухоли, в ряде случаев перед ее выполнением осуществляют рентгенэндоваскулярную эмболизацию параганглиомы, а затем уже приступают к ее непосредственной резекции, так как опухоль является крайне высоко васкуляризированной (обильно кровоснабжаемой). В зависимости от типа ее отношения к сонным артериям существуют два типа оперативного вмешательства - с пластикой артерии, в случае ее интимной спаянности с сонной артерией, и без, когда операция заключается исключительно в удалении самой опухоли. Доступ осуществляется так же, как и при лечения атеросклероза сонных артерий, по переднему краю грудино-ключично сосцевидной мышцы, производят выделение сосудисто-нервного пучка шеи (яремная вена, сонная артерия, внутренняя сонная артерия, наружная сонная артерия, подъязычный нерв, блуждающий нерв, одна из ветвей шейного сплетения - anza cervicalis), а затем производят удаление самой опухоли, в случае плотной спаянности с сонной артерией - выполняют резекцию опухоли с часть артерии, которую в последующем протезируют.
Читайте также:
