Вертикальная таранная кость: атлас фотографий
Добавил пользователь Skiper Обновлено: 02.02.2026
Вертикальный таран - одна из самых тяжелых врожденных деформаций стоп. Она выявляется у одного ребенка из 10 тысяч новорожденных и характеризуется вертикальным положением таранной кости. Причиной деформации служат хромосомные мутации, нередко сочетающиеся с другими врожденными пороками развития, такими как нейрофиброматоз или миелодисплазия. В Клинике КОНСТАНТА в Ярославле для лечения этой патологии применяется метод Доббса. Он в сочетании с высокой квалификацией ортопедов, лечащих вертикальный таран, дает гарантию эффективности терапии и полное излечение.
Клиническая картина
Патология локализуется в таранно-ладьевидном суставе. Головка таранной кости наклонена к подошве, а ладьевидная - смещена в тыльную сторону. Вальгусное и эквинусное положение пяточной области, изогнутость, отведение переднего отдела формируют при выраженной патологии выпуклость по типу «качалки» в сторону подошвы. Это явный визуальный признак, по которому диагноз врожденного вертикального тарана стоп у детей можно поставить даже без рентгена. Для патологии также характерны выраженное плоскостопие и переразгибание в тыльную сторону.
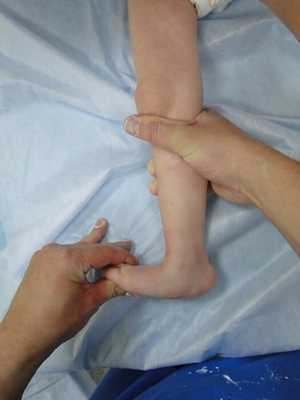
Диагностика
Заболевание диагностируется ортопедом-травматологом в результате врачебного осмотра и рентгена. На снимках в прямой и боковой проекциях отчетливо обозначается ригидный вывих головки таранной кости. В ходе первичной консультации определяется степень деформации, назначаются лечебные мероприятия, производится точный расчет их стоимости.
- Фотографию прямого и бокового вида детских стоп с максимальным тыльным сгибанием;
- Рентгеновские снимки в тех же проекциях;
- Небольшой видеофрагмент записи ходьбы малыша в одном направлении и обратно.
Методика лечения
Лечебные мероприятия необходимо начинать сразу после выявления патологии. Их цель - восстановление нормальной формы и функциональности стопы. Это достигается укреплением мышечных тканей, связок, легко поддающихся коррекции в детском возрасте. Благодаря эластичности тканей ребенка удается восстановить правильную анатомию таранно-ладьевидного сустава, не прибегая к серьезной хирургической операции.
Лечение вертикального тарана в нашей Клинике включает:
- Этапное гипсование
Терапия по Доббсу предполагает мануальную коррекцию с удержанием ног в нужном положении. В течение нескольких недель детский ортопед накладывает ребенку гипсовые повязки (5-6) от пальцев до верхней части бедра при сгибе коленей под прямым углом. Это позволит растянуть мягкие ткани и нормализовать анатомию сустава. - Хирургическое вмешательство: фиксация сустава, ахиллотомия
В ходе малотравматичной операции под контролем электронной оптики сустав фиксируется в анатомически правильном положении спицами Киршнера. Посредством чрескожной ахиллотомии удлиняется ахилово сухожилие. - Наложение послеоперационного гипса
Гипсовая повязка фиксирует стопу в среднем положении на 8 недель - Удаление фиксирующих спиц
После удаления спиц высокая повязка из гипса меняется на короткую (до колена) для ношения в течение месяца. С ней ребенок может с посторонней помощью передвигаться. - Ношение брейсов
После снятия финального гипса необходимо 3 месяца использовать специальную ортопедическую обувь (брейсы) по установленному регламенту, постепенно сокращая время ношения. Это закрепит терапевтический эффект и не позволит стопе вернуться в неправильное положение.
Излечение занимает не один месяц. Результат зависит от настойчивости взрослых. Необходимо строго соблюдать врачебные предписания и регулярно показывать ребенка специалистам. Наша Клиника со своей стороны гарантирует высококвалифицированную медицинскую помощь. Исправление вертикального тарана проводят ведущие детские ортопеды КОНСТАНТЫ: д.м.н. М.А. Вавилов - Президент Русской ассоциации Понсети и к.м.н. М.В. Громов. Имея огромный опыт практической работы с детьми и родителями, они легко находят контакт с маленькими пациентами.

Комфорт и забота о пациентах Клиники
Заботясь об удобстве детей и родителей, мы предлагаем:
Стоимость лечения
Получить медицинскую помощь в лечении вертикального тарана в Клинике КОНСТАНТА в Ярославле можно за собственные средства (примерная стоимость указана ниже, может варьироваться с учетом объема хирургического вмешательства и сложности проведения операции) или БЕСПЛАТНО (за счет благотворительного фонда).
Мы проводим бесплатное лечение маленьких пациентов с проблемами опорно-двигательного аппарата при материальной поддержке Русфонда.
Атлас. Остеология: Г.Л. Билич — 2014
Тазовая кость, правая. Цветом выделены отдельные кости: 1 — Ischial tuberosity; 2— Ischium, ramus; 3— Ischial spine; 4 — Bodyofischium; 5 — Ilium; 6 — Ala ofilium; Wingofilium; 7— Iliae crest; 8 — Acetabulum; 9 — Pubis, body; 10— Superior pubic ramus; 11— Inferior pubic ramus; 12 — Obturator foramen Тазовая кость, правая, вид с латеральной стороны: 1 — Ischial tuberosity; 2 — Lesser sciatic notch; 3 — Ischial spine; 4 — Greater sciatic notch; 5 — Posterior inferior iliac spine; 6 —- Posterior superior iliac spine: 7 — Gluteal surface; 8 — Posterior glutcal line; 9 — Anterior gluteal line; 10 — Iliac crest; 11 — Inferior gluteal line; 12 — Anterior superior iliac spine; 13 — Anterior inferior iliac spine; 14 — Acetabular margin; 15 — Lunate surface; 16 — Acetabular fossa; 17— Acetabular notch; 18= 14 + 15 + 16 + 17 — Acetabulum; 19 — Pubie tubercle; 20 — Obturator foramen Тазовая кость, правая (А — вид с медиальной стороны, Б — вид спереди): 1 — Obturator foramen; 2 — Inferior pu- bic ramus; 3 — Symphysial surface; 4 — Pu- bic tubercle; 5 — Pecten pubis; Pectinea! line; 6 — Superior pubic ramus; 7— Iliopubiceminen- ce; 8 — Arcuate line; 9 — Anterior inferior iliac spine; 10 — Anterior superior iliac spine; 11 — Iliac fossa; 12 — Iliac tubcrosity; 13 — Iliac crest; 14 —- Posterior superior iliac spine; 15 — Ilium, auricular surface; 16— Bodyof ilium; 17 — Ischial spine; 18 — Bodyof ischium; 19 — Obturator groove; 20 — Ischial tuber; 21 — Acetabulum;
Кости свободной части нижней конечности
Бедренная кость, правая (А — вид спереди, Б — вид сзади, В — направление костных трабекул головки и шейки бедренной кости относительно прилагаемой нагрузки): 1 — Patellar surface; 2 — Lateral condyle; 3 — Lateral epicondyle; 4 — Shaft of femur; Body of femur; 5 — Lesser trochanter; 6 — lnter- trochanteric line; 7 — Greatcr trochanter; 8 — Head of femur; 9 — Neck of femur; 10 — Trochanteric fossa; 11 — Intertrochanteric crest; 12— Pectineal line; Spiral line; 13 — Gluteal tuberosity; 14 — Lateral lip; 15 — Medial lip; 16 —Linea aspera; 17 — Medial supracondylar line; 18 — Lateral supracondylar line; 19 — Poplileal surface; 20 — Intercondylar line; 21 — Intercondylar fossa; 22 — Medial condyle; 23 — Medial epicondyle; 24 — Adductor tubercle Верхний эпифиз бедренной кости, правой, вид с медиальной стороны: 1 — Gluteal tuberosity; 2 — Pectineal line; Spiral line; 3 — Lesser trochanter; 4 — Neck of femur; 5 — Greater trochanter; 6 — Fovea forligament ofhead; 7— Headoffemur Нижний эпифиз бедренной кости, правой, вид спереди: 1 — lntcrcondylar fossa; 2 — Lateral condyle; 3 — Patellar suiface; 4 — Mcdial condyle Надколенник, правый (А — передняя поверхность, Б — суставная поверхность, В — вид сбоку) 1 — Base of patella; 2 — Anterior surface; 3 — Apex of patella; 4 — Articular surface Большеберцовая кость, правая (А — вид спереди, Б — вид сзади, В — вид с латеральной стороны, Г — проксимальный эпифиз, вид сверху): 1 — Medial condyle; 2 — Lateral condyle; 3 — Tibial tuberosity; 4 — Soleal line; 5 — Interosseous bordcr; 6 — Medial surfacc: 7 — Nutrient foramen; 8 — Anterior border; 9 — Lateral surface; 10 — Medial border; 11— Malleolar groove; 12 — Medial malleolus; 13— Intercondylareminence; 14 — Fibular articular facet; 15 — Posterior surface; 16 — Shaft of tibia; Body of tibia; 17— Fibular notch; 18 — Inferior articular surface; 19 — Anterior intercondylar area; 20 — Superior articular surface; 21 — Lateral intercondylar tubercle; 22 — Lateral intercondylar area; 23 — Medial intercondylar tubercle Малоберцовая кость, правая (А — вид спереди, Б — вид сзади, В — вид с медиальной стороны, Г — суставные поверхности нижних эпифизов костей голени): 1 — Apex ofhead; 2 — Head of fibula; 3 — Neck of fibula; 4 — Lateral surface; 5 — Medial surface; 6 — Interosseous bordcr; 7— Medial crcst; 8 — Anterior border; 9 — Lateral malleolus; 10— Malleolar fossa; 11 — Articular facet; 12 — Shaft of fibula; Body of fibula; 13 — Posterior border; 14 — Posterior surface; 15 — Nutrient foramen; 16 — Articular facet; 17 — Articular facet; 18 — Inferior articular surface; 19 — Fibula; 20 — Tibia; 21 — Medial malleolus; 22— Malleolar groove Кости стопы, правой, вид сверху: 1 — Calcaneal tuber; 2 — Body оf talus; 3 — Neck of talus; 4 — Head of talus; 5 — Talus; 6 — Navicular; 7 — Intermediate cuneiform; Middle cuneiform; 8 — Medial cuneiform; 9 — Base of metatarsal; 10 — Shaft of metatarsal; Body of metatarsal; 11 — Head of metatarsal; 12 — Metatarsal [1]; 13 — Base of phalanx; 14 — Shaft of phalanx; Body of phalanx; 15 — Head of phalanx; 16 — Proximal phalanx[1]; 17 — Distal phalanx [l]; 18 — Distal phalanx [V]; 19 — Middle phalanx[V]; 20— Proximal phalanx [V]; 21 — Lateral cuneiform; 22— Tubero-sity of fifth metatarsal bone [V]; 23 — Cuboid; 24 — Calcaneus; 25— Posterior process Кости стопы, правой, вид снизу: 1 — Calcaneus; 2 — Cuboid: 3 — Tuberosily of cuboid: 4 — Groovc for tendon of flbularis longus; Groove for tendon of peroneus longus; 5 — Tuberosity of fifth metatarsal bone [V]; 6 — Metatarsal [V]; 7 — Proximal phalanx [V]; 8 — Middle phalanx [V]; 9 — Distal phalanx [V]; 10 — Distal phalanx [I]; 11 — Proximal phalanx [I]; 12 — Sesamoid bones; 13 — Metatarsal [I]; 14— Medial cuneiform; 15 — Intermediate cuneiform; Middle cuneiform; 16 — Lateral cuneiform; 17— Navicular; 18 — Headoftalus; 19— Neckoftalus; 20— Bodyoftalus; 21 — Sustentaculum tali; Talar shclf; 22 —Talus, posterior process Кости стопы, правой (А — вид с медиальной стороны, Б — вид с латеральной стороны): 1 — Distal phalanx [I]; 2 — Proximal phalanx [I]; 3 — Head of phalanx; 4 — Shaft of phalanx; Body of phalanx; 5 — Base of phalanx; 6 — Head of metatarsal; 7 — Shaft of metatarsal; Body of metatarsal; 8 — Base of metatarsal; 9 — Metatarsal [I]; 10 — Medial cunciform; 11 — Navicular; 12 — Head of talus; 13 — Neck of talus; 14 — Body of talus; 15 — Sustentaculum tali; Talar shelf; 16 — Calcaneal tuber; 17— Calcaneus, medial process; 18 — Medial tubercle; 19— Lateral tubercle; 20 — Talus, posterior process; 21 — Cuboid; 22— Calcaneus, lateral process; 23— Calcaneus; 24— Intermediate cuneiform; Middle cuneiform; 25 — Lateral cuneiform; 26 — Distal phalaax [V]; 27 — Middle phalanx [V]; 28 — Proximal phalanx [V]; 29— Metatarsal [V]; 30— Tuberosity offifth metatarsal bone [V] Таранная кость, правая (А — вид сверху, Б — вид снизу): 1 — Posterior process, lateral tubercle; 2 — Groove for tendon of flexor hallucis longus; 3 — Posterior process, medial tubercle; 4 — Body of talus; 5 — Medial malleolar facet; 6 — Head of talus; 7 — Navicular articular surface; 8 — Anterior lacet for calcaneus; 9 — Neck of talus; 10 — Lateral process; 11 — Lateral malleolar facet; 12 — Trochlea of talus, superior facet; 13 — Middle facet for calcaneus; 14 — Sulcus tali; 15 — Posterior calcaneal articular facet Пяточная кость, правая (А — вид с медиальной стороны, Б — вид с латеральной стороны): 1— Sustentaculum tali; Talar shelf; 2 — Articular surface for cuboid; 3 — Middle talar articular surfacc; 4 — Anterior talar articular surface; 5— Posterior talar articular surface; 6— Groove fortendon of flexor hallucis longus; 7— Medial process; 8 — Calcaneal tuber; 9 — Groove for tendon of fibularis longus; Groove fortendon of peroneus longus; 10 — Fibular trochlea; Peroneal trochlea; Peroneal tubercle; 11 — Calcaneal sulcus; 12 — Lateral process Кости стопы, правой, вид сверху (А — основания проксимальных фаланг, Б — основания костей плюсны, В — клиновидные и кубовидные кости, Г — ладьевидная и кубовидная кости): 1 — Navicular; 2 — Medial cuneiform; 3 — Intermediate cuneiform; Middlc cuneiform; 4 — Lateral cuneiform; 5— Base of metatarsal [1]; 6 — Base of proximal phalanx [I]; 7 — Mctatarsals [I—V]; 8 — Base of metatarsal [V]; 9 — Tubcrosity of fifth metatarsal bone [V]; 10— Cuboid
1— Umbilical region; 2 — Pubic region; 3 — Anterior region of forearm; 4 — Dorsum ofhand; 5 — Forearm; 6 — Posteriorrcgion of forearm; 7 — Posterior region of elbow; 8 — Anterior region of arm; 9 — Mammary region; 10 — Deltoid region; 11 — Clavipectoral triangle; Deltopectoral triangle; 12 — Sternocleidomastoid region; 13 — Oral region; 14 — Nasal region; 15 — Temporal region; 16 — Orbii; 17— Frontal region; 18 — Parietal region; 19 — Anterior cervical region; Anterior triangle; 20 — Mental region; 21 — Lateral cervical region; Posterior triangle; 22 — Clavicular region; 23 — Infraclavicular fossa; 24 — Palm; Palmar region; 25 — Anterior region of elbow; 26 — Posterior region ofarm; 27 — Axillary region; 28 — Pectoral region; 29 — Hypochondrium region; 30 — Epigastric region; Epigastric fossa; 31 — Flank; Lateral region; 32 — Groin; Inguinal region; 33 — Femoral triangle; 34 — Anterior region of thigh; 35 — Anterior region of knee; 36 — Posterior region of leg; 37 — Anterior region of leg; 38 — Anterior talocrural region; Anterior ankle region; 39 — Hecl region; 40 — Dorsum offoot; Dorsal region of foot 1 — Sole; Plantar region; 2 — Dorsum of foot; Dorsal region offoot; 3 — Anterior region of leg; 4 — Posterior region ofleg; 5 — Posterior region of knee; 6 — Anal region; 7— Posterior region ofthigh; 8— Sacral region; 9 — Gluteal region; 10— Abdominal regions, flank; lateral region; 11 — Lumbar region; 12— Vertebral region; 13 — Infrascapular region; 14— Posterior region ofelbow; 15— Posterior region ofarm; 16— Posterior region offorearm; 17— Anterior region of arm; 18 — Dorsum of hand; 19 — Suprascapular region; 20 — Posterior cervical region; 21 — Occipital regilon; 22 — Zygomatic region; 23 — Parietal region; 24 — Tetnporal region; 25 — Frontal region; 26 — Orbit; 27 — Buccal region; 28 — Submandibular triangle; 29 — Sternocleidomastoid region; 30 — Acromial region: 31 — Interscapular region; 32 — Deltoid region; 33 — Scapular region; 34 — Posterior region ofarm; 35 — Lateral pectoral region; 36 — Posterior region ofelbow; 37 — Posterior region offorearm; 38 — Anterior region offorearm; 39 — Hand. palnt; 40 — Hypochondrium; 41 — Heel region 1 — Frontal bone; 2 — Orbit; 3 — Maxilla; 4 — Mandible; 5 — Clavicle; 6 — Scapula; 7 — Humerus; 8 — Arm; 9 — Sacnim [sacral vertebrae SI—SVJ; 10 — Ulna; II — Radius; 12- Forearm; 13— Coccyx [coccygcal vertebrae CoI-CoIV]; 14— Carpal bones; 15 — Metacarpals [I—V|; 16 — Phalanges; 17— Haud; 18 — Patella; 19 — Tibial tubcrosity; 20— Fibula; 21 — Tibia; 22 — Tarsal bones; 23 — Mctatarsal 11|: 24— Proxima! phalanx; 25 — Middle phalanx; 26— Distal phalanx; 27— Phalanges; 28 — Metatarsals [I—V]; 29 — Tarsal bones; 30 = 27 + 28 + 29 — Foot; 31 — Leg; 32 — Femur; Thigh bone; 33 — Pubis; 34 — Pubic symphysis; 35 — Thigli; 36 — Ischium; 37 — Ilium; 38 — Xiphoid process; 39 — Body of sternum; 40 — Manubrium of sternum; 41 — Greater tubercle; 42 — Lesser tubcrcle; 43 — Acromion; 44 — Coracoid process 1 — Atlas [С1]; 2- Axis [CII]; 3— Scapula; 4— Spine of scapula; 5— Acromion; 6 — Humerus; 7— Iliae crest; 8 — Olecranon; 9 — Head of radius; 10 — Ulna; 11 — Radius; 12 — Ulnar styloid process; 13 — Pisiform; 14 — Head of femur; 15 — Sacrum [sacral vertebrae [SI—SV]; 16— Linea aspera; 17— Medial condyle; 18— Lateral condyle; 19— Head of fibula; 20 — Head of tibia; 21 — Medial malleolus; 22 — Lateral malleolus; 23 — Talus; 24 — Calcaneus; 25 — Tibia; 26 — Fibula; 27 — Lesser trochanter; 28 — Neck of femur; 29 — Greater trochanter; 30 — Hamate; — Triquetrum; 32— Capitate; 33 — Trapezoid; 34 — Trapezium; 35 —- Scaphoid; 36 — Lunate; 37 — Vertebral column; 38 — Head of humerus; 39 — Oecipital bone; 40— Parietal bone
Позвоночный столб
1 — Anteriorsacral foramina; 2— Coccyx [coccygeal vertebrae Col-CoIV]; 3 — Sacrum [sacral vertebrae SI—SV]; 4 — Posteriorsacral foramina; 5 — Lumbarvertebrae [LI—LV]; 6 — Transverse process; 7— Thoracic vertebrae [TI—TXII]; 8 — Spinous process; 9 — Cervical vertebrae [CI-CVII]; 10— Atlas [CI]; 11-Axis [CII], dens; 12 —Axis [CII]; 13-Vertebra prominens [CVII]; 14 — Superior costal fovea; 15— Inferior costal fovea; 16— Transverse costal fovea; 17— Superior articular process; 18 — Inferior articular process; 19 — Intcrvertebral foramen; 20 — Intcrvertebral disc; 21 — Promontory; 22 — Auricular surface 1 — Spinous process; 2 — Inferior articular proccss; 3 — Superior articular process: 4 — Vertcbral foramen; 5 — Vertebral body; 6 — Superior vertebral notch; 7- Costal process; 8 — Accessory process; 9 — Mammillary process; 10- Superior articular facet; 11 — Inferior articular facet; 12- Inferior vertebral notch 1 — Foramen transversarium; 2 — Vertebra prominens [CVII]; 3 — Uncus ofbody; Uncinate process; 4 — Transverse process; 5 — Posterior tubercle; 6 — Anterior lubercle; 7 — Vertebral body; 8 — Groove for spinal nerve; 9 — Axis [CII]; 10 — Atlas [CI]; 11 — Posterior arch; 12 — Spinous process; 13 — Inferior articular process; 14 — Superior articular process 1 — Vertebral body; 2 — Groove Гог spinal nerve; 3 — Pedicle; 4 — Lamina; 5 — Vertebral foramen; 6 — Spinous process; 7— Vertcbral arch; 8 — Superior articular facet; 9 —Posterior tubercle; 10 — Foramen transversarium; 11 — Anterior tubercle; 12 — Inferior articular facet; 13 — Uncus of body; Uncinate process; 14 — Superior articular proccss; 15 — Transverse process; 16— Inferior articular process 1 — Anterior tubercle; 2 — Fossa of dens; 3 — Superior articular surface; 4 — Posterior arch; 5 — Posterior tubercle; 6 — Lateral mass; 7 — Groove for vertebral artery; 8 — Foramen transversarium; 9 — Transverse process; 10 — Anterior arch; 11— Inferior articular surface 1 — Vertebral body; 2 — Transverse process; 3 — Superior articular surface; 4 — Anterior ar ticular facet; 5 — Dens axis [CII]; 6 — Posterior articular facet; 7 — Spinous process; 8 — Foramen transversarium; 9 — Posterior articular facet; 10 —Apex of dens Грудной отдел позвоночного столба, вид сбоку, слева: 1 — Inferior articular facet; 2=3 + 4 — Intervertebral foramen; 3 — Superior vertcbral notch; 4 — Inferior vcrtcbral notch; 5 — Superior costal fovea; 6 — Vertebral body; 7 — Transverse costal fovea; 8 — Inferior costal fovea; 9 — Transverse proeess; 10 — Superior articular process: 11 — Inferior articular proeess; 12— Spinous proeess Четвертый грудной позвонок [TIV] (А — вид сверху, Б — вид спереди, В — вид сбоку, слева): 1 — Spinous process; 2 — Transverse costal fovea; 3— Pedicle; 4 — Inferior costal fovea; 5 — Superiorcostal fovea; 6 — Vertebral body; 7 — Superior vertebral notch; 8 — Superior articular facet; 9 — Transverse process; 10 — Lamina; 11 — Superior articular process; 12—Inferior articular facet; 13— Inferior vertebral notch Поясничный отдел позвоночного столба, вид сбоку, слева: 1 — Vertebral body; 2=3 + 4 — Intervertebral foramen; 3 — Superior vertebral notch; 4 — Inferior vertebral notch; 5 — Superior articular process; 6— Spinous process; 7— Inferior articular process; 8— Inferior articular facet Третий поясничный позвонок [LIII], вид сверху: 1 — Spinous process; 2 — Inferior articular process; 3 — Superior articular process; 4 — Vertebral foramen; 5 — Vertebral body; 6 — Superior vertebral notch; 7— Costal process; 8— Accessory process; 9— Mammillary process; 10— Superior articular facet Крестец и копчик (А — вид сзади, Б — вид сбоку, справа): 1 — Coccyx [coccygeal vertebrae CoI—CoIV]; 2 — Apex; 3 — Anterior sacral foramina; 4 — Promontory; 5 — Base of sacrum; 6 — Superior articuiar process; 7 — Ala; Wing; 8 — Lateral part; 9 — Transverse ridges; 10 — Sacrococcygcal joint; 11 — Coccygeal cornu; 12 — Posterior sacral foramina; 13 — Sacral canal; 14 — Sacral tuberosity; 15 —Auricular surface; 16 — Lateral sacral crcst; 17—- Median sacral crest; 18— Intermediate sacral crest; 19— Sacral hiatus; 20— Sacral cornu; Sacral horn
Копчик [копчиковые позвонки CoI—CoIV] (А — вид спереди, Б — вид сзади) Рентгенограмма шейного отдела позвоночника, боковая проекция: 1 — первый шейный позвонок, атлант [CI]; 2 — остистый отросток [CII]; 3 — дуга позвонка; 4 — ножка дуги; 5 — межпозвоночное пространство; 6 — верхний суставной отросток; 7— нижний суставной отросток; 8 — проекция позвоночного канала; 9 — тело позвонка; 10— превертебральные мягкие ткани (по А.Ю. Васильеву) Рентгенограмма грудного отдела позвоночника, прямая проекция: 1 — остистый отросток; 2 — поперечный отросток; 3 — ножка дуги; 4 — межпозвоночное пространство; 5 — тело позвонка; 6 — проекция позвоночного канала; 7 — верхняя и нижняя реберные ямки тел позвонков (по А.Ю. Васильеву)
Рентгенограмма поясничного отдела позвоночника, боковая проекция: 1 — тело позвонка; 2 — остистый отросток; 3 — ножка дуги; 4 — верхний суставной отросток; 5 — нижний суставной отросток; 6 — верхняя позвоночная вырезка; 7— нижняя позвоночная вырезка; 8 — межпозвоночное отверстие; 9 — межпозвоночное пространство (по А.Ю. Васильеву) Скелет грудной клетки (А — вид спереди, Б — вид сзади): 1 — Superior thoracic aperture; Thoracic inlet; 2 — Jugular notch; Suprasternal notch; 3 — Clavicular uotch; 4 — Manubrium of sternum; 5 — Sternal angle; 6 — Body of sternum; 7 — Xiphoid process; 8 — Sternum; 9 — Costal cartilage; 10 — Costa! margin; Costal arch; 11 — Inferior thoracic aperture; Thoracic outlet; 12 — Spinous process; 13 — Tubercle; 14 — Angle of rib; 15 — Rib [XII] Грудина (А — вид спереди, Б — вид сбоку, справа): 1 — Jugular notch; Suprastemal notch; 2 — Clavicular notch; 3 — Manubrium ofsternum; 4 — Sternal angle; 5 — Body of sternum; 6 — Xiphoid process; 7 — Sternum; 8 — Constal notch [I]; 9 — Costal notches [II—VII]
Рентгенограмма грудной клетки, прямая передняя проекция: 1 — ключица; 2 — лопатка; 3 —передняя часть ребра; 4 — задняя часть ребра; 5 — корень правого легкого; 6 — корень левого легкого; 7 — тень сердца; 8 — дуга аорты; 9 — бифуркация трахеи; 10 — трахея; 11 —- правый реберно-диафрагмальный синус; 12 — диафрагмально-медиастинальный синус; 13 — левый купол диафрагмы; 14 — правый купол диафрагмы; 15 — газовый пузырь желудка (по А. Ю. Васильеву) Ребра (А — первое [I] ребро, правое, вид сверху, Б — второе [II] ребро, правое, вид сверху; В — пятое ребро (V), правое, Г —одиннадцатое ребро [XI], правое): 1 — Body of rib; Shaft of rib; 2 — Tubercle; 3 — Head of rib: 4— Neck of rib; 5 — Groove for subclavian artery; 6 — Scalene tubercle; 7 — Groove for subclavian vein; 8 — Tuberosity for serratus anterior; 9 — Angle of rib; 10— Crest ofneck rib
Особенности вертикального тарана стоп у детей, методы диагностики и лечения
Вертикальный таран - это патология, при которой нарушается нормальное анатомическое положение костей стоп. В современной ортопедии и травматологии является одной из важнейших проблем. Существуют определенные трудности в диагностике, лечении и понимании патогенеза заболевания. По МКБ-10 присвоен код: М 21.0.
Что такое и особенности вертикального тарана
Вертикальным тараном называют плоско-вальгусную деформацию стопы.
Патология характеризуется своеобразным положением костей ступни: таранная кость смещается и наклоняется вперед, в результате ладьевидная отклоняется кнаружи.
Заболевание определять лучше в положении стоя, когда на стопу направлена нагрузка. Устанавливается вальгусное, направленное внутрь, положение пятки. Продольный свод не определяется, наблюдается некоторое отведение дистального участка стопы и выступающая медиально головка таранной кости, которую видно спереди (Х-образный внешний вид).
Движения в голеностопном суставе нормальные, отмечаются нарушения пронации, супинации ступни. Если состояние не запущенно, то в покое, без нагрузки, стопы имеют нормальную высоту сводов, положение костей.
Заболевание приводит к деформации костей и вторичным изменениям в суставах мышц и связок, ступни, особенно таранно-ладьевидном.
Характерна боль при ходьбе, которая возникает в результате неправильного положения костей при нагрузке, давления отклоненной пяточной кости на лодыжку, чрезмерным растяжением связок, влияния смещенных костей на подошвенный нерв. Когда головка надпяточной кости опускается, травмируется нерв, что приводит к невропатии, рефлекторному спазму мышц.
Причины появления и симптомы
В зависимости от причин появления выделят:
- Врожденная ПВДС (плоско-вальгусная деформация) или вид стопы-качалки.
- Нейрогенного происхождения ПВДС на фоне ДЦП или другой патологии.
- Вторичная, статическая.
Врожденный двусторонний вертикальный вид тарана (или односторонний) диагностируется у новорожденных, в половине случаев представлен самостоятельным заболеванием, возникший в результате нарушения формирования костной системы или связочного аппарата. В другой половине случаев - сопровождает тяжелые пороки развития различного характера.
Распространенной причиной является статическая нагрузка. В некоторых случаях уплощение стопы (плоскостопие) может быть причиной плоско-вальгусной деформации. В результате нарушения равновесия статических сил по причине слабости мышц и связок, происходит смещение таранной кости, мышцы голени утрачивают тонус - появляется вальгусное положение стопы.
У детей формирование стопы на первом году жизни происходит под влиянием натяжения мышц, позже - под действием нагрузки. Начав ходить, ребенок не обладает мышечной координацией, позволяющей ему распределять напряжение на стопу равномерно, что приводит к ее деформации. У детей до 3 лет плоскостопие - норма.
Вальгусное отклонение и опора на внутреннюю сторону стопы должна насторожить родителей и врача (ортопеда).
Характерной особенностью является отсутствие каких-либо жалоб у детей.
У взрослых выделяют две формы заболевания с разными причинами развития. Первый вариант (поздняя форма) длительное время не дает о себе знать, проходит безболезненно. Характеризуется постепенным увеличением отклонения ступней внутрь. Причинами являются:
- лишний вес;
- снижение выносливости связочного аппарата;
- стоячая работа;
- снижение мышечной силы вследствие болезни или старости.
Вторая разновидность развивается по причине структурных и функциональных нарушений вследствие невылеченного плоскостопия в юном возрасте, ревматоидного полиартрита.
Клинически проявляется сильным вальгусным отклонением, отсутствием поперечного и продольного свода, тугоподвижностью, деформацией пальцев. Значительно нарушается функция конечности.
Методы лечения вертикального тарана у детей
Лечение сформировавшегося вертикального тарана у детей предполагает консервативные, хирургические методики. Целью консервативного лечения является коррекция деформации, предотвращение прогрессирования заболевания. Если лечить успешно не удается, пациент обратился за помощью в запущенном случае, проводится оперативное вмешательство. При обнаружении патологии в раннем возрасте стараются скорректировать состояние консервативными методами, в тяжелых случаях единственный вариант - операция.

Консервативное лечение
Если тяжелых структурных изменений нет, стараются решить проблему без операции. При статической ПВДС лечение направлено на укрепление мышечного аппарата. В комплекс консервативных методов входят:
- редрессация (устранение контрактур путем растягивания тканей) и массаж мышц голени и ступней, которые проводятся каждый день в течение длительного времени;
- теплые ванночки для ног с солью или хвоей;
- плавание;
- физиотерапия (парафиновые аппликации, УВЧ);
- лечебная физкультура;
- ортопедическая обувь и стельки с супинатором.
Если ПВДС у малыша с рождения, назначаются ЛФК, массаж, физиопроцедуры, ношение тутора. Если течение заболевания тяжелое, терапию начинают с двухнедельного возраста. Она включает в себя наложение гипсовой лонгеты, циркулярных гипсовых повязок с фиксацией ступней в положении наружу.
Широко применяется метод Доббса.
Методика позволяет избежать крупных хирургических вмешательств, благодаря эластичности тканей у детей младшего возраста. Суть метода сводится к восстановлению нормальных анатомических соотношений костных структур путем мануальной (ручной) коррекции с последующим наложением гипсовых лонгет. Благодаря эластичности связочного аппарата процедура восстановления не требует анестезии.
Все сеансы вправления заканчиваются наложением лонгеты с установкой в нужном расположении. Лонгеты накладываются до верхней трети голени, ноги согнуты в коленных суставах под прямым углом. Каждую неделю провидится смена положения и повторное гипсование.
Считается подготовительным этапом к малоинвазивной операции, которая проводится после трехлетнего возраста.

Операция
Оперативная часть методики Доббса. Суть операции заключается в фиксировании суставных поверхностей таранной и ладьевидной костей в нормальном положении с помощью спицы Киршнера под мониторингом рентгена. Проводят чрескожную ахиллотомию. Вмешательство проводится под местной анестезией. Спица устанавливается на 8 недель вместе с гипсом.
После заживления и удаления спицы, дети продолжают ходить в гипсе с выкладкой свода 4 недели, затем назначают ношение брейсов до четырехлетнего возраста. Показано ношение ортопедической обуви с выполнением продольного свода, высоким жестким задником до 5 лет.
Иные хирургические методы:
- метод Миллера;
- подтаранный артродез;
- метод по Кумер-Коуэл-Рамсея;
- метод по Колеману.
Подтаранный артродез считается самой простой операцией и дает оптимальные результаты. Суть вмешательства:
- Введение в наркоз.
- Разрез по Кохеру.
- Перонеальные связки отводят вверх и вперед.
- Между таранной и пяточной костью рассекают связки и капсулу сустава.
- Частично резецируют суставные поверхности костей.
- Сопоставляют кости и проверяют правильность анатомического положения.
- Фиксируют спицами Киршнера или специальным имплантантом.
- Возвращают связки на место, сшивают их с фиброзной тканью.
- Зашивают рану послойно.
После назначают носить гипс и ходить в туторах (жесткая конструкция, фиксирующая сустав). В конце лечения делают заказ ортопедической обуви.
Детям в возрасте 5-12 лет проводят операцию по Колеману. Заключается в выполнении ряда разрезов (тыл, позади медиальной лодыжки, область малоберцовой кости), рассечении суставов между таранной и окружающими ее костями, выведением их в нормальное положение, создании продольного медиального свода.
Далее выполняют жесткое соединение суставных поверхностей таранной и пяточной кости с помощью костного фрагмента. Проводят ряд манипуляций для удлинения сухожилий сгибателей. В реабилитационном периоде необходимо зафиксировать конечность гипсовой повязкой и спицами Киршнера. Обязательно постоянное ношение ортопедической обуви.
Метод Миллера применяется для лечения детей 10-14 лет. Осуществляют артродез (жесткая фиксация) суставов между костями, образующих медиальный продольный свод (ладьевидной) с натяжением сухожилия задней большеберцовой мышцы.
Техника операции по Кумер-Коуэл-Рамсея сводится к восстановлению нормального положения костей, формированию свода и стабилизации положения таранной кости путем фиксации сухожилия передней большеберцовой мышцы.
В конце фиксируют ногу гипсом на 8 недель, после удаляют спицы Киршнера с последующим повторным гипсованием.
Возможные осложнения и прогноз
При игнорировании симптомов заболевания, позднем обращении в больницу могут возникать осложнения:
- плоскостопие;
- деформация позвоночника;
- структурные изменения в вышележащих суставах;
- остеохондроз и артрозы;
- инвалидность.
Прогноз благоприятный при своевременном выявлении и адекватном лечении. Оперативное вмешательство позволяет добиться стабильного восстановления функции конечности в большинстве случаев. Консервативные не всегда приводят к желаемому результату.
Кости стопы.
Кости стопы в области предплюсны, tarsus, представлены следующими костями: таранной, пяточной, ладьевидной, тремя клиновидными костями: медиальной, промежуточной и латеральной, и кубовидной. В состав плюсны, metatarsus, входит 5 плюсневых костей. Фаланги, phalanges, пальцев стопы называются так же, как фаланги пальцев кисти.
Кости предплюсны, ossa tarsi, располагаются двумя рядами: к проксимальному относятся таранная и пяточная кости, к дистальному — ладьевидная, кубовидная и три клиновидные кости. Кости предплюсны сочленяются с костями голени; дистальный ряд костей предплюсны сочленяется с костями плюсны.
Таранная кость, talus, — единственная из костей стопы, которая сочленяется с костями голени. Задний ее отдел — тело таранной кости, corpus tali. Кпереди тело переходит в суженный участок кости — шейку таранной кости, collum tali; последняя соединяет тело с направленной вперед головкой таранной кости, caput tali. Таранную кость сверху и по бокам в виде вилки охватывают кости голени. Между костями голени и таранной костью образуется голеностопный сустав, articulatio talocruralis. Соответственно ему суставными поверхностями являются: верхняя поверхность таранной кости, facies superior ossis tali, имеющая форму блока — блок таранной кости, trochlea tali, и боковые, латеральная и медиальная, лодыжковые поверхности, facies malleolaris lateralis et facies malleolaris medialis. Верхняя поверхность блока выпуклая в сагиттальном направлении и вогнутая в поперечном.
Латеральная и медиальная лодыжковые поверхности плоские. Латеральная лодыжковая поверхность распространяется на верхнюю поверхность латерального отростка таранной кости, processus lateralis tali. Заднюю поверхность тела таранной кости сверху вниз пересекает борозда сухожилия длинного сгибателя большого пальца стопы sulcus tendinis m. flexoris hallucis longi. Борозда делит задний край кости на два бугорка: больший медиальный бугорок, tuberculum mediale, и меньший латеральный бугорок, tuberculum laterale. Оба бугорка, разделенные бороздой, образуют задний отросток таранной кости, processus posterior tali. Латеральный бугорок заднего отростка таранной
кости иногда, в случае его самостоятельной оссификации, представляет собой отдельную треугольную кость, os trigonum.
На нижней поверхности тела в заднелатеральном отделе имеется вогнутая задняя пяточная суставная поверхность, facies articularis calcanea posterior. Переднемедиальные отделы этой поверхности ограничены проходящей здесь сзади наперед и латерально бороздой таранной кости, sulcus tali. Кпереди и кнаружи от этой борозды располагается средняя пяточная суставная поверхность, facies articularis calcanea media. Кпереди от нее залегает передняя пяточная суставная поверхность, facies articularis calcanea anterior.
Посредством суставных поверхностей нижней своей частью таранная кость сочленяется с пяточной костью. На передней части головки таранной кости имеется сферической формы ладьевидная суставная поверхность, facies articularis navicularis, посредством которой она сочленяется с ладьевидной костью.
Пяточная кость, calcaneus, располагается книзу и кзади от таранной кости. Задненижний отдел ее образован хорошо выраженным бугром пяточной кости, tuber calcanei. Нижние отделы бугра с боковой и медиальной сторон переходят в латеральный отросток бугра пяточной кости, processus lateralis tuberis calcanei, и в медиальный отросток бугра пяточной кости, processus medialis tuberis calcanei. На нижней поверхности бугра имеется пяточный бугорок, tuberculum calcanei, расположенный у переднего конца линии прикрепления длинной подошвенной связки, lig. plantare longum.
На передней поверхности пяточной кости имеется седловидной формы кубовидная суставная поверхность, facies articularis cuboidea, для сочленения с кубовидной костью.
В переднем отделе медиальной поверхности пяточной кости находится короткий и толстый отросток — опора таранной кости, sustentaculum tali. По нижней поверхности этого отростка проходит борозда сухожилия длинного сгибателя большого пальца стопы, sulcus tendinis m. flexoris hallucis longi.
На латеральной поверхности пяточной кости, в переднем отделе, имеется небольшой малоберцовый блок, trochlea fibularis, позади которого проходит борозда сухожилия длинной малоберцовой мышцы, sulcus tendinis m. peronei (fibularis) longi.
На верхней поверхности кости, в среднем отделе, располагается обширная задняя таранная суставная поверхность, facies articularis talaris posterior. Кпереди от нее залегает борозда пяточной кости, sulcus calcanei, проходящая сзади наперед и латерально. Кпереди от борозды, вдоль медиального края кости, выделяются две суставные поверхности: средняя таранная суставная поверхность, facies articularis talaris media, и впереди нее — передняя таранная суставная поверхность, facies articularis talaris anterior, соответствующие одноименным поверхностям на таранной кости. При накладывании таранной кости на пяточную передние отделы борозды таранной кости и борозды пяточной кости образуют углубление — пазуху предплюсны, sinus tarsi, которая прощупывается как небольшое вдавление.
Ладьевидная кость, os naviculare, уплощенная спереди и сзади, залегает в области внутреннего края стопы. На задней поверхности кости имеется вогнутая суставная поверхность, посредством которой она сочленяется с суставной поверхностью головки таранной кости. Верхняя поверхность кости выпуклая. Передняя поверхность кости несет суставную поверхность для сочленения с тремя клиновидными костями. Границами, определяющими места сочленения ладьевидной кости с каждой клиновидной костью, служат небольшие гребешки.
На латеральной поверхности кости имеется небольшая суставная поверхность — место сочленения с кубовидной костью. Нижняя поверхность ладьевидной кости вогнутая. В медиальном ее отделе располагается бугристость ладьевидной кости, tuberositas ossis navicularis.
Клиновидные кости, ossa cuneiformia, в количестве трех, располагаются я впереди ладьевидной кости. Различают медиальную, промежуточную и латеральную клиновидные кости. Промежуточная клиновидная кость короче остальных, поэтому передние, дистальные, поверхности этих костей находятся не на одном уровне. Они имеют суставные поверхности для сочленения с соответствующими плюсневыми костями,
Основание клина (более широкая часть кости) у медиальной клиновидной кости обращено вниз, а у промежуточной и латеральной — вверх.
Задние поверхности клиновидных костей имеют суставные площадки для сочленения с ладьевидной костью.
Медиальная клиновидная кость, os cuneiforme mediale, на своей вогнутой латеральной стороне несет две суставные поверхности для сочленения с промежуточной клиновидной костью, os cuneiforme intermedium, и со II плюсневой костью.
Промежуточная клиновидная кость, os cuneiforme intermedium, имеет суставные площадки: на медиальной поверхности — для сочленения с медиальной клиновидной костью, os cuneiforme mediale, па латеральной стороне — для сочленения с латеральной клиновидной костью, os cuneiforme laterale.
Латеральная клиновидная кость, os cuneiforme laterale, также имеет две суставные поверхности: с медиальной стороны для сочленения с промежуточной клиновидной костью, os cuneiforme intermedium, и основанием II плюсневой кости, os metatarsale II, а с латеральной — с кубовидной костью, os cuboideum.
Кубовидная кость, os cuboideum, располагается кнаружи от латеральной клиновидной кости, впереди пяточной кости и позади основания IV и V плюсневых костей.
Верхняя поверхность кости шероховатая, на медиальной находятся суставные площадки для сочленения с латеральной клиновидной костью, os cuneiforme laterale, и ладьевидной костью, os naviculare. На латеральном крае кости имеется направленная книзу бугристость кубовидной кости, tuberositas ossis cuboidei. Кпереди от нее начинается борозда сухожилия длинной малоберцовой мышцы, sulcus tendinis m. peronei longi, которая переходит на нижнюю поверхность кости и пересекает ее косо сзади и снаружи, кпереди и кнутри соответственно ходу сухожилия одноименной мышцы.
Задняя поверхность кости имеет седловидной формы суставную поверхность для
Сочленения с такой же суставной поверхностью пяточной кости. Выступ нижнемедиального участка кубовидной кости, граничащий с краем данной суставной поверхности, получил название пяточного отростка, processus calcaneus. Он обеспечивает поддержку переднего конца пяточной кости.
Передняя поверхность кубовидной кости имеет разделенную гребешком суставную поверхность для сочленения с IVи V плюсневыми костями, os metatarsale IV et os metatarsale V.
Плюсневые кости
Плюсневые кости, ossa metatarsalia, представлены пятью (I-V) тонкими длинными костями, расположенными впереди предплюсны. В каждой плюсневой кости различают тело, corpus, и два эпифиза: проксимальный — основание, basis, и дистальный — головку, caput.
Счет костей ведется со стороны медиального края стопы (от большого пальца к мизинцу). Из 5 плюсневых костей I кость короче, но толще остальных, II кость самая длинная. Тела плюсневых костей трехгранные. Верхняя, тыльная, поверхность тела несколько выпуклая, остальные две — нижние (подошвенные) поверхности, сходятся внизу, образуя заостренный гребешок.
Основания плюсневых костей представляют наиболее массивную их часть. Они имеют форму клина, который своей расширенной частью у I—IV плюсневых костей направлен вверх, а у V плюсневой кости — в медиальную сторону. Боковые поверхности оснований имеют суставные площадки, посредством которых смежные плюсневые кости сочленяются между собой.
На задних поверхностях оснований расположены суставные поверхности для сочленения с костями предплюсны. На нижней поверхности основания I плюсневой кости располагается бугристость I плюсневой кости, tuberositas ossis metatarsalis primi. У
V плюсневой кости в латеральном отделе основания также имеется бугристость
V плюсневой кости, tuberositas ossis metatarsalis quinti, которая хорошо прощупывается. Передние концы, или головки, плюсневых костей сдавлены с боков. Периферический отдел головок имеет сферической формы суставные поверхности, сочленяющиеся с фалангами пальцев. На нижней поверхности головки I плюсневой кости, по бокам, имеются две небольшие гладкие площадки, к которым прилегают сесамовидные кости, ossa sesamoidea, большого пальца стопы. Головка I плюсневой кости хорошо прощупывается.
Кроме указанных сесамовидных костей в области плюснефалангового сочленения большого пальца, встречаются одна сесамовидная кость в межфаланговом сочленении этого же пальца, а также непостоянные сесамовидные кости в толще сухожилия длинной малоберцовой мышцы, в области подошвенной поверхности кубовидной кости.
Между костями плюсны имеется 4 межкостных промежутка, spatia interossea metatarsi, которые заполнены межкостными мышцами.
Кости пальцев (фаланги)
Кости пальцев, ossa digitorum, представлены фалангами, phalanges. По форме, числу и взаимоотношениям они соответствуют фалангам пальцев кисти. В каждой фаланге различают тело, corpus phalangis, и два эпифиза: задний, проксимальный, эпифиз — основание фаланги, basis phalangis, и передний, дистальный, эпифиз — головку фаланги, caput phalangis. Поверхности головок проксимальных и средних фаланг, phalanx proximalis et phalanx medialis, имеют форму блока.
На дистальном конце каждой дистальной фаланги, phalanx distalis, расположен бугорок дистальной фаланги, tuberositas phalangis distalis.
Читайте также:
