Виды и применение дренажей в хирургии
Добавил пользователь Morpheus Обновлено: 09.01.2026
Дренирование ран проводят для постоянного оттока гноя. В результате создаются хорошие условия для отторжения погибших тканей и наступления фазы регенерации. Существует несколько способов его организации, и у каждого - разная степень эффективности. В чем же заключаются их особенности и когда снимают дренаж?
Разновидности дренирования
Эффективным является дренирование, при котором систему отводят от самой низкой точки раны и гной вытекает под силой тяжести. Так называемый пассивный вариант - наложение повязки, впитывающей выделения. Еще один способ - удаление гноя механическим путем промыванием антибактериальными растворами.
Для проведения процедуры в медицинском центре в Красногорске используют пластиковые, резиновые, стеклянные трубки различного диаметра, марлевые тампоны, мягкие зонды, катетеры, специально изготовленные пластмассовые полосы. Подбор аппарата проходит с учетом конкретного случая. В ране система должна располагаться в правильном положении, а лекарственные препараты - соответствовать чувствительности микрофлоры.
Самыми распространенными в лечении гнойных ран стали трубчатые дренажи - двойные, одинарные, с одиночными или множественными отверстиями. В качестве материала, как правило, выбирают силикон, поливинилхлорид или латекс: их характеристики упругости, эластичности, прозрачности и твердости позволяют достигать максимального эффекта. Важно также и свойство биологической инертности, которая продлевает сроки пребывания системы в ране. Кроме того, такие «устройства» используются многократно при соответствующей стерильной обработке.
Показания для удаления дренажа и техника выполнения процесса
Показаний для удаления дренажа существует два:
- Полное очищение раны и констатация ее затягивания.
- В месте, где установлена система, зафиксированы воспалительные изменения.
Во время удаления должны быть соблюдены правила стерильности, поскольку через дренажное отверстие не только выходит гной, но и проникает инфекция. Стоимость процедуры невысокая - в разы ниже, чем цена удаления липомы, фибромы и проведения других хирургических процедур.
Важно также, чтобы система не была сдавлена и не перегибалась - как во время пребывания в организме, так и при снятии. Врач должен расположить ее оптимально для конкретного больного и предотвратить какие-либо осложнения - боль, повреждение тканей, сосудов и т.д.
Техника первичной хирургической обработки разможженых ран. Показания к дренированию и виды дренажей.
В амбулаторных условиях производят первичную хирургическую обработку поверхностных ран с размозженными краями.
Первичная хирургическая обработка раны - первая хирургическая операция, выполняемая пациенту с раной с соблюдением правил асеп- тики, при обезболивании и заключающаяся в последовательном выполнении следующих этапов:
• ревизия раневого канала;
• иссечение краёв, стенок и дна раны;
• восстановление целостности повреждённых органов и структур;
• наложение швов на ранус оставлением дренажей (по показаниям).
Рассечение раны необходимо для полной (под визуальным контролем) ревизии зоны распространения раневого канала и характера повреждения.
Иссечение краёв, стенок и дна раны производят для удаления некротизированных тканей, инородных тел, а также всей раневой поверхности, инфицированной при ранении. После выполнения этого этапа рана становится резаной и стерильной. Дальнейшие манипуляции следует проводить только после смены инструментов и обработки или смены перчаток.
Обычно рекомендуют иссекать края, стенки и дно раны единым блоком примерно на 0,5-2,0 см При этом необходимо учитывать локализацию раны, её глубину и вид повреждённых тканей. При загрязнённых, размозжённых ранах, ранах на нижних конечностях иссечение должно быть достаточно широким. При ранах на лице удаляют лишь некротизированные ткани, а при резаной ране иссечение краёв и вовсе не производят. Нельзя иссекать жизнеспособные стенки и дно раны, если они представлены тканями внутренних органов (мозг, сердце, кишечник и др.).
После иссечения осуществляется тщательный гемостаз для профилактики образования гематомы и возможных инфекционных осложнений.
Восстановительный этап (шов нервов, сухожилий, сосудов, соединение костей и др.) желательно выполнять сразу при ПХО, если это позволяет квалификация хирурга. Если нет, можно в последующем выполнить повторную операцию с отсроченным швом сухожилия или нерва, произвести отсроченный остеосинтез. Восстановительные мероприятия в полном объёме не следует выполнять при ПХО в военное время.
Ушивание раны - завершающий этап ПХО.Возможны следующие варианты завершения этой операции:
1. Послойное зашивание раны наглухо производят при небольших ранах с малой зоной повреждения (резаные, колотые и пр.), малозагрязнённых ранах, локализации ран на лице, шее, туловище или верхних конечностях при малом сроке с момента повреждения.
2. Зашивание раны с оставлением дренажа (дренажей) выполняют в тех случаях, когда либо есть риск развития инфекции, но он очень невелик, либо рана локализуется на стопе или голени, либо велика зона повреждения, либо ПХО выполняется через 6-12 ч от момента повреждения, либо у больного есть сопутствующая патология, неблагоприятно влияющая на раневой процесс, и т.д., т.е. при риске развития инфекции.
3. Рану не зашивают при высоком риске инфекционных осложнений:
- обильное загрязнение раны землёй;
- массивное повреждение тканей (размозжённая, ушибленная рана);
- сопутствующие заболевания (анемия, иммунодефицит, сахарный диабет);
- локализация на стопе или голени;
- пожилой возраст пациента.
Показания к дренированию:
1. Удаление из раны или из полости экссудата, крови, выделяющегося экскрета: желчи, панкреатического сока, мочи, лимфы и др.
2. Борьба с инфекцией. В адекватно дренированной полости возникают неблагоприятные условия для продолжения или прогрессирования инфекции.Дренаж позволяет осуществлять промывание инфицированной полости и вводить в нее антибактериальные лекарственные вещества.
3. А). Превентивно-диагностическая функция дренажа обеспечивает раннее выявление таких осложнений, как кровотечение, несостоятельность анастомоза желудочно-кишечного тракта или желчных путей.
Б). Превентивно-лечебная: при несостоятельности анастомоза содержимое полого органа не растечется в брюшной полости, а будет вытекать наружу по дренажу, что спасет больного от тяжелых осложнений.
4. Планированное образование наружного свища паренхиматозного органа. Например, при панкреато-дуоденальной резекции по методике В. Макохи анастомоз культи поджелудочной железы не накладывают, а заведомо идут на образование наружного панкреатического свища. При этом к культи тела железы подводят дренажную трубку.
Виды дренажей:
Марлевые дренажи - это тампоны и турунды, которые готовят из гигроскопической марли. С помощью их проводят тампонаду раны.
Плоские резиновые дренажи - изготавливаются из перчаточной резины путём вырезания полостей различной длины и ширины. Они способствуют пассивному оттоку содержимого из неглубокой раны.
Для улучшения оттока сверху дренажа накладывается салфетка, смоченная антисептиком. Смену таких дренажей проводят ежедневно.
Трубчатые дренажи готовят из резиновых, латексных, полихлорвиниловых, силиконовых трубок диаметром от 0,5 до 2,0 см. Трубчатый дренаж по спирали боковых поверхностей имеет отверстия размерами не более диаметра самой трубки.
Различают дренажи одинарные, двойные, двухпросветные, многопросветные. По ним идёт отток содержимого из глубоких ран и полостей тела, можно проводить промывание раны или полости антисептическими растворами. Удаляются из ран такие дренажи на 5-8 день.
Микроирригатор- это трубчатый дренаж, диаметр которого от0,5 до 2 мм без дополнительных отверстий на боковой поверхности трубки. Применяют его для введения лекарственных веществ в полости тела.
Смешанные дренажи - это резиново-марлевые дренажи. Такие дренажи обладают отсасывающими свойствами за счёт марлевой салфетки и оттоком жидкости по резиновому плоскому дренажу. Их называют "сигарные дренажи" - отрезанный от резиновой перчатки палец с несколькими отверстиями и рыхло введённый внутрь полоской марли или слоями переложенные марлевые сафетки и резиновые полоски дренажи. Применяются смешанные дренажи только в неглубоких ранах.
Закрытый дренаж - это трубчатый дренаж, свободный конец которого перевязан шёлковой нитью или пережат зажимом. Применяется он для введения лекарственных средств или выведения содержимого раны и полости с помощью шприца. К закрытым дренажам относятся микроирригаторы, дренажи из плевральной полости.
Открытый дренаж - это трубчатый дренаж, свободный конец которого накрывается марлевой салфеткой или погружается в стерильный сосуд с антисептическим раствором.
Дренирование ран и полостей.
4. Дренирование плевральной полости.
5. Дренирование брюшной полости.
6. Дренирование мочевого пузыря.
7. Дренирование трубчатых костей и суставов.
8. Уход за дренажами.
Дренирование - лечебный метод, заключающийся в выведении наружу содержимого из ран, гнойников, содержимого полых органов, естественных или патологических полостей тела. Полноценное дренирование, обеспечивает достаточный отток раневого экссудата, создает наилучшие условия для скорейшего отторжения погибших тканей и перехода процесса заживления в фазу регенерации. Противопоказаний к дренированию практически нет. Процесс гнойной хирургической и антибактериальной терапии выявил еще одно достоинство дренирования - возможность целенаправленной борьбы с раневой инфекцией.
Для обеспечения хорошего дренирования имеет характер дренажа, выбор оптимален для каждого случая, способа дренирования, положения дренажа в ране, использования определенных медикаментозных средств для промывания раны (соответственно чувствительности микрофлоры), исправное содержание дренажной системы с соблюдением правил асептики.
Дренирование осуществляется при помощи дренажей. Дренажи делятся на марлевые, плоские резиновые, трубчатые и смешанные.
Марлевые дренажи - это тампоны и турунды, которые готовят из гигроскопической марли. С помощью их проводят тампонаду раны. Тампонада ран бывает тугая и рыхлая.
Тугая тампонада применяется при остановке кровотечения из мелких сосудов сухими или смоченными в растворах (3% перекиси водорода, 5% аминокапроновой кислоты, тромбина) марлевыми турундами. Такая турунда оставляется в ране от 5 мин до 2 ч. При недостаточном росте гранулёзной ткани в ране проводится тугая тампонада по Вишневскому с мазью. В этом случае турунда оставляется в ране 5-8 дней.
Рыхлая тампонада используется для очистки загрязнённой или гнойной раны с неспадающимися краями. Марлевые дренажи вводят в рану рыхло, чтобы не препятствовать оттоку отделяемого. При этом лучше вводить тампоны, смоченные антисептическими растворами. Марля сохраняет дренажную функцию только 6-8 часов, затем она пропитывается раневым отделяемым и препятствует оттоку. Поэтому при рыхлой тампонаде марлевые дренажи надо менять 1-2 раза в день.
Различают дренажи одинарные, двойные, двухпросветные, многопросветные. По ним идёт оттк содержимого из глубоких ран и полостей тела, можно проводить промывание раны или полости антисептическими растворами. Удаляются из ран такие дренажи на 5-8 день.
Микроирригатор - это трубчатый дренаж, диаметр которого от 0,5 до 2 мм без дополнительных отверстий на боковой поверхности трубки. Применяют его для введения лекарственных веществ в полости тела.
Дренирование осуществляется с помощью резиновых, стеклянных или пластиковых трубок различных размеров и диаметра, резиновых (перчаточных) выпускников, специально изготовленных пластмассовых полос, марлевых тампонов, вводимых в рану или дренируемую полость, мягких зондов, катетеров.
Крайне важным элементом физической антисептики является дренирование. Этот метод применяется при лечении всех видов ран, после большинства операций на грудной и брюшной полости и основан на принципах капиллярности и сообщающихся сосудов.
Различают три основных вида дренирования: пассивное, активное и проточно-промывное .
Перевязка (послеоперационная) с заменой дренажа
Дренаж - это устройство в виде вакуумного аспиратора и вводимых в послеоперационный шов или рану силиконовых трубок, предназначенное для отвода гнойного содержимого наружу. Такая система устанавливается на теле пациента снаружи. Её главная задача - извлечение сформировавшегося в повреждённых тканях экссудата и предотвращение развития лимфореи (нагромождение определённого количества серозной жидкости, в состав которой входит лимфа, секретируемая повреждёнными тканями в ране). Лимфорея не только кардинально тормозит процесс рубцевания, но часто провоцирует нежелательные осложнения.
Для чего проводится послеоперационная перевязка с заменой дренажа?

В послеоперационный период перевязка с заменой дренажа назначается в профилактических целях для предотвращения процессов, провоцирующих воспаление и раздражение тканей и кожного покрова. В основе процедуры лежит применение хирургических дренажей, способствующих заживлению вскрытой в ходе операции полости, которые оказывают антибактериальный эффект от наружных травм и вирусной инфекции. Само собой это очень важная процедура, незаменимая в основном после сложнейших оперативных вмешательств.
Замена дренажа происходит, когда имеет место риск попадания инфекции в полость раны, когда возникает кровотечение либо скопление других послеоперационных экссудатов. За счёт его повторной установки осуществляется процесс отхождения кровяных сгустков либо лимфы из очага раны. В случае если происходит нагноение операционного шва, дренаж способствует выведению гнойных сгустков, провоцирующих размножение микроорганизмов и бактерий.
Преимущественно в виде дренажа используются слоистые повязки из марли, реже применяются силиконовые, тефлоновые и латексные повязки. Разновидность дренажа выбирает хирург, проводящий операцию, с учётом степени повреждения и возможного заражения вскрытого очага. Какой бы дренаж не устанавливался, изначально он обрабатывается, как и рана, специфическими антисептиками, обеспечивая быстрое рубцевание раны.
Кроме того, послеоперационная перевязка с заменой дренажа необходима при мониторинге состояния здоровья больного после проведённой операции - объём, тип, характер выделяемого экссудата свидетельствуют о степени заживления раны.
Отвод лишнего экссудата обеспечивает более быстрое затягивание послеоперационных полостей, уменьшает отёчность тканей. Вместе с тем сокращается и опасность воспаления.
Период устранения дренажа регулируется индивидуально для каждого пациента, поскольку на нём сказываются определённые факторы. В большинстве случаев дренаж удаляется на 3-5 послеоперационный день.
Когда делают послеоперационную перевязку с заменой дренажа?

Показаниями к замене дренажа при перевязке могут быть:
- высыхание его наружного конца;
- повышение у больного температуры;
- чрезмерное заполнение гнойным содержимым полости раны или вскрытого очага;
- усугубление общего состояния здоровья пациента;
- обильные потери фибрина, который способствует закупорке выходного отверстия раны.
Подготовка к процедуре
Алгоритм подготовительного этапа по замене дренажа при послеоперационной перевязке включает:
- Гигиеническое очищение рук медперсоналом.
- Использование перчаток во время выполнения процедуры.
- Идентификацию пациента.
- Представление, объяснение больному задачи и последовательности предстоящей манипуляции.
- Получение добровольного согласия пациента на процедуру.
- Получение от пациента информации относительно того, приносит ли ему дренаж какой-либо дискомфорт (в том случае, когда больной находится в сознании).
- Повторная гигиеническая обработка рук антисептиком, их осушение.
- Подготовка всех необходимых для манипуляции средств.
- Подготовка ёмкости с дистиллированной водой или физиологическим раствором.
- Подготовка дренажной системы (трубки для отведения гнойного содержимого должны быть стерильны и правильно подобраны по размеру).
- Замена старого дренажа новым.
- Закрытие раны чистой стерильной повязкой.
Как проводится перевязка (послеоперационная) с заменой дренажа?
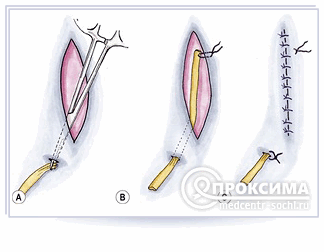
Различают два вида дренажа. Первый (активный) используется для отхождения гнойной жидкости через специальное отверстие либо путём отсасывания в специальную трубку в направлении снизу вверх. Второй тип (пассивный) устанавливается в направлении сверху вниз.
Установка той или иной разновидности дренажа подбирается в зависимости от состояния здоровья пациента, трудностей, с которыми пришлось столкнуться в ходе проведении оперативного вмешательства, степени тяжести патологии, присутствия / отсутствия симптомов воспаления.
Отсутствие либо некорректность установки по какой-либо причине дренажа значительно увеличивают срок заживления раны, что впоследствии может поспособствовать проникновению в операционный шов (рану) инфекции, микробов, представляющих повышенную опасность для больного в послеоперационный период.
Последовательность этапов смены дренажа во время перевязочной процедуры:
- подготовка средств, предназначенных для обработки раны;
- дезинфекция рук тёплым мыльным раствором накануне и после манипуляции, последующая их обработка антисептиком;
- устранение старой перевязки и дренажа;
- очищение полости раны антисептиком или, например, 0,9 %-ным солевым раствором;
- введение антибиотиков (при необходимости);
- установка нового дренажа с последующей стерильной перевязкой.
В некоторых случаях с целью обеспечения быстрого рубцевания поражённого участка врач может назначить пациенту приём антибактериальных и противовоспалительных лекарственных средств, подобрать курс физиотерапии, рекомендовать обработку раны специальными полиэтиленоксидными гелями и мазями.
Уход за послеоперационной раной

Рана, образовавшаяся после оперативного вмешательства, относится к резаным. Надлежащий уход и послеоперационное восстановление по времени занимает в среднем 14-21 день.
После проведения операции рекомендуется тщательно очищать рану асептическим раствором, вовремя менять перевязки, осуществлять визуальное наблюдение за признаками заражения. Грамотная обработка раны обеспечивает её быстрое и своевременное заживление.
Рекомендации по уходу за очагом раны
Чтобы предотвратить распространение инфекции в послеоперационной полости и обеспечить её заживление важно держать послеоперационную полость в сухости и чистоте.
Смену дренажа в период послеоперационной обработки раны следует проводить с учётом степени тяжести раны, памятки относительно использования средства по уходу за ней, советов врача.
Ни в коем случае нельзя постоянно держать рану закрытой до момента снятия врачом швов.
Не стоит слишком часто делать перевязку, однако сменить её необходимо, когда она просочилась кровью либо гнойным отделяемым, загрязнилась либо отпала от раны.
Послеоперационный мониторинг осуществляется:
- При болезненности раны (в этом случае больному рекомендуется принимать назначенные доктором обезболивающие).
- С целью устранения болевых ощущений и отёчности вокруг раны.
- Когда, например, необходима фиксация верхней / нижней конечности в приподнятом положении после проведения операции на руке / ноге.
- Когда нужно, чтобы на ране какое-то время находился обёрнутый марлей (бинтом, стерильной салфеткой) холодный мешок в течение каждых 20 минут на протяжении двух часов.
Как при обработке раны с постхирургическим наложением швов, так и в период после удаления швов существует высокий риск раскрытия раны. В этот период соблюдайте особую осторожность и аккуратность при перевязке и смене дренажа, в частности при обработке послеоперационных полостей, размещённых на подвижных участках тела: максимально устраните напряжение в области шва / раны, чтобы они не разошлись, на протяжении 14 дней с момента хирургического вмешательства исключите физические нагрузки и подъём тяжестей. Соблюдайте рекомендации доктора.
Помните, что свежая незарубцевавшаяся рана какое-то время может быть гиперчувствительной, закостеневшей, онемевшей, чуть возвышенной над поверхностью кожи. Также она может выглядеть отёкшей, покрасневшей, в то время как вокруг неё может наблюдаться зуд. Подобная симптоматика является нормальной реакцией в послеоперационный период заживления.
Обратитесь за помощью к специалисту в случае:
ОБРАТИТЕ ВНИМАНИЕ!
Рубцевание и заживление раны занимает от нескольких недель до месяца. Всё это время она очень чувствительна. Этот факт следует учитывать при её обработке.
Очень важно защищать послеоперационную область, в которой установлен дренаж, от внешнего травмирования, избегать трения об узкую одежду.
Перевязку и замену дренажа осуществлять по мере необходимости. В период заживления раны допускается её покрытие перевязочным материалом с предварительной обработкой антисептиком.
Дренировать или нет? Роль дренажа в неотложной абдоминальной хирургии: международный и персональный ракурс (перевод)
История дренирования брюшной полости стара, как и сама хирургия (1). Однако, абдоминальное дренирование, по-прежнему, - предмет дискуссий и постоянного обсуждения. Ещё 100 лет тому назад существовали страстные сторонники дренирования, как Robert Lawson Tait (1845-1899), который сказал: «Сомневаешься - дренируй»! Были и скептики, как J. L. Yates (1905), которые говорили: «Дренирование при общем перитоните физически и физиологически невозможно»! Были и такие, как Joseph Price (1853-1911): «Есть люди, которые пылко защищают дренирование, а есть, которые категорически отрицают. И те и другие по-своему правы».
Прошло 100 лет, в течение которых оперативная хирургия и поддерживающее лечение прогрессировали непрерывно. Но что с дренированием? Стало ли дискуссий и противоречий меньше сегодня? Что ожидает дренирование завтра?
Классификация дренажей
Дренажи ставят из лечебных или профилактических соображений.
- Для обеспечения оттока внутрибрюшной жидкости или гноя (периапендикулярный абсцесс, диффузный перитонит).
- Для контроля за источником инфекции при невозможности его удаления другими, радикальными способами; например, при наружном кишечном свище (дуоденальная культя).
- Профилактические:
- Для предупреждения рецидива инфекции - с целью эвакуации остатков серозной жидкости или крови, предупреждения образования абсцесса.
- Для контроля за ожидаемым или вероятным истечением с линии шва (толстокишечный анастомоз, дуоденальная культя, пузырный проток).
- Для оповещения об осложнениях (в надежде, что дренаж сработает в случае кровотечения или истечения химуса из анастомоза).
Лучше, чем обсуждать закостенелую классификацию, посмотреть на проблему дренирования глазами общего хирурга. Какова общепринятая тактика? Какова практика при общих хирургических операциях?
В опросе приняли участие 71 респондент, все общие хирурги, многие из них не академические специалисты, а зарабатывающие себе практической работой на «хлеб и масло», всего из 23 стран. Более всего (14) - из США, а всего из северной Америки - 18, Западной Европы - 10, Восточной Европы - 7, Азии - 15, включая Израиль и Турцию; Латинской Америки - 15, Австралии и Южной Африки - по 3.
Хирурги, активные в Интернет-опросе, как правило, и в другой деятельности личности более интересующиеся, активные, знакомые с литературой и современной практикой. Результаты опроса отражают противоречия и географические отличия в их хирургической тактике.
Общие ситуации, когда дренаж может быть использован
Острый аппендицит
В табл. 1 и 2 суммированы ответы хирургов. Исключён «простой» или «флегмонозный» аппендицит. Обсуждены только осложнённые формы: когда аппендикс чёрного цвета, обычно присутствует некоторое количество жидкости в тазу, но это не явный гной. Как следует из табл. 1, только один респондент дренирует полость в данной ситуации. Далее, когда аппендикс перфорирован, хирург, работающий лапаротомным или лапароскопическим доступом, удаляет отросток, отсасывает гной, присутствующий вокруг аппендикса. В этих случаях хирург может разрушить барьер из сальника или петель тонкой кишки, обнажив небольшой абсцесс в несколько кубических миллиметров, гной также аспирируют. Табл. 2 показывает, что 80% респондентов не ставят дренаж и в этой ситуации. При этом нет географической закономерности. Табл. 3 иллюстрирует запущенные случаи, где перфоративный аппендицит сочетается с ситуацией «гной везде» - в тазу, по правому боковому каналу, даже в верхнем этаже. И, хотя 80% хирургов не ставят дренаж и в этой ситуации, есть географическая зависимость: никогда или почти никогда не дренируют брюшную полость в Северной и Латинской Америке, и довольно часто - в азиатском мире. Это зависит от того, как хирург видит роль дренажа в лечении диффузного перитонита, осложнения будут обсуждены позже.
Табл. 1. Вы ставите дренаж после аппендэктомии при гангренозном аппендиците?
Табл. 2. Вы ставите дренаж при перфоративном аппендиците, когда гноя немного и он присутствует локально?
Табл. 3. Вы ставите дренаж при перфоративном аппендиците с диффузным распространением гноя?
Дренирование при остром аппендиците
В 1979, O'Connor and Hugh в отменном обзоре, заключили: «интраперитонеальный дренаж имеет небольшое значение при флегмонозном, гангренозном или перфоративном аппендиците. Однако, дренаж показан, если имеется ограниченная гнойная полость или гангренозная культя, закрытая несовершенно» (1).
Я не буду перегружать вас деталями всей доступной литературы, так как Petrowsky et al. недавно выпустили прекрасный анализ этих исследований (3). После представления индивидуальных исследований, включая собственный мета-анализ, авторы заключили, что «дренаж не уменьшает частоту послеоперационных осложнений, и даже оказывается вредным в плане образования кишечных свищей (последние наблюдали только у дренированных пациентов). Дренажа следует избегать при любой форме аппендицита» (4).
Дренаж после аппендэктомии при флегмонозном и гангренозном апепендиците не нужен. Большинство хирургов, принявших участие в опросе, понимают это. Что сказано по поводу перфоративного аппендицита с локальным формированием гнойного очага? Из наших респондентов 22% установят дренаж. Как будет показано ниже, «сформированный» или «не вскрывшийся» абсцесс, по мнению большинства хирургов - хорошее показание для установки дренажа. Но абсцесс на фоне перфоративного аппендицита не бывает «не вскрывшимся»: после того, как хирург разрушает его стенку и эвакуирует гной, потенциальное пространство абсцесса заполняют расположенные рядом петли кишки, брыжейка и сальник. Таким образом, источник инфекции удаляют, брюшную полость очищают, проводя её туалет. Далее включается механизм перитонеальной защиты, поддержанный коротким курсом антибиотиков, с полным искоренением бактерий без присутствия раздражающего инородного тела (4).
Неуверенное закрытие аппендикулярной культи, как оправдание для установки дренажа, представляется анахронизмом. Безопасное закрытие возможно даже в редких случаях, когда перфорация происходит у основания отростка, путём наложение шва или сшивающего аппарата на купол слепой кишки.
Из наших респондентов 23% используют дренаж при аппендиците, осложнённом диффузным перитонитом. Однако, как будет ясно позднее, это те же хирурги, которые защищают дренаж при генерализованной внутрибрюшной инфекции. И дренаж в этой ситуации - после контроля за очагом инфекции - представляется бесполезным.
Острый холецистит
Сейчас хирург зачастую выполняет «трудную» лапароскопическую холецистэктомию (ЛХЭ) у больных с запущенным острым холециститом. Препаровка не легка, время значительно, истечение из печени вызывает возмущение. Для окончания процедуры возможен переход к лапаротомии. Остаётся вопрос: резонно ли оставить дренаж в области ложа жёлчного пузыря или под печенью? Треть респондентов ответят «ДА» (табл.4). Обратите внимание, что акцент в вопросе был сделан на выражении «рутинный дренаж». Многие респонденты оставляют его селективно, при неблагоприятном закрытии пузырной культи или при ожидании активной экссудации.
Табл. 4. Вы ставите дренаж после открытой холецистэктомии (ОХЭ) или ЛХЭ по поводу тяжёлого острого холецистита?
Дренаж после холецистэктомии при остром холецистите
Большое проспективное рандоминизированное исследование в 1991 и мета-анализ 1920 больных (ОХЭ), резюмировал 10 сходных исследований. Показано, что при сравнении больных с дренированием и без оного по показателям смертности, реоперации или дренирования ввиду скопления желчи, отличий не было. Раневая инфекция чаще сопутствовала больным с дренированием (5). Таким образом, накануне окончания эры ОХЭ, рутинное дренирование - священная корова жёлчной хирургии - была оставлена во многих центрах.
Какова тенденция при неотложной ЛХЭ? В недавнем исследовании австралийских хирургов в 1/3 случае дренаж оставляли рутинно (6). В другом небольшом рандоминизированном исследовании в сравнении больных с дренированием и без него при ЛХЭ, изучали влияние дренажа на послеоперационную боль и тошноту, в плане удаления остатков газа - и не обнаружили отличий (7). Если рутинное дренирование бессмысленно при ОХЭ, почему оно показано при ЛХЭ? Поэтому Petrowsky et al. (3) не рекомендуют дренаж как при ОХЭ, так и при ЛХЭ. В проспективном исследовании 100 больных, перенесших ЛХЭ при остром холецистите, всем выполняли холесцинтиграфию через сутки после операции. Желчеистечение обнаружили у 8, но все они были бессимптомны (8). Большинство послеоперационных скоплений, будь то желчь, серозная жидкость или кровь, остаются бессимптомными, жидкость всасываются брюшиной и это хорошо известно по УЗИ-исследованиям со времен ОХЭ.
Дренирование значительно более эффективно для удаления желчи, чем кала или гноя. Поэтому логично оставлять дренаж, если хирург беспокоится о возможном желчеистечении. Например, при необходимости субтотальной холецистэктомии, или, когда есть трудности с герметизацией пузырного протока, либо есть подозрение на добавочные жёлчные ходы в зоне ложа жёлчного пузыря, что проявляется в виде желчеистечения с поверхности ложа.
Дренаж после оментопексиии при перфоративной язве
Если Вы произвели безупречное ушивание перфоративной язвы с томпонадой сальником, нужен ли дренаж? 80% респондентов сказали «нет» (табл. 5).
Табл. 5. Вы оставите дренаж после ушивания перфоративной язвы с томпонадой прядью сальника?
Ушивание с томпонадой сальником, грамотно выполненное и протестированное введением окрашенной жидкости через зонд, предотвращает истечение. Кроме того, когда развивается несостоятельность, присутствие дренажа не спасает (9). Дуоденальное боковое истечение - очень серьёзное осложнение, его почти невозможно контролировать простым дренажём. Для остановки показана релапаротомия и резекция желудка по Б-2. или, как минимум, перевод «боковой» дуоденальной фистулы в «концевую» (Гастроэнтероанастомоз+трубчатая дуоденостомия, или отключение двенадцатиперстной кишки). Чрезмерная надежда на дренаж, когда истечение развилось, откладывает жизненно важную операцию и торопит смерть.
Что сказать по поводу лапароскопического ушивания - всё более популярной процедуры? Изменяет ли это показания к дренажу? Истечение после оментопексии встречается так редко, что даже сравнение очень больших серий открытых операций с лапароскопическими, не позволяет сделать достоверные выводы. Однако хирурги, которые использовали открытую оментопексию, с тревогой сообщают о частоте истечения в 6-16% после лапароскопического ушивания (10). Это может быть связано с «кривой обучения» - неспособность почувствовать натяжение швов и тканей, в частности - тампонирующего сальника. Поэтому лапароскопический доступ может быть более склонен к истечению из ушитого отверстия. Я до сих пор удивляюсь, когда вижу, что используют дренаж для предотвращения беды. Я считаю это маловероятным. Хирургу, который знает, как ушить безопасно, дренаж не нужен. Но хирургу, который учится лапароскопическому ушиванию (при небольшом количестве пептических язв кривая вашего обучения может длиться вечно) дренаж может быть позволен. Он не предотвратит реоперацию, если истечение произошло. Но это может обеспечить раннюю диагностику, когда истечение требует повторной интервенции. Однако, своевременное контрастное исследование (с КТ и без него) даст больше информации, чем, зачастую плохо установленный и непродуктивный дренаж.
Неотложные операции на толстой кишке
Вопросы дренирования после неотложной резекции перфорированной сигмы без первичного анастомоза или с оным должны быть рассмотрены вместе. В обоих случаях контроль за источником инфекции обеспечивает колэктомия. Резон к дренированию может быть двоякий - лечебный (помочь в лечении сопутствующей внутрибрюшной инфекции) или профилактический (предотвратить скопление жидкости или контролировать несостоятельность линии шва соустья, либо ректальной культи). Около 60% респондентов (табл. 6 и 7) в этой ситуации не дренируют брюшную полость рутинно.
Тема дренирования после левосторонней гемиколэктомии с анастомозом или без него обсуждается на протяжении 30 лет. Пропоненты заявляют, что дренаж предотвращает реоперацию при несостоятельности швов. Критики утверждают, что сам дренаж провоцирует несостоятельность. Трудно определить достоверность данных 8 исследований Petrowsky et al. [3] , который включил неотложных и плановых пациентов, с дренажём и без него. Все 8 исследований показали отсутствие разницы в послеоперационных осложнениях при дренировании и без оного, но некоторые авторы сообщили о высокой частоте раневой инфекции при дренировании. Они говорят о небольших преимуществах отказа от дренирования в отношения протечки. Это подтверждает ранний мета-анализ by Urbach et al. [11], который заключил, что «какая-то значительная польза от рутинного дренирования при кишечных или ректальных анастомозах в плане уменьшения частоты несостоятельности или других осложнений отсутствует». Эти же авторы сообщили, что «20 наблюдаемых истечений среди всех 4-х исследований, которые имели место у больных с дренажём, только в 1 случае (5%), гной или кишечное содержимое действительно появились через дренаж». Даже чрезмерно осторожные авторы заключают, что «недостаточно данных, показывающих, что рутинное дренирование при колоректальных анастомозах предотвращает анастомотические или другие осложнения» (12).
Табл. 6. Вы ставите дренаж при операции Хартмана на фоне перфорации рака или дивертикула сигмы?
Читайте также:
