Внутрижелудочковые блокады у детей.
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Нарушения внутрижелудочковой проводимости по электрокардиограмме довольно часто встречаются на приёме у врача, причем не только у пациентов кардиологического профиля, но и у абсолютно здоровых лиц. Но для того, чтобы определиться, является ли это проявлением сердечной патологии или вариантом нормы, необходимо учитывать ряд факторов.
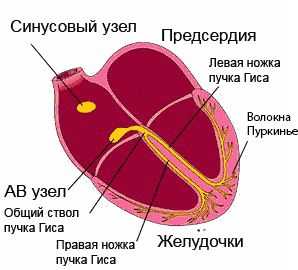
В норме электрические импульсы проводятся по сердечной мышце от миокарда предсердий к миокарду желудочков по специфическим волокнам, объединенным в пучки Гиса (правый и левый). По самым разветвленным волоконцам, называемыми по автору Пуркинье, электрическое возбуждение охватывает самые отдаленные участки правого и левого желудочков.
работа проводящей системы сердца - импульс из синусового узла “проводится” сначала по предсердиям, затем - по желудочка сердца
Но не всегда сокращения отделов сердца могут быть слаженными и скоординированными. У большинства лиц старше сорока лет имеются те или иные отклонения от нормы в виде нарушений ритма и проводимости.
нарушение внутрижелудочковой проводимости - блокируется прохождение импульса по одной или нескольким из ветвей пучка Гиса
Как отличить, норма или патология?
Итак, для того, чтобы понять, является ли нарушение внутрижелудочковой проводимости у конкретного пациента нормой или патологией, следует учитывать следующие нюансы:
Возраст
Как правило, неспецифические нарушения внутрижелудочковой проводимости могут появиться у лиц любого возраста. Но в молодом возрасте обычно серьезных причин для нарушений проводимости не бывает. То есть, чем моложе человек, тем более вероятность, что нарушения обусловлены функциональными особенностями, не требующими лечения.
Сопутствующая кардиологическая патология
В том случае, если у пациента имеются серьезные проблемы с сердцем, нарушения проводимости носят органический характер, то есть на пути следования электрического возбуждения имеются значимые преграды. Обычно это рубцовая деформация мышечных волокон (после перенесенных инфарктов, миокардитов) или гипертрофия мышечных волокон вследствие гипертонии, пороков сердца, ишемической болезни. Таким образом, локальное нарушение проводимости у пациентов с заболеваниями сердца в анамнезе всегда носят патологический характер и не могут быть расценены, как вариант нормы.
Особое внимание здесь следует уделить полной блокаде левой ножки пучка Гиса (ПБЛНПГ), при которой интерпретировать кардиограмму должным образом практически невозможно. При этой патологии желудочковые комплексы на ЭКГ настолько деформированы, что расценить ишемию и некроз (при инфаркте) крайне затруднительно. Вот почему внезапно возникшая ПБЛНП, особенно в совокупности с болевым синдромом в грудной клетке, должна быть расценена врачом, как подозрение на острый инфаркт миокарда, с соответствующим обследованием, согласно стандартам.
Преморбидный фон
У пациентов с некоторыми заболеваниями вероятность органического поражения сердца возрастает в разы. Так, при сахарном диабете, особенно, инсулин-зависимом, при ожирении, при гиперхолестеринемии значительно возрастает риск развития ишемической болезни сердца, гипертонии и инфаркта. Поэтому пациенты с перечисленными заболеваниями в совокупности с местными нарушениями внутрижелудочковой проводимости, требуют регулярного врачебного наблюдения, а при необходимости, и лечения.
Обратимые факторы
Сюда, в первую очередь, следует отнести прием некоторых лекарственных препаратов - сердечных гликозидов (дигоксин), антиаритмиков (бета-блокаторы, этацизин, соталол и др). Бывает так, что пациенту эти препараты показаны для регулярного приема, например, при синусовой тахикардии, при мерцательной аритмии, но в результате их приема страдает проведение импульса по желудочкам. В том случае, если прием препаратов отменить, нарушения внутрижелудочковой проводимости исчезают.
Неправильный образ жизни - курение, злоупотребление алкоголем оказывают крайне негативное влияние на проводящую систему сердца. У курильщиков часто встречаются неполная и полная блокады правой ножки пучка Гиса, не имеющие значимого влияния на сокращения сердца в целом.
Профессиональные занятия спортом непременно приводят к формированию гипертрофии сердечной мышцы - формируется так называемое «спортивное сердце». У профессиональных спортсменов частота сердечных сокращений редко бывает больше 55-60-ти ударов в минуту, и это обусловлено именно задержкой проведения импульсов по миокарду. Внутрижелудочковые блокады у спортсменов требуют лишь врачебного наблюдения, и патологией не считаются.
Нарушения внутрижелудочковой проводимости сердца в детском возрасте
У детей блокады носят врожденный характер, и при отсутствии врожденной кардиологической патологии терапии не требуют. Чаще всего нарушения проводимости обусловлены открытым овальным окном (в последние годы встречается очень часто), не оказывающим значимого влияния на работу сердца малыша. Тем не менее, ребёнка с нарушениями проводимости сердца, пусть даже и с частичными необходимо регулярно наблюдать у детского кардиолога с ежегодным выполнением ЭКГ и УЗИ сердца (Эхо-КС).
Опасными у детей, как и у взрослых, считаются двух- и трехпучковые блокады, при клинических проявлениях которых может потребоваться медикаментозное или хирургическое лечение. Обычно эти блокады сопутствуют врожденной кардиомиопатии, или порокам сердца.
Какие нарушения проводимости наиболее опасны?
Нарушения внутрижелудочковой проводимости подразделяются на следующие виды:
- неполная блокада правой/левой ножки пучка Гиса,
- полная блокада правой/левой ножки пучка Гиса,
- бифасциальная (двухпучковая) блокада (правой и одной из ветвей левой),
- трифасциальная (трехпучковая) блокада.
Изолированное нарушение проводимости по одной из ветвей не представляет угрозы для жизни и здоровья пациента, а вот поражение двух и трех ветвей являются потенциально опасными состояниями. Во-первых, это потому, что такие нарушения в большинстве случаев возникают вследствие органического поражения сердечной мышцы (перечислены выше), что само по себе уже несет угрозу для жизни. А во-вторых, блок по двум и/или трем пучкам может приводить к настолько редкому сердцебиению, что больному может потребоваться имплантация электрокардиостимулятора.
Полная блокада ЛНПГ опасна тем, что может усугублять течение ишемической болезни сердца, а при развитии острого инфаркта миокарда маскировать его проявления на ЭКГ. В таких случаях тактика врача сводится к тому, чтобы расценивать впервые возникшую ПБЛНПГ на фоне болей в грудной клетке, как возможный острый инфаркт.
На какие симптомы нужно обратить внимание?

Обычно нарушение внутрижелудочковой проводимости никак себя не проявляет в том случае, если это блокада правой ножки или заблокирована одна из ветвей левой. В случаях двух- или трехпучкового блока симптомы возникают чаще, но обусловлены они основной кардиологической патологией. Это могут быть боли в области сердца, перебои в работе сердца, повышение цифр артериального давления и др.
Симптомы непосредственно блокад возникают в случае редкого сердцебиения (менее 50 в минуту) и выражаются в виде головокружения, мелькания мушек перед глазами, резкой обще слабости, предобморочного состояния или потери сознания. Вот такие симптомы расцениваются, как эквиваленты или приступы МЭС (Морганьи-Эдемса-Стокса). Они возникают из-за резкого снижения притока крови к головному мозгу. Такие симптомы требуют немедленного обращения за медицинской помощью. Помните! Редкий пульс в сочетании с потерей сознания требуют лечения в кардиологическом или в терапевтическом стационаре!
Как проявляется на ЭКГ?
Обычно в протоколе кардиограммы пациент видит заключение такого рода - нарушена проводимость по правой/левой ножке пучка Гиса, или полная/неполная блокада. Специалист же видит следующие изменения:
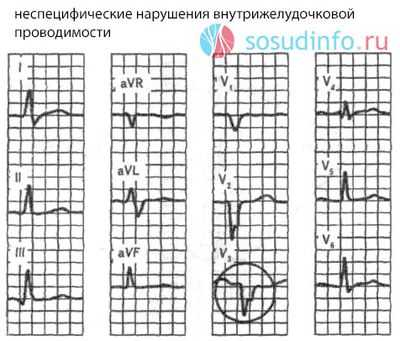
- Комплексы в отведениях, показывающих правый/левый желудочки, деформированы, уширены, зубцы R и S не соответствуют зубцам в норме. Ритм может оставаться в пределах нормы, либо быть редким или частым, в зависимости от того, имеются ли сопутствующие нарушения сердечного ритма.
Какое дообследование необходимо?
Обычно при нарушениях внутрижелудочковой проводимости план обследования требуется только в том случае, когда у пациента есть сопутствующая патология. Здоровым ранее лицам молодого возраста достаточно ежегодного выполнения ЭКГ в рамках диспансеризации.
В случае сопутствующей патологии (гипертония, ишемия, сахарный диабет, пороки сердца и др), а также в случае наличия жалоб со стороны сердца или других органов дообследование обязательно! В это план должны входить такие исследования:
- общий анализ крови (в случае головокружения и потери сознания может быть низкий уровень гемоглобина),
- биохимический анализ крови (диагностический поиск в плане патологии внутренних органов),
- определение уровня холестерина и липидного спектра в крови (диагностика ишемической болезни сердца)
- определение сахара крови натощак (подозрение на сахарный диабет),
- фиброгастроскопия (патология желудка может часто сопровождаться нарушениями сердечного ритм и проводимости),
- суточное мониторирование артериального давления и ЭКГ (по Холтеру) при гипертонии и других нарушениях ритма, особенно при преходящей полной блокаде ножек пучка Гиса,
- Эхо-КС (УЗИ сердца) при подозрении или при подтвержденном диагнозе пороков сердца, кардиомиопатии, постинфарктном и постмиокардитическом кардиосклерозе, часто являющихся причиной нарушений проводимости по желудочкам сердца.
Нужно ли лечить нарушение проводимости сердца?
Отдельного внимания заслуживает полная блокада левой ножки пучка Гиса. Выше уже упоминалось о том, что эта патология никогда не является вариантом нормы, в отличие от правой блокады, и всегда обусловлена органическими заболеваниями сердца (перенесенные миокардиты, инфаркты, гипертрофия миокарда при гипертонии и др). Тактика врача при первом выявлении ПБЛНПГ заключается в полноценном обследовании, а при сочетании с болевым синдромом в грудной клетке - пациента следует вести, как острый инфаркт миокарда.
Таким образом, определить, является ли нарушение внутрижелучковой проводимости вариантом нормы или патологией, можно только после интерпретации кардиограммы терапевтом или кардиологом. Но в том случае, если пациент ранее не отмечал никаких хронических заболеваний, а на данный момент его не беспокоят определенные жалобы, нарушение проводимости (кроме полной блокады ЛНПГ, двух- и трехпучковых блокад) можно расценивать, как индивидуальные особенности.
Блокады сердца у детей
Блокады сердца у детей - нарушение, возникающее при плохой работе проводниковых клеток второго и третьего типов, которые ответственны за передачу импульсов по всей проводниковой системе и к сократительному миокарду.
Блокады по локализации:
- синоатриальная
- атриовентикулярная
- внутрижелудочковая
Синотриальная случается на уровне миокарда предсердий. Атриовентикулярная характерна для уровня атреовентикулярного соединения и ствола пучка Гиса. Внутрижелудочковая блокада происходит на уровне ножек и разветвлений пучка Гиса. Проводимость может нарушаться на различных уровнях одновременно, что говорит о распространенном поражении проводящей системы сердца.
Виды блокады по полноте:
При полной появляется полный перерыв прохождения волны возбуждения. А при неполной импульсы проводятся замедленно, или же некоторые из импульсов могут периодически не проходить через участок поражения.
Синотриальная блокада - при которой импульс замедляется или прекращается при проведении от синотриального узла к предсердиям. Виды синотриальной блокады у детей: постоянная, преходящая.
Частичная синотриальная блокада характеризуется тем, что часть импульсов не проходит от СА-узла к предсердиям, что сопровождается периодами асистолии. Если несколько сокращений желудочков случается один из одним, то у ребенка может кружиться голова, возможен и обморок, и сердечное «замирание». При аускультации врач выслушивает временное отсутствие тонов сердца. На ЭКГ видны длительные диастолические паузы, после которых могут появиться выскальзывающие сокращения или ритмы.
Полная синотриальная блокада - состояние, когда до предсердий импульсы не доходят вообще ни в каком количестве.
Атриовентрикулярные блокады - при которых импульсы плохо проводятся через антриовентикулярное соединение. Блокады бывают первой, второй и третьей степени.
I степень можно диагностировать только при помощи ЭКГ. Аускультативные методы не дают результата. Симптомы не проявляются. На ЭКГ видно удлинение интервала P-Q по сравнению с нормой, адекватной возрасту ребенка. Проведение импульсов через участок поражение более медленное, чем должно быть.
II степень атриовентрикулярной блокады делится на два типа. Часть импульсов не проходят к желудочкам от предсердий, потому может иногда возникать асистолия. С помощью аускультации можно определить паузы в ритме сердца, которые возникают периодически.
III степень известна как полная поперечная АВ-блокада. Импульсы к желудочкам от предсердий не проходят совершенно. Гетеротопиый ритм более редкий, чем синусовый. Аускультативно выслушивается замедленный сердечный ритм. Частота сердечных сокращений меньше, чем в норме для детей данного возраста.
Внутрижелудочковые блокады (блокады ножек пучка Гиса)
Могут быть как изолированные блокады, так и сочетания нескольких из них: левой, правой ножек, передней и задней левой ветвей. Диагностировать такой тип блокад сердца у детей можно только при помощи метода ЭКГ. По выраженности они бывают полными и неполными.
Что провоцирует / Причины Блокад сердца у детей:
Синотриальную блокаду часто диагностируют у детей от 7 лет на фоне вегетососудистой дистонии с ваготонией. Атопиновая проба в данном случае покажет положительный результат. Это значит, что блокада снимается введением атропина. Причинами СА-блокады часто бывают миокардиодистрофия или миокардит у детей. Эта блокада может развиваться параллельно с мерцанием предсердий, экстрасистолией, АВ-блокадой.
Синдром слабости синусового узла может иметь синотриальную блокаду как одно из проявлений. Среди причин СА-блокады у детей также отравление некоторыми лекарствами, например, кордароном, хинидином, адреноблокаторами.
Атриовентрикулярная блокада сердца у детей I степени возникает часто по причине вегетососудистой дистонии с ваготонией. Подтверждают это при помощи функциональной пробы с атропином, которая показывает положительный результат. Данная блокада бывает у малыше с текущим воспалительным процессом в области атриовентрикулярного соединения. Атриовентрикулярная блокада I степени может быть даже у совсем маленьких детей - наследуется генетически.
АВ-блокада II степени в большинстве случаев возникает при серьезных поражениях мышцы сердца. Это МКД, миокардит, кардиосклероз, кардиомиопатия. Неполная блокада может становиться полной, а полная - неполной.
Приобретенная полная атриовентрикулярная блокада часто имеет такую причину как миокардит. При формировании склероза она будет стойкой, а при текущем процессе преходящей. Причиной полной поперечной блокады могут быть токсические поражения АВ-узла, что бывает при отравлениях лекарственными препаратами. АВ-блокаду у детей могут спровоцировать опухоли сердца, атеросклероз или сужение сосудов, которые питают атриовентрикулярное соединение.
Причиной внутрижелудочковых блокад сердца у детей может быть текущий миокардит. При МКД и кардиосклерозе, как правило, обнаруживают стойкие блокады ножек пучка Гиса. При ВПС, если не проведена операция, у ребенка могут быть внутрижелудочковые блокады сердца. Они возникают и после проведения сердечных операций. Также причиной внутрижелудочкового типа блокад может быть наследственность.
Патогенез (что происходит?) во время Блокад сердца у детей:
Неполная синотриальная блокада очень похожа на отказ СА-узла. На ЭКГ в этих двух случаях фиксируют длинную паузу. Синдром слабости синусового узла может проявляться как отказ СА-узла - он на некоторое время не может генерировать импульсы, потому что нарушено питание.
II тип блокады отличается от первого тем, что на ЭКГ нет последовательного удлинения интервала P-Q. Он или находится в пределах норме по возрасту ребенка, или наблюдается стойкое удлинение. Желудочковые комплексы, как и при I типе блокады, периодически выпадают.
Симптомы Блокад сердца у детей:
Полная поперечная блокада может быть как приобретенной, так и врожденной. Врожденная бывает, если ребенок перенес поздний врожденный кардит. В таком случае она - следствие постмиокардитического склероза. Изолированная полная врожденная АВ-блокада становится последствием формирования проводниковых клеток атриовентрикулярного узла. Симптомы могут в таком случае не проявляться, разве что редкий пульс. Диагностировать нарушение помогает ЭКГ.
Но далее нарушается ток крови внутри сердца, что приводит к растяжению камер, замедлению общего кровообращения по организму, ухудшению питания миокарда и прочих органов. Результат - отставание ребенка с таким диагнозом не только в физическом, но и в психическом плане. АВ-блокада может иметь такое осложнение как сердечная недостаточность.
Приобретенная преходящая АВ-блокада у детей может проявляться приступами потери сознания, которые проходят с судорогами, отсутствием пульса, цианозом. Такие приступы объясняются временной асистолией в момент переключения желудочков на гетеротопный ритм. Асистолические паузы - это угроза жизни ребенка. Короткие приступы асистолии могут проявляться такими симптомами как головокружение, кратковременный обморок, слабость. Обмороки могут возникать по причине эмоционального стресса или физической перегрузки.
Диагностика Блокад сердца у детей:
Достоверная АВ-блокада у детей диагностируется только с помощью ЭКГ. Предсердпые зубцы Р и желудочковые комплексы QRST на ЭКГ фиксируются независимо друг от друга. Интервал Р-Р более кроткий, чем Если гетеротоиный пейсмекер находится в желудочках, то будет деформирован желудочковый комплекс.
Лечение Блокад сердца у детей:
Для лечения синотриальной блокады обязательно нужно вылечить основную болезнь. При частых обмороках, чтобы уменьшить степень блокады, применяют атропиноподобные препараты. Эффективны беллатамииал и амизил. Тяжелые случаи лечат только в кардиохирургических отделениях по лечению нарушений ритма сердца, применяют электрокардиостимуляцию.
При АВ-блокаде I степени специальное лечение не требуется. Лечат основное заболевание. Нельзя принимать средства, которые замедляют проводимость, к примеру, сердечные гликозиды и калий.
АВ-блокаду II степени у детей лечат в зависимости от того, какая у ребенка основная болезнь. Если это миокардит, то приписывают глюкокортикостероиды. Если это миокардиодистрофия, то необходимы кардиотропные препараты.
При врожденной форме полной АВ-блокады не применяют медикаменты, т.к. они не дают эффекта. Дети должны иметь минимум физических нагрузок. При приступах асистолии и выраженной брадикардии помогает лишь искусственный водитель ритма.
Приступ Морганьи—Адамса—Стокса можно снять закрытым массажем сердца. Подкожно вводят адреналин, атропин. Применяют временную кардиостимуляцию.
Приобретенная форма полной АВ-блокады на фоне миокардитов лечится при помощи глюкокортикостероидов и кардиотропных средств. Нельзя принимать сердечные гликозиды, калий. Если от медикаментов нет желаемого эффекта, случаются частые обмороки, есть выраженная брадикардия, то врач может назначить искусственный водитель ритма.
Внутрижелудочковые блокады сердца у детей не лечат. Лечат основную болезнь. Миокардит лечат при помощи глюкокортикостероидов, МКД лечат кардиотропными препаратами. При внутрижелудочковых блокадах нужно не нагружать ребенка физически, противопоказаны активные игры, нельзя записывать ребенка в спортсекции и задействовать в сельскохозяйственных работах.
Профилактика Блокад сердца у детей:
- Лечение заболеваний сердца
- Своевременно обращение к педиатру и кардиологу
- Отсутствие физических нагрузок, если это показано врачом
- Ежегодные осмотры здоровых детей с целью своевременного выявления и лечения заболеваний сердца
К каким докторам следует обращаться если у Вас Блокады сердца у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Блокад сердца у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Блокады сердца у детей — форма аритмий, при которой нарушается передача импульсов в кардиальной проводящей системе. Главным симптомом расстройств проводимости служат синкопальные состояния: кратковременная потеря сознания, сопровождающиеся головокружением, ощущением нехватки воздуха, слабостью. Для диагностики блокады у детей назначают электрокардиографию с суточным мониторированием, УЗИ сердца, исследования миокардиальных маркеров и антител. Консервативные методы лечения ограничены, радикальный подход подразумевает имплантацию кардиостимулятора.
МКБ-10
Общие сведения
Патологии работы проводящей системы миокарда — частое явление в детской кардиологии, но оно может протекать малосимптомно, поэтому не всегда вовремя диагностируется. При проведении холтеровского мониторирования легкие формы блокады наблюдаются у 10-22% маленьких пациентов, тогда как более серьезные расстройства внутрисердечного проведения диагностируются у 0,003% детей в популяции. Полные врожденные блокады сердца выявляются с частотой 1 случай на 15-25 тыс. живорожденных младенцев.
Причины
Бессимптомные блокады 1 степени, если они не сопровождаются нарушениями гемодинамики, относят к функциональным расстройствам детского возраста. Более тяжелые нарушения сердечной проводимости у детей имеют полиэтиологический характер, причем они возникают не только под действием кардиальных патологий, но и как следствие метаболических, инфекционных, нейромышечных и хромосомных заболеваний. Основные причины этого варианта аритмии:
- Врожденные пороки. У 1-17% процентов детей блокады появляются после хирургической коррекции структурных аномалий сердца. Чем тяжелее порок и сложнее операция, тем больший процент детей сталкивается с подобным осложнением. Чаще всего заболевание бывает после лечения дефекта межжелудочковой перегородки, тетрады Фалло, атриовентрикулярной коммуникации.
- Внутриутробные повреждения. Врожденная форма блокады у младенцев вызвана повреждением АВ-узла материнскими антителами к рибонуклеопротеазным комплексам. Они проходят через плаценту, действуют на клетки сердца, провоцируя их апоптоз и необратимые изменения проводящего узла.
- Органические поражения сердца. В эту группу относят большой перечень кардиальных болезней, которые приводят к фиброзным изменениям миокарда. У детей могут быть врожденные и приобретенные кардиомиопатии, ревматические повреждения сердечной мышцы, миокардиты. Реже встречается саркоидоз, опухоли сердца.
- Ятрогенные факторы. Аритмии развиваются при длительном лечении детей диуретиками, сосудосуживающими препаратами, антибиотиками. Также опасно бесконтрольное применение всасывающихся антацидов, которые нарушают электролитный состав крови. Блокады могут возникнуть при повреждении волокон при инвазивных лечебно-диагностических манипуляциях на сердце.
- Редкие заболевания. Блокады в период детства ассоциированы с генетическими патологиями: синдромом Холта-Орама, болезнью Фабри, мукополисахаридозом. Иногда проблемы с проводимостью вызваны дегенеративными поражениями миокарда: болезнью Лева, болезнью Ленегра.
Патогенез
Замедление проведения электрических импульсов либо полная остановка этого процесса основана на 2-х механизмах. В первом случае происходит нарушение деятельности симпатической и парасимпатической нервной системы, которые отвечают за иннервацию сердца. Второй вариант характеризуется прямыми структурными повреждениями внутрисердечной проводящей системы, что наблюдается при травмах и органических болезнях.
При блокадах в сердечной мышце отмечается ряд метаболических нарушений. Повышается количество парасимпатического медиатора ацетилхолина, который замедляет передачу импульса, и одновременно с этим уменьшается содержание норадреналина, обладающего противоположным действием. В миокарде нарастает ацидоз, изменяются концентрации ряда гормонов, может развиться гипокалиемия.
Классификация
В практической кардиологии используют деление сердечных блокад согласно анатомической локализации патологического очага. Это необходимо для выбора оптимальной лечебной тактики и показаний к постановке электрокардиостимуляторов, определения прогноза для выздоровления. Согласно этой классификации, существует 3 вида блокад (причем каждая из них проявляется 3 степенями тяжести):
- Синоаурикулярная блокада. В этом случае нарушается проведение возбуждения от СА-узла (водителя ритма первого порядка) к предсердиям. Синоаурикулярную блокаду рассматривают как частный вариант синдрома слабости синусового узла (СССУ).
- Атриовентрикулярная блокада. Наблюдается задержка либо полное прекращение проведения импульсов к желудочкам от предсердий при нормальной работе СА-узла. Это самый распространенный и опасный тип нарушения внутрисердечной проводимости.
- Блокада ножек пучка Гиса блокада. При этой разновидности нарушено проведение импульсов возбуждения по сокращающемуся миокарду желудочков. Такая форма не считается самостоятельным заболеванием, входит в состав другой кардиопатологии.
Симптомы
Блокада I степени
Для этой формы характерно удлинение времени проведения импульса, но выпадения желудочковых сокращений отсутствуют, поэтому ребенок чувствует себя хорошо. Практические все случаи протекают бессимптомно и становятся случайной находкой на электрокардиограмме при обследовании по другому поводу. Если блокада развивается в результате кардиального заболевания, у детей будут типичные симптомы: боли в сердце, одышка, непереносимость физических нагрузок и др.
Блокада II степени
При 2 степени происходит периодическое выпадение желудочковых комплексов, поэтому возникают клинические проявления. Основной симптом у детей — обморочные состояния (синкопе). Пациент внезапно теряет сознание, у него снижается мышечный тонус, поэтому он падает на пол или сползает по стенке. Сознание возвращается через несколько секунд или минут. Обморок сопровождается бледностью, похолоданием конечностей, слабым пульсом и поверхностным дыханием.
Старшие дети предъявляют жалобы на различные перебои в работе сердца: это может быть чувство замирания, «пропуска удара», щемящие или колющие ощущения слева в грудной клетке. Ребенок испытывает повышенную утомляемость на уроках физкультуры, ему сложнее выполнять обычные нормативы. Периодические падения сердечного выброса могут проявляться приступами головокружения, дурноты, нарушениями концентрации внимания.
Блокада III степени
При полной АВ-блокаде стимулы от предсердий к желудочкам не поступают, поэтому желудочки сокращаются в собственном ритме с частотой около 40-50 ударов за минуту. Симптомы схожи с признаками аритмии 2 степени, но проявляются чаще и доставляют серьезный дискомфорт ребенку. Беспокоят частые приступы потери сознания по типу Морганьи-Адамса-Стокса (синдром МАС), которые дополняются цианозом кожи, расстройствами дыхания, судорогами.
Осложнения
Самые опасные последствия — кардиогенный шок и внезапная сердечная смерть, которые могут развиться независимо от тяжести нарушений. Длительное существование заболевания сопряжено с высоким риском сердечной недостаточности у детей. Иногда на фоне поражения проводящей системы возникают эктопические аритмии (например, желудочковые тахикардии).
Хроническое нарушение кровообращения и гипоксия головного мозга вызывают у ребенка интеллектуально-мнестические нарушения. Школьники отмечают трудности с запоминанием, концентрацией внимания и мышлением, поэтому у них ухудшается успеваемость. В раннем возрасте возможны отставания в психомоторном развитии, задержка роста, диспропорциональное формирование скелета.
Диагностика
При физикальном обследовании детский кардиолог проводит пальпацию грудной клетки ребенка, перкуссию и аускультацию сердца, чтобы выявить патологические шумы, нарушения ритма, изменение границ органа. Стандартный клинический осмотр включает измерение артериального давления на руках и ногах. Для подтверждения блокады сердца у детей назначается комплекс исследований:
- ЭКГ. При нарушениях 1 степени обнаруживают удлинение интервала PQ более 0,2 с для школьников, более 0,15 с для малышей раннего возраста. При блокаде 2 степени постепенно увеличивается PQ с последующим выпадением комплекса QRS и компенсаторной паузой, либо отсутствует QRS без изменения PQ. Для 3 степени характерна полная дискоординация предсердных зубцов и желудочковых комплексов.
- Холтеровское мониторирование. Суточная регистрация ЭКГ необходима для выявления преходящих форм блокады, которые не обнаруживаются в момент диагностики в клинике. Его обязательно выполняют у детей, которым планируют имплантацию электрокардиостимулятора.
- ЭхоКГ. Ультразвуковое исследование сердца рекомендовано для своевременного обнаружения некритических врожденных аномалий, кардиомиопатии, миокардитов. Дополнительно может проводиться рентгенография ОГК, КТ и МРТ сердца, если врач подозревает серьезную патологию.
- Лабораторная диагностика. Биохимический анализ делают для оценки электролитного состава крови, нахождения миокардиальных маркеров (КФК, АСТ, ЛДГ). Специфические антитела к кардиомиоцитам определяют в иммунологическом анализе. При врожденных блокадах нужно проверить кровь на содержание антител к цитоплазматическому антигену (анти-SS-A/Ro).
Лечение блокады сердца у детей
Консервативная терапия
Блокады I степени не требуют лечения. Ребенок находится на динамическом наблюдении у педиатра и кардиолога, а вопрос о назначении медикаментов поднимают только при ухудшении состояния. Если блокады связана с приемом лекарственных препаратов, их по возможности отменяют или заменяют средствами с меньшими побочными эффектами. При хорошей компенсации сердечно-сосудистой системы ограничивать физическую активность ребенка не нужно.
При II-III степени блокады подбирается медикаментозная терапия. Зачастую лекарства используют для устранения основной кардиальной патологии, которая вызвала замедление внутрисердечной проводимости. При диагностике электролитных нарушений проводится их коррекция инфузионными растворами. При синкопальных состояниях применяют холиноблокаторы, бета-адреномиметики для нормализации сердечного ритма.
Хирургическое лечение
Радикальный метод терапии блокад — установка искусственного водителя ритма, который обеспечивает нормальную частоту сердечных сокращений. Его в обязательном порядке имплантируют при полных блокадах, сопровождающихся синдромом МАС или стойким снижением ЧСС менее 50 в минуту. При АВ-блокадах II степени и наличии тяжелой симптоматики также рекомендовано установка ЭКС.
Вид водителя ритма подбирают исходя из массы тела ребенка. Новорожденным и детям весом до 15 кг устанавливают ЭКС с эпикардиальными электродами, а по достижении веса в 15 кг прибор меняют на эндокардиальную однокамерную или двухкамерную стимуляцию. После хирургического лечения ребенку назначают регулярное наблюдение и обследование у кардиолога, корректируют режим физической нагрузки.
Прогноз и профилактика
Большинство сердечных блокад у детей отличаются благоприятным течением и не нуждаются в каких-либо лечебных мероприятиях, кроме диспансерного наблюдения. Благодаря установке ЭКС удается вылечить пациентов с тяжелыми формами аритмий, поэтому прогноз благоприятный. Профилактика включает раннюю диагностику и коррекцию врожденных пороков, своевременное выявление органических заболеваний сердца, обследование беременных на наличие антинуклеарных антитела на цитоплазматический антиген.
1. Атриовентрикулярная (предсердно-желудочковая) блокада у детей/ И.А. Ковалев, Ю.М. Белозеров, Д.И. Садыкова, Д.Р. Сабирова// Педиатрическая фармакология. — 2018.
2. Атриовентрикулярная (предсердно-желудочковая) блокада у детей. Клинические рекомендации МЗ РФ. — 2016.
3. Показания к постоянной электрической стимуляции сердца у детей. Выбор оптимального электрокардиостимулятора/ О.Л. Бокерия// Анналы аритмологии. — 2006.
Блокада ножек пучка Гиса
Блокада ножек пучка Гиса - нарушение внутрисердечной проводимости, характеризующееся замедлением или полным прекращением проведения импульсов возбуждения по одной или нескольким ветвям пучка Гиса. Блокада ножек пучка Гиса может выявляться только при инструментальном обследовании или симптоматически проявляться нарушениями ритма, головокружением, приступами потери сознания. Блокада ножек пучка Гиса диагностируется с помощью электрокардиографии. Лечение блокады ножек пучка Гиса сводится к устранению причин нарушения проводимости; в некоторых случаях может потребоваться установка искусственного водителя ритма сердца.
Блокада ножек пучка Гиса - неполное или полное нарушение прохождения электрического импульса по пучкам клеток проводящей системы сердца, приводящее к изменению последовательности охвата возбуждением миокарда желудочков. В кардиологии блокада ножек пучка Гиса не рассматривается как самостоятельное заболевание. Как правило, она выступает следствием и одновременно электрокардиографическим симптомом какой-либо самостоятельной сердечной патологии. По данным ЭКГ, блокада ножек пучка Гиса диагностируется у 0,6 % людей, чаще у мужчин; среди лиц старше 60 лет ее частота увеличивается до 1—2 %.
Пучок Гиса - часть проводящей системы сердца, представленная скоплениями видоизмененных мышечных волокон. В межжелудочковой перегородке пучок Гиса разделяется на две ножки - правую и левую. В свою очередь, левая ножка делится на переднюю и заднюю ветви, которые спускаются по обеим сторонам межжелудочковой перегородки. Самыми мелкими ветвями внутрижелудочковой проводящей системы являются волокна Пуркинье, которые пронизывают всю сердечную мышцу и непосредственно связаны с сократительным миокардом желудочков. Сокращения миокарда происходит благодаря распространению электрических импульсов, зародившихся в синусовом узле, через предсердия на атриовентрикулярный узел, затем - по пучку Гиса и его ножкам к волокнам Пуркинье.
Причины блокады ножек пучка Гиса
Блокада ножек пучка Гиса может вызываться различными причинами. Блокада правой ножки пучка Гиса возникает при заболеваниях, сопровождающихся перегрузкой и гипертрофией правого желудочка, - митральном стенозе, дефекте межпредсердной перегородки, недостаточности трехстворчатого клапана, ИБС, легочном сердце, артериальной гипертензии, остром инфаркте миокарда (заднедиафрагмальном или верхневерхушечном) и др.
К блокаде левой ножки пучка Гиса приводят атеросклеротический кардиосклероз, пороки аортального клапана, кардиомиопатия, инфаркт миокарда, миокардит, бактериальный эндокардит, миокардиодистрофия. Реже блокада ножки пучка Гиса развивается на фоне тромбоэмболии легочной артерии, гиперкалиемии и интоксикации сердечными гликозидами.
Причинами двухпучковых блокад обычно служат аортальные пороки (аортальная недостаточность, аортальный стеноз) и коарктация аорты.
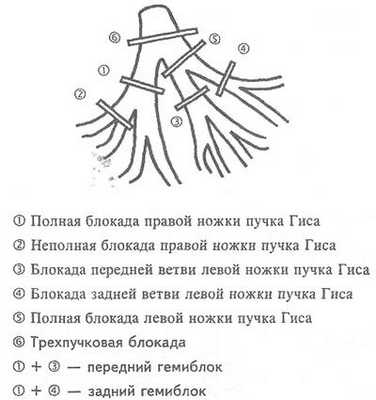
Классификация блокад ножек пучка Гиса
С учетом анатомического строения пучка Гиса блокады могут быть однопучковыми, двухпучковыми и трехпучковыми. К однопучковым блокадам относятся случаи поражения только одной ножки (ветви) пучка Гиса: блокада правой ножки, блокада левой передней или левой задней ветви. Двухпучковые блокады представляют собой одновременное поражение 2-х ветвей пучка Гиса: передней и задней ветви левой ножки, правой ножки и передней левой ветви, правой ножки и задней левой ветви. При трехпучковых блокадах поражаются все три ветви пучка Гиса.
По степени нарушения проведения импульса блокады ножек пучка Гиса могут быть неполными и полными. При неполной блокаде нарушается проведение импульса по одной из ножек пучка Гиса, в то время как функционирование второй ножки либо одной из ее ветвей не нарушено. При этом возбуждение миокарда желудочков обеспечивается неповрежденными ветвями, однако происходит с опозданием.
Т.о., при замедлении процесса распространения импульса по ветвям пучка Гиса, имеет место неполная блокада сердца I степени. В том случае, если не все импульсы достигают желудочков, говорят о неполной блокаде сердца II степени. Полная блокада (или блокада III степени) характеризуется абсолютной невозможностью проведения импульсов из предсердий в желудочки, в связи с чем последние начинают сокращаться самостоятельно, со скоростью 20-40 уд. в мин.
Блокады ножек пучка Гиса могут быть преходящими (интермиттирующими) или постоянными (необратимыми). В некоторых случаях блокада ножек пучка Гиса развивается только при изменении частоты сердечного ритма (брадикардии, тахикардии).
Характеристика различных вариантов блокады ножек пучка Гиса
Блокады ножек пучка Гиса не имеют самостоятельных клинических проявлений; в большинстве случаев они проявляются симптомами основного заболевания и специфическими изменениями ЭКГ. В ряде случаев, при снижении сердечного выброса, блокада ножек пучка Гиса может сопровождаться частыми головокружениями, выраженной брадикардией, иногда - приступами потери сознания.
Рассмотрим основные клинические варианты блокады ножек пучка Гиса.
Блокада правой ножки пучка Гиса
В случае полной блокады правой ножки пучка Гиса проведение импульса и возбуждение миокарда правого желудочка и правой половины МЖЖП происходит по сократительным мышечным волокнам от левого желудочка и с левой половины МЖЖП. При неполной блокаде отмечается замедление проведения электрического импульса по правой ножке пучка Гиса. Иногда неполная блокада правой ножки пучка Гиса выявляется у практически здоровых молодых людей; в данном случае она расценивается как вариант физиологической нормы.
ЭКГ-признаками полной блокады правой ножки пучка Гиса служат расширение зубца S, увеличение амплитуды и расширение зубца R, QRS-комплекс имеет форму qRS с расширением до 0,12 сек. и более.
Блокада левой ножки пучка Гиса
При полной блокаде левой ножки пучка Гиса волна возбуждения не проводится по стволу ножки до ее ветвления либо не распространяется одновременно на обе ветви левой ножки (двухпучковая блокада). Волна возбуждения передается на миокард левого желудочка с задержкой от правой половины МЖЖП и правого желудочка по волокнам Пуркинье. На ЭКГ - отклонение ЭОС влево, уширение комплекса QRS до 0,12 сек. или больше.
В основе блокады передней ветви левой ножки пучка Гиса лежит нарушение проведения импульса к переднебоковой стенке миокарда левого желудочка. В данном случае после возбуждения МЖЖП и нижних отделов задней стенки по анастомозам волокон Пуркинье волна возбуждения распространяется на переднебоковую стенку левого желудочка снизу вверх.
При блокаде задней ветви левой ножки пучка Гиса нарушено проведение импульса к задненижним отделам миокарда левого желудочка. Волна активации распространяется от передней и переднебоковой стенки левого желудочка по волокнам Пуркинье на задненижние отделы левого желудочка, т. е. сверху вниз.
Неполная блокада левой ножки пучка Гиса характеризуется замедлением проведения импульса по основному левому стволу либо по обеим ветвям левой ножки. При этом часть миокарда левого желудочка возбуждается от импульсов, распространяющихся по правой ножке.
Двухпучковые блокады
При сочетании блокады правой ножки пучка Гиса с блокадой левой передней ветви распространение электрического импульса идет по задней ветви левой ножки пучка Гиса, вызывая возбуждение сначала задненижних отделов миокарда левого желудочка, затем - его переднебоковых отделов. Вслед за этим по сократительным волокнам импульс медленно распространяется на миокард правого желудочка.
Запаздывание возбуждения переднебоковой стенки левого желудочка и правого желудочка отражается на ЭКГ в виде расширения QRS-комплекса до 0,12 секунд, зазубренностью восходящего колена зубца S, отрицательного зубца Т, отклонения ЭОС влево.
При сочетанной блокаде правой ножки пучка Гиса с блокадой задней левой ветви проведение импульса осуществляется через переднюю левую ветвь, переднебоковые отделы миокарда левого желудочка по анастомозам к задненижним отделам левого желудочка, а затем - по сократительным волокнам к правому желудочку. ЭКГ отражает признаки блокады левой задней ветви и правой ножки пучка Гиса, отклонение ЭОС вправо. Данное сочетание свидетельствует о распространенных и глубоких изменениях миокарда.
Трехпучковая блокада
Неполная трехпучковая блокада сопровождается распространением импульса возбуждения к желудочкам по наименее пораженной ветви ножек пучка Гиса. При этом отмечается атриовентрикулярная блокада I или II степени.
В случае полной трехпучковой блокады проведение импульсов из предсердий к желудочкам становится невозможным (АВ-блокада III степени), что приводит к разобщению предсердного и желудочкового ритмов. При этом желудочки сокращаются в собственном идиовентрикулярном ритме, характеризующемся малой частотой и аритмичностью, что может приводить к появлению мерцательной аритмии и асистолии различной длительности.
ЭКГ картина при полной блокаде ножек пучка Гиса соответствует признакам АВ-блокады той или иной степени.
Диагностика и лечение блокады ножек пучка Гиса
Основным методом выявления блокады ножек пучка Гиса служит стандартная электрокардиография и ее разновидности - чреспищеводная электрокардиография (ЧПЭКГ), ритмокардиография, суточное ЭКГ-мониторирование. Для выявления данных за органическое поражение сердца проводится ЭхоКГ, МРТ, МСКТ, ПЭТ сердца. При выявлении блокады ножек пучка Гиса необходима консультация пациента кардиологом, аритмологом или кардиохирургом.
Специфической терапии блокады ножек пучка Гиса не существует; при данном нарушении лечить необходимо основное заболевание. При блокаде ножек пучка Гиса, осложненной стенокардией, артериальной гипертензией, сердечной недостаточностью, проводится терапия нитратами, сердечными гликозидами, гипотензивными средствами. При АВ-блокадах следует рассмотреть показания к имплантации электрокардиостимулятора. При блокаде ножек пучка Гиса, протекающей без клинических проявлений, проводится динамическое наблюдение.
Прогноз блокады ножек пучка Гиса
Прогноз блокады ножек пучка Гиса у асимптоматических пациентов благоприятен. При наличии органической патологии сердца прогноз определяется основным заболеванием. В свою очередь, блокада ножек пучка Гиса повышает как риск внезапной смерти у данной категории больных, так и развитие отдаленных осложнений.
Прогрессирование дефекта проведения, развитие АВ-блокады, кардиомегалии, гипертензии и сердечной недостаточности повышает вероятность неблагоприятного исхода.
Нарушение проводимости
При нарушении проводимости наступают различные виды блокад сердца, происходит замедление или полное прекращение проведения импульса по проводящей системе сердца.
АВ-блокада
Это замедление или прекращение проведения импульса от предсердий к желудочкам. АВ-блокады делят на врожденные и приобретенные. Также по характеру возникновения предлагается классификация их на острые, преходящие и постоянные. В зависимости от уровня нарушения проведения импульса атриовентрикулярные блокады бывают:
3 степени АВ-блокады выделяется по тяжести нарушений АВ-проведения:
- I степень (удлинение интервала Р-Р(О) более 200 мс)
- II степень (первый и второй типы)
- III степень (отсутствие проведения импульса на желудочки)
Причинами АВ-блокады могут стать болезни сердца:
Также этиология может заключаться в приеме лекарств:
- трициклических антидепрессантов
- сердечных гликозидов
- ААП
Атриовентрикулярные блокады в частых случаях проходят без проявлений. Их находят случайно, при проведении ЭКГ. Больные могут жаловаться на ощущение пауз и перебоев в работе сердца, нарушение ритмичности биения сердца. При редком ритме сокращения желудочков могут быть такие симптомы:
- общая слабость
- головокружения
- плохая переносимость физической активности
- усугубление СН и стенокардии
- приступы Морганьи-Адамса-Стокса (считаются серьезным проявлением рассматриваемого заболевания)
Лечение АВ-блокад должно иметь целью предупреждение развития внезапной сердечной смерти, сердечной и коронарной недостаточности вследствие брадиаритмии. Нужно исключить или минимизировать дозу лекарственных средств, которые ухудшают АВ-проводимость. Медикаментозное лечение острой формы рассматриваемой болезни предполагает применение р-адреномиметиков (орципреналин, изопреналин) и атропина. Если основное заболевание активно лечится, но симптом нарушения АВ-проведения остается, нужно поставить вопрос об имплантации постоянного ЭКС.
При I степени АВ-блокады лечение не нужно. Показаниями к имплантации ЭКС являются:
- необходимость назначения препаратов, угнетающих проведение по АВ-соединению
- АВ-блокада III степени или АВ-блокада II степени любого уровня в сочетании с клиническими проявлениями брадикардии
- те же степени АВ-блокады у пациентов при отсутствии симптомов и ЧСС меньше 40 в мин.
Внутрижелудочковые блокады
Возникают вследствие нарушения проведения импульса по левой или правой ножке пучка Гиса. Блокироваться могут также ветви левой ножки пучка Гиса. Виды: постоянная блокада и преходящая.
Поскольку может вовлекаться разное количество ножек пучка Гиса, внутрижелудочковые блокады могут быть:
- однопучковые (в свою очередь делятся на блокаду задней ветви левой ножки пучка Гиса, передней ветви левой ножки пучка Гиса; и правой ножки пучка Гиса)
- двухпучковые (блокада правой ножки пучка Гиса и передней ветви левой ножки пучка Гиса, сочетанная блокада передней и задней ветвей левой ножки пучка Гиса, правой ножки пучка Гиса и задней ветви левой ножки пучка Гиса)
- трехпучковые (с полной или неполной АВ-блокадой)
Полная блокада правой ножки пучка Гиса регистрируется чаще, чем левой ножки пучка Гиса. Может возникать у здоровых людей, которые не имеют болезней сердца. Причина делят на приобретенные и врожденные. К врожденным относится и дефект межпредсердной перегородки.
Блокада ветвей левой ножки пучка Гиса может быть вызвана такими причинами:
- кардиомиопатии
- ИБС
- преходящая гиперкалиемия
- кальцификация аортального клапана
Сочетанная блокада передней и задней ветвей левой ножки пучка Гиса является во многих случаях проявлением органического поражения сердца. Среди причин выделяют длительное течение гипертонии, ИБС, кардиомиопатии и пороки аортального клапана. Нужно учитывать, что внезапное возникновение появление блокады левой ножки пучка Гиса может быть одним из проявлений инфаркта миокарда. Часто блокады ножек пучка Гиса (если они не достигают степени полной трехпучковой блокады) проходят без клинических проявлений.
В большинстве случаев терапия при данных видах нарушений проводимости не нужна. Но при 2 и 3 пучковой блокаде может понадобиться имплантация ЭКС. Для людей с хронической сердечной недостаточностью и проявлениями диссинхронии возбуждения желудочков врачи могут осуществить постоянную 2-камерную ЭКС.
АВ-диссоциация (атриовентрикулярная диссоциация)
АВ-диссоциация, как правило, и не является самостоятельной патологией. Она сопутствует другим нарушениям сердечного ритма. Появляется она при наличии двух независимых водителей ритма сердца. Для АВ-диссоциации типичны терны сливные комплексы и так называемые желудочковые захваты.
Причинами рассматриваемой болезни могут быть увеличение активности нижележащего центра автоматизма или выраженная синусовая брадикардия в виде замещающего ритма из АВ-соединения. Лечение заключается в ликвидации причины АВ-диссоциации. Следует устранить брадикардию, возможно применение антиаритмических лекарственных средств.
Нарушения функций ионных каналов
Наследственные аритмические заболевания:
Синдром удлиненного 0-Т — наследственная болезнь, при которой увеличивается длительность 0,-ТІІ, развиваются угрожающие жизни желудочковые аритмии в стрессовых ситуациях. Причина может быть врожденной или приобретенной. Синдром удлиненного 0-Г имеет такие диагностические критерии:
- наличие в анамнезе эпизодов потери сознания
- удлинение корригированного интервала О-Т более 440 мс
- альтернация зубцов Т на ЭКГ
- брадикардия у детей
- врожденная нейросенсорная тугоухость и т.д.
Синдром удлиненного 0-Т нуждается в лечении, только если есть клинические проявления. Больным и их ближайшим родственникам советуют избегать тяжелых физических нагрузок, занятий любым видом спорта, погружений в воду низких температур, воздействия неожиданных звуковых раздражителей.
Синдром Бругада на ЭКГ проявляется признаками блокады правой ножки пучка Гиса, рецидивирующими синкопальными состояниями и склонностью к злокачественным аритмиям, вызывающим внезапную сердечную смерть. Также у людей с этим заболеванием есть повышенная склонность к развитию фибрилляции предсердий. Чаще всего болезнь фиксируется у мужчин в возрасте от 30 до 40 лет, при этом сердце структурно нормальное. Среди клинических проявлений синдром доминируют синкопальные состояния.
При возникновении трепетания и фибрилляции желудочков следует провести проводят электрическую дефибрилляцию и реанимацию. Для предупреждения внезапной смерти, обусловленной пароксизмальной фибрилляцией желудочков, проводят имплантацию кардиовертера-дефибриллятора больным:
• после пароксизма полиморфной желудочковой тахикардии;
• с обмороками в анамнезе;
• выжившим после проведения реанимации;
• при наличии в семье случаев внезапной кардиальной смерти в молодом возрасте.
Синдром укороченного интервала 0-Т является генетическим заболеванием электрофизиологической системы структурно нормального сердца. Среди симптомов выделяют:
Для данного синдрома типичны такие признаки:
- Снижение порога фибрилляции предсердий и желудочков во время программируемой электрокардиостимуляции
- Высокий и заостренный зубец Т
- Наличие укороченного интервала О1-Т у некоторых членов семьи
К диагностическим критериям причисляют также случаи ВСС в семье в молодом возрасте. Лечение заключается в имплантации кардиовертера-дефибриллятора. Показание: документированные эпизоды фибрилляции желудочков и устойчивые пароксизмы ЖТ.
Катехоламинзависимая полиморфная желудочковая тахикардия
Это генетическое заболевание, характеризующееся ризуется эпизодами двунаправленной или полиморфной ЖТ, вызванной адренергической стимуляцией и развивающейся при отсутствии структурных изменений в сердце. случаи болезни регистрируются редко - один случай на 10000. Наследование происходит рецессивным или аутосомно-доминантным путем. Больные в основном подросткового или маленького возраста.
Симптомы проявляются первый раз в возрасте от двух до 36 лет. К доктору больные с данной тахикардией обращаются с жалобами на обмороки. Поводами обмороков становится эмоциональная или физическая нагрузка. Специфических признаков на ЭКГ в покое у больных с катехоламинзависимой полиморфной желудочковой тахикардией нет, отмечаются они только при физической активности. Без лечения прогноз болезни неблагоприятный. По статистике, у 79% людей в возрасте до 40 лет начинаются обмороки или ВВС. А уровень летальности составляет, по разным данным, от 30 до 50%.
Всем лицам с подтвержденной или вероятной (семейный анамнез, генетический анализ, наличие обмороков) катехоламинергической полиморфной ЖТ нужно назначать р-адреноблокаторы:
У реанимированных пациентов и больных с эпизодами гемодинамически нестабильной ЖТ, обмороков, несмотря на прием р-адреноблокаторов, решают вопрос об имплантации кардиовертера-дефибриллятора.
Читайте также:
- Хроническая горная болезнь. Влияние сил ускорения на организм
- Рентгенограмма, КТ, МРТ, УЗИ при асците
- Почечная колика: случай успешного лечения болезни с нетипичным симптомом
- Техника вентрикулоперитонеального шунтирования гидроцефалии. Этапы операции
- Оборудование для мониторинга сердечной деятельности новорожденного. Аппараты, электроды
