Волосатая лейкоплакия языка. Географический язык. Географический стоматит. Язык при анемии.
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Эритроплакия - стойкое красное пятно слизистой оболочки полости рта, которое не проявляется клинически. Термин "эритроплакия", как и "лейкоплакия", не отражает гистологических особенностей поражения.
Лейкоплакия курильщика впервые описана под названием "никотиновый лейкокератоз нёба", как проявление сплошного ороговения твердого и частично мягкого нёба, которые приобретают серовато-белый цвет. Заболевание возникает как реакция слизистой оболочки рта на длительное воздействие продуктами табака при курении или жевании.
Очаговая эпителиальная гиперплазия рта или языка (болезнь Хека) - вирусное заболевание, которое проявляется образованием множественных безболезненных папулонодулярных разрастаний слизистой оболочки полости рта, локализующихся обычно на языке, губах и щеках.
Примечание
В данную подрубрику включено:
1. "Лейкоплакия слизистой оболочки полости рта, включая язык" - K13.21, в том числе:
- другие поражения эпителия полости рта.
Из данной подрубрики исключены:
- "Carcinoma in situ эпителия полости рта" - D00.0-;

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Единой классификации не существует. Ниже приведены наиболее широко распространенные варианты.
Классификация лейкоплакии по клинико-морфологическим признакам
1. Плоская.
2. Веррукозная:
- бляшечная;
- бородавчатая.
3. Эрозивная.
4. Лейкоплакия курильщиков.
Классификация ВОЗ
В данной классификации не упоминаются лейкоплакия курильщиков и эрозивная лейкоплакия в виде отдельных форм, но сделан акцент на однородности (гомогенности) или неоднородности (негомогенности) поражения.
Негомогенная лейкоплакия делится в свою очередь на:
- эритроплакию - белое поражение со значительным красным компонентом;
- узелковую - белое поражение с зернистой поверхностью, выступающей над уровнем слизистой;
- пятнистую - белое поражение с незначительным красным компонентом;
- веррукозную - белое поражение с рифленой поверхностью); может упоминаться как собственно бородавчатая и бородавчатая пролиферативная.
Клиническая классификация эритроплакии
1. Гомогенная - полностью красная.
2. Эритролейкоплакия - в основном имеет красный цвет с отдельными белыми очагами.
3. Пятнистая эритроплакия - мелкие белые пятна разбросаны по всей красной поверхности эритроплакии.
Этиология и патогенез
Лейкоплакия
Этиология неизвестна, поэтому довольно часто употребляется термин "идиопатическая лейкоплакия". Для отдельных форм (лейкоплакия курильщиков, кератоз гребня альвеолярного отростка, очаговая эпителиальная гиперплазия) предполагается связь с некоторыми факторами (см. раздел "Факторы риска").
Патоморфологически выявляются различные изменения, ни одно из которых не является специфическим. Как правило, это явления гипер- и паракератоза, дисплазии и/или гипертрофии эпителия.
Дисплазия выявляется менее чем в 5% плоской лейкоплакии, тем не менее пятнистая лейкоплакия, эритролейкоплакия (особенно расположенные в передних отделах рта) наиболее часто являются диспластическими образованиями или могут иметь признаки неинвазивной карциномы.
Веррукозная лейкоплакия
Этиология неизвестна. Заболевание статистически не связано с курением, алкоголем или иммунодефицитом. В отдельных случаях идентифицировались такие факторы как вирус папилломы человека (особенно 13 и 16 типов) и врожденные мутации некоторых генов.
Лейкоэдема
Этиология неизвестна. Предполагается связь с различными хроническими раздражителями слизистой оболочки полости рта, эмоциональными факторами (невротическое скусывание слизистой, покусывание губ, сосание ногтей). Почти у 50% пациентов присутствуют невротические депрессии, неврастении и другие пограничные расстройства.
При лейкоэдеме в эпителии полости рта наблюдается деполимеризация кислых мукополисахаридов с нарушением равновесия фермент-субстратной системы "гиалуроновая кислота-гиалуронидаза". В процесс вовлекается одновременно как межклеточное основное вещество, так и склеивающая субстанция соединительной и эпителиальной ткани. В поверхностных слоях эпителия развиваются компенсаторно-пролиферативные процессы (акантоз Акантоз - утолщение эпидермиса и эпителия слизистых оболочек с удлинением межсосочковых отростков
, паракератоз Паракератоз - нарушение процесса ороговения клеток эпидермиса, характеризующееся наличием в роговом слое клеток, содержащих ядра, и отсутствием зернистого слоя
), явления дистрофии в виде появления большого количества неокрашивающихся "светлых" вакуолизированных клеток.
Эритроплакия
Этиология неизвестна. В большинстве случаев эритроплакия гистологически характеризуется как дисплазия эпителия, которая более склонна к злокачественной трансформации, чем лейкоплакия.
Очаговая эпителиальная гиперплазия рта или языка
Возбудителем служит вирус папилломы человека типов 13 и 32, который передается при поцелуях. Репликация вируса в эпителиальных клетках у детей и подростков приводит к образованию мягких разрастаний, которые представляют собой небольшие уплощенные папулы розового или белесовато-розового цвета. В дальнейшем папулы увеличиваются, могут сливаться, придавая пораженной слизистой оболочке вид "булыжной мостовой". Иногда разрастания спонтанно регрессируют, однако если они сохраняются длительное время, их иссекают.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Редко
Соотношение полов(м/ж): 2
Лейкоплакия
Пол: преобладание мужчин.
Распространенность: менее 1%.
Возраст: в большинстве случаев от 40 до 70 лет. Примерно 80% пациентов имеют возраст старше 40 лет, что не исключает появления лейкоплакии у детей.
Лейкоэдема
Пол: несколько чаще у женщин.
Распространенность: часто.
Возраст: наблюдается преимущественно в молодом возрасте, в основном у детей и лиц до 30 лет.
Раса: преимущественно у лиц негроидной расы - 50-90% случаев; у лиц европеоидной расы - от 10% случаев.
Эритроплакия и пятнистая лейкоплакия
Пол: преимущественно мужчины.
Распространенность: редко.
Возраст: преимущественно старше 50 лет.
Пол: большинство случаев приходится на женщин, соотношение женщин и мужчин примерно 4:1.
Возраст: обычно наблюдаются у взрослых старше 40 лет; пик заболеваемости приходится на женщин в возрасте 60-70 лет.
Лейкоплакия курильщика
Пол: нет различий.
Возраст: в основном старше 50 лет.
Распространенность: напрямую коррелирует с распространенностью курения и жевания табака в популяции. Считается, что у одного из 100 лиц, употребляющих табак развивается данная патология.
Очаговая эпителиальная гиперплазия рта или языка
Пол: нет различий.
Возраст: преимущественно подростковый и молодой.
Распространенность: почти исключительно в закрытых общинах индейцев Южной и Северной Америки, эскимосов. Описанные случаи среди лиц европеоидной расы ограничиваются десятками (например, около 20 случаев в Швеции и столько же в Норвегии).
Оценочная распространенность 0,11% от всех пациентов европейской расы с заболеваниями слизистой оболочки полости рта.
Факторы и группы риска
В случаях неидиопатической лейкоплакии, инициация заболевания может зависеть от внешних местных факторов и/или предрасполагающих внутренних факторов.
Факторы, наиболее часто связанные с развитием лейкоплакии:
- употребление табака;
- употребление алкоголя;
- хроническое механическое раздражение слизистой (в том числе - протезами, имплантами, кариозными зубами, плохо посаженными пломбами, привычным покусыванием щек или языка, неправильным прикусом);
- кандидоз;
- гиповитаминоз А, В;
- эндокринные нарушения;
- вирусные поражения слизистой (для фокальной гиперплазии эпителия);
- генетическая предрасположенность (для некоторых состояний).
Клиническая картина
Клинические критерии диагностики
пятно; бляшка; папулы; эрозии; трещины; цвет белый; цвет серый; цвет опалесцирующий; цвет темный; цвет красный; цвет серо-синий; дискомфорт; шероховатая поверхность; неровная поверхность; ровная поверхность
Cимптомы, течение
Общая информация
Жалобы могут отсутствовать или же сводятся к чувству неловкости из-за шероховатости слизистой оболочки при разговоре, жевании. Некоторые больные ощущают жжение. Как правило, пациенты жалуются также на постоянную сухость во рту.
Плоская лейкоплакия
Относительно типичности локализации лейкоплакии на отдельных участках слизистой оболочки полости рта, существуют различные мнения. Обобщая имеющиеся данные, можно сказать, что лейкоплакия чаще встречается на слизистой оболочке щек по линии смыкания зубов, в области углов рта, на передней части спинки языка, в области дна полости рта, на твердом нёбе, иногда - на альвеолярном отростке.
По линии смыкания зубов плоская форма лейкоплакии имеет вид тонкой пленки сероватого цвета. Также здесь могут определяться отпечатки зубов.
При поражении углов рта очаг представлен в виде треугольника беловатого цвета с вершиной, обращенной в полость рта.
Если поражается красная кайма губ, то очаги лейкоплакии имеют вид серой пленки, иногда заходящей на слизистую оболочку губы.
Данная форма лейкоплакии редко располагается на языке, но если такие случаи встречаются, то обычно поражению подвергается слизистая оболочка боковых поверхностей языка. Очаги изменения имеют округлую форму белого цвета. В месте расположения элементов сыпи сосочки языка сглажены. Элементы поражения, локализующиеся на слизистой дна полости рта, представлены белой, трудно снимающейся пленкой.
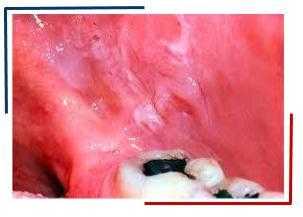
При эрозивной лейкоплакии различной формы и величины эрозии образуются в очагах плоской и веррукозной лейкоплакии, возможно одновременное появление трещины. Эта форма заболевания может наиболее часто сопровождаться болевыми ощущениями.
Эритроплакия. Пятно преимущественно красного цвета любой локализации. Как правило, поверхность неоднородная, могут отмечаться эрозии.
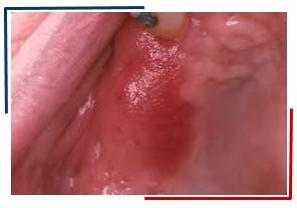
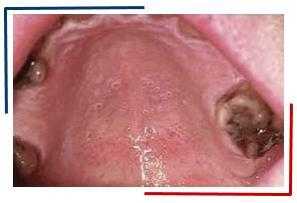
Лейкоплакия курильщиков
Развивается остро. Клиническая картина проявляется как плоская лейкоплакия: во рту образуются четко ограниченные участки слизистой, которые выглядят как мутная, не снимаемая пленка. Эти пятна сначала имеют белый цвет, но со временем под действием табака темнеют до черного. На их фоне видны маленькие красноватые бугорки с крошечными отверстиями - воспаленными выводными протоками слюнных желез. При более тщательном осмотре можно найти очаги болезни на нижней губе, на слизистой оболочке щек.
Веррукозная лейкоплакия
Встречается в двух клинических формах: бляшечной и бородавчатой.
При бляшечной форме очаги лейкоплакии выглядят как ограниченные бляшки, которые возвышаются над окружающей слизистой оболочкой, имеют неправильную форму, шероховатую поверхность и четкие границы.
Бородавчатая форма встречается чаще, чем бляшечная. При ней определяются бугристые образования, возникающие над окружающей слизистой оболочкой; иногда имеются отдельные бородавчатые нарастания.
Слизистая, окружающая очаг воспаления выглядит несколько ярче обычной, заметно хроническое воспаление. Регионарные лимфатические узлы не увеличены.

Стоматоскопически определяется резко утолщенный слой эпителия. При люминесцентном исследовании веррукозная лейкоплакия обнаруживает интенсивное свечение тканей с желтоватым оттенком, при явлениях малигнизации Малигнизация - приобретение клетками нормальной или патологически измененной ткани (например, доброкачественной опухоли) свойств клеток злокачественной опухоли.
наблюдается фиолетовое свечение.
Очаговая гиперплазия
Заболевание поражает только слизистую оболочку рта, чаще всего внутреннюю часть губ, слизистую щек или дна рта. Тем не менее, в процесс также могут быть вовлечены десны и миндалины.
Очаговая гиперплазия чаще всего проявляется в виде мягкой гладкой полоски со слегка приподнятой вершиной и неровной поверхностью. Поражение, как правило, того же цвета, что и остальные части слизистой, но иногда бывает бледнее окружающих тканей. Часто выявляется несколько очагов поражений, каждый из которых - менее 1 см в диаметре.
При пальпации консистенция мягкая.
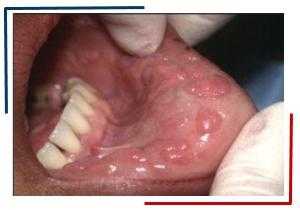
В динамике поражения могут уменьшаться и возрастать, соответствуя, по-видимому, периодам обострения течения инфекции. Более молодые пациенты, на ранней стадии имеют множественные узелковые очаги поражения, в то время как более старые пациенты имеют зачастую меньшее количество очагов или даже единственный очаг, представленный, как правило, плоской папулой.
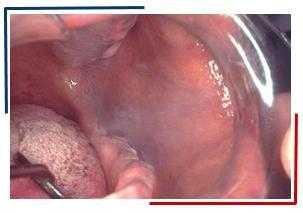
Лейкоэдема
Проявляется пленчатыми или пятнистыми очагами с опалесцирующей, беловато-серого цвета морщинистой поверхностью, аналогичной лейкоплакии. При растяжении слизистой пятно приобретает нормальный цвет. Некоторыми авторами описывается как локальный отек эпителиального слоя.
Диагностика
Не существует никаких инструментальных методов диагностики, способных подтвердить диагноз. Однако выполнение фотографий большого разрешения с последующей цифровой обработкой может быть полезно для оценки процесса в динамике.
В ряде случаев (крайне редко) с целью дифференциальной диагностики может понадобиться рентгенография.
Лабораторная диагностика
1. Основным методом, подтверждающим диагноз, является биопсия, которая может выполняться неоднократно. Инцизионная биопсия предпочтительнее браш- или аппликационной биопсии. Последним достижением считается обработка изображений биопсии с применением компьютерного анализа.
2. Лейкоплакия довольно часто сочетается с кандидозной инфекцией. Различные тесты на наличие кандидозной инфекции считаются необходимыми.
3. При очаговой гиперплазии эпителия и веррукозной лейкоплакии полезными могут считаться тесты (ПЦР) на выявление вируса папилломы человека различных типов.
Дифференциальный диагноз
1. Карциномы полости рта.
2. Кератоакантома.
3. Остроконечные кондиломы.
5. Реактивный гиперкератоз.
6. Химические и термические поражения слизистой оболочки полости рта.
7. Плоский лишай.
8. Стоматит.
9. Поражения слизистой оболочки полости рта при ВИЧ-инфекции.
10. Linea alba buccalis.
11. Подслизистый фиброз.
Осложнения
1. Присоединение кандидозной инфекции.
2. Примерно 6-10% пациентов с оральной плоской лейкоплакией имеют риск развития рака слизистой оболочки полости рта. Веррукозная лейкоплакия имеет самый высокий риск малигнизации со смертностью 34-49%.
Лечение
Общие принципы терапии
1. Прекращение курения, жевания табака, употребления алкоголя, а также коррекция других раздражающих факторов, если они выявлены. Модификация факторов, в некоторых случаях, может привести к спонтанному излечению.
3. Фотодинамическая терапия считается перспективным методом, но требует дальнейшего изучения.
4. Системное применение ретиноидов сопряжено с их высокой токсичностью. Имеются отдельные исследования, показывающие эффективность применения бета-каротина. По-видимому, эффект сохраняется только при непрерывном приеме. Допустимо начальное применение локальных ретиноидов в течение 3-6 недель с последующей оценкой и принятием решения об операции.
5. Применение локальных цитостатиков (изотретиноин гель, 0,1%) изучается, но пока не имеет достаточной однородности эффекта. Необходимо применять длительными курсами (более 8 недель).
6. Применение интерферонов (локально и системно) обсуждается при очаговой гиперплазии.
Язвенный стоматит - симптомы и лечение
Что такое язвенный стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Грачевой Юлии Александровны, стоматолога со стажем в 17 лет.
Над статьей доктора Грачевой Юлии Александровны работали литературный редактор Вера Васина , научный редактор Елена Страндстрем и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Язвенный стоматит — воспаление и нарушение поверхностного слоя слизистой оболочки полости рта с появлением язв. Болезненные язвы также могут образовываться и на языке. Немного реже возникают беловатые поражения слизистой, и совсем редко ротовая полость выглядит нормальной, но присутствует синдром жжения во рту .
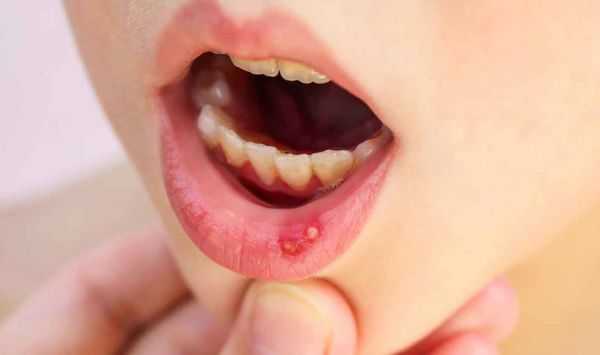
Язвенный стоматит — это самая сложная форма стоматита. Его проявления в полости рта мешают приёму пищи, могут приводить к обезвоживанию и развитию вторичной инфекции, особенно это выражено у пациентов с иммунодефицитом.
Предрасполагающие факторы для развития язвенного стоматита:
- ослабление иммунной системы;
- курение, алкоголь;
- травмы ротовой полости;
- передача инфекции через грязную еду, игрушки, бытовые вещи, от животных;
- пища и вода плохого качества.
Часто причиной стоматитов становится аллергия или токсическая реакция на некоторые вещества, используемые в стоматологии — препараты для анестезии, пломбировочный материал, брекеты, протезы, ортодонтические пластинки.
Провоцирующими факторами также являются:
- воспалительные заболевания кишечника (язвенный колит, синдром Рейтера);
- болезни системы кровообращения (циклическая нейтропения, хроническая анемия);
- гормональные дисфункции;
- хронический иммунодефицит;
- травмы рта, возникающие, например, из-за плохо подобранных зубных протезов;
- аллергия;
- хронический стресс.
Стоматитам наиболее подвержены дети, распространённость в зависимости от возраста:
- дети 1—3 лет (31 % от общего числа детей, заболевших стоматитом);
- дети грудного возраста (26 %);
- дошкольного возраста (20 %);
- младшего школьного возраста (13 %);
- старшего школьного возраста (10 %).
Чаще всего стоматиты возникают в весенний период, на который приходится 38 % заболевших детей, что связано с ослаблениеи защитных сил организма в это время года. Затем следует зима — 26 %, осень — 25 % и лето — 11 % [17] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы язвенного стоматита
Виды язвенного стоматита:
- травматический;
- инфекционный;
- аллергический;
- хронический рецидивирующий афтозный стоматит.
Все эти формы обладают схожими симптомами: отёком, покраснением слизистой оболочки, наличием язвенных элементов. Расположение воспаления зависит от причины возникновения, например, язвы на боковой поверхности языка могут появляться при травмировании острым краем разрушенного зуба или съёмным зубным протезом.
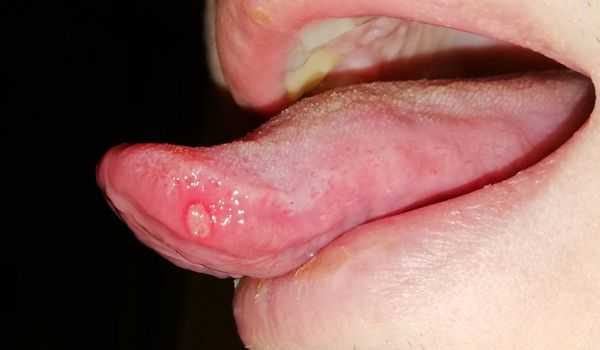
Ещё одним симптомом язвенного стоматита являются везикулы (пузырьки). Они появляются в основном при инфекционном стоматите. Везикулы возникают на слизистой оболочке рта и коже лица (крыльях носа, щеках, верхней губе) и сохраняются 10-12 дней. Мелкие пузырьки быстро превращаются в эрозии с налётом. Воспаление может сопровождаться болями в суставах, мышцах, невралгией, головной болью и увеличением лимфатических узлов.
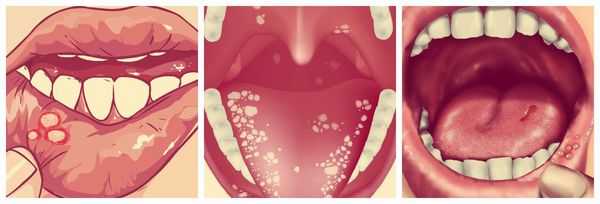
Другие симптомы язвенного стоматита — зуд, жжение и сухость во рту, а также боль при приёме пищи. На слизистой оболочке возникают отёк и покраснение, может наступить омертвение сосочков языка. Подобные симптомы чаще наблюдаются при аллергическом стоматите.
Патогенез язвенного стоматита
Механизмы развития стоматита до конца не изучены, но, вероятнее всего, заболевание вызвано реакцией иммунной системы на раздражители. Одна из самых распространённых теорий возникновения заболевания — инфекционно-аллергическая [18] . Согласно ей, стоматит возникает в результате повышенной чувствительности организма к различным аллергенам и микроорганизмам . Важное значение в развитии заболевания имеют аутоиммунные процессы — на слизистой оболочке полости рта обитают различные микроорганизмы, в ответ на их присутствие организм вырабатывает антитела, которые могут атаковать собственные клетки эпителия.
При первых симптомах стоматита под влиянием медиаторов воспаления происходит раздражение чувствительных нервных окончаний . При этом возникает аллергическая реакция немедленного типа с выделением биологически активных веществ, таких как гистамин, брадикинин, ацетилхолин и др. Это приводит к повреждению эпителия слизистой оболочки , расширению стенок сосудов, увеличению их проницаемости, что становится причиной отёка.
К развитию стоматита также могут приводить хронические инфекции желудочно-кишечного тракта и ЛОР-органов. Они способствуют повышению чувствительности к аллергенам и снижению сопротивляемости к микробам.
Хроническое течение и рецидивы могут быть связаны с обострением болезней внутренних органов. Рецидивы обусловлены развитием иммунопатологических реакций на фоне ослабления защитных сил организма.
Классификация и стадии развития язвенного стоматита
Выделяют:
- Травматический стоматит.
- Инфекционный стоматит:
- герпетический;
- везикулярный;
- язвенно-некротический стоматит Венсана.
- Аллергический стоматит.
- Хронический рецидивирующий афтозный стоматит.
- Стоматиты, вызванные интоксикацией солями тяжёлых металлов (свинца, ртути, висмута).
Травматические стоматиты возникают при повреждении слизистой оболочки зубным камнем, краем разрушенной коронки зуба, съёмным зубным протезом, неправильно расположенными зубами. При этом происходит воспаление дёсен, а в дальнейшем — образование язв.
Инфекционные стоматиты. К развитию герпетического стоматита приводит вирус простого герпеса первого типа. При поражении слизистой оболочки сперва появляется воспаление в виде пятна, которое затем превращается в пузырёк с прозрачным либо с мутным содержимым. После этого возникает язва — болезненный покрасневший участок слизистой. В дальнейшем язва превращается в афту — белесоватое внутри образование с покраснением по краям. Затем афта вновь переходит в пятно, и происходит заживление.
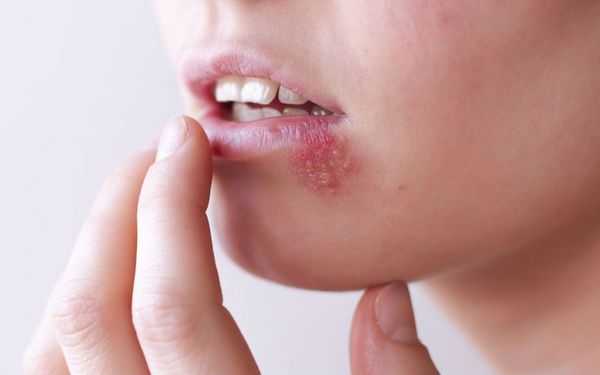
Везикулярный стоматит — острая форма инфекционного заболевания, вызванная везиловирусом. Инкубационный период составляет 2-6 дней, после чего пациент ощущает головную боль, дискомфорт при движениях глаз, общую мышечную слабость, озноб, появляется насморк, боль в горле, повышается температура тела. Больные часто жалуются на увеличение шейных лимфоузлов. При везикулярном стоматите на слизистой оболочке рта появляются пузырьки с красным контуром, наполненные жидкостью. Везикулы расположены на дёснах, губах, языке и внутренней поверхности щёк. Они чувствительны, поэтому приём пищи вызывает боль [10] [13] .
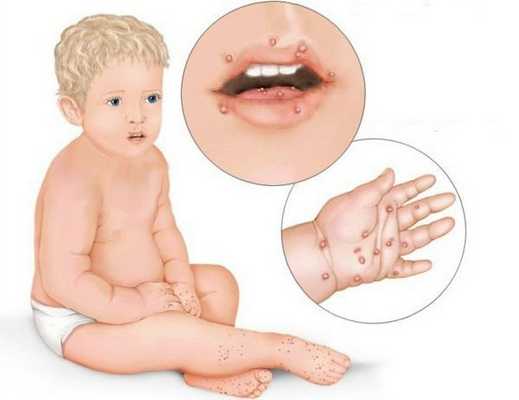
При язвенно-некротическом стоматите Венсана на десневых сосочках появляются поверхностные язвочки, покрытые беловатым налётом. В начале заболевания пациенты испытывают головную боль, общую слабость, у них повышается температура, возникает ломота в суставах. У больных кровоточат дёсны, во рту возникает ощущение жжения и сухости. Боль усиливается при малейшем прикосновении, из-за этого язык при разговоре малоподвижен. Приём пищи и чистка зубов практически невозможны. Усиливается выделение слюны, увеличиваются и становятся болезненными регионарные лимфатические узлы, появляется сильный гнилостный запах изо рта.
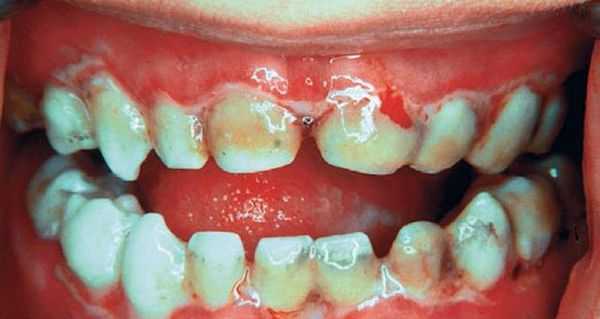
Для аллергического стоматита характерны покраснение и отёк дёсен. При пузырно-эрозивной форме появляется эрозия с беловатым налётом и крупный пузырь на слизистой оболочке твёрдого нёба, который впоследствии разрывается. Аллергический стоматит часто возникает при аллергии на лекарственные препараты. Самая тяжёлая его форма — язвенно-некротическая, при которой сперва появляются язвы, а в дальнейшем происходит отмирание тканей и образование рубцов на поверхности слизистой.
Хронический рецидивирующий афтозный стоматит. Выделяют три формы:
- Фибринозная форма (афта Микулича) — чаще заболевают девочки и женщины в возрасте от 10 до 30 лет. В полости рта появляются резко болезненные одиночные или множественные изъязвления (афты). Количество афт составляет от 1 до 100, в большинстве случаев — 1-6. Заживление происходит за 7-14 дней с образованием нежного рубца или без видимого рубцевания.
- Некротический периаденит (афта Сеттона) — стоматит начинается как глубокая язва, протекает длительно и волнообразно. Количество язв, как правило, от 2 до 10. При заболевании встречается "ползущая" язва, для которой характерны заживление на одном полюсе и рост на другом. Размер язв — от 1 см до значительного поражения участков слизистой оболочки. При заживлении образуется деформирующий рубец.
- Герпетиформный афтозный стоматит — множественные мелкие неглубокие афты, резко болезненные с частыми рецидивами и кратковременными ремиссиями в течение 1-3 лет. Заболевание начинается с небольших эрозий размером 1-2 мм, которые затем увеличиваются и сливаются в обширные эрозивные поверхности. Изъязвления могут поражать любые участки полости рта.
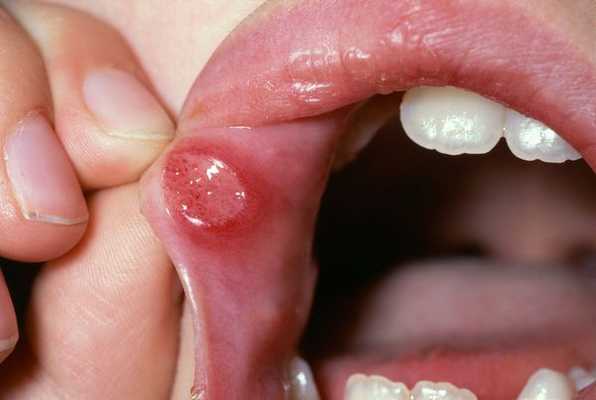
Осложнения язвенного стоматита
Длительное воздействие слабого раздражителя, например зубного протеза, приводит к разрастанию участков слизистой оболочки щёк, губ, нёба. Вследствие этого может развиться лейкоплакия — заболевание, поражающее слизистую оболочку и приводящее к её визуальным и структурным изменениям. На начальных стадиях болезнь проявляется ороговением и покрытием белесым налетом слизистой нёба, дёсен, языка, внутренней стороны щёк. В дальнейшем возможно образование злокачественной опухоли.
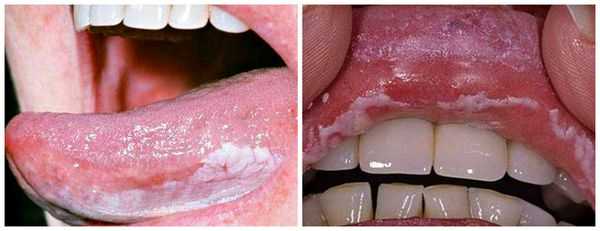
При язвенном стоматите нередко кровоточат дёсны, в отдельных случаях могут выпадать зубы. Также при заболевании снижается иммунитет, из-за чего организм более подвержен инфекциям. Речь больного становится осипшей или хриплой, что чревато возникновением ларингита — болезни горла и связок.
Диагностика язвенного стоматита
На приёме врач расспросит пациента , как давно проявились первые симптомы заболевания, какова их интенсивность, возникали ли подобные случаи ранее. Также доктору необходимо знать о сопутствующих и перенесённых заболеваниях и аллергологическом статусе.
При осмотре ротовой полости стоматолог обратит внимание на зубные отложения, наличие острых краёв коронок зубов, на состояние ортопедических конструкций, патологическую стираемость зубов.
В ряде случаев потребуется лабораторная диагностика. Для этого из полости рта берётся мазок, который поможет выявить возбудителя и подобрать лекарственные препараты.

При аллергическом стоматите дополнительная диагностика может включать биохимический анализ слюны с выявлением активности ферментов. Также может потребоваться определение болевой чувствительности слизистой оболочки и гигиеническая оценка протезов.
Дифференциальную диагностику проводят с трофической язвой, с изъязвлённой опухолью, туберкулёзной и сифилитической язвами, стоматитом Венсана.
Инфекционный стоматит дифференцируют с другими вирусными заболеваниями (везикулярным стоматитом, ящуром и др.), а также с аллергическим стоматитом. Пузырно-эрозивные поражения при аллергическом стоматите слизистой оболочки рта следует отличить от пузырчатки, многоформной экссудативной эритемы, герпетического стоматита.
Лечение язвенного стоматита
Основная цель терапии состоит в том, чтобы уменьшить боль и ускорить заживление. Прежде всего необходимо устранить раздражители, которые причиняют дискомфорт пациенту. Далее следует уменьшить симптомы настолько, насколько это возможно.
Для лечения стоматита назначают полоскания растворами фурацилина, мирамистина, хлоргексидина, перекисью водорода. Полоскания уменьшат боль и зуд, очистят ротовую полость от остатков пищи, которые травмируют повреждённые участки.
При сильной боли назначают аппликации с обезболивающими средствами — "Камистадом", "Лидокаин асептом". Лечение различных форм стоматитов будет отличаться.
Инфекционный стоматит. При лечении в первую очередь необходимо понять, вследствие какой проблемы с иммунитетом возникло это состояние, и укрепить защитные силы организма. Для этого внутримышечно вводят "Продигиозан", полость рта обрабатывают антисептиками, протеолитическими ферментами, назначают УФ-терапию [11] .
Везикулярный стоматит. Для уменьшения симптомов будут полезны полноценный отдых, обильное питьё, приём жаропонижающих препаратов. Также слизистую оболочку рта обрабатывают антисептиками ("Супрастин", "Гексэтидин", "Пипольфен") и применяют противовирусные мази — риодоксоловую и теброфеновую. Часто назначают антигерпетические препараты — "Фамцикловир", "Ацикловир", "Валацикловир". Если придерживаться рекомендаций врача, то симптомы заболевания быстро уходят, и больной выздоравливает.
Язвенно-некротический стоматит Венсана. При лечении тщательно удаляют зубные отложения, обрабатывают слизистую оболочку полости рта антисептиками и назначают приём поливитаминов (например, "Компливита").
Аллергический стоматит. Лечение заключается в устранении причины аллергии и приёме внутрь антигистаминных препаратов. В тяжёлых случаях аллергического стоматита вводят внутривенно раствор тиосульфата натрия. При лечении в стационаре назначают капельное вливание гемодеза, изотонического раствора хлорида натрия, полиглюкина, а также приём кортикостероидов.
Хронический рецидивирующий афтозный стоматит. При местном лечении устраняют травматические факторы, полоскают рот тетрациклином (250 мг на 5 мл воды 4 раза в день в течение 5-7 дней), делают аппликации с кортикостероидами и антибиотиками, назначают обезболивающие. При глубоких язвах применяют протеолитические ферменты.
Общее лечение включает приём препаратов:
- , рифампицин (две капсулы дважды в сутки); (по одной таблетке дважды в сутки в течение 20 дней); (10 мл 30 % раствора внутривенно один раз в сутки или 1,5-3 г внутрь);
- "Продигиозан" (начинают с 15 мкг один раз в пять дней и увеличивают дозу до 100 мкг); (50 мг три раза в сутки два дня подряд в неделю или 150 мг однократно);
- "Делагил" (по одной таблетке один раз в день);
- "Колхицин" (по одной таблетке дважды в день в течение двух месяцев);
- "Аевит" (1 мл один раз в день внутримышечно в течение 20 дней);
- "Гистаглобулин" (2 мл подкожно один раз в три дня) [11] .
Стоматиты при интоксикациях солями тяжёлых металлов и химическими растворами. Если на слизистую попало химическое вещество, необходимо сразу смыть его нейтрализующим раствором. Дальнейшее лечение пациентов с химическими ожогами проводится обезболивающими и антисептическими средствами и препаратами, ускоряющими восстановление эпителия. Также важна высококалорийная диета. При обширных рубцах показано оперативное вмешательство [15] .
Прогноз. Профилактика
При своевременном обращении к врачу и адекватном лечении прогноз благоприятный [12] . Тяжелее всего поддаётся терапии хронический рецидивирующий афтозный стоматит. Для профилактики рецидивов следует:
- исключить контакты с провоцирующими факторами;
- придерживаться диеты;
- соблюдать гигиену полости рта;
- своевременно лечить инфекции;
- отказаться от вредных привычек [7][12] .
Для предпреждения стоматита важно следить за состоянием зубов: регулярно посещать стоматолога, вовремя лечить кариес, снимать зубные отложения.
Атрофия сосочков языка (K14.4)
Глоссит - воспалительное поражение тканей языка. Различают неинфекционные и инфекционные формы глоссита.
Атрофический глоссит - глоссит, характеризующийся уменьшением или полным исчезновением всех видов сосочков слизистой оболочки языка, иногда - уменьшением размера языка.
Примечание 1.
В данную подрубрику входят клинические понятия:
- гунтеровский (хантеровский) глоссит;
- "лакированный" язык.
Из данной подрубрики исключено: атрофия языка (старческий язык, сенильные изменения языка (К14.8).
Общепризнанная классификация атрофического глоссита отсутствует.
Выделяют очаговую и тотальную атрофию, которые более детально, по характеру атрофического поражения языка, можно разделить на 4 вида атрофического процесса:
- атрофический процесс распространяется на нитевидные сосочки кончика языка, видны грибовидные сосочки в виде красных точек;
- атрофия не только нитевидных, но и грибовидных сосочков кончика языка;
- выраженная атрофия всех сосочков только на передней половине языка;
- тотальная атрофия сосочков (гладкий, "полированный", "лакированный" язык), выявляется только в тяжелых случаях при длительном течении основного заболевания.
Атрофия сосочков языка является проявлением многих заболеваний. Наиболее часто патология ассоциируется с недостатком витаминов и железа, а также сопутствующей анемией.
Этиология
1. Инфекционные поражения (острые и хронические, местные и системные):
1.1 Бактериальные инфекции (например, Streptococcus sanguis, Stomatococcus, Staphylococcus aureus).
1.2. Грибковые инфекции (кандидоз, Saccharomyces).
1.3 Вирусные инфекции (герпес, ВИЧ).
1.4 Системные инфекции (сифилис).
1.5 Нередко атрофический глоссит является симптомом поражения языка при гонорее.
2. Травмы (включая химические и лекарственные поражения, например, при применении пириметамина).
3. Дефицитные состояния:
- дефицит витамина B12 (пернициозная анемия);
- дефицит железа (железодефицитная анемия);
- тяжелая белково-энергетическая недостаточность.
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.7
Патология развивается в любом возрасте, но наиболее часто выявляется в группе взрослых женщин, что по-видимому связано с дефицитными анемиями, развивающимися во время или после беременности.
В различных регионах заболеваемость колеблется в широких пределах от 0,3% до 9%. В развитых странах заболеваемость существенно ниже.
участки гладкой, красной поверхности языка; бледность кожи и слизистых; дискомфорт в области языка; боль при приеме пищи; ксеростомия
Клиническая картина атрофического глоссита развивается постепенно. Первые изменения отмечаются по краями и на кончике языка; на фоне атрофичной слизистой оболочки появляются красные полосы.
Классическая картина атрофического глоссита: язык выглядит гладким, "полированным"; цвет языка - ярко-красный, при пернициозной анемии - малиновый (гунтеровский глоссит). Поражения могут носить тотальный или очаговый характер (пятна, полосы).
Жалобы:
- чувствительность к раздражающей пище;
- сухость во рту;
- иногда - жжение или боль.
Данные жалобы не являются специфичными; они могут быть связаны, например, с кандидозной инфекцией, которая может быть причиной атрофии сосочков или наслоившейся патологией.
Сопутствующие поражения полости рта могут включать в себя рецидивирующие изъязвления, хейлит Хейлит - воспаление красной каймы, слизистой оболочки и (или) кожи губ
.
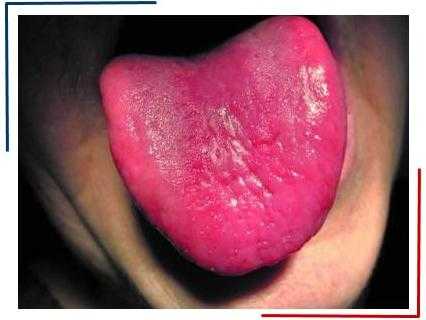
Нет никаких методов диагностики атрофического глоссита, за исключением биопсии, подтверждающих или опровергающих диагноз.
Диагностика должна быть направлена на выявление основного соматического заболевания. Необходимы консультации специалистов в области гастроэнтерологии, эндокринологии, гематологии или общей терапии.
Нет никаких лабораторных тестов, подтверждающих или опровергающих диагноз атрофического глоссита.
Лабораторные тесты, которые могут быть выполнены в плане общего, предварительного обследования:
1. Общий анализ крови с исследованием эритроцитов по размеру.
2. Биохимический анализ крови (определяются: глюкоза, железо, ферритин, трансферрин, ОЖСС, витамин В12, фолиевая кислота, витамин А, альбумин, трансаминазы).
3. Иммунология (антитела к париетальным клеткам желудка, антиглиадиновые антитела, антитела к тканевой трансглутаминазе).
4. Серология и ПЦР (тесты на сифилис, ВИЧ-инфекцию).
5. Бактериологические методы исследования (выявление локальных грибковых и бактериальных поражений).
Необходимо отличать атрофический глоссит от хронической формы атрофического кандидоза и изменений языка при болезни Шегрена (также зачастую вызванных атрофической формой грибкового поражения).
Очаговую атрофию также следует отличать от ромбовидного глоссита, который может протекать с атрофией сосочков.
Терапия атрофического глоссита направлена на лечение основного заболевания и соблюдение гигиены полости рта для предотвращения инфекции.
Черный волосатый язык
Черный волосатый язык - это приобретенное доброкачественное состояние, характеризующееся появлением на дорзальной поверхности языка гипертрофированных и удлиненных нитевидных сосочков. Пациенты жалуются на сухость и изменение внешнего вида языка. При значительной гиперплазии нитевидных сосочков возникает ощущение инородного тела в горле. В случае активизации дрожжевых грибов появляется жжение слизистой. Диагностика черного волосатого языка сводится к сбору жалоб, составлению анамнеза заболевания, проведению клинического осмотра. Лечение черного волосатого языка направлено на коррекцию гигиенического состояния полости рта. Местно применяют кератолитики, жидкий азот.
МКБ-10
Общие сведения
Черный волосатый язык - заболевание языка, характеризующееся гиперкератозом нитевидных сосочков и их окрашиванием в темно-коричневый или черный цвет. Черный волосатый язык встречается как в детском, так и во взрослом возрасте, но у пациентов старшей возрастной группы заболевание диагностируют намного чаще. Нередко ворсинчатый язык выявляют у подростков после приема антибактериальных препаратов. Основную группу пациентов составляют злостные курильщики, злоупотребляющие алкоголем. В большинстве случаев при черном волосатом языке наблюдается активизация грибковой флоры. Удаление разросшихся сосочков осуществляется методом криодеструкции или с помощью аппликаций кератолитических средств.
Причины
Этиология черного волосатого языка изучена не до конца. Весомая роль в развитии заболевания отводится инфекционному, трофическому и физико-химическому факторам.
- Инфекции. Черный волосатый язык может возникнуть после перенесенной вирусной или бактериальной инфекции. При этом у пациентов снижаются защитные силы организма, что способствует активизации патогенной микрофлоры. Бактериальные микроорганизмы, накапливаясь на языке вместе с клетками ороговевающего эпителия, становятся стационарным раздражителем. В результате этого блокируется процесс ороговения, развиваются гиперпластические изменения.
- Болезни ЖКТ. Причинами черного волосатого языка могут быть заболевания органов системы пищеварения. Сдвиг кислотно-основного равновесия у больных с колитом и энтероколитом создает необходимые условия для развития патогенных микробов.
- Гиповитаминоз. Дефицит рибофлавина приводит к нарушению метаболических процессов, способствует появлению трофических изменений в поверхностном слое эпителия.
Предрасполагающими факторами в развитии черного волосатого языка являются курение, чрезмерное употребление кофе или крепкого черного чая, неудовлетворительный уровень гигиены, невралгия тройничного нерва, общее истощение организма, прием пенициллинов и тетрациклинов, алкоголизм.
Патанатомия
Гистологически при черном волосатом языке на увеличенных нитевидных сосочках просматривается плотный роговой слой, в состав которого входит элеидин. От ороговевшего стержня симметрично отходят выступы, напоминающие птичье перо. Процесс ороговения блокируется. Окрашивание сосочков происходит алиментарно, а также под воздействием пигментов бактерий, хромогенных грибов.
Симптомы
При черном волосатом языке патологически измененные нитевидные сосочки располагаются в участке средней и задней трети дорзальной поверхности языка. При этом участок поражения имеет форму круга, овала или треугольника. Длина гиперплазированных сосочков достигает 2-3 см, диаметр - 2 мм. У основания сосочки шире, более плотные при пальпации, окрашены в коричневый цвет. Ближе к вершине нитевидные сосочки истончаются, приобретают насыщенный черный оттенок. Направление роста сосочков при черном волосатом языке - спереди назад. Передние и латеральные поверхности языка без изменений. Регионарные лимфоузлы не пальпируются. Общее состояние у пациентов с черным волосатым языком не нарушено.
Постановка диагноза черный волосатый язык базируется на основании жалоб, анамнеза заболевания, клинического осмотра:
- Внутриротовой осмотр. В ходе физикального обследования врач-стоматолог выявляет на языке участок пигментированных гиперпластически измененных нитевидных сосочков. У основания сосочки окрашены менее интенсивно, чем по периферии. При проведении гладилкой по дорзальной поверхности от корня к кончику языка сосочки приподнимаются. У пациентов с черным волосатым языком гигиеническое состояние полости рта неудовлетворительное, о чем свидетельствуют значения индексов гигиены Федорова-Володкиной, Грин-Вермиллиона свыше 3 баллов. Обнаруживают зубные отложения, множественные кариозные дефекты.
- Лабораторная диагностика. При бактериоскопии мазка, взятого с участка поражения, наряду с нормальной микрофлорой полости рта нередко выявляют мицелий и почкующиеся клетки дрожжевых грибов.
Дифференцируют черный волосатый язык с изменениями цвета при ложном черном языке и болезни Аддисона, а также с волосистой формой лейкоплакии. Пациента с черным волосатым языком обследует стоматолог-терапевт. Для исключения сопутствующей фоновой патологии показаны консультации гастроэнтеролога, терапевта.
Лечение черного волосатого языка
При выявлении черного волосатого языка необходимы гигиенические мероприятия, направленные на снижение уровня бактериальной контаминации полости рта. С этой же целью при черном волосатом языке проводят профессиональную чистку. Для ротовых ванночек в стоматологии применяют антисептические растворы на основе хлоргексидина биглюконата, перекиси водорода. Для удаления ороговевших клеток и гиперпластически измененных нитевидных сосочков назначают аппликации резорцина, салицилового спирта - препаратов, обладающих кератолитическим эффектом.
Также удаление разросшихся сосочков может осуществляться методом криодеструкции при воздействии на патологический очаг жидкого азота. С целью общего лечения ворсинчатого языка показаны антигистаминные препараты, поливитаминные комплексы. При выявлении признаков кандидоза дополнительно назначают антимикотические лекарственные средства.
Прогноз
Прогноз при черном волосатом языке благоприятный. Устранение причинных факторов, комплексное лечение заболевания приводит к восстановлению поверхности языка.
Географический язык
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Географический язык: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Географический язык (десквамативный глоссит, эксфолиативный глоссит, доброкачественный мигрирующий глоссит) - это состояние, при котором нарушается питание слизистой оболочки языка, в результате чего происходит отторжение участков эпителия.
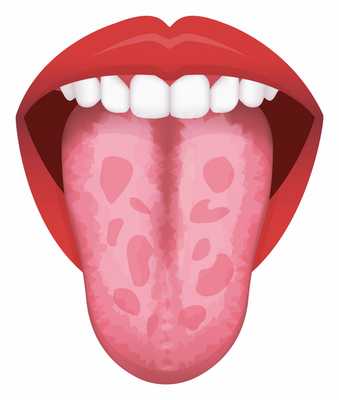
В его основе лежат воспалительные, аллергические процессы и нарушения в работе вегетативной нервной системы. Язык покрывается пятнами ярко-красного цвета, окруженными белым ободком. Иногда пациента беспокоит жжение, пощипывание, язык реагирует на острое, горячее, пряное, могут наблюдаться расстройства вкусового восприятия.
Язык - орган, который участвует в жевании и глотании пищи, определении вкуса, слюноотделении, а также формировании звуков речи.
В строении языка выделяют кончик, тело и корень, а также верхнюю (спинка), нижнюю и боковые поверхности.
На задней трети языка находятся язычная миндалина и мелкие слюнные железы, а на верхней и боковых поверхностях тела и кончика языка расположены сосочки.
Выделяют пять типов сосочков:
- нитевидные, самые маленькие и многочисленные, рассредоточены по всей верхней поверхности языка. Отвечают за осязание, благодаря сцеплению с ними пища удерживается на языке. Покрыты ороговевшим эпителием, именно они отвечают за «обложенный» налетом язык, и именно в них отторгается часть эпителия, что характерно для географического языка;
- конусовидные, похожие по форме и строению на нитевидные и расположенные аналогично. Они воспринимают механическое раздражение и чувствуют боль, температуру и прикосновения;
- грибовидные, возвышаются над слизистой оболочкой в виде шляпок, в центральной части спинки они отсутствуют. Это вкусовые рецепторы, с помощью которых мы воспринимаем сладкий и соленый вкус пищи;
- желобовидные сосочки самые крупные и расположены между корнем и телом языка в виде римской цифры V. Их число варьирует от 7 до 12. Это вкусовые рецепторы, воспринимающие горькую пищу;
- листовидные сосочки находятся на боковых поверхностях языка и в задней части тела языка, перед желобовидными сосочками. Их назначение - определять кислое и соленое.
- поверхностная - эпителий нитевидных сосочков отторгается, на верхней и боковых поверхностях языка появляются хорошо отграниченные красные пятна или полосы, окруженные неизмененной тканью. Пациент может отмечать зуд и жжение языка;
- гиперпластическая - нитевидные сосочки утолщаются, что сопровождается возникновением участков с плотным белым, желтым, серым или темным налетом и ощущением инородного тела;
- лихеноидная - нитевидные сосочки группируются вокруг участков с отторгнутым эпителием, очаги мигрируют по поверхности языка. Пациент может отмечать жжение.
Возможные причины географического языка
Причины появления географического языка недостаточно изучены, но отмечена связь с инфекционными заболеваниями, аллергией, болезнями органов желудочно-кишечного тракта, печени, поджелудочной железы, эндокринными нарушениями (возникает у женщин в постменопаузе) и нарушениями обмена веществ, аутоиммунными заболеваниями. Предполагают недостаток различных витаминов.
На развитие заболевания влияет состав микрофлоры полости рта, наличие во рту металлоконструкций, используемых при протезировании.
Заболевания, приводящие к возникновению географического языка
Географический язык может возникнуть на фоне гриппа, скарлатины, брюшного тифа, а также гастрита (воспаления слизистой оболочки желудка), гастродуоденита (воспаления слизистой желудка и двенадцатиперстной кишки), язвенной болезни желудка и двенадцатиперстной кишки, синдрома сниженного всасывания питательных веществ в кишечнике.
У детей часто вместе с географическим языком выявляют мокнущий (экссудативный) диатез и гельминтозы.
К каким врачам обращаться при географическом языке
Диагностика и обследования при географическом языке
Клиническая картина географического языка настолько очевидна, что диагностика зачастую проводится путем сбора жалоб, изучения истории заболевания, визуального осмотра полости рта и языка, пальпации языка и лимфатических узлов.
А для уточнения причины появления географического языка необходимо пройти индивидуальное комплексное обследование, которое врач может начать с общего анализа крови, биохимического анализа крови, общего анализа мочи и ультразвукового исследования органов брюшной полости.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Читайте также:
