Возраст как фактор риска атеросклероза. Пол и атеросклероз.
Добавил пользователь Владимир З. Обновлено: 22.01.2026
В начале XXI века сердечно-сосудистые заболевания являются лидирующей причиной смертности населения в мире. В России более 50% смертей происходит из-за заболевания сердца и сосудов.
Конечно, большинство сердечно-сосудистых заболеваний, как у мужчин, так и у женщин, наблюдается в возрасте старше 65 лет. Однако в последние годы болезни сердца неуклонно «молодеют». И уже не редкость тридцатилетний «гипертоник» или пациент, перенесший инфаркт в 40-45 лет.
В чем же причина?
Ответ достаточно прост: атеросклероз.
Атеросклероз — это хроническое, системное, длительно развивающееся заболевание, поражающее артерии эластического (аорта) и мышечно-эластического (артерии сердца, головного мозга) типа. Имеет волнообразное течение с фазами прогрессирования, стабилизации и дгиаже обратного развития заболевания.
Но за последние 50 лет человек столкнулся со значительным ускорением темпов развития атеросклероза. Если в первой половине ХХ века такие осложнения атеросклероза как инфаркт и стенокардия не являлись социально значимыми, то сегодня атеросклероз рассматривают как эпидемию.
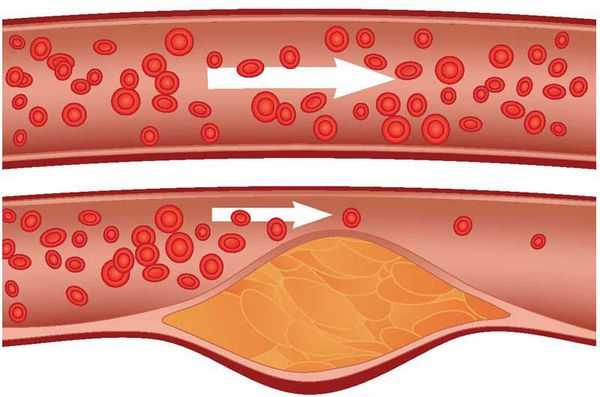
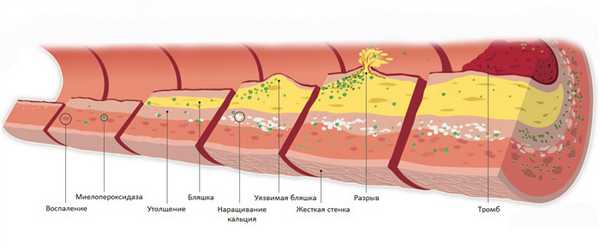
Основным элементом, определяющим опасность атеросклероза, является атеросклеротическая бляшка, которая, выступая в просвет сосуда, вызывает его сужение и затрудняет кровоток. Атеросклеротическая бляшка - это сложное по своей структуре образование, состоящее из скопления липидов (жиров), гладкомышечных клеток, соединительной ткани. Атеросклеротические бляшки способны увеличиваться в размерах, разрываться, на их поверхности могут образовываться язвочки и тромбы. Итогом развития атеросклеротической бляшки будет нарушение свободного тока крови по сосуду, вплоть до полного его прекращения.
Степени атеросклероза
I степень - доклинический период заболевания
II степень - слабо выраженный атеросклероз
III степень - значительно выраженный атеросклероз
IV степень - резко выраженный атеросклероз
Клиническая картина варьируется в зависимости от преимущественной локализации и распространенности процесса и определяется последствиями ишемии ткани или органа.
В ХХ веке было предложено несколько десятков теорий, объясняющих происхождение и прогрессирование атеросклероза. Но на сегодняшний день, ни одна из них не является окончательно доказанной.
Давайте попробуем разобраться, что же приводит к образованию в сосудах атеросклеротических бляшек, и какие причины заставляют их расти, разрываться и приводить человека к гибели.
Одной из первых теорий развития атеросклероза была теория избыточного потребления холестерина, которую выдвинул известный российский ученый Н.Н. Аничков. «Без холестерина нет атеросклероза». Этот постулат долгие годы определял тактику лечения больных, и сегодня не потерял своей актуальности. Однако теперь мы прекрасно знаем: атеросклероз - сложное заболевание, в основе которого лежат различные нарушения в биохимических, генетических и иммунных процессах организма. И сейчас стало понятно, почему у человека с нормальным уровнем холестерина может развиться серьезный атеросклероз.
Информация для тех, кто считает себя совершенно здоровым
Сам по себе атеросклероз, особенно на начальных стадиях, может никак не проявляться.
Этот период называют доклинической стадией. Очень важно выявить заболевание именно на этой стадии, так как появление симптомов говорит, как правило, о необратимости процесса. Атеросклероз является главной причиной развития ишемической болезни сердца, которая характеризуется появлением болей за грудиной при физических нагрузках, развитием инфаркта и сердечной недостаточности, серьезными нарушениями ритма сердца. Иногда первым клиническим проявлением атеросклероза является инсульт или внезапная смерть. Даже этой информации достаточно, чтобы задуматься: «А нет ли у меня атеросклероза или риска его развития?»
В настоящее время насчитывают более 200 факторов риска развития атеросклероза, однако основными из них являются артериальная гипертензия, курение и нарушения липидного (холестеринового) обмена. При этом курение увеличивает риск развития инфаркта или инсульта в 1,6 раз, повышенное артериальное давление (АД) в 3 раза, нарушения липидного обмена в 4 раза, а сочетание трех этих факторов повышает риск сосудистых катастроф в 16 раз. К другим значимым факторам риска развития атеросклероза относятся: мужской пол, ожирение, нарушения углеводного обмена (сахарный диабет), возраст (старше 60 лет), наступление менопаузы у женщин, неблагоприятная наследственность по ранней сердечно-сосудистой патологии (родственники заболели до 50-55 лет), хронический стресс. Кроме того, в последнее время, в свете изменившихся представлений о причинах атеросклероза, большое внимание уделяют наличию хронического воспалительного процесса в организме, заболеваниям печени и желудка (особенно при наличии Helicobacter pylori), избыточному содержанию в крови гомоцистеина.
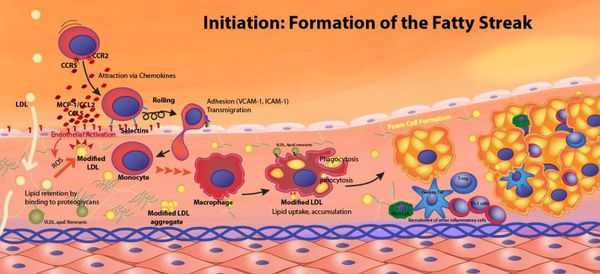
Доказано, что практически все факторы риска атеросклероза оказывают свое неблагоприятное воздействие на клетки эндотелия, которые образуют внутреннюю поверхность сосудистой стенки. Повреждение этих клеток и нарушение их функции является ключевым моментом в развитии атеросклероза.
Итак, риск заболеть атеросклерозом повышается если:
- вы курите
- имеется артериальная гипертензия
- выявлено повышение уровня холестерина
- имеется избыточный вес
- поставлен диагноз сахарный диабет
- у вас имеется неблагоприятная наследственность (близкие родственники страдали сердечно-сосудистыми заболеваниями в возрасте до 50 лет)
- имеется патология желудочно-кишечного тракта (жировой гепатоз, хронический гастрит или язвенная болезнь)
- наступил период менопаузы.
Атеросклероз опасен своими осложнениями. Необходимо выявить его как можно раньше, чтобы предотвратить развитие осложнений и начать своевременное лечение.
Диагностика
Основными исследованиями для диагностики атеросклероза являются:
- липидограмма
- ангиография
- допплерография (ультразвуковой скрининг на атеросклероз).
Самый первый шаг, который нужно сделать на пути выявления атеросклероза — это сдать простой анализ крови на липидный спектр. При этом необходима именно развернутая липидограмма, а не просто анализ крови на холестерин. Ведь известно, что атеросклероз может развиваться и при нормальном уровне общего холестерина, а виновен в этом низкий уровень так называемого «хорошего холестерина».
Анализ крови на липидный спектр сдается из вены, натощак (после 12-14 часового голодания).
Какие показатели липидного обмена в настоящее время приняты за норму?
В липидограмме будут указаны следующие показатели:
- уровень общего холестерина - должен составлять менее 5,2 ммоль/л
- уровень липопротеидов низкой плотности (ЛПНП, бета-липопротеиды, «плохой холестерин») - должен быть меньше чем 3,0 ммоль/л
- уровень липопротеидов высокой плотности (ЛПВП, альфа-липопротеиды, «хороший холестерин») - должен быть более 1,2 ммоль/л
- уровень триглицеридов (ТГ) - менее 1,7 ммоль/л
- коэффициент атерогенности (КА) - не должен превышать 4,0 у.е.
- в ряде случаев будут указаны хиломикроны (ХМ) и липопротеиды очень низкой плотности (ЛПОНП)
Если данные липидограммы отличаются от приведенных нормативов, даже по одному из параметров, - это повод обратиться за консультацией к врачу кардиологу.
Какими методами можно подтвердить наличие атеросклероза или выявить нарушенную функцию сосудистой стенки, которая является начальным этапом развития атеросклероза?
В Клинике ЭКСПЕРТ проводится ультразвуковой скрининг на атеросклероз. С помощью аппарата УЗИ обследуются сонные (иногда бедренные) артерии для выявления изменения сосудистой стенки или выявления бессимптомных атеросклеротических бляшек. Поскольку атеросклероз - заболевание, поражающее все сосуды, то по состоянию сонных артерий можно косвенным образом судить о состоянии всех сосудистых бассейнов организма.
Для выявления нарушенной функции эндотелия проводится специальная проба под контролем ультразвука, так называемая «Проба с Реактивной Гиперемией». Это высоко чувствительный метод, позволяющий выявить нарушения на очень ранних этапах и спрогнозировать риски развития сердечно-сосудистой патологии у людей без каких-либо жалоб, а также контролировать процесс лечения у пациентов с доказанной патологией. Клиника ЭКСПЕРТ - одно из немногих учреждений города, где выполняют это исследование.
Что же будет, если не обращать внимания на свое здоровье, игнорировать «первые звоночки»? Атеросклероз будет развиваться, прогрессировать и неминуемо приведет к серьезным осложнениям, связанным с нарушением кровотока в жизненно важных органах.
Атеросклероз - серьезное заболевание, которое легче предупредить, чем лечить.
Атеросклеротическая бляшка - это своего рода заплатка на сосудистой стенке. Ее уже невозможно «спороть», можно только препятствовать ее дальнейшему росту.
Сейчас существует много научно популярной литературы, посвященной атеросклерозу, и многие пациенты говорят, мы знаем, что холестерин не причем. В самом начале статьи мы тоже упоминали об этом: не только холестерин виноват в развитии атеросклероза. Существует еще около 200 других факторов!
Чуть более подробно остановимся на одном из них: гомоцистеин.
Гомоцистеин - это аминокислота, которая не содержится в продуктах питания, а образуется в организме из другой аминокислоты - метионина. Метионином богаты продукты животного происхождения (мясо, молочные продукты, яйца). Избыточное накопление гомоцистеина внутри клеток может нанести им непоправимый вред, вплоть до гибели клетки. Гомоцистеин оказывает прямое токсическое действие на клетки эндотелия, повреждает их (в местах повреждения образуются «заплатки»-бляшки), способствует повышению в крови уровня холестерина, усиливает свертываемость крови и ускоряет рост уже имеющихся атеросклеротических бляшек.
Метаболизм (разрушение) гомоцистеина в организме происходит при участии витаминов В6, В12 и фолиевой кислоты. Выводится из организма гомоцистеин почками.
Причины развития повышенного уровня гомоцистеина:
- возраст и пол (старше 55 лет, мужчины, состояние менопаузы у женщин)
- питание и образ жизни (курение, недостаток в пище фолиевой кислоты и витаминов В6, В 12, избыточное употребление мясных продуктов и продуктов богатых метионином, употребление кофе более 6 чашек в день, избыточное употребление алкоголя, богатая холестерином диета)
- заболевания (сахарный диабет, почечная недостаточность, гипотиреоз, различные опухоли)
- лекарства (противосудорожные препараты, длительный прием гормональных контрацептивов и т.п.)
Сегодня стало ясно, что без контроля уровня гомоцистеина невозможно эффективно проводить профилактику и лечение заболеваний сердечно-сосудистой системы.
Как можно снизить негативное влияние гомоцистениа?
Путь только один - восполнить в организме дефицит в первую очередь фолиевой кислоты, а также витаминов В6 и В12. Прием витаминов в необходимых дозировках (определить которые может только врач) способствует снижению уровня гомоцистеина в крови.
Какой же уровень гомоцистеина опасен?
Нормальным показателем считается уровень гомоцистенина 10 мкмоль/л и ниже.
Повышение более 20 мкмоль/л приводит к увеличению смертности от сердечно-сосудистых осложений в 4 раза.
В Клинике ЭКСПЕРТ можно проверить уровень гомоцистенина, наряду с липидным спектром крови, особенно при попадании в группу риска.
Что делать, если атеросклероз выявлен поздно, уже имеются его осложнения?
В любом случае необходимо лечение для предотвращения дальнейшего прогрессирования болезни. Но уже потребуется более агрессивная терапия с применением различных групп препаратов.
Каковы осложнения атеросклероза?
При поражении сосудов сердца развивается нарушение питания сердечной мышцы, это, как правило, приводит к появлению болей за грудиной во время физических нагрузок, но иногда может протекать бессимптомно и проявить себя только развитием инфаркта миокарда, который, к сожалению, может закончиться смертью пациента.
При поражении сосудов, питающих головной мозг очень велик риск развития ишемического инсульта. Заболевания, которое, как правило, приводит к глубокой инвалидизации больного и навсегда меняет его жизнь и жизнь его близких.
У мужчин, особенно курильщиков, одним из первых проявлений атеросклероза является поражение сосудов ног, которое появляется вначале как легкая усталость в ногах при быстрой ходьбе, затем появляются боли в ногах и вот уже невозможно пройти без остановки более 100 метров. Закончиться это может гангреной и ампутацией! Но скажите, как много из современных мужчин ежедневно ходят хотя бы 2 километра в день? Многие из них за рулем, и поэтому обнаружить первые симптомы заболевания просто не могут. А ведь уже упоминалось, что мужской пол - это отдельный фактор риска развития сердечно-сосудистых заболеваний.
На этой стадии развития атеросклероза требуется расширенное инструментальное обследование, объем которого должен определить врач кардиолог.
Суммируя все вышеизложенное, предлагаем задуматься о своем будущем и будущем своих близких. Обратитесь к специалистам Клиники ЭКСПЕРТ, пройдите минимальное или развернутое обследование и живите долго и счастливо.
Если обнаружены нарушения в липидном спектре крови, или какие либо факторы риска атеросклероза, необходимо записаться на прием к врачу кардиологу.
В результате Вы получите:
- индивидуальную консультацию по наличию у вас заболевания или предрасположенности к нему
- врач составит план необходимого инструментального или лабораторного обследования для уточнения диагноза
- даст рекомендации по изменению питания и образа жизни, а также оценит необходимость лекарственной терапии
- научит правильному контролю таких параметров, как артериальное давление, сахар крови, колебания веса
- порекомендует необходимые физические нагрузки с учетом вашего состояния
Совместная работа врача и пациента - это залог успеха лечения любого заболевания, особенно такого коварного как атеросклероз. При установленном диагнозе «атеросклероз» пациент должен находиться под наблюдением врача кардиолога не реже 1 раза в 6 месяцев, а при коррекции нарушений, выявленных осложнений заболевания частота встреч, объем дополнительных обследований устанавливаются индивидуально.
Истории лечения
Случай №1
Алексей, 27 лет. Молодой специалист, выпускник медицинского университета. Жалоб на здоровье не предъявляет. Имеет избыточный вес (ожирение 1 степени). Артериальное давление не контролировал, уровень липидов крови неизвестен. Курит около 10 лет. По просьбе коллег принял участие в одном из медицинских исследований и провел «Пробу с Реактивной Гиперемией». В результате проведенной пробы были выявлены выраженные нарушения функции эндотелия. С учетом полученных данных стал контролировать цифры артериального давления (АД) и с удивлением обнаружил пограничные значения: АД в среднем составляло 130/90 мм рт. ст. В липидном спектре все показатели были в норме кроме незначительно сниженного уровня «хорошего холестерина», он составлял 1,0 ммоль/л. При расспросе выяснилось, что в семье есть склонность к развитию гипертонической болезни, сахарного диабета, а отец перенес инфаркт в возрасте 57 лет. Все это заставило молодого человека очень ответственно подойти к своему будущему. Он бросил курить, начал контролировать свой вес, увеличил физические нагрузки. Через 6 месяцев контрольные тесты показали нормализацию функции эндотелия. Цифры АД, оцененные с помощью суточного холтеровского мониторирования, также были в пределах нормы. Повторное исследование липидного спектра выявило уровень «хорошего холестерина», сохраняющийся умеренно сниженным, что указывало на его наследственный характер. Однако с учетом отсутствия других факторов риска развития атеросклероза, это отклонение является несущественным.
Случай №2
Маргарита, 62 года. 10 лет назад был выявлен значительно повышенный уровень холестерина (более 8,0 ммоль/л). После наступления менопаузы в 52 года стало повышаться артериальное давление. При этом у пациентки не было избыточного веса, и она никогда не курила. Пациентка не стала пускать все на самотек, а своевременно обратилась к кардиологу Клиники ЭКСПЕРТ 4 года назад. Было проведено обследование: ультразвуковой скрининг на атеросклероз, который выявил диффузное утолщение сосудистой стенки сонных артерий (комплекс «интима-медиа»), и единственную атеросклеротическую бляшку высотой 2,5 мм. С учетом последних международных рекомендаций утолщение комплекса «интима-медиа» сосудистой стенки является показанием для назначения медикаментозной терапии для снижения холестерина. Пациентка стала соблюдать строгую диету, с ограничением животных жиров. Были назначены препараты для контроля артериального давления, и начата терапия лекарствами, направленными на снижение уровня холестерина. Пациентка наблюдается в клинике уже 4 года. Повторный ультразвуковой скрининг на атеросклероз не выявляет нарушений сосудистой стенки, а атеросклеротическая бляшка уменьшилась по высоте до 1,8 мм, ее структура стала плотной (такие бляшки не опасны в плане развития осложнений). Цифры артериального давления в нормальных пределах, показатели липидного обмена в норме.
Случай №3
Константин, 60 лет. Обратился в Клинику ЭКСПЕРТ. На приеме утверждал, что абсолютно здоров и пришел только потому, что «жена всю плешь проела». Тщательный расспрос действительно не выявил серьезных жалоб, однако пациент сказал, что любить поесть, курил более 20 лет, но бросил год назад, не занимается физкультурой и вообще ходит мало, зато на работе всегда «в тонусе» и «весело». Давление на осмотре было повышенным, что очень его удивило, так как дома при редких измерениях («за компанию») цифры, по его словам, были нормальными. Уровень холестерина он не проверял. Пациенту с учетом всех данных было назначено расширенное лабораторное и инструментальное обследование, которое включало в себя исследование липидного спектра и углеводного обмена, суточное мониторирование ЭКГ и артериального давления, эхокардиографию и ультразвуковой скрининг на атеросклероз. Данные комплексного обследования выявили наличие стойкой артериальной гипертензии, осложненной развитием гипертрофии левого желудочка сердца, эпизоды безболевой ишемии сердечной мышцы во время физических нагрузок, выраженные изменения в липидном спектре в виде повышенного уровня холестерина и триглицеридов, а также низкого уровня «хорошего холестерина». Были пограничные цифры содержания в крови глюкозы. Самым же драматичным оказалось выявление в сонных артериях атеросклеторических бляшек, причем одна из них закупоривала сосуд более чем на 80%, что повышает риск развития инсульта в разы. Пациенту была назначена серьезная многокомпонентная лекарственная терапия, даны рекомендации по изменению образа жизни. Так же пациент был на консультации сосудистого хирурга, который настоял на проведении коронароангиографии. Во время этого исследования у пациента был выявлен критический стеноз одной из коронарных артерий, что потребовало проведения стентирования, так как риск развития инфаркта миокарды был очень велик. Пациент продолжает наблюдаться в Клинике ЭКСПЕРТ и очень ответственно выполняет все рекомендации специалистов.
Какие факторы риска развития атеросклероза: методы профилактики болезни
Атеросклероз — хроническое заболевание, возникающее в результате нарушения обмена веществ. Местным проявлением этого процесса являются отложения циркулирующих в крови соединений (липидов), а также измененных клеток в поврежденных стенках сосудов. Артерии реагируют на появление бляшек необратимым разрастанием соединительной ткани. Это приводит к ухудшению кровотока в крупных (аорта) и мелких сосудах.
Очистить сосуды от сформировавшихся наслоений почти невозможно. Поэтому уберечь организм от последствий заболевания может только профилактика атеросклероза. Если она не проводится, отрыв части бляшки приведет к закупорке артерии (инсульт, инфаркт) и последующей инвалидности.
Основные факторы

Условия формирования липидных отложений таковы:
- повреждение внутреннего слоя (эндотелия) и уплотнение стенок сосудов;
- нарушение состава крови.
Предпосылкой к развитию таких изменений служат факторы риска атеросклероза. Некоторые из позиций, влияющих на формирование болезни, человек в состоянии контролировать самостоятельно, не обращаясь в учреждения системы здравоохранения. Другие же отслеживаются только с помощью клинических исследований. К первой группе факторов принадлежат:
- Курение. Никотин травмирует эндотелий капилляров. Поврежденные клетки не вырабатывают NO (вещество, расширяющее просвет сосуда), возникает спазм периферической части кровеносного русла. Это приводит к повышению цифр артериального давления и, следовательно, к обострению атеросклероза.
Больше о влиянии курения на органы кровообращения, а также о методах избавления от пагубной привычки можно узнать, посмотрев наше видео по ссылке ниже.
- Избыточный вес. Ожирение возникает из-за нарушения рациона, отсутствия необходимой физической нагрузки. Почти всегда оно сопровождается сахарным диабетом и артериальной гипертензией. Диспропорция жиров в диете и сопутствующие болезни приводят к быстрому формированию бляшек.
- Недостаток физической активности. У человека с гиподинамией замедляются все процессы в организме, в том числе и биохимические реакции, направленные на уменьшение отложения липидов.
- Возраст. Задолго до глубокой старости (у мужчин старше 45, у женщин после 55 лет) стенки артерий постепенно теряют эластичность и уплотняются.
- Пол. Атеросклероз чаще возникает у мужчин.
- Наследственность. Если у кровного родственника первой линии мужского пола в возрасте до 55 лет (для женщин — до 65 лет) было диагностировано заболевание сердца или сосудов, это повышает риск возникновения атеросклероза у всех его близких. В таком случае необходима ранняя профилактика.
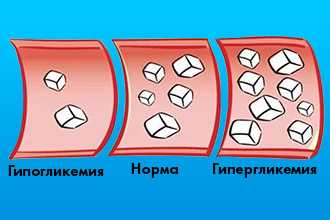
- Стресс. Во время переживания сильных негативных эмоций гормоны надпочечников провоцируют гипергликемию (повышение сахара крови). Для нормализации уровня глюкозы организм стимулирует выработку инсулина поджелудочной железой. Оба эти вещества повреждают стенку сосудов, способствуя агрегации липидов и, следовательно, атеросклерозу.
- При употреблении алкоголя в организме появляется ацетальдегид, что способствует образованию холестерина в избыточных количествах. Сам этиловый спирт повреждает гепатоциты, мешая печени обезвреживать опасные фракции липидов, которые ответственны за профилактику атеросклероза.
О вреде алкоголя, а также о его пагубном влиянии на артериальное давление можно подробно узнать здесь:
Факторами риска развития атеросклероза, выявить которые могут только специальные клинические исследования, являются:
- Повышенное артериальное давление. Высокие цифры поддерживаются за счет постоянного спазма периферических сосудов, что приводит к уплотнению их стенок. Также у гипертоников имеет место повреждение внутреннего слоя капилляров турбулентным потоком крови.
- Гипергликемия. Повышенный уровень глюкозы в крови травмирует эндотелий сосудов.
- Повышение С-реактивного белка (встречается при воспалительном процессе).
- Нарушение липидного спектра крови:
- повышение общего холестерина (гиперхолестеринемия) и липопротеинов низкой плотности (ЛПНП);
- понижение холестерина высокой плотности;
- увеличение количества триглицеридов.
Как профилактировать болезнь
Все факторы риска делятся на немодифицируемые (те, на которые мы повлиять не в состоянии) и модифицируемые (обратимые).
К немодифицируемым относятся:
- возраст;
- пол;
- наследственность.
Профилактика атеросклероза сосудов, естественно, направлена на борьбу с обратимыми факторами риска:
- изменение образа жизни (отказ от курения и употребления алкоголя, адекватная физическая активность, предотвращение или минимизация стресса);
- коррекция биохимических показателей крови (снижение уровня вредных жиров, борьба с гипергликемией и повышением ЦРБ);
- контролированное лечение гипертонии.
Профилактику атеросклероза разделяют на:
- Первичную — средства направляются на уменьшение воздействия факторов, которые вызывают развитие заболевания.
- Вторичную — применение медикаментозных средств с целью уменьшения вероятности осложнений, предупреждения рецидивов, замедления поражения тканей сосудов при наличии заболевания.
Первичная профилактика
![Первичная профилактика]()
Задачи данного этапа — предупредить возникновение и уменьшить влияние факторов риска среди населения. Она может проводиться на нескольких уровнях:
- Государственном (программы санитарно-гигиенического образования населения, оздоровления окружающей среды, улучшения условий жизни).
- Локальном (организация на уровне поликлиник, больниц, диспансеров):
- плакаты, таблицы, буклеты, тематические беседы и семинары;
- наблюдение и лечение больных с сахарным диабетом и артериальной гипертензией;
- коррекция дислипидемий.
- отказ от вредных привычек;
- рациональное питание;
- адекватная физическая активность;
- контроль за весом (расчёт индекса массы тела по формуле или с помощью онлайн-калькулятора).
Вторичная профилактика
Целями данных мероприятий являются остановка прогресса имеющегося заболевания и предупреждение осложнений. При наличии патологии риск негативного исхода выше, поэтому для коррекции используются медикаментозные методы (их необходимость определяется риском смерти согласно таблице SCORE). Без применения лекарственных средств риск инфаркта составляет 10 % в первый год жизни пациента, с каждым следующим он увеличивается ещё на 5 %.
Препараты, ежедневный приём которых предупреждает осложнения при атеросклерозе:
- статины — препараты для снижения уровня холестерина в крови («Аторвастатин», «Розувастатин», «Симвастатин»);
- гипотензивные препараты (диуретики, бета-блокаторы и ингибиторы АПФ) — для полного контроля артериального давления;
- ацетилсалициловая кислота («Аспирин») — для разжижения крови, уменьшения риска острых осложнений.
По такой схеме может проводиться вторичная профилактика атеросклероза, сочетанного с гипертензией, в пожилом возрасте.
Факторы, провоцирующие нарушения жирового обмена, повышают вероятность развития и других заболеваний сердечно-сосудистой системы. Поэтому их влияние необходимо контролировать, уменьшая степень воздействия на организм (особенно экзогенных). Начинать профилактику нужно с работы над своим образом жизни. Важно соблюдать принципы здорового питания, модифицировать привычную физическую активность, снизить количество стрессовых ситуаций. Если же патологический процесс усугубляется, следует прибегнуть к медикаментозной коррекции для достижения оптимального контроля.
Для подготовки материала использовались следующие источники информации.
Атеросклероз - симптомы и лечение
Что такое атеросклероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 25 лет.
Над статьей доктора Зафираки Виталия Константиновича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Атеросклероз — системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки. [1]
Чем опасен атеросклероз
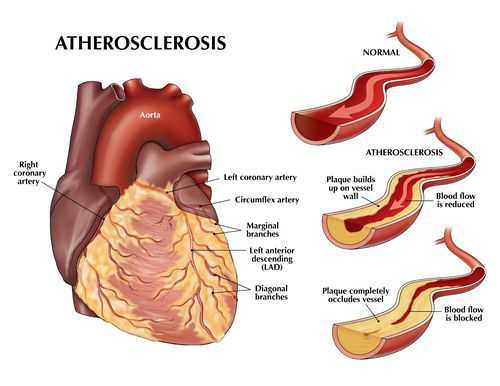
В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы. Это происходит либо медленно и постепенно — в силу роста атеросклеротических бляшек, либо остро — при развитии тромбоза сосуда. Тромбоз сосудов может приводить к инфаркту миокарда, инсульту, гангрене нижней конечности.
В медицине сложилась странная ситуация, когда для поражения атеросклерозом ряда органов имеются названия соответствующих "болезней", хотя фактически болезнь одна и та же: атеросклероз, и только преимущественная локализация процесса может быть разной. В частности, при наличии симптомов поражения артерий сердца (коронарных) говорят об ишемической болезни сердца (ИБС), при симптомном поражении артерий, кровоснабжающих нижние конечности — об атеросклерозе артерий нижних конечностей ("перемежающаяся хромота"), а, например, при разрыве атеросклеротической бляшки и тромбозе одного из сосудов, кровоснабжающих головной мозг — об ишемическом атеротромботическом инсульте.
![Сужение просвета сосуда атеросклеротической бляшкой]()
Факторы риска атеросклероза
Возникновение и развитие атеросклероза нельзя свести к какому-то одному причинному фактору — обычно это переплетение причин. Однако среди всех причин можно выделить те, которые связаны с генетическими особенностями человека, [2] и те, которые обусловлены образом жизни. [3]
В случаях, связанных с "генетическими поломками", никаких других причин для развития атеросклероза может и не потребоваться, а болезнь может иметь весьма злокачественный характер, когда, к примеру, инфаркт миокарда или инсульт случаются на третьем-четвертом десятилетии жизни, а сама жизнь значительно укорачивается. [2]
Холестерин и атеросклероз
"Генетическими поломками" вызвана так называемая семейная гиперхолестеринемия, при которой перемещающиеся в крови комплексы липидов, содержащие холестерин, плохо захватываются тканями (прежде всего, печенью). В результате концентрация в крови этих частиц и, соответственно, холестерина, возрастает, и избыточный холестерин, а также его эфиры оказываются в конечном счете в стенке артерий. Конечно, процесс этот гораздо сложнее и в действительности является многоэтапным, но конечный результат его — образование атеросклеротических бляшек в стенках сосудов.
Повышение концентрации содержащих холестерин частиц в крови может гораздо чаще происходит не в силу генетических поломок, а вследствие нездорового образа жизни.
Количество холестерина, поступающего с пищей, для развития атеросклероза не играет сколь-нибудь существенной роли, вопреки существовавшим в течение многих десятилетий представлениям [4] . Поэтому нет никаких научных обоснований для ограничения холестерина в пище, и вся рекламная шумиха вокруг борьбы с пищевым холестерином лишена смысла. Дело в том, что почти весь холестерин образуется внутри нас — во многом под влиянием того, что мы едим, и определённые виды пищи (фаст-фуд, многие полуфабрикаты, жирное мясо и жирные молочные продукты, маргарины, продукты с пальмовым маслом и др.) способствуют ускоренному синтезу нашего собственного холестерина.
Сам по себе холестерин — жизненно необходимое вещество, и каждая наша клетка способна его синтезировать по мере надобности. А вот когда способности организма использовать и утилизировать свой холестерин снижаются, вот тогда его концентрация в крови возрастает, со всеми дальнейшими последствиями. Снижают способность утилизировать свой собственный холестерин такие факторы, которые изменяют химический состав липидных частиц, в состав которых входит и холестерин. Это, например, курение, сахарный диабет, хроническое воспаление. Эти же факторы повреждают стенки сосудов, облегчая тем самым проникновение в них содержащих холестерин липидных частиц крови.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы атеросклероза
Атеросклероз долгое время (годы и десятилетия) протекает без симптомов. Причем исподволь поражаются обычно многие сосуды, поскольку атеросклероз — системное заболевание. Если в каком-то участке сосудистого русла обнаружена атеросклеротическая бляшка — скорее всего, бляшки имеются и в других сосудистых бассейнах. Появление симптомов связано прежде всего с проявлениями снижения кровотока в пораженном сосуде. Если такое поражение связано с хроническим ограничением кровотока, возникают симптомы хронической ишемии (последствий снижения кровотока) соответствующего органа.
![Развитие стенокардии при ограничении кровотока в сосудах сердца]()
Атеросклероз коронарных артерий
Если атеросклеротические бляшки значительного размера ограничивают кровоток в сосудах сердца, развивается так называемая "стенокардия напряжения" — боль в грудной клетке или дискомфорт (тяжесть, жжение, сдавливание в груди) при физической нагрузке — ходьбе, беге, подъеме тяжестей.
Атеросклероз артерий нижних конечностей
Если то же самое происходит в артериях нижних конечностей, развивается симптоматика, которая получила название "перемежающаяся хромота", при которой во время ходьбы появляется боль, жжение или резкая усталость в мышцах ног. Эти симптомы довольно быстро проходят, если остановиться, но возникают через некоторое время опять при продолжении ходьбы.
Атеросклероз сосудов головного мозга
Наиболее серьёзными проявлениями атеросклероза сосудов головного мозга является ишемический инсульт и транзиторная ишемическая атака.
Симптомы инсульта и транзиторной ишемической атаки могут быть сходными, но при транзиторной ишемической атаке они проходят в течение 24 часов, а при инсульте — более стойкие. Симптомы в основном проявляются нарушениями со стороны двигательной и/или чувствительной сферы:
- онемением или слабостью мышц лица, руки или ноги, чаще на одной стороне тела;
- внезапным появлением проблем с речью или пониманием речи;
- внезапным появлением проблем со зрением;
- головокружением, нарушением координации движений;
- появлением сильной головной боли по неизвестной причине.
Наличие и сочетание симптомов зависит от локализации очага поражения в мозге и может не исчерпываться перечисленными [12] .
Атеросклероз почечной артерии
Атеросклероз почечных артерий может приводить к артериальной гипертензии, в том числе устойчивой к лечению.
Патогенез атеросклероза
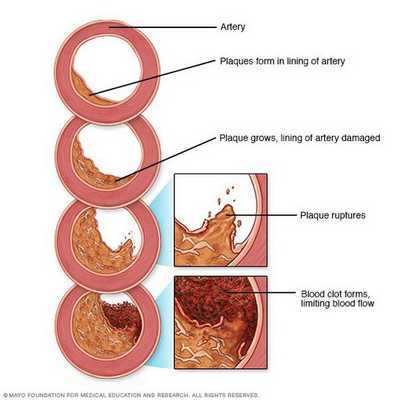
Рост атеросклеротических бляшек — процесс, растянутый на долгие годы и десятилетия. Если бляшка в стенке сосуда достигает значительных размеров (около 70% просвета сосуда или более того), она может создавать существенные препятствия для кровотока и для кровоснабжения соответствующего органа — например, сердца или мозга. Бляшки, небольшие по размерам, тоже небезопасны — при разрыве таких бляшек (это возможно в случаях, когда истончается по разным причинам их "покрышка") в месте разрыва возникает образование тромба, который может полностью перекрыть просвет сосуда. [5] В этом случае из-за резкого ограничения кровотока возникает гибель значительного количества клеток органа, кровоснабжаемого данным сосудом — инфаркт (например, инфаркт миокарда или инфаркт мозга — инсульт, возникающий при атеросклерозе сосудов головного мозга).
![Формирование атеросклеротических бляшек]()
Классификация и стадии развития атеросклероза
Выделяют две стадии развития атеросклероза: субклиническую и симптомную.
Длительное время атеросклероз протекает бессимптомно, эта стадия называется "субклиническим атеросклерозом". На этом этапе с помощью инструментальных методов диагностики можно обнаружить атеросклеротические бляшки, часто в той или иной степени суживающие просвет сосуда.
Появление симптомов (например, стенокардия напряжения, перемежающаяся хромота, ишемический инсульт и др.) соответствует понятию "симптомный атеросклероз" или "атеросклеротическое сердечно-сосудистое заболевание" и симптомной стадии атеросклероза.
Осложнения атеросклероза
В тех случаях, когда объем кровотока по пораженной артерии снижается быстро — а это происходит в случае разрыва атеросклеротической бляшки и формирования в этом участке тромба — столь же быстро развиваются симптомы, связанные с поражением соответствующего органа: инфаркт миокарда, инсульт, гангрена нижней конечности и др.
Диагностика атеросклероза
В той или иной степени атеросклеротические бляшки в стенках артерий имеются у большинства взрослых людей, ведущих современный "западный" образ жизни, однако далеко не у всех этот процесс достигает того этапа, когда появляются клинические симптомы. [6] Если клинических симптомов, которые можно связать со снижением кровотока по тем или иным артериям, нет, врач тем не менее оценивает риск атеросклероза и смерти от заболеваний, связанных с ним, с помощью выявления так называемых факторов риска атеросклероза. [3] К наиболее важным из них относятся мужской пол, возраст (с каждым прожитым десятилетием риск заболеваний, связанных с атеросклерозом, увеличивается), повышенное артериальное давление, повышенный уровень холестерина (особенно холестерина липопротеинов низкой плотности), курение, сахарный диабет, ожирение, ряд генетических поломок и др. Риск смерти от заболеваний, связанных с атеросклерозом, на ближайшие 10 лет можно индивидуально для себя рассчитать с помощью электронного калькулятора. [3] Высоким риск считается, если он превышает 5%. 5% — вроде бы немного. Однако надо учитывать, что это риск именно смерти. Риск нефатальных заболеваний, грозящих развиться в течение этого срока, в 3-5 раз выше. Причем фактический риск обычно выше расчетного, поскольку калькулятор учитывает всего лишь 5 основных факторов риска, а их гораздо больше. Например, наличие сахарного диабета увеличивает расчетный риск у мужчин в 3 раза, а у женщин — в 5 раз!
Поскольку важнейшим фактором риска атеросклероза любой локализации является повышенный уровень холестерина в крови (особенно холестерина липопротеинов низкой плотности), обычно выполняют исследование крови, называемое "липидограмма" (входит в понятие "биохимический анализ крови"). Это подразумевает не только измерение концентрации общего холестерина, но и его распределение по двум (а теперь доступно и по трем) фракциям липопротеинов: холестерин липопротеинов низкой плотности и холестерин липопротеинов высокой плотности. Кроме того, липидограмма подразумевает измерение концентрации триглицеридов (жиров) в крови. В результате точнее можно оценить риск заболеваний, связанных с атеросклерозом, и наметить мишени для лечебных воздействий. Нарушения, выявленные в липидограмме, не являются сами по себе синонимом заболевания "атеросклероз", но увеличивают риск этого заболевания тем в большей степени, чем тяжелее выявленные биохимические нарушения.
Сами атеросклеротические поражения артерий для своего выявления требуют проведения различных инструментальных исследований в зависимости от того, атеросклероз какой локализации предполагает врач. Наиболее доступная локализация для выявления атеросклероза — сонные артерии. Для этого выполняют их ультразвуковое исследование (триплексное сканирование брахиоцефальных артерий). Это исследование позволяет оценить состояние сосудистой стенки, экстраполируя эти данные более или менее успешно на всё артериальное сосудистое русло. Подразумевается, что если атеросклеротические бляшки есть в сонных артериях, с высокой вероятностью они имеются и в других сосудах, поэтому такому пациенту скорее всего потребуется медикаментозное снижение уровня холестерина и воздействие на другие факторы риска атеросклероза (например, артериальное давление, масса тела, курение). [7]
Довольно просто оценить наличие атеросклеротических бляшек и в сосудах ног. Это делается с помощью того же ультразвукового метода. Бляшки, находящиеся в сосудах сердца, увидеть сложнее. Однако для принятия решения о лечении имеют значение только те бляшки в коронарных сосудах, которые значительно перекрывают кровоток, вызывая симптомы — в случае хронического поражения этих сосудов речь идет о "стенокардии напряжения", которую выявляют путем анализа имеющихся клинических проявлений (в типичном случае это боль или дискомфорт в грудной клетке, возникающие при ходьбе, беге или поднятии тяжести и проходящие за несколько минут в покое) и выполнением исследования с физической нагрузкой в ходе которого регистрируют электрокардиограмму, эхокардиограмму или сцинтиграфическое изображение сердца с целью выявить объективные признаки ишемии, т. е. временного несоответствия между доставкой крови к миокарду и потребностей в ней при нагрузке. В случаях, когда врач решает, что имеются показания для проведения операции на сосудах сердца, выполняют коронароангиографию — рентгенологическое исследование сосудов сердца с введением контрастного вещества, в ходе чего можно непосредственно увидеть просвет сосудов сердца и имеющиеся в этих сосудах сужения, с целью наметить план операции и выбрать ее вариант. [8]
Лечение атеросклероза
Следует отделять, с одной стороны, те мероприятия, которые направлены на профилактику атеросклероза и затормаживание темпов его развития/прогрессирования, и, с другой стороны — мероприятия по лечению заболеваний, в основе которых лежит атеросклеротическое поражение артерий.
Какой врач лечит атеросклероз сосудов
В зависимости от того, со стороны какого органа имеются симптомы, следует обратиться:
- к неврологу (головная боль, потеря чувствительности, слабость мышц);
- к кардиологу (боли в грудной клетки, одышка, изменение пульса или артериального давления);
- к сосудистому хирургу ( хроническая тазовая боль , онемение в конечностях).
Обратим ли атеросклероз сосудов
![Прогрессирование атеросклероза]()
Медикаментозное лечение атеросклероза
Из числа лекарственных препаратов с доказанной эффективностью, способных затормозить развитие и прогрессирование атеросклероза, а также в определенной мере вызвать обратное его развитие, наибольшую доказательную базу имеют статины [4] (аторвастатин, розувастатин, питавастатин, симвастатин). Статины не только снижают уровень общего холестерина и холестерина, содержащегося в липопротеинах низкой плотности, но и, благодаря этому, при длительном применении статины способны остановить или замедлить рост атеросклеротических бляшек, снизить риск инфаркта миокарда и инсульта, а также увеличить продолжительность жизни при заболеваниях, связанных с атеросклерозом. Для того, чтобы рассчитывать на такие эффекты, статины надо принимать в течение ряда лет и в правильных дозах, которые были установлены в тех клинических исследованиях, которые обнаружили положительные эффекты статинов.
Оперативное лечение. Как подготовиться к операции
Главное перед операцией — это по возможности достигнуть компенсации тех серьёзных хронических заболеваний, которые имеются (сахарный диабет, хроническая обструктивная болезнь лёгких, хроническая сердечная недостаточность и др.). Это задача лечащего врача. Хотя в неотложных ситуациях операция проводится в срочном порядке по жизненным показаниям. За несколько дней до плановой операции лечащим врачом могут быть отменены некоторые лекарства, снижающие свёртываемость крови.
Диета
В основном, рекомендуется свести к минимуму продукты, которые содержат в больших количествах насыщенные жиры и трансжиры. Опознавательным признаком этих жиров является твёрдая консистенция при комнатной температуре.
Народные методы лечения атеросклероза
Ни красное вино, ни свиное сало, ни настойка чеснока, ни лазерное облучение крови, ни мониторная очистка кишечника, равно как и огромное количество других "лечебных" мер, не способны лечить атеросклеротическое поражение сосудов.
Прогноз. Профилактика
Для лечения и профилактики атеросклероза имеет значение воздействие на все основные причинные факторы (факторы риска) его развития:
- снижение артериального давления;
- оздоровление питания;
- прекращение курения;
- устранение ожирения и малоподвижности. [3]
В тех случаях, когда развитие атеросклероза достигает того этапа, при котором появляются клинические симптомы того или иного заболевания, связанного с атеросклерозом, начинают лечить само это заболевание, или точнее будет сказать, атеросклеротическое поражение того или иного органа: сердца, мозга, почек, нижних конечностей. Причем нередко это лечение может быть хирургическим. [11] Обычно такое лечение состоит в хирургических воздействиях, локально восстанавливающих проходимость пораженных атеросклерозом артерий. Например, при поражении сосудов сердца это может быть малотравматичная операция по установке в месте сужения специального внутрисосудистого каркаса — стента, которая проводится через прокол в сосуде, а может быть и "большая" операция коронарного шунтирования со вскрытием грудной клетки и наложением путей обходного кровотока в сердце — шунтов. При этом атеросклероз как системное заболевание остается, и хирургическое лечение никоим образом не отменяет необходимость лечить его — прежде всего, корректируя факторы риска, среди которых крайне важным является нарушенное соотношение фракций липопротеинов, содержащих холестерин.
Возраст как фактор риска атеросклероза. Пол и атеросклероз.
3. Откажитесь от курения (курение многократно увеличивает риск прогрессирования атеросклероза, развития инфаркта и инсульта).
4. Регулярно контролируйте уровень сахара крови, если у Вас сахарный диабет.
5. Регулярно принимайте препараты для снижения липидов крови, если таковые назначены Вам доктором.
Что может сделать врач
Врач поможет подобрать диету и уровень допустимых для Вас физических нагрузок. Кроме того, назначит медикаментозные препараты, снижающие уровень липидов крови. При наличии атеросклеротических бляшек, угрожающих нормальному кровоснабжению органов, применяется хирургическое лечение.
К сожалению, клинические проявления атеросклероза появляются тогда, когда процесс зашел слишком далеко. В 50% инсульты случаются у людей, ранее считавших себя абсолютно здоровыми. Также в 50% случаев первым проявлением ишемической болезни сердца является инфаркт миокарда и внезапная смерть. Поэтому необходимо регулярно проходить диспансеризацию и профилактические медицинские осмотры, знать свой уровень холестерина и соблюдать рекомендации врача с целью коррекции факторов риска и предупреждения развития атеросклероза.
Атеросклероз: болезнь или возраст?
![атероскр.jpg]()
Атеросклероз - одно из самых актуальных заболеваний ХХI века, осложнения которого являются самой частой причиной смерти во всем мире. В основе атеросклероза лежит поражение артерий холестерином низкой плотности («плохим» холестерином), в результате чего во внутренней оболочке сосуда появляются атеросклеротические пятна, полоски, а потом и бляшки. Это приводит к ухудшению питания тканей организма (головного мозга, сердца, почек, кожи, нижних конечностей и т.д.)
Атеросклероз — это всегда системное заболевание, которое в конечном итоге приводит, как говорят некоторые ученые, к увяданию организма. Процесс поражения сосудов холестерином протекает одновременно во всех артериях. Если поражены артерии, питающие сердце, то обязательно есть проблемы и в сосудах, по которым кровь течет в мозг и нижние конечности. Процесс может затрагивать преимущественно сосуды того или иного органа, и именно локализация поражения определяет клиническую картину и жалобы пациента.
Атеросклероз чаще встречается в старшей возрастной группе, поэтому его ассоциируют с возрастом, но также в последнее время мы встречаемся с подобным поражением сосудов в более молодом возрасте.
Как любое заболевание, атеросклероз имеет свои факторы риска.
Неустранимые (немодифицированные) факторы риска :
принадлежность к мужскому полу,
отягощенная по атеросклерозу семейная наследственность (инфаркты, инсульты, внезапные смерти у родственников).
Устранимые (модифицированные) факторы риска:
низкая физическая активность,
избыточные эмоциональные напряжения и стрессы,
сахарный диабет и другие нарушения обмена веществ.
Проявления и осложнения атеросклероза:
Гипертоническая болезнь или ухудшение течения гипертонической болезни, ишемическая болезнь сердца (боль и аритмии), сердечная недостаточность (одышка, сердцебиения, снижение толерантности к физической нагрузке), сосудистые заболевания головного мозга (снижение внимания, памяти, нарушения сна, повышенная утомляемость), инфаркт миокарда, инсульт, облитерирующий атеросклероз нижних конечностей с возможными осложнениями в виде гангрен нижних конечностей.
На сегодняшний день медицина может помочь в лечении атеросклероза и его последствий, тем самым может способствовать улучшению качества и продлению жизни человека. В 70-х годах прошлого века был разработан класс препаратов, которые уменьшают выработку «плохого» холестерина в печени, благодаря чему понижается его уровень в крови. При этом постепенно размеры атеросклеротических бляшек в сосудах уменьшаются и кровообращение в органах улучшается.
Итак, атеросклероз лежит в основе многих заболеваний сердца, головного мозга, нижних конечностей, глаз, почек и т.д. Но какой врач занимается лечением атеросклероза? На сегодняшний день, как правило, медикаментозным лечением атеросклероза занимается врач-кардиолог.
Читайте также: