Выполнение пластического хирургического вмешательства с помощью погружных глубоких кожных швов
Добавил пользователь Skiper Обновлено: 21.01.2026
Устранение дефектов кожи с помощью возле расположенных тканей, называется местной пластической операцией. Применяются местнопластические операции в частности, при наличии свежих травм , рубцовых деформаций после травматических повреждений, врожденных дефектов, также дефектов после удаления новообразований в коже и подкожной клетчатке. Как определил А.А. Лимберг (1963), местнопластические операции являются основным способом лечения рубцовых деформаций или дефектов, а также дополнительным способом пластики после пересадки тканей из отдаленных областей тела.
Преимущества лечения в ИСЦ
Инновационный Сосудистый Центр не только имеет уникальные возможности и большой опыт в лечении гангрены стопы, снижая вероятность ампутации, но также одним из этапов сосудистых операций при гангрене,критической ишемии конечностей, является пластика ран местными тканями. Это позволяет добиться не только хорошего результата по восстановлению функции конечностей, но и отличного эстетического результата. Наши пластические хирурги выполняют в год не менее 200 кожных пластик с хорошими результатами.
Показания и противопоказания к методу лечения
Показания к пластике местными тканями:
- небольшие врожденные дефекты и деформации челюстно-лицевой области;
- дефекты, которые образовались после оперативного удаления опухоли;
- рубцы различной этиологии;
- огнестрельные, неогнестрельные, операционные
Противопоказания к пластике местными тканями:
- наличие патологических процессов (гемангиома, лимфангиома, нейрофиброматоз, пигментные пятна, рубцы и др.);
- недостаточное количество тканей прилегающих к дефекту или размещенных рядом с ним;
- если пластика местными тканями приведет к деформации, нарушению функций соседних органов.
Подготовка к лечению
Чаще всего пластика ран местными тканями осуществляется после проведения микрошунтирования сосудов конечностей , поэтому в основном, особой подготовки не требуется.
Обезболивание при лечении
Как проходит метод лечения
Планируя местнопластические операции, необходимо определить функциональную значимость области закрываемого дефекта, его величину и рельеф, а также состояние и запасы прилегающих тканей. Применяя способы местной пластики, необходимо соблюдать общие для этого вида пластики правила:
1) кожу и подкожную жировую клетчатку следует рассекать на одном уровне, в пределах здоровых тканей, отступив от края дефекта 3—5 мм;
2) при мобилизации краев раны или перемещенного лоскута подкожную жировую клетчатку надо полностью включать в толщу мобилизованных тканей, отделяя ее непосредственно от фасции;
3) швы на края раны необходимо накладывать без натяжения, о чем можно судить по окраске кожи после наложения швов. С целью ослабления натяжения кожи допустимо подтягивать ткань, накладывая швы на подкожную жировую клетчатку, а также наносить насечки на всю толщу кожи, не повреждая подлежащей клетчатки;
4) при значительном натяжении краев раны, вызывающем опасения за исход операции, следует применить другой вид пластики. Простое сближение краев раны применимо при закрытии дефекта, если ткани вокруг него смещаемы. Хорошая подвижность кожных покровов наблюдается при длительном пользовании протезами. В этом случае отграниченные дефекты культи закрываются свободно, без натяжения краев раны. Сближение краев раны после их мобилизации с возможными дополнительными разрезами производят при ограниченной смещаемости кожных покровов культи окружающих дефект. Для мобилизации краев раны кожу с подкожной жировой клетчаткой отсепаровывают от собственно фасции на протяжении 4—6 см. Кровообращение и иннервация при этом обычно не нарушаются. При недостатке пластического материала дополнительно проводят продолженные, параллельные или разгружающие разрезы, которые позволяют более рационально распределить мобилизованные ткани или увеличить их площадь. Форма разреза зависит от конкретных условий. Нанесение неоправданных разрезов или большого числа разгружающих насечек приводит к образованию на коже культи нежелательных дополнительных рубцов.
Возможные осложнения при лечении
1. Опасность тромбоза наиболее велика в течение 20 минут после восстановления кровотока по анастомозируемым сосудам. Это время следует переждать, наблюдая за пульсацией сшитых артерий .
2. Замедленная капиллярная реакция тканей пересаживаемого лоскута свидетельствует о неадекватности притока крови, синюшность его свидетельствует о затруднении венозного оттока.
3. При неправильном наложении анастомоза предупредить тромбоз микрососудов нельзя никаким способом, включая применение лекарственных препаратов.
4. Не следует пытаться накладывать сосудистые швы, особенно на сосуды диаметром менее 5 мм, хирургу, не прошедшему подготовку по микрохирургии.
Прогноз после метода лечения
Послеоперационное наблюдение должно быть таким же пристальным, как операционный мониторинг. Необходимо поддерживать температуру тела и баланс жидкостей. Исключительно важно обезболивание. Больной не должен испытывать чувство тревоги, недомогание. Необходим высокий уровень наблюдения и ухода за больным, что лучше всего достигается в палате интенсивной терапии, где больной должен находиться первые 24-48 часов. Помимо наблюдения за больным, необходимо тщательно контролировать состояние аутотрансплантата. Дежурный хирург или сестра должны постоянно контролировать наличие капиллярной реакции. В специализированных отделениях микрохирургии наблюдение за пациентом и состоянием аутотрансплантата проводится дежурной бригадой. При подозрении на тромбоз необходима срочная операция - тромбэктомия. Возникающие осложнения необходимо корректировать в кратчайшие сроки, пока жизнеспособность лоскута еще сохранена. Если во время операции при пересадке лоскута после снятия сосудистых зажимов все идет гладко, вероятность осложнений невелика. Она увеличивается в тех случаях, когда наблюдались трудности при наложении сосудистых анастомозов во время операции. Снижение температуры лоскута, по сравнению с температурой тела пациента, указывает на артериальную или венозную недостаточность, либо на оба осложнения вместе. Синюшность кожи лоскута, ускоренная капиллярная реакция указывают на неадекватность венозного оттока, и наоборот: побледнение, замедление капиллярной реакции - на артериальную недостаточность. Неправильно считать, что успех пересадки лоскута зависит только от личного умения хирурга и от того, насколько он искусно наложил анастомозы. Успех, как и неудача, зависит от выбора больного, мастерства хирургов, анестезиолога, персонала операционной и послеоперационных палат.
Программа наблюдения после метода лечения
Реабилитация после пластической операции обычно включает комплекс мероприятий, направленный на уменьшение отека, устранения кровоизлияний, повышение тонуса мышц, улучшение качества кожных покровов. Реабилитационные программы должны быть направлены на оздоровление организма в целом - его детоксикацию, улучшение микроциркуляции, повышение интенсивности обменных процессов, увлажнение и лифтинг кожи. С другой стороны, того, они должны быть нацелены на восстановление кожи в зоне операции. При составлении плана реабилитации учитываются многие факторы, в том числе состояние здоровья и возраст пациента, наличие у него хронических заболеваний, вредных привычек и прочие индивидуальные особенности.
Как восстановить разрез с помощью кожного степлера
Сшивающие степлеры используются для быстрого закрытия ран с ровными краями, возникшими при повреждении предметами с острыми краями, когда не требуется косметическое закрытие.
Показания
Раны туловища или конечностей с относительное ровными краями, возникшие вследствие повреждений предметами с острыми краями, и поверхностные рваные раны волосистой части головы
Противопоказания
Абсолютные противопоказания
Предполагаемое проведение МРТ, поскольку магнитное поле может оторвать скобы от кожи
Относительные противопоказания
Рваные раны на лице или шее, потому что косметический результат часто хуже, чем при наложении швов
Рваные раны на руках или ногах, потому что чаще тут боль сильнее
Предполагаемое проведение КТ головы, так как скобами в тканях создается артефакт сканирования
Закрытие раны любого типа может быть противопоказано при имеющемся ее загрязнении, если по времени рана относительно давняя или есть более высокий риск ее инфицирования после закрытия, а именно: небольшие укусы на руках или ногах, колотые или огнестрельные раны.
Раны, затрагивающие глубокие структуры (например, нервы, кровеносные сосуды, протоки, суставы, сухожилия, кости), могут потребовать специализированных методов лечения или направления к хирургу, как и те, которые охватывают большие участки или вовлекают лицо или руки.
Осложнения
Неправильное сопоставление краев раны приводит к неэффективному ушиванию раны и плохому косметическому результату
У пациентов, у которых легко остаются рубцы - останется, вероятно, более крупный рубец
Ухудшает косметический эффект, особенно если скобы остаются слишком долго в теле
Оборудование
Гигиену ран и техники их закрытия не обязательно проводить в стерильных условиях. Хотя инструменты, соприкасающиеся с раной (например, щипцы, иглы, шовный материал) должны быть стерильными, у иммунокомпетентных пациентов могут быть использованы чистые нестерильные перчатки, а также чистая, но не стерильная вода. Некоторые доктора предпочитают более удобную посадку и лучшую защиту стерильных перчаток.
Процедура очистки, барьерная защита
Лицевая маска и защитные очки (или защитный щиток), медицинские шапочки, халаты, перчатки
Стерильные простыни, полотенца (для обработки раны и наложения швов)
Антисептик, такой как хлоргексидин
Шприцы, иглы и местная анестезия
Кожный степлер (включая устройство для удаления)
Мазь с антибиотиком
Дополнительные факторы
Наложение швов и хирургических скоб имеют сопоставимые результаты заживления, прочность на разрыв раны, частоту осложнений, переносимость для пациента, эффективность закрытия раны, ширину рубца, цвет, общий вид, следы от швов или скоб, частоту инфицирования, стоимость и приемлемость для пациента. В исследованиях на животных при наложении скоб наблюдались меньшее воспаление раны и большая устойчивость к инфекции в зараженных ранах.
Основное преимущество использования скоб - более быстрое закрытие раны. (Это в 3-4 раза быстрее, чем использование швов).
При наличии значительного напряжения в ранах наложите глубокие рассасывающиеся швы перед наложением скоб, чтобы уменьшить напряжение.
Положение пациента при проведении процедуры
Пациент должен удобно откинуться на кушетке или лежать на спине.
Отрегулируйте высоту каталки так, чтобы вам было удобно сидеть или стоять около неё.
Рваные раны должны быть хорошо освещены, предпочтительно с помощью потолочной бестеневой лампы.
Пошаговое описание методики
При необходимости очищают, обезболивают, промывают рану и удаляют из нее дебрис.
Покройте рану хирургической простыней с выделенным операционным полем. Положите дополнительные салфетки рядом в необходимом количестве, чтобы обеспечить достаточно большую стерильную рабочую зону.
Начните с одного конца раны.
Выведите края раны с помощью зажимов, предпочтительно, чтобы это сделал второй оперирующий хирург. Иногда кожу можно вывернуть, зажав ее между большим и указательным пальцами.
После выворачивания краев аккуратно наложите скобы на рану.
Чтобы обеспечить лучшее закрытие, поместите центр сшивающего степлера перпендикулярно центру раны и над ним.
Как только рукоятка степлера сжимается, скоба автоматически помещается в рану и сгибается до нужной конфигурации. При правильном размещении верх скобы поднимается на несколько миллиметров над поверхностью кожи.
Двигайтесь от одного конца раны до другого, располагая каждую скобу на расстоянии 0,5-1 см от предыдущей, что необходимо для надлежащего сопоставления краев по всей длине раны.
Курс реабилитации
При необходимости нанесите мазь с антибиотиком, после чего оставьте рану открытой или наложите стерильную повязку.
Попросите пациента удалить повязку и осторожно промыть рану через 24-48 часов. Рваные раны кожи головы можно очистить, приняв через несколько часов душ.
Удалите скобы через тот же промежуток времени, что и швы. (См. Ушивание раны с помощью простого прерывистого шва: последующий уход Курс реабилитации Неосложненное закрытие кожных дефектов чаще всего выполняют с помощью простых узловатых швов. Каждый шов состоит из одной индивидуально завязанной, практически циркулярной (т.е. простой) петли. Прочитайте дополнительные сведения ). Для удаления скоб используйте специальный инструмент, специально изготовленный производителем кожного степлера. Поместите нижнюю челюсть инструмента для удаления скоб под перемычку и сожмите ручку инструмеета.
Предупреждения и распространенные ошибки
Наиболее распространенными ошибками являются неправильная аппозиция краев раны (в результате чего края раны накладываются друг на друга) и невыворачивание краев раны наружу. Выровняйте середину скобки по центру раны.
При слишком сильном надавливании на устройство во время сшивания можно разместить скобы слишком плотно, вызывая ишемию раны.
Удаление скоб может вызвать больший дискомфорт, чем удаление швов.
Скобы могут вызвать значительное рубцевание, если оставить их на месте слишком долго.
Советы и рекомендации
Вместо того, чтобы начинать ушивание с одного конца раны, многие практикующие врачи считают, что легче начинать с середины, а затем помещать последующие скобы в середину каждого открытого отрезка, пока в ране не останется разрывов.
При отсутствии щипцов, кожу можно вывернуть, сжав её (например, большим и указательным пальцами).
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
«Невидимый» шов при SMAS подтяжке лица: омоложение без шрамов по методике пластического хирурга Е.С. Кудиновой
Задача хорошего пластического хирурга при проведении SMAS подтяжки заключается не только в том, чтобы сделать лицо пациента как можно моложе. В последние годы все больше внимания уделяется сохранению максимальной естественности черт и мимики, а также необходимости сокрытия видимых следов хирургического вмешательства.
Что для этого необходимо?
- Все швы, расположенные на открытых участках кожи выполнить так, чтобы увидеть их мог только специалист при тщательном осмотре.
- При разрезах, скрытых под волосами на затылке и висках, максимально сберечь волосяные луковицы в зоне швов.
- Найти правильное направление и степень натяжения кожного лоскута, чтобы добиться максимального эффекта без искажения черт лица.
Таким образом, для того чтобы ваша подтяжка лица выглядела идеально, пластический хирург должен правильно определить оптимальное расположение и форму разрезов, глубину отслойки, вектор и степень натяжения тканей, использование различных техник шва и учесть множество других нюансов.
Идеальная подтяжка начинается с идеального разреза! Никаких прямых линий!
Чтобы добиться натурального и привлекательного результата, все надрезы на открытой области лица и в зоне роста волос должны быть выполнены плавными (не прямыми!) линиями. Так, разрез перед ухом должен располагаться строго по границе перехода щеки и ушной раковиной, четко повторяя изгиб предкозелковой области. Обратите внимание на то, что кожа щеки плотнее, толще и примерно на 2 тона темнее чем та, которая покрывает козелок уха. Поэтому тонкий шов практически невозможно будет разглядеть, если он пройдет точно по этой границе.
Ошибки пластических хирургов. почему нельзя прятать шов внутри уха.
Еще с 1913 года время от времени пластических хирургов посещает «гениальная» мысль -расположить надрез не перед козелком, а за ним. В этом случае шрам будет находиться внутри уха и станет совершенно незаметен. Казалось бы, простое и гениальное решение!
Но порой не все так как кажется… При подобной раскройке кожный покров щеки натягивается на козелок. Как мы уже говорили, он существенно отличается от более бледной и тонкой кожи вокруг ушной раковины и по структуре, и по толщине, и по оттенку. Поэтому, даже люди ничего не понимающие в анатомии и эстетической медицине, будут замечать какую-то неуловимую странность во внешности. Такое лицо всегда будет выглядеть в какой-то степени неестественным!
Хуже, что в этом случае происходит неправильное перераспределение веса тканей щечной области. Вся нагрузка приходится на тоненький козелковый хрящ. Из-за этого, нередко наблюдается его деформация и даже постепенное рассасывание. По прошествии 2-3 лет после операции козелок может исчезнуть вовсе, и уши с открытым слуховым проходом придется постоянно прятать от посторонних взглядов.
Отслойка - решающий этап операции
Крайне важно найти ее оптимальные параметры. Правильное расположение, геометрия надрезов и точное определение глубины отслойки тканей лица гарантируют сохранение полноценного кровообращения в прооперированной области. Слишком поверхностное отслоение кожи ухудшит питание лоскута, а излишне глубокое - затронет поверхностный мышечно-апоневротический слой (ПМАС, на англ. - SMAS), который нуждается в отдельной подтяжке. Только скрупулезно выверенная и точно выполненная (на одинаковой глубине по всей площади лоскута) отслойка даст возможность сохранить достаточное кровоснабжение тканей, которое обеспечит быстрое заживление и поможет добиться хорошего омолаживающего эффекта при полной незаметности следов от разрезов - главного условия формирования «невидимого» шва.
Как добиться максимального эффекта омоложения? Насколько далеко по направлению к центру лица хирургу нужно продвинуться при отслоении лоскута кожи? При слишком маленькой ширине отслойки эффект омоложения будет недостаточно выраженным и долгосрочным, а при чересчур большой ее ширине может начаться некроз периферических зон кожного лоскута. Для определения верных пропорций во всем мире используется прекрасно зарекомендовавший себя метод математического расчета, предложенный российским хирургом Лимбергом (которого заграницей почему-то считают специалистом в сфере математики). Благодаря его расчетам нам удается избежать многих негативных последствий.
Технологии подтяжки SMAS и платизмы (мышцы шеи)
Если пластику лица ограничить только подтяжкой кожи, не касаясь тканей, которые лежат под — эффект будет недостаточным и очень краткосрочным. Поэтому при таких операциях необходимо уделить особое внимание подтяжке так называемого SMAS слоя.
Я люблю говорить, что у пациента нет ничего лишнего. С возрастом у абсолютного большинства пациентов наблюдается вовсе не избыток, а напротив, дефицит тканей. Поэтому в таких случаях наиболее подходящей техникой подтяжки SMAS является методика дупликатуры, при которой мы ничего «не отрезаем» и ничего «не выбрасываем», а только ремоделируем лицо. За счет перераспределения, тщательной фиксации, и укрепляющей ткани «прошивки» SMAS — можно заново сформировать те линии и объемы, которые были присущие лицам в молодости. Таким образом, мы воссоздаем красивые линии «высоких» скул, четкие V-образные контуры овала лица и подбородка.
В некоторых случаях (круглое лицо, наличие большого избытка жировых тканей) может выполняться подтяжка SMAS слоя путем его редрапировки с частичным иссечением и дупликатурой.
Выбор метода для каждого пациента индивидуален. Все зависит от особенностей строения лицевых костей и типа лица.
Вектор подтяжки. как сохранить естественность черт.
Особое внимание при подтяжке кожного лоскута нужно уделить выбору правильного направления натяжения тканей. Его вектор должен быть направлен вверх и назад, то есть, туда, откуда кожа и мышцы опустились с возрастом.
Ошибки пластических хирургов. почему я не советую вертикальную подтяжку.
Многие зарубежные (а вслед за ними и некоторые отечественные) пластические хирурги в последнее время предпочитают вектор натяжения, направленный вертикально вверх. Однако использование такой методики часто ведет к катастрофическому изменению черт лица, не говоря уже о том, что такая подтяжка не дает нужного результата в области шеи. А ведь именно шея и нижняя треть лица — одна из основных зон, требующих коррекции.
Искажения после вертикальной подтяжки особенно характерны для скуластых типично-славянских лиц. В результате получается характерная деформация — так называемое «мордовское лицо» (заранее прошу прощения у представителей этой национальности). При таких деформациях добиться естественности результата пластики невозможно даже при идеально выполненных и абсолютно незаметных рубцах.
Секрет невидимости шва. Работа, требующая ювелирного мастерства
Чтобы шов после заживления был исчезающе-тонким и совершенно незаметным, необходимо обеспечить равномерную (в идеале - нулевую) нагрузку и убрать любое раздражающее воздействие.
Слишком сильное натяжение тканей — главная причина растяжения рубца, которая может сделать его широким и грубым. Так что хирург должен стремиться свести нагрузку на швы к минимуму.
Мне удается достичь этого благодаря фиксации тканей в скрытых областях вокруг ушей и внутри них при помощи специальных узловых швов. Специальные разгрузочные способы фиксации позволяют снять избыточное натяжение и обеспечивают эффективную разгрузку швов, позволяя сформировать тонкие, незаметные рубчики.
Примечание редактора: Разработка этого метода разгрузочной фиксации тканей - заслуга коллеги и учителя Екатерины Сергеевны, известного специалиста по пластике лица Игоря Александровича Вульфа. Однако доктор Кудинова, благодаря богатому опыту и многолетней практике, смогла усовершенствовать эту технику, разработав авторскую методику «невидимого шва».
Важно отметить, что в процессе удаления избытков кожного покрова и наложения швов нужны не только глубокие теоретические знания, но и практический опыт, а также профессиональное чутье и вкус. Этому нельзя научить, но имея талант и большое желание, этому можно научиться. Попытки получше подтянуть кожный покров должны уравновешиваться мерами по предотвращению его избыточного натяжения, которое может даже стать причиной некроза периферических участков лоскута.
Когда наложены разгрузочные швы, можно приступать к ушиванию разрезов. При этом для каждого участка выбирается своя методика. Для зоны роста волос на голове я использую обвивной шов. Этот этап требует чисто женского терпения и аккуратности. Стежки надо выполнять предельно равномерно, добиваясь строго одинакового натяжения по всей длине рубчика. Это позволяет обеспечить равномерность нагрузки и обеспечивает сохранность волосяных фолликулов вокруг разреза.
Узловые швы в этом случае я не использую, так как под ними образуются пролежни, ведущие к повреждению корней волос и образованию участков облысения. Естественно в эстетической хирургии такие побочные эффекты должны бать полностью исключены! По тем же причинам я отказалась и от применения для волосистой части головы внутрикожного шва.
Для получения «эффекта невидимости» снятие швов в области козелка выполняется уже на 2-3-й день после операции. В волосистой части головы фиксирующие нити удаляются только по истечении 14 дней с момента операции, т.к. они выполняют функцию разгрузки для швов, которые располагаются на открытых участках лица (на границе щеки и уха). Благодаря такой тактике все послеоперационные рубцы (особенно рубцы на открытых участках) получаются тонким и незаметным.
Как сделать «невидимый шов» по методу Кудиновой?
В процессе наложения швов на разрез, расположенный перед козелком, нужно учесть ряд нюансов:
- позаботиться об отсутствии натяжения (о чем уже было сказано выше);
- использовать разгрузочные техники, которые позволяют снять избыточное напряжение тканей;
- снять швы на открытых участках лица на 2-3 день, чтобы исключить даже самое минимальное раздражающее воздействие, которое они оказывают на формирующийся рубчик;
- узнать и пропустить через собственный опыт еще множество секретов и технических приемов, чтобы выработать собственную технику и развить профессиональное чутье, которое помогает провести подтяжку безошибочно.
Незначительных деталей в пластической хирургии не бывает! Успех подтяжки и продолжительность эффекта зависят от множества тонкостей хирургической техники, послеоперационного ухода и других аспектов. Я думаю сосредоточенность на каждом пациенте очень важна, поэтому я стараюсь выполнять не более одной объемной операции по подтяжке лица в день. Такой подход позволяет полностью сосредоточиться на одном пациенте и постоянно держать в голове все детали, особенности и нюансы операции. Своим студентам я часто повторяю: лицо у человека - непарный орган замены которому нет. Тут негде спрятать свою оплошность, а значит пластика лица требует от хирурга полной концентрации, максимального внимания и продуманного подхода, исключающего случайные ошибки или погрешности.
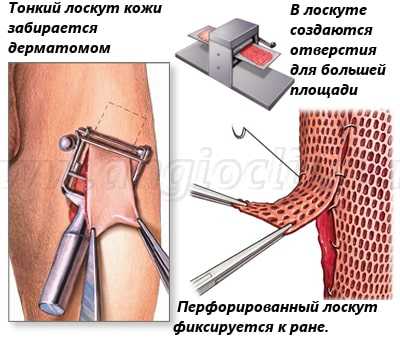
Пересадка расщепленного лоскута кожи
Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.
Шов кожи с точки зрения общего хирурга
Ни для кого не секрет, что весьма нередко наши пациенты качество работы хирурга, даже после сложнейших полостных вмешательств, оценивают по внешнему виду кожного рубца. Да, мы не занимаемся эстетической хирургией - «хирургией удовольствия», мы возвращаем людям здоровье и, нередко, жизнь. Однако, расхожей фразы о том, что «потеряв голову по волосам не плачут» для сегодняшних чрезмерно требовательных пациентов часто недостаточно для объяснения появления грубого деформированного рубца на брюшной стенке. А такие случаи, как мы знаем, не редкость. Безусловно, часть ран заживает вторичным натяжением. Но это составляет не более 10% от всех лапаротомий. В чем же дело? Может быть в том, что кожному шву в конце операции мы уделяем значительно меньше внимания, чем он того заслуживает. Или вообще поручаем его наложение начинающим хирургам: где же им еще учиться работе с тканью и иглой. Самое интересное заключается в том, что по мнению коллег - пластических хирургов кожа является очень «благодарной» тканью, чье заживление нарушается лишь при очень грубых ошибках хирургической техники.
Под нарушением репаративных процессов в коже понимают не столько ее расхождение после снятия швов (это - легко устранимая проблема), сколько возникновение гипертрофических рубцов.
Гипертрофические рубцы состоят из плотной фиброзной ткани в зоне повреждённой кожи. Они формируются при избыточном синтезе коллагена. Рубцы обычно грубые, тугие, возвышаются над поверхностью кожи, имеют красноватый оттенок, отличаются повышенной чувствительностью и болезненностью, часто вызывают зуд. Гипертрофические рубцы разделяют на две основные категории.
1. Обычный гипертрофический рубец соответствует границам предшествующей раны и никогда не распространяется за пределы зоны повреждения. В развитии гипертрофических рубцов ведущую роль играют следующие факторы: большие размеры заживающего раневого дефекта, ишемизация кожи в зоне шва, длительное заживление и постоянная травматизация рубца. Через 6-12 месяцев рубец обычно стабилизируется, приобретает чёткие очертания, отграничиваясь от атрофической части рубца и неповреждённой кожи, несколько уменьшается и размягчается.
2. Келоид — рубец, внедряющийся в окружающие нормальные ткани, до этого не вовлечённые в раневой процесс. В отличие от гипертрофических рубцов келоиды нередко образуется на функционально малоактивных участках. Его рост обычно начинается через 1-3 мес после эпителизации раны. Рубец продолжает увеличиваться даже через 6 мес и обычно не уменьшается и не размягчается. Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Патогенез келоидов неизвестен. Некоторые авторы расценивают их как доброкачественные опухоли. По-видимому, наиболее правильно представление о том, что образование келоидов обусловлено нарушением развития соединительной ткани. Возможна аутоагрессия вследствие избыточного содержания в тканях биологически активных веществ. Не исключена роль эндокринных нарушений, индивидуальная предрасположенность к развитию келоидов, преобладание среди имеющих такие рубцы пациентов молодого и среднего возраста.
Гипертрофические рубцы с трудом поддаются лечению. Иссечение рубца может привести к его повторному развитию. Инъекции стероидов в область рубца (и/или их инъекции вслед за его иссечением), а также близкофокусная лучевая терапия могут предотвратить повторное развитие рубца.
Мы ни в коем случае не призываем к приданию чрезмерной важности эстетическим аспектам кожного шва на лапаротомной ране - основное поле деятельности и проявления мастерства абдоминальных хирургов скрыто от посторонних глаз. Однако, кроме «субстрата косметического эффекта», кожа является еще и частью операционной раны передней брюшной стенки, что требует не меньшей тщательности в формировании кожных швов, чем при ушивании апоневроза. Тем более, что кожный шов не требует неких невероятно сложных технических и временных затрат (как об этом слишком часто говорят в специализированных учреждениях…).
При формировании кожного шва следует:
- придерживаться прецизионной техники с точным сопоставлением эпидермального и дермального слоев;
- стремиться к эвертированию краев кожи; инвертирование (вворачивание краев кожи внутрь раны) недопустимо;
- использовать минимально травматичный шовный материал (монофиламентные или комплексные нити размерами 3/0-0 на атравматичной режущей или обратно-режущей игле в ½ окружности) ;
- использовать атравматичные пинцеты или однозубые крючки для тракции кожи;
- избегать натяжения кожи нитью (только аппозиция и иммобилизация) ;
- ликвидировать полости и карманы в подкожно-жировом слое;
- формировать шов таким образом, чтобы каждая нить проходила через кожу только однажды, сводя к минимуму перекрестное инфицирование вдоль всей линии швов;
- использовать съемные или абсорбируемые нити;
- не препятствовать естественному дренированию раны в первые два-три дня послеоперационного периода;
- оставлять в ране минимально возможное количество шовного материала.
Следует заметить, что наличие некоего специального «косметического шва» - это всего лишь расхожее заблуждение. Любой кожный шов, отвечающий вышеприведенным требованиям в полной мере может считаться косметическим. В настоящее время для ушивания раны кожи наиболее распространены несколько видов швов.
Простой узловой шов - одиночный шов, накладываемый в вертикальной плоскости, наиболее распространен для аппозиции и иммобилизации краев кожной раны, благодаря простоте наложения, гемостатическому эффекту, возможности хорошей адаптации краев раны.
К нюансам формирования простого узлового шва кожи относят следующие обязательные к выполнению технические моменты:
- вкол и выкол производятся строго перпендикулярно поверхности кожи;
- вкол и выкол должны находиться строго на одной линии, перпендикулярной длиннику раны;
- расстояние от края раны до места вкола должно составлять 0, 5-1 см, что зависит от глубины раны и выраженности клетчаточного слоя;
- нить проводится с захватом краев, стенок и, обязательно, дна раны для предотвращения формирования полостей в ране;
- при значительной глубине раны и невозможности наложения отдельного шва на подкожную клетчатку следует использовать многостежковые швы (например, шов Стручкова) ;
- расстояние между швами на коже передней брюшной стенки должно составлять 1-1, 5 см; более частые стежки приводят к нарушению микроциркуляции, более редки - к появлению диастаза краев раны;
- во избежание микроциркуляторных нарушений и неудовлетворительного косметического эффекта (поперечные линии на рубце) затягивание шва не должно быть чрезмерным, с образованием выраженного «валика» над кожей, нить должна обеспечивать лишь плотное сопоставление слоев кожи;
- сформированный узел должен находиться сбоку от линии ушитой раны, но не на ней.
Шов Мак Миллена-Донати (McMillen-Donati) - одиночный вертикальный П-образный узловой шов с массивным захватом подлежащих тканей и целенаправленной адаптацией краев раны. Эффективно применяется при ушивании глубоких ран с большим диастазом краев. Накладывается с помощью большой режущей иглы. Вкол производят на расстоянии 2 и более см от края раны, далее вкалывают так, чтобы захватить как можно больше и проводят до дна раны, где поворачивают иглу в направлении к срединной линии раны и выкалывают в самой ее глубокой точке. Затем на стороне выкалывания, по ходу стяжка, в нескольким мм от края раны иглу вновь вкалывают и выводят в толщу дермы на противоположной стороне, иглу таким же образом проводят в обратном направлении. При затягивании узла однородные ткани сопоставляются. К недостаткам шва следует отнести неудовлетворительный косметический результат вследствие образования грубых поперечных полос.
Несколько видоизмененным вариантом шва Мак Миллена-Донати является шов по Алльговеру (Allgower), отличающийся тем, что нить не проводится через поверхность кожи с контралатеральной стороны. Одиночные узловые швы кожи имеют как преимущества, так и недостатки. К преимуществам одиночных узловых швов следует отнести их относительную простоту и малые временные затраты для их наложения, наличие естественного дренирования полости ушитой раны в первые дни послеоперационного периода через промежутки между швами, возможность ограниченного раскрытия раны при снятии одного или нескольких швов. К недостаткам одиночных швов относится недостаточный косметический эффект при их использовании, даже при условии технически правильного их формирования. Дело в том, что одиночные швы - съемные, а для правильного формирования рубца необходима иммобилизация краев кожной раны максимально долгое время. Кроме того, при формировании отдельных швов неизбежно появление поперечных полос или рубцов в точках вкола-выкола иглы. Исходя из требований к косметическому эффекту, J. Chassaignac и W. Halstedt предложили формирование непрерывного внутрикожного шва на всю длину раны.
Шов Шассеньяка-Холстеда (Chassaignac-Halsted) - непрерывный внутренний адаптирующий. Шовная нить проходит в толще дермы, в плоскости, параллельной поверхности кожи. Иглу вкалывают на одной стороне разреза, проводя ее только интрадермально. После этого переходят на другую сторону разреза. С обеих сторон в шов захватывают одинаковое количество дермы (0, 5 - 1 см). По сути этот шов - непрерывный горизонтальный П-образный. В конце шва иглу выкалывают на коже, отступив от угла раны 1см. Нить фиксируется либо узлами непосредственно над раной, либо специальными якорными устройствами.
Формирование шва Холстеда обеспечивает полную адаптацию эпидермального и дермального слоев кожи и, соответственно, наилучший косметический эффект. При форимровании этого шва требуются особенно тщательный гемостаз, предварительная ликвидация остаточной полости ушиванием подкожной клетчатки и отсутствие натяжения кожи. В случае большой протяженности раны (свыше 8 см) теоретически могут возникнуть затруднения при извлечении длинной неабсорбируемой нити, поэтому при наложении такого шва рекомендуется через каждые 8 см осуществлять выкол на поверхности кожи, чтобы иметь возможность впоследствии удалить нити частями.
Как уже было отмечено, непременным условием применения непрерывного внутрикожного шва является тщательное сопоставление покожно-жировой клетчатки. Помимо гемостатического эффекта и профилактики остаточных полостей ушивание клетчатки способствует сведению краев кожной раны и обеспечивает возможность наложения кожного шва без натяжения. В этой связи J. Zoltan предложил усовершенствованный вариант внутрикожного шва.
Шов Холстеда-Золтана (Halsted - Zoltan) - двурядный непрерывный. Первый ряд накладывают приблизительно посредине подкожной основы, второй - внутрикожно. Первый укол иглы производят вблизи конца раны, на расстоянии 2 см от одного из краев. Затем иглу вкалывают и выкалывают поочередно в одной и другой стенке раны, проводя ее только по посредине толщины подкожной клетчатки в горизонтальной плоскости (непрерывный П-образный шов). Закончив формирование глубокого ряда шва, нить выводят на поверхность кожи. Оба конца нити натягивают, сближая таким образом края раны. Для формирования второго ряда кончик иглы выводят в дерму. Продолжают шить таким образом, чтобы точки вкола и выкола распологались симметрично относительно линии разреза, как при обычном шве Холстеда. До завершения наложения поверхностного шва нити удерживают натянутыми, затем формируют узел, связывая концы нитей на коже.
Непременным условием формирования непрерывного внутрикожного шва является использование только монофиламентной нити размером 3/0 - 2/0 на режущей или, лучше, обратно-режущей игле. Вопрос о предпочтении использования для непрерывного внутрикожного шва абсорбируемой (несъемной) или неабсорбируемой (съемной) монофиламентной нити на сегодняшний день остается открытым: часть хирургов остается убежденными сторонниками Prolene, другая же часть неизменно применяет Monocryl.
Для достижения наилучшего косметического эффекта, во многом связанного с травматизацией кожи при проведении нити, применяются комбинированные методики закрытия кожной раны. В последнее время все большей популярностью пользуется метод, включающий в себя в качестве одного из компонентов, использование клеевой аппликации для иммобилизации кожи после сведения и защиты раны от воздействия внешней среды. При этом в качестве средства иммобилизации и защиты применяется Dermabond - медицинский клей, имеющий в своей основе 2-окинцианокрилат и фиолетовый краситель для контрастирования с кожным покровом. После нанесения на кожу Dermabond вследствие контакта с воздухом в течение 30-60 секунд переходит из жидкой фазы в фазу упруго-эластического геля с исключительно прочной адгезией к кожным покровам. При этом на коже формируется прочная пленка, предотвращающая диастаз краев раны и защищающая края и стенки раны от контаминации микроорганизмами (использование клея исключает необходимость применения асептических повязок на послеоперационную рану). Dermabond обеспечивает иммобилизацию краев кожной раны на срок до 7-8 суток и по прошествии этого времени самостоятельно фрагментируется и удаляется с кожи. Обязательными условиями применения клея Dermabond являются тщательный гемостаз и плотное сведение краев раны швом подкожной клетчатки: возможно применение непрерывного шва или отдельных швов абсорбируемым материалом. Именно поэтому данный метод закрытия кожной раны является комбинированным - шовным и клеевым. Можно полагать, что внедрение в клиническую практику соединения краев кожной раны с помощью клеевой аппликации само по себе указывает на направление эволюции методов соединения тканей в хирургии: от нити к полимерным адгезирующим материалам.
Читайте также:
