Взрывные травмы беременных. Краш-синдром
Добавил пользователь Skiper Обновлено: 22.01.2026
Синдром длительного раздавливания - это шокоподобное состояние, наступающее после длительного сдавления туловища, конечностей или их сегментов тяжелыми предметами. Проявляется болью, ухудшением состояния, отеком пораженных отделов тела, острой почечной недостаточностью. Без медицинской помощи пациенты погибают от ОПН, нарастающей интоксикации, легочной или сердечно-сосудистой недостаточности. Лечение включает дезинтоксикационную и плазмозаменяющую инфузионную терапию, экстракорпоральную гемокоррекцию, антибиотикотерапию, иссечение участков некроза или ампутацию раздавленной конечности.
МКБ-10

Общие сведения
Синдром длительного раздавливания (СДР), другие названия - травматический токсикоз, краш-синдром, синдром Байуотерса, миоренальный синдром - патологическое шокоподобное состояние, наступающее после длительного сдавления туловища, конечностей или их сегментов тяжелыми предметами. Краш-синдром развивается сразу после освобождения больного и восстановления крово- и лимфотока в пораженных частях тела. Сопровождается ухудшением общего состояния, развитием токсемии и острой почечной недостаточности, при большой площади поражения нередко заканчивается смертью пациента. В травматологии и ортопедии выделяют бытовую разновидность краш-синдрома - так называемый синдром позиционного сдавления (СПС), который развивается в результате длительного (более 8 часов) сдавливания частей тела во время неподвижного положения человека на твердой поверхности.
Причины СДР
Обычно синдром длительного раздавливания возникает у пострадавших во время оползней, землетрясений, обвалов в шахтах, строительных работ, дорожных аварий, заготовки леса, взрывах и разрушениях зданий в результате бомбардировки.
Синдром позиционного сдавления обычно выявляется у пациентов, которые на момент травмы находились в состоянии отравления снотворными препаратами, наркотического или алкогольного опьянения. Чаще страдают подвернутые под туловище верхние конечности. По причинам развития, симптомам и методам лечения синдром позиционного сдавления практически не отличается от синдрома длительного раздавливания, однако, обычно протекает более благоприятно вследствие меньшей площади поражения.
Патогенез
Возникновение синдрома длительного раздавливания обусловлено сочетанием трех факторов:
- болевого синдрома;
- массивной потери плазмы, обусловленной выходом жидкой части крови через стенки сосудов в поврежденные ткани;
- травматической токсемии (интоксикации организма продуктами тканевого распада).
Продолжительное болевое раздражение при краш-синдроме приводит к развитию травматического шока. Потеря плазмы становится причиной сгущения крови и вызывает тромбоз мелких сосудов. Травматическая токсемия при краш-синдроме развивается вследствие всасывания в кровь продуктов тканевого распада травмированных мышц. Сразу после освобождения конечности из поврежденных тканей в сосудистое русло поступает значительное количество ионов калия, которые могут вызвать аритмию, а в тяжелых случаях - прекращение работы легких и сердца.
В дальнейшем раздавленные мышечные ткани пациента с краш-синдромом теряют до 66% калия, 75% миоглобина, 75% фосфора и 70% креатинина. Продукты распада поступают в кровь, вызывая ацидоз и нарушения гемодинамики (в том числе - резкое сужение сосудов почечных клубочков). Миоглобин повреждает и закупоривает почечные канальцы. Все это приводит к развитию острой почечной недостаточности, угрожающей жизни больного краш-синдромом.
Классификация
По степени тяжести:
- Легкая форма краш-синдрома. Возникает при раздавливании сегментов конечности в течение 4 и менее часов.
- Среднетяжелая форма краш-синдрома. Развивается в результате раздавливания одной конечности в течение 4-6 часов. При своевременном начале лечения прогноз благоприятный.
- Тяжелая форма краш-синдрома. Возникает при раздавливании одной конечности в течение 6-8 часов. Сопровождается расстройствами гемодинамики и острой почечной недостаточностью. При своевременном начале лечения прогноз относительно благоприятный.
- Крайне тяжелая форма краш-синдрома. Развивается в результате раздавливания двух и более конечностей в течение 6 и более часов. Сопровождается тяжелым шоком. Прогноз неблагоприятный.
По клинической симптоматике:
- ранний период (с момента освобождения до 3 суток);
- токсический период (начинается на 4-5 сутки);
- период поздних осложнений (развивается, спустя 20-30 суток с момента травмы).
Симптомы СДР
Сразу после устранения сдавления общее состояние пострадавшего улучшается. Пациента с синдромом длительного раздавливания беспокоит боль и ограничение движений в раздавленной конечности. В течение первых часов после освобождения постепенно нарастает отек пострадавшего участка, который становится плотным, деревянистым. На коже конечности образуются пузыри с серозно-геморрагическим содержимым. При осмотре поврежденной части тела выявляется ослабление пульсации артерий, снижение чувствительности и местной температуры.
Нарастает общая симптоматика. Состояние пострадавшего с краш-синдромом ухудшается. После короткого периода возбуждения пациент становится вялым, заторможенным. Отмечается снижение артериального давления и температуры тела, аритмия, тахикардия, выраженная бледность кожных покровов. Кожа больного краш-синдромом покрыта липким холодным потом. Возможна потеря сознания, непроизвольная дефекация и мочеиспускание. Иногда развивается отек легких. Уменьшается количество выделяемой мочи. Без адекватной врачебной помощи есть вероятность смертельного исхода в течение 1 или 2 суток.
На раздавленной конечности формируются очаги некроза. При отторжении мертвых тканей обнажаются мышцы, имеющие характерный вид вареного мяса. Развивается нагноение ран и эрозированных поверхностей. Появляется и постепенно нарастает острая почечная недостаточность. На 5-6 сутки у больных с синдромом длительного раздавливания развивается уремический синдром. Повышение уровня калия в крови вызывает аритмию и брадикардию.
На 5-7 сутки выявляются признаки легочной недостаточности. Нарастающая интоксикация, обусловленная поступлением в кровоток продуктов тканевого распада и бактериальных токсинов из раздавленной конечности, вызывает токсический гепатит. Возможен эндотоксический шок. Явления полиорганной недостаточности у пациентов с краш-синдромом постепенно уменьшаются в течение 2-3 недель.
Острая почечная недостаточность при краш-синдроме купируется примерно через месяц после травмы. Состояние пациента улучшается, температура его тела нормализуется. Уменьшаются боли и отек конечности. Некротизированные мышцы замещаются соединительной тканью, что приводит к атрофии мышц и развитию контрактур. При неблагоприятном развитии событий возможны местные (нагноение) и общие (сепсис) осложнения.
Диагностика
Патология диагностируется врачом-травматологом на основании характерного анамнеза (продолжительного сдавливания части тела), жалоб и данных внешнего осмотра. Для оценки общего состояния назначают комплекс лабораторных анализов. Для своевременного выявления и лечения ОПН осуществляют лабораторный мониторинг функции почек.
Лечение СДР
Перед освобождением конечности на нее необходимо наложить жгут выше места повреждения. После устранения сдавления конечность туго бинтуют и фиксируют на шине. Раны и поверхностные повреждения кожи обрабатывают по общим правилам. Пациенту с синдромом длительного раздавливания вводят наркотические анальгетики. Конечность обкладывают грелками со льдом. Если это возможно, выполняют футлярную новокаиновую блокаду раздавленной конечности или паранефральную блокаду по Вишневскому. Пострадавшего срочно доставляют в стационар.
Для улучшения микроциркуляции, борьбы с шоком и острой почечной недостаточностью в стационаре проводится инфузионная терапия (под контролем диуреза и центрального венозного давления). Для детоксикации и возмещения плазмопотери пациенту с краш-синдромом вводят 5% раствор глюкозы, солевые растворы, замороженную плазму, физ. раствор и раствор альбумина. Для улучшения микроциркуляции назначают гепарин (5000 ЕД) и реополиглюкин.
В целях компенсации метаболического ацидоза больному краш-синдромом капельно вводят 4% раствора гидрокарбоната натрия. Назначают антибиотики широкого спектра действия внутримышечно. Проводят симптоматическую терапию (диуретики, анальгетики, антигистаминные и противоаритмические препараты). При синдроме длительного раздавливания экстракорпоральную гемокоррекцию (гемодиализ, плазмаферез, плазмо- и гемосорбцию) проводят в как можно более ранние сроки.
При сохранении жизнеспособности мышечных тканей и выраженном субфасциальном отеке с нарушением местного кровообращения травматолог выполняет фасциотомию с ревизией и иссечением некротизированных мышечных пучков. Если нет нагноения, рану ушивают на 3-4 день, после уменьшения отека и улучшения общего состояния больного краш-синдромом.
В случаях необратимой ишемии проводят ампутацию конечности выше места наложения жгута. В других случаях показано иссечение некротизированных участков с сохранением жизнеспособных мышечных пучков. Жизнеспособность мышц определяют в ходе хирургического вмешательства. Критериями жизнеспособности является сохранение нормальной окраски, способность к кровоточивости и сокращению. После иссечения тканей рану обильно промывают антисептиками. Швы не накладывают. Рана заживает вторичным натяжением.
В отдаленном периоде больным с синдромом длительного раздавливания показаны курсы реабилитационного лечения (массаж, ЛФК), направленные на восстановление мышечной силы и устранение контрактур.
1. Диагностика и патогенетическое лечение синдрома длительного сдавления / Нечаев Э.А., Савицкий Г.Г. - 1992
3. Рекомендации ERBP по оказанию помощи пострадавшим с синдромом длительного сдавления при массовых катастрофах / перевод Камышовой Е.С. под ред.Захаровой Е.В. // Нефрология и диализ - 2015 - Т.17, №3
Родовая травма - симптомы и лечение
Что такое родовая травма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курышова Олега Сергеевича, остеопата со стажем в 26 лет.
Над статьей доктора Курышова Олега Сергеевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Родовая травма — это повреждения тканей и органов ребёнка, вызванные механическими силами во время родов, и целостная реакция организма на эти повреждения, сопровождающаяся нарушением механизмов компенсации и приспособления [1] .
Во время родов маме и малышу приходится вместе преодолевать возникающие трудности. Мир, в котором рос, развивался и жил малыш внутриутробно, вдруг становится каким-то маленьким, тесным, сдавливающим, подталкивающим куда-то в страшную неизвестность. И двери в этот Новый мир не всегда открываются легко и непринуждённо. Поэтому в процессе родов может случится повреждение. Чаще всего его сразу замечают и принимают необходимые меры, а иногда возникает минимальная, скрытая травма, которая проявится только в дальнейшем.
Спрогнозировать течение родов и их последствия, к сожалению, очень трудно. Никто не застрахован от внезапных проблем и ошибок. Даже спокойные роды, прошедшие нормально и обошедшиеся без травм, оказывают влияние на организм новорождённого, так как тело ребёнка подвергается давлению, да и сам малыш проводит колоссальную работу, пробираясь на свет.
Причин травмирования младенца при рождении множество. К травмам может привести образ жизни мамы, неблагополучное течение беременности, инфекции, аномалии развития плода, несоответствие размера головки ребёнка и таза мамы, вмешательство врачей, введение роженице препаратов для ускорения родов или обезболивания, операция кесарева сечения и вмешательство природы, случая [12] .
По статистике, около 18 % малышей получают различные повреждения при рождении. Но статисты полагают, что показатель существенно занижен, поскольку диагностика родовых повреждений в роддомах России проводится очень редко. Зачастую педиатры и неонатологи списывают тревожные симптомы на врождённые патологии и неверный уход за младенцем.
Дело в том, что для диагностирования родовой травмы необходим комплекс обследований и анализов, которые назначаются чаще всего только при очевидных повреждениях. На деле же показатель травм различной степени очень высок: более 80 % новорождённых получают как микроповреждения, так и серьёзные травмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы родовой травмы
Травмироваться во время родов могут как головка младенца, так и позвоночник, внутренние органы, мягкие ткани, кости и суставы.
Серьёзные травмы приводят к внешне заметным нарушениям, которые видны врачам и персоналу роддома сразу после рождения. Микротравмы и скрытые повреждения, не очевидные на первый взгляд, таят в себе ещё большую опасность, поскольку могут остаться незамеченными и стать незаподозренной первопричиной дальнейших проблем со здоровьем малыша.
Есть несколько групп признаков, которые указывают на наличие родовой травмы:
- Признаки травмирования мягких тканей: царапины, ссадины, синяки, опухлость, отсутствие пульсации и безболезненность родничка, желтуха и анемия.
- Признаки травмирования костной системы: отёк, припухлость, малоактивность повреждённой конечности, боль, беспокоящая ребёнка и выливающаяся в постоянный сильный плач.
- Признаки внутричерепной травмы: слабость, скачки температуры, удушье, спонтанное движение конечностей и глаз, судороги, выпячивание родничка, сонливость, тихий крик, деформации, укорочение рук и ног.
- Признаки травм внутренних органов: вздутие живота, слабость в мышцах, слабые рефлексы, частые срыгивания и рвота, низкое давление, артериальная гипотония.
- Признаки нарушений центральной нервной системы (ЦНС): вялость, слабость рефлексов и мышц, тихий крик, потливость, одышка, выгнутость груди, воспаление лёгких, искривление рта, затруднение сосания, смещение глазного яблока.
Если обнаруживаются несколько симптомов одной из этих групп, а хуже того — нескольких групп, то это повод заподозрить родовую травму и как можно скорее принять меры для её диагностирования и лечения. Их нельзя игнорировать, особенно когда состояние малыша не улучшается даже после вмешательств врачей. Ведь в таком случае устранять нужно не симптомы, а первопричину.
Чаще всего в процессе родов возникают повреждения головы младенца, приводящие к поражениям ЦНС: головного и спинного мозга, периферической нервной системы. При обнаружении подобных патологий у ребёнка требуется уточнить и доказать, что именно травма во время родов привела к появлению нарушений. Только при подтверждении данного факта можно выставлять диагноз "родовая травма" [2] .
Патогенез родовой травмы
По причине возникновения родовые травмы принято делить на неонатальные, спонтанные и акушерские.
Неонатальная родовая травма возникает из-за аномалий и патологий плода, которые можно диагностировать ещё на этапе беременности с помощью УЗИ, что позволяет предотвратить травму при появлении малыша на свет. Этот тип травмы также может появиться из-за проблем со здоровьем мамы во время вынашивания плода, быстрых или затяжных родов и т. д.
Спонтанная родовая травма наступает при обычных физиологических родах. Она связана со сбоями в родовом процессе или внешними факторами.
К травме зачастую приводит совокупность этих факторов, которые нарушают нормальное течение родов, и застраховаться от возможного сбоя биомеханики процесса рождения, к сожалению, невозможно.
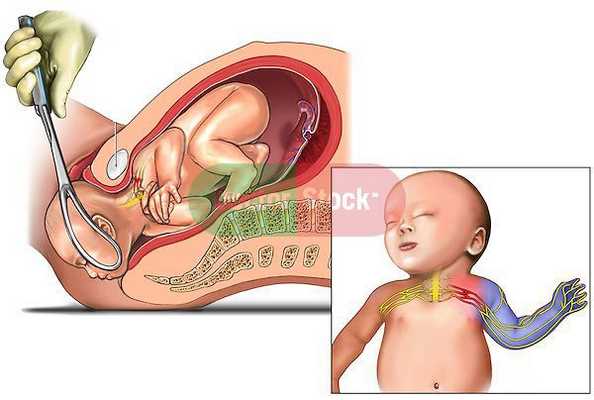
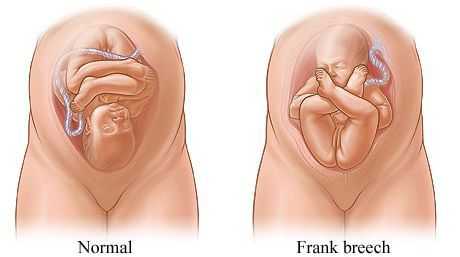
Родовые травмы нередко возникают во время родов при тазовом предлежании плода, причём как у малыша (разрывы мозжечкового намёта, кровоизлияния, субдуральные гематомы, повреждение органов брюшной полости, спинного мозга и других), так и у матери (разрывы шейки матки, влагалища и промежности, повреждение костного таза) [3] [11] .
Отдельно стоит сказать о методах стимуляции родов и популярной в последнее время эпидуральной анестезии. Применение различных стимуляций не может не вносить коррективы в родовой процесс. Например, введение окситоцина делает схватки интенсивнее, что сказывается на младенце, который получает тройную нагрузку давления, проходя родовые пути. А эпидуральная анестезия ослабляет мышцы таза, уменьшая опору для головки малыша и заставляя его проделывать ещё более сложный путь к рождению.
Любое вмешательство, любая деталь имеет значение в процессе рождения и пройти незаметно, увы, не может. Тем более грубое или необоснованное вмешательство, например, такое, как кесарево сечение без серьёзных показаний.
Данная операция нарушает естественный, заложенный природой механизм появления ребёнка на свет. Младенец лишается возможности плавно войти в этот мир: его резко вырывают из привычной тёплой водной среды в непривычный воздушный мир, и это, безусловно, приводит к последствиям для дальнейшей жизни.
Классификация и стадии развития родовой травмы
Родовые травмы условно делят на два вида:
- механические — вызванные действиями акушера или внешними факторами;
- гипоксические — связаны с повреждением, вызвавшим гипоксию (кислородное голодание).
По месту локализации различают четыре вида родовых травм:
- Травмы нервной системы (центральной и периферической). К ним относят внутричерепные и спинальные кровоизлияния, причём последние возникают чаще [11] . К внутричерепным родовым травмам относят эпидуральные, субдуральные кровотечения и разрыв намёта мозжечка с кровоизлиянием в заднюю черепную ямку. При присоединении к таким нарушениям соматической и инфекционной патологии прогноз травмы ухудшается. К спинальной родовой травме относят кровоизлияния в спинной мозг и его оболочки, эпидуральную клетчатку при надрыве или повышенной проницаемости сосудов, частичный или полный разрыв спинного мозга.
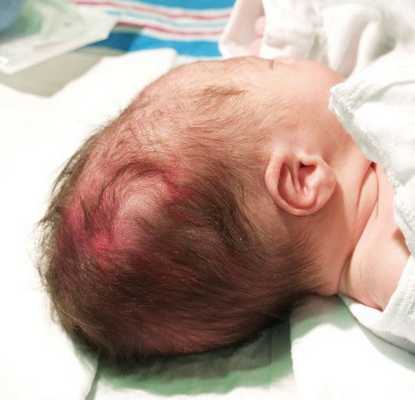
- Травмы мягких тканей (родовая опухоль и кефалогематома). Родовая опухоль образуется из-за разницы между внутриматочным и атмосферным давлением, в связи с чем участок мягкой ткани отекает и возникают мелкие петехиальные кровоизлияния. Через 1-2 дня такая опухоль рассасывается. Кефалогематома возникает при кровоизлиянии под надкостницу черепа, она ограничена пределами одной кости. Рассасывается медленно. При проникновении инфекции и нагноении может развиться гнойный менингит.
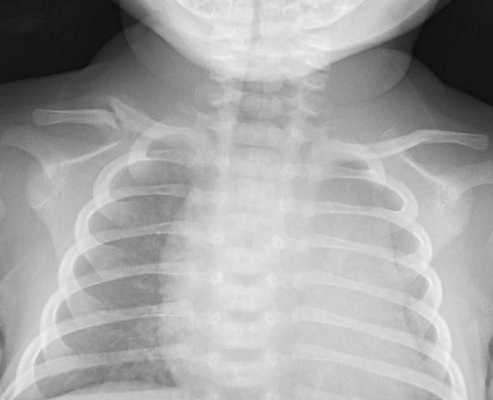
- Травма костной системы (переломы, вывихи). Кости черепа в основном повреждаются в области темени, где можно обнаружить впадины, трещины, и иногда переломы. Частой травмой костей скелета является перелом ключицы.
- Травма внутренних органов (сдавления, разрывы). Чаще всего травмируются печень, селезёнка и надпочечники [4] .
Осложнения родовой травмы
При неблагоприятном течении родов травма плода может привести к серьёзным поражениям головного и спинного мозга, костей и позвоночника. В результате этого возникают тяжёлые неврологические заболевания (ДЦП), отставание в умственном развитии, наступает инвалидность и даже смерть [6] .
В целом все болезни, возникающие в детстве, юности, зрелости и старости, не спонтанны. В 98 % случаев они являются закономерными этапами развития единого патологического процесса, начало которому положено ещё во младенчестве при появлении родовой травмы [5] .
Изначальные деформации укрепляются в организме, приводя к ещё большим проблемам, которые углубляются, усугубляются и со временем становятся необратимыми. Так, первичные нарушения зрения приводят к слепоте, а детское нарушения осанки — к вегетососудистой дистонии, сколиозу, проблемам со зрением и слухом, головным болям и хроническим заболеваниям.
Психологи и психоаналитики говорят также о психологических последствиях родовой травмы, которые сопровождают людей и во взрослой жизни. Отсюда — наши страхи, комплексы, депрессии, тревожность. Рождение само по себе является шоком, стрессом, болью для нового человека, из-за чего оно отпечатывается на подсознательном уровне, оказывая влияние на нашу жизнь, отношения с собой и окружающим миром, заставляя мозг как бы переживать эти ощущения снова и снова, пытаясь освободиться от замкнутого круга.
Поэтому стоит говорить о совокупности последствий, которые отпечатываются на самом глубинном уровне и неизбежно отражаются на физическом здоровье.
Только вовремя распознав и приняв необходимые меры, можно минимизировать или устранить последствия родовых травм, а в идеале — их предупредить. И чем раньше родители обнаружат симптомы родовой травмы и обратятся к специалистам для установления первопричины нарушений у малыша, тем легче будет преодолеть последствия болезни, обеспечить ребёнку, а значит и будущему взрослому, здоровую жизнь.
Диагностика родовой травмы
Для диагностики врач первым делом должен выяснить, поговорив с мамой и проверив лично, руками, не получил ли ребёнок родовой травмы, а если да, то где она локализована и насколько тяжела. При необходимости назначаются дополнительные обследования — УЗИ, ЭЭГ, рентгенографию, офтальмоскопию и другие. Однако они не всегда позволяют обнаружить повреждения. Например, небольшое смещение косточки невозможно увидеть и диагностировать, но эта вроде бы мелочь нарушает целостную работу организма, приносит ребёнку беспокойство и боли. Такие небольшие нарушения редко связывают с проблемами во время родов, а относят к другим факторам или к норме, не обращая должного внимания ("перерастёт"). В связи с этим большинство травм не фиксируется в карточке малыша.
Чаще всего специалисты диагностируют и лечат такие последствия родовой травмы, как кривошея, сколиоз, нарушения речи, сна, аппетита, чрезмерная возбудимость и т. д. Но не устранив истинную, изначальную причину этих симптомов, помочь организму трудно.
Диагностикой и лечением родовой травмы занимаются не только педиатры и неонатологи, но и остеопаты. Они могут обнаружить механические повреждения черепа и головного мозга, в том числе незначительное смещение костей черепа, которое осталось незамеченным при обследованиях, а также снять физические и психосоматические последствия травмы.
Лечение родовой травмы
Помимо хирургических и медикаментозных методов лечения, а также любви и заботы, огромную роль в устранении и минимизации последствий родовой травмы, особенно тяжёлой, играет физическое воздействие на тело — массаж, лечебная физкультура, мануальные техники, работа остеопата. Это процедуры укрепляют мышцы, налаживают обменные процессы и кровообращение, помогают восстановить скоординированность движений и подвижность конечностей, исправляют сколиоз, а также в целом укрепляют тело и организм.

Остеопатия рассматривает организм, как единое целое, систему, малейшее повреждение в которой нарушает работу всего организма, а родовые травмы — как первопричину большинства проблем с самочувствием и развитием детей.
Чем раньше малыш окажется в руках остеопата, тем больше вероятность того, что травма ещё не оказала необратимое влияние на организм и развитие ЦНС и можно устранить или как минимум сгладить её последствия.
С помощью профессиональных манипуляций врач выявляет место смещения косточки, помогает восстановить её положение в черепе и кровообращение мозга. Методы воздействия — немедикаментозные, щадящие, бережные, а действия врача не приносят ребёнку стресса и боли, что также оказывает положительное влияние на процесс восстановления [7] .
Если случай нетяжёлый, то после курса лечения поставленный диагноз снимается, но прежде это нужно подтвердить при помощи инструментального исследования (например, МРТ). При тяжёлой травме или несвоевременном обращении за помощью сеансы помогут значительно улучшить состояние маленького пациента.
Травмы при родах часто получают и роженицы, поэтому им также необходима помощь в устранении последствий.
Прогноз. Профилактика
Прогноз выздоровления после родовой травмы зависит от тяжести повреждений, а также от своевременно оказанной помощи, грамотной диагностики и терапии. Полностью избежать последствий при правильном лечении удаётся у 70-80 % детей. Могут оставаться небольшие проявления — отголоски травмы, отдельно поддающиеся лечению: беспокойство, энурез, головные боли, проблемы с аппетитом и т. п.
Если травмы не поддаются лечению или помощь была оказана поздно или неквалифицированно, то возможны и более страшные последствия: ДЦП, эпилепсия, задержки развития, умственная отсталость и летальный исход.
К мерам профилактики родовых травм можно отнести:
- грамотное ведение беременности;
- оценка и предотвращение возможных проблем, связанных с внутриутробными патологиями плода, анамнезом матери и возможными рисками;
- серьёзное и внимательное отношение будущей матери к беременности, отказ от вредных привычек;
- комфортное ведение родов, заботливое и аккуратное отношение к матери и ребёнку в процессе родоразрешения, недопущение необоснованного акушерского вмешательства и отказ от операций кесарева сечения без веских показаний [12] ;
- внимательность педиатра к симптомам и жалобам в первые дни после родов и его подготовленность в данном вопросе [9] .
Синдром позиционного сдавления
Синдром позиционного сдавления - это комплекс симптомов, которые возникают при травме мягких тканей, вызванной длительным сдавлением собственной массой тела. Он развивается при отсутствии первичного повреждения и чаще всего связан с бессознательным состоянием пациента. Для синдрома характерны багровые пятна, ссадины и поверхностный некроз пораженного участка тела, признаки дисфункции почек. Диагностика включает тщательный сбор анамнеза и осмотр пациента, анализы крови и мочи, УЗИ и рентгенографию пораженной зоны. Лечение предполагает экстракорпоральные методы детоксикации, инфузионную терапию, симптоматические препараты.



Впервые заболевание было описано в 1754 году в Вене при вскрытии тел погибших во время пожара. Истинная частота синдрома позиционного сдавления (СПС) не установлена. Это связано со сложностями его диагностики при первичном обследовании и замалчиванием пострадавшими условий получения травмы, если она появилась в результате тяжелого алкогольного или наркотического опьянения. Тяжесть ближайших и отдаленных последствий СПС требуют от практикующих врачей усовершенствования протоколов оказания помощи, разработки более эффективных методов лечения.
Причины
Синдром позиционного сдавления многими авторами определяется как компрессионная травма. Большинство случаев СПС связано с бессознательным состоянием пострадавшего, из-за которого человек не способен контролировать положение своего тела и может часами находиться в неудобной позе. Причинами такого состояния выступают:
- Употребление ПАВ. Наиболее частой причиной патологии считается чрезмерный прием алкоголя или его суррогатов, которые вызывают глубокое опьянение и потерю сознания. СПС также развивается при наркотическом опьянении, особенно при введении опиатов, приеме транквилизаторов и других веществ с сильным седативным эффектом.
- Интоксикации. Отравление с потерей сознания характерно для вдыхания угарного и выхлопных газов. Такая ситуация бывает при пожаре, длительном нахождении в непроветриваемом гараже. Намного реже причиной позиционного сдавления выступает интоксикация нитрокрасителями, другими ядовитыми веществами.
- Черепно-мозговые травмы. Тяжелые повреждения головного мозга сопровождаются длительной потерей сознания. Если человеку вовремя не оказана помощь, он падает в неудобной позе и находится в ней продолжительное время.
В механизме развития СПС выделяют общие и местные изменения. Общие нарушения обусловлены действием этиологического фактора заболевания, который приводит к кислотно-основному дисбалансу, ухудшению микроциркуляции, переохлаждению организма. Эти причины накладываются на бессознательное или коматозное состояние, вызывая тяжелые местные изменения в пораженных тканях.
Ключевым моментом патогенеза считается ухудшение кровоснабжения тканей, которое вызывает образование миоглобина. В норме он находится только внутриклеточно, наибольшие количества пигмента найдены в скелетной и сердечной мускулатуре. При синдроме позиционного сдавления возникает миоглобинемия и миоглобинурия. Избыток пигмента накапливается в почечных канальцах и закупоривает их, становясь причиной острой почечной недостаточности.

В практической травматологии и реаниматологии выделяют 5 периодов болезни: острый, ранний, промежуточный, поздний и этап отдаленных результатов. Они важны для прогнозирования возможных симптомов и их своевременного лечения, чтобы предупредить развитие осложнений СПС. Большую значимость для практикующих врачей имеет классификация по тяжести, согласно которой синдром подразделяют на 3 степени:
- Легкая. Возникает при поражении небольших по площади участков тела: предплечий, голени, головы. При легкой степени тяжести время позиционного сдавления не превышает 6 часов.
- Средняя. Развивается при поражении обширных зон тела: бедра, верхняя или нижняя конечность полностью. Длительность компрессии увеличивается до 6-10 часов.
- Тяжелая. Проявляется при массивных сдавлениях одного или нескольких участков тела. Время компрессии составляет 10-24 часа: чем дольше длится компрессионный синдром, тем хуже прогноз для пациента.
Симптомы
В клиническом течении синдрома позиционного сдавления выделяют 5 периодов, которые последовательно сменяют друг друга. В первой (острой) фазе наблюдается интоксикация, потеря сознания и другие признаки, зависящие от конкретного этиологического фактора. У большинства пациентов развивается коматозное состояние, которое продолжается от нескольких часов до нескольких суток. Этот период характеризуется разнообразными изменениями в сдавленных тканях и во всем организме.
На втором (раннем) этапе проявляются симптомы повреждения тканей. Чаще всего сдавлению подлежат верхние и нижние конечности. При осмотре наблюдаются красно-синюшные пятна на коже, изредка они покрыты ссадинами, небольшими гематомами и участками мацерации. При длительном сдавлении определяют отслойку эпидермиса с образованием пузырьков, которые заполнены мутной или кровянистой жидкостью. Пациенты жалуются на боли, чувство распирания, онемение конечности.
После ликвидации сдавления к конечности начинает активно притекать кровь, что внешне проявляется отеками. Ткани резко напряжены, кожа становится бледной и холодной. Отечность сопровождается сдавлением артерий, поэтому на дистальных отделах конечностей сосудистая пульсация резко ослаблена или вовсе не определяется. Такие симптомы дополняются резким ограничением подвижности, которое связано с сильными болями и отечностью.
Ранний этап позиционного сдавления сопровождается эндогенной интоксикацией. Сразу после выхода из коматозного состояния появляется общее недомогание, заторможенность, тошнота и рвота. Характерно повышение температуры до субфебрильных значений. У пациентов наблюдается одышка, глухость сердечных тонов, сухость во рту. Поражение почек и других органов с развитием полиорганной недостаточности знаменует переход к третьему (промежуточному) периоду болезни.
Четвертый (поздний) этап синдрома сдавления характеризуется постепенным восстановлением работы всех органов и систем. Он начинается в сроки 10-25 суток после травматизации мягких тканей. При успешном лечении СПС переходит в пятую фазу - период отдаленных результатов. Она продолжается от 3 месяцев до 2 лет, характеризуется поздними последствиями со стороны пораженной конечности, почек и других органов.
Осложнения
Основной проблемой синдрома позиционного сдавления является острая недостаточность функции почек, которая связана с массивной миоглобинемией. Развитие ОПН в 3 раза повышает вероятность летального исхода у пострадавшего и коррелирует с неблагоприятным отдаленным прогнозом. Большое значение имеют осложнения основного заболевания либо интоксикации, которые стали причиной сдавления мягких тканей тела.
Обследование пациента проводится врачом отделения интенсивной терапии либо травматологом, что зависит от преобладающей симптоматики. На первый план выходит подробный сбор анамнеза: необходимо уточнить обстоятельства, предшествовавшие травме, выяснить точное положение пострадавшего, исключить химические аддикции и другие факторы риска. Для диагностики синдрома позиционного сдавления применяются следующие методы:
- УЗИ мягких тканей. При ультразвуковой диагностике отмечаются признаки повреждения компрессированных мышц: стертость мышечного рисунка, отсутствие поперечной исчерченности, мозаичные гипоэхогенные зоны (очаги миолиза). Для исключения венозных причин СПС назначают допплерографию сосудов пораженного участка.
- Рентгенография. Рентгенологическая визуализация информативна для исключения вывихов и переломов, которые в сочетании с внешними повреждениями кожи дают сходную клиническую картину. При синдроме позиционного сдавления рентгенографические изменения отсутствуют.
- ЭКГ. На электрокардиограмме определяются признаки гиперкалиемии: изменение интервала QT, возрастание зубцов T в грудных отведениях, единичные бигеминии и желудочковые экстрасистолы. Исследование дополняют УЗИ сердца, при котором патологические изменения не обнаруживаются.
- Биохимический анализ крови. Основным диагностическим признаком является повышение миоглобина крови свыше 1000 нг/мл, что коррелирует с высоким риском поражения почек. Возрастание уровня креатинина крови свидетельствует о развитии почечной дисфункции, в сочетании со сниженной клубочковой фильтрацией диагноз подтверждается.
- Анализ мочи. При СПС удельный вес мочи превышает 1015, в ней содержится большое количество миоглобина. Осмолярность составляет свыше 500 мосм/л, уровень натрия не превышает 20 ммоль/л. Характерно соотношение осмолярности мочи и плазмы свыше 1,1.
Дифференциальная диагностика
При поступлении пациента с синдромом сдавления проводится сложная дифференциальная диагностика межу позиционной компрессией тканей и классическим краш-синдромом. Отличительными признаками СПС выступают отсутствие болевого и травматического шока, отсутствие информации о попадании пациента под завалы. Обязательно исключают венозный тромбоз и тромбофлебит, вывих и перелом конечности.
Что надо знать о синдроме длительного давления

Синдром длительного сдавления (краш-синдром, СДС) - жизнеугрожающее состояние, которое возникает в связи с длительным сдавлением любой части тела и последующим её высвобождением, вызывающее травматический шок и часто приводящее к смерти.
Проявляется болью, ухудшением состояния, отеком пораженных отделов тела, острой почечной недостаточностью. Без медицинской помощи пострадавшие погибают от острой почечной недостаточности, нарастающей интоксикации, легочной или сердечно-сосудистой недостаточности.
Возникновению данного синдрома способствуют два условия:
1) массивный объём сдавленных тканей;
2) длительный период сдавления (от 40 минут и более).
В зоне сдавления образуются токсические продукты (свободный миоглобин, креатинин, калий, фосфор), которые не «размываются» жидкостью, скопившейся из-за механического препятствия циркуляции её тока. В связи с этим после устранения причины сдавления возникает системная реакция организма - продукты разрушенных тканей попадают в кровоток. Так
происходит отравление организма - токсемия.
Обычно синдром длительного сдавления (СДС) возникает у пострадавших во время оползней, землетрясений, обвалов в шахтах, строительных работ, дорожных аварий, заготовки леса, при взрывах и разрушениях зданий и сооружений.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СИНДРОМА ДЛИТЕЛЬНОГО СДАВЛЕНИЯ
Синдром длительного сдавления мягких, преимущественно мышечных тканей, развивается в результате сочетания трех обязательных элементов:
1) потеря жидкой части крови по причине травматизации сосудов и иных тканей;
2) развитие болевого синдрома, возможно, шоковых состояний;
3) отравление организма некротическими тканями и другими токсичными продуктами, образованными при тканевом распаде.
ПРИЗНАКИ СИНДРОМА ДЛИТЕЛЬНОГО СДАВЛЕНИЯ
Состояние человека на момент обнаружения может быть вполне удовлетворительным, а может быть крайне тяжелым:
1) Если с момента начала компрессии прошло немного времени, то конечность будет отечной, кожа бледной и холодной на ощупь, периферическая пульсация будет снижена или полностью отсутствовать.
2) Если пострадавший находился под завалом длительное время (4-6 часов и более), то пораженные участки тела могут быть красно-синюшного цвета, сильно отечными, пульсация сосудов отсутствует, движение конечностями невозможно, попытки пошевелить ими вызывают сильнейшую боль.
ПЕРВАЯ ПОМОЩЬ ПРИ СИНДРОМЕ ДЛИТЕЛЬНОГО СДАВЛЕНИЯ
При обнаружении пострадавших, находившихся под какими-либо сдавливающими предметами, категорически нельзя освобождать передавленные конечности сразу. Принцип оказания помощи - не допустить залпового выброса токсинов, то есть «запереть» их в освобождённой от груза конечности, чередуя наложение жгута, снятие груза и тугое бинтование одновременно с оказанием помощи при сопутствующих повреждениях и общими противошоковыми мероприятиями.
В первую очередь, необходимо наложить жгут выше места повреждения, и только после этого осторожно убрать предметы, под которыми оказался человек. Если убрать их сразу, не накладывая жгут, токсичные продукты, образовавшиеся при массивном разрушении мышечной
ткани, попадут в общий кровоток. Это вызовет повреждение почек, развитие острой почечной недостаточности, что может привести к гибели пострадавшего до того, как удастся доставить его в медицинское учреждение.
Первая помощь до оказания медицинской помощи
Пострадавшую конечность необходимо туго забинтовать, максимально охладить и иммобилизировать, предварительно сняв с нее одежду и обувь, если речь идет о нижних конечностях.
Открытые раны (ссадины, порезы) при возможности следует обработать.
Если есть возможность, дать пострадавшему обезболивающие препараты, учитывая при этом возможную аллергическую реакцию организма пострадавшего.
Если пострадавший находится в сознании и нет подозрения на травму живота, то ему можно давать питье.
Пострадавшего нужно в кратчайшие сроки доставить в медицинское учреждение для оказания квалифицированной помощи. Следует отметить, что к жгуту обязательно прикрепляется записка, в которой будет указано время наложения.
Если время трагедии неизвестно, оказывают стандартную первую помощь, особенностью которой является отказ от быстрого освобождения от давящего груза.
О синдроме раздавливания в судебномедицинском отношении
библиографическое описание:
О синдроме раздавливания в судебномедицинском отношении / Гуревич П.С. // Судебно-медицинская экспертиза. — М., 1962. — №3. — С. 16-18.
код для вставки на форум:
Знакомство с синдромом раздавливания (травматический токсикоз — Н.Н. Еланский, синдром травматического сдавливания — А.Я. Пытель, синдром длительного раздавливания — М.И. Кузин, crash-syndrome — Байуотерс и др. ) необходимо судебномедицинскому эксперту. В то же время в судебномедицинской литературе этот вопрос не освещен.
Массовые случаи синдрома раздавливания наблюдаются, например, в тех случаях, когда пострадавшие придавливаются обломками зданий.
В нашей практике синдром раздавливания встретился 4 раза.
Картина синдрома типична. После извлечения из-под придавливающего предмета пострадавшие вначале обычно чувствуют себя удовлетворительно. Но через несколько часов развивается состояние, напоминающее тяжелый шок. Одновременно в придавленной конечности развивается деревянистой плотности отек, конечность холодна на ощупь, пульса нет, движения отсутствуют. Затем (обычно через 2—3 дня) появляются признаки почечной недостаточности: суточное количество мочи резко падает, в ней появляются патологические элементы, уровень остаточного азота крови увеличивается, нарастают симптомы уремии. Этот период длится 2—5 дней. Если пострадавший не умирает от уремии и мочеотделение восстанавливается, то начинают преобладать изменения в придавленных частях тела. В этом периоде, который длится до 2 месяцев, происходит постепенное частичное омертвение и отторжение раздавленных тканей, главным образом на конечностях. В последующем происходит медленное заживление.
Таким образом, в течении синдрома раздавливания можно выделить 5 периодов: скрытый, общей шокоподобной реакции, почечной недостаточности, «местных» проявлений и реконвалесценции.
Соответствующая картина может развиваться при сильном придавливании конечности, продолжавшемся 30—45 минут (А.Я. Пытель). и даже меньше (в наших наблюдениях), но наиболее тяжелые формы развиваются при многочасовом придавливании.
Смерть наступает чаще всего во 2-м периоде — при картине, напоминающей шок, или в 3-м — от уремии. В 4-м периоде смерть может наступить от генерализации инфекции или кровотечения из аррозированного сосуда, а в 5-м — от раневого истощения (М.И. Кузин). Смертность при синдроме раздавливания достигает 60%.
При вскрытии трупов людей, погибших во 2-м периоде, обращают на себя внимание признаки расстройства кровообращения с полнокровием и стазами в сосудах различных органов. В то же время наблюдаются резкий спазм сосудов и ишемия коры почек.
При вскрытии умерших в 3-м периоде обнаруживают признаки уремии, а также инфаркты коры почек и сравнительно небольшие дистрофические изменения в канальцах и клубочках. Анатомическая картина (в том числе и в нашем наблюдении) не позволяет говорить о блокаде почек осаждающимся миоглобином. В печени — перикапиллярный отек, иногда некрозы центров долек и жировое перерождение. В раздавленных тканях — явление некроза.
Патогенез синдрома раздавливания далеко не ясен. Большое значение придается нервным влияниям из раздавленных конечностей и поступлению в ток крови токсических продуктов распада мышц, (А.Я. Пытель, Н.Н. Еланский, М.И. Кузин, Байуотерс и др. ). В поражении почек главную роль играет спазм мелких артерий коры (Труэта), что приводит к уремии. Но причиной поражения почек не являются одни только рефлекторные воздействия, тем более что, как показали работы Л.Г. Лейбсона, А.Г. Гинецинского, Н.И. Михельсона и др., рефлекторная анурия не может быть сведена к прямым нервным воздействиям на почку. В клинических и анатомических картинах синдрома раздавливания имеется большое сходство с такими, например, состояниями, как шок при переливании крови, несовместимой по резус-фактору, или отравление мышьяковистым водородом (Байуотерс, Дибл, П.С. Гуревич).
Приводим наши наблюдения.
В 23 часа 7/XII 1958 г. грузовая автомашина упала в овраг. У сидевшего в кабине гр-на М., 21 года, смятой кабиной была придавлена левая половина тела, особенно левые рука и нога. Погода стояла не холодная, одет гражданин М. был тепло и когда около 10 часов утра следующего дня его извлекли из кабины, он чувствовал себя хорошо и даже отказался ехать в больницу. Но вскоре состояние его ухудшилось,: и в 14 часов 30 минут 8/XII он в тяжелом состоянии был доставлен в больницу. Он жаловался на боли в спине, отсутствие движений в левых конечностях. Левые рука и нога отечные, плотные, холодные, чувствительность в них отсутствует. Отечные «подушки» имеются на спине слева; пульс 130 ударов в минуту, аритмичный, кровяное давление не определяется. Каких-либо видимых повреждений, в том числе кровоподтеков и переломов костей, нет. На следующий день состояние улучшилось, артериальное давление было равно 90/60 мм рт. ст. С 10/ХII стали нарастать симптомы почечной недостаточности. За сутки выделялось до 150—200 мл мочи цвета крепкого чая, содержащей немного белка, лейкоцитов и эритроцитов; остаточный азот крови составлял 240 мг%. Температура нормальная. Наблюдалось сгущение крови. В последние дни артериальное давление постепенно повысилось до 160/95 мм рт. ст. Смерть наступила 13/XII от уремического отека легких.
При наружном осмотре трупа отмечена значительная отечность левой руки и меньше — левого бедра. При вскрытии — «уремический запах». Обнаружены отек легких, подслизистой глотки и гортани, небольшой гидроторакс, мелкие кровоизлияния под плеврой, катаральный трахеит и гастроэнтероколит. Сердце весом 400 г, с мелкими кровоизлияниями под эпикардом и дряблой мышцей. Селезенка весом 200 г, дряблая, малинового цвета, пульпа давала значительный соскоб. Печень весом 2440 г, тусклого красно-коричневого цвета, полнокровная. Почки весом 550 г, дрябловатые, видно несколько свежих ишемических инфарктов размером до 1,5?1 см; темно-красные пирамидки четко выделялись на фоне сероватой бледной коры. Небольшой участок некроза слизистой оболочки мочевого пузыря. Мышцы левых руки и ноги тусклые, дряблые, вареного вида.
Гистологическое исследование: почки — клубочки без изменений, в некоторых капсулах розоватая мелкозернистая масса, инфаркты коры отграничены небольшим лейкоцитарным валом и зоной кровоизлияний; печень — небольшой перикапиллярный отек, немного бурого пигмента в клетках; ткани левых руки и ноги — эпидермис и дерма без изменений; подкожная клетчатка резко отечна, местами — глыбчатый распад коллагеновых волокон, сосуды расширены, многие тромбированы; вид мышечных волокон разнообразен: одни сохранили поперечную исчерченность, в других видны лишь контуры, а большей частью отмечаются крупные поля сплошного некроза с лейкоцитарными инфильтратами и кровоизлияниями по периферии; в остальных органах полнокровие; в печени, селезенке и почках железа при окраске по Перлсу не обнаружено.
Приводим 2 наблюдения, закончившихся выздоровлением пострадавших.
Автобус столкнулся с паровозом. От удара в борте автобуса образовалось отверстие, в котором были ущемлены ноги гр-ки Я., 22 лет. Извлечь пострадавшую удалось примерно через 20 минут. В больницу она поступила через час в тяжелом состоянии с жалобами на боли в ногах. Артериальное давление 120/70 мм рт. ст. пульс 90 ударов в минуту, ровный. На границе верхней и средней трети задней поверхности левой голени имелась рваная рана размером 6?11 см с небольшим разрывом икроножной мышцы. Кроме того, отмечены 3 поверхностные раны на левой голени спереди размером около 2?3 см каждая. Через 40 минут после поступления под местным обезболиванием была сшита надорванная икроножная мышца. Раны зашиты наглухо. При операции не было отмечено изменения вида тканей, кровотечения не наблюдалось. В последующие дни, несмотря на отсутствие признаков шока, переломов костей и повреждений внутренних органов, состояние пострадавшей было тяжелым. Симптом Пастернацкого положительный, количество выделяемой мочи снизилось до 300—400 мл в сутки. Голени (особенно левая) отечны, очень плотны, образовались крупные пузыри, наполненные серозной жидкостью. Зашитая рана на левой голени разошлась, сделано 3 дополнительных разреза. Лечащие врачи четко описывают упомянутые признаки, характерные для синдрома раздавливания (в том числе* уменьшение диуреза), но так как с синдромом раздавливания они до этого не были знакомы, то не диагностировали его; причина тяжести состояния больной и олигурии осталась для них неясной. Анаэробная инфекция была исключена. С 4-го дня количество мочи начало увеличиваться, а с 7-го началось постепенное улучшение состояния. Через месяц пострадавшая была выписана для амбулаторного лечения.
Правая голень Тани Л., 6 лет, была придавлена железобетонной балкой весом в несколько центнеров. Девочку освободили через 3—5 минут. При поступлении в больницу через 15 минут после травмы была в сознании, сонлива. На боли в правой ноге почти не жалуется. Бледна. Пульс 120 ударов в минуту, ритмичный, малый; дыхание частое и поверхностное. Органы брюшной полости безболезненны и не пальпируются, симптом Пастернацкого отрицателен. Правая голень бледно-синюшная, резко отечная, деревянистой плотности, на ощупь заметно холоднее левой, пульсация не определялась. На передней поверхности средней трети ее было видно синюшное углубление размером 5?2 см — след придавившего предмета. В последующие дни состояние продолжало оставаться тяжелым. Правая голень резко отечна, напряжена, болезненна, сине-багрового цвета. При рентгеновском исследовании определена трещина обеих костей правой голени в средней трети. На 3-й день отмечен положительный симптом Пастернацкого. Моча прозрачная, удельный вес 1010, следы белка, при микроскопии: лейкоциты — 10—15 в поле зрения, эритроциты свежие и выщелоченные — 15—20, гиалиновые цилиндры — 1—2. Общее количество мочи и остаточный азот крови не определялись. Таким образом, тяжесть состояния девочки и местные симптомы не могут быть объяснены наличием легкого травматического шока, отмеченного при поступлении, и трещиной костей голени. Это нашло отражение в клиническом диагнозе: синдром раздавливания, поднадкостничный перелом обеих костей правой голени на одном уровне, отечность деревянистой плотности правой голени. С 5—7-го дня началось постепенное улучшение, и через 29 дней больная была выписана для амбулаторного лечения. Через 4 года девочка здорова.
В случаях, окончившихся выздоровлением, иногда приходится определять тяжесть телесных повреждений. Мы считаем, что выраженные случаи синдрома раздавливания, сопровождающиеся шокоподобным состоянием в первые дни и олигурией, следует относить к тяжким повреждениям. К таковым мы отнесли повреждения у гр-ки Я. Более легко протекающие случаи (как в 3-м наблюдении) следует относить к менее тяжким; они требуют длительного лечения и вызывают существенное нарушение здоровья.
Читайте также:
- Вирусные поражения кожи. Ветряная оспа
- Стадии сердечной недостаточности. Пациенты с высоким риском развития сердечной недостаточности
- Анализ пота для диагностики наркотиков, психоактивных веществ
- Исчезновение печеночной тупости. Причины исчезновения печеночной тупости при перкуссии
- Лечение косоглазия уколами бупивакаина в мышцы глаза
