Задний мозг эмбриона. Формирование заднего мозга плода
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Головной мозг развивается из переднего, расширенного отдела мозговой трубки. Развитие проходит несколько стадий. У 3-х недельного эмбриона наблюдается стадия двух мозговых пузырей — переднего и заднего. Передний пузырь по темпам роста обгоняет хорду и оказывается впереди нее. Задний расположен над хордой. В возрасте 4-5 недель формируется третий мозговой пузырь. Далее первый и третий мозговые пузыри разделяются каждый на два, в результате формируется 5 пузырей. Из первого мозгового пузыря развивается парный конечный мозг (telen-cephalon), из второго — промежуточный мозг (diencephalon), из третьего — средний мозг (mesencephalon), из четвертого — задний мозг (meten-cephalon), из пятого — продолговатый мозг (myelencephalon). Одновременно с образованием 5 пузырей мозговая трубка изгибается в сагиттальном направлении. В области среднего мозга образуется изгиб в дорсальном направлении — .теменной изгиб. На границе с зачатком спинного мозга — другой изгиб идет также в дорсальном направлении — затылочный, в области заднего мозга образуется мозговой изгиб, идущий в вентральном направлении.
На четвертой неделе эмбриогенеза из стенки промежуточного мозга образуются выпячивания в виде мешков, которые в дальнейшем приобретает форму бокалов — это глазные бокалы. Они приходят в контакт с эктодермой и индуцируют в ней хрусталиковые плакоды. Глазные бокалы сохраняют связь с промежуточным мозгом в виде глазных стебельков.
В дальнейшем стебельки превращаются в зрительные нервы. Из внутреннего слоя бокала развивается сетчатка глаза с рецепторными клетками. Из наружного — сосудистая оболочка и склера. Таким образом, зрительный рецепторный аппарат является как бы вынесенным на периферию отделом мозга.
Подобное выпячивание стенки переднего мозгового пузыря дает начало обонятельному тракту и обонятельной луковице.
Гетерохронность созревания нейронных систем мозга
Последовательность созревания нейронных систем головного мозга в эмбриогенезе определяется не только закономерностями филогенеза, но, в значительной мере, обусловлена этапностью становления функциональных систем (рис. V. 1). В первую очередь, созревают те структуры, которые должны подготовить плод к рождению, т. е. к жизни в новых условиях, вне организма матери.
В созревании нейронных систем головного мозга можно выделить несколько этапов.
Первый этап. Наиболее рано созревают единичные нейроны переднего отдела среднего мозга и клетки мезенцефалического ядра тройничного (V) нерва. Волокна этих клеток раньше других прорастают в
Рис. V. 1. Реконструкция нервной системы эмбриона человека длиной 10 мм.
направлении древней коры и далее — к неокортексу. Благодаря их влиянию, неокортекс вовлекается в осуществление приспособительных процессов. Мезенцефалические нейроны участвуют в поддержании относительного постоянства внутренней среды, в первую очередь, газового состава крови и вовлечены в механизмы общей регуляции обменных процессов. Клетки мезенцефалического ядра тройничного нерва (V) связаны также с мышцами, участвующими в акте сосания и входят в функциональную систему, связанную с формированием сосательного рефлекса.
Второй этап. Под воздействием клеток, созревающих на первом этапе, развиваются нижележащие структуры ствола мозга клеток, созревающих на первом этапе. Это — отдельные группы нейронов ретикулярной формации продолговатого мозга, заднего отдела моста и нейроны двигательных ядер черепномозговых нервов. (V, VII, IX, X, XI, XII), обеспечивающие координацию трех важнейших функциональных систем: сосания, глотания и дыхания. Вся эта система нейронов отличается ускоренными темпами созревания. Они достаточно быстро обгоняют нейроны, созревающие на первом этапе, по степени зрелости.
На втором этапе проявляют активность раносозревающие нейроны вестибулярных ядер, локализированных на дне ромбовидной ямки. Вестибулярная система развивается у человека ускоренными темпами. Уже к 6-7 месяцам эмбриональной жизни она достигает степени развития, характерной для взрослого человека.
Третий этап. Созревание нейронных ансамблей гипоталамических и таламических ядер также идет гетерохронно и определяется включением их в различные функциональные системы. Например, ускоренно развиваются ядра таламуса, задействованные в системе терморегуляции.
В таламусе позднее всех созревают нейроны передних ядер, однако темп их созревания резко подскакивает к рождению. Это связано с их участием в интеграции обонятельных импульсов и импульсов других модальностей, определяющих выживание в новых условиях среды.
Четвертый этап. Созревание сначала ретикулярных нейронов, затем — остальных клеток палеокортекса, архикортекса и базальной области переднего мозга. Они участвуют в регуляции обонятельных реакций, поддержании гомеостаза и др. Древняя и старая кора, занимающие очень небольшую площадь поверхности полушария у человека, к рождению оказываются уже полностью сформированными.
Пятый этап. Созревание нейронных ансамблей гиппокампа и лимбической коры. Это происходит в конце эмбриогенеза, а развитие лимбической коры продолжается и в раннем детстве. Лимбическая система принимает участие в организации и регуляции эмоций и мотиваций. У ребенка это прежде всего пищевая и питьевая мотивации и др.
В той же последовательности, в которой созревают отделы головного мозга, происходит и миелинизация соответствующих им волоконных систем. Нейроны раносозревающих систем и структур мозга посылают свои отростки в другие участки, как правило, в оральном направлении и как бы индуцируют последующий этап развития.
Развитие неокортекса имеет свои особенности, но и оно идет по принципу гетерохронии. Так, согласно филогенетическому принципу, наиболее рано в эволюции появляется древняя кора, затем — старая, и только после этого — новая кора. В эмбриогенезе у человека новая кора закладывается раньше старой и древней коры, но последние развиваются быстрыми темпами и достигают максимальной площади и дифференцировки уже к середине эмбриогенеза. Затем они начинают смещаться на медиальную и базальную поверхность и частично редуцируются. Инсулярная область, которая занята неокортексом лишь частично, быстро начинает свое развитие и созревает уже к концу пренатального периода.
Наиболее быстро созревают те области новой коры, которые связаны с филогенетически более старыми вегетативными функциями, например, лимбическая область. Затем созревают области, формирующие так называемые проекционные поля различных сенсорных систем, куда приходят сенсорные сигналы от органов чувств. Так, затылочная область закладывается у эмбриона в 6 лунных месяцев, полное же ее созревание завершается к 7 годам жизни.
Несколько позже созревают ассоциативные поля. Самыми последними созревают наиболее филогенетически молодые и функционально самые сложные поля, которые связаны с осуществлением специфически человеческих функций высокого порядка — абстрактного мышления, членораздельной речи, гнозиса, праксиса и т. д. Таковыми являются, например, рече-двигательные поля 44 и 45. Кора лобной области закладывается у 5-месячного плода, полное созревание затягивается до 12 лет жизни. Поля 44 и 45 требуют для своего развития более длительного времени даже при высоких темпах созревания. Они продолжают рост и развитие в течение первых лет жизни, в юношеском возрасте и даже у взрослых. Количество нервных клеток при этом не нарастает, но увеличивается количество отростков и степень их разветвлений, количество шипиков на дендритах, количество синапсов, происходит миелинизация нервных волокон и сплетений. Развитию новых областей коры способствуют учебные воспитательные и образовательные программы, учитывающие особенности функциональной организации мозга ребенка.
В результате неравномерного роста участков коры в процессе онтогенеза (как пре-, так и постнатального), в одних областях наблюдается как бы оттеснение определенных отделов в глубь борозд за счет наплыва над ними соседних, функционально более важных. Примером этого является постепенное погружение островка в глубь сильвиевой щели за счет мощного разрастания соседних отделов коры, развивающихся с появлением и совершенствованием членораздельной речи ребенка — лобной и височной покрышки — соответственно рече-двигательный и рече-слуховой центры. Восходящая и горизонтальная передние ветви сильвиевой щели образуются из наплыва триангулярной извилины и развиваются у человека на самых поздних стадиях пренатального периода, но это может происходить и постнатально, довольно в зрелом возрасте.
В других областях неравномерность разрастания коры проявляется в закономерностях обратного порядка: глубокая борозда как бы разворачивается, и на поверхность выходят новые отделы коры, ранее скрытые в глубине. Именно так на поздних стадиях пренатального онтогенеза исчезает поперечно затылочная борозда, а на поверхность выходят теменно затылочные извилины — корковые отделы, связанные с осуществлением более сложных, зрительногностических функций; проекционные же зрительные поля отодвигаются на медиальную поверхность полушария.
К моменту рождения ребенка разные отделы его мозга развиты неодинаково. Более дифференцированы структуры спинного мозга, ретикулярная формация и некоторые ядра продолговатого мозга (ядра тройничного, блуждающего, подъязычного нервов, вестибулярные ядра), среднего мозга (красное ядро, черная субстанция), отдельные ядра гипоталамуса и лимбической системы. Относительно далеки от окончательного созревания нейронные комплексы филогенетически более молодых областей коры — височной, нижнетеменной, лобной, а также стриопал-лидарной системы, зрительных бугров, многих ядер гипоталамуса и мозжечка.
В слуховой системе к рождению формируется слуховой аппарат, способный воспринимать раздражения.
Наряду с обонятельным, слуховой аппарат является ведущим уже с первых месяцев жизни. Центральные же слуховые пути и корковые зоны слуха созревают позднее.
К моменту рождения полностью созревает аппарат, который обеспечивает сосательный рефлекс. Он образован ветвями тройничного (V пара), лицевого (VII пара), язычно-глоточного (IX пара) и блуждающего (X пара) нервов. Все волокна к рождению миелинизированы.
Зрительный аппарат к моменту рождения развивается частично. Зрительные центральные пути к рождению миелинизированы, периферические же (зрительный нерв) миелинизируются после рождения. Способность видеть окружающий мир — это результат научения. Он определяется условно-рефлекторным взаимодействием зрения и осязания. Руки — первый объект собственного тела, который попадает в поле зрения ребенка. Интересно, что такое положение руки, которое позволяет глазу видеть ее, формируется задолго до рождения, у эмбриона 6-7 недель (см. рис. VIII. 1).
В результате миелинизации зрительного, вестибулярного и слухового нервов у 3-месячного ребенка отмечается точная установка головы и глаз к источнику света и звука. Ребенок 6 месяцев начинает манипулировать предметами под контролем зрения.
Последовательно созревают и структуры мозга, обеспечивающие совершенствование двигательных реакций. На 6-7-й неделе у эмбриона созревает красное ядро среднего мозга, играющего важную роль в организации мышечного тонуса и в осуществлении установочных рефлексов при согласовании позы в соответствии с поворотом туловища, рук, головы. К 6-7 месяцам пренатальной жизни созревают высшие подкорковые двигательные ядра — полосатые тела. К ним переходит роль регулятора тонуса при разных положениях и непроизвольных движениях.
Движения новорожденного неточны, недифференцированы. Они обеспечиваются влияниями, идущими от полосатых тел. В первые годы жизни ребенка от коры прорастают волокна к полосатым телам, и деятельность полосатых тел начинает регулироваться корой. Движения становятся более точными, дифференцированными .
Таким образом, экстрапирамидная система становится под контроль пирамидной. Процесс миелинизации центральных и периферических путей функциональной системы движения наиболее интенсивно происходит до 2 лет. В этот период ребенок начинает ходить.
Возраст от рождения до 2 лет — это особый период, в течение которого ребенок овладевает также уникальной способностью к членораздельной речи. Развитие речи ребенка происходит только при непосредственном общении с окружающими людьми, о процессе обучения. Аппарат, регулирующий речь, включает в себя сложную иннервацию различных органов головы, гортани, губ, языка, миелинирующиеся проводящие пути в ЦНС, а также сформировавшийся специфически человеческий комплекс речевых полей коры 3 центров — рече-двигательного, рече-слухового, рече-зрительного, объединенных системой пучков ассоциативных волокон в единую морфофункциональную систему речи. Речь человека — это специфически человеческая форма высшей нервной деятельности.
Масса мозга: возрастная, индивидуальная и половая изменчивость
Масса мозга в эмбриогенезе изменяется неравномерно. У 2-месячного плода она равна ~ 3 г. За период до 3 месяцев масса мозга увеличивается в ~ 6 раз и составляет 17 г, к 6 лунным месяцам — еще в 8 раз: -130 г. У новорожденного масса мозга достигает: 370 г — у мальчиков и 360 г — у девочек. К 9 месяцам происходит ее удвоение: 400 г. К 3 годам масса мозга увеличивается втрое. К 7 годам она достигает 1260 г — у мальчиков и 1190 г — у девочек. Максимальная масса мозга достигается в 3-м десятилетии жизни. В старших возрастах она снижается.
Масса мозга взрослого мужчины — 1150-1700 г. На протяжении всей жизни масса мозга мужчин выше, чем у женщин. Масса мозга обладает заметной индивидуальной вариабельностью, но не может служить показателем уровня развития умственных способностей человека. Известно, например, что у И.С. Тургенева масса мозга была равна 2012 г, Кювье — 1829, Байрона — 1807, Шиллера — 1785, Бехтерева — 1720, И.П. Павлова — 1653, Д.И. Менделеева — 1571, А. Франса — 1017 г.
Для оценки степени развития мозга был введен «индекс церебрализации» (степень развития мозга при исключенном влиянии массы тела). По этому индексу человек резко отличается от животных. Весьма существенно, что на протяжении онтогенеза у человека можно выделить особый период в развитии, который отличается максимальным «индексом церебрализации». Этот период соответствует периоду раннего детства, от 1 года до 4-х лет. После этого периода индекс снижается. Изменения индекса церебрализации подтверждается нейрогистологическими данными. Так, например, количество синапсов на единице площади теменной коры после рождения резко увеличивается только до 1 года, затем несколько уменьшается до 4-х лет и резко падает после 10 лет жизни ребенка. Это свидетельствует о том, что именно период раннего детства является временем огромного количества возможностей, заложенных в нервной ткани мозга. От их реализации во многом зависит дальнейшее развитие умственных способностей человека.
В заключение глав о развитии мозга человека следует еще раз подчеркнуть, что важнейшей специфически человеческой особенностью является уникальная гетерохрония закладки неокортекса, при которой развитие и окончательное созревание структур мозга, связанных с осуществлением функций высшего порядка, совершаются в течение достаточно длительного времени после рождения. Возможно, это и явилось тем величайшим ароморфозом, который определил выделение человеческой ветви в процессе антропогенеза, так как «ввел» процесс научения и воспитания в формирование человеческой личности.
В этот день:
Дни рождения 1928 Родился Владимир Иванович Матющенко — доктор исторических наук, специалист по археологии Западной Сибири от палеолита до эпохи средневековья. Исследователь таких известных памятников как Ростовка, Сидоровка, Еловский могильник, Самусь.
Типичные поражения нервной системы плода: корреляция между МРТ и данными УЗИ
Оценка состояния плода улучшилась за эти годы благодаря развитию инструментальных методов диагностики. Столкнувшись с более сложными диагнозами, МРТ стала широко использоваться в качестве дополнения к пренатальному УЗИ.
Поскольку показания к МРТ головного мозга плода в основном основаны на, вызывающих подозрение, результатах УЗИ, МРТ плода обычно проводится во второй половине беременности, от 18 до 20 недель.
Наиболее распространенные показания для визуализации головного мозга плода кратко обсуждаются ниже и включают анэнцефалию, вентрикуломегалию, агенезию мозолистого тела, голопрозэнцефалию, гидранэнцефалию, микроцефалию, порок Киари, инэнцефалию, порок развития Денди-Уокера и другие.
Дефекты мозга и ЦНС
Анэнцефалия
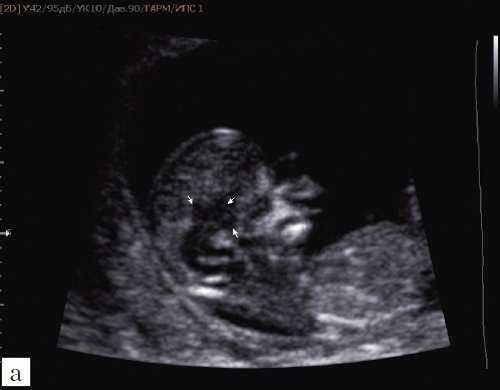
Анэнцефалия относится к дефектам заращения передней нервной трубки, с общей частотой приблизительно 1 на 1000 рождений и летальным прогнозом. Анэнцефалия характеризуется отсутствием свода черепа, что приводит к обнажению нервной ткани. Ранний диагноз может быть легко поставлен с помощью УЗИ в первом триместре (Рис. 1).
Рисунок 1: Плод в 13 недель с экзэнцефалией.
А . Сагиттальное УЗИ показывает плоскую головку (стрелка). B, C . Корональные (слева) и сагиттальные (справа) T2-взвешенные изображения (B) и 3-мерные изображения реконструкции магнитно-резонансной томографии показывают дисморфную мозговую ткань в амниотической полости (стрелки).
Вентрикуломегалия
Вентрикуломегалия является одним из наиболее частых патологических изменений головного мозга. Она связана с дисбалансом между продукцией и реабсорбцией спинномозговой жидкости, что приводит к избытку последней. В результате боковые желудочки могут демонстрировать различные степени увеличения, которые могут быть или не быть связаны с дилатацией третьего и четвертого желудочков. Термин вентрикуломегалия используется только тогда, когда ширина одного или обоих желудочков, измеренная на уровне гломуса, составляет ≥10 мм на любой стадии беременности.
В случаях обнаружения при УЗИ вентрикуломегалии, МРТ полезна для оценки паренхимы головного мозга, а также для оценки связанных пороков развития (Рис. 2).
Связи с другими аномалиями встречаются примерно в 70-85% случаев, включая миеломенингоцеле (30%) и травмы головного мозга, такие как агенезия мозолистого тела, пороки развития коры, перивентрикулярная гетеротопия, пороки развития мозжечка, перивентрикулярное повреждение белого вещества и др. Кроме того, могут наблюдаться дефекты, затрагивающие сердце, грудную клетку, почки, брюшную стенку, лицо и конечности. Тем не менее, в некоторых случаях вентрикуломегалия является единственной патологической находкой, которая называется изолированной вентрикуломегалией. В таких случаях риск развития анеуплоидии может быть выше, и необходим более конкретный анализ (Рис. 3).
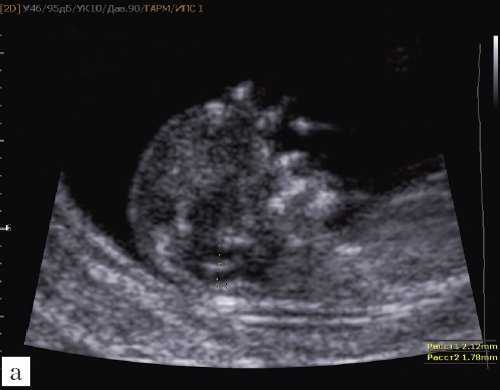
Рисунок 2: Плод с дилатацией левого желудочка в 35 недель.
А-С . Осевое УЗИ (A), аксиальная T2-взвешенная (B) и корональная T2-взвешенная (C) магнитно-резонансная томограммы показывают дилатацию левого желудочка (звездочки). В левом полушарии, близко к левому желудочку присутствует гетерогенный сигнал (C, стрелка). E . Сагиттальный T2-взвешенный снимок показывает сужение ствола мозга (стрелка). F . Взвешенное по аксиальной диффузии изображение (слева) и соответствующая карта видимых коэффициентов диффузии (справа) показывают гематому вблизи левого желудочка (стрелки).
Рисунок 3: Плод с вентрикуломегалией в 34 недели.
Сагиттальные Т2-взвешенные (слева) и 3-мерные реконструкции (справа) изображения демонстрируют увеличенный задний рог в боковых желудочках (звездочки).
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Агенезия мозолистого тела
Мозолистое тело - важная комиссура, соединяющая полушария головного мозга. Оно формируется от передней к задней комиссуры, за исключением рострума. Агенезия мозолистого тела может быть диагностирована с помощью УЗИ. Диагноз может быть подтвержден на основании косвенных признаков, таких как параллельность боковых желудочков, подъем третьего желудочка, дилатация затылочного рога боковых желудочков, отсутствие извилин и наличие комиссуры Пробста, которая не достигает контралатерального полушария и впоследствии изгибает, вызывая вмятины на передне-медиальной стенке лобного рога (Рис. 4). МРТ плода также может выявить другие аномалии данной системы, включая частичный агенез, дисгенез и гипоплазию. Кроме того, часто встречаются ассоциированные пороки развития с участием супратенториальных и инфратенториальных структур (в 80% случаев), и могут возникать связанные аномалии вне ЦНС, включая врожденные пороки сердца, скелетные дефекты и дефекты мочеполовой системы (в 60% случаев)
Рисунок 4: Плод с агенезией мозолистого тела в 35 недель.
A . Аксиальное УЗИ (слева) и МРТ (справа) показывают увеличенный задний рог бокового желудочка (звездочки). B . Корональная шкала серого (слева) и силовая допплерография (справа) показывают отсутствие поясной извилины и радиального расположения извилины (стрелка). C . Сагиттальная Т2-взвешенная магнитно-резонансная томография также показывает те же особенности, что и при УЗИ. D . Осевая трактография показывает комиссуры Пробста (стрелки).
Голопрозэнцефалия
Голопрозэнцефалия - это заболевание раннего происхождения, наблюдаемое даже во время органогенеза головного мозга и являющееся результатом нарушения расщепления переднего мозга. В зависимости от степени тяжести она классифицируется как алобарная, полулобарная и долобарная, с конкретными данными визуализации для каждой формы. Заболеваемость составляет примерно 1 на 10000 рождений, а прогноз алобарной и полулобарной форм - неблагоприятный.
Выживание при легких формах обычно связано с умственной отсталостью. Развитие лица связано с формированием мозга; следовательно, могут возникнуть дефекты лица, начиная от легкого гипотелоризма до циклопии. УЗИ - очень эффективный метод диагностики алобарной и полулобарной голопрозэнцефалии.
Рисунок 5: Плод в 11 недель с голопрозэнцефалией алобарной формы.
A . Аксиальное УЗИ (слева) демонстрирует слияние таламуса и желудочков (звездочка), что также показано в режиме трехмерного рендеринга (справа) с хоботком (стрелка). B . На передних изображениях трехмерного УЗИ в режимах рендеринга (слева) и HDLive (справа) лица показан хоботок (стрелка). C . Вид профиля трехмерного УЗИ в режимах рендеринга (слева) и HDLive (справа) плода показывает хоботок (стрелка). D . Серийные изображения 3D УЗИ (режим томографической ультразвуковой визуализации) показывают слияние желудочков (стрелка). Аксиальные (слева), корональные (в центре) и сагиттальные (справа) МРТ изображения, взвешенные по Т2, показывают моновентрикулу (звездочки) и слитые полушария головного мозга.
Гидроанэнцефалия
Гидранэнцефалия состоит из полного или почти полного разрушения коры головного мозга и базальных ганглиев. Этиология этого повреждения неоднозначна, и повреждение головного мозга может быть вызвано сосудистыми изменениями (полная и двусторонняя обструкция внутренних сонных артерий) или врожденными инфекциями (цитомегаловирус и токсоплазмоз). Система позвоночной артерии относительно интактна при гидранэнцефалии, что приводит к значительному сохранению структур задней ямки, а также нижней и задней частей височной и затылочной долей. На МРТ, несмотря на отсутствие полушарий головного мозга, ствол мозга, таламус и мозжечок присутствуют. Присутствует также и серп мозга, хотя иногда и уменьшенный, с большим количеством жидкости и некротического мусора над незрелыми таламусом и мозжечком (Рис. 6). При подозрении на гидранэнцефалию дифференциальный диагноз должен включать гидроцефалию и алобарную и полулобарную голопрозэнцефалию.
Рисунок 6: Плод с гидранэнцефалией в 22 недели.
A, B . Осевое УЗИ (A) и 3-мерное УЗИ в режиме рендеринга (B) демонстрируют гидранэнцефалию (звездочки). C . Сагиттальная Т2-взвешенная магнитно-резонансная томография показывает, что паренхима головного мозга образует тонкую полоску с гидранэнцефалией (звездочки).
Микроцефалия
Микроцефалия определяется как значительное уменьшение окружности головы ниже пятого процентиля или на два стандартных отклонения ниже среднего. Обычно она выявляется на 24 неделе, поскольку на этом сроке легче проводить дальнейшую диагностику благодаря контрасту между размером головы и телом плода. Основными причинами являются аутосомно-рецессивные или доминантные расстройства, инфекции (цитомегаловирус, токсоплазмоз, краснуха и вирус Зика), радиация, наркотики, алкоголь и гипоксия.
Рисунок 7: Микроцефалия на 35 неделе после внутриутробной инфекции вирусом Зика.
A . Аксиальное УЗИ показывает паренхиматозные кальцификации (стрелка) и дилатацию бокового желудочка (звездочка). Обратите внимание, что оценка мозга ограничена артефактом затенения окостеневшего черепа. B . Осевая Т2-взвешенная магнитно-резонансная томография показывает гладкую и тонкую кортикальную ленту (стрелка) и увеличенную желудочковую систему (звездочки). C . Сагиттальная Т2-взвешенная магнитно-резонансная томография показывает расширение желудочка (звездочка) и относительную гладкость поверхности мозга, атрофию головного мозга и неоднородную кору (стрелка).
Порок Киари
Пороки развития Киари - это врожденные аномалии заднего мозга, обычно связанные с гидроцефалией. Типы порока I и II являются наиболее частыми. Киари I включает смещение миндалин мозжечка в верхнюю часть шеи, тогда как Киари II - это грыжа червя мозжечка и четвертого желудочка. Киари II встречается в 65% -100% случаев тяжелой расщелины позвоночника. По этой причине, когда подозревается порок развития Киари II, необходимо оценить возможное присутствие ассоциированного менингомиелоцеле. Результаты исследования Киари II при УЗИ включают небольшую заднюю ямку, гипопластические полушария мозжечка и дилатацию желудочков.
Рисунок 8: Плод с пороком Киари II в 26 недель.
A . Аксиальное УЗИ показывает признак грыжи мозжечка (стрелка). Осевое УЗИ показывает признак двусторонней депрессии лобной части черепа и расширение желудочков (звездочки). C, D . Сагиттальные (C) и аксиальные (D) сонографические изображения демонстрируют менингоцеле (стрелки). E . Менингоцеле (стрелка) следует отметить при 3-мерном УЗИ в режиме рендеринга. F. Корональная Т2-взвешенная магнитно-резонансная томография показывает небольшую заднюю ямку, вентрикуломегалию (звездочки) и облитерацию большой цистерны (стрелка). G . Осевая Т2-взвешенная магнитно-резонансная томография показывает расширение желудочка (звездочки). H. Сагиттальная Т2-взвешенная магнитно-резонансная томография показывает расширение желудочка (звездочка) и грыжу мозжечка (стрелка). I. На аксиальном (слева) и сагиттальном (справа) снимках Т2-взвешенной магнитно-резонансной томографии показано менингоцеле (стрелки). J . Трехмерная реконструкция из магнитно-резонансной томографии показывает менингоцеле (стрелка).
Существует еще одна тяжелая форма мальформации Киари, известная как тип III. Эта форма встречается редко и состоит из энцефалоцеле с грыжей содержимого задней ямки (Рис. 9) и иногда затылочной доли. Грыжа ткани всегда аномальна, с областями некроза, глиоза и фиброза.
Рисунок 9.
Инэнцефалия
Инэнцефалия - это редкий порок развития нервной трубки, возникающий в начале эмбрионального развития плода (около третьей недели). Он характеризуется выраженной ретрофлексией головы из-за дефекта в затылочной области с вовлечением поражения позвонков. Изменения позвонков описываются с точки зрения неспособности визуализировать задние дуги из-за слияния с передним аспектом тела позвонка. Лицо обращено вверх, кожа покрывает области нижней челюсти и грудной клетки. Связанные аномалии присутствуют в 84% пораженных плодов, включая гидроцефалию, порок развития Денди-Уокера, энцефалоцеле, менингоцеле, диафрагмальную грыжу, омфалоцеле и аномалии сердечной и аортальной дуги. Данные, полученные при УЗИ, могут указывать на диагноз, но обычно трудно визуализировать весь позвоночник в продольной плоскости, используя эту методику, и детали мозга плода и спинного мозга могут не наблюдаться удовлетворительно. МРТ может очертить внутричерепные и интраспинальные аномалии более подробно (Рис. 10).
Рисунок 10. Плод с инэнцефалией в 28 недель.
A, B . Сагиттальное УЗИ (слева) и трехмерное УЗИ в режиме рендеринга (справа) (A) и сагиттальная Т2-взвешенная магнитно-резонансная томография (B) демонстрируют короткий шейный отдел позвоночника с выраженной ретрофлексией. Следует отметить гидроцефалию (звездочка) и дизрафизм (стрелка).
Синдром Дэнди-Уокера
Порок развития Денди-Уокера - это аномалия развития задней ямки с частотой 1 на 25 000-35 000 живорождений и небольшим преобладанием у женщин. Он характеризуется полным или частичным агенезом червей мозжечка, кистозной дилатацией четвертого желудочка и расширением задней ямки, с превосходящим смещением тенториума и слиянием венозных пазух. Из-за позднего эмбриологического развития мозжечка диагноз агенезии или частичной агенезии червей не может быть предложен до конца 19-й недели, когда черви мозжечка должны быть полностью развиты. Часто встречаются пороки развития, в том числе агенезия мозолистого тела (25%), липома мозолистого тела, порок развития извилины мозга, голопрозэнцефалия (25%), гетеротопия мозжечка (25%). Кроме того, высока частота кариотипических нарушений, в основном трисомии 18 и 13, а также триплоидии (до 40% случаев).
Рисунок 11. Плод с пороком развития Денди-Уокера в 28 недель.
A . Аксиальное УЗИ (слева) и Т2-взвешенная магнитно-резонансная томография (справа) демонстрируют увеличение задней ямки (звездочки). B . Сагиттальная Т2-взвешенная магнитно-резонансная томография показывает кисту задней ямки (звездочка).
Заключение
Диагноз аномалии головного мозга плода является критическим стрессом для родителей, и эффективное консультирование зависит от точного пренатального диагноза. Кроме того, точный диагноз антенатальных состояний важен не только для ведения затронутой беременности, но также и для будущих беременностей, чтобы помочь в выявлении наследственных заболеваний и предоставить информацию для точного дородового консультирования.
Трехмерная ультразвуковая реконструкция в I триместре беременности
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Благодаря развитию и совершенствованию технологий, средств диагностики и визуализации, в последние годы возрос интерес специалистов репродуктологии, морфологов и клиницистов к ранним стадиям эмбрионального развития человека. Еще на Всемирном конгрессе по биоэтике (1996) обсуждалась необходимость всестороннего определения статуса эмбриона человека, проблема определения возраста, с которого эмбрион человека можно рассматривать как личность, обладающую правами и защищаемую законодательством, создания соответствующих международных правил для учреждений, работающих в области репродуктивных технологий. Для практикующего врача, как правило, наибольший интерес представляет возможность клинической оценки течения раннего гестационного периода и возможность прогнозирования осложнений беременности с целью своевременной коррекции и контроля состояния матери и плода.
Современная эхография дает возможность проследить за развитием плода с самых ранних этапов внутриутробного развития. Появление ультразвуковых аппаратов, позволяющих получить трехмерное изображение исследуемого объекта, в том числе и в режиме "реального времени" расширяет возможности ультразвуковой визуализации. Благодаря трехмерному УЗИ, на ранних сроках беременности можно более точно определить эмбриональный возраст, раньше выявить грубые пороки развития, с высокой степенью точности определять объем исследуемого объекта. Важнейшее условие благоприятного течения беременности и развития плода - становление маточно-плацентарного и плодово-плацентарного кровотока. Морфологические периоды развития плаценты достаточно хорошо изучены и описаны, а применение трехмерных технологий в сочетании с режимом энергетического допплера позволяет оценивать степень развития сосудистой сети органа.
В настоящее время появились единичные работы об использовании трехмерного исследования сосудов фетоплацентарного комплекса [19, 21]. Данных об исследовании кровотока в хорионе в первом триместре беременности в доступной литературе мы не обнаружили. Цель данной работы - демонстрация возможности трехмерного ультразвукового исследования эмбриона, плода и хориона при беременности от 3 до 12 недель.
Материалы и методы
Обследовано 50 здоровых беременных без патологии эмбриона при нормальном течении данной беременности и 110 пациенток с клиническими и ультразвуковыми признаками угрозы прерывания. Определение гестационного срока производилось по дате последней менструации.
До 14-го дня после оплодотворения ведущие эмбриологи мира рассматривают эмбрион человека как проэмбрион, считая, что до этого срока он сформирован клеточными слоями, представляющими собой зародышевые оболочки, материал, не участвующий в построении в дальнейшем собственно эмбриона [1, 2, 6, 12, 13]. На 14-15 день определена ось зародышевого диска, формируется первичная полоска, гензеновский узелок, происходит закладка хорды, т.е. это срок начала формирования элементов нервной системы эмбриона человека.
Визуализация эмбриона впервые возможна при трехмерном исследовании плодного яйца сроком не менее 3-4 недель, эмбриональные стадии имплантации визуализировать не удается. Дифференцировать зародыш на трехмерном УЗИ можно на стадии "первичной полоски", начиная с 9-й сомитной стадии [3], когда размер зародыша достигает 1,35 - 1,5 мм (4 недели гестации). На этом этапе можно рассмотреть амниотическую полость, зародыш в виде "рисового зернышка" и прикрепляющий стебелек. Эхографическая дифференциация головного и тазового конца, внутризародышевых структур еще невозможна (рис. 1).
Новый ультразвуковой признак в оценке срединных структур головного мозга плода в 11-14 недель беременности в норме
Московский областной НИИ акушерства и гинекологии, Москва.
Российская медицинская академия постдипломного образования, кафедра генетики, Москва.
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Пренатальная диагностика открытых расщелин позвоночника на протяжении многих лет была уделом ультразвукового исследования во II и III триместрах беременности. Всем известны ультразвуковые признаки, описанные K. Nicolaides и соавт. [1] в 1986 году: мозжечок "банан", голова "лимон", визуализация которых облегчает поиск расщелин позвоночника. Очевидно, что эти признаки являются маркерами не расщелины позвоночника, как таковой, а синдрома Арнольда-Киари (смещение мозжечка в большое затылочное отверстие), который сопровождает открытую spina bifida в 98% случаев во II триместре беременности и является следствием утечки спинномозговой жидкости в околоплодные воды и гипотонии субарахноидального пространства. Однако было также доказано, что с увеличением срока беременности прогностическая ценность этих маркеров для диагностики патологии позвоночника уменьшается. Признак "лимона" можно визуализировать до срока гестации 24 недель у 98% плодов с расщелиной позвоночника, после 24 недель этот признак определяется лишь у 13%. Признак "банана" диагностируется после 24 недель не чаще, чем у 81% плодов [2]. Предпринимались попытки "перенести" эти признаки на срок 11-14 недель, однако ни один из 29 случаев открытой расщелины позвоночника не был выявлен при сканировании почти 62 тыс. беременных в этом сроке гестации [3].
В последние годы появились публикации, посвященные возможности диагностики открытой расщелины позвоночника в I триместре беременности. Так, в 2009 г. R. Chaoui и соавт. [4] было предложено оценивать интракраниальное пространство, которое измеряется в среднесагиттальном скане и представляет собой не что иное, как IV желудочек мозга. Этот необходимый скан выводится в обязатель ном порядке для корректного измерения толщины воротникового пространства и оценки носовых костей плода в срок 11-14 недель беременности. Были созданы процентильные таблицы зависимости размера интракраниального пространства от копчико-теменного размера (КТР) плода. Для врачей практического здравоохранения, занимающихся скринингом I триместра беременности важно знать, что это среднее значение диаметра интракраниального пространства при КТР 45 мм должно быть более 1,5 мм, а при КТР 84 мм - более 2,5 мм. Исследования показали, что интракраниальное пространство при наличии у плода открытой расщелины позвоночника уменьшается [4, 5].
Правильная интерпретация увиденного позволяет заподозрить не только пороки развития позвоночника, но и оценить структуру задней черепной ямки для диагностики патологии мозжечка, что открывает огромные перспективы для ранней диагностики синдрома Денди-Уокера, кисты кармана Блэйка, гипоплазии мозжечка, арахноидальных кист, что раньше никогда в I триместре не проводилось и считалось невозможным [6]. Также для диагностики патологии задней черепной ямки и расщелин позвоночника в I триместре было предложено изучение как сагиттальной, так и аксиальной плоскости сканирования головного мозга плода. Было доказано, что при различных патологических состояниях соотношение размеров таких структур, как ствол мозга, IV желудочек и большая цистерна меняется, предложено измерение и применение некоторых оценочных коэффициентов [7]. Неоднократно предпринимались попытки исследования головного мозга в ранние сроки при помощи новых технологий объемной визуализации 3D/4D. Было введено понятие "соноэмбриология" головного мозга плода [8, 9].
Все измерения и оценку структур среднего и заднего мозга провести несложно, нужно лишь знать закономерности их взаиморасположения, так называемую, ультразвуковую анатомию этой зоны и уметь правильно выводить среднесагиттальный скан.
Ультразвуковая анатомия среднесагиттального скана головного мозга плода
Одним из критериев среднесагиттального корректного скана головного мозга плода в срок 11-14 недель беременности является отсутствие визуализации сосудистого сплетения и скуловой кости верхней челюсти, наличие визуализации кости носа и небного отростка верхней челюсти (рис. 1). Обязательным является наличие на скане диэнцефалона-таламуса (Thalamus), который продолжается в ствол мозга (brain stem), а также чуть ниже в средний мозг (midbrain), с продолжением в интракраниальное пространство, представляющее собой IV желудочек мозга, в котором можно визуализировать гиперэхогенное сосудистое сплетение. Между стенкой IV желудочка и затылочной костью видна анэхогенная большая цистерна головного мозга (cisterna magna). Между затылочной костью и кожей визуализируется воротниковое пространство. Для полноценной оценки структур среднего и заднего мозга необходимо оценить их наличие, размер, взаимоотношение, так как при патологии головного мозга и позвоночника эти критерии меняются.
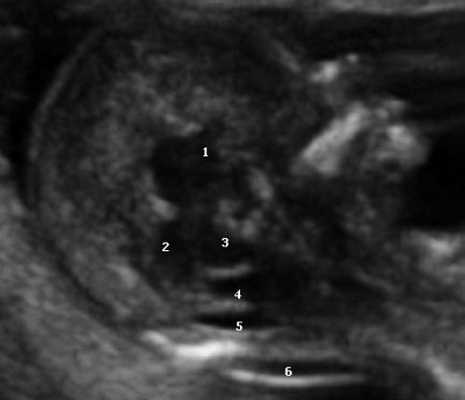
Рис. 1. Ультразвуковая соноэмбриология структур головного мозга в среднесагиттальном скане в 13 недель беременности.
1 - диэнцефалон;
2 - средний мозг;
3 - ствол мозга;
4 - интракраниальное пространство, или IV желудочек;
5 - большая цистерна;
6 - воротниковое пространство.
Особенностями визуализации этих структур является их гипо/анэхогенность. Так, при сроках 11-14 недель беременности таламус, ствол мозга, средний мозг выглядят практически анэхогенными. Итак, нормальная ультразвуковая анатомия этих структур головного мозга плода имеет следующие особенности: ствол и IV желудочек выглядят как анэхогенные продолговатые структуры, имеющие непосредственную близость (как бы выходящие) из диэнцефалона и среднего мозга. Все выше перечисленные анатомические структуры могут быть измерены и должно быть оценено их взаиморасположение (рис. 2, а).
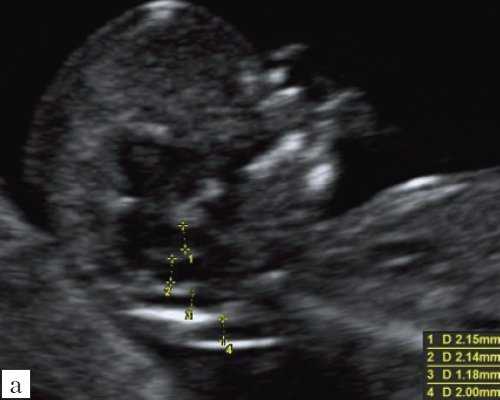
а) На эхограмме:
1 - ствол мозга;
2 - интракраниальное пространство, или IV желудочек;
3 - большая цистерна головного мозга;
4 - воротниковое пространство.
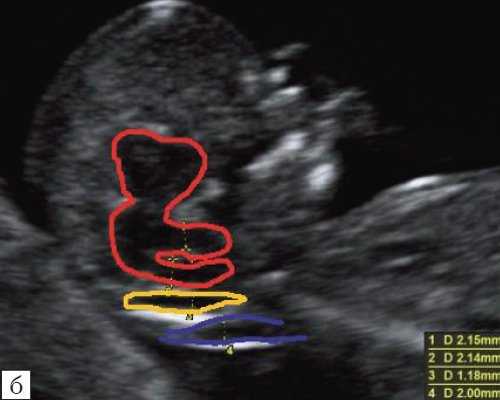
б) Вид "осьминожки":
- красный цвет - диэнцефалон (таламус), со стволом мозга (верхняя ножка) и IV желудочком (нижняя ножка);
- желтый цвет - большая цистерна головного мозга;
- синий цвет - воротниковое пространство.
Новый ультразвуковой маркер в изучении нормальной ультразвуковой анатомии головного мозга плода в срок 11-14 недель беременности
Особенности визуализации изложенных выше структур в данном сроке позволили нам выделить и назвать новый ультразвуковой маркер нормальной ультразвуковой анатомии мозга плода. Структуры головного мозга плода в этой области схожи с осьминогом, у которого есть голова и две приблизительно равновеликие по диаметру ножки, представляющие собой ствол мозга и IV желудочек. Ниже ножек "осьминожки" визуализируется 2 "подушки осьминожки" - это два анэхогенных пространства - большая цистерна и воротниковое пространство (рис. 2, б).
Так как речь идет о сроках первого скрининга, т.е. раннего осмотра, новый ультразвуковой маркер мы назвали "осьминожкой" (рис. 3).
а) Стрелками указана голова "осьминожки" - диэнцефалон (таламус).

б) Красный цвет - диэнцефалон (таламус), со стволом мозга (верхняя ножка) и IV желудочком (нижняя ножка); желтый цвет - большая цистерна головного мозга; синий цвет - воротниковое пространство.
Как сказано выше, имеет значение и измерение ножек "осьминожки", так среднее значение диаметра нижней ножки, т.е. IV желудочка в зависимости от КТР в срок 11-14 недель варьирует от 1,5 до 2,5 мм (рис. 4).
Рис. 4. Измерение и взаимоотношение ножек "осьминожки" - ствола мозга и IV желудочка у плода, беременность 12 недель.
Измерение ножек "осьминожки".
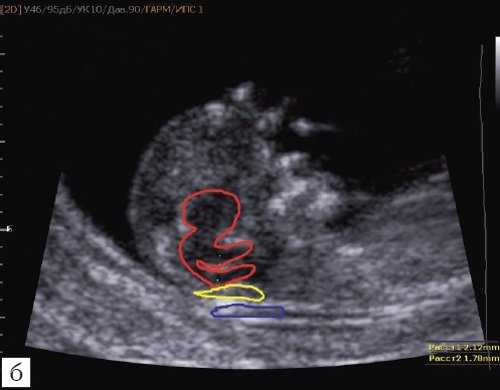
Красный цвет - диэнцефалон (таламус), со стволом мозга (верхняя ножка) и IV желудочком (нижняя ножка); желтый цвет - большая цистерна головного мозга; синий цвет - воротниковое пространство.
Новый ультразвуковой маркер при патологии в сроки 11-14 недель беременности
Открытая расщелина позвоночника (spina bifida)
При наличии у плода открытой расщелины позвоночника, в большинстве случаев развивается синдром Арнольда-Киари 2-го типа, проявляющийся смещением мозжечка в большое затылочной отверстие вследствие утечки спинномозговой жидкости в околоплодные воды.
При изучении среднесагиттального скана будет отсутствовать визуализация IV желудочка и большой цистерны, а размер среднего мозга будет увеличен. Изучая "осьминожку", можно увидеть лишь одну верхнюю ножку, большого размера (увеличенный ствол мозга), а нижняя ножка (IV желудочек) - отсутствует. Также не визуализируется большая цистерна (одна из "подушек", на которой лежит "осьминожка") (рис. 5).
Отсутствие визуализации IV желудочка, большой цистерны.
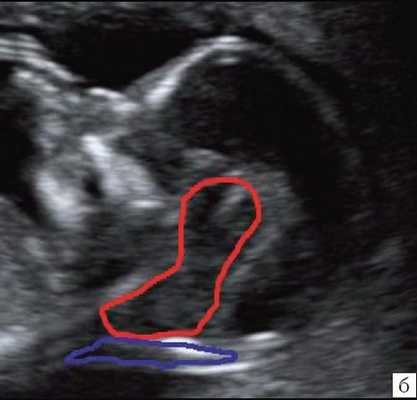
Красный цвет - одноногая "осьминожка"; синий цвет - воротниковое пространство.
При изучении стандартных ультразвуковых сканов (рис. 6-8) было подтверждено наличие синдрома Арнольда-Киари, вентрикуломегалии, открытой расщелины позвоночника - рахисхиза без кистозного компонента в поясничном отделе у плода в 12,4 недель беременности.
Рис. 6. Проявление синдрома Арнольда-Киари - смещение мозжечка, признак "банана" у плода со spina bifida, беременность 12,4 недель.

Рис. 7. Вентрикуломегалия у плода со spina bifida, беременность 12,4 недель.
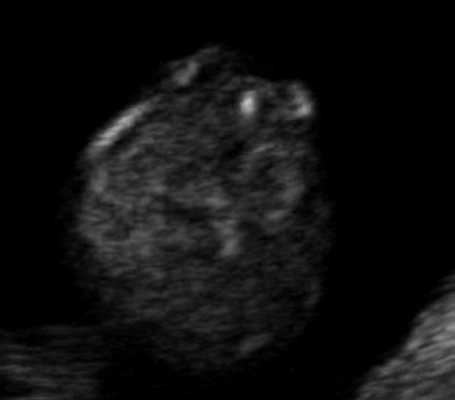
Рис. 8. Рахисхиз в поясничном отделе позвоночника плода, беременность 12,4 недель.
Патология задней черепной ямки
До настоящего времени исследования и выявления патологии задней черепной ямки плода проводились во II триместре беременности. Однако сдвиг области интереса исследователей всего мира на срок ранней диагностики любой врожденной патологии плода, появление современных ультразвуковых технологий объемной визуализации головного мозга в I триместре открывают новые перспективы раннего выявления патологии в этой области. Такие пороки, как аномалия Денди-Уокера, киста кармана Блэйка, гипоплазия червя мозжечка, арахноидальные кисты уже описаны и опубликованы в единичных исследованиях ведущих пренатальных клиник мира.
Самый тяжелый и инвалидизирующий порок в области задней черепной ямки - аномалия Денди-Уокера, характеризующаяся наличием кистозного образования в области большой цистерны с аплазией червя мозжечка. Наш опыт показывает, что в I триместре в срок 12 недель при осмотре аксиального среза головы плода можно визуализировать кистозное образование в области задней черепной ямки, однако провести дифференциальный диагноз между различными патологиями этой области, имеющими разный прогноз, по этому скану невозможно (рис. 9).
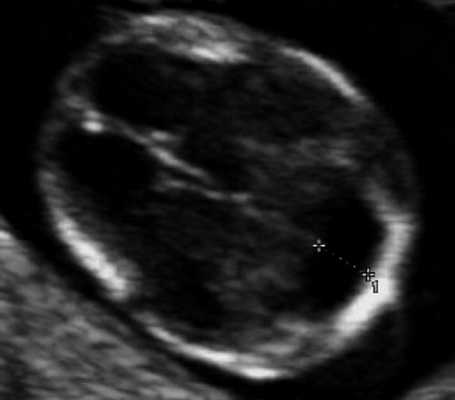
Рис. 9. Аксиальный срез головы плода, киста задней черепной ямки, беременность 12 недель.
В то же время в среднесагиттальном скане была найдена расширенная большая цистерна, которая "сливалась" с IV желудочком, из-за отсутствия червя мозжечка. При осмотре "осьминожки" отсутствовала полноценная нижняя ножка, ввиду слияния ее с кистой в области большой цистерны (рис. 10).
Рис. 10. Аномалия Денди-Уокера, беременность 12 недель. Среднесагиттальный скан. Киста в области большой цистерны, сливающаяся с IV желудочком.
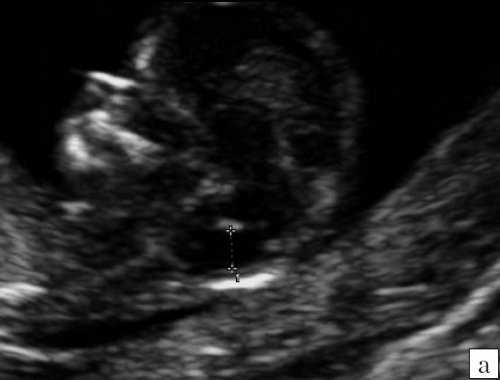
Визуализируется сосудистое сплетение IV желудочка на границе слияния.
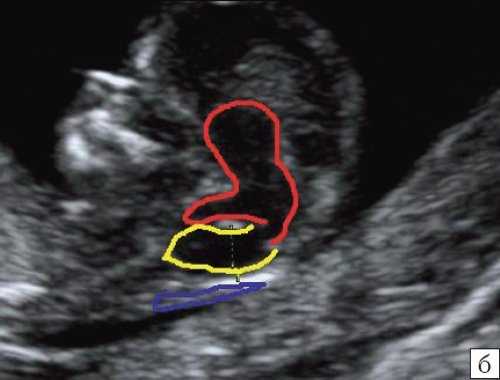
Красный цвет - деформированная "осьминожка"; желтый цвет - киста в области большой цистерны; синий цвет - воротниковое пространство.
Надеемся, что предложенный новый ультразвуковый признак оценки срединных структур головного мозга плода поможет врачам в их ежедневной практике.
Литература
- Nicolaides K.H., Campbell S., Gabbe S.G., Guidetti R. Ultrasound screening for spina bifida: cranial and cerebellar signs // Lancet. 1986. V. 2. P. 72-74.
- Van den Hof M.C., Nicolaides K.H., Campbell J., Campbell S. Evaluation of the lemon and banana signs in one hundred and thirty fetuses with open spina bifida // Am J Obstet Gynecol. 1990. V. 62. P. 322-327.
- Sebire N.J., Noble P.L., Thorpe-Beeston J.G. et al. Presence of the ‘lemon` sign in fetuses with spina bifida at the 10-14-week scan // Ultrasound Obstet Gynecol. 1997. V. 10. P. 403-405
- Chaoui R., Benoit B., Mitkowska-Wozniak H. et al. Assessment of intracranial translucency (IT) in the detection of spina bifida at the 11- to 13-week scan // Ultrasound Obstet Gynecol. 2009. V. 34. P. 249-252.
- Lachmann R., Chaoui R., Moratalla J., Picciarelli G., Nicolaides K.H. Posterior brain in fetuses with spina bifida at 11-13 weeks // Prenat Diagn. 2011. V. 31. P. 103-106.
- Kypros H. Nicolaides Turning the Pyramid of Prenatal Care // Fetal Diagn Ther. 2011. V. 29. P. 183-196.
- Egle D. et al. Appearance of the fetal posterior fossa at 11 + 3 to 13 + 6 Gestational weeks on transabdominal ultrasound examination // Ultrasound Obstet Gynecol. 2011. V. 38. P. 620-624.
- Kim M.S., Jeanty P., Turner C., Benoit B. Threedimensional sonographic evaluations of embryonic brain development // J Ultrasound Med. 2008. V. 27. P. 119-124.
- Blaas H.G., Eik-Nes S.H. Sonoembryology and early prenatal diagnosis of neural anomalies // Prenat Diagn. 2009. V. 29. P. 312-325.
- Cuckle J.H., Boreham J., Stirrat G. Small Biparietal Diameter of Fetuses with Spina Bifida: Implications for Antenatal Screening // British Journal of Obstetrics and Gynaecology. 1980. V. 87. P. 927-928.
Эмбриогенез головного мозга

Головной мозг является наиболее сложной и совершенной системой человеческого тела. В своём развитии он, будучи вершиной клеточной организации, проходит несколько непростых стадий (развития).
Следует отметить, что в периоды закладки главных элементов мозга плод является наиболее уязвимым. Знания о тератогенных периодах позволяют уберечь плод от патологических воздействий, следовательно, с большей вероятностью получить здоровое потомство.
Также отметим, что для лучшего понимания макропроцессов развития ГМ необходимо усвоить и микропроцессы.
Собственно, эмбриогенез
Итак, на этапе гаструляции в результате сложных морфогенетических изменений образуются 3 зародышевых листка, одним из которых является эктодерма - источник зачатков органов НС. Далее из дорсальной эктодермы образуется нервная пластинка, располагающаяся по средней линии спины зародыша.
Затем из последней образуются нервные валики и н. желобок. Из которых, в свою очередь, - нервная трубка. На ранних этапах эмбриогенеза нервная трубка представляет собой многорядный нейроэпителий, в дальнейшем же в ней дифференцируются 4 концентрические зоны.
Клетки первой, вентрикулярной зоны, являются предшественниками нейронов и макроглии. Клетки субвентрикулярной зоны лишены ядер и обладают большим пролиферативным потенциалом. Промежуточная/плащевая/мантийная зона является источником серого вещества спинного и головного мозга. И, наконец, четвертая, маргинальная или краевая зона нервной трубки - предшествует коре большого мозга, а также мозжечка.
Затем начинают формироваться предшественники полостей и отделов ГМ - мозговые пузыри. На четвёртой неделе внутриутробного развития наступает стадия трёх мозговых пузырей.

На данном этапе ГМ состоит их трёх структур: переднего мозга (лат. Prosencephalon), среднего мозга (лат. Mesencephalon), заднего или ромбовидного мозга (лат. Rhombencephalon)
Через 2 недели наступает стадия пяти мозговых пузырей, в процессе которой передний мозг делится на конечный (лат. Telencephalon) и промежуточный (лат. Diencephalon) мозг. А ромбовидный подразделяется на задний (лат. Metencephalon) и продолговатый мозг (лат. Myelencephalon, в дальнейшем - Medulla oblongata).
В дальнейшем из конечного мозга дифференцируются: боковые желудочки мозга, полусфера мозга, мозолистое тело, свод, прозрачная перегородка, и передняя спайка мозга.
Из промежуточного мозга образуются: третий желудочек, таламус, эпифиз, коленчатое тело, гипоталамус.
Из среднего мозга развивается: Сильвиев водопровод, ножка мозга, пластинка четверохолмия.
Четвертый желудочек, мост и мозжечок образуются из заднего мозга.
Заключение
Головной мозг - сложносочинённая, если так можно выразиться, структура. Структура, состоящая их нескольких элементов, развитие каждого из которых индивидуальное - и вместе с тем, неразрывно связанное с остальными элементами.
Утрата или недоразвитие любой части практически всегда летальна как для плода, так и для уже сформировавшегося организма, ведь патологические изменения в мозгу ведут к цепочке дегенеративных соматических изменений во всём организме. Всё это ещё раз доказывает, подчеркивает важность данной структуры организма.
Читайте также:
