Артериальные коллатерали в области тазобедренного сустава
В области тазобедренного сустава в окружающих его мышцах существует широкая сеть анастомозов, в результате чего может компенсироваться нарушение кровотока по наружной подвздошной и бедренной артериям (рис. 3.20).
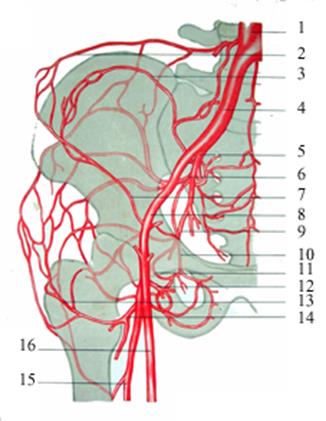
Рис. 3.20. Коллатерали тазобедренного сустава.
1 — aorta abdominalis; 2 — анастомоз между a. lumbalis и а. circumflexa ilium profunda; 3 - анастомоз a. glutea superior с a. circumflexa ilium profunda; 4 - a. iliaca communis; 5 — a. iliaca interna; 6 — a. glutea superior; 7 - a. circumflexa ilium profunda; 8 - a. iliaca externa; 9 - a. glutea inferior; 10 - a. obturatoria; 11 — анастомоз между a. glutea inferior и a. obturatoria; 12 — a. circumflexa femoris medialis; 13 — r. ascendens a. circumflexae femoris lateralis; 14 — a. circumflexa femoris lateralis; 15 — a. profunda femoris; 16 — a. femoralis.
Так, анастомоз между поясничной артерией и глубокой артерией, огибающей подвздошную кость, может компенсировать нарушение кровотока на участке от бифуркации аорты до дистального отдела наружной подвздошной артерии.
Окклюзия на участке между внутренней подвздошной артерией и бедренной артерией компенсируется за счет анастомозов между ягодичными артериями и восходящими ветвями латеральной и медиальной артерий, огибающих бедренную кость. В развитии коллатерального кровообращения принимает участие также запирательная артерия, анастомозирующая с медиальной артерией, огибающей бедренную кость.
Следует отметить чрезвычайно важную роль в развитии коллатерального кровотока в проксимальном отделе бедра глубокой артерии бедра, от которой отходят артерии, огибающие бедренную кость.
ЗАДНЯЯ ОБЛАСТЬ БЕДРА, REGIO FEMORIS POSTERIOR
Внешние ориентиры. Седалищный бугор, передняя верхняя подвздошная ость, надмыщелки бедренной кости.
Границы. Верхняя — поперечная ягодичная складка, plica glutea, нижняя — циркулярная линия, проведённая на 6 см выше надколенника, медиальная — линия, соединяющая лобковый симфиз с медиальным надмыщелком бедренной кости, латеральная — линия, проведённая от spina iliaca anterior superior к латеральному надмыщелку бедра.
Проекция седалищного нерва определяется линией, проведённой от середины расстояния между седалищным бугром и большим вертелом к середине линии, соединяющей надмыщелки бедренной кости.
Слои
Кожа на задней поверхности бедра тонкая, имеет более или менее выраженный волосяной покров.
В подкожной клетчатке, обычно обильно развитой, в латеральной части находятся ветви n. cutaneus femoris lateralis, а сзади, на границе верхней и средней трети бедра, появляются ветви n. cutaneus femoris posterior.
Собственная фасция (fascia lata) у латеральной границы области отдаёт прочную, апоневротического строения латеральную межмышечную перегородку, septum intermusculare femoris laterale, разграничивающую переднее и заднее фасциальные ложа бедра. Задняя межмышечная перегородка, septum intermusculare femoris posterior, покрывает заднюю поверхность большой приводящей мышцы и отделяет заднее фасциальное ложе от медиального.
Таким образом, широкая фасция сзади, межмышечные перегородки по бокам и бедренная кость спереди ограничивают заднее ложе бедра, compartimentum femoris posterius.
Под собственной фасцией располагаются мышцы, сосуды, нервы и лимфатические сосуды с лимфатическими узлами. Все мышцы-сгибатели заднего фасциального ложа бедра начинаются от седалищного бугра (рис. 3.21).

Рис. 3.21. Подфасциальные образования задней области бедра.
1 – m. gluteus maximus; 2 – lig. sacrotuberale; 3 – tuber ischiadicum; 4 – m. adductor magnus; 5 – m. gracilis; 6 – n. ischiadicus; 7 – rami musculares; 8 – m. semitendinosus; 9 - m. semimembranosus; 10 - n. ischiadicus; 11 – ramus articularis; 12 – hiatus adductorius; 13 – a., v. poplitea; 14 – n. tibialis; 15 – n. fibularis (peroneus) communis; 16 – caput breve m. bicipitis femoris; 17 - caput longum m. bicipitis femoris; 18 – a. perforans IV; 19 – aa. perforantes II et III; 20 - m. adductor magnus; 21 - a. perforans I; 22 - m. adductor minimus; 23 – m. vastus lateralis; 24 – a. circumflexa femoris medialis; 25 – m. quadratus femoris; 26 - m. gluteus maximus.
Двуглавая мышца бедра, m. biceps femoris, лежит наиболее латерально. Её длинная головка начинается от седалищного бугра, короткая — от linea aspera и наружной межмышечной перегородки. Общее сухожилие двуглавой мышцы бедра прикрепляется к головке малоберцовой кости.
Полусухожильная мышца, m. semitendinosus, лежит поверхностно с медиальной стороны. Нижнюю треть этой мышцы занимает сухожилие, которое вместе с сухожилиями портняжной и тонкой мышц прикрепляется к бугристости большеберцовой кости, образуя так называемую гусиную лапку, pes anserinus.
Полуперепончатая мышца, m. semimembranosus, заметно более широкая, чем полусухожильная, лежит кпереди и глубже от неё.
N. ischiadicus в верхней четверти бедра лежит кнаружи от сухожилия двуглавой мышцы непосредственно под широкой фасцией (при согнутой в тазобедренном и коленном суставах ноге). Здесь его можно найти в углу между нижним краем большой ягодичной мышцы и наружным краем двуглавой мышцы бедра. Далее до середины бедра он прикрыт длинной головкой этой мышцы, а ниже находится в промежутке между m. biceps femoris и m. semimembranosus. Кпереди от нерва располагается большая приводящая мышца, m. adductor magnus, покрытая рыхлой задней межмышечной перегородкой. Непосредственно рядом с нервом лежит очень тонкая сопровождающая артерия — a. comitans n. ischiadici.
В нижней половине бедра, а нередко и выше, n. ischiadicus делится на два крупных ствола — большеберцовый нерв, n. tibialis, и общий малоберцовый нерв, n. fibularis communis.
Магистральных артерий в заднем ложе бедра нет. Кровоснабжают мышцы области ветви трёх прободающих артерий, приходящих сюда из передней области бедра, перфорируя большую приводящую мышцу. Анастомозируя между собой, они выполняют функцию магистрального ствола области.
В нижнемедиальном участке области, на границе с задней областью коленного сустава (подколенной ямкой), под полусухожильной и полуперепончатой мышцами, располагается дистальный отдел m. adductor magnus. Между мышечными волокнами этой мышцы или между её сухожилием и бедренной костью находится нижнее отверстие приводящего канала. Здесь из канала в подколенную ямку выходит бедренная артерия, расположенная глубже и медиальнее, ближе к кости. Бедренная вена лежит поверхностно и латерально.
Последнее изменение этой страницы: 2016-04-07; Нарушение авторского права страницы
1. Коллатеральное кровообращение после перевязки наружной подвздошной артерии развивается через анастомозы между ветвями внутренней подвздошной артерии, a. iliaca interna– запирательная артерия, a. obturatoria и нижняя ягодичная артерия, a. glutea inferior; и глубокой артерией бедра, a. profunda femoris – медиальная и латеральная огибающие артерии бедра, a. circumflexa femoris medialis et lateralis.
2.Артериальные коллатерали в области тазобедренного сустава после выключения бедренной, наружной или внутренней подвздошной артерии осуществляются ветвями внутренней подвздошной артерии: подвздошно-поясничные артерии, аа. iliolumbalis, верхние и нижние ягодичные артерии, aa. gluteae superior et inferior, запирательная артерия, a. obturatoria, с одной стороны и ветвями наружной подвздошной и глубокой артерии бедра: глубокая огибающая артерия бедра, аа. circumflexa ilium profunda, медиальная и латеральная огибающие артерии бедра, a. circumflexa femoris medialis et lateralis; с двумя ветвями ramus ascendens, ramus descendens, a. perforantes – с другой стороны. При этом непосредственные анастомозы образуют артерии:
2.1 Глубокая артерия огибающая подвздошную кость, a. circumflexa ilium profundaи подвздошно-поясничная артерия, a. iliolumbalis;
2.2 Нижняя ягодичная артерия, a. glutea inferior, запирательная артерия, a. obturatoriaи медиальная артерия, огибающая бедренную кость, a. circumflexa femoris medialis;
2.3 Восходящая ветвь боковой артерии, огибающей бедренную кость, ramus ascendens a. circumflexa femoris lateralis, и верхней ягодичной артерии, a. glutea superior.
3. Коллатеральное кровообращение при перевязке бедренной артерии, a. femoralis, осуществляется через анастомозы между нижней ягодичной артерией, a. glutea inferior, и боковой огибающей артерией бедренной кости, a. circumflexa femoris lateralis, внутренняя половая артерия, a. pudenda interna, запирательная артерия, a. obturatoria, с внутренней огибающей артерией бедренной кости, a. circumflexa femoris medialis; а также за счет ветвей глубокой артерии бедра, а. profunda femoris, и сосудистой сетью области коленного сустава.
4. Коллатеральная сеть коленного сустава, rete articulare genus, представляет собой густую артериальную сеть, в образовании которой принимают участие ветви:
4.1. Нисходящая коленная артерия, a .genus descendens, от бедренной артерии, a. femoralis;
4.2. Верхние латеральные и медиальные коленные артерии, a. genus superior medialis et a. genus superior lateralis; средняя коленная артерия, a.genus media; нижние латеральные и медиальные коленные артерии, a.genus inferior medialis et a.genus inferior lateralis – все от подколенной артерии, a. poplitea;
4.3. Малоберцовая ветвь, r. peronea;
4.4. Задняя возвратная большеберцовая артерия, a. recurrens tibialis posterior, от передней большеберцовой артерии, a. tibialis anterior;
4.5 Передняя возвратная большеберцовая артерия, a. recurrens tibialis anterior от передней большеберцовой артерии, a. tibialis anterior.
5. Коллатеральная медиальная лодыжковая сеть, rete malleolare mediale, образуется следующими ветвями:
5.1. Медиальные лодыжковые ветви, rr. malleolares, от задней большеберцовой артерии, a. tibialis posterior;
5.2. Передняя медиальная лодыжковая артерия, a. malleolaris anterior medialis, от передней большеберцовой артерии, a. tibialis anterior;
5.3. Внутренняя предплюсневая артерия, a. tarseae medialis, от тыльной артерии стопы, a. dorsalis pedis.
6. Коллатеральная латеральная лодыжковая сеть, rete malleolare laterale, образуется за счет следующих ветвей:
6.1. Передняя медиальная лодыжковая артерия, a. malleolaris anterior medialis, от передней большеберцовой артерии, a. tibialis anterior;
6.2. Латеральные лодыжковые ветви, rr. malleolares laterales, от малоберцовой артерии, а. peronea;
6.3. Прободающие ветви, r. perforantes, от малоберцовой артерии, a. peronea;
6.4. Задние ветви боковой предплюсневой артерии, a. tarsea lateralis, от тыльной артерии стопы, a. dorsalis pedis.
7.Коллатеральная пяточная сеть, rete calcaneum, залегает на задней поверхности бугра пяточной кости. В образовании этой сети принимают участие:
7.1. Пяточные ветви, rr. calcanei, от задней большеберцовой артерии, a. tibialis posterior;
7.2. Пяточные ветви, rr. calcanei, от малоберцовой артерии, а. реrопеа.
3. Венозная система, systema venosum
В преобладающей части венозной системы кровь движется против силы тяжести, так как сердце располагается над большинством венозных сосудов. Это отразилось на стороении их стенки – мышечный слой выражен, в основном, в венах, лежащих ниже сердца. Важную роль играет клапанный аппарат вен. Клапаны представляют собой пристеночные складки, образованные интимой вен, открыты всегда в сторону сердца, препятствуют ретроградному току крови, обусловливают равномерное и плавное изменение давления в венах.
Соответственно артериям вены можно разделить на вены малого и большого кругов кровообращения; по принадлежности к крупным венозным магистралям – на венозные бассейны (системы) верхней, нижней полых вен и воротной вены; по региональному признаку – на вены туловища, конечностей, головы и шеи.
Вены малого круга кровообращения,
venae circuli sanguinis minoris
Венозную часть малого круга кровообращения составляют легочные вены, впадающие в левое предсердие.
Легочные вены (правые и левые), venae pulmonales (dextrae et sinistrae), оводят оксигенированную кровь, насыщенную кислородом, из капиллярной сети альвеол легких. Из каждого легкого выходят по две (верхняя и нижняя) легочные вены. Они образуются из долевых вен, которые, в свою очередь, формируются в результате слияния внутрисегментарных и межсегментарных вен. Правая верхняя легочная вена образуется из вен верхней и средней долей; правая нижняя легочная вена – из вен нижней доли; левая верхняя легочная вена – из вен верхней доли, левая нижняя легочная вена – из вен нижней доли. Из ворот легких обычно выходит по две легочные вены, они следуют к сердцу и впадают в левое предсердие.
Вены большого круга кровообращения,
venae circuli sanguinis majoris
Система верхней полой вены, v. cava superior
Верхняя полая вена, v. cava superior, короткий (5-6 см), но толстый (2,5 см) ствол, располагается в переднем средостении справа и несколько позади восходящей аорты и впадает в правое предсердие. Корнями верхней полой вены являются плечеголовные вены, vv. brachiocephalicae. Она имеет единственный приток – непарную вену, v. azygos. В систему верхней полой вены оттекает кровь от головы, шеи, верхних конечностей, диафрагмы, стенок и органов грудной полости, за исключением сердца.
Плечеголовые вены, vv.brachiocephalicae
Плечеголовные вены, vv.brachiocephalicae (правая и левая), крупные стволы диаметром 15-17 мм. Каждая из них образуется путем слияния подключичной и внутренней яремной вен, v. subclavia et v. jugularis interna. Правая плечеголовная вена длиной 2-3см проходит почти вертикально позади грудино-ключичного сустава, левая – в 2 раза длиннее правой, но тоньше, она перекрывает спереди ветви дуги аорты, левый блуждающий и диафрагмальный нервы. Они соединяются позади сочленения I правого ребра к грудине, образуя верхнюю полую вену. Притоки плечеголовных вен:
1.Нижняя щитовидная вена, v. thyroidea inferior, начинается из щитовидного сплетения и принимает кровь из щитовидной железы, гортани, трахеи нижней части глотки и пищевода.
2.Непарная щитовидная вена, v. thyroidea impar, находится в средней части шеи. Отводит кровь от непарного щитовидного сплетения, plexus thyroideus impar, чаще впадает в v. brachiocephalica sinistra или в место слияния левой и правой плечеголовных вен.
3.Перикардодиафрагмальные вены, vv. pericardiacophrenicae, проходят вместе с одноименной артерией и диафрагмальным нервом в составе плевро-перикардиального сосудисто-нервного пучка.
4.Вены органов средостения, vv. mediastinales, отводят кровь от вилочковой железы, перикарда, клетчатки средостения и лимфатических узлов, бронхов, трахеи и пищевода, vv. thymicae, vv. pericardiacae, vv. nodi lymphatici, vv. bronchiаles, vv. tracheales, vv. esophageales. Они впадают самостоятельными стволами в нижнюю часть плечеголовных вен.
5.Глубокая шейная вена, v. cervicalis profunda, отводит кровь от наружных позвоночных сплетений, сопровождает одноименную артерию, впадает в начальную часть плечеголовной вены, иногда в позвоночную вену.
6. Позвоночная вена, v. vertebralis, начинается из сплетения вен позвоночного столба, plexus venosus vertebralis, и подзатылочного венозного сплетения plexus venosus suboccipitalis. Располагается вместе с позвоночной артерией в отверстиях поперечных отростков всех шейных позвонков, впадает в начальный отдел v. brachiocephalica.
7.Внутренние грудные вены, vv. thoracicae internae, являются венами-спутницами внутренней грудной артерии. Их корнями служат верхние надчревные, мышечно-диафрагмальные вены и подкожные вены живота. Левая внутренняя грудная вена впадает в левую плечеголовную вену, правая внутренняя грудная вена – в венозный угол, образованный слиянием плечеголовных вен. Во внутренние грудные вены впадают передние межреберные вены, которые анастомозируют с задними межреберными венами.
Внутренняя яремная вена, v. jugularis interna
Внутренняя яремная вена, v. jugularis interna, парная, начинается в области яремного отверстия, являясь непосредственным продолжением сигмовидного синуса, sinus sigmoideus. Она собирает кровь от области головы и шеи. В частности, от области головы во внутреннюю яремную вену оттекает кровь от синусов твердой мозговой оболочки, от костей свода черепа, эмиссарных вен черепа, венозных сплетений основания черепа, оболочек головного мозга, вещества головного мозга, от глазницы и ее содержимого, а также от органа слуха и равновесия. Все эти вены - внутричерепные притоки внутренней яремной вены. Часть крови из полости черепа отводится другими путями через венозные выпускники, vv.emissariae, и через диплоические вены, vv. diploicae, в наружную яремную вену.
В области шеи внутренняя яремная вена является самым крупным стволом. Её диаметр 12-20 мм. Стенка вены тонкая, легко спадается. Вена располагается в составе сосудисто-нервного пучка шеи латеральнее общей сонной артерии и блуждающего нерва. Сосудисто-нервный пучок шеи окружен париетальным листком внутришейной фасции. В начальном и конечном отделах внутренняя яремная вена образует расширения, названные верхней и нижней яремными луковицами, bulbus v. jugularis superior et inferior. В устье вены имеется от одного до трех полулунных клапанов, на остальном протяжении клапаны отсутствуют. В области шеи внутренняя яремная вена получает непостоянные внечерепные притоки. На уровне грудино-ключичного сустава она соединяется с подключичной веной, образуя венозный угол Пирогова, angulus venosus.
Внутричерепные притоки внутренней яремной вены
В окружности тазобедренного сустава имеется система анастомозирующих артерий, обеспечивающих в той или иной мере восстановление коллатерального кровообращения при выключении бедренной, наружной или внутренней подвздошной артерии. Анастомозы образуются ветвями внутренней подвздошной артерии (аа. iliolumbalis, glutea superior, glutea inferior, obturatoria) с одной стороны и ветвями наружной подвздошной и глубокой артерий бедра (аа. circumflexa ilium profunda, circumflexa femoris medialis, circumflexa femoris lateralis с двумя ветвями: ramus ascendens, ramus descendens; aa. perforantes) с другой. При этом непосредственные анастомозы образуют артерии: 1)а. circumflexa ilium profunda и а. iliolumbalis; 2) a. glutea inferior, a. obturatoria и a. circumflexa femoris medialis; 3) ramus ascendens a. circumflexae femoris lateralis и a. glutea superior.
При перевязке бедренной артерии ниже отхождения a. profunda femoris в развитии коллатерального кровообращения участвуют главным образом ветви глубокой артерии бедра и подколенной артерии.
В окружности коленного сустава анастомозируют ветви четырех артерий: бедренной, подколенной, глубокой артерии и передней большеберцовой. За счет этих анастомозов образуются: 1) обширная густая артериальная сеть коленного сустава, состоящая из ряда вторичных сетей и обеспечивающая кровоснабжение сустава: 2) коллатерали, развивающиеся в случаях возникновения препятствия кровотоку в основной магистрали — подколенной артерии. С. С. Рябоконь описывает 10 предсуществующих в области коленного сустава коллатеральных путей, из которых важнейшими являются артериальные дуги, образованные проксимально ветвями бедренной артерии (a. genus descendens, мышечно-суставные артерии) и глубокой артерии бедра (a. perforans III, ramus descendens a. circumflexae femoris lateralis, a дистально — ветвями подколенной артерии.
Определение понятий хирургия и топ.анатомия. Этапы развития хирургии. История кафедры.
Хирургия – хир – рука, эрго – работа.
Хирургия – это медико-клиническая дисциплина, направленная на лечение заболеваний с помощью оперативных вмешательств руками хирурга, вооружённого специальными инструментами и приборами.
Губарев – без знания топографической анатомии нет ни хирурга, ни терапевта, остаются одни приметы и предрассудки.
История развития хирургии – 4 этапа.
1. От древних времён до 2 половины 19 века. Не было чёткого обоснования своих действий. В 16 веке впервые выполнена перевязка сосудов на протяжении.
2. От середины 19 века до 20 гг. 20 века. Открытия в химии, биологии и т.д. Период бурного развития капиталистического строя привёл к развитию науки, новым достижениям в медицине. Открыли наркоз, местную анестезию.
3. Физиолого-экспериментальный период (20-е гг. 20 века – 50-е гг. 20 века). Выделилась из хирургии урология, нейрохирургия, офтальмология, анестезиология, реаниматология и т.д. Павлов – Путь в клинику лежит через эксперимент. Была впервые выполнена трансплантация органов.
4. Современный период. Период восстановительной органосохраняющей и реконструктивной хирургии. В основу положена разработка современных малотравматичных вмешательств (лапароскопическая хирургия).
История каферы.
1938 г. – создание, зав.каф. М. К. Родионов – опер.вмешательство на желчных путях, нагноительные заболевания лёгких, первый понял перспективу трансплантации.
1963 г. - А. Г. Коневский, один из основателей современной трансплантации, один из первых в мире применил бесшовной соединение сосудов, разработал методики пересадки сердца.
1988 г. – А. Г. Бебуришвили – сейчас зав.каф. фак.хир.
1991 г. – А. А. Воробьёв, лапароскопическая хирургия спаек, экспериментальное обоснование методов профилактики спаек.
Понятие о хирургической операции.
Под хир.операцией понимают механическое воздействие на ткани больного с лечебной или диагностической целью.
1.лечебные операции (цель – выздоровление больного или облегчение его состояния) и диагностические (цель – постановка правильного диагноза).
3. По конечному результату. Радикальные и поллиативные. Радикальные – когда наступает полное выздоровление больного – гнойный аппендицит, резекция желудка, удаление опухолей. Поллиативные – не излечивают больного, но облегчают его состояние – гастростомия при раке желудка.
4. По времени. Одномоментные, двухмоментные, многомоментные. 1-моментные – когда цель достигается во время одной операции. 2-х и 3-х моментные – цель операции достигается последовательным решением нескольких этапов во время двух и более оперативных вмешательств.
5. По отношению к покровным тканям. Кровавые и бескровные. Кровавые – нарушается целостность кожных покровов. Бескровные – не нарушаются целостность кожных покровов и слизистой – вправление вывихов.
Дата добавления: 2019-02-22 ; просмотров: 141 ;
Читайте также:


