Боли в тазобедренном суставе при грыже дисков
Различные боли в ногах довольно часто сопровождают протрузии, и особенно грыжи поясничного отдела позвоночника. Лечение этих отдаленных болей в ногах при межпозвонковых грыжах существенно улучшает качество жизни. Особенно это лечение важно в зрелом и пожилом возрасте. Ведь боли в ногах при межпозвонковых грыжах, в основном, возникают именно у пожилых. Каковы возрастные и анатомические предпосылки к тому?
Предпосылки болевого синдрома
В возрасте суставные отростки позвонков, как медиальные, так и латеральные, становятся источниками роста остеофитов.
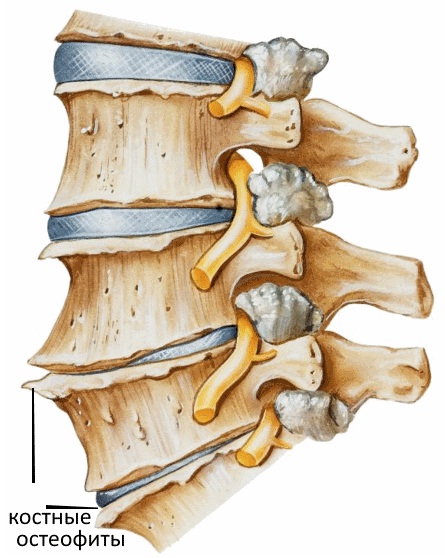
Это приводит к уменьшению размеров межпозвонковых отверстий. Жировая ткань, которая поддерживает корешок со всех сторон, подвергается постепенной атрофии, а паутинная оболочка спинного мозга, которая окутывает корешок, также изменяется, постепенно атрофируется. Сами нервные корешки постепенно все хуже проводят импульсы, как сами волокна, так и ганглии. Всё это приводит к недостаточности межпозвонкового отверстия, корешок не становится источником серьезной боли только лишь при условии покоя. Как только возникают какие-либо нагрузки на позвоночный столб, то такие условия покоя нарушаются, возникает выраженный болевой синдром.
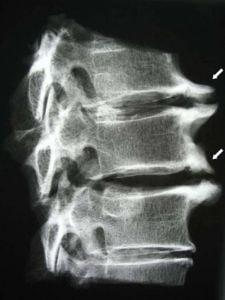
Остеофиты на рентгене
Многочисленные физиологические исследования показали, что уменьшение высоты межпозвонкового диска приводят к приближению тел соседних позвонков друг к другу. Соответствующие отверстия между позвонками также уменьшаются в размерах. Если возникает движение разгибания в пояснице, то часто верхний позвонок немного соскальзывает относительно нижнего. И если это соскальзывание происходит при нестабильности, уменьшенном размере межпозвонковых отверстий, то часто возникает компрессия нервов, даже процесс воспалительного асептического эпидурита.
В межпозвонковых отверстиях корешки перестают залегать нормально, они смещаются вверх, перерастягиваются. Когда возраст пациента приближается к 50 годам, то эта симптоматика, связанная с отдаленной болью в ноге проявляется довольно ясно.
Кстати, когда корешок сдавливается в межпозвонковом отверстии, то поражается корешок по уровню верхнего позвонка. Так, если у пациента имеется грыжа L5-S1, то речь идет о поражение корешка L5, а при возникновении грыжи L4-L5 симптомы соответствует поражению корешка L4.
Наиболее характерным является течение болей при наличии фораминальных грыж, которые появляются вовсе не с ноющей боли в пояснице, а со стойких, стреляющих корешковых болей. Особенно эти боли выражены при наклоне пациента в больную сторону, при малейшем сотрясении корешка. Это кашель, чихание, смех, натуживание в туалете. При этом развивается характерная клиническая картина с появлением боли в соответствующей конечности, боль в ноге отдает по всей её длине, вплоть до большого пальца.
Самая неблагоприятная ситуация возникает при наличии секвестрированной грыжи, если секвестр смещается книзу и происходит раздражение нервов конского хвоста. Соответствующие симптомы описаны ниже. Кроме грыжи диска, корешок может быть компремирован другими структурами, которые тоже нужно учитывать. Это:
- сдавление корешка в боковом кармане позвонков;
- частое образование спаек, в том числе после операции;
- анатомические особенности строения суставных отростков позвонков, которые приводят к удлинению корешка, огибании им корня дужки позвонка;
- компрессия воспалённой, утолщенной жёлтой связкой и остеофитами.
Рассмотрим, как может болеть нога в зависимости от локализации грыжи.
Симптомы и локализация болей в ноге
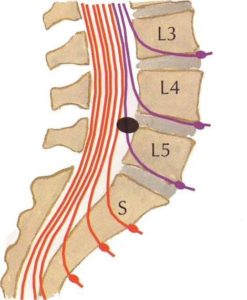
Тяжелее всего протекает секвестрированная грыжа, когда выпавший секвестр смещается к отверстию первого крестового сегмента. Симптомами компрессии будут сильные иррадиирующие боли, которые распространяются вниз от поясницы и большой ягодичной мышцы. Они распространяются по заднему краю бедра снаружи, по краю голени также снаружи, до наружного края стопы. Очень часто боли иррадиируют до пальцев, до мизинца, но весьма редко доходят до большого пальца. Иногда боль распространяется лишь до пятки, но тоже по её наружной стороне.
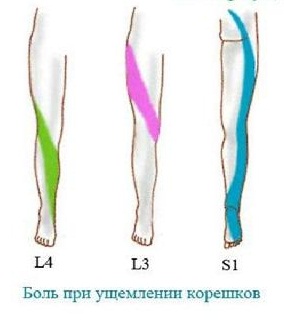
Очень характерным следует назвать покалывание, парестезии и ползание мурашек, то есть расстройства чувствительности в этих зонах. Если у пациента острая или подострая стадия, то при кашле и чихании, при сильном нажатии в области крестцовых отверстий возникает резкое усиление боли по типу корешковой, и она отдает в ногу. В этом же сегменте при тщательном исследовании отмечается гипалгезия, то есть снижение болевой и тактильной чувствительности. Невролог может обнаружить снижение силы трехглавой мышцы голени на стороне поражения, иногда – низкий тонус и гипотрофию икроножной мышцы, падает сила пальцев стопы, особенно наружного края, то есть мизинца. Больному трудно стоять на носках с пораженной стороны. При исследовании рефлексов отмечается уменьшение ахиллова рефлекса или его полное отсутствие на стороне поражения.
Удивительно, но иногда вместо гипотрофии мышц голени иногда она парадоксально увеличиваются в размерах, Но это вовсе не стоит приписывать увеличению силы мышцы, поскольку такая псевдогипертрофия возникает за счёт вегетативно-трофических нарушений, связанных с расстройством иннервации. Причина здесь — мышечное воспаление, или миозит, а также венозный застой.
Следует особо сказать, что нижележащий корешок, S1 можно отличить от поражения корешка L5 наличием выраженных вегетативных нарушений, изменением сосудистой гемодинамики, расстройствами микроциркуляции, и другими симптомами, которые можно увидеть. Это изменения температуры и цвета кожи, похолодание стопы или избыточной горячностью. Возникает мраморный оттенок кожных покровов, а также изменение данных при УЗИ сосудов нижних конечностей.
Из всех операций по протрузиям и грыжам на поясничном отделе позвоночника пациенты с поражением корешка L5 составляют третью часть от всех оперативных вмешательств. Если имеется грыжа диска L5-S1, то этот корешок будет страдать в 95% случаев, и очень редко поражается изолированный корешок S1. Если же речь идет о грыжах на один сегмент выше, уровень 4-5, то практически у всех пациентов возникает вовлечение этого корешка в воспалительный процесс.
Поэтому четвёртый поясничный корешок поражается довольно редко, и грыжи компремируют его примерно в 7 – 10% всех случаев. Но вот клинические проявления поражения этого корешка встречаются часто, хотя пациенты оперируются всего лишь в 17-20% всех случаев. Чаще поражается правый корешок.
Как же проявляется поражение этого корешка? Это нерезкие боли, обычно с вегетативным компонентом. Это ощущение распирания, жжения, мозжащая боль. Такая неприятная, трудноощущаемая боль обычно отдает в бедро, до колена, и очень редко ниже. Иррадиация, или распространение боли отмечается по передневнутренней стороне бедра. В этом же районе возникают парестезии, или нарушение чувствительности.
При поражении этого корешка расстройства чувствительности обычно заканчиваются на уровне колена, и до стопы не распространяются. Примерно такая же картина, с выраженным вегетативным компонентом, а также поражением чувствительности возникает при компрессии трех верхних поясничных корешков.
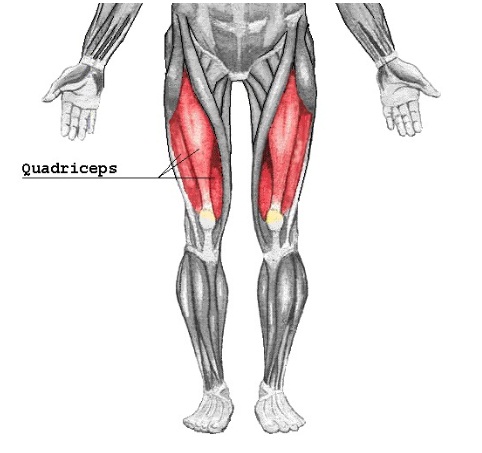
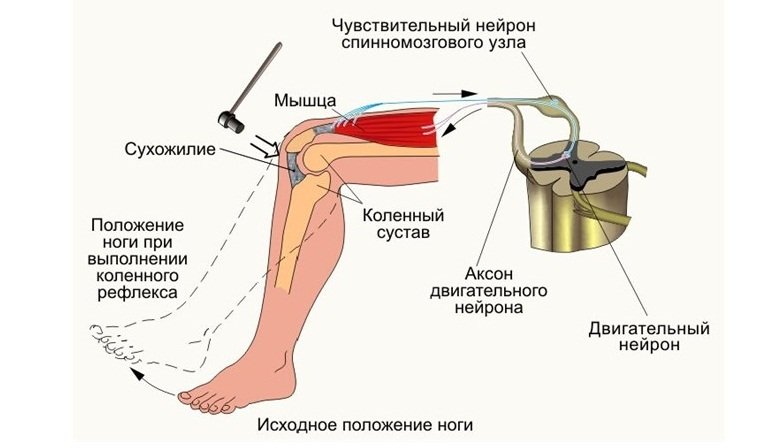
Расстройства двигательной функции при патологии L4 связаны с нарушением функции очень крупной, четырёхглавой мышцы бедра. Квадрицепс бедра распрямляет согнутую ногу, и позволяет нам подниматься по ступенькам. Поэтому вот у таких пациентов возникает слабость в бедре при подъеме на лестнице, но при изолированном поражении 4 корешка сохраняется коленный рефлекс. Если же он выпадает на стороне поражения, то это связано с тем, что кроме 4 корешка поражаются ещё и верхние, то есть L3. После удаления протрузии или грыжи, после микродискэктомии, этот корешок восстанавливается быстрее, чем на других уровнях. Кстати, дуга коленного рефлекса как раз замыкается на этом корешке.
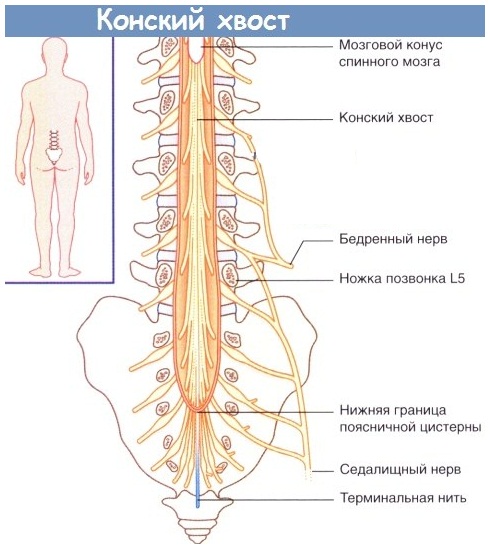
Эти корешки относятся к верхнепоясничным, и грыжи, оперированные по поводу корешковой компрессии на этом уровне, встречаются довольно редко. Это 3-4% случаев от всех оперированных пациентов. Этих корешки поражаются обычно у лиц старше 50 лет, и клиническая картина на этом уровне уже вызвана не только сдавливанием верхних корешков, но и структур конского хвоста. Грыжа, расположенная в этом отделе также влияет и на конус спинного мозга – ведь на этом уровне еще заканчивается спинной мозг. Период корешковых болей проявляется снижением, выпадением чувствительности, и боли проходят по коже внутреннего и переднего участка бедра. Если грыжа имеет серединную локализацию, то возникают симптомы конского хвоста, о чем будет сказано ниже. Если верхнепоясничная грыжа растягивает твердую мозговую оболочку, то могут присоединяться и признаки поражения нижних поясничных корешков, потому что в нижнем отделе также будет натянута мозговая оболочка. В некоторых случаях такие симптомы поражения нижележащих сегментов даже выходят на первый план, кажутся основными, и это при незначительной разрешающей способности томографа может привести к ошибкам.
Боли и нарушение чувствительности при поражении верхних корешков возникают и в пояснице, они периодически отдают по передней поверхности бедра при ходьбе. При этом может быть слабость, гипотрофия и сниженный тонус квадрицепса бедра, уменьшение или полное исчезновение коленного рефлекса, а также снижение чувствительности в соответствующих дерматомах.
Синдром конуса и эпиконуса
Отчего появляются боли при позвоночной грыже
Из вышесказанного понятно, что боли при наличии деструкции межпозвонкового диска формируются не только от того, что сам разрушенный хрящ непосредственно сдавливает нервные корешки. Это могут делать фасции и связки, причём натянутые от грыжи на достаточном удалении. Болевой компонент связан с различными вариантами боли по окраске, появлением чувствительных и вегетативных расстройств, с нарушением вегетативно-сосудистой иннервации, венозным расстройством и отёком мышц.
Наконец, нельзя не вспомнить о компоненте вторичного мышечного спазма, который возникает как диффузная боль низкой интенсивности в спине и пояснице, беспокоит в течение недель и месяцев. В некоторых случаях мышцы, будучи подвержена спазму, формируют локальный стойкий болевой синдром, например, грушевидной мышцы. Неврологу необходим точный топический диагноз, связанный с правильной локализацией очага поражения.
Возможные осложнения
Сама по себе выраженная болезненность в пояснице с иррадиацией в ногу является фактором, значительно ухудшающим качество жизни. При продолжительности болей свыше 2 месяцев, которые невозможно купировать консервативными способами, показано оперативное вмешательство. Если боль сопровождается:
- двигательными расстройствами;
- прогрессирующей слабостью в мышцах конечностей;
- расширением зоны нарушений чувствительности;
- прогрессирующей гипотрофией мышц;
- угнетением сухожильных рефлексов;
- появлением тазовых расстройств.
То тогда решение об оперативном вмешательстве необходимо принимать максимально быстро.
Осложнением отдельных видов межпозвонковых грыж будет стойкое нарушение функции тазовых органов, императивные позывы к мочеиспусканию, затем истинное недержание мочи и кала, стреляющие боли в ноги, а также прогрессирование паралича.
Наконец, при поражении верхних поясничных сегментов с феноменом компрессии дурального мешка и спинного мозга может развиться миелопатия, которая будет уже иметь не односторонний характер. Прогрессирование двустороннего периферического паралича в сочетании с нарушением функции тазовых органов будет превращать пациента в глубокого инвалида, который будет перемещаться на инвалидном кресле. Учитывая, что это во многих случаях можно избежать, необходимо как можно быстрее проводить точную инструментальную диагностику, и выбирать способ лечения.
Основные принципы лечения
Говоря о лечении любых грыж межпозвоночных дисков, нужно помнить, что единственным способом радикального избавления от страданий, является современное малоинвазивное оперативное вмешательство. Только в случае эндоскопической микродискэктомии, лазерной вапоризации и других способов можно радикально освободиться от грыжевого выпячивания.
В том случае, если вы можете выбрать место лечения, есть возможность пролечиться платно, то рекомендуем обратить внимание на чешских нейрохирургов. Отличие чешской системы здравоохранения от стран — лидеров в медицине состоит в том, что в Чехии на законодательном уровне закреплена необходимость реабилитационного этапа, который привязан к той клинике, в которой делается оперативное вмешательство. Это значит, что при необходимости пациенту не придётся искать специалистов по физической реабилитации, инструкторов лечебной физкультуры и специалистов физиоотделений. Вся программа лечения, от диагностики, собственно операции и необходимой реабилитации, будет проведена в одном и том же лечебном учреждении, и по приемлемым ценам.
Все способы консервативной терапии (НПВС) — нестероидные противовоспалительные препараты, применение миорелаксантов центрального действия, симптоматическая терапия, обезболивающие препараты — помогают только лишь ликвидировать последствия грыжи, то есть снять воспаление, убрать отёк, восстановить нарушенные функции нервных корешков и разрешить мышечный спазм. Спустя несколько месяцев после лечения обычно все симптомы возвращаются, а иногда и многократно усиливаются. Это связано с прогрессированием грыжи, увеличением её размеров, появлением грыж других локализаций.
Само собой разумеется, любые народные препараты, такие как мази из меда и прополиса, компрессы из хрена, и другие сомнительные способы лечения позволяют лишь ненадолго снять боль, избавиться от симптомов, или даже просто отвлечь внимание пациента.
Общий минус консервативной терапии в том, что при улучшении самочувствия люди считают, что это — заслуга лекарств, и что грыжа исчезла безвозвратно. Это большая ошибка, грыжа никуда не исчезает, и при малейшем нарушении режима, при переохлаждении поясницы, при подъёме тяжести, при резком движении, — все симптомы возвращаются.
Поэтому если у вас или ваших близких имеются вышеописанные жалобы и симптомы, такие, как:
- стреляющие боли в ногах;
- онемение кожи бедра и стопы;
- слабость в мышцах стопы или бедра;
- трудность при вставании на пятки и носки;
- слабость в ноге при подъеме по лестнице, —
То не обязательно ждать осложнений и инвалидности. Как избавиться от межпозвоночной грыжи? Нужно в плановом порядке выполнить МРТ с разрешением не менее 1,5 Тл, и проконсультироваться у невролога или нейрохирурга, чтобы как можно быстрее выполнить операцию. Это радикально избавит от грыжи, и улучшит качество жизни и свободы движения.
• С любым размером межпозвоночной грыжи, затрачивая 20 минут в день;
• Без специальных знаний;
• В домашних условиях.
Средний результат восстановления позвоночника при применении данной Системы составляет 4 месяца !

Тазобедренный сустав образуется головкой бедренной кости и вертлужной впадиной безымянной кости таза. Головка бедренной кости покрыта гиалиновым хрящом, способствующим мягкому ее скольжению. Особенностью этого сустава является то, что в суставную полость входит не только головка, но и большая часть шейки бедренной кости.
Тазобедренный сустав является самым мощным в организме человека и испытывает большую нагрузку, поэтому и не удивительно, что поражения этого сустава занимают первое место в общей патологии суставного аппарата.
Провести дифференциальный диагноз заболеваний тазобедренного сустава сложно, что связано с его глубоким залеганием и прикрытием мышцами. Поэтому невозможно провести внешний осмотр сустава, достаточно сложно выполнить артроскопию или пункцию. Диагностика патологии тазобедренного сустава основывается на тщательном анализе болевого синдрома и рентгенологическом исследовании.
Рассмотрим патологии тазобедренного сустава.
Остеоартроз тазобедренного сустава чаще всего наблюдается у лиц старшего возраста. При дегенеративно-дистрофических и воспалительных заболеваниях тазобедренного сустава пациенты обычно предъявляют жалобы на боль в паховой области, отдающую в боковую и переднюю часть бедра по направлению к колену. Боль усиливается при опоре на ногу, ходьбе, вставании из положения сидя. Наиболее часто встречается коксартроз тазобедренного сустава - деформирующий остеоартроз сустава. Напротив, ревматоидный артрит редко поражает эти суставы.
У детей боли в тазобедренном суставе встречаются редко. В частности, появление боли в области тазобедренных суставов у детей и подростков может быть вызвано болезнью Легга Кальве Пертеса. Заболевание встречается чаще у мальчиков в возрасте 5-12 лет и в основе его развития лежит первичная остеохондропатия головки бедренной кости.
Также стоит отметить, что изредка наблюдается изменения головки бедра, которые могут быть вызваны болезнью Гоше, относящейся к болезням накопления.
При воспалении сумки тазобедренного сустава (вертельный бурсит) больные предъявляют жалобы на боль в наружном отделе ягодичной области, которая усиливается при положении на больном боку.
Боль, возникающую при заболеваниях тазобедренного сустава, следует отличать от болевого синдрома вызванного воспалением лонного и крестцово-подвздошного сочленений, ягодичных мышц, заболеваниями органов малого таза, а также ишиасе, пояснично-крестцовом радикулите, ущемлении нервных корешков при грыжах межпозвоночных дисков поясничного отдела позвоночника.
Для того чтобы тазобедренные суставы долго сохраняли свое здоровье необходимо систематически тренировать отводящие мышцы бедра, являющиеся мышцами-стабилизаторами этого сустава. Для этого существует специальный комплекс физических упражнений:
1. Примите положение, словно Вы хотите выполнить отжимание от стола. Спину следует держать прямо, не допуская прогибов в пояснице. Постарайтесь придать Вашему телу положение прямой линии. Не меняя положения тела, отведите в сторону одну ногу и плавно вернитесь в исходное положение. Затем повторите с другой ногой. Это упражнение следует выполнять 5 - 10 раз каждой ногой.
2. Исходное положение - стоя, ноги вместе. Согните правую ногу в колене, таз отведите в сторону левой ноги и плавно сделайте наклон вперед, не сгибая спину. Затем повторите выполнение упражнения в другую сторону.
Систематическое выполнение упражнений, соблюдение умеренно-калорийной диеты, насыщенной минералами (кальцием, фтором) поможет предотвратить развитие патологий тазобедренного сустава.
Комментарии:
Сильные обезболивающие препараты при болях в спине
Причины боли в тазобедренном суставе ↑
Лечение грыжи

Болевой синдром в тазобедренном суставе – особенно мучительное проявление, характерное для ряда патологических состояний, поскольку именно этот сустав несет на себе тяжесть всего тела в его вертикальном положении. Поэтому любые нарушения, возникающие в этой области, приводят к ограничению движений вплоть до полной потери работоспособности. Нередко патология тазобедренного сустава становится причиной инвалидизации больного.
Он практически всегда сопровождает пояснично-крестцовый остеохондроз и его последствия – протрузию и грыжу межпозвоночных дисков. При этом образуется защемление корешков самого большого нерва в человеческом организме – седалищного. Именно это звено патогенеза дает болевой синдром – ишиас, одной из локализаций которого является тазобедренный сустав. Чтобы выяснить детально все нюансы патологии, нужно пройти через полное обследование – специалисты клиники ведут прием ежедневно, по предварительной записи.
Причины боли в тазобедренном суставе ↑
При пояснично-крестцовом остеохондрозе защемление седалищного нерва приводит к его воспалению, которое может распространиться на всем его протяжении.

Одна из причин болей в тазобедренном суставе
Поэтому и болевой синдром имеет место на большом протяжении – он начинается в поясничной области, переходит на зону ягодиц, тазобедренный сустав, бедро и доходит до голени. Боль – ишиас или ишиалгия – бывает очень выраженной, усиливается при движениях туловища, ног и даже при смехе, чихании и кашле.
Из других причин болевого синдрома можно отметить:
- Травмы бедра, тазовых костей, суставного сочленения;
- Артриты, артрозы, остеомиелиты, воспаления сухожилий и т.д.
- Системные заболевания – псориаз, болезнь Педжета, анкилозирующий спондилоартрит и другие;
- Туберкулез позвоночника, костей, суставов;
- Болезни крови, в том числе онкологические;
- Чрезмерные нагрузки на нижние конечности, особенно у спортсменов, у людей с ожирением и т.д.
Поскольку боль в тазобедренном суставе наблюдается при многих патологических состояниях, необходимо проводить тщательную дифференциальную диагностику каждого случая. Особенно ценную информацию дают следующие типы обследования больных:

- Рентгенография позвоночника, области тазобедренного сустава и бедренной кости;
- Компьютерная и ядерно-магнитно-резонансная томография позвоночника, таза, бедра;
- Исследование проходимости сосудов – допплерография, ангиография и другие методики;
- Электромиография, исследование сухожильных рефлексов;
- Общие, биохимические, бактериологические, иммунологические анализы.
Только получив максимально достоверные результаты обследования, можно установить точный диагноз и приступать к основному лечению. Но симптоматические методы, в особенности для снижения сильного болевого синдрома, можно применять практически сразу же. Для этого используются высокоэффективные анальгетики, которые обычно вводятся в виде инъекций. Если боль вызвана грыжей межпозвоночного диска, то врач может осуществить новокаиновую блокаду в зоне защемления седалищного нерва.
Среди других методик лечения ишиаса можно выделить:

- Противовоспалительную терапию – для этого используются нестероидные препараты – индометацин, диклофенак и другие. Тяжелая симптоматика патологии может потребовать применения стероидных средств – преднизолона, кортизона и других;
- Миорелаксанты – позволяют расслабить рефлекторный спазм мышц, возникший в ответ на боль. Ведь спазмированные мышечные волокна усиливают степень защемления седалищного нерва при ишиасе.
- Средства, улучшающие микроциркуляцию – помогают снизить гипоксические проявления в зоне поражения, а также уменьшить отечный синдром.
- Хондропротекторы, витамины и минералы улучшают трофику в области патологии;
- Мочегонные средства – снижают степень воспалительного отека, участвующего в компрессии седалищного нерва;
- Мануальная терапия способствует освобождению нерва из зажатого состояния путем высвобождения мышечных и суставных блоков в пояснично-крестцовой зоне;
- Лечебная гимнастика помогает разработать подвижность мышц и суставов, улучшая кровоток в зоне поражения, укрепляет мышцы вокруг позвоночника;
- Физиотерапия, иглорефлексотерапия, гирудотерапия и другие методики закрепляют успех основного лечения.
Самые актуальные темы:Запись на консультацию в Клинику Доктора Игнатьева по тел.: +38 (044) 227-22-01+7 (969) 049-25-06+34 684 344 499
- Боль в голени может появляться при самых различных патологических состояниях, поэтому.
- Онемение кистей может иметь временный характер, когда оно возникает из-за сдавливания.
- Онемение рук – довольно часто встречающийся симптом, который возникает при патологических.
![]()
Добрый день, уважаемые участники форума!
Много страниц этого форума и других мной уже перечитано, но ответов на свои вопросы все равно не получила. Консультировалась у 4-х неврологов, к нейрохирургу иду на следующей неделе. Прошу Вас, помогите советами.
Женщина, 31 год, рост 177, вес 85.
История болезни:
Проблемы с позвоночником комплексная, в шейном отделе и поясничном.Первые звоночки возникли 10 лет назад, были боли в поясничном отделе, сделали рентген, диагноз - остеохондроз, боли возникали нечасто, спасалась разогревающими или обезболивающими мазями, потом добавились боли в шее, тоже терпимые и нечастые. Есть искривление в грудном отделе, так было написано в заключении флюорографии. Работа сидячая, со спортом на "Вы". 2 раза далее было обострение болей в шее с отдачей в правую руку, первый раз весной 2009 , потом год назад в 2012 последний раз. Заключение рентгенограммы: выпрямление физ. лордоза, остеохондроз межпозвонковых дисков С3-С4-С5-С6 в виде незначительного снижения высоты. Унковертебральный артроз С4-С6. Пролечилась медикаментозно, острая боль прошла. Сейчас в шее дискомфорт.
А теперь, самое главное, в ноябре прошлого года, т.е. уже 5 мес назад появились незначительные боли в пояснице, я особого внимания не обратила, продолжала работать, принимала обезболивающее и согревающие мази. Далее боли стали нарастать и перешли сначала на правую ягодицу, далее бедро и далее распространились по всей задне-боковой поверхности ноги. Тут я уже обратилась к врачу, и осталась дома, но так как находилась тогда за границей, и не было возможности выехать на родину, пришлось лечиться там. Тамошние врачи назначили Напроксен, парацетамол и далее Трамадол, т.к. боли только усиливались. Я не могла более 5 минут, в ягодице и голени были спазмы мышц, т.е дергались даже в покое. По-тихоньку приступила к щадящему ЛФК. Разогревала поясницу перцовым пластырем и солью, что как оказалось категорически нельзя делать, дабы не увеличивать отек. Но врачи рекомендовали, а я слушалась.
Заключение МРТ:
На серии контрольных МР-томограмм взвешенных по Т1 и Т2 в 2-х проекциях лордоз сглажен. Высота межпозвонкового диска L5 S1 и сигналы от него Т2 снижены, высота и сигналы от остальных дисков исследуемой зоны сохранены. Дорзальная правосторонняя парамедиальная грыжа диска L5 S1 размером до 0.8 см, распространяющаяся по дуге широкого радиуса в межпозвонковые отверстия с 2-х сторон, больше в правое, с признаками частичной компрессии правого корешка спинномозгового нерва, деформирующая прилежащие отделы дурального мешка.
Дорсальная диффузная протрузия диска L3 L4 до 0.25 см, , распространяющаяся в межпозвонковые отверстия с 2-х сторон.
Дорсальная диффузная протрузия диска L4 L5 до 0.35 см, распространяющаяся в межпозвонковые отверстия с 2-х сторон, с их частичным сужением, деформирующая прилежащие отделы дурального мешка.
Просвет позвоночного канала сужен на уровне грыжи и протрузий дисков, сигнал от структур спинного мозга по т1 и т2 не изменен. форма и размеры тел позвонков обычные,
Признаки дистрофических изменений в телах позвонков.
Заключение: МР картина дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночника. Грыжа диска l5 s1.
Состояние на данный момент:
Болей в пояснице практически нет,тянущая боль в крестце, отдает в копчик, в правой ягодице, бедре, икроножной мышце (там самая сильная боль). Мышцы напряжены, ощущение кола в икроножной мышце. Боли при долгом стоянии, сидении больше 5 минут, долго ходить также не могу. При чем еще 3 дня назад, т.е. после второй блокады, могла ходить достаточно много и долго, после ходьбы становилось легче. При подьеме ноги и-или натяжении носка на себя, чувствую натяжение нерва в подколенной ямке и боль в голени и бедре.В покое, лежа на спине с подушкой под ногами или на боку болей нет. Состояние то лучше, то снова ухудшение. Порой все так надоедает, что накатывают мысли об операции. Но, конечно, хотелось бы ее всеми способами избежать. Очень большой дискомфорт доставляет ограниченность движений, не могу согнуть ногу при одновременном наклоне туловища вперед. Грубо говоря,надеть носки или сапоги это сущее мучение для меня. Сидеть больше 5-10 минут не могу, возникают боли в ноге. На носки-пятки встаю, онемение кажется небольшое есть в стопе, ощущение мурашек, стопа сгибается нормально, функции тазовых органов ттт пока в норме.
Пролечилась: напроксен +парацетамол+трамадол – 3 нед.
Далее: мовалис 3шт, мидокалм 5 шт. (в инъекциях), дексаметазон+вит. В+ледокаин 3 укола,
Капельницы 5шт – галидор+актовегин, тиоктацид 5 шт., флексен в инъекциях 5 шт, флексен в табл. 10 дн.
Сейчас: мовалис уколы 3 шт, мидокалм уколы 5 шт, катадолон в табл. 14 дн, 2 блокады в крестец и грушевидную мышцу (ледокаин+дексаметазон+вит. В12). Блокады помогли на пару дней, далее состояние ухудшилось. Магнитотерапия 10 шт.
Назначен массаж крестца , ягодицы, бедра после прохождения магнитотерапии. Ношу корсет, движения щадящие, массажный коврик, ЛФК.
Читайте также:


