Дисплазия тазобедренного сустава у детей косолапие

- Дисплазия тазобедренного сустава у новорожденных
- Врожденная косолапость у детей
- Когда беспокоиться не о чем?
- Нарушения развития стопы
Многие родители не задумываются о развитии опорно-двигательного аппарата у детей до тех пор, пока они не начинают ходить. Но врачи настаивают, что контролировать правильное развитие необходимо с первых дней. Именно поэтому в первые годы так важно регулярно посещать ортопеда, ведь нарушение развития опорно-двигательного аппарата у детей может привести к врожденной косолапости, дисплазии тазобедренного сустава, укорочению конечности и др.
Дисплазия тазобедренного сустава у новорожденных

Это довольно распространенное ортопедическое заболевание среди грудных малышей. Анатомически тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины, куда входит головка. Они скрепляются вместе связками и мышцами. Когда речь идет о дисплазии тазобедренного сустава, это означает, что впадина и головка бедра соединены неправильно по причине слишком узкой впадины и слабых мышц. Такая аномалия приводит к тому, что головка бедра выскакивает – это называется предвывихом.
Если вовремя не обнаружить и не начать лечение дисплазии, возникнет вывих. Пока малыш совсем маленький, это не заметно. Но когда он подрастет, то не сможет нормально ходить и развиваться.
Симптомы дисплазии тазобедренного сустава у новорожденного:
- В положении лежа на спине невозможно развести согнутые колени ребенка полностью в стороны. Такое также бывает при мышечном тонусе у новорожденных.
- У малыша несимметричные складки ягодиц. С проблемной стороны они более выражены, и их больше.
- Разница в длине ног.
- При разведении бедер раздается щелчок. Это уже симптом вывиха.
Если вы обнаружили какие-то из этих симптомов, незамедлительно обратитесь к ортопеду, он отправит вас на УЗИ. Только так можно точно определить, как обстоят дела в тазобедренных суставах.
Вылечить дисплазию тазобедренного сустава не сложно. Ребенку вправят сустав, если был вывих, затем зафиксируют с помощью шины-распорки, стремян и т.д. При этом подобная терапия будет иметь эффект, если применить ее до 6 месяцев. После уже заканчивается окостенение бедренной кости и изменить положение сустава будет намного сложнее.
Врожденная косолапость у детей

Встречается также довольно часто, и также требует раннего вмешательства. Патология заключается в том, что стопа и голеностоп повернуты внутрь практически на 90 градусов. Лечение обычно начинают практически сразу с 2-недельного возраста, так как симптомы косолапости заметны буквально сразу, и для этого не нужны какие-то дополнительные обследования. Если лечение начать вовремя, то и прогноз очень хороший. В легкой форме достаточно будет сделать бинтование, в более сложной – придется наложить гипс.
При отсутствии результата потребуется операция, которую сегодня очень успешно и легко проводят хирурги-ортопеды.
Когда беспокоиться не о чем?
Когда малыш начинает ходить, родители сразу обращают внимание на его ноги и начинают переживать – то у него ножки завернуты внутрь, то у него ножки колесом, то у него кривая походка и т.д. Не спешите ставить диагнозов. В первые годы жизни подобные явления считаются нормой и не имеют ничего общего с нарушениями опорно-двигательного аппарата у ребенка.
Косточки и мышцы постепенно будут укрепляться и выравниваться. К 2 годам, как правило, у малышей уже ровные здоровые ножки, хотя бывает, что для этого требуется больше времени вплоть до 4 лет.
Если есть какие-то задержки в развитии врач может посоветовать вам лечебную физкультуру, физиотерапию, массаж. В любом случае раз в полгода вы должны посещать врача, чтобы держать под контролем развитие ребенка.
Нарушения развития стопы

Есть еще одна проблема в опорно-двигательном аппарате ребенка, с которой часто сталкиваются родители – плоскостопие. И также часто родители в первые годы обращают внимание на то, что у ребенка ровная стопа. Не нужно переживать. Диагноз плоскостопие можно поставить только после 5 лет, до этого идет формирование стопы, и плоская стопа в первые годы — это также норма. Другое дело – плосковальгусная и варусная стопа. Это уже не норма.
Плосковальгусная и варусная стопа возникает у малышей из-за слабости мышечно-связочного аппарата, из-за чего в первом случае нога как бы заваливается внутрь, что приводит к образованию Х-образного искривления ног, во втором, напротив, опора идет на внешнюю стороны, и появляется О-образное искривление. Причин тут много, от наследственности до рахита.
Наиболее частый случай – это плосковальгусная стопа, которая в результате вызывает плоскостопие. Родители начинают замечать это тогда, когда обувь малыша будет стаптываться с внутренней стороны довольно быстро.
Плоскостопие опасно для всего опорно-двигательного аппарата, так как из-за неправильного распределения центра тяжести, нагрузка ложится и на позвоночник, и на суставы.
При своевременной коррекции можно избежать всех этих последствий. Избавиться от нарушения развития стопы помогут лечебная физкультура, массаж, физиотерапия. В более тяжелых случаях – оперативное вмешательство.
От вас потребуется выбрать обувь для ребенка, чтобы стопа формировалась правильно.
Косолапость у детей – одна из разновидностей деформации опорно-двигательного аппарата. Она встречается относительно часто – из 1000 детей ее обнаруживают у 1 малыша.
Деформация стоп, пяток и суставов нижних конечностей – те визуальные патологии, без лечения которых наступают ограничения подвижности при ходьбе, инвалидность. Почему и чем опасно промедление в устранении подобного заболевания?
Классификация косолапости
Существует несколько классификаций косолапия, но с учетом последних данных принято подразделять патологию на 3 категории:
- характер проявления – типичная и атипичная;
- происхождение – врожденная и приобретенная;
- проявление – одно- или двусторонняя, то есть диагностируется на одной или обеих стопах.
Также существует разделение по степени тяжести косолапости с учетом определенных признаков:
- Легкая. Голеностоп подвижен, нет деформации костей. Поддается лечению в домашних условиях.
- Средняя. Есть деформации костных, мышечных тканей и связок, голеностопного сустава. Требует профессионального лечения в стационаре.
- Тяжелая. Врожденная деформация опорно-двигательного аппарата на обеих стопах.
- Очень тяжелая. Опасна инвалидностью ребенка. Часто резистентна к хирургическому вмешательству.
Причины появления деформации
Ортопеды способны определить причину, спровоцировавшую косолапие у ребенка, лишь в 20% случаев. Чаще это врожденные формы патологии, но встречаются и те, что развились в возрасте после 2 лет из-за внешних факторов.
Первая группа причин патологии:
Если ребенок родился здоровым, но в первые годы жизни или подростковом возрасте он косолапит, причина проблемы может быть в следующем:
- последствия полиомиелита, рахита (рекомендуем прочитать: основные признаки рахита у детей после года);
- неправильно сросшиеся места после переломов;
- сильные ушибы, ожоги, травмы зоны голеностопов, в том числе растяжения связок, их разрывы, повреждения мышечных тканей;
- последствия дисплазии тазобедренных суставов, вальгусной патологии (рекомендуем прочитать: лечение дисплазии тазобедренных суставов у детей );
- заболевания позвоночника – сколиоз;
- гипертонус мышц поясничного отдела;
- повышенные физические нагрузки;
- развитие новообразований в зоне стопы;
- ошибки родителей при выборе обуви, когда она чрезмерно сдавливает детские стопы при ходьбе.
Симптомы косолапости у ребенка
После рождения визуальные изменения стопы или обеих стоп крохи, позволяющие заподозрить у него патологию, выражаются в следующем:
- мелкая и припухлая стопа, отличающаяся от ее размера для соответствующего возраста;
- разница в длине ног, если патология поразила одну стопу;
- подвернутые внутрь пальцы или только большой;
- арка на внутренней части стопы и глубокая продольная морщина на ней;
- пятка находится выше уровня носка, который смотрит вниз;
- линия внешней поверхности стопы расположена значительно ниже или выше внутренней;
- скрученность голеностопных суставов наружу;
- низкая подвижность голени и сустава;
- аддукция, или полный разворот стопы так, что она находится в одной плоскости с коленом.
Для взрослого ребенка симптомами патологии будут:
- неправильная походка, когда ребенок косолапит, идет, будто загребает к себе, заворачивает стопу;
- расположение колен по направлению друг к другу;
- стаптывание обуви;
- неправильные отпечатки стоп малыша на песке;
- деформация голеностопного сустава в расслабленном состоянии;
- натоптыш, мозоль или шишка под большим пальцем из-за того, что малыш подворачивает его внутрь;
- жалобы малыша при ходьбе.
Заметить деформацию стоп у ребенка смогут родители, которые постоянно наблюдают за поведением своего чада. Внешнее проявление косолапости у детей – на фото выше.
Методы лечения косолапости
В зависимости от типа и происхождения патологической деформации стоп у ребенка, ортопеды подбирают методы ее лечения. Исправить патологическое состояние голеностопов помогают:
- тугие бинтования;
- накладывания гипса (так называемый гипсовый сапожок);
- лечебные массажи;
- физиопроцедуры;
- ЛФК, гимнастика, коррегирующие упражнения;
- парафиновые аппликации;
- ванночки с ароматическим маслом хвои;
- ношение ортопедической обуви, брейсов, стелек;
- медикаментозные методы;
- хирургия.
С 3 недели жизни новорожденных малышей, у которых диагностировано косолапие, начинается лечение наложением повязок из бинта после комплекса упражнений и массажа, проводимого доктором. При легких формах деформаций стоп данный метод показывает положительный результат.
Если заболевание тяжелой формы или проявилось к 2 годам и позже, используются гипсовые бинтования, напоминающие по виду сапоги. Массаж при косолапости у детей и специальные упражнения предшествуют наложению гипса (см. также: как проводить лечение рахита у детей до года?).
Детские гипсовые сапожки используются следующим образом: в течение недели кроха их носит, потом доктор снимает и разминает голеностопы, снова накладывает повязки на следующие 7 дней. Длительность ношения конструкции – 1,5-2 месяца с последующим перерывом.
Данный метод показывает свою результативность почти в 90% случаев врожденных форм косолапости у детей. Его назначают малышам в возрасте 9 месяцев – 2 лет.
Лечение по методу Понсети имеет 3 этапа:
Ускорить возвращение подвижности голеностопу в совокупности с другими методами помогает физиотерапия. Она нормализует кровообращение пораженных участков и состояние мышечных волокон. Доктор может назначить вашему ребенку:
- электрофорез – показан при тяжелых формах с целью снижения болевых ощущений;
- магнитотерапию – для расслабления мышечного тонуса после ходьбы, улучшения притока крови и полезных веществ к тканям;
- электростимуляцию с целью укрепления связок и мышц;
- парафиновые аппликации назначаются маленьким деткам, чтобы мягко зафиксировать сустав.
Один из методов, успешно практикующихся ортопедами, – это введение ботокса в икроножную мышцу. Она расслабляется, и стопа принимает правильное положение. Лечебный эффект после одного укола сохраняется 6 месяцев, затем требуется повтор. Метод хорош для лечения косолапости на начальных этапах проявления.
Препараты зачастую содержат прозерин, стрихнин и принимаются на протяжении 2 недель.
Покупка ортопедической обуви ребенку предполагает обращение в специализированные магазины. При ее выборе ориентируйтесь на ряд особенностей и характеристик:
- жесткий задник;
- высота изделия достигает трети голени;
- система шнуровок или липучек для фиксации ног;
- супинатор.
Если доктор с первых месяцев жизни ребенка назначил брейсы, покупайте их в магазинах с ортопедической обувью. В первые 90 дней ребенок должен носить их сутками, за исключением перерыва на купание. В последующем их одевают либо на дневной, либо основной сон и полностью снимают ближе к 3 годам.
Когда ряд мероприятий по лечению деформации был пройден успешно, важно закрепить результат. Специальные стельки помогут в профилактике рецидивов.
Тяжелые, развившиеся после травм формы деформации голеностопа частично или полностью устраняются после хирургических операций. Их цель – выполнить надрез ахиллова сухожилия, которое удерживает стопу в неправильном положении, либо заменить его.
В ряде случаев одной операцией не обойтись. Потому регулярные посещения и наблюдения у специалистов ребенка с косолапостью – обязательные условия эффективного лечения и восстановления нормального состояния стоп.
Исправление патологии в домашних условиях
Легкие формы косолапия в детском возрасте поддаются исправлению в домашних условиях. К ним относятся лечебный массаж и специальные упражнения, активирующие работу мышц и голеностопного сустава. При назначении подобных мероприятий уточните у доктора возможность из осуществления дома, а также согласуйте график посещений поликлиники для контрольных осмотров.
Для младенцев первые сеансы лечебной гимнастики проводит медицинский специалист. Затем их повторяют родители дома.
Основные моменты, которые обязан учитывать взрослый:
- длительность работы с каждой ножкой малыша составляет 5-7 минут;
- наблюдение за стопой, чтобы кроха не выворачивал ее вовнутрь;
- количество подходов в выполнении упражнения на каждой ножке 10-12 раз;
- разогрев мышц массажем или теплой водой в ванне;
- выполнение разминки на сгибание и разгибание в коленях.
В комплексе коррегирующих упражнений при лечении косолапия выделяют:
- вращение стопой;
- хождение на пятках, на корточках;
- сгибание и разгибание стоп;
- подъем обеих ног под прямым углом;
- рисунки карандашом или палкой, зажатой между пальцев нижней конечности;
- подтягивание полотенца пальцами ног.
После назначения массажа ребенку родители проводят его у специалиста в течение месяца и перенимают тактику проведения процедуры (рекомендуем прочитать: как делать массаж ребенку в 4 месяца?). Виды лечебного массажа подбираются с учетом состояния мышц пациента: при тонусе их расслабляют, при дряблости – тонизируют (рекомендуем прочитать: когда и благодаря чему проходит тонус мышц у грудничков?).
Массажист выполняет следующие типы движений:
- поглаживание;
- легкое и умеренное по силе надавливание;
- пощипывание;
- легкая вибрация.
Возможные осложнения
Несмотря на явные признаки деформации стоп у малыша, иногда присутствует халатность и невнимательность со стороны взрослых, которые несвоевременно обращаются к специалисту или не выполняют его предписаний. Поэтому ребенок сталкивается с осложнениями:
- начинает позже ходить;
- часто травмирует стопы (вывихи, растяжения);
- развивается атрофия мышц;
- возникает огрубение кожи на внешней стороне стопы;
- развивается плоскостопие (подробнее в статье: как проводится гимнастика для детей при плоскостопии?);
- беспокоят болезни коленных суставов;
- искривляются оси ног;
- происходит деформация позвоночного столба;
- образуются застойные процессы в венах;
- возможна инвалидность и перемещение на костылях из-за отсутствия лечения в раннем возрасте.
На видео ниже представлены комментарии специалиста и ряд массажных упражнений при данной патологии.
С проблемами опорно-двигательного аппарата довольно часто приходится сталкиваться родителям малышей. Многие нарушения вызывают серьезное беспокойство, мешая полноценному развитию и ухудшая качество жизни. Одной из таких распространенных ортопедических патологий является косолапость у детей. Неправильная постановка стоп при ходьбе характерна для каждого третьего малыша. Деформация, выявленная на ранней стадии, исправляется просто. В запущенных ситуациях это удается сделать не всегда.
Признаки косолапости
Деформация стоп проявляется в неспособности ребенка ставить пятки на пол всей плоскостью. При ходьбе обнаруживается искривление ступни таким образом, что внешний край опускается, а внутренняя сторона приподнимается. В результате стопа у косолапящих детей занимает неправильное положение. Кроме этого, нарушается подвижность голеностопа, походка становится очень своеобразной. Если подобные симптомы обнаруживаются, когда ребенку исполнился год, сразу как только он начал ходить, следует говорить о вальгусной деформации.
Родители, внимательно наблюдающие за малышом, могут самостоятельно выявить наличие проблемы.
- Поперечная складка на стопе.
![]()
- Пальцы ноги загибаются внутрь.
- Стопа на вид кажется короткой и опухшей.
- В подошвенном направлении выраженный изгиб.
- Стопа неестественно развернута.
Ребенок испытывает сложности при ходьбе. Деформация одной стопы вызывает сначала хромоту, затем искривление позвоночника. При двусторонней косолапости малыш вынужден передвигаться, делая слишком мелкие шажки. При этом быстро утомляется, жалуется на боль в ногах. При косолапии у детей признаки его можно увидеть по отпечаткам, оставляемых при ходьбе босиком – носки смотрят внутрь, основной опорой является внешняя сторона стопы.
Классификация
Нецелесообразно начинать лечение, не уточнив степень заболевания.
- Легкая (варусные контрактуры). Подвижность голеностопного сустава, пальцев ног практически не нарушена. Угол наклона стопы не превышает 15 градусов. Незначительные изменения устраняются без особых проблем.
- Средняя (мягкотканая). Возможность двигать голеностопным суставом затруднена, угол стопы составляет до 30 градусов. Исправления возможны, однако, частично деформация остается.
- Тяжелая (костная). Любые движения голеностопом вызывают у ребенка затруднения. Стопа наклонена под углом более 35 градусов. Коррекция невозможна, что грозит серьезными осложнениями.
Любая степень заболевания требует немедленного обращения к врачу. Когда консервативное лечение не помогает, не обойтись без хирургического вмешательства.
С чем связана косолапость
Различают врожденную или приобретенную патологию. В первом случае деформация возникает в период внутриутробного развития. Косолапость у новорожденных обычно наблюдается на обеих ножках.
- Механические – при неправильном положении плода возникает усиленное давление матки на стопы.
- Генетические. Одной из причин, почему косолапит ребенок, является синдром Эдвардса, возникающий в результате изменения количества хромосом, что ведет к образованию многих патологий.
- Нервно-мышечные. К ним относятся различные нарушения в развитии мышц, связок, авитаминоз, употребление наркотиков женщиной в период беременности. Способствует формированию патологии работа на вредном производстве, прием некоторых медикаментозных препаратов, запрещенных для беременных, перенесенные инфекционные заболевания.
Реже встречается детское косолапие приобретенное, когда стопа деформируется в процессе жизни. Нарушения начинают проявляться уже на второй год жизни малыша. Походка его становится неуклюжей, при ходьбе одна ножка как бы загребает. Постановка стопы неправильная – носок повернут внутрь.
- Травмы, неправильное сращивание костей при переломе.
- Недостаточное развитие костей, дисплазия.
- Рахит.
- Полиомиелит.
- Заболевания нервной системы.
- Мышечный паралич.
- Опухолевые образования.
Косолапость связана с нагрузкой, которую испытывают ножки ребенка, особенно после 2 лет. Кости растут быстрее, чем мышечная ткань. В результате одни мышцы находятся в тонусе, другие более расслаблены, что и ведет к искривлению стопы. Что делать если у ребенка косолапит ножка, подскажет врач после проведенного обследования.
Врожденная косолапость обнаруживается с помощью УЗИ, проводимого на последних сроках беременности. Окончательный диагноз ставится только после рождения. Для этого может быть назначен рентген (не ранее, чем в возрасте 3 месяцев) а также компьютерная томография. На основании проведенной диагностики составляется схема, как лечить косолапость.
Видео
Видео — Косолапость у детей

Методы лечения
Применяемые методы устранения дефекта стопы призваны исправить косолапость и закрепить результат. Для окончательного решения проблемы может потребоваться не один год.
- Своевременность.
- Постоянный контроль ортопеда.
- Проявление терпения и настойчивости со стороны родителей.
Меры, направленные на то, как исправить косолапие у ребенка, начинают принимать спустя неделю после рождения. Самым простым и эффективным методом является фиксирование с помощью гипсовой повязки. Ее необходимо менять каждую неделю, пока коррекция стопы не достигнет максимально возможного уровня. Кости ребенка еще очень мягкие, благодаря чему возможна корректировка.
Для избавления от косолапости в любом возрасте, в том числе у грудничка, используют массаж, лечебную физкультуру, физиотерапевтические процедуры. Лечение, осуществляемое комплексно, дает великолепные результаты.
Лечебный массаж должен проводиться только квалифицированным специалистом. Количество необходимых сеансов определяет ортопед.
Физиотерапия включает такие процедуры, как электрофорез, магнитотерапия, электростимуляция, фонофорез. Все они способствуют улучшению кровоснабжения, растяжению тканей и сокращению мышечных волокон.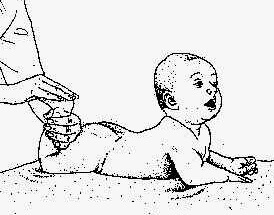
Лечебной гимнастикой можно начинать заниматься с ребенком с 3-х недельного возраста. Какие именно необходимо выполнять упражнения, подскажет ортопед.
При необходимости врач подскажет, как лечить косолапие у детей с помощью медикаментозных препаратов. Введение в икроножную мышцу ботокса позволяет расслабить ее, в результате стопа занимает нужное положение. В сравнении с оперативным вмешательством, эффектот этого метода сохраняется не более полугода. Однако, на начальной стадии он позволяет вылечить косолапость без болезненных процедур.
Подходящий метод, как исправить косолапость у ребенка, подбирается только лечащим врачом.
Ортопедическая обувь
Применяется для закрепления корректирующего эффекта. Приобретается в специализированном магазине.
- Наличие жестких задников.
- Колодки обязаны обеспечивать необходимую фиксацию стопы.
- Берцы должны быть высокие и жесткие.
- Наличие супинаторов.
- Носки разведены в стороны.
Для профилактики подойдут специальные стельки-пронаторы. С целью предотвращения рецидивов используют брейсы – Альфа Флекс, Медвежонок. Они представляют собой ботинки на металлической планке, носить которые необходимо в течение 3 месяцев, снимая только на время купания.
Возможные осложнения
Отсутствие лечебных мероприятий приводит к тому, что косолапость по мере роста ребенка усиливается, доставляя немало проблем. Деформация стопы ведет к неправильному развитию мышц и костей. Если ребенок косолапит на одну ногу, она может быть короче другой. Неправильная постановка стопы при ходьбе приводит к образованию мозолей, повреждениям кожного покрова. Постоянный тонус в мышцах вызывает сильные боли у малыша. К этому добавляется искривление позвоночника, изменения в суставах, головные боли. При первых симптомах следует обращаться к врачу.
Несмотря на то, что косолапость у детей относится к группе серьезных патологий, своевременное лечение заканчивается успешно в 90% случаев. Проявленное терпение, доверие лечащему врачу и настойчивость родителей вознаграждаются правильной походкой ребенка и нормальным развитием организма в дальнейшем.
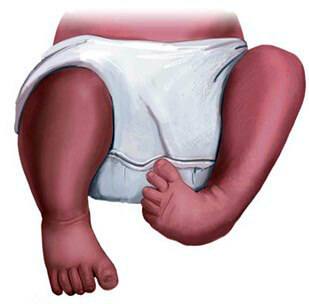
Что такое дисплазия тазобедренных суставов

В Международной классификации болезней она относится к рубрике деформации костно-мышечной системы (пороки развития), считается суставным недугом. Это современное название заболевания, которое ранее называлось по-простому – неполноценность сустава. Согласно медицинской терминологии, дисплазия – понятие собирательное, представляет собой трансформацию тканей, клеток, органов или частей тела в аномальное состояние. В данном случае, как следует из самого названия (сокращенно это ДТБС), речь идет о нарушении развития тазобедренного костного сочленения.
Дисплазия ног встречается довольно часто, из периферических суставов изменениям более всего подвержены коленный и тазобедренный суставы. Термин дисплазия обозначает врожденную патологию, т.е. это дисфункция развития. Тазобедренная дисплазия – состояние, отмеченное аномальным формированием и созреванием элементов суставов таза. Такими элементами могут быть суставная капсула, полость, эпифизы, связки, мениски, хрящевая пластинка, нервы, окружающие мягкие ткани.
Врожденная дисплазия возникает как результат задержки или неправильного формирования структур в предродовой период (в поздние стадии эмбрионального развития) и/или относящийся ко времени непосредственно после появления ребенка на свет. Дисплазия тазобедренных суставов у взрослого – явление достаточно редкое, в большинстве случаев является следствием не до конца вылеченной врожденной детской болезни.
Как проявляется тазобедренная дисплазия

Чтобы понять, что такое ДТС, необходимо изучить описание болезни, перечень симптомов, ее вариации и стадии. По сути, дисплазия не является болезнью, так называют патологические изменения в строении тазобедренного сустава, анатомия которого в норме гарантирует мобильность, обеспечивая движение во всех плоскостях.
Диспластический тип развития тазобедренных суставов – крайняя граница нормы. В ходе него происходит изменение анатомического, гистологического состояния сустава, нарушается функциональность конечности. У новорожденных с подобными отклонениями могут наблюдаться разные стадии развития патологического процесса и соответственно степень выраженности ограничения возможностей организма.
Тяжелой формой принято считать состояние, характеризующееся несоответствием размеров головки бедренного сочленения и вертлужной впадины – составной части массивной тазовой кости. При утрате контакта бедро смещается, когда головка полностью выходит за пределы чашеобразного углубления возникает вывих бедра.
Различают одностороннюю и двухстороннюю дисплазию (патология справа и слева). Замечено, что чаще страдает левый сустав, это объясняется особенностью внутриутробного положения плода, при котором левая ножка ребенка сжата сильнее. Правосторонние процессы и двухсторонняя дисплазия регистрируются реже.
Виды и стадии дисплазии тазобедренных суставов у детей
Так как же разобраться, что это такое – дисплазия суставов у детей. Классическая медицина разработала критерии, позволяющие классифицировать болезнь, оценить тяжесть состояния пациента, последствия нарушений.
Дисплазия нижних конечностей представлена несколькими формами. В зависимости от характера и глубины патологического изменения, выделяют следующие степени патологии:
-
физиологическая незрелость (недоразвитие или отставание) – при осмотре конечности структурные дефекты не обнаруживаются, поверхности сопоставлены правильно. Это наиболее легкая форма, начальная. Такое пограничное состояние собственно и есть дисплазия. Дисплазия 1 степени специального лечения не требует, при выполнении несложных лечебно-профилактических мероприятий созревание сустава ускорится, он нормально разовьется; предвывих – смещения бедренной кости не наблюдается или есть, но незначительное, сохраняется нормальное прилегание концов сустава. Это легкая степень тяжести, к потере двигательной активности или другим сильным нарушениям не приводит. Такая форма также выявляется на здоровой ноге у подростков и взрослых с односторонним вывихом; подвывих – неполный вывих, т.е. суставные поверхности частично соприкасаются, их соотношение нарушено. Это среднетяжелая дисплазия (2 степени) – при ходьбе или других активных движениях головка бедра смещается со своего естественного местоположения, связки бедра растягиваются, утрачивая свойственную им напряженность и эластичность. Чтобы избежать деформации, сильных болей, развития артроза, неизбежной трансформации в вывих головки бедренной кости, потребуется активное безотлагательное лечение; истинный вывих (дисплазия) бедра – крайняя степень. Приводит к возникновению контрактуры, деформации сочленения и мягких тканей, хромоте, приступам боли, развитию диспластического коксартроза, инвалидизации.
По структурно-анатомическому уровню поражения различают:
- Дисплазия вертлужной впадины (ацетабулярная) – обнаруживается недоразвитие основных крупных элементов: уменьшение и уплощение суставной ямки, неполноценность костного края, укорочение хрящевой губы, окружающей впадину. Лимбус тазобедренного сустава деградирует, перестает поддерживать головку и препятствовать ее выдвижению. Гипоплазия вертлужных впадин говорит о полной деформации и перекосе крыши впадины, о неспособности обеспечивать опорную и двигательную функцию.
- Дисплазия бедренной кости (эпифизарная) – наблюдается неправильное развитие костяных эпифизов, их уплотнение. Затрагивается проксимальный бедренный отдел. В результате меняется шеечно-диафизарный угол, угол наклона впадины. Нарушение биомеханики сустава ведет к точечному окостенению хрящевых тканей, ТБС (иначе тугоподвижность тазобедренных суставов).
- Ротационная дисплазия – возникают анатомические дефекты, нарушается геометрия кости. Уменьшения угла антеторсии до физиологических показателей не происходит (в норме в процессе освоения прямохождения он должен уменьшиться), головка бедра отклоняется от срединной плоскости вперед. Внутренняя ротация бедер обуславливает характерную походку носками внутрь.
Причины возникновения дисплазии

От чего она бывает?
По мнению педиатров и ортопедов спровоцировать нарушение может:
-
плохая экология; поздние роды (беременность после 35 лет), избыточный вес, перенесенные инфекции, тяжелый токсикоз, прием медикаментозных препаратов, гормональный сбой; тазовое предлежание, обвитие плода пуповиной, преждевременные роды; вес младенца при родах более 4 кг; традиция тугого пеленания ножек малыша; наследственная предрасположенность; гендерная составляющая – в 80% случаев диагностируется у девочек.
У взрослого человека помимо врожденной детской аномалии причиной ДТБС может послужить травма таза или бедренных костей, приобретенные пороки развития позвоночного столба или спинного мозга.
Признаки и диагностика
Существует несколько способов, как определить дисплазию. В основе заболевания лежат диспластические изменения, поэтому выявить симптоматику самостоятельно родителю вряд ли удастся. Внешний осмотр малыша должен проводить опытный диагност, но есть ряд настораживающих симптомов, позволяющих заподозрить нарушение. Обязательные условия: создание спокойной обстановки, ребенок умиротворен, сыт, ему тепло, мышцы тела максимально расслаблены.
На что следует обращать внимание:
В качестве аппаратных методов применяется рентгенодиагностика (после 3-х мес.), ультрасонография (безопасно для любого возраста) – это диагностический стандарт обследования. Дополнительными служат – КТ, МРТ. Эти процедуры проводятся, когда решается вопрос о целесообразности хирургического лечения.
Как вылечить дисплазию тазобедренных суставов
Врачебное заключение о сущности состояния маленького пациента необходимо, чтобы в дальнейшем наблюдать ребенка, провести тщательное обследование с целью уточнения и установления окончательного диагноза. Такой подход позволяет вовремя назначить профилактические меры, максимально быстро начать ортопедическое лечение. Оно базируется на применении специальных приспособлений, обеспечивающих длительное удерживание конечностей в положении разведения и сгибания.

Также важно совершать активные движения в суставе в пределах физиологических возможностей. Для достижения этих целей подойдут:
-
штаны Беккера – напоминают детские трусики, у которых в районе ластовицы встроена гибкая жесткая прокладка, не позволяющая сводить ноги; обычные пеленки в количестве 3 шт.: две прокладываются между ног, придавая им нужное положение, третья – фиксирующая; стремена Павлика – легкое, сшитое из мягкой ткани ортопедическое приспособление. Включает грудной бандаж, вожжи, фиксирующиеся на плечах ремешки, отводящие ремешки с эластичной петлей, пришитой к краю (располагаются сзади), сгибающие ремешки (спереди), маленькие бандажи для голеностопа; подушка (перинка) Фрейка – мягкое изделие, внешне похоже на валик. Такой фиксатор размещается между ножек и крепится ремнями по типу подтяжек; детские рюкзаки, сумки-кенгуру, переноски, в которых свободу ног ничто не ограничивает.
Чтобы укрепить мышцы, стимулировать двигательные навыки, противодействовать застойным явлениям, повысить уровень здоровья, больному показаны ЛФК, массаж.
Противопоказания при дисплазии:
-
малый вес ребенка; воспалительные процессы; лихорадка; болезни нервной системы; грыжи; дисфункция печени, почек, крови; внутриутробные аномалии развития сердца; гнойные заболевания мягких тканей, болезни кожи; диатез, острый гепатит.
Если консервативные методы не помогают, приходится прибегать к хирургическому лечению. В отношении детей до 5 лет практикуют еще бескровное (закрытое) вправление, позже только открытые способы. Предложено большое разнообразие оперативных вмешательств, но предпочтение при дисплазии отдается внесуставным операциям.
При лечении детей рекомендуется проводить операцию по Солтеру, в зрелом возрасте – остеотомию таза по Хиари. Взрослым для снятия болевого синдрома также назначаются обезболивающие противовоспалительные средства из группы нестероидных препаратов, для предупреждения осложнений – хондропротекторы в виде уколов.
Дополнительно посмотрите видео про данное заболевание:
Читайте также:



