Доа тазобедренного сустава код
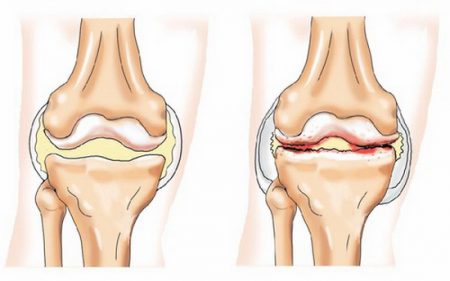
Деформирующий остеоартроз или остеоартрит (ДОА) – это хроническое заболевание суставов. При этом возникает постепенное разрушение суставного хряща, приводящее к изменениям поверхностей и деформации самого сустава.
Код по МКБ 10: M15—M19 Артрозы
- M15 Полиартроз.
- M16 Коксартроз (артроз тазобедренного сустава).
- M17 Гонартроз (артроз коленного сустава).
- M18 Артроз первого запястно-пястного сустава.
- M19 Другие артрозы.
Также есть иные названия болезни, которые являются синонимами, согласно коду МКБ 10: деформирующий артроз, остеоартроз, артроз, остеоартрит.
Немного статистики
Деформирующий остеоартроз (остеоартрит) является самым частым заболеванием суставов. Его симптомы встречаются у 20–40% населения Земли в зависимости от региона. Почти в два раза чаще болеют женщины. С увеличением возраста количество заболевших мужчин и женщин становится примерно одинаковым. Хоть заболевание иногда и встречается у молодых людей, однако, все же это удел пожилых: среди лиц старше 50 лет болеет почти половина, а к 70 годам – уже 80–90%.
Строение сустава
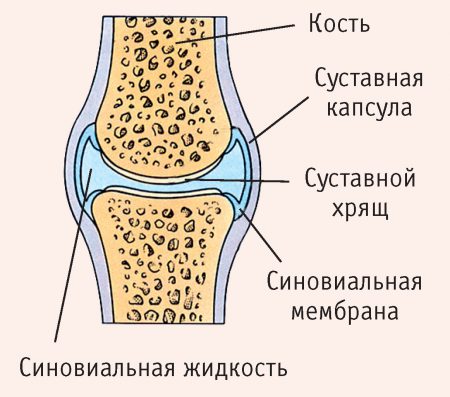
Деформирующий остеоартроз (остеоартрит) вызывает нарушение нормальной функции сустава, что часто приводит к инвалидности. Чтобы понимать патологические процессы, происходящие при развитии этого заболевания, стоит немного углубиться в анатомию сустава.
Суставы расположены в тех местах скелета, где происходят отчетливо выраженные движения. К слову, в теле человека их находится 360.
Классификация суставов достаточно разнообразна, но мы не будем на ней останавливаться. Важно отметить, что суставы всегда образованы как минимум двумя костями – тогда они называются простыми. К ним относится, например, плечевой. Есть сложные суставы, образованные тремя и более костями (локтевой, коленный и т. д.).
Сустав покрыт суставной сумкой или капсулой, которая образует его полость. В ней выделяют две оболочки: наружную и внутреннюю. Наружная оболочка имеет защитную функцию, к ней нередко крепятся связки. Внутренняя же имеет специальный слой (синовиальную оболочку), которая секретирует так называемую синовиальную жидкость. За счет этого секрета происходит питание сустава, увлажнение его поверхностей и уменьшение трения.
Сам сустав образуется окончаниями (эпифизами) костей. На поверхностях эпифизов находится суставный (гиалиновый) хрящ. Он имеет толщину от одного до семи миллиметров и выполняет функцию амортизации, а также уменьшает трение суставных поверхностей.
В полости некоторых суставов, например, коленного, находятся также особые хрящи – мениски. Они выполняют дополнительную амортизацию и стабилизируют сустав.
Как развивается ДОА?
Деформирующий остеоартроз (остеоартрит) начинает развиваться с поражения суставного хряща. Долгое время заболевание протекает незаметно и для больного, и для врачей. Появление ярких симптомов происходит уже при значительном поражении тканей.
Причины заболевания до сих пор до конца полностью не выяснены. В развитии болезни участвуют несколько факторов, из которых выделяют два доминирующих: избыточная механическая и функциональная перегрузка суставного хряща и нарушение его резистентности (сопротивляемости) к нормальным нагрузкам. Вследствие этого происходит патологическое перерождение и разрушение суставного хряща.
Факторы риска формирования ДОА:
- Выделяют несколько факторов риска, которые могут способствовать развитию поражения суставного хряща и развитию остеоартроза. К ним относятся:
- Наследственная предрасположенность.
- Лишний вес, ожирение.
- Эндокринные и метаболические нарушения (например, недостаток эстрогена в менопаузе).
- Профессиональные, спортивные или бытовые перегрузки на суставы (хроническая микротравматизация).
- Различные травмы.
- Возраст от 50 лет.
- Сопутствующие воспалительные и невоспалительные заболевания суставов.
Причиной или пусковым фактором разрушения хряща обычно является травма или длительная микротравматизация суставных поверхностей. Также причиной начала болезни может стать изменение конгруэнтности (соответствия) суставных поверхностей в результате каких-либо патологических процессов, например, дисплазии.
Суставный хрящ изменяет свои свойства, теряет эластичность, становится шероховатым, на нем появляются трещины. Это увеличивает нагрузку на поверхности костей, образующих его, нарушается их целостность.
С целью стабилизации сустава внутри него появляются тяжи, образованные соединительной тканью. Увеличивается количество синовиальной жидкости, которая имеет измененный состав.
Впоследствии на краях сустава образуются костные разрастания – остеофиты. Мышцы, окружающие сустав, гипотрофируются, уменьшаются в размере. Это приводит к дальнейшим нарушениям кровообращения и усугублению патологических процессов, происходящих в суставе – развитию контрактур (тугоподвижности) и его нестабильности.
Симптомы
Заболевание длительное время ничем себя не проявляет. А те немногочисленные симптомы, которые могут появляться на ранних стадиях, обычно остаются незамеченными.
Деформирующий остеоартроз (остеоартрит) имеет несколько характерных симптомов, которые присутствуют практически у всех больных.
Жалоба на боль в пораженном суставе является основной причиной обращения к врачу. В начале заболевания она незначительная, может возникать лишь при ходьбе или физической нагрузке. Также боль может появляться при воздействии неблагоприятных факторов, например, при переохлаждении или при длительном вынужденном неудобном положении тела.
Постепенно боль приобретает постоянный характер, интенсивность ее возрастает. Характерной особенностью такой боли является то, что в покое интенсивность ее уменьшается, вплоть до исчезновения.
Наличие посторонних звуков – хруст, щелчки в суставе, которые сначала появляются периодически при неблагоприятных условиях (долгая ходьба, вынужденное положение тела или конечности и т. д.). Со временем эти звуки сопровождают любые движения пораженного сустава.
Этот симптом часто выражен в суставах конечностей. Проявляется патологической избыточной подвижностью. Также встречается подвижность в нехарактерной для движения сустава плоскости. Отмечается снижение чувствительности конечности.
С прогрессированием заболевания ограничение движений в пораженном суставе принимает стойкий характер, возникают контрактуры, нарушается функция конечности.
Патологические изменения в суставе со временем вызывают нарушение функций всей конечности. Появляется хромота при ходьбе, ограничение движений, ощущение нестабильности сустава. Конечность деформируется, а в результате нарушения кровоснабжения возникают расстройства чувствительности и другие изменения (ощущение зябкости или, наоборот, жжения, похолодение конечности и т. д.).
Все это в конечном результате приводит к инвалидности.
- Уменьшение или увеличение окружности конечности.
- Припухлость сустава.
- Наличие жидкости в суставе.
- Деформация сустава или конечности.
- Изменения со стороны кожи конечности: усиление сосудистого рисунка, пигментации и т. д.
Диагностика

Деформирующий остеоартроз (остеоартрит), к сожалению, обычно выявляется достаточно поздно. Как указывалось выше, явные симптомы, с которыми больной приходит к врачу общего профиля или к ревматологу, появляются уже при выраженных патологических изменениях.
Предварительный диагноз устанавливается уже на основании характерных жалоб. Необходимо учитывать данные анамнеза, такие как возраст, пол, наличие травмирующих факторов и т. д.
При осмотре часто выявляется припухлость пораженного сустава, местное повышение кожной температуры. Околосуставные мышцы гипотрофированы, а кожа имеет сухой и истонченный вид.
При пальпации отмечается болезненность сустава, которая обычно выражена умеренно. Возможно определение жидкости в нем.
Характерно ограничение движений в больном соединении, однако, полного их отсутствия не бывает. Конечность иногда, особенно при длительном течении заболевания, принимает вынужденное положение и имеет явные деформации.
Специфических изменений в анализах при ДОА нет. При развитии синовита – воспалении внутренней (синовиальной) оболочки, может умеренно повышаться СОЭ, а биохимических анализах крови незначительно увеличиваться уровень серореактивного белка (СРБ), фибриногена и альфа-2-глобулина.

В диагностике ДОА чаще всего используется рентген. Также применяется магнитно-резонансная и компьютерная томографии, сцинтиграфия, артроскопия – эндоскопическое исследование полости сустава.
Деформирующий остеоартроз (остеоартрит) в большинстве случаев выявляется при проведении рентгенологического исследования.
Существует несколько специфических рентгенологических признаков, позволяющих установить диагноз.
- Остеофиты – костные разрастания по краям суставов.
- Сужение суставной щели. Более выражено в тех участках, которые несут основную нагрузку.
- Субхондральный склероз – уплотнение костной ткани.
Иногда встречаются дополнительные рентгенологические признаки ДОА (не являющиеся обязательными критериями): кисты, вывихи и подвывихи, эрозии (изъязвления).
Существует множество рентгенологических классификаций, которые основаны на этих признаках и позволяющие точно установить диагноз.
Лечение

Лечение ДОА направлено в первую очередь на улучшение качества жизни больного. Это достигается уменьшением болевого синдрома, восстановлением нарушенной функции сустава и ограничением дальнейшего развития заболевания.
Все методы лечения условно можно разделить на три группы:
- Немедикаментозные.
- Фармакологические – прием лекарственных препаратов.
- Хирургические – оперативные вмешательства.
Прежде чем лечить это заболевание медикаментами и другими методами, необходимо уяснить, что при соблюдении несложных правил в повседневной жизни возможна достаточно стойкая ремиссия (ослабление или исчезновение симптомов).
Чтобы снизить нагрузку на суставы, в лечебный план необходимо включить и меры по снижению избыточной массы тела, которая имеется у большинства больных с ДОА. Это достигается низкокалорийной диетой, специальными физическими упражнениями, массажами и т. д.
Прежде всего необходимо соблюдать охранительный режим. Это подразумевает устранение факторов, которые влияют на развитие болезни – травмы (в том числе и микротравматизация, например, в быту), переохлаждения, чрезмерная физическая нагрузка.
Необходимо снизить нагрузку на пораженный сустав. В острый период болезни при поражении коленного или тазобедренного сустава применяются трости или костыли. А при поражении плечевого сустава применяется создание неподвижности (иммобилизация) при помощи съемных гипсовых, пластмассовых и других шин. Также может применяться вытяжение с помощью специальных приспособлений, которое проводят в стационаре.
При ДОА суставов ног особое внимание нужно обратить на обувь, которая должна быть правильно подобрана и с применением специальных (ортопедических) стелек.

Применение специальных лечебных физических упражнений неоценимо в лечении ДОА любой локализации. Упражнения необходимо выполнять каждый день. Однако, выполнение лечебной физкультуры не должно приносить боль и дискомфорт.
Комплекс упражнений обычно подбирается врачом с учетом физического состояния пациента. В него включается мероприятия, направленные на улучшение общего состояния: ходьба в умеренном темпе по ровной поверхности, плавание в бассейне, занятия на специальных тренажерах.
А также необходима тренировка и укрепление конкретных групп мышц. Например, при ДОА плечевого сустава это мышцы плечевого пояса и верхней конечности.
Спектр медикаментозных препаратов, применяемых при лечении ДОА, достаточно обширен. Применяется такое лечение при обострениях заболевания или при наличии воспалительных осложнений – синовитов.
- Препараты, уменьшающие боль. К ним относятся различные обезболивающие препараты, применяемые в обычных дозировках.
- Улучшение кровоснабжения пораженной области и стимуляция обменных процессов в ней. Применяются препараты, улучшающие микроциркуляцию (дротаверин), улучшающие вязкость крови (курантил), обладающие антиоксидантным действием (витамины C, E, B) и другие медикаменты.
- Нестероидные противовоспалительные препараты (НПВС) – диклофенак, ибупрофен, индометацин и другие. Применение этих препаратов оказывает прямое влияние на механизм развития болезни, а также оказывает дополнительный обезболивающий эффект.
- Глюкокортикоиды применяют при неэффективности других медикаментов и их применение ограничено.
- Хондропротекторы – препараты, стимулирующие обменные процессы в суставном хряще. Применяются вне обострения.
Часто применяется комбинация нескольких лекарственных препаратов, например, сочетание приема НПВС с курантилом.
Пути введения лекарств могут быть различными: внутрь (таблетки), инъекционные формы – внутримышечные, внутривенные. Иногда – внутривенные капельные вливания (курантил). Если требуется, проводят введение лекарства внутрь суставной полости.
Вне обострения применяется физиотерапевтическое и санаторно-курортное лечение.
Применяются при неэффективности других методов терапии. В большинстве случаев проводится эндопротезирование сустава, удаление внутрисуставных костно-хрящевых или хрящевых тканей и т. д.
Остеоартроз — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава (хрящ, субхондральная кость, синовиальная оболочка, связки, капсулы, околосуставные мышцы). Характеризуется клеточным стрессом и деградацией экстрацеллюлярного матрикса всех тканей сустава, возникающих на фоне макро- и микроповреждений, при этом активируются ненормальные адаптивные восстановительные ответы, включая провоспалительные пути иммунной системы. Первоначально изменения происходят на молекулярном уровне с последующими анатомическими и физиологическими нарушениями (включая деградацию хряща, костное ремоделирование, образование остеофитов, воспаление).
По современным представлениям, заболевание развивается в результате взаимодействия различных внутренних (возраст, пол, дефекты развития, наследственная предрасположенность) и внешних факторов (травма, чрезмерные спортивные и профессиональные нагрузки, избыточный вес).
В развитии заболевания ключевую роль играют провоспалительные медиаторы и цитокины, вырабатываемые не только хондроцитами и синовиоцитами, но и клетками жировой (адипоциты) и костной ткани (остеобласты) ткани. Хронический воспалительный процесс приводит к изменению метаболизма клеточных структур всех тканей сустава (хондроциты, синовиоциты, остеобласты) и нарушению равновесия между анаболическими и катаболическими процессами в тканях в сторону преобладания последних, что в конечном итоге приводит к развитию заболевания.
Первичный и вторичный остеоартроз — развивается на фоне различных заболеваний, травм суставов. Первичный возникает, как правило, после 45 лет. Наиболее частой и характерной локализацией являются коленные суставы, межфаланговые суставы кистей, позвоночник, первый палец стопы и тазобедренные суставы. Женщины чаще мужчин страдают артрозом коленных суставов и суставов кистей.
Вторичный артроз по своим клиническим проявлениям не отличается от первичного, развивается практически в любых суставах и имеет конкретную причину заболевания.
Особое место среди факторов риска развития занимает избыточный вес. Так, остеоартроз коленных и тазобедренных суставов развивается в 4 раза чаще у женщин с ожирением. Установлено, что избыточный вес способствует не только возникновению заболевания, но и более быстрому его прогрессированию, приводящему к инвалидности.
Школы для пациентов
Больным остеоартрозом рекомендовано посещать Школы для пациентов, в которых можно получить исчерпывающую информацию о своем заболевании, целесообразности снижения веса (при избыточной массе тела), обучиться лечебной физкультуре (ЛФК), правильному питанию и образу жизни. Специалисты разъяснят принципы терапии, а также ответят на ваши вопросы.
Необходимо помнить, что мероприятия по снижению веса обязательно нужно сочетать с ЛФК. Физические методы играют важную роль в лечении заболевания, поскольку способствуют улучшению функции суставов и увеличению выносливости и силы мышц. Регулярные занятия ЛФК приводят к уменьшению болей и улучшению движений в суставах, но начинать занятия лучше всего под руководством специалиста по лечебной физкультуре, например в группах здоровья. Физические упражнения должны проводиться без статических нагрузок (сидя, лежа, в бассейне). Пациентам с выраженной болью в суставах и контрактурами необходима консультация специалиста по ЛФК для составления индивидуальной программы занятий.
Рекомендации по ЛФК
Ходьбу нужно начинать с расстояния, которое не вызывает боль, и постепенно увеличивать продолжительность ходьбы до 30–60 мин (5–7 дней в неделю). Эти аэробные нагрузки также способствуют снижению веса. Больные должны знать об особенностях двигательного режима, основной принцип которого заключается в разгрузке пораженного сустава. Не рекомендуется длительные ходьба и стояние на ногах, частые подъемы по лестнице.
При остеоартрозе чрезвычайно важно уменьшение нагрузки на суставы, что достигается применением различных приспособлений. Следует носить обувь на низком широком каблуке с мягкой эластичной подошвой, что позволяет гасить удар, который распространяется по ноге при ходьбе и травмирует хрящ. Обувь должна быть достаточно широкой и мягкой сверху. При поражении коленных суставов специалисты советуют носить наколенники, которые фиксируют суставы, уменьшают их нестабильность, замедляют прогрессирование заболевания. Для уменьшения нагрузки рекомендуется хождение с тросточкой, которую нужно держать в руке, противоположной пораженному суставу. Кроме того, очень важно правильно подобрать высоту трости — рукоятка должна находиться на уровне основания первого пальца руки. При двустороннем тяжелом поражении тазобедренных или коленных суставов — хождение с помощью костылей канадского типа. При наличии плоскостопия рекомендуется постоянное ношение специальной обуви (дома и на улице) с супинаторами (стельки, поддерживающие свод стопы и снижающие нагрузку на сустав), а в определенных случаях — индивидуальные стельки, сделанные на заказ.
Лечение заключается в комплексном воздействии на болезнь, которое подразумевает применение немедикаментозных и медикаментозных методов, а при необходимости — хирургическое вмешательство. И хотя остеоартроз является хроническим заболеванием, лечебные мероприятия, подобранные индивидуально для каждого пациента, могут уменьшить боль и воспаление, улучшить движения в суставах и замедлить прогрессирование. Важно, чтобы диагноз был поставлен врачом, поскольку существует ряд других заболеваний суставов, похожих по проявлениям на остеоартроз.
Что касаемо медикаментозной терапии, то она постадийная, и индивидуально подбирается специалистом. Не занимайтесь самолечением и обращайтесь за помощью. Чем правильнее и своевременнее назначено лечение, тем больше шансов вернуть утраченное качество жизни.
ДОА тазобедренных суставов — это тяжелая патология, связанная с деформацией суставов и хрящевой ткани. Она причиняет боль, в запущенной форме садит человека в инвалидную коляску. Бережное отношение к своему телу и своевременное лечение помогут облегчить состояние.

Классификация по мкб 10
В десятом пересмотре международной классификации болезней (мкб), деформирующий остеоартроз тазобедренного сустава имеет код М.16 и разбит на девять подклассов.
ДОА тазобедренного сустава мкб 10:
- M16.0 Первичный коксартроз двусторонний.
- M16.1 Другой первичный коксартроз.
Первичный коксартроз: односторонний и БДУ (без дополнительных уточнений):
- M16.2 Коксартроз двусторонний в результате дисплазии.
- M16.3 Другие диспластические коксартрозы.
Диспластический коксартроз: односторонний и БДУ:
- M16.4 Посттравматический двусторонний коксартроз.
- M16.5 Другие посттравматические коксартрозы.
Посттравматический коксартроз: односторонний и БДУ:
- M16.6 Другие вторичные двусторонние коксартрозы.
- M16.7 Другие вторичные коксартрозы.
Вторичный коксартроз: односторонний и БДУ:
- M16.9 Неуточненный коксартроз.
Причины и симптомы
Артроз данного вида возникает из-за деградации тканей у взрослых людей. Это связано с физическими нагрузками. Этот фактор – основной у мужчин до 50 лет. ДОА развивается у женщин на фоне гормональных изменений при беременности либо климаксе.
Болезнь является результатом разрушения хряща соединяющего кости сустава. Выполняя функцию амортизатора, он истончается, вплоть до полного стирания на определенном участке. Костная ткань разрастается, продолжая деформировать хрящ.
ДОА правого и левого тазобедренного сустава могут развиться вместе или по отдельности. Причиной поражения только одного сустава может стать повышенная изолированная нагрузка на одну ногу — использование неудобной обуви, когда один каблук стирается раньше другого. 
Предпосылки для возникновения артроза:
- старение тканей организма;
- недостаточное кровоснабжение, вследствие неправильного сидения, нагрузок;
- травмы;
- врождённые дефекты сустава(правого или левого);
- чрезмерное увлечение спортом, превышение гранично допустимых нагрузок, неправильный подход к ним;
- нарушение метаболизма;
- общие нагрузки на ноги, без периодов отдыха;
- разрастание костной ткани при микротравмах;
- излишний вес.
Первым сигналом служат в колене при движении. Боль протягивается вдоль по бедру, до колена. Она становиться сильнее во время нагрузок и исчезает после отдыха. Возможна ситуация, когда по пробуждении в суставах уже присутствуют неприятные ощущения.
При развитии болезни появляется скованность в движениях и хромота. Возможно укорочение конечности с поврежденным суставом. В запущенных случаях наблюдается прогрессирующая атрофия мышц.
Стадии и особенности их проявления
Классификация патологии тазобедренного отдела включает четыре степени тяжести.
- Остеоартрит первой стадии. В редких случаях диагностируется только на рентген-снимках, болевые ощущения на этой стадии редкие. Больной списывает их на усталость.
- Вторая стадия. Боли при движении начинают вызывать беспокойство, достаточное для обращения к врачу. На снимке заметны уменьшения межкостного пространства, значительные наросты на головке сустава. Эти повреждения вызывают постоянную боль, она отдает дальше в ноги и в пах. Рентгенолог может поставить диагноз ДОА, опознав патологические наросты на кости.
- Деформирующий остеоартроз тазобедренных суставов третьей стадии может стать причиной инвалидности. Ярко выраженные симптомы позволяют врачу поставить диагноз без глубокого обследования. На снимках рентгенограмме определяется отсутствие прослойки между суставами, видны крупные кистовидные образования. При движении кости хрустят, пораженная область деформирована.
- На четвертой степени заболевание полностью лишает подвижности. Полная деформация сустава. Больной становится инвалидом.
Лечение
Запущенную патологию трудно вылечить, медицинское вмешательство направлено на облегчение/устранение болевых ощущений и стабилизация подвижности суставов. При лечении рекомендуется режим, ограничивающий нагрузки. В зависимости от прогресса заболевания применяются разные методы воздействия.
Применение медикаментов необходимо для купирования боли и сохранения работоспособности. Важно не отклоняться от прописанных доз. Некоторые обезболивающие негативно влияют на печень. А передозировка средств, снимающих воспалительные процессы вокруг пораженного сустава, чревата целым перечнем побочных эффектов.
В аптеках есть большой перечень препаратов, они входят в шесть групп:
- НПВС (нестероидные противовоспалительные средства).
- Болеутоляющие (анальгетики).
- Хондропротекторы.
- ГКС (глюкокортикостероидные средства).
- БАД. (биологически активные добавки).
- Гомеопатические препараты.

Главным средством при терапии остеоартроза являются хондропротекторы. Эти средства замедляют разрушение хрящевой ткани, повышая ее регенеративные способности. Они улучшают выработку главной смазки суставов – синовиальной жидкости. Существует недостаток – результат может быть достигнут только через полгода.
При лечении артрита отлично зарекомендовали себя хондроитин в связке с глюкозамином. Эти минеральные добавки мягко работают с организмом, почти не имея побочных эффектов и прекрасно подходят при 1-2 стадии заболевания.
Прочие лекарственные средства действуют более радикально и требуют тщательного согласования с врачом.
Оперативное вмешательство. Эндопротезирование, уколы обезболивающих в полость сустава, либо инъекции гиалуроновой кислоты, для купирования боли и повышения амортизации между костями. Проводятся на 2-3 стадии.
- Эндопротезирование. При 3-4 стадии проводится замена части сустава металлическим, керамическим или полимерным имплантатом. Существующие комбинации материалов обеспечивают срок службы протеза до двадцати лет.
После внедрения имплантата следует придерживаться реабилитационной программы и наблюдаться у врача, что позволит избежать осложнений.
Реабилитация включает в себя ограничение нагрузок на протез в течении нескольких месяцев.
На данный момент эндопротезирование – единственное возможное лечение ДОА 3 степени тазобедренного сустава.
- Инъекции гиалуроновой кислоты. Выступая в качестве смазки, препараты на основе этой кислоты вводятся посредством укола. Непростая инъекция должна проводиться под контролем томографа или рентгенаппарата, потому что игла должна точно войти в поврежденный сустав. В противном случае, операция не возымеет эффекта.
- Периартикулярные инъекции обезболивающих препаратов. Во время обострения болевого синдрома возможно введение кортикостероидных гормонов. Не могут лечить сам артрит.
При раннем артрите выручает лечебная физкультура (ЛФК) и гимнастика. Необходимо уменьшить нагрузку, гимнастический курс укрепляет мышечный каркас вокруг него. В придачу возвращается подвижность и гибкость тела.
Тай-чи, китайская народная гимнастика, хорошая альтернатива при ДОА в тазобедренных суставах, как йога. Плавные, медленные упражнения этих практик позволяют устранить боль не прибегая к лекарствам. А достигаемое медитативное состояние снимает стресс, организм самовосстанавливается.
Снижению нагрузки на суставы, кости таза, позвоночник помогает аквааэробика. Все занятия в воде положительно влияют на кровообращение. Вода поддерживает тело, снимая его вес с больных конечностей и тазового комплекса.
Доктор Бубновский разработал множество профилактических и терапевтических комплексов упражнений, и тренажер для больных артритом. Информация о его методиках легко находится в интернете.
Требования к любой гимнастике:
- отсутствие резких движений;
- избегание лишних нагрузок на бедро, только пошаговый рост;
- минимальное количество передвижений, упор в упражнениях на статику.
Прогноз и профилактика
Остеоартроз – дегенеративное заболевание, связанное с нагрузками, травмами, невнимательным отношением к телу. Его тяжело диагностировать на ранних стадиях. В течение жизни необходимо использовать максимум из доступных средств и способов, чтобы продлить срок службы суставов.
Во-первых – это минимизация провоцирующих факторов. Обдуманные занятия спортом во избежание микротравм. Бережное отношение к опорно-двигательному аппарату, при бытовых нагрузках.
Во-вторых – правильное питание и поддержание собственного веса в рамках нормы. Потребление здоровой пищи, фруктов, овощей, богатых полезными микроэлементами продуктов даст организму ресурсы, необходимые ему для регенерации.
В-третьих – развитие собственного тела. Гимнастические упражнения дарят гибкость и увеличивают ресурс суставов. Развитый мышечный каркас принимает на себя часть нагрузок, позволяя костям дольше сохранять работоспособность. Ежедневные упражнения поддерживают организм в тонусе. Легкие работают в полную силу, обогащая кислородом каждую клетку. Даже ежедневная ходьба благотворно влияет на суставы.
Когда организм дает сигналы о нарушениях, не стоит их игнорировать. Откладывая в долгий ящик мед осмотр и консультацию у врача можно дождаться серьезных осложнений.
Читайте также:


