Эндопротезирование тазобедренного сустава цементный или бесцементный
Распространено мнение, что цементные протезы хуже бесцементых, а их установка чаще вызывает осложнения. На самом деле это не так. Каждый из них имеет определенные достоинства и недостатки.
Цементные и бесцементные эндопротезы отличаются не качеством, а способом фиксации. Выбор варианта зависит от плотности кости, строения бедренной кости и возраста пациента.
Разница между цементным и бесцементным эндопротезирование
Основные отличия заключается в методе закрепеления импланта в кости. Сами импланты отличаются по материалу, покрытию и внешнему виду. Кроме цементных и бесцементных существуют еще реверс-гибридные эндопротезы.
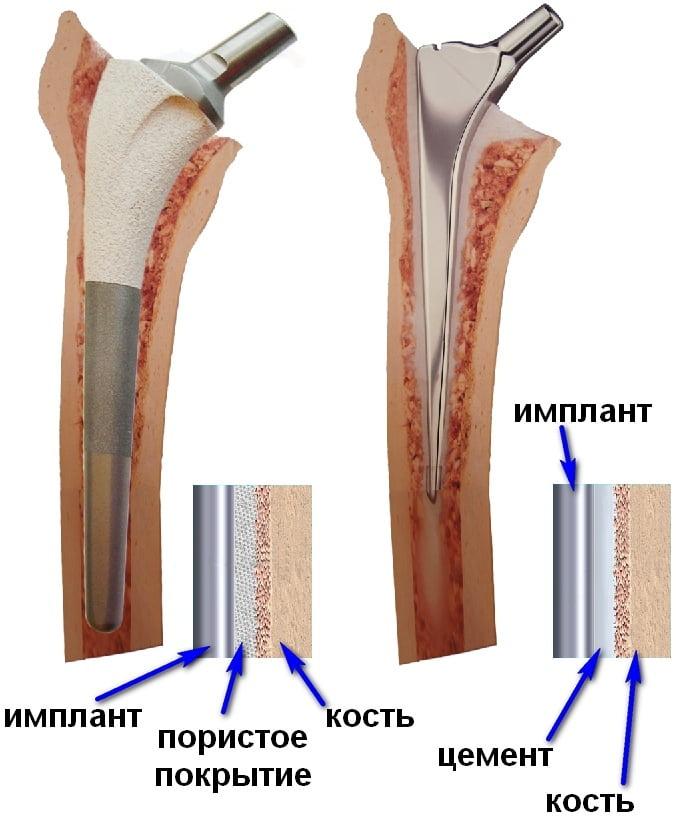
Виды имплантов по способу фиксации:
Таблица 1. Основные различия между цементными и бесцементными протезами.
| Характеристики | Цементный | Бесцементный | Гибридный |
| Способ фиксации | Посадка на фиксирующую субстанцию – полимерный цемент. | Вколачивание в костный канал по методу press fit после его обработки рашпилем. | Бесцементная установка бедренных компонентов и цементная фиксация остальных. |
| Материал | Ножки цементной фиксации делают из хром-кобальтового или кобальт-хром-молибденового сплава. Чашки производят из медицинского полиэтилена. | Эндопротезы из сплавов на основе титана (титан-алюминий-ванадиевый или титан-алюминий-ниобиевый). Примечательно, что в таких имплантах можно выбрать пару трения. | Отдельные фрагменты протезов могут изготавливать с разнообразных материалов. |
| Покрытие | Не имеют напыления. Поверхность таких имплантов обычно санируют или полируют. | Пористое или гидроксиапатитовое покрытие, облегчающее врастание. | Методика обработки поверхностей зависит от того, каким образом планируется устанавливать компоненты протеза. |
| Внешний вид | Имеют гладкую, полированную поверхность. | Обычно выглядят шероховатыми. | Могут иметь различный внешний вид. |

Как выбирают способ фиксации протеза
Успех эндопротезирования тазобедренного сустава в наибольшей степени зависит от мастерства хирурга и правильного подбора протеза. Логично, что хирург сам выберет имплант и способ фиксации.
Самый дорогой, качественный имплант могут установить неправильно, что в итоге приведет к неудовлетворительным результатам операции. А качественно имплантированный дешевый протез может служить десять лет.
Факторы, которые учитывают при выборе эндопротеза:
- Пол и возраст пациента. Пациентам моложе 55 лет лучше ставить бесцементные протезы. В имплантах с цементной фиксацией больше всего нуждаются женщины, из-за высокой частотой развития остеопороза в постменопаузальном периоде.
- Ширина канала бедренной кости. При узком канале врачи предпочитают эндопротезы с бесцементной фиксацией. Если кости тонкие и довольно широкий костный канал – ему ставят цементный протез.
- Плотность костной ткани. Для нормального врастания бесцементного импланта требуется хороший остеогенный потенциал. Если же у пациента низкая плотность костной ткани или имеется остеопороз – протез лучше зафиксировать цементом.
- Наличие переломов. Врачи считают, что при переломах лучше всего ставить цементный протез. Однако ведутся клинические исследования, в которых активно изучается эффективность установки имплантов с бесцементным типом фиксации.
Преимущества и недостатки методов фиксации
Несомненно, оба вида эндопротезирования имеют как преимущества, так и недостатки. Однако в целом исход операции зависит не только от стоимости и характеристик импланта. Как мы уже говорили: все в руках хирурга!
Таблица 2. Плюсы и минусы разных видов эндопротезирования.


Цементные и бесцементные компоненты эндопротеза тазобедренного сустава отличаются. Цементные ножки эндопротеза гладкие, а бесцементные – шероховатые. Цементные чашки изготавливаются из высокомолекулярного поперечно-связанного медицинского полиэтилена, а бесцементные делают из металлических сплавов с шероховатой наружной частью. Подробнее о том, какие бывают компонентны эндопротеза тазобедренного сустава вы можете прочитать в отдельной статье на нашем сайте (щелкните мышкой, чтобы перейти к этой статье).
Есть два компонента эндопротеза тазобедренного сустава, которые фиксируются к кости – ножка и чашка. Оба эти компонента могут быть цементными или бесцементными. Если один из них цементный, а другой – бесцементный, то такой эндопротез называют гибридным или реверс-гибридным.
Костный цемент используется в медицине уже более 50 лет, и он находит себе применение не только в эндопротезировании для фиксации компонентов эндопротеза к кости, но и в других специальностях (для пластики тел позвонков, в стоматологии и т.д.). Костный цемент заполняет пространство между эндопротезом и костью и формирует эластичную зону, которая работает не только как амортизатор, поглощающий удары, но и равномерно распределяет нагрузку по всей кости, окружающей эндопротез. Равномерное распределение нагрузки от эндопротеза к кости особенно важно для ножки эндопротеза тазобедренного сустава, которая, как правило, имеет неидеальную адаптацию своей формы к форме канала бедренной кости, что приводит к появлению зон повышенной и сниженной нагрузки (неравномерное распределение сил).
Костный цемент по своей химической сути является плексигласом, или, точнее, полиметилметакрилатом. Иногда костный цемент называют акриловым цементом. Впервые полиметилметакрилат в медицине применили в 1940-х годах для заполнения дефекта костей лицевого черепа. Оказалось, что полиметилметакрилат прекрасно уживается с тканями человека (тканевая совместимость), другими словами, ученые наконец-то нашли материал, который можно успешно использовать в костной хирургии, а ведь попытки найти такой материал велись еще в конце 19 века.
В настоящее время в мире ежегодно выполняется несколько миллионов цементных эндопротезирований суставов и такой способ фиксации эндопротеза очень надежен, а сама конструкция – долговечна.
Костный цемент, который используется для эндопротезирования тазобедренного сустава, поставляется в коробке, внутри которой есть пакетик с порошком (преполимеризованный полиметилметакрилат в смеси с аморфным порошком-инициатором) и ампула с жидкостью (метилметакрилат мономер, стабилизатор, ингибитор).

Две дозы костного цемента: ампулы с жидкостью (метилметакрилат мономер, стабилизатор, ингибитор) и порошок, высыпанный из двух пакетов (преполимеризованный полиметилметакрилат в смеси с аморфным порошком-инициатором)
На операции жидкость из ампулы выливают в порошок и перемешивают, после чего начинается процесс полимеризации – цемент сначала становится жидким, как тесто, а через 5-8 минут он твердеет. На ощупь затвердевший цемент напоминает камень, но в опытах с большой нагрузкой он ведет себя как твердая резина, т.е. обладает свойствами эластичности, амортизируя нагрузки.
Костные цементы различаются по вязкости (низкая, средняя и высокая).
Во время полимеризации костный цемент разогревается, причем чем толще слой цемента, тем выше эта температура. В эксперименте температура полимеризации достигает 120-140 градусов, но в теле человека она обычно повышается до 70-80 градусов за счет того, что толщина цементной мантии редко превышает 5 мм и, кроме того, цемент охлаждает кровь.
Важной особенностью костного цемента является то, что в него до полимеризации можно добавить порошок антибиотика, который в некоторых случаях снижает вероятность развития инфекционных осложнений.
Костный цемент выпускают те же фирмы, что и эндопротезы тазобедренного сустава (Zimmer, DePuy, Stryker, Smith&Nephew, Biomet, Aesculap и др.).
Крайне редко в процессе полимеризации цемента в организме может возникнуть грозное осложнение – синдром имплантации костного цемента, который проявляется в резком падении артериального давления, аритмии. К счастью, вероятность этого осложнения очень мала и по научным данным составляет 0,06-0,1%. Подробнее об этой проблеме интересующиеся могут почитать в статье Британского Журнала Анестезии.
Сейчас, к сожалению даже от многих хирургов можно услышать, что цементный эндопротез это плохо, а бесцементный – хорошо. На самом деле это не так. Цементные и бесцементные эндопротезы тазобедренного сустава неодинаковы, и каждый из ниж имеет свои плюсы и минусы. И если хирург говорит о том, что цементный эндопротез это плохо, то он либо лукавит, либо вообще не разбирается в эндопртезах. Во-первых, цементное и бесцементное эндопротезирование тазобедренного сустава зарождалось, формировалось и совершенстовалось практически обособленно друг от друга, цементное эндопротезирование преобладает в Европе (особенно Швеция, Норвегия, Великобритания), а бесцементное преобладает в США. В последние 10-15 лет эти шкаолы эндопротезирования смешиваются и в в Европе стали активнее использовать бесцементное эндопротезирование, а в США – цементное.
Например, в Швеции в 2005 году более 90% всех эндопротезирований тазобедренного сустава выполняется с использованием костного цемента, а в 2009 – более 80%. В Великобритании сейчас около 70% устанавливаемых эндопротезов являются цементными, и только 30% - бесцементными.
Согласитесь, что если в Великобритании и в Швеции цементное эндопротезирование используется так часто, то, скорее всего, оно не так уж и плохо, и не стоит так ругать цементные эндопротезы и думать что они плохие.

Данные шведского регистра эндопротезирования, который ведется с 1967 года. Используются цементные, бесцементные эндопротезы, гибридные (цементная ножка и бесцементная чашка), реверс-гибридные (цементная чашки и бесцементная ножка) и поверхностное (замена только части головки бедренной кости с сохранением шейки бедренной кости).
Еще раз повторимся, что у цементных и бесцементных эндопротезов есть свои сильные и слабые стороны, свои плюсы и минусы, и выбирать цементный или бесцементный эндопротез стоит индивидуально.
Возраст. Чем старше пациент, тем более предпочтительно цементное эндопротезирование. С возрастом прочность кости постепенно снижается (появляется остеопороз), и в таком случае лучше цементная фиксация.Четких границ, которые бы говорили о том, что, например, всем старше 60 лет нужно цементное эндопротезирование, не существует. В некоторых случаях цементный эндопротез будет оптимальным и у 40-летнего, а в другом случае и в возрасте 80 лет может подойти бесцементный эндопротез.
Пол. Прочность кости сильнее снижается у женщин из-за послеменопаузального остеопороза, поэтому цементный эндопротез предпочтителен женщинам после менопаузы. С другой стороны, если эндопротезирование выполняется на фоне артроза, то как правило, плоность кости в таком случае наоборот повышена.
Форма канала бедренной кости. Чем шире канал и чем тоньше стенки бедренной кости, тем более предпочтительно цементное эндопротезирование.
Чаще цементное эндопротезирование выполняется при переломах шейки бедра у пожилых, еще более оно актуально при несросшихся переломах шейки бедренной кости, незаменимо цементное эндопротезирование и в том случае, если оно выполняется на фоне инфекционных процессов, например, после остеомиелита (гнойного поражения кости), так как в цемент можно добавить антибиотик.

Конечно же, определять предпочтительный способ фиксации (цементный или бесцементный) в каждом индивидуальном случае должен врач.
Плюсы
Минусы
Цементный
эндопротез
Бесцементный
эндопротез
Автор статьи – кандидат медицинских наук Середа Андрей Петрович
COMPARATIVE ANALYSIS OF SHORT AND MIDTERM RESULTS OF PRIMARY TOTAL HIP REPLACEMENT BY SERIAL CEMENTED AND UNCEMENTED FIXATION IMPLANTS
V.M. Prokhorenko, A.B. Slobodskoy, A.A. Mamedov, A.G. Dunaev, I.V. Voronin, I.S. Badak, A.G. Lezhnev
Analysis of shortterm (5–8 years) and midterm (10–14 years) results of primary total hip replacement using cemented and uncemented fixation implants of foreign (Zimmer) and home (Endoservice) serial production. The study was based on the results of 2620 surgical interven tions (2911 operations, out of them 1512 — with ESI, 1399 — with Zimmer implants) performed in two independent clinics. Revision intervention due to aseptic loosening of implant components was required in 62 (ESI) and 66 (Zimmer) cases and the terms of that complication development were practically the same. In 5 to 8 years after operation excellent, good and satisfactory results (70–100 points by Harris) were observed in 95.2% of patients operated on using ESI implants and in 94.8% of patients — with Zimmer implants. In 10–14 years the indices made up 89.2 and 88.2%, respectively. Thus, the results of different implants application were comparable.
Исследование проведено на базе независимых друг от друга лечебных учреждений. Оперативные вмешательства проводились по типичной рекомендованной технологии постоянным составом хирургических бригад. В период с 1998 г. по настоящее время под наблюдением находилось 2620 пациентов, из них 291 пациенту эндопротезирование тазобедренного сустава проведено с двух сторон. Мужчин было 641, женщин — 1979. Возраст больных варьировал от 35 до 89 лет, из них в возрасте от 35 до 45 лет было 359 пациентов, от 50 до 65 — 786, старше 65 лет — 1475.
За весь период нами выполнено 2911 имплантаций (табл. 1). В Новосибирском НИИТО проведено 2012 первичных имплантаций тазобедренного сустава эндопротезами ЭСИ (1015) и Zimmer (997). В Саратовской ОКБ за этот же период имплантировано 899 эндопротезов ЭСИ (497) и Zimmer (402).
Табл. 1. Нозологические формы, послужившие причиной первичного эндопротезирования тазобедренного сустава
| Нозологические формы | ЭСИ | Zimmer |
| Идиопатический коксартроз (в том числе АНГБК) | 695 | 811 |
| Диспластический коксартроз | 99 | 121 |
| Посттравматический коксартроз (в том числе переломы, ложные суставы шейки бедренной кости) | 592 | 420 |
| Системные артрозоартриты | 90 | 83 |
| В с е г о | 1476 | 1435 |
Примечание. Здесь и в табл. 4, 5: АНГБК — асептический некроз головки бедренной кости.
Бесцементная фиксация компонентов эндопротезов применена при 1157 операциях, гибридная — при 483, цементная — при 1271. Укрепляющие конструкции (кольца ЭСИ, Мюллера, Бурх-Шнайдера) были использованы в 78 случаях.
Клиническую оценку результатов лечения проводили по шкале Харриса для тазобедренного сустава, которая предполагает оценку четырех категорий: боль, функция, деформация, амплитуда движений. В каждой категории набирается определенное количество баллов. При сумме баллов от 100 (максимальная) до 90 функция сустава оценивается как отличная, от 89 до 80 — как хорошая, от 79 до 70 — как удовлетворительная и менее 70 — как неудовлетворительная.
Кроме того, выполняли рентгенологическую оценку результатов лечения по Ewald на основании анализа рентгенограмм в двух проекциях в модификации О.А. Кудинова, В.И. Нуждина и соавт. [12]. Авторы выделяют четыре степени нестабильности фиксации: I степень — отсутствие миграции компонентов имплантата, отсутствие зон остеолиза — стабильное положение имплантата при качественной цементной фиксации или остеоинтеграция в случае применения бесцементной методики; II степень — отсутствие миграции компонентов, не прогрессирующий характер линий просветления при их суммарной ширине по зонам не больше 5 мм — стабильная фиброзная фиксация; III степень — отсутствие миграции компонентов или их смещение не больше 2 мм, суммарная ширина остеолиза по зонам 5–10 мм — состояние угрожающей нестабильности; IV степень — миграция имплантата больше чем на 2 мм, суммарная ширина остеолиза по зонам более 10 мм — явная нестабильность.
Статистическую обработку данных проводили с использованием программы Statistica for Windows 8 методами вариационной статистики. Нормально распределяемые показатели представлены в виде среднего и средней квадратической ошибки. Достоверность различий средних величин определяли на основании t-критерия Стьюдента. Различия считали достоверным при p 0,05).
Отдельно проанализированы частота и сроки развития асептической нестабильности эндопротезов. Всего реэндопротезирования в связи с асептической нестабильностью компонентов эндопротезов ЭСИ и Zimmer были выполнены в 128 (4,3%) случаях.
Как видно из табл. 2, 3, частота и сроки развития асептической нестабильности компонентов эндопротеза ЭСИ и Zimmer были практически одинаковы.
Клинический анализ среднесрочных результатов по шкале Харриса был проведен у 757 пациентов после первичного эндопротезирования тазобедренного сустава эндопротезом ЭСИ и у 712 — эндопротезом Zimmer (табл. 4), отдаленных результатов — у 705 и 678 прооперированных соответственно (табл. 5).
Табл. 2. Частота развития асептической нестабильности компонентов имплантатов, использованных для первичного эндопротезирования
| Компонент имплантата | ЭСИ | Zimmer |
| Ацетабулярный | 33 (53,2) | 31 (46,9) |
| Бедренный | 21 (33,9) | 25 (37,9) |
| Тотальная нестабильность | 8 (12,9) | 10 (15,2) |
| Всего | 62 (100) | 66 (100) |
Примечание. Здесь и в табл. 3–5 в скобках указан процент.
Табл. 3. Сроки развития асептической нестабильности компонентов имплантатов, использованных для первичного эндопротезирования тазобедренного сустава
| Срок | ЭСИ | Zimmer |
| 5–8 лет | 13 (20,9) | 10 (15,2) |
| 10–14 лет | 49 (79,1) | 56 (84,8) |
| Всего | 62 (100) | 66 (100) |
Табл. 4. Результаты лечения больных после первичного эндопротезирования эндопротезами ЭСИ и Zimmer в сроки от 5 до 8 лет
Табл. 5. Результаты лечения больных после первичного эндопротезирования эндопротезами ЭСИ и Zimmer в сроки от 10 до 14 лет
В сроки наблюдения 5–8 лет отличные, хорошие и удовлетворительные результаты (от 70 до 100 баллов) получены у 95,2% пациентов, оперированных с использованием эндопротеза ЭСИ, и у 94,8% — эндопротеза Zimmer. Худшие результаты регистрировали у больных, оперированных по поводу диспластического и посттравматического коксартроза. Подобная тенденция отмечена в обеих группах. В отдаленном периоде (10–14 лет) результат первичного эндопротезирования с использованием имплантата ЭСИ оценен как отличный, хороший и удовлетворительный у 89,2% оперированных, как неудовлетворительный — у 10,8%, с использованием эндопротезов Zimmer — у 88,2 и 11,8% соответственно. Наиболее часто хорошие и отличные результаты при первичном эндопротезировании имплантатами ЭСИ в отдаленные сроки констатировали у больных, оперированных по поводу идиопатического коксартроза и АНГБК. Хуже результаты были после операций по поводу посттравматического и диспластического коксартрозов. Аналогичная тенденция имела место в группе больных, у которых были установлены эндопротезы Zimmer. Кроме этого, отмечено уменьшение количества отличных результатов в обеих группах в сторону увеличения доли хороших и удовлетворительных исходов, что, по всей вероятности, связано с износом имплантатов.
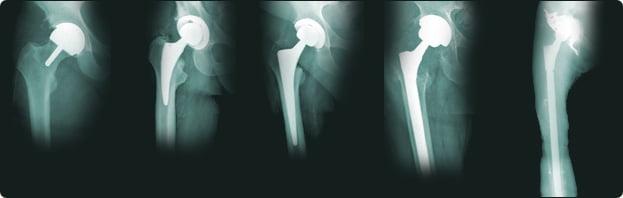
Больная Х . , 61 год, поступила в отделение эндопротезирования и эндоскопической хирургии суставов ННИИТО 11.01.02. Диагноз: правосторонний посттравматический коксартроз 2–3-й степени, асептический некроз головки бедренной кости (рис. 1, а).

Рис. 1, а — до операции.
13.01.02 выполнена операция — тотальное эндопротезирование правого тазобедренного сустава эндопротезом ЭСИ цементной фиксации (рис. 1, б).

Рис. 1, б — интраоперационная
Послеоперационный период без особенностей. Больную активизировали на 3-и сутки, выписали — на 9-е сутки после операции. К этому времени больная была полностью обучена и адаптирована к ходьбе на костылях, в том числе по лестнице. Боли в тазобедренных суставах не беспокоили, функция удовлетворительная. Результатами операции довольна. Последний осмотр 10.12.12 (10 лет после операции) (рис. 1, в).

Рис. 1, в — через 10 лет после операции.
Боли в суставах не беспокоят, ходьба биомеханически правильная, рентгенологически признаков нестабильности имплантатов нет. Больная ведет активный образ жизни. Инвалидность снята через 2 года после операции.
Больной Ю . , 41 год, поступил в отделение эндопротезирования и эндоскопической хирургии суставов ННИИТО 11.01.09. Диагноз: правосторонний идиопатический коксартроз 3-й степени. Синдром правосторонней коксалгии (рис. 2, а).

Рис. 2, а — до операции
13.01.09 выполнено тотальное эндопротезирование правого тазобедренного сустава эндопротезом Zimmer бесцементной фиксации (рис. 2, б).

Рис. 2, б — после операции
Послеоперационный период без особенностей. Пациент активизирован на 3-и сутки, выписан — на 9-е сутки после операции. К этому времени больной был полностью обучен и адаптирован к ходьбе на костылях, в том числе по лестнице. Через 8 мес после операции возобновились боли в тазобедренном суставе. На контрольной рентгенограмме (рис. 2, в) выявлены проседание бедренного компонента и его нестабильность.

Рис. 2, в — через 1 год после операции
В связи с этим 22.02.10 проведена операция: удаление бедренного компонента эндопротеза Zimmer и замена его на компонент большего размера с полным его заклиниванием в бедренном канале. Послеоперационный период протекал гладко. Больной активизирован на 3-и сутки, выписан — на 10-е сутки после операции (рис. 2, г).

Рис. 2, г — после реэндопротезирования (замена бедренного компонента в связи с асептической нестабильностью)
На контрольном осмотре через 2 года (рис. 2, д): боли в суставе не беспокоят, ходьба биомеханически правильная, рентгенологически признаков нестабильности имплантата нет. Больной ведет активный образ жизни.

Рис. 2, д — через 2 года после реэндопротезирования

Типы эндопротезов, их различия
Если говорить о внешнем виде протеза, это полная имитация родного сустава человека, выдерживающая повседневную нагрузку и обладающая теми же функциональными способностями, что ранее разрушенный.
Особенности и различия выделяют по типу эндопротезирования:
- поверхностное . Проводится замена головки ТБС и вертлужной впадины;
- тотальное . Полная замена поврежденной кости и хряща с иссечением шейки бедра.
Пример поверхностного импланта компании Zimmer.
Имплантаты различают по методу крепления:
- Фиксация без медицинского цемента. Используется для пациентов молодого возраста без признаков остеопороза. При хорошей плотности костей они врастают в протез и крепят его. При бесцементной фиксации может использоваться ножка, имеющая титановый сплав.
- Крепление при помощи цемента. Методика используется у лиц пожилого возраста либо у больных, чья плотность костной ткани не позволяет использовать бесцементный способ.
Схема способов фиксации имплантов.

Металл-полиэтилен, полиэтилен-керамика, керамика-керамика.
Рассмотрим пары трения. Нет смысла выбирать определенную марку или ориентироваться на цену, но есть смысл обдумать другие характеристики, ведь продукты износа будут негативно влиять на окружающие мягкие ткани и кости. Вот, что действительно нужно обсудить с лечащем врачом.
Существуют следующие разновидности:
- металл в сочетании с металлом;
- металл и полиэтилен;
- керамика плюс керамика;
- комбинация керамики и полиэтилена.
Каждый из видов имеет свои преимущества и свои недостатки. Нельзя сказать, что сочетание одних компонентов будет плохим, а другое — хорошим. Протез, как и пары трения, подбираются индивидуально. То, что не подходит одному пациенту, может рекомендоваться другому.
Популярный вариант — сочетание металлического компонента с металлическим из-за низкой цены, однако рекомендуется к установке не всем — имеет ряд ограничений. Чаще имплантируется мужчинам, которые привыкли к более активному образу жизни. Категорически не рекомендуется женщинам, планирующим в будущем беременность: существует высокий риск проникновения токсичных продуктов в плаценту, что негативно влияет на плод. В ряде стран применение такого сочетания компонентов запрещено.
Износ металлических компонентов видно невооруженным глазом.
Чаще используется керамика в сочетании с полиэтиленом: подходит больным любой категории, не имеет возрастных ограничений. Ревизионное вмешательство по замене может понадобиться спустя 15-20 лет.
Виды эндопротезов тазобедренного сустава различают по способу их фиксации:
- протез CFP на бесцементной основе;
- протез гибрид;
- стандартный эндопротез.
Пациенту нет нужды пересматривать фото, изучать, какие есть производители медицинского оборудования, разбираться в ценах. Хороший хирург учитывает для каждого больного все нюансы, подбирает подходящий по показаниям протез. В последнее время все чаще применяют имплант тазобедренного сустава Zimmer, фирма эта уже давно зарекомендовала себя на рынке данного вида изделий.
Подготовка к операции
Полная замена сустава предполагает предварительную подготовку к операции. Начинается она за неделю до установления протеза. Есть определенные моменты, которые важно выяснить до операции:
- Вопрос о переливании крови ставится на крайний случай. Чаще всего при подобной операции не требуется переливания крови, если у пациента уровень гемоглобина показывает 12%.
- Все зубные патологии, такие как пародонтоз, кариес и т.д., должны быть устранены до эндопротезирования, чтобы в момент операции не произошло заражения костей.
- Врач выясняет, какие лекарственные средства принимает пациент, и консультирует по этому вопросу.
- Проводятся диагностические мероприятия. Обязательными являются анализ крови, мочи, ЭКГ, рентген грудной клетки. Эти исследования важны перед операцией, чтобы определить, разрешено ли хирургическое вмешательство.
Показания и ограничения
Операцию по внедрению искусственного органа обычно назначают при наличии некоторых видов заболеваний и негативных состояний ТБС:
- перелом шейки бедра и последствия травматических повреждений;
- коксартроз (деформирующий остеоартроз) и другие виды артрита, вызвавшие дегенеративно-дистрофические изменения;
- дисплазия;
- нарушение кровоснабжения головки бедра;
- врожденные аномалии;
- некоторые виды опухолей;
- асептический некроз.
Наличие любого из перечисленных признаков не является обязательным показателем к хирургическому вмешательству. В каждом отдельном случае вопрос эндопротезирования больного решается лечащим врачом после глубокого обследования. В частности, при коксартрозе операцию назначают только при 2-3 стадии заболевания. Также эндопротез устанавливают при нестерпимых длительных болях в ТБС, которые не реагируют на лечение в течение полугода.
1. дерматологические болезни и повреждения кожных покровов в области бедра;
2. проблемы с периферическими сосудами нижних конечностей;

3. паралич четырехглавой мышцы;
4. онкологические заболевания;
5. тяжелые расстройства психики;
6. избыточная масса тела (более 120 кг).
Для проведения эндопротезирования тазобедренного сустава имеются следующие показания:
- анкилоз, протекающий с осложнениями;
- деформирующий коксартроз на стадии прогрессирования;
- артрозоартрит тазобедренного сустава, развившийся в результате врожденного вывиха бедра у людей, достигших 30–40 лет;
- деформация суставов в результате повреждения опухолевыми процессами в суставных концах и бедренных костях;
- инвалидность, развившаяся вследствие повреждения или осложнения болезней костного скелета.
Существуют и противопоказания к установке эндопротеза. К ним относятся:
- гнойно-воспалительные процессы в области сустава, сопровождающиеся осложнениями;
- остеомиелит и наличие свищей;
- туберкулез костей в стадии обострения.
Стоимость тазобедренного сустава
Стоимость эндопротезирования и самого имплантата,зависит от медицинского центра ортопедической хирургии. Средняя цена в Москве по статистике 2014 года — 90 000-120 000 рублей. В эту цену не входило пребывание в стационаре и диагностические исследования.
Цена ортопедических конструкций зависит от производителя и используемого материала. Иностранные компании предлагают имплантаты в районе 1300-2000 долларов, отечественные — в несколько раз дешевле.
На качество эндопротезирования влияет не стоимость, а качество операции и последующая реабилитация. Даже самый дорогой эндопротез не гарантирует терапевтического эффекта при некорректно выполненном вмешательстве и отсутствии правильного периода восстановления.
Изредка после операции по замене сустава развиваются осложнения; в 10% они связаны с неверно подобранным имплантатом. У пациентов диагностируется перелом шейки, развитие инфекционного процесса, отеки, гематомы.
Факт: не существует конкретного протеза — универсальной модели, которая смогла бы подойти каждому и не спровоцировать побочные эффекты.
Основная ошибка многих пациентов — делать выбор эндопротезной конструкции по отзывам из интернета и по цене. Человек выбирает самый дорогой протез зарубежного производства и проводит операцию у хирурга с малым опытом. Как следствие, адаптация проходит плохо, восстановление длительное, много осложнений.
У опытного хирурга есть свои предпочтения в моделях и марках, поэтому предварительная консультация и подбор крайне необходим. Специалисты, как частных учреждений, так и государственных медицинских центров чаще советуют выбрать Zimmer и DePuy. Хотя протезы данных производителей не имеют принципиального различия, внешне полностью похожи, это качественная продукция с возможностью подобрать конструкцию с учетом финансовых возможностей.
Сколько стоит лечение такими эндопротезами? Средняя цена в Москве — 200 000 рублей с учетом пребывания в частной клинике, лабораторных исследований, стационара и последующей реабилитации под контролем профильного врача.
В ортопедической хирургии существует важный момент: основа успешного выздоровления — восстановление. Ни один, даже самый дорогой, протез не гарантирует успех операции без соблюдения правил реабилитации.
В практике достаточно примеров, когда пациенты, приобретая самый инновационный и дорогой имплантат, полностью игнорировали восстановление, считая, что из-за высокой цены она не нужна. Результат — пациенты возвращались через несколько лет к врачу с жалобами на боли, отеки, развитие хромоты. Консервативного лечения в этом случае быть не может — назначается ревизионная операция, за которой следуют дополнительные расходы и длительная реабилитация.
У хирургов, которые много занимаются протезированием, есть предпочтения при выборе протезов того или иного типа. Самыми основными игроками на рынке изготовления высококачественных протезов являются компания Zimmer, которая производит чашки типа Zimmer Trilogy, и компания DePuy, выпускающая протезы тазобедренного сустава Pinnacle.
По своему назначению и внешнему виду протезы Zimmer или DePuy практически идентичны, но существуют отличия (по типу фиксации, износу, материалу покрытия и диаметру резьбы для винтов). Опытный хирург сам выбирает, какой эндопротез, Zimmer или DePuy, лучше для каждого конкретного случая, или предлагает пациенту ряд альтернативных вариантов.
Цена операции по эндопротезированию в частных клиниках составляет приблизительно от 230 тыс. руб. В стоимость входит подготовка пациента перед операцией, процесс замены эндопротеза и первичная реабилитация после операции (срок восстановления — 2–3 недели). Итоговая стоимость может меняться в зависимости от цены протеза.
Читайте также:


