Глубокая перипротезная инфекция тазобедренного сустава

В настоящее время наиболее эффективный метод лечения заболеваний и травматических повреждений крупных суставов — эндопротезирование, которое способствует быстрому восстановлению двигательной активности пациента и возвращению его к активной социальной и трудовой деятельности. Однако развитие инфекции протезированного сустава — одно из самых трудно поддающихся лечению осложнений этого прогрессивного метода лечения
- Частота инфекционных осложнении
- Экономические аспекты перипротезнои инфекции
- Клинические проявления перипротезной инфекции
- Лечение
Частота инфекционных осложнении при первичном эндопротезировании
Частота инфекционных осложнении при первичном эндопротезировании невелика и составляет 0,2-2,5%, при ревизионной операции данный показатель увеличивается в 2-4 раза (1,1-4,8%), а у пациентов с перипротезной инфекцией (ППИ) частота рецидива при различных способах хирургического лечения в среднем составляет 23,2—31,5%.
А если учесть, что потребность в эндопротезировании крупных суставов постоянно растет и в Российской Федерации ежегодно увеличивается количество таких операций, то несложно посчитать, что при выполнении 100 000 операций за год прирост количества пациентов с перипротезной инфекцией составит около 2000 в год. На сегодняшний день общеизвестно, что искусственные суставы — одна из наиболее уязвимых групп имплантатов, для которой риск развития инфекции сохраняется пожизнен но, а ее развитие часто приводит к хроническому постимплантационному остеомиелиту, многочисленным операциям, инвалидизации больного, а в самых тяжелых случаях — к генерализации процесса с развитием синдрома системной воспалительной реакции или сепсиса с летальным исходом.
В последние десятилетия благодаря исследованиям ученых в разных областях науки в значительной мере удалось выяснить причины столь частой неэффективности антимикробной терапии инфекционных осложнений, возникающих в ортопедической имплантологии крупных суставов.
Во многом это связывают со способностью микробных возбудителей перипротезной инфекции формировать на имплантатах биопленки, в составе которых бактерии характеризуются множественной антибиотикорезистентностью и устойчивостью к факторам иммунной системы.
Экономические аспекты перипротезной инфекции
Лечение данной группы пациентов представляет собой важную социально-экономическую проблему, актуальность которой определяется высокой инвалидизациеи таких больных, в том числе трудоспособного возраста, и большими финансовыми затратами на их лечение. Данные о финансовых затратах на лечение перипротезнои инфекции в Российской Федерации в открытом доступе отсутствуют, в то время как в Великобритании и Австралии затраты на одного больного с перипротезной инфекцией составляют $40—60 тыс., затраты США на санирующие операции при перипротезной инфекции за период с 2001-го по 2009 год возросли с $320 до $566 млн и, по прогнозам, к 2020 году превысят $1,62 млрд, что связано с постоянно растущим количеством операции по эндопротезированию крупных суставов.
Все это свидетельствует о необходимости правильной организации медицинской помощи пациентам данного профиля. В настоящее время четко определены факторы, влияющие на тактику ведения пациентов с инфекцией протезированного сустава.
К ним относят:
- срок манифестации инфекции от момента эндопротезирования
- период существования инфекционного процесса
- характер возбудителя
- состояние окружающих протез тканей
- наличие и выраженность сопутствующей патологии у пациента
Практика показывает, что малая осведомленность большинства врачей на местах, которые редко сталкиваются с данной патологией, приводит не только к промедлению в диагностике, но и к неправильной тактике ведения таких пациентов, что существенно ухудшает прогноз течения инфекционного процесса и значительно снижает шансы на успех при дальнейшем лечении.
Крайне беспокоит длительный период времени, который проходит с момента манифестации инфекции у пациента до оказания ему квалифицированной медицинской помощи. По нашим данным, средний срок существования перипротезной инфекции у пациентов, поступивших в отделение гнойной хирургии РНИИТО им. Р. Р. Вредена за 2008—2012 годы, составлял 160 дней (от 60 до 350 дней), а в 2013—2015 годы этот период увеличился в среднем до 451 дня (от 4 до 78 мес.), что свидетельствует о нарастанлцей проблеме в организации помощи данной категории пациентов.
Клинические проявления перипротезной инфекции
Клинические проявления перипротезной инфекции в ортопедии могут представлять широкий спектр форм.
В редких случаях это могут быть острые проявления инфекции (с высокой лихорадкой, яркой клиника-лабораторной картиной острого инфекционного процесса), и тогда, как показывает практика, в большинстве случаев в стационаре скорой помощи ему дренируют очаг инфекции или раскрывают, промывают область установленнога эндопротеза без удаления самой конструкции и назначают курс антибактериальной терапии, зачастую неактивной против возбудителей ортопедической инфекции.
После чего пациент выписывается, а инфекционный процесс переходит в хроническую форму за счет сохранившихся на инфицированном эндопротезе возбудителей в составе микробных биопленок.
Однако чаще всего перипротезная инфекция протекает без ярких симптомов, проявляя себя болевым синдромом и формированием свищевого хода. Пациент начинает обращаться к врачам, ему назначают многократные курсы антибактериальной терапии, которые неэффективны при отсутствии адекватной санации очага с удалением инфицированной конструкции.
Таким образом, на момент поступления в специализированный стационар в результате длительно существующего инфекционного процесса на фоне неадекватной антибактериальной терапии возбудители приобретают экстремальную устойчивость к антибиотикам, а длительное существование очага деструкции приводит к необходимости дебридмента значительных массивов перипротезных тканей и, как следствие, к формированию больших дефектов. Указанные факторы в разы повышают риск развития рецидива и значительно увеличивают финансовые затраты на лечение.
Подходы к лечению
На сегодняшний день основная составляющая успеха в лечении пациентов с перипротезной инфекцией — работа в одной команде ортопедов, хирургов, владеющих микрохирургическои техникой, клинических фармакологов, клинических бактериологов, хорошо знакомых с особенностями диагностики и лечения ППИ.
Помимо применения мультидисциплинарного подхода к лечению инфекционных осложнений после эндопротезирования, необходимо наращивание научного потенциала.
С учетом медико-социальной значимости и высоких финансовых затрат во всем мире ведется множество исследовании, направленных на изучение особенностей патогенеза имплантат-ассоциированных инфекций, особенно после эндопротезирования крупньк суставов, на поиск методов воздействия на микробные биопленки, на разработку новых материалов для местного применения, позволяющих заместить дефекты костной ткани и купировать инфекционный процесс, по оценке клинико-экономической эффективности различных методов лечения и профилактики инфекции протезированного сустава.
Представляется необходимым формирование национального подхода к данной проблеме и активное внедрение эффективных научных разработок в систему практического здравоохранения. К сожалению, отечественная наука в данной области существенно отстает.
На сегодняшний день поиск в электронной базе PubMed по ключевым словам: periprosthetic joint infection — показал, что первые статьи датируются 1982 годом, а за 2017 год в международной базе данных содержатся 356 публикаций.
Аналогичный поиск в российской электронной базе eLibrary по ключевым словам: перипротезная инфекция, парапротезная инфекция, параэндопротезная инфекция и имплантат-ассоциированная инфекция (выбраны статьи, касающиеся только ортопедической инфекции) — показал, что первые статьи датируются 2008 годом, максимальное количество публикаций по данной тематике вышло в 2016 году и составило 28.
Выраженная диспропорция в количестве публикаций свидетельствует о существенном отставании отечественной науки в области исследования инфекционных осложнений ортопедической хирургии. Кроме того, надо отметить, что начиная с 2015 года в eLibrary идет учет не только полноценных научных статей, но также тезисов докладов в сборниках материалов научньк конференций, что существенно влияет на статистику публикаций. К примеру, соотношение тезисов (материалов конференции) к полноценным научным статьям составило в 2016 году 8:28, в 2017-м — 9:10.
Для развития данного направления исследований представляется важным сотрудничество специалистов медико-биологического направления с материаловедами, химикамитехнологами. К примеру, коллектив известных европейских авторов, в состав которых входит доктор медицины W. Zimmerli, состоит из сотрудников Научно-исследовательского института в Давосе и нескольких клинических госпиталей и университетских клиник Швейцарии и Франции.
Еще один исследователь данной проблемы американский доктор медицины J. Parvizi (72 публикации за 5 лет по проблеме перипротезной инфекции) активно сотрудничает с учеными не только своего института (Rothman Institute of Orthopedics at Thomas Jefferson University Hospital), но и ортопедических отделении в различных клиниках и университетских госпиталях США, Европы, Ирана, университетскими лабораториями, занимающимися биохимией и молекулярной биологией.
Кроме того, представляется необходимым тесное сотрудничество медиков с производителями изделий медицинского назначения и с представителями фармацевтического производства, так как без разработки, регистрации и внедрения в клиническую практику новых продуктов для лечения данного осложнения невозможно достичь высоких результатов оказания квалифицированной медицинской помощи пациентам с перипротезной инфекцией суставов.
К сожалению, российская медицинская промышленность серьезно отстает от западных коллег в разработке и производстве материалов для замещения дефектов костной ткани в условиях инфекции.
На сегодняшний день РНИИТО им. Р. Р. Вредена располагает отделением гнойной хирургии на 45 коек, которым руководит к. м. н. Артюх В. А. В тесном взаимодействии со специалистами бактериалогической лаборатории, отделения клинической фармакологии, научного отделения профилактики и лечения раневой инфекции ортопеды-травматологи оказывают помощь профильным пациентам со всей России.
Сотрудниками центральной клинической лаборатории под руководством к. м. н. Шнейдер О. В. широко используются современные методы, соответствующие международным методическим стандартам диагностики инфекции костей и мягких тканей, имплантат-ассоциированных инфекций: анализ внутрисуставной жидкости протезированного сустава с дифференцированным подсчетом лейкоцитов, микробиологическое исследование тканевых биоптатов и удаленных конструкции с применением ультразвуковой обработки.
Используемый в клинике алгоритм диагностики перипротезнои инфекции соответствует международным рекомендациям (AOOS, EBJIS). Для подбора оптимальных режимов дозирования антибактериальных препаратов совместно с клиническими фармакологами выполняется терапевтический лекарственный мониторинг.
Совместная работа врачей различньк специальностей позволяет успешно лечить пациентов с инфекцией протезированного сустава, остеомиелитом даже в случае развивающегося у них сепсиса.
В настоящее время в клинике института активно используется патогенетическии подход к определению тактики лечения пациентов с ППИ, основанный на сроках манифестации инфекции, длительности течения и клиника-лабораторных проявлениях инфекционного процесса. К настоящему времени можно смело сказать, что оказание медицинской помощи данной категории пациентов проводится на высоком уровне в соответствии с существующими международными рекомендациями (AOOS, EBJIS).
Кроме того, в РНИИТО им. Р. Р. Вредена активно ведется работа по ведению регистра пациентов с перипротезной инфекцией в области тазобедренного или коленного сустава, который позволяет проводить глубокий анализ результатов лечения в зависимости от выбранной тактики лечения, состояния пациента, характера возбудителя и других факторов.
Результаты многолетнего мониторинга за структурой ведущих возбудителей инфекции и их антибиотикочувствительности послужили основой рекомендации по антибактериальной терапии перипротезной инфекции, которые позволили существенно изменить структуру потребления антибиотиков в стационаре, что привело к снижению доли метициллинорезистентных штаммов S. aureus и сокращению финансовых затрат на антибактериальные препараты.
В настоящее время начата большая работа по изучению наиболее оптимальных способов остеозамещения в условиях инфицированного дефекта костной ткани. В результате данной работы предполагается решить проблему выбора наиболее эффективных и безопасных методик для замещения дефектов костей у пациентов с ортопедической инфекцией.
Однако с учетом длительного койко-дня количество пролеченных пациентов с перипротезной инфекцией в год составляет 270-300 человек, что явно недостаточно в современньк реалиях неуклонногороста количества операций эндопротезирования крупных суставов на всей территории РФ.
Заключение
Одна из возможностей влиять на качество лечения профильных пациентов на местах, — образование врачей, причем не только травматологов- ортопедов, но и бактериологов, клинических фармакологов, работающих в специализированных стационарах или лечебно-поликлинических учреждениях с травматолога-ортопедическими отделениями.
В последние 2 года в рамках системы непрерывного медицинского образования в циклы по ревизионному эндопротезированию крупных суставов, которые проводят в РНИИТО им. Вредена, включены лекции, охватываюище основные принципы диагностики и лечения перипротезной инфекции. Кроме того, при наборе желающих возможно проведение обучающих циклов, посвящ.енных непосредственно вопросам инфекции протезированнаго сустава, или индивидуальное обучение на рабочем месте хирургов, бактериологов и клинических фармакологов.
Таким образом, перипротезная инфекция представляет собой большую социально-медицинскую проблему, которая требует значительных финансовых затрат. На сегодняшний день сформированы четкие представления об этиологии, патогенезе и определены основные принципы лечения этого серьезного осложнения эндопротезирования суставов.
Однако остаются нерешенными организационные вопросы оказания медицинскои помощи этой категории пациентов, которые должны обеспечить своевременную диагностику данной патологии и проведение рационального лечения в крат чаишие сроки после установления диагноза.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Инфекционный процесс (параэндопротезная инфекция)

Инфекция в области эндопротеза (нагноение) — тяжёлое осложнение. Его лечение является сложным, длительным и дорогостоящим.
Риск развития параэндопротезного инфекционного процесса особенно повышен у пациентов с такими сопутствующими заболеванием, как ревматоидный артрит, которые принимают гормональные препараты.
Инфекционные осложнения проявляются болью, отеком, покраснением в месте развития инфекции, резким нарушением опорной и двигательной функции конечности. Развивается септическая нестабильность эндопротеза. Когда гнойный процесс переходит в хроническую фазу, формируется свищ, из которого постоянно или периодически выделяется гной.
Консервативное лечение при этом является практически неэффективным. Формируется хронический постоперационный остеомиелит (гнойное воспаление кости в области эндопротеза). В большинстве таких случаев приходится делать повторную операцию — удаление эндопротеза.
В результате пациент остаётся тяжёлым инвалидом.
Зелёным цветом на компонентах удалённого эндопротеза окрасились места контакта с гноем.
В последнее время более успешно бороться с парапротезной инфекцией стало возможным благодаря использованию так называемых артикулирующих спейсеров (спейсеров суставов).
Это временные эндопротезы, изготовленные из костного цемента (полиметилметакрилата) с добавлением антибиотиков.
При повторных попытках протезировать сустав, даже спустя годы после затихания гнойно-воспалительного процесса, возможен рецидив.


Т.к. искусственный сустав не является полноценной заменой суставу настоящему, то его функциональные возможности, соответственно, ниже. При некоторых неосторожных движениях в суставе может произойти вывих эндопротеза. Как и при вывихах в натуральных суставах, считается, что вывихивается дистальный компонент протеза по отношению к проксимальному (например, в тазобедренном эндопротезе вывихивается головка эндопротеза).
Поэтому после операции эндопротезирования тазобедренного сустава строго не рекомендуют сгибать ногу в тазобедренном суставе более чем на 90°, а также ротировать ногу вовнутрь.
Вывих может также произойти при падении.
При произошедшем вывихе, его вправляют под наркозом. После этого ногу иммобилизируют. По окончании острого периода всегда сохраняется риск повторных вывихов. Если закрытым путём не удаётся вправить вывих, делают операцию открытого вправления вывиха.


Даже протезы из самых прочных сплавов не застрахованы от подобных осложнений.


При стоянии или ходьбе на эндопротез ложится большая нагрузка, в соединении между костью и эндопротезом происходят микродвижения. Вследствие этого эндопротез расшатывается. Может расшататься как ножка (бедренный компонент), так и чашка (вертлужный компонент) протеза. Ножка эндопротеза может разрушить стенку кости, в которой расположена — возникает перипротезный (парапротезный) перелом.
При развившейся нестабильности эндопротеза требуется повторная операция — ревизионное эндопротезирование.
При перипротезном переломе потребуется операция остеосинтеза с последующим длительным ограничением физической активности.
Полимерный вкладыш, который расположен между металлическими частями эндопротеза, снижает их трение друг о друга при движениях. Он может стираться, трескаться, вывихиваться.
Это ведёт к децентрации головки эндопротеза (на представленной рентгенограмме видно смещение головки эндопротеза от центра) и нарушению функции конечности.
При таком осложнении требуется повторное оперативное вмешательство с целью замены вкладыша.
Это внедрение бедренного компонента протеза (головки) в вертлужную впадину с прободением её стенки и выходом в полость малого таза.
Такое осложнение резко нарушает функцию сустава (делает её фактически невозможной), а также чревато повреждением органов малого таза.
Может наблюдаться как укорочение, так и удлинение оперированной конечновти.
Подобное осложнение может возникать при неправильной установке эндопротеза. В таком случае может потребоваться новая операция.
Также такое осложнение может быть обусловлено ослаблением околосуставных мышц. В этом случае необходимо укрепление этих мышц физическими упражнениями.
Возникает при оссификации (окостенении) околосуставных мягких тканей.
В этом случае сохраняется опорная функция конечности, но резко ограничивается объём движений в протезированном суставе.
Это воспаление нервов, проходящих вблизи сустава вследствие травматизации (перерастяжения или сдавления) их во время операции.
Поэтому, рекомендована ранняя активация больного, а также профилактический прием противосвёртывающих средств (антикоагулянтов).
В результате венозного тромбоза может развиться наиболее грозное осложнение — тромбоэмболия лёгочной артерии.
Смертельное осложнение, к счастью, редкое (до 0.05%). Причина его кроется в том, что после эндопротезирования у больных резко повышается способность к образованию тромбов.
Если такой тромб отрывается от стенки кровеносного сосуда и с током крови попадает в легкие, нарушается процесс поступления кислорода в организм, и пациент погибает.
Что такое спейсер
Спейсеры — это временные эндопротезы коленного и тазобедренного суставов, сделанные из биосовместимых материалов (костного цемента, полиэтилена, металлов) с включением в состав антибиотика. Их устанавливают пациентам с перипротезной инфекцией сразу после удаления инфицированного эндопротеза. Установка временного имплантата выполняется на первом этапе ревизионного эндопротезирования и обязательно комбинируется с системной антибиотикотерапией.
В состав временных эндопротезов включают такие антибиотики:
- Тобрамицин;
- Гентамицин;
- Ванкомицин;
- Ванкомицин + антибиотик из группы аминогликозидов.
Количество антибиотика в составе спейсера может достигать 20 грамм на 40 грамм базового материала. При сопутствующей грибковой инфекции вместе с антибактериальными препаратами в базовый материал добавляют амфотерицин В в количестве 100-150 мг на каждые 40 грамм.
Установка имплантата, содержащего антибиотик, сокращает длительность системной антибиотикотерапии и тем самым уменьшает токсическое действие антибактериальных препаратов на организм. А ранняя мобилизация пациента, которая становится возможной благодаря имплантации спейсера, помогает избежать контрактур и мышечных дистрофий.
На первом этапе реэндопротезирования врачи выполняют радикальную хирургическую обработку гнойного очага, удаляют компоненты имплантата и костный цемент. После этого хирурги берут как минимум пять образцов тканей для бактериологического и гистологического исследования. В дальнейшем это позволит им идентифицировать возбудителей инфекции, определить их чувствительность к антибиотикам и подобрать адекватную схему антибиотикотерапии.
Временный эндопротез устанавливают после санации гнойного очага, удаления старого протеза и забора материала для исследования. После этого в течение 7-10 дней рану промывают через дренажные трубки. Получив результаты бактериологического исследования, врачи назначают больному системную антибиотикотерапию. Лечение антибиотиками обычно продолжается 4-6 недель.
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
Пациент дал добровольное информированное согласие на публикацию клинических наблюдений. Конфликт интересов: не заявлен.
1. Frommelt L. Principles of systemic antimicrobial therapy in foregn material associated in bone tissue, with special focus on periprothetic infection. Injury. 2006;37(2): 87-94. doi: 10.1016/j.injury.2006.04.014.
2. Травматизм, ортопедическая заболеваемость, состояние травматолого-ортопедической помощи населению России в 2018 году: сборник. Под ред. Н.А. Еськина. М.: ЦИТО им. Н. Н. Приорова, 2019. 166 c.
3. Дмитриева Л.А., Лебедев В.Ф., Коршунова Е.Ю. Осложнения при эндопротезировании тазобедренного сустава и способы их прогнозирования (обзор литературы). Acta Biomedica Scientifica. 2013;2(1):153-158.
4. Luo Y., Yang Z., Yeersheng R., Li D., Kang P. Clinical outcomes and quality of life after total hip arthroplasty in adult patients with a history of infection of the hip in childhood: a mid-term follow-up study. J Orthop Surg Res. 2019;14(1):38. doi: 10.1186/s13018-019-1074-4.
5. Tikhilov R., Bozhkova S., Denisov A., Labutin D., Shubnyakov I., Razorenov V. et al. Risk factors and a prognostic model of hip periprosthetic infection recurrence after surgical treatment using articulating and non-articulating spacers. Int Orthop. 2016;40(7):1381- 1387. doi: 10.1007/s00264-015-3072-4.
6. Слободской А.Б., Осинцев Е.Ю., Лежнев А.Г., Воронин И.В., Бадак И.С., Дунаев А.Г. Факторы риска развития перипротезной инфекции после эндопротезирования крупных суставов. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2015;(2):13-18.
7. Кирилина С.И. Хроническая кишечная недостаточность как самостоятельный фактор риска хирургического лечения дегенеративных заболеваний позвоночника и крупных суставов. Хирургия позвоночника. 2009;(3):71-74. doi: 10.14531/ss2009.3.71-74.
8. Kong L., Cao J., Zhang Y., Ding W., Shen Y. Risk factors for periprosthetic joint infection following primary total hip or knee arthroplasty: a meta-analysis. Int Wound J. 2017;14(3):529-536. doi: 10.1111/iwj.12640.
9. Habib G., Lancellotti P., Antunes M.J., Bongiorni M.G., Casalta J.P., Del Zotti F. et al. 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of Cardiology (ESC). Endorsed by: European Association for Cardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). Eur Heart J. 2015;36(44):3075-3128. doi: 10.1093/eurheartj/ehv319.
10. Ортопедия : клинические рекомендации. Под ред. С.П. Миронова. М.: ГЭОТАР-Медиа, 2018. 784 с.
11. Дорошина Н.Б., Матчина А.А., Чайников И.Н. Транслокация микроорганизмов при воспалительных заболеваниях пародонта. Интеллект. Инновации. Инвестиции. 2013;(4):223-229.
12. Материалы второй международной согласительной конференции по скелетно-мышечной инфекции. Председатели: проф. Дж. Парвизи, проф. Т. Герке. Под общ. ред. Р.М. Тихилова, С.А. Божковой, И.И. Шубнякова. СПб.: РНИИТО им. Р.Р. Вредена, 2019. С. 31-32.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
- Отправить статью
- Правила для авторов
- Редакционная коллегия
- Научно-консультативный совет
- Рецензирование
- Этика публикаций
Шералиев Таалайбек Усеналиевич — аспирант
Павлов Виталий Викторович — д-р мед. наук, главный научный сотрудник, начальник научно-исследовательского отделения эндопротезирования и эндоскопической хирургии суставов
Кретьен Светлана Олеговна — заведующая бактериологической лаборатории
Фёдоров Евгений Александрович — врач травматолог
Кирилина Светлана Ивановна — д-р мед. наук, главный научный сотрудник отделения анестезиологии и реанимации
Парапротезная инфекция – это инфекционный процесс в области сустава, возникающий после эндопротезирования и патогенетически связанный с наличием имплантата. Проявляется локальными признаками воспаления: отеком, болезненностью, местной гиперемией и гипертермией, нарушением функции конечности в сочетании с симптомами общей интоксикации. Нередко протекает со стертой клинической симптоматикой. Диагностируется с учетом анамнеза, лабораторных анализов, рентгенологических методик, МРТ, УЗИ. В зависимости от вида параэндопротезной инфекции выполняются ревизии с сохранением эндопротеза либо удаление имплантата с реэндопротезированием, артродезом, костно-мышечной пластикой.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы парапротезной инфекции
- Осложнения
- Диагностика
- Лечение парапротезной инфекции
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Парапротезная инфекция – актуальная проблема современной травматологии и ортопедии. Последние десятилетия ознаменовались широким распространением эндопротезирования. Увеличилось не только общее количество операций, но и количество протезируемых суставов. Если раньше замене, в основном, подвергали тазобедренный сустав, то в наши дни рутинной практикой стало протезирование коленного, плечевого, других средних и мелких суставов конечностей. Соответственно, возросло число случаев развития инфекционного процесса в области оперативного вмешательства. Распространенность патологии при первичном эндопротезировании составляет 0,3-1%. Частота осложнения при повторной установке искусственного сустава, по различным данным, колеблется от 9 до 40%. В большинстве случаев осложнение возникает в первые два года после операции.

Причины
Непосредственной причиной парапротезной инфекции становятся болезнетворные бактерии, при этом существует определенная связь между типом возбудителя и видом протеза, обусловленная склонностью микробов к адгезии к тем или иным инородным материалам, находящимся в организме пациента. Так, в области металлических частей имплантата инфекция чаще вызывается золотистым стафилококком, в зоне полимерных – эпидермальным стафилококком. Наряду со стафилококковой флорой воспаление могут провоцировать стрептококки, кишечная палочка и некоторые другие микроорганизмы. Обстоятельствами, способствующими возникновению воспалительного процесса, считаются:
- Особенности вмешательства. Установлено, что при длительности операции более 3 часов вероятность осложнения увеличивается, что связано с продолжительным контактом тканей с внешней средой, нарушениями кровообращения, локальными обменными расстройствами и общей реакцией организма на стресс. Большое значение имеют интраоперационные осложнения, технические трудности и значительная кровопотеря, усугубляющие действие перечисленных факторов.
- Особенности установки эндопротеза. Риск развития инфекции в зоне искусственного сустава повышается при применении дополнительных биологических и синтетических материалов, нестабильности имплантата. В первом случае имеет значение реакция организма на наличие чужеродных элементов, во втором появляется постоянный источник травматизации окружающих тканей, создаются благоприятные условия для внедрения инфекционных агентов.
К числу особенностей организма пациента, способствующих появлению данного осложнения, относят пожилой возраст, наличие тяжелой соматической патологии и иммунные нарушения различного генеза. Негативную роль играет многократное или длительное применение антибиотиков перед операцией, обуславливающее устойчивость микроорганизмов к антибактериальной терапии, нарушение рекомендаций врача относительно режима активности и реабилитационных мероприятий в послеоперационном периоде.
Патогенез
Парапротезная инфекция – разновидность имплантат-ассоциированной инфекции, которая возникает после эндопротезирования вследствие способности патогенных микробов к колонизации имплантатов. Бактерии, вызывающие это осложнение, обладают свойством формировать биофильмы (биологические пленки) на поверхностях чужеродных материалов в организме больного. Выделяют два механизма возникновения биопленок. Первый – неспецифическое взаимодействие непосредственно между поверхностью протеза и микроорганизмами за счет сил поверхностного натяжения, водородных связей, гидрофобности, электростатического поля и т. д.
Второй – контакт бактерий с белками, располагающимися на поверхности искусственной конструкции. После установки части эндопротеза очень быстро покрываются слоем белков, среди которых преобладают альбумины. При адгезии микробов к этим белкам формируются микроколонии. Вначале имплантат колонизируется аэробными микроорганизмами, в последующем в глубоких слоях биофильма создается благоприятная среда для развития анаэробной микрофлоры. При увеличении биопленки или под влиянием внешних воздействий ее части отрываются от поверхности имплантата, происходит диссеминация процесса. Исследование перечисленных механизмов позволило объяснить устойчивость инфекции и неэффективность консервативной терапии этого осложнения.
Классификация
Существует много вариантов классификации параэндопротезной инфекции, однако общепризнанная международная систематизация этого осложнения пока отсутствует. Обычно травматологи-ортопеды используют классификацию Ковентри-Фитцджеральда, в основе которой лежит временной период между операцией и манифестацией инфекционного процесса. Различают четыре типа парапротезной инфекции:
- Острая послеоперационная. Признаки инфицирования определяются в течение месяца после вмешательства.
- Поздняя хроническая. Осложнение диагностируется во временном промежутке от 1 месяца до 1 года с момента операции.
- Острая гематогенная. Симптомы патологии возникают через 1 и более год после установки искусственного сустава.
- Положительная интраоперационная культура. Характеризуется бессимптомным течением при выявлении бактерий в 2-х и более интраоперационных образцах ткани.
В российской клинической практике также применяют систематизацию инфекций в области хирургических вмешательств, разработанную сотрудниками Новосибирского НИИТО. Согласно этой классификации различают три вида послеоперационных инфекционных процессов: ранний острый (возникший в первые 3 месяца), поздний острый (развившийся в течение 3-12 месяцев), хронический (диагностированный спустя 1 год и более после операции). При постановке диагноза отмечают наличие или отсутствие нестабильности эндопротеза.
С учетом формы выделяют флегмоноподобную, свищевую, латентную и атипичную инфекции, с учетом глубины – поверхностную и глубокую. Несмотря на то, что поверхностная инфекция протекает без вовлечения эндопротеза (то есть, имеет другой патогенез), поражает только кожные покровы и подкожную клетчатку, поддается консервативной терапии, специалисты рассматривают ее в рамках параэндопротезной инфекции, поскольку такой подход позволяет учесть все возможные варианты инфекционных осложнений эндопротезирования.
Симптомы парапротезной инфекции
Проявления патологии зависят от времени возникновения и глубины процесса. Поверхностная инфекция развивается в период восстановления после операции, сопровождается воспалением мягких тканей при интактности оперированного сустава. Характеризуется гиперемией, локальной припухлостью, повышением местной температуры, незначительными или умеренными болями, нарушением заживления раны, расхождением ее краев, наличием гнойного отделяемого. Возможно образование участков поверхностного некроза, формирование лигатурных свищей. Выраженность общей интоксикации определяется распространенностью поражения кожи и жировой клетчатки.
Глубокая парапротезная инфекция может манифестировать как в раннем послеоперационном периоде, так и спустя продолжительное время после вмешательства. Поражает мышцы и фасции. Проявляется отечностью мягких тканей, болью в проекции сустава, ограничением функции конечности, общими интоксикационными симптомами: повышением температуры тела до 38 °С и выше, ознобами, слабостью, разбитостью, тахикардией, тахипноэ. Возможно сочетание глубокого и поверхностного процесса, рассматриваемое специалистами как разновидность глубокой инфекции. Из-за распространенности иммунологических нарушений в популяции патология часто протекает со сглаженной симптоматикой. Снижение иммунитета усугубляют переливания крови, лекарственная терапия и другие лечебные мероприятия, проводимые на пред- и послеоперационном этапе.
Осложнения
Наиболее частые осложнения параэндопротезной инфекции обусловлены распространением гнойного процесса. Наблюдается образование абсцессов и флегмон. Особенно опасны глубокие затеки в полость таза, иногда формирующиеся при поражении оперированного тазобедренного сустава. В тяжелых случаях возможно развитие сепсиса. При часто рецидивирующей патологии снижается или утрачивается трудоспособность, ухудшается качество жизни больных, персистирующий очаг инфекции оказывает негативное влияние на деятельность внутренних органов.
Диагностика
Диагноз обычно выставляют специалисты в области ортопедии, наблюдающие пациентов, перенесших эндопротезирование сустава. Из-за часто встречающихся стертых форм и неспецифичности результатов дополнительных методик распознавание парапротезной инфекции может представлять определенные затруднения. Программа обследования обычно включает следующие методы:
- Опрос, осмотр. Признаком, указывающим на вероятность возникновения данной патологии, является замена сустава в анамнезе. Ортопед уточняет жалобы, время появления и динамику развития симптомов, оценивает внешний вид и функцию сустава, выявляет признаки воспаления, участки некроза, свищевые ходы и пр.
- Ультразвуковое сканирование. УЗИ сустава применяется в качестве скринингового метода, позволяет обнаружить абсцессы или гематомы, выполнить прицельную пункцию гнойного очага для последующего изучения содержимого в процессе бактериологического исследования.
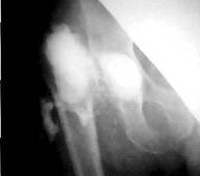
- Рентгенологические методики. Результаты обычной рентгенографии часто неоднозначны. О наличии заболевания могут свидетельствовать остеолиз и периостальная реакция, без видимых причин возникшие после успешного вмешательства. Для оценки динамики процесса обязательно выполняют контрольные снимки. При свищах производят рентгенофистулографию для определения локализации свищевых ходов и затеков.
- Магнитно-резонансная томография. Является уточняющим методом, назначается на этапе предоперационного обследования для оценки размеров и расположения глубоких (в том числе – внутритазовых) абсцессов, уточнения объема хирургического вмешательства.
- Лабораторные анализы. При острой патологии в ОАК обнаруживаются признаки воспаления: лейкоцитоз, нейтрофилез, лимфоцитопения, сдвиг формулы влево, повышение СОЭ. При хронических формах изменения крови могут быть выражены незначительно. Более специфичны результаты исследования на С-реактивный белок, отражающие динамику воспалительного процесса, а также данные бакпосева раневого отделяемого. Микробиологический анализ синовиальной жидкости часто отрицательный из-за формирования биопленок.
Лечение парапротезной инфекции
В случаях поверхностного инфекционного процесса тактика такая же, как при других инфицированных ранах. Осуществляется санация поверхностного гнойного очага на фоне антибиотикотерапии, операции на суставе не требуются. При глубокой инфекции тактика определяется типом патологии с учетом времени ее возникновения, наличием либо отсутствием нестабильности сустава, расположением и размером гнойных затеков, состоянием костей и мягких тканей, устойчивостью флоры к антибактериальным препаратам и некоторыми другими факторами. Лечение только хирургическое. Существуют следующие варианты вмешательств:
- Ревизия с сохранением имплантата. Проводится при раннем инфицировании, сохранении стабильности сустава, незначительном поражении элементов эндопротеза. Сустав вскрывают, исследуют его поверхности. Инфицированные окружающие ткани иссекают, полиэтиленовый вкладыш заменяют (при необходимости – вместе с головкой протеза), рану ушивают, дренируют.
- Ревизионное эндопротезирование. Рекомендуется при поздней хронической и иногда – острой гематогенной парапротезной инфекции, предполагает одно- двух- или трехэтапную замену имплантата. Чаще всего используют двухэтапное реэндопротезирование, на первом этапе выполняют ревизию раны, затем после курса антибиотикотерапии устанавливают новый протез. При трехэтапном вмешательстве на втором этапе производят костную пластику.
- Артродез сустава. Показан при рецидивирующей инфекции, резистентности патогенной флоры к антибиотикам. Предусматривает удаление эндопротеза и наложение аппарата внешней фиксации для создания неподвижного соединения между концами костей.
- Ампутация или экзартикуляция. Осуществляется редко, в качестве показаний рассматривается наличие упорно рецидивирующего очага инфекции, представляющего угрозу для жизни больного, при одновременной утрате функции конечности.
Прогноз и профилактика
Прогноз при параэндопротезной инфекции обычно достаточно благоприятный. При ревизии сустава выздоровления удается достичь у 18-83%, при реэндопротезировании – у 73-94%, при проведении артродеза – у 85% пациентов. После первых двух типов вмешательств подвижность сустава сохраняется, в последнем случае – полностью утрачивается при обеспечении опорной функции конечности. Профилактика заключается в тщательном учете показаний и противопоказаний к первичному эндопротезированию, соблюдении правил асептики и антисептики во время операции и перевязок, подборе оптимальной схемы антибиотикотерапии. Пациенту необходимо учитывать рекомендации врача при определении режима активности, проведении реабилитационных мероприятий.
Читайте также:


