Хирургические доступы к тазобедренному суставу при эндопротезировании

Известно, что при выполнении эндопротезирования тазобедренного сустава применяются различные хирургические доступы, при этом преимущественно используются переднебоковые и заднебоковые доступы. У пациентов с тяжелой патологией тазобедренного сустава (коксартроз тяжелой степени, выраженная оссификация краёв вертлужной впадины и ее губы, протрузия головки бедренной кости) немногие виды доступов к тазобедренному суставу могут быть использованы при эндопротезировании. Поиск оптимального доступа к тазобедренному суставу обусловливает проведение анализа его недостатков. В литературе широко освещены преимущества и недостатки передних и задних доступов к тазобедренному суставу 1. Имея определенный опыт применения боковых доступов, мы поставили следующую цель: провести анализ результатов использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования.
Материалы и методы
Работа основана на анализе собственных результатов применения боковых доступов при эндопротезировании тазобедренного сустава у 44 пациентов с протрузионным коксартрозом 3-й степени, осложнённым выраженной оссификацией краёв вертлужной впадины и её губы. Средний возраст пациентов – 60 ± 1,5 года. Женщины составили 63,6%.
Всем пациентам выполнялись необходимые лабораторные и клинико-инструментальные исследования.
В данной тяжелой клинической ситуации использовались два вида боковых доступов к тазобедренному суставу: доступ по Хардингу и предложенный нами модифицированный боковой доступ. Эндопротезирование тазобедренного сустава всем пациентам выполнялось эндопротезом конструкции ЭСИ.
Прямой боковой доступ, предложенный Р. Бауэром (R. Bauer) и усовершенствованный К. Хардингом (K. Hardinge), включает выполнение кожного разреза длиной 12–16 см над большим вертелом, рассечение широкой фасции бедра на всём протяжении раны, разделение мышечных волокон средней ягодичной мышцы на протяжении 3 см выше верхушки большого вертела, отделение средней ягодичной мышцы и латеральной порции четырёхглавой мышцы бедра субпериостально от передней поверхности большого вертела. Затем производят вывихивание головки бедренной кости и выполняют дальнейшие хирургические манипуляции [3].
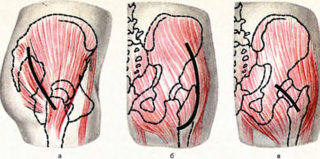
Модифицированный боковой доступ к тазобедренному суставу включает следующие этапы: разрез кожи в проекции большого вертела, рассечение широкой фасции бедра, выполнение трёх разрезов. Первый разрез от проксимальной точки по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см, второй разрез от точки на границе между средней и дистальной третью большого вертела в направлении кпереди, отступив от центральной линии 1 см, длиной 3 см, третий разрез производят, соединяя начальные точки первого и второго разрезов между собой в виде дуги, направленной выпуклой стороной кпереди (рисунок), отсекают среднюю ягодичную мышцу от передней поверхности большого вертела в пределах выполненных разрезов, полученный лоскут средней ягодичной мышцы смещают кпереди и фиксируют при помощи инструментов. Затем вывихивают головку бедренной кости и выполняют эндопротезирование тазобедренного сустава. После основного этапа смещённый кпереди сформированный мышечно-сухожильный лоскут укладывают на своё место и фиксируют при помощи швов [4].
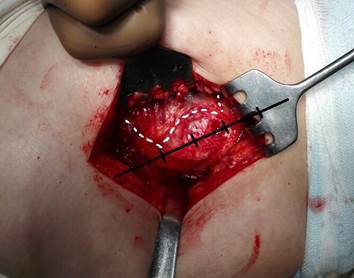
Схема выполнения модифицированного бокового доступа к тазобедренному суставу пациентки Л.: на средней ягодичной мышце намечены три разреза для формирования лоскута (интраоперационное фото)
Статистическая обработка полученных результатов проводилась с использованием программы Statistica 8.0. При выполнении сравнительного анализа полученных данных между группами использовали непараметрический критерий Манна-Уитни. Критический уровень значимости при проверке статистических гипотез p








Передний доступ при эндопротезировании тазобедренного сустава
Слева – передний доступ, справа – задний доступ при эндопротезировании тазобедренного сустава
Выполнение эндопротезирования тазобедренного сустава передним доступом – современная тенденция в ортопедии с фокусом на минимально-инвазивные варианты оперативных вмешательств. Суть метода – выполнение той же операции, но с меньшим повреждением мягких тканей и окружающих мышц. Выполнение операции через доступ меньшего размера также позволяет сократить травму, наносимую мягким тканям при их диссекции, что благоприятно влияет на скорость восстановления пациента после вмешательства и снижает болевые ощущения.
Использование переднего доступа для выполнения операции такого типа – не новшество.
Многие хирурги десятилетиями выполняли эндопротезирование тазобедренного сустава через передний доступ. Самый цитируемый отчет о проведении такой операции был опубликован в 1980 году. Нововведением в настоящее время является выполнение операции через меньший доступ (разрез) при помощи более специализированного инструмента для того, чтобы сделать операцию менее травматичной для пациента.
Тазобедренный сустав находится в месте соединения костей таза и верхней части бедренной кости. Все эндопротезирования тазобедренного сустава, независимо от вида доступа, требуют замещения верхней части бедренной кости и вертлужной впадины тазовой кости. Это можно сделать несколькими способами, поскольку доступ может быть сформирован сзади сустава (задний доступ), сбоку сустава (боковой или переднебоковой доступ), спереди сустава (передний доступ) или при помощи сочетания различных видов доступа (вмешательство через два разреза).
Важно понимать, что целью операции, независимо от типа доступа, является замещения головки бедренной кости и ацетабулярной впадины тазовой кости.
Передний доступ – это доступ, при котором мышцы разводятся в стороны и к суставу хирург попадает между двумя соседними мышцами, а не путем сначала отрезания, а затем пришивания мышцы.
Преимуществом такого подхода является более быстрая реабилитация, поскольку не требуется время для заживления вновь пришитой мышцы.
Как и при других минимально-инвазивных доступах разрез выполняется как можно меньше по размеру для снижения послеоперационного дискомфорта. Есть мнение, что эндопротезирование передним доступом снижает риск появления дислокаций, однако с имплантатами нового типа улучшенной конфигурации это преимущество становится менее актуальным.
Наибольшее число осложнений, связанных с эндопротезированием передним доступом, идентично осложнениям, возникающих при стандартных операциях. Одним из специфичных осложнений является повреждение латерального бедренного кожного нерва при выполнении разреза, что может привести к появлению хронических болей, патологических ощущений в области передней и боковой частей бедра.
Как и со многими другими нововведениями в области хирургии эндопротезирования суставов, не существует однозначного мнения, является ли передний доступ более предпочтительным по сравнению с другими вариантами. У каждого вида операции эндопротезирования тазобедренного сустава имеются свои преимущества и недостатки.
Несмотря на то, что есть мнение, что реабилитация при применении переднего доступа происходит быстрее, существуют и данные, противоречащие этому утверждению. Некоторые исследования не обнаружили достоверной разницы в скорости реабилитации между постоперационным периодом при применении переднего доступа и других видов хирургических техник.
Желание снизить болевой синдром и ускорить восстановление вполне понятно. Однако, наиболее важным аспектом эндопротезирования тазобедренного сустава является формирование сустава, не вызывающего боли при движении и способного прослужить пациенту в течении многих лет. Эти два важных аспекта нельзя компроментировать при поиске новых вариантов хирургических подходов и техник.
В то время как передний доступ при эндопротезировании тазобедренного сустава может иметь ряд преимуществ перед другими видами операционной техники, до конца неясно, насколько он действительно улучшает результаты этой операции.
Все эти вопросы вы сможете обсудить с вашим лечащим врачом при планировании операции.
Хирургический доступ для установки эндопротеза тазобедренного сустава должен соответствовать определенным требованиям. Основное из них – обеспечение хорошего обзора сустава, что позволяет оценить степень деформаций. Во время операции важно не нарушить целостность нервов и кровеносных сосудов. Кроме того, хирург сохраняет отводящий механизм бедра. Разрез кожи делается достаточного размера, чтобы проводить необходимые манипуляции.
Оперативные доступы к ТБС
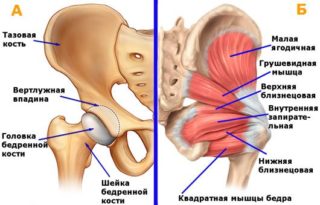
Существует множество видов классических доступов для эндопротезирования бедренного сустава, ведется разработка новых.
Выбор доступа зависит от состояния сустава, наличия в нем или окружающих тканях патологических изменений, имплантов. В тяжелых случаях требуется расширенный доступ. Личная точка зрения хирурга тоже играет существенную роль при выборе вида оперативного вмешательства. Перед хирургическим лечением пациент проходит диагностику сустава, в том числе пункцию ТБС, при которой из сочленения забирается синовиальная жидкость для анализа.
Осуществляется в пространстве между средней ягодичной мышцей и напрягателем широкой фасции бедра. Переднюю порцию последней отделяют от места крепления. Возможно отделение с костной пластиной, что позволяет увеличить обзор.
Этот доступ является классическим. В процессе операции отсекаются мышцы, крепящиеся спереди к бедренной кости. После установки протеза они пришиваются обратно. Для полноценного заживления потребуется несколько недель. После хирургического вмешательства в ране часто оставляют дренаж, чтобы обеспечить отток крови.
Такой доступ имеет другие названия – трансглютеальный и доступ Хардинга. При его выборе исходят из того, что средняя ягодичная мышца и промежуточная мышца четырехглавой мышцы бедра составляют единую функциональную структуру, которая объединена толстым слоем сухожилий.
Доступ выполняется, когда пациент находится на здоровом боку. Он выгоден при первичной операции и для ревизионных оперативных вмешательств.
Разрез кожи длиной 12-16 см выполняется между задним и передним краями большого вертела (верхней части бедренной кости). Затем волокна средней ягодичной мышцы разделяют в 3 см выше верхней точки большого вертела.
Задние доступы к суставу обеспечиваются при разделении большой ягодичной мышцы на разных уровнях. Разрез осуществляется в направлении мышечных волокон. Сухожилие средней ягодичной мышцы остается нетронутым. К тазобедренному суставу подходят кзади от бедра.
Такой метод часто применяют при эндопротезировании. Основная причина – задний доступ к тазобедренному суставу исключает повреждение отводящего механизма.
Особенности техники заключаются в защите седалищного нерва короткими ротаторами, которые отделяются от задней капсулы. Когда операция окончена, капсулу ушивают, а ротаторы возвращают на места креплений и пришивают. При лечении переломов вертлужной впадины применяют доступ Кохера – Лангенбека.
Сочетание доступов
В некоторых случаях требуется сочетание заднего и переднего доступов. Это необходимо, чтобы обеспечить более широкий обзор при ревизии сустава, деформация кости бедра или реконструкции вертлужной впадины. Такие доступы позволяют подойти и к задней и к передней части ТБС.
Сочетание заднего и переднебокового доступа позволяет подобраться у суставу спереди и сзади.
Расширенные доступы
Когда количество ревизионных процедур увеличивается, применяют расширенные доступы. Они кажутся травматичными и непропорциональными, однако являются более физиологичными. Позволяют минимизировать повреждения мягких тканей ТБС, в отличие от традиционных доступов.
Первичные показания к выбору таких доступов в резекционной костной хирургии:
- удаление импланта, который связан с вертлужной протрузией — когда головка бедренной кости глубоко входит в тазовую полость;
- удаление имплантов, резекция тазобедренного сустава и эндопротезов с окончатой ножкой;
Существует несколько основных видов расширенного доступа к ТБС:
- Широкий лоскут. Большая часть сухожилия средней ягодичной мышцы сохраняется, поэтому обзор бедренной кости является довольно широким. Через продольный разрез, который центрирован по оси бедренной кости, хирург обнажает отводящие мышцы. Благодаря полному обнажению бедренной кости легче контролировать канал при удалении цемента или установке трансплантатов.
- Слайд-остеотомия (передне-вертельный лоскут). Исключает необходимость стандартной вертельной остеотомии (искусственный перелом). Доступ выполняется в сагиттальной плоскости, которая делит тело на левую и правую половину.
- Расширенная вертельная остеотомия. Основное преимущество – более широкий доступ к хорошо фиксированным компонентам эндопротеза. Мягкие ткани при такой операции сохраняются нетронутыми. Остеотомию проводят на 1/3 диаметра кости.
Эти доступы наиболее эффективны и физиологичны.
Виды хирургического лечения
Одна из главных причин проведения хирургической операции на тазобедренном суставе – коксартроз (остеоартроз). При этом заболевании ТБС постепенно разрушается. Деформации возникают после перенапряжения или травмирования бедренного сустава.
Помочь пациенту при коксартрозе можно такими операциями:
- Артропластика. Операцию проводят на поздних стадиях развития артроза, когда ТБС значительно деформирован. Специалисты моделируют новые суставные поверхности, между которыми устанавливается специальная прокладка, заменяющая хрящ.
- Артродез тазобедренного сустава. Операцию выполняют в тех случаях, когда пациенту противопоказаны другие виды оперативного вмешательства. Сустав стабилизируется благодаря неподвижности.
- Артротомия тазобедренного сустава. Суставную капсулу рассекают, чтобы обнажить полость сочленения и провести его санацию.
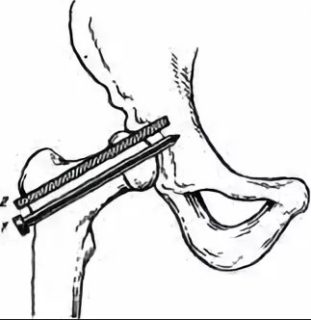
- Эндопротезирование. Представляет собой полную замену тазобедренного сустава на искусственный. Операция является наиболее эффективной при артрозе. Для предотвращения скопления крови проводится дренирование. Чтобы не допустить серьезной кровопотери при операции, сначала восполняют объем крови, а затем восстанавливают качественные характеристики.
- Остеотомия. Проводится иссечение бедренной кости или выполняется ее перелом, чтобы зафиксировать в физиологически выгодном положении. Ее крепят на трансплантаты, специальные аппараты и пластины. После такой операции двигательные функции пораженного сустава восстанавливаются.
Эти хирургические методы лечения позволяют восстановить функциональность сустава.
Побочные эффекты операционного вмешательства
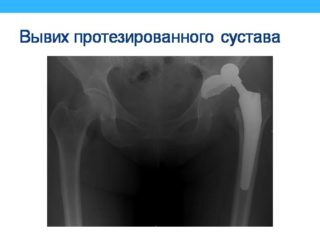
Протезирование тазобедренного сустава представляет собой единственный метод, позволяющий поставить пациента на ноги, избавить от ограничений трудоспособности и дать ему возможность жить полноценно. Неприятные патологические явления, который связаны с имплантацией, появляются довольно редко. По статистике, побочные эффекты возникают с такой частотой:
- тромбоэмболия – в 0,3% случаев;
- вывих головки протезированного сустава – в 1,9%;
- перипротезный перелом – в 0,2%;
- септический патогенез – в 1,37%.
Побочные эффекты развиваются, как правило, по вине пациента, который не соблюдал правила реабилитации и не придерживался физического режима после восстановительного периода. Состояние ухудшается уже дома, когда контроль со стороны врачей отсутствует.
Сроки восстановления после операции
Восстановительный период после хирургической операции на тазобедренном суставе длится 4 месяца. За это время пациент проходит 2 послеоперационных этапа – ранний и поздний. На раннем этапе выделяют следующие сроки восстановления:
- С 1 по 7 сутки. У пациента наблюдается острая воспалительная реакция. Ему обеспечивается щадящий режим двигательной активности. Ходить на ходунках разрешается спустя 2-3 суток после операции.
- С 8 по 14 сутки происходит заживление раны.
- С 15 суток по 6 неделю восстановления пациент выполняет определенные упражнения лечебной физической культуры.
На позднем этапе – с 7 недели по 4 месяц со дня операции костные ткани обновляются. Пациент проходит адаптацию.
В этой статье я расскажу о двух основных доступах при эндопротезировании тазобедренных суставов: прямой передний доступ и минимально инвазивный задний доступ. Я расскажу о свойствах, различиях, преимуществам и недостатках каждого доступа.
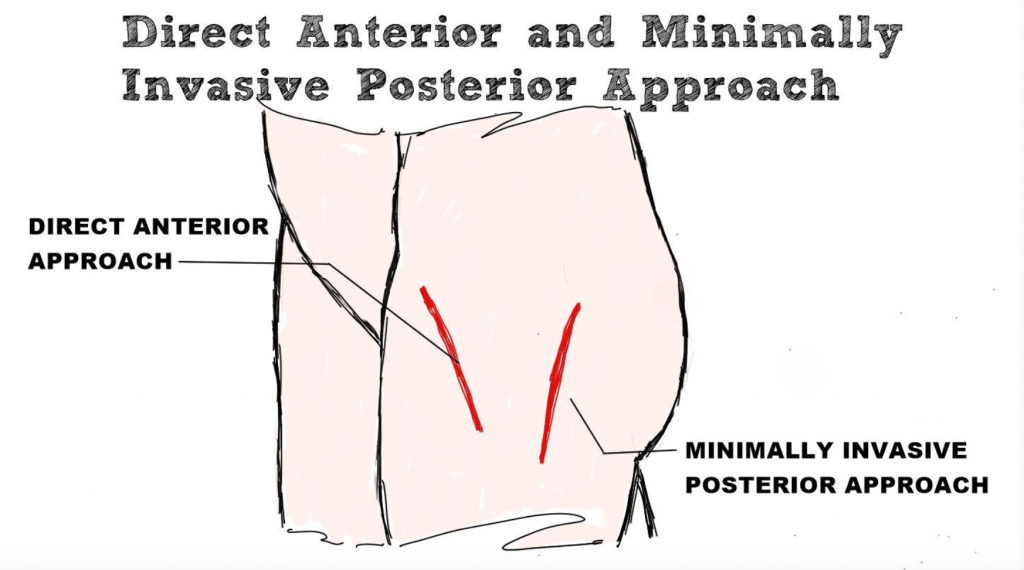
Что такое доступ при эндопротезировании тазобедренного сустава?
Для начала, мы должны понимать что такое доступ при эндопротезировании тазобедренного сустава. Проще говоря, это хирургическая процедура, при которой хирург-ортопед определяет, где сделать надрез и путь, который он или она выбирает для того чтобы достигнуть ткани и кости поврежденного бедра, требующего замены тазобедренного сустава.
Хирург будет определять, какой подход лучше для вас после обследования. Он или она будет принимать это решение на основе вашего возраста, силы, анатомии и состояния здоровья. Только профессионально подготовленный хирург должен сообщить вам о доступе, который является правильным для Вас. Руководящие принципы, которые я представляю здесь, только для того чтобы рассказать вам о различных вариантах, доступных для вас, чтобы вы могли принять обоснованное решение.
Вы можете облегчить вас страх изучив информацию о ваших вариантах в отношении операции эндопротезирования тазобедренного сустава.
Я иногда думаю, что хирург-ортопед, выбирает тот доступ в эндопротезировании тазобедренного сустава, в котором он или она хорошо разбирается. Я знаю, что это сильное заявление, но хирург-ортопед строит свою практику вокруг сильной стороны. Большинство хирургов знают больше, чем один доступ, но большая часть их подготовки и опыта строится вокруг одного доступа.
При разговоре с вашим хирургом-ортопедом, спросите у хирурга, какие варианты у вас есть. Если вам нужно сделать эднопротезирование тазобедренного сустава такого типа, который хирург не выполняет, или вы выразили сильное желание, чтобы вам был выполнен другой доступ, то он или она может направить вас к хирургу, который специализируется на таком доступе.
- Каков его или ее опыт в данном доступе эндопротезирования?
- Сколько раз он или она делали эндопротезирование?
- Каков его или ее процент успеха?
- Есть ли кто-нибудь, кто может порекомендовать его или ее?

Сравнение прямого доступа и минимально инвазивного заднего доступа
Рис.2 Мини-инвазивный метод с задне-боковым доступом.
Перед тем как сравнить прямой доступ и менее инвазивный задний доступ эндопротезирования, вы должны понять одну вещь. Нет одного клинически доказанного лучшего доступа эндопротезирования. Риски и преимущества есть у каждого доступа.
Каждый подход имеет общий риск:
- Сгустки крови, ТГВ, PE;
- Инфекционное заболевание;
- Смерть;
- Осложнения от анестезии.
Минимально инвазивный задний доступ
Минимально инвазивный задний доступ выполняется в то время как пациент лежит на боку. Этот подход также известен как доступа Мура или Южный доступ. Он считается традиционным доступом эндопротезирования. Доступ выполняется сзади или позади тазобедренного сустава и дает очень хороший доступ к суставу.
Будьте осторожны, так как при старом методе такого доступа не использовали минимально инвазивные методы, которые включают большие разрезы и более длительное время восстановления. Если хирург хочет выполнить этот доступ, пожалуйста, убедитесь, что будет использоваться минимально инвазивный задний доступ.
- Разрезы — для заднего менее инвазивного доступа, делается разрез 4-6 дюймов. Кому-то, у кого уже были операции на бедре или при неправильной анатомии могут делаться более большие размеры.
- Удаление мышц — грушевидная мышца и восходящая ротационная мышца бедра отделяются от шарового тазобедренного сустава и возвращаются обратно ближе к концу операции. Эти мышцы заживают в течение 4-х — 6 недель после операции.
- Риск для иннервации — очень минимальный для доступа. Нет никакого риска по отношению к бедренному кожному нерву, который обеспечивает ощущения с внешней стороны бедра. Существует менее чем один процент риска по отношению к седалищному нерву, из-за стягивания ткани во время операции.
- Риск перелома — низкий для данного доступа. Затягивание или давление на бедренную кости мало.
- Интраоперационная визуализация хирурга — очень хорошая, поскольку доступ обеспечивает полную визуализацию всей части тазобедренного сустава. Так как она высокая, не требуется интраоперационный рентген. Задний мало инвазивный досуп — простой доступ и не является технически сложной задачей для хирурга.
- Риск расположения — выше, чем при прямом доступе, хотя он ниже 9%. Задние вывихи могут произойти, когда пациент наклоняется более чем на 90 градусов в тазобедренном суставе/талии после операции. Риск дислокации значительно ниже через два месяца после операции.
Большинству пациентов выполняется именно задний мало инвазивный доступ.
- Пребывание в стационаре — 2 — 3 дня, так же, как и при прямом переднем доступе
- Возврат к сидячей работе — 2 недели
- Возврат к физическому труду — 3 месяца
- Возвращение в спорт — 6 недель — 3 месяца
Преимущества заднего мало инвазивного доступа
- Универсальный подход
- Хороший доступ к вертлужной впадине
- Сохраняет мышцы отводящие бедро — среднюю ягодичную мышцу и малую ягодичную мышцу
- Минимизирует риск послеоперационной отводящей дисфункции
- Лучший при сложных деформациях
- Цементируемая или нецементируемая фиксации протеза может быть выбрана во время операции
- Операции, как правило короче
- Нет ограничений на тип имплантата, который может быть использован
Недостатки заднего мало инвазивного доступа
- Больше рисков дислокаций
- Должны быть предприняты дополнительные меры предосторожности в течение процедуры
- — сидеть в высоком кресле
- — поднимать сиденье унитаза
- Боль при сидении на месте разреза
- Первые четыре недели реабилитации медленнее
- Ограничение вождения автомобиля — предлагается не водить машину в течение первых 4-х недель после операции
Прямой передний доступ
Прямой передний доступ или передний доступ выполняется в то время как пациент лежит на спине и доступ к суставу выполняется от передней части бедра. Этот доступ был впервые выполнен доктором Марион Смит-Петерсоном в 1939 году. Операция часто проводится с использованием хирургического стола под названием Hana®. Таблица позиционирует пациента и ногу, используя штиблеты, которые размещены на пациенте и прикреплены к столу. Это помогает предотвратить вывих бедра и помогает в визуализации хирурга.
Примечание: боковой кожный нерв бедра был поврежден во время моей операции, в которой использовали прямой передний подход. Вскоре после операции у меня не было никакой чувствительность сбоку моего бедра, и я мог бы опереться на что-то, используя мое бедро, и ничего не почувствовать. Я не мог почувствовать, есть ли что-то у меня в кармане брюк. Более года спустя, у меня все еще были онемения в ногах . Я был предупрежден об этом риске перед операцией, и подписал документ, в котором говорилось, что я понял риск операции. Я не чувствую, что это был огромный побочный эффект или осложнение операции, и это то, с чем я живу.
- Риск перелома — гораздо выше для переднего прямого доступа. Риск перелома бедра и лодыжки выше из-за размещения на столе. Риски переломов повышаются у пациентов с остеопорозом.
- Интраоперационная визуализация хирурга — прямой передний доступ является технически сложным и визуализация хирурга нарушается из-за мышечного вмешательства. Как уже отмечалось, специальная таблица, которая называется Hana® позволяет хирургу легко получить доступ к передней части бедра. Изогнутый бедренный имплантат используется в качестве прямого имплантата, его трудно разместить, не повредив отводящую мышцу. Рентгеновские лучи используются для улучшения визуализации хирурга, размещения имплантата и помогут повысить точность длины ног.
- Риск вывиха — очень мала по сравнению с задним мало инвазивным доступом и обычно происходит в передней части бедра. Вывих может произойти из-за внешнего вращения ноги во время работы. Требуется очень мало мер предосторожности.
Пациентам, которым выполняется передний прямой доступ — пациенты без тазобедренных деформаций и сгибательных контрактур. Этот доступ хорошо делать людям с незначительным избыточным весом и не сильно накаченными ногами.
- Пребывание в стационаре — 2-3 дня, так же, как и при заднем малоинвазивном доступе
- Возврат к сидячей работе — 1 — 2 недели
- Возврат к физическому труду — 1 -3 месяца
- Возвращение в спорт — 1 — 3 месяца
Личная заметка, я только вышел на новую работу, за несколько месяцев до этого, и переехал в другой регион страны. Я чувствовал, что это не очень хорошо делать такую серьезную операцию и уходить на такой долгий срок с новой работы. У меня была сидячая офисная работа, и мой врач позволил мне возобновить мои трудовые обязанности через две недели после операции, до тех пор, я работал из дома.
Передний прямой доступ был привлекательным, так как я был в состоянии работать удаленно из моей квартиры, и мог вернуться к работе в течение четырех недель. При заднем малоинвазивном подходе восстановление заняло бы две недели или больше.
Недостатки переднего прямого доступа
Со слов моего хирурга, мне чуть не потребовалось переливание крови. Во время моего выздоровления в больнице, я чуть не упал в обморок на следующий день после операции. Я встал с кровати в больнице, чтобы сходить в ванну, с помощью моей трости. Я упустил трость и наклонился, чтобы поднять ее. В комнате все начало вращаться, и я чувствовал, что я сейчас упаду. К счастью, медсестра заметила меня, и вскоре у меня была команда из медсестер и врач по вызову, работающие на меня. Врачи называют это вазовагальный обморок: внезапное падение частоты сердечных сокращений и артериального давления, приводящего к потере сознания. Хирург позже сказал, что это было вызвано, тем, что я потерял много крови во время операции. Еще чуть-чуть и мне потребовалось бы переливание крови. В связи с этим, я должен был остаться в больнице на еще один день больше.
Прямой передний доступ более технически требователен к ортопеду и хирургической команде и требует больше опыта для его выполнения. Хирург-ортопед должен быть обучен этому доступу, который требует большей подготовки, чем другие доступы. Многие эксперты отмечают, быстрое обучение является основным недостатком прямого переднего доступа.
Такой подход не подходит для пациентов с ожирением и тех, кто очень мускулистые. Операция — на 2-3 часа, дольше, чем при других доступах, что увеличивает риск операции под анестезией.
Преимущества прямого переднего доступа
Он менее агрессивен, чем другие подходы и обеспечивает хорошую визуализацию вертлужной впадины, однако иногда это тоже обсуждается. При новейшем мало инвазивном заднем доступе инвазия примерно одинакова.
Ограничения после операции — меньше ограничений после операции. Сразу же после операции при переднем прямом подходе, пациенты могут:
- свободно перемещать бедро
- скрещивать ноги
- удобно садиться
- ходить вверх вниз по лестнице
- водить машину
При других доступах, отделенные мышцы повторно подсоединяются к сухожилиям, оставляя слабое напряжение. Это приводит к повышенному риску вывиха сразу после операции. Ограничения или меры движения бедра до 90 градусов, и сгибание в талии (как при других доступах), не делаются при переднем прямом доступе. Хирург работает между большинством мышц, не снимая их. Это помогает предотвратить вывихи после того, как помещают протез. Поэтому меньше мер предосторожности необходимы для прямого переднего доступа.
При прямом переднем доступе снижаются риски послеоперационных вывихов и восстановление ускоряется. Через 2 месяца реабилитационный прогресс примерно одинакова. Существует большая стабильность после операции с использованием прямого переднего доступа. Пациенты могут поставить полный вес на имплантат из-за отсутствия мышечного отключения/повторного подсоединения.
Прямой передний доступ не подходит для пациентов с ожирением и накачанными мышцами. Последние новости, однако предполагают, что пациенты с патологическим ожирением должны получить бариатрическую операцию, чтобы уменьшить риски для здоровья до и после операции (ссылка). Беспокойство — использование более коротких стволовых имплантатов для переднего прямого доступа и, если эти имплантаты будут в бедренной кости с течением времени.
Читайте также:


