Как лечить абсцесс на бедре
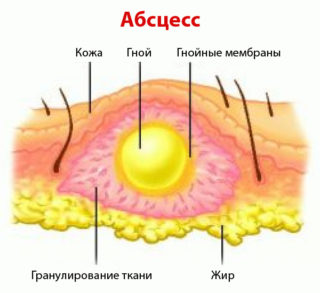
Абсцесс — инфекционное заболевание, при котором образуется заключенный в инфильтративную капсулу гнойный экссудат. Может развиваться в любых органах и тканях организма. Причиной развития воспалительного образования мягких тканей бедра является вызывающая нагноение бактериальная микрофлора. Абсцесс на бедре проявляется покраснением кожных покровов, отечностью, повышением температуры. Такой нарыв протекает с особенной болезненностью, так как в бедренных мышцах проходит много нервных окончаний.
Абсцесс бедра выглядит как скопление жидкости с четкой оболочкой, отделяющей гнойник от прилегающих тканей. Согласно МКБ (Международной классификации болезней) абсцесс, фурункул, карбункул относятся к одному классу заболеваний и соответствуют коду L02.
Причины образования абсцессов и факторы риска
Гнойные нарывы развиваются при проникновении микробов в ткани организма через раневую поверхность или гематогенным путем. При бактериологическом исследовании содержимого капсулы выделяются монокультуры или ассоциации бактерий различных групп. Чаще в гнойном экссудате обнаруживаются следующие виды микроорганизмов:
- протей;
- стафилококки (гемолитический, золотистый);
- стрептококки;
- синегнойная палочка;
- клебсиелла;
- кишечная палочка;
- легионелла;
- бактериоиды.
Отсутствие роста микрофлоры при посеве содержимого гнойника на питательные среды объясняется тем, что абсцесс бедра обусловлен возбудителями, которые нельзя обнаружить известными микробиологическими методами.
Проникновению в организм болезнетворных микроорганизмов способствуют следующие факторы, связанные с повреждением кожных покровов:
- обморожения;
- ожоги;
- пролежни;
- ранения;
- ссадины, царапины;
- открытые переломы;
- гематомы.
Высокая частота образования постинъекционных нарывов отмечается после внутримышечных уколов анаболических стероидов.
Причины абсцесса бедра обусловлены присутствием хронических заболеваний, протекающих с гормональным сбоем, нарушением обменных процессов, кровообращения, а также снижением защитных сил организма. К таким болезням относятся:
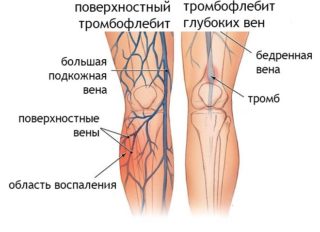
- флебит;
- тромбофлебит;
- атеросклероз;
- сахарный диабет;
- гипотиреоз;
- авитаминоз;
- нарушения метаболизма.
Вероятность образования капсулированных нагноений высокая при распространении патогенных возбудителей из хронических гнойных очагов с током крови по различным тканям.
Формы заболевания
По этиологии абсцессы бедра бывают инфекционные и асептические. Инфекционные нагноения вызывают бактерии. Асептические очаги возникают при попадании химических веществ, разрушающих ткани.
По месту локализации выделяют поверхностные и глубокие нарывы. Первые располагаются в подкожно-жировой клетчатке, протекают с симптомами воспалительной реакции. Поверхностные гнойники легко диагностировать — под слоем кожи над абсцессом виден гной. Чаще такие нарывы самопроизвольно вскрываются.
Глубокие абсцессы бедра локализуются в мышечной ткани, межмышечных пространствах или костях. Они отличаются слабовыраженными клиническими проявлениями, поэтому для выявления глубоких нагноений необходимо пройти обследование.
Характерные симптомы гнойников

Поверхностно расположенные нарывы протекают с признаками местного воспаления тканей. Отмечается покраснение вокруг гнойника, припухлость, чувство боли. Может присутствовать эффект зыбления (флюктуации), когда при пальпации бугорка с инкапсулированным образованием ощущаются волны от приподнимающейся жидкости. Если стенка мембраны толстая, данный симптом отсутствует.
Появление выраженных симптомов свидетельствует о дальнейшем распространении инфекционного процесса, при котором возникает угроза развития сепсиса.
При глубоких абсцессах бедра симптомы воспаления и зыбление могут отсутствовать. Реакция организма обусловлена его интоксикацией продуктами распада тканей и токсинами бактерий. Признаки менее выражены. Наблюдается озноб, слабость, бессонница, головные боли, потеря аппетита. В лабораторных анализах имеются изменения показателей крови.
Методы диагностики заболевания
Выявление и дифференциация абсцессов бедра проводится с помощью лабораторных и аппаратных исследований:
- общий и биохимический анализ крови;
- бактериологический посев пунктата очага;
- УЗИ;
- рентгенография;
- КТ.
Пункция полости нарыва с последующим микробиологическим исследованием гноя позволяет определить вид возбудителя, а также изучить, к каким антибиотикам он восприимчив. Это поможет выбрать наиболее эффективную противомикробную терапию.

В общем анализе крови отмечается повышение уровня лейкоцитов, в лейкоцитарной формуле — сдвиг влево, высокая скорость оседания эритроцитов. В сыворотке венозной крови появляются белки воспаления: С-реактивный белок, ревмо-фактор. На другие биохимические показатели влияет интенсивность интоксикации организма.
При ультразвуковом исследовании диагноз подтверждается в случае выявления полости, окруженной мембраной. Рентгенография, компьютерная томография помогают обнаружить характерные признаки внутрикостных нарывов.
Лечение гнойно-воспалительных заболеваний на бедре
Общее лечение гнойно-воспалительных заболеваний на бедре включает прием антибиотиков, снятие интоксикации организма, коррекцию иммунитета и обменных процессов. При поверхностных нарывах терапию проводят в амбулатории. Абсцессы на бедре до образования гнойной полости устраняют путем местной антисептической обработки.
Глубоко расположенные абсцессы подлежат оперативному лечению в хирургическом отделении. После антисептической обработки кожных покровов вскрывают полость абсцесса, очищают от гнойного содержимого и отмерших тканей, промывают дезинфицирующими растворами. Для полной санации абсцессов используют метод аспирации при помощи электроотсоса.
После удаления гноя устанавливают дренажные трубки. Особого внимания заслуживают комбинированные биологические дренажи. Они скомпонованы из материалов, одновременно оказывающих некролитическое, обеззараживающее и адсорбирующее действие.
Чтобы облегчить симптомы постинъекционного нарыва и ускорить его вскрытие в домашних условиях используют капустный лист или йод. Снять воспаление помогают компрессы со спиртовым раствором ацетилсалициловой кислоты и мазь из лука, меда, хозяйственного мыла.
Последствия нагноений и вероятные осложнения
При несвоевременной санации абсцессов бедра возрастает риск развития флегмоны, эмпиемы плевры, перитонита, менингита. При распространении загноения на нервные окончания развивается неврит, на костную ткань — остеомиелит.
Вовлечение в воспалительный процесс кровеносных сосудов грозит образованием кровотечений. Увеличение давления в полости нарыва приводит к повреждению оболочки, что способствует генерализации инфекционного процесса с развитием сепсиса и гнойных затеков.
Профилактика образования абсцессов и прогноз
Меры по предупреждению образования абсцессов бедра состоят в санации хронических инфекционных очагов, лечении иммунных и гуморальных заболеваний. При необходимости выполнения процедур с повреждением кожных покровов обязательна антисептическая обработка, предотвращающая попадание патогенной микрофлоры в мягкие ткани организма. Общие рекомендации по профилактике абсцессов включают сбалансированное полноценное питание, ведение здорового образа жизни.
Прогноз абсцедирования зависит от локализации нарыва, величины полости, вида возбудителя. Благоприятным исходом поверхностных гнойников считается самопроизвольное вскрытие. При несвоевременном обращении за медицинской помощью глубокие абсцессы могут прорываться внутрь организма, вызывая тяжелые осложнения: заражение крови и образование гнойных затеков.
При возникновении абсцессов бедра важно при первых признаках заболевания обратиться к врачу за медицинской помощью. Если вовремя не санировать гнойное образование, возникает риск разрушения ограничивающей очаг воспаления оболочки и распространения инфекционного процесса с кровотоком по всему организму.
Абсцесс в переводе с латинского означает "гнойник". В медицине под этим термином понимают ограниченное скопление гнойного экссудата в тканях и органах. Гнойное воспаление может возникнуть в любом месте. Абсцесс мягких тканей – это пространство, заполненное гнойным экссудатом и расположенное под кожей в жировой клетчатке или мышцах. Заболевание характеризуется отеком, покраснением и болезненностью кожи.
Понятие абсцесса
Абсцесс, или нарыв – гнойно-воспалительное заболевание, характеризующееся биологической деструкцией ткани и образованием в ней гнойной полости. Гнойно-воспалительное заболевание может возникать как самостоятельное или быть осложнением каких-либо патологий.
Нарыв может возникнуть в мышцах, подкожной клетчатки, костях, органах или между ними. В зависимости от локализации выделяют паратонзиллярный, заглоточный, аппендикулярный, абсцесс мягких тканей и пр. Чаще инфекция является экзогенной (возбудитель проникает извне), но бывают случаи эндогенной инфекции. Возбудитель может попасть как из близлежащих, так и отдаленных органов.
Абсцесс мягких тканей
Заболевание является довольно распространенным. По некоторым данным ежегодно с подобной проблемой обращаются за медицинской помощью около 14 миллионов пациентов.
Основное отличие абсцесса мягких тканей (фото представлено ниже) – наличие капсулы (пиогенной мембраны). Такие капсулы присущи гнойникам любой локализации даже для тех, которые появляются во внутренних органах. Пиогенная мембрана нарывов мягких тканей выполняет очень важную роль – препятствует распространению гнойно-воспалительного процесса на близлежащие анатомические структуры. Однако избыточное количество экссудата может привести к истончению капсулы с последующим ее разрывом и выходом гнойного содержимого в окружающие пространства.
Еще одним плюсом гнойников мягких тканей является их локализация. Нарывы находятся на поверхности, что способствует наиболее точному диагностированию с назначением адекватной терапии.
По МКБ-10 абсцесс мягких тканей имеет код L02. Туда также включены фурункулы и фурункулезы. Международные стандарты относят заболевание к инфекциям мягких тканей и кожи.
Абсцесс и инфильтрат – в чем разница?
При травмировании кожного покрова вследствие хирургических операций или при воспалительных патологиях возникают осложнения. В организм проникает инфекция и образуется абсцесс и инфильтрат. Последний – это скопление в ткани клеточных элементов с примесью крови и лимфы.
Несмотря на общую этиологию и патологическую анатомию – это два разных патологических процесса. Абсцесс мягких тканей от инфильтрата отличается следующим:
- Наличие жидкости в замкнутой полости. При абсцессе жидкость – гнойный экссудат, при инфильтрате вообще нет полости, ткань пропитана продуктами распада воспалительного процесса.
- Инфильтрат может возникнуть из опухолевых клеток, а абсцесс вызывается только патогенными микроорганизмами.
- Инфильтрат может привести к образованию абсцесса, а вот наоборот не бывает.
Классификация абсцессов
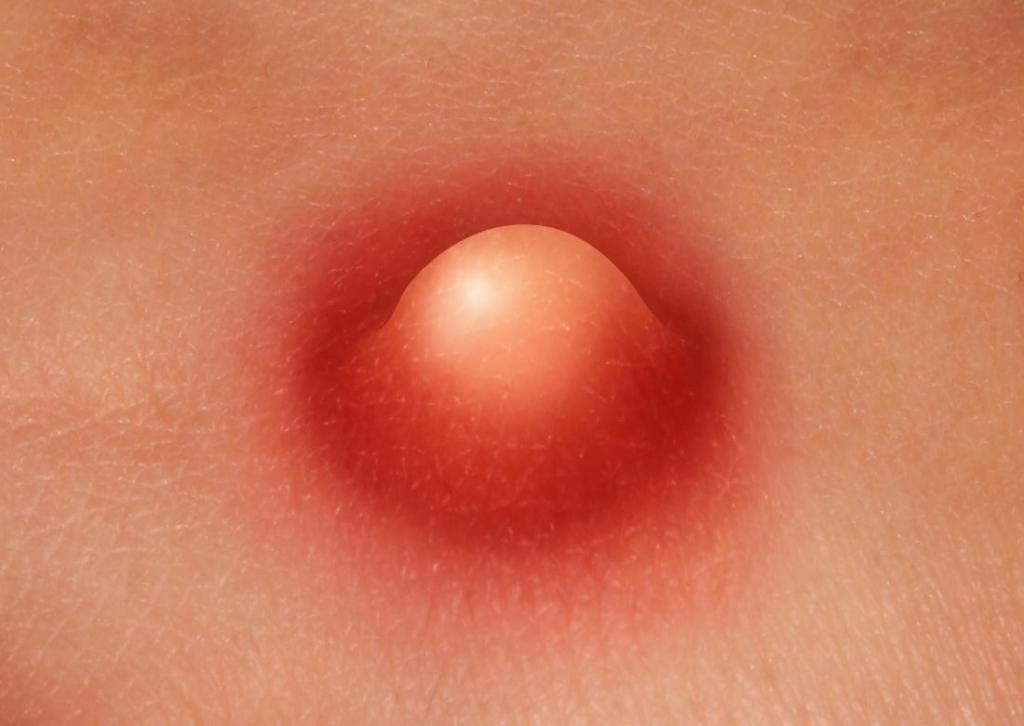
Гнойники мягких тканей классифицируют по-разному. Основной считается этиотропная систематизация:
- Простые – мономикробные с локализованными клиническими данными. Основные возбудители – стафилококк (чаще золотистый) и бета-гемолитический стрептококк. Чаще всего они небольших размеров, расположены на поверхности и легко поддаются лечению
- Сложные – могут быть моно- или полимикробными. Возбудителем выступает стафилококк в ассоциации с кишечной палочкой, протеем и прочими микроорганизмами, в основном анаэробными. Сложные проникают глубоко в ткани, фолликулы. По МКБ-10 абсцесс мягких тканей и фурункулы объединены в одну категорию и имеют общий код.
Классификация по характеру течения:
- Острый, характеризуется небольшим очагом воспаления и однослойной капсулой. На ранних стадиях воспаления стенки капсулы покрыты гнойно-фиброзными наложениями и частицами расплавленной ткани.
- Хронический абсцесс отличается тяжелым течением с обширной общетоксической симптоматикой. Образуется двухслойная пиогенная мембрана. Внутренний слой состоит из грануляций и обращен в полость, наружный состоит из зрелой соединительной ткани.
В отдельные группы выделяют следующие абсцессы:
- Холодный – скопление гноя в небольшой ограниченной полости, без каких-либо проявлений воспалительного процесса (покраснение, болезненность, повышение температуры). Такая инфекция является эндогенной и наблюдается при туберкулезе или актиномикозе.
- Натечный абсцесс протекает практически бессимптомно. Развиваться может в течение нескольких месяцев без признаков, характерных для воспалительного процесса. Опасность заключается в том, что люди не придают такому гнойнику значения и не занимаются терапией. А тем временем он переходит в хроническую форму.
Причины возникновения подкожного абсцесса

Главная причина формирования абсцесса – попадание в организм патогенной микрофлоры. Чаще всего возбудителем инфекции является стафилококк, но посевы определяют наличие и других микроорганизмов:
- Эпидермальный, гемолитический, золотистый стафилококк.
- Стафилококки, чаще всего определяется бета-гемолитические, встречаются и пневмококковые. Последние характерны при осложненных эндогенных абсцессах.
- Грамотрицательные бактерии: кишечная палочка.
- Протей. Среда обитания данного вида энтеробактерий – почва и вода. В организм патоген попадает, как правило, через грязный водоем.
- Синегнойная палочка отличается высокой антибиотикорезистентностью. Является возбудителем нозокомиальных (внутрибольничных) инфекций.
- Клебсиеллы встречаются на коже, слизистых. Толчок к их биологической активности дает ослабленная иммунная система.
- Шигелы. Бактерионоситель и источник инфекции – больной человек.
- Палочка Коха.
Можно определить возбудителя абсцесса мягких тканей по гнойному содержимому, точнее по его характеру (запах, цвет). Опытные врачи по таким характеристикам ставят предварительный диагноз.
- Для гнилостной микрофлоры (кишечная палочка) характерны серый цвет и зловонный запах.
- Если возбудитель стафилококк – желто-зеленый гнойный экссудат.
- Сладковатый запах и сине-зеленый цвет экссудата характерен для синегнойной палочки.
Гноеродные микробы чаще всего попадают в организм при нарушении целостности кожи (раны, царапины). Гнойный процесс может возникнуть при распространении бактерий лимфогенным или гематогенным путем из уже имеющихся очагов воспаления.
Часто гнойно-воспалительное заболевание формируется на фоне других затяжных инфекций. Способствует развитию абсцесса мягких тканей хронический тонзиллит, синусит. Особую роль в развитии гнойников играет сахарный диабет.
Патогенез гнойно-воспалительного заболевания
Абсцесс возникает либо в омертвевших тканях, где происходят процессы аутолиза (саморастворение клеток под воздействием ферментов), либо в живых тканях, подверженных агрессивному воздействию патогенных микроорганизмов.
В начальной стадии гнойного процесса пораженное место инфильтруется (пропитывается) воспалительной жидкостью и лейкоцитами. Со временем под воздействием ферментов нейтрофилов ткань подвергается расплавлению, образуется внутреннее пространство, заполненное экссудатом. Гной в полости – это лизосомные ферменты остатков нейрофилов. Стенки абсцесса мягких тканей со временем образуют двуслойную пиогенную мембрану. Она не дает экссудату распространяться на соседние анатомические структуры.
Клинические проявления абсцесса
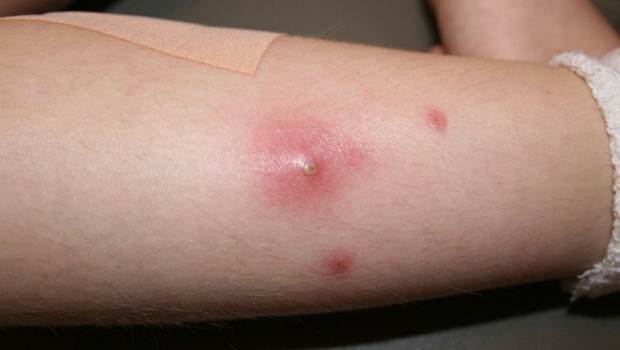
Общие симптомы абсцессов такие же, как и при любых воспалительных процессах, сопровождающихся образованием гноя. Выраженность клинических проявлений определяется нескольким факторами:
- Состоянием человека. Люди имеют неоднородную восприимчивость к различным патогенным агентам, реакция может проявляться по-разному.
- Токсичностью инфекционного агента. Некоторые виды бактерий даже в очень маленьком количестве способны вызывать тяжелые воспалительные процессы.
- Обширность воспаления.
- Распространенность некротических изменений.
При абсцессах наблюдаются как местные, так и общесоматические симптомы.
- Гиперемия в месте воспаления.
- Небольшая припухлость.
- Повышение температуры в области абсцесса.
- Болезненные ощущения.
- При глубоких некротических изменениях наблюдается общее недомогание, повышение температуры тела до 40 °С с ознобом.
При туберкулезной этиологии гнойно-воспалительный процесс распространяется далеко от места возникновения. Например, может возникнуть натечный абсцесс мягких тканей бедра (в основном на медиальной поверхности).
Большие гнойники, возникшие на поверхности кожи конечностей, влияют на их функциональность. При ходьбе или движении руками возникает боль, что резко ограничивает двигательную активность.
Абсцесс мягких тканей ягодицы, возникший в результате внутримышечного введения лекарственных препаратов, обычно сопровождается сильными болевыми ощущениями. Воспаленная область может приобретать бордовый или даже синий оттенок. Образование гематомы препятствует прорыву капсулы наружу и создает риск формирования сепсиса.
Какова вероятность осложнений?
При тяжелом течении гнойно-воспалительного процесса с преобладающей интоксикацией возникают проблемы в выяснении причин тяжелого состояния больного. Причин такого состояния может быть несколько:
- Гнойно-резорбтивная лихорадка – всасывание токсических продуктов распада в кровь из очага воспаления. При значительном скоплении гноя он проникает через мембрану. Всасывание происходит лимфогенным и гематогенным путями.
- Генерализация инфекции или сепсис – общая гнойная инфекция, вызванная попаданием в циркулирующую кровь возбудителей и их токсинов. Для инфекции характерны интоксикационный, тромбогеморрагический синдромы, метастатическое поражение тканей.
- Еще одно осложнение абсцесса мягких тканей – флегмона. Гнойный процесс имеет тенденцию к распространению. Флегмона отличается общим недомоганием, высокой температурой, болезненностью пораженной области при движении или ощупывании.
- Неврит может возникнуть вследствие гнойного расплавления стенки крупного сосуда и находящегося в нем нервного ствола.
- Остеомиелит. При распространении гнойного процесса на кости может развиться воспаление костного мозга.
Диагностика

Физикальным осмотром, сбором анамнеза, а также назначением диагностических мероприятий занимается гнойный хирург. При проведении опроса врач обращает внимание на наличие перенесенных инфекций, появление воспалений после травм, хирургических операций, инъекций.
В ходе физикального осмотра врач определяет следующее:
- Во время осмотра наблюдается отечность тканей и покраснение кожи в области абсцесса. Температура в месте воспаления гораздо выше. Кожа на поверхности гнойного образования сильно истончена, через нее просматривается экссудат.
- При пальпации ощущается возвышенность в месте воспаления, пациент при прощупывании испытывает боль. При нажатии на гнойный очаг отмечаются характерные волны – флюктуация.
В диагностические мероприятия включены лабораторные анализы:
- Микроскопический метод исследования позволяет изучить морфологические и тинкториальные свойства микробов.
- Бактериальный посев. С его помощью определяют возбудителя и его резистентность к антибактериальным препаратам.
- Клинический анализ крови.
- При подозрении на туберкулез делают пробу Манту.
Инструментальные методы диагностики:
- УЗИ абсцесса мягких тканей позволяет изучить глубокие и некротические гнойники.
- Диагностическая пункция проводится с той же целью, что и сонография.
- Рентгенологическое обследование назначают при подозрении на туберкулез.
Дифференциальная диагностика подкожного абсцесса
Клинические проявления абсцессов имеют много общего с некоторыми патологическими состояниями. Дифференциальная диагностика позволяет не только подтвердить диагноз, но и определить характер воспаления, глубину пиогенной мембраны, выявить наличие некротических тканей. Диагностика включает сонографию, лабораторные анализы и другие методы исследования гнойник необходимо дифференцировать от:
- Инфильтрата.
- Распадающейся опухоли. Под воздействием продуктов распада возникает сильная интоксикации с характерными симптомами, также свойственными абсцессу.
- Инородного тела. Абсцесс мягких тканей на УЗИ выглядит как темное скопление жидкости с серым содержимым внутри, тогда как инородное тело имеет характерный вид, небольшие кусочки стекла могут вообще не просматриваться.
Лечение абсцесса мягких тканей
При глубоких абсцессах через небольшой разрез проводят очищение внутренней стенки с отсасыванием содержимого, дренирование полости с промыванием и активной аспирацией.
Применение антибиотиков при абсцессах мягких тканей назначается, если после хирургического лечения интоксикационная симптоматика не ослабевает. Применение антибактериальных препаратов целесообразно при подозрении на генерализацию инфекции или гнойно-резорбтивную лихорадку.
Профилактические меры

Абсцессы – довольно опасное заболевание. Прорыв пиогенной мембраны с выходом гнойного экссудата во внутренние пространства грозит сильнейшей интоксикацией. Этиология заболевания хорошо изучена, что позволяет принимать меры по ее профилактике. Предупредительные мероприятия не являются специфическими и мало чем отличаются от правил антисептики.
- Своевременная и полная обработка ран.
- При ожогах, обморожениях терапию должен осуществлять врач и контролировать процесс до полного выздоровления.
- Соблюдение правил антисептики при инъекциях и других медицинских процедурах.
- Адекватная терапия любых заболеваний инфекционного генезиса.
- При подозрительных нарывах немедленно обращаться к врачу.
Мониторинг абсцессов
При своевременном обращении и назначении адекватной терапии прогноз на выздоровление благоприятный. По мере выздоровления устраняется неприятная симптоматика, пациенты возвращаются к привычной жизни. Применение антибиотиков при абсцессах мягких тканей может вызвать нарушения микрофлоры кишечника. Для восстановления следует пройти курс пробиотиков. В противном случае патогенные микроорганизмы могут вновь вызвать инфекцию.
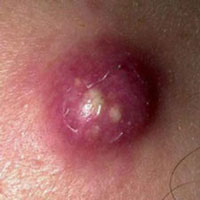
Что такое нарыв, знают многие пациенты взрослого и детского возраста. Обычно речь идет об относительно безобидном заболевании, которое поражает палец руки или ноги. Такая патология в медицинской терминологии носит название абсцесса.
Но в действительности образование гнойника может происходить не только на коже – оно способно развиться в тканях внутренних органов. А это уже становится предпосылкой к развитию тяжелых осложнений, способных привести к смерти больного. И поскольку болезнь крайне опасна, мы должны детально разобраться в том, что такое абсцесс, как его распознать и лечить.
Абсцесс: что это такое, и почему он появляется?
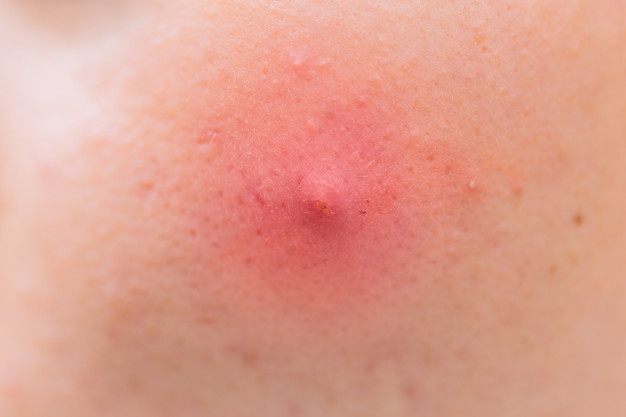
Абсцесс – это локальное гнойное расплавление тканей. Для болезни характерно образование гнойника с содержимым желтого, зеленого или сероватого цвета.
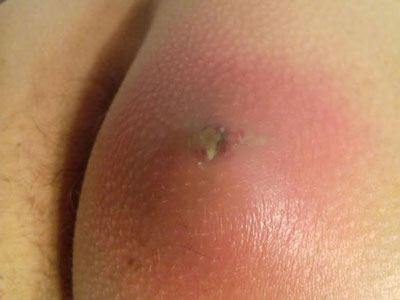
Почему появляются нарывы? Причинами их образования являются бактерии и вирусы, проникающие в ткани кожи или внутренних органов. Нередко при бактериологическом исследовании экссудата выявляется золотистый стафилококк или стрептококк.
Гнойный абсцесс может поражать:
- мышцы,
- подкожную клетчатку,
- кости,
- ткани внутренних органов,
- кожу.
На заметку. В некотором смысле абсцедирование является одним из защитных механизмов организма. Скапливая все токсины, и концентрируя всю инфекцию внутри гнойника, нарыв фактически препятствует их распространению по всему организму с кровью и лимфой.
Что означает появление абсцесса, и почему оно может произойти? Основная причина, как уже отмечалось, кроется в присоединении вторичной инфекции. Но существует ряд факторов, которые могут поспособствовать этому процессу. Основные причины абсцесса кроются в:
- механических повреждениях кожи – ранах, царапинах, трещинах и пр.,
- перегреве, ожогах кожи,
- переохлаждении, обморожении,
- пренебрежении правилами гигиены,
- неправильном питании, приводящем к тяжелым авитаминозам и анемиям,
- продолжительном нахождении в загрязненной воде.
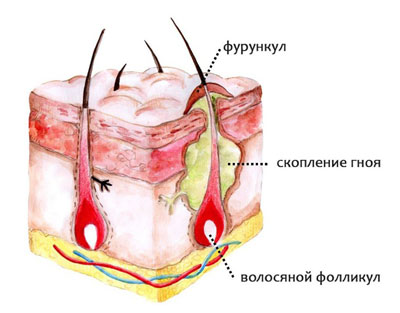
Под влиянием этих факторов развивается преимущественно подкожный абсцесс. Но провоцирующие факторы могут быть и совсем иными, более серьезными и опасными. Гнойный нарыв вполне может стать осложнением многих заболеваний, сопровождающихся присоединением вторичной инфекции:
- фурункулеза,
- сахарного диабета,
- пневмонии,
- ангины или тонзиллита и др.
Абсцесс на ноге, руке, голове или лице может стать следствием хирургических вмешательств. В особенности это касается ситуаций, когда во время операции были нарушены правила асептики и антисептики, либо используемые инструменты были плохо простерилизованы.
Крайне опасным является абсцесс брюшной полости и:
- головного мозга,
- легкого,
- крови,
- и любых других внутренних органов.
Абсцесс на лице может стать следствием косметических процедур, которые выполняются либо слишком часто, либо неправильно. В частности, нарыв способен образоваться после выдавливания прыщей, химического или аппаратного пилинга, использования неподходящих средств для скрабирования и т. д. Под воздействием таких факторов кожа травмируется, истончается, и сквозь нее легко проникает инфекция.
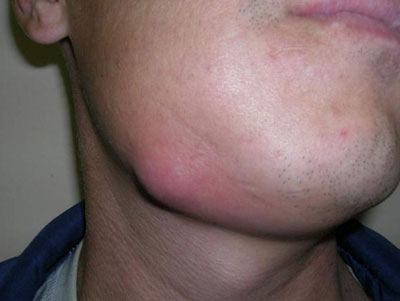
Абсцесс крови – это следствие проникновения патогенной микрофлоры в кровяное русло. Это одна из самых опасных форм заболевания, которая чаще всего становится причиной летального исхода.
Абсцесс стопы – частое явление у людей, страдающих сахарным диабетом. В частности, речь идет о таком осложнении болезни, как синдром диабетической стопы. Вследствие высокого уровня глюкозы и нарушения трофики тканей образуются гнойники. Причем, в этом случае они преимущественно мелкие, но множественные.
Абсцесс мягких тканей ягодиц или бедер способен сформироваться после неудачно или неправильно сделанного укола. Недостаточная стерилизация места инъекции также является причиной появления такого нарыва.
Как видно, причины образования абсцесса кожи или внутренних органов могут быть совершенно разными. Но о них знать крайне необходимо, поскольку такая осведомленность является способом избежать развития неприятного и опасного заболевания.
Классификация абсцессов
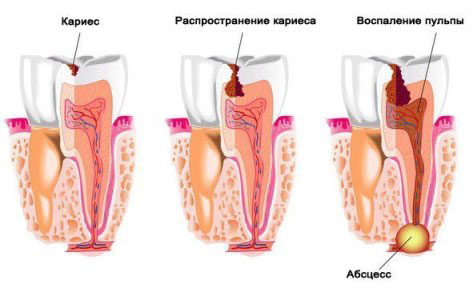
Существует несколько видов абсцессов, которые отличаются друг от друга этиологией и особенностями протекания. Классификация нарывов по длительности течения делит их на:
- Острые. Острый абсцесс развивается относительно быстро. Процесс его формирования может занимать от нескольких дней до нескольких недель. Симптоматика интенсивная, ярко выраженная.
- Хронические. Хроническая форма абсцесса больше характерна не для кожи, а для внутренних органов. Такой процесс может развиваться годами, никак себя не проявляя. Подобные нарывы выявляются часто в легких, намного реже – в печени.
- Стремительные. Это относительное понятие, которое подразумевает молниеносное образование и самопроизвольное вскрытие гнойника. О стремительном абсцессе речь идет тогда, когда оба эти процесса занимают менее суток.
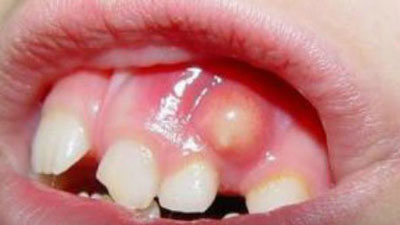
По месту расположения очага нагноения абсцессы делят на:
- Подкожные. Это самые благоприятные с точки зрения прогнозов, и легкие в лечении гнойники. Их видно невооруженным глазом, а для их вскрытия не нужны инвазивные вмешательства.
- Внутренние. Это абсцессы легкого, головного мозга и прочих внутренних органов. Лечение таких нагноений затруднительное и более продолжительное. К тому же прогнозы при таких абсцессах более серьезные.
- Абсцессы мягких тканей. В качестве отдельной разновидности этой группы нарывов можно выделить паратонзиллярный абсцесс. Это гнойное формирование, являющееся следствием респираторных инфекций и ЛОР заболеваний. В частности, тонзиллита или ангины.
С учетом особенностей течения заболевания выделяют 3 формы течения болезни:
- Холодный абсцесс. Для такого гнойника не характерна гипертермия, покраснение и боль. Обычно такая форма нарыва развивается при актиномикозе и туберкулезе.
- Натечный абсцесс. Подобные гнойники не сопровождаются развитием острого воспаления. Гной в полости может скапливаться в течение длительного периода времени. Натечным абсцессом часто сопровождается туберкулез.
- Горячий (острый) абсцесс. Это самая тяжелая по течению форма нарыва. Протекает с симптомами общей интоксикации и интенсивным воспалительным процессом.
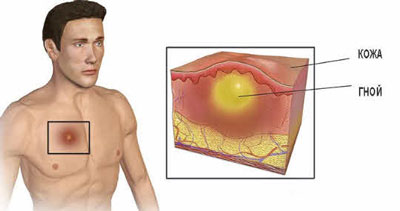
Другие типы абсцесса:
- заглоточный,
- пародонтальный,
- абсцесс бартолиновой железы,
- ретрофарингеальный,
- заглоточный,
- поддиафрагмальный,
- тубоовариальный.
Еще один вид – послеоперационный абсцесс. О нем мы ранее упоминали, и возникать он может в совершенно разных участках, и на разных внутренних органах. Он имеет свою разновидность – лигатурный абсцесс.
Что это такое? Это гнойник, который образуется после операций, заканчивавшихся ушиванием прооперированной зоны. Образуется по причине использования нерассасывающейся шовной нити. В большинстве случаев нарывы формируются в том случае, когда нить была отторгнута организмом пациента.
Механизм развития абсцесса и его симптомы
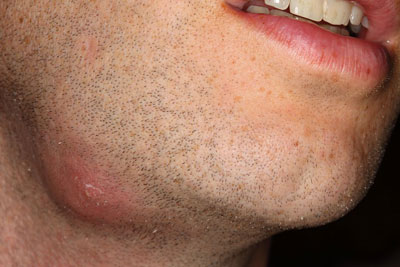
Гнойное воспаление – это процесс, который не развивается в одно мгновение. Механизм образования нарыва следующий:
- Поначалу появляется гиперемированный участок кожи, при прикосновении к которому может ощущаться тепло или выраженный жар.
- Через некоторое время (12 – 36 часов) образуется патологический экссудат. Это капсула с гноем, состоящим из патогенной микрофлоры, продуктов ее жизнедеятельности и лейкоцитов. Лейкоцитарные ферменты вызывают постепенное расплавление тканей, после чего, собственно, и образуется инфильтрат.
- После того, как абсцесс на руке или другой части тела созреет, появляется сильнейшая боль. Она усиливается при нажатии на зону поражения, при шевелении и выполнении других манипуляций.
- Заключительная фаза – спонтанное вскрытие абсцесса. Оно может занять несколько суток, а иногда и больше недели. Если гнойник прорывает наружу, то необходимо как можно скорее обратиться к врачу, чтобы обработать рану антисептиками, наложить повязку и получить разработанную схему лечения. При выходе гноя в пораженный орган или полость, в которой он расположен, ситуация становится серьезнее, и больному уже требуется целый ряд лечебных мероприятий.
Таким является механизм развития тазового или любого другого абсцесса. Теперь детальнее рассмотрим клиническую картину, характерную для этого заболевания.
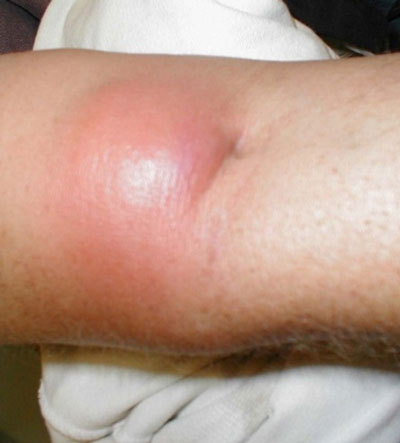
Итак, основные признаки абсцесса проявляются:
- резким повышением температуры тела (вплоть до 40 градусов),
- общей слабостью и быстрой утомляемостью,
- головокружением,
- снижением или полной потерей аппетита,
- тошнотой,
- головной болью.
Абсцесс ноги сопровождается ограничением подвижности больной конечности. Движения скованные, неполные. При шевелении или шаге чувствуется боль, дискомфорт. Такими же симптомами сопровождается абсцесс бедра. А если он расположен в области ягодицы, то сидеть становится практически невозможно.
Выявив у себя такие симптомы, пациент должен незамедлительно обратиться за помощью к врачу. Осложнения патологии могут быть самыми серьезными, поэтому не стоит медлить с началом лечения.
Диагностика, прогнозы и возможные последствия абсцесса
Лечение абсцесса невозможно без адекватной диагностики. Внешний нарыв выявить очень легко, а вот с внутренним возникают серьезные проблемы.
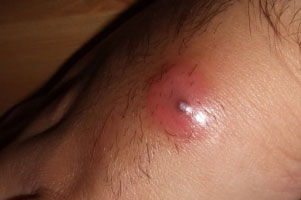
Так, для выявления кожного абсцесса необходимо провести:
- общеклинический анализ крови, который покажет наличие воспалительного процесса в организме,
- рентгенографическое исследование (помогает выявить не только кожный, но также костный нарыв и абсцесс, локализующийся в тканях внутренних органов),
- компьютерную или магнитно-резонансную томографию,
- ультразвуковое исследование.
Чтобы определиться с тем, как лечить абсцесс, проводится пункция гноя с последующим его бактериологическим исследованием. Такая процедура помогает точно определить возбудитель патологии, и подобрать необходимые антибиотики для предотвращения развития септических осложнений.
Осложнения абсцесса могут быть самыми серьезными. А если болезнь перешла на позднюю стадию развития, в особенности при локализации очага воспаления в тканях внутренних органов, последствия могут быть даже критическими.
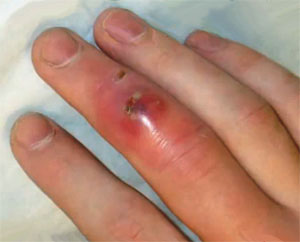
Нелеченный нарыв способен привести к:
- маститу (при абсцессе молочной железы),
- плевриту (если гнойник находится в легких или в непосредственной близи от них),
- перитониту (при абсцессе брюшной полости),
- дисфункции органа, где локализуется гнойное воспаление,
- кистам,
- сдавлению трахеи,
- отекам гортани или горла,
- некрозу тканей,
- инфекционно-токсическому шоку (ИТШ).
Но самым опасным, наряду с ИТШ, осложнением болезни является сепсис. Заражение крови сопровождается резким ухудшением самочувствия, тошнотой, рвотой, высокой температурой тела, которую крайне тяжело сбить. При несвоевременном купировании состояния наступает летальный исход.
Важно! Температура после вскрытия абсцесса может говорить о развитии осложнений, либо о реинфицировании образовавшейся раны. Самостоятельное лечение при таких обстоятельствах недопустимо! Более того, оно может быть опасным для здоровья и жизни больного.
Чтобы избежать таких последствий, каждый человек должен знать, как выглядит абсцесс. Если вы заметили у себя первые подозрительные симптомы патологии, незамедлительно обратитесь к хирургу!
Особенности терапии
Чем лечить абсцесс? Об этом может сказать только врач-хирург после проведения осмотра и получения результатов исследований. Терапия при данном заболевании может быть консервативной и хирургической. Причем, первый вариант целесообразно применять только на начальных стадиях развития болезни.
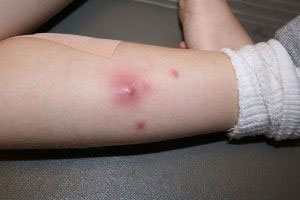
Консервативное лечение гнойного абсцесса подразумевает применение противомикробных препаратов. Они могут назначаться, как в виде местных, так и в форме системных средств. Первые прописываются при кожных формах патологии, а таблетированные – при нарыве внутренних органов.
Смотрите также: ‘Список эффективных мазей при гнойных ранах, панариции, фурункулах’.
Так, при данной болезни применяются лекарства пенициллинового или цефалоспоринового ряда. Хорошей эффективностью обладает препарат Метронидазол и его аналоги.
Важно! Если не использовать антибиотики при абсцессе мягких тканей, то гнойно-воспалительный процесс будет прогрессировать. А отказ от антибиотикотерапии при нагноении в головном мозгу или других внутренних органах чреват смертью пациента!
Народные средства при абсцессе мягких тканей могут применяться только на ранних стадиях его образования. Они помогают ускорить процесс его созревания, но после этого их использование следует прекратить. Последующее обращение к хирургу обязательно!
Итак, какие рецепты нетрадиционной медицины будут полезными?
- Луковая мякоть. Лук запечь в духовке и хорошо размять. Приложить к больному месту, наложить повязку. Компресс держать сутки, после чего приложить новый. В данном случае стружка хозяйственного мыла не используется.
- Кашица алоэ. Свежесрезанный лист алоэ размять до состояния кашицы и нанести на больной участок. Сверху покрыть бинтом и оставить на 7 – 8 часов.
- Свежую свеклу натереть на мелкой терке и приложить полученное сырье к абсцессу. Для большего эффекта можно смешать кашицу со сметаной. Под влиянием этого компресса абсцесс созреет, либо же, гной рассосется.
Стоит учитывать, что эффективность этих методов не гарантирована. Если нарыв не сходит, а симптомы не исчезают или, напротив, нарастают, нельзя упускать момент – необходимо обратиться к врачу. Своевременное начало терапии является единственным методом профилактики развития опасных осложнений!
Читайте также:


