Киста бедра и аналогичные болезни очень похожие
Патологические новообразования различаются размером, по строению эпителиальные и ложные без устилки эпителия. По механизму образования их различают — приобретенные (инфекционного, травматического характера) и врожденные, возникающие при порочном дегенеративном формировании в эмбриональный период. Костная киста на ноге, как правило, рамолиционная, образующая очаг воспаления тканей, с последующим омертвением и разложением пораженной части. Различают дизонтогенетические, травматические, паразитарные, ретенционные, опухолевые.
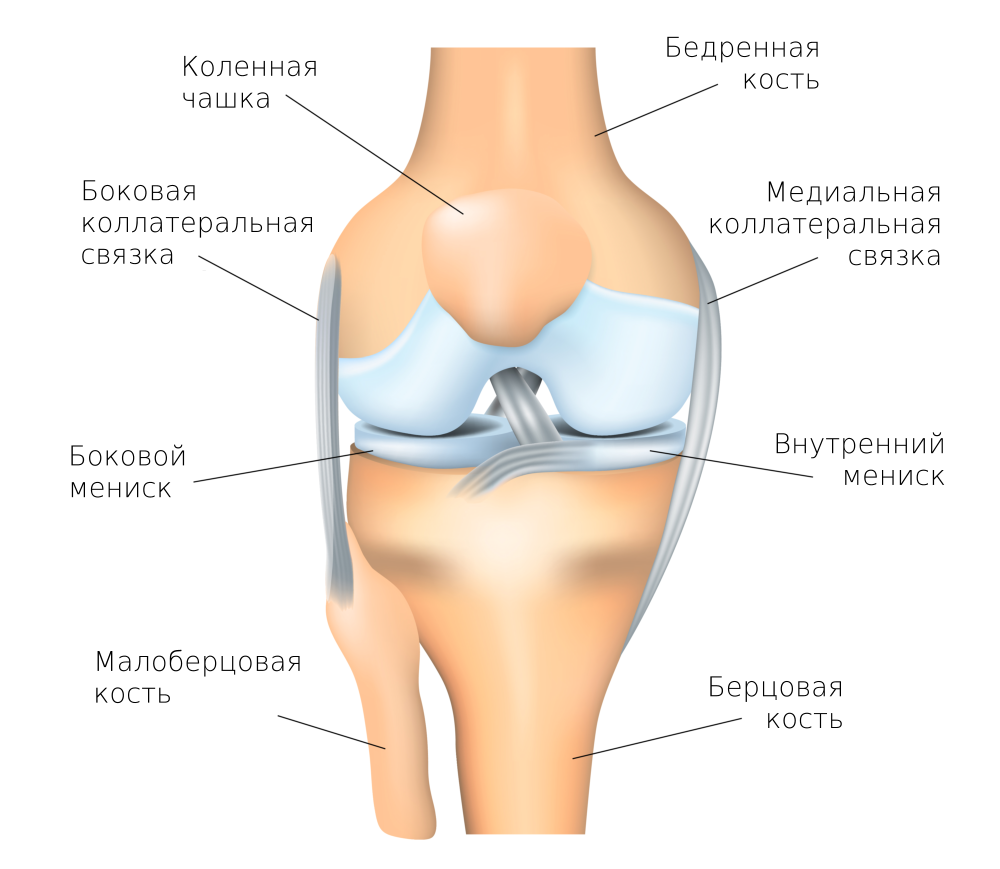
Коленный сустав ![]()
Строение сустава характеризуется следующими признаками:
- подвижные скелетные кости, покрытые гиалиновым хрящом — буфером движения, разделяющим сустав на две камеры, под которым расположена субхондральная кость, поддерживающая его структуру, трофику;
- суставная микрополость, содержащая синовиальную жидкость, питающую хрящевую ткань для обеспечения гладкости движения коленного сустава, включает мениск;
- суставная оболочка герметически плотно окружает суставную микрополость, предохраняющую сустав от внешних повреждений;
- внутренний слой костно-фиброзного канала (суставной оболочки) состоит из синовиальной оболочки, наполненной кровеносными сосудами;
- протеогликаны – высокомолекулярные белковые соединения, образующие вещество соединительной ткани для выработки смазочного материала.
Сустав непосредственно окружен мышечными связками, сухожилием, нервными волокнами, кровеносными сосудами. Все суставные элементы кроме хрящевых, имеют нервные окончания, следовательно, являются возможным источником боли. Выполняет двигательную, опорную функции организма.
Воспаления, новообразования нижних конечностей
Гигрома – новообразование, состоящее из 
скопления жидкости слизи, фибрина и капиллярной крови. Возникает как результат воспалительных процессов суставной микрополости травматического, инфекционного характера.
Тендовагинит – воспалительное заболевание суставной оболочки, возникающее вследствие инфекционных поражений суставов (артрит), однотипного механического воздействия – профессиональная однотипная нагрузка на сустав.
Бурсит – воспаление слизистых оболочек сустава по причине инфицирования, травм, нагрузки.
Синовиома – опухоль внутреннего слоя оболочки сустава, вызванная нарушением обмена веществ микрополости, вследствие травм, а также инфекционных поражений эндотелия, которым устлана вся внутренняя оболочка.
Эндотелий – орган, диффузно находящийся во всех тканях организма, синтезирующий субстанции для обеспечения проведения процесса фибролиза, поддержания уровня АД, фильтрационной функции почек. Реагирует на инфекционные, химические, органические, анатомические повреждения посредством тромбообразования, оседания липидных конгломератов.
Остеоартроз – дегенеративно-дистрофическое изменение сустава, синовиальной оболочки, периартикулярных мышц тела.
Объединяет группу заболеваний, при которой в патологический процесс вовлекается весь сустав, включая субхрональную кость и синовиальную оболочку. Основные клинические симптомы – боль, деформация, приводящая к недостаточному функционированию органа. Болезнь инициирована наследственными, метаболическими, травматическими, эволюционными причинами.
Исход артроза – полное разрушение сустава с формированием полной его неподвижности, утратой амортизационной функции хрящевой ткани. Результатом являются дистрофические и некротические процессы в субхондральной кости.
Основные принципы лечения – ограничение нагрузки, соблюдение ортопедического режима, ЛФК, физиотерапия.
Гонартроз – воспаление коленного сустава, коксартроз – бедренного.
Киста – рамолиционного типа образуется в тканях при очаговом воспалении, с последующим размягчением отмершего участка ткани.
Киста на ноге под коленом
Киста Бейкера — это подколенная грыжа, 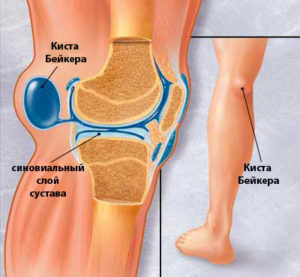
названная кистой Бейкера по имени обнаружившего ее доктора У. Бейкера. Представляет собой эластичное новообразование, располагающееся с внутренней стороны коленной чашечки.
При некоторых случаях киста возникает и исчезает бессимптомно. В других случаях возникают симптомы:
- возникновения уплотнения в форме шарика;
- обширной боли колена, близлежащих тканей;
- болезненного ощущения при сгибании-разгибании.
К причинам возникновения относят заболевания опорно-двигательного аппарата, систематические нагрузки на коленный сустав, травмы.
При возникновении грыжи вследствие остеартрита, применяют медикаментозное лечение кортикостероидами, применяя препараты — Гидрокортизон, Кортизон, Альдостерон. При недостаточном отклике на лечение, возникающем рецидиве, проводят хирургическую операцию по удалению.
- метод прокола стенки полости с введением препарата;
- метод аспирационного оттока;
- оперативное лечение.
Введение препарата кортикостероидной группы проводится металлическим шприцом, прокол производится непосредственно в центре грыжи. Одного-двух введений препарата через определенные промежутки времени бывает достаточно для снятия опухоли, болевых ощущений, воспалительного процесса.
Аспирационный дренаж грыжи выполняют при помощи толстой в диаметре иглы, высасывая содержимое опухоли шприцом. После вводят противовоспалительные средства. Двигательные функции быстро восстанавливаются.
При отсутствии положительного результата, возникновении рецидива – роста кисты, скованности движения, увеличенного объема коленного сустава – проводят хирургическую операцию по удалению новообразования. Патологическую опухоль рассекают и удаляют.
Наиболее частым осложнением является произвольный разрыв кисты. При этом скопленная жидкость попадает в икроножные мышцы, что вызывает отечность голеностопа и тканей. Разрыв сопровождается воспалением тканей, их покраснением, наблюдается повышение температуры тела, зуд, острая боль. Осложнений разрыв, как правило, не приносит. При приеме противовоспалительных препаратов, обезболивающих – жидкость рассасывается за 10-20 дней.
Киста стопы
Киста на стопе ноги возникает, как 
правило, в пяточно-кубовидном, таранно-пяточном суставах. Причиной возникновения выступает, как правило, тендовагинит – воспаление внутренней оболочки сухожилия. По этиологии различают инфекционный и асептический тендовагинит.
Это патологический процесс, вызванный воспалением инфекционного, травматического характера, характеризуется появлением болей в области пораженного участка. При пальпации обнаруживается экспансивная опухоль с характерной крепитацией. Ткани на границе с опухолью деформируются, вызывая острые боли. Происходит распространение отека на голень, икры. Острая форма может переходить в хроническую форму, при которой характерно ограничение движений.
Воспалительный процесс не специфической формы, проходит с нагноением тканей, при этом повышается температура тела, появляется озноб. Возможно развитие лимфоденита.
Опухолеподобные процессы у детей
Киста на ноге у ребенка может быть следствием врожденной патологии, в детской онкологии рассматриваются опухолеподобные процессы, большинство относят к группе тератом – патологий, образующихся в результате нарушения между стволовой клеткой и ее окружением.
Кистозная нефрома у детей — доброкачественное поликистозное новообразование с эпителиальной выстилкой, заполненное эмбриональным секретом. Обычно четко ограничена.
Для предупреждения артрита, полиартрита детского возраста целесообразно провести операцию по удалению опухоли.
Профилактика возникновения
К профилактике возникновения новообразований относят:
- контроль веса;
- своевременное, полное излечение инфекционных заболеваний;
- диагностика и лечение заболевания опорно-двигательного аппарата;
- профилактика сердечно-сосудистых заболеваний.
Хроническая форма тендовагинита, симовиомы может привести к развитию хронических заболеваний опорно-двигательного аппарата – ревматизму, артритам.
Фармакотерапия
На первом месте лечения новообразований 
стоит терапия нестероидными противовоспалительными препаратами для снятия воспалительного процесса, острой боли. В фазе острой боли практикуют введение кортикостероидов непосредственно в центр воспаления. Необходима консультация врача для назначения адекватного лечения.
Заключение
Диагностическое исследование опухолевых новообразований включает сбор анамнеза, рентгеноскопию, сбор анализов крови на гормональные нарушения и инфекции, гистологические исследования. Своевременное обращение к специалисту позволит избежать наступления хронических форм нарушения и болезней опорно-двигательного аппарата.

Киста – мягкое, полое, патологическое образование, заполненное жидкостью, формирующееся в различных тканях и органах.
Киста сустава
Киста сустава – вторичное заболевание, соединенная с суставной тканью полость, заполненная жидкостью, которая формируется вследствие воспалительных процессов, травм, дегенеративных заболеваний сустава.
Киста сустава в большинстве случаев поражает самые подвижные суставные комплексы организма: коленные, тазобедренные, голеностопные суставы.
Киста сустава представляет собой округлое, малоподвижное новообразование, достигающее от нескольких миллиметров до 5см в диаметре, легко поддающееся пальпации. Киста сустава характеризуется твердо-эластичной консистенцией и четкими границами. Кистозное образование локализуется в проекции синовиальной сумки или сухожилия сустава. В большинстве случаев киста сустава формируется с его тыльной стороны. Киста сустава не спаяна с подкожной жировой клетчаткой и кожей. Внешне киста сустава не имеет особых признаков, поверхность кожи над кистозным образованием остается неизменной (отсутствуют покраснения, изменения ее структуры). В медицинской практике не зафиксировано случаев перерождения кист суставов в злокачественные образования.
Киста сустава формируется и развивается бессимптомно, не причиняя неудобств пациенту. Болезненность при пальпации отсутствует. Некие болезненные ощущения могут возникать в процессе работы сустава.
Кисты суставов весьма лабильны (изменяют свой размер, могут полностью исчезать). Кистозные образования могут быть одиночными (с формированием одной полости) и множественными (с формированием множества мелких кист).
Основные симптомы кисты сустава:
- Опухоль в области сустава, имеющая четкие границы, хорошо поддающаяся пальпации;
- Болезненные ощущения при работе сустава;
- Нарушение функционирования сустава до полной потери подвижности;
- Онемение близлежащих тканей, отечность.
Киста сустава чаще наблюдается у пациентов, страдающих артритами, артрозами, остеоартрозами. Киста сустава не является самостоятельным заболеванием, а является следствием травм, хронических, дегенеративных заболеваний сустава, воспалительных процессов.
Основными методами диагностики кисты сустава являются:
- УЗИ;
- МРТ;
- Рентгеноскопия;
- Пункция.
Данные методы исследования позволяют установить заболевание, ставшее причиной образования кисты, выявить степень поражения сустава, определить размер и локализацию кисты сустава в тканях, произвести биохимическое исследование содержимого кистозного образования.
Киста коленного сустава
Коленный сустав – суставный комплекс, соединяющий большеберцовую и бедренную кости, а также коленную чашечку (надколенник). Киста коленного сустава формируется на его тыльной стороне. Сформировавшаяся киста локализуется в подколенной ямке. Киста коленного сустава также называется кистой Беккера.
Кистозное образование не доставляет дискомфорта пациенту, однако, достигая существенных размеров, может сдавливать сосуды и нервы, что в свою очередь приводит к тромбозам, флебитам, воспалениям, невритам, варикозному расширению вен, отекам, потере чувствительности и онемению голени.
Основным риском при диагностировании кисты коленного сустава является ее разрыв с излиянием содержимого в близлежащие ткани, что может спровоцировать воспалительный процесс в тканях. Киста коленного сустава в большинстве случаев обусловлена частыми травмами.
Киста тазобедренного сустава
Тазобедренный сустав – многоосный, шаровидный суставный комплекс, образованный суставной поверхностью головки бедренной кости и полулунной поверхностью вертлужной впадины. Киста тазобедренного сустава может не иметь внешних проявлений, как киста коленного сустава.
Патогенез кисты тазобедренного сустава также характеризуется формированием полости, заполняемой синовиальной жидкостью. При таком типе кистозного образования пациент ощущает болезненность при движении гораздо раньше, нежели при поражении кистами других суставов (коленного, голеностопного). Многие пациенты отмечают скованность движений, дискомфорт, онемение, потерю чувствительности пораженной области.

Киста тазобедренного сустава диагностируется при помощи МРТ и рентгенографического исследования. Данный тип кистозных образований чаще возникает вследствие воспалительных, дегенеративных заболеваний, нежели травм.
Киста голеностопного сустава
Голеностопный сустав представляет собой сочленение стопы и костей голени (таранной, малоберцовой и большеберцовой костей). Киста голеностопного сустава отличается меньшими размерами, формирование ее также протекает бессимптомно, локализуется на тыльной стороне сустава. Киста голеностопного сустава также является следствием дегенеративных процессов сустава, травм.
Лечение кисты сустава
Лечение кисты сустава может быть консервативным и радикальным. Киста сустава, не причиняющая дискомфорта пациенту, также требует своевременного лечения во избежание разрыва ее капсулы и воспаления близлежащих тканей.
Консервативные методы лечения кисты сустава предполагают:
- Раздавливание – суть метода заключается в фактическом выдавливании содержимого кистозного образования обратно в материнскую полость. Данный метод широко применялся до 80х годов 20 века. При таком методе лечения кисты сустава полностью сохраняется капсула, в которой продуцируется и аккумулируется синовиальная жидкость. Данная методика лечения является временной мерой. Рецидив при таком методе неизбежен;
- Пункция кисты сустава – данный метод лечения кисты сустава находится на периферии диагностики и лечения образования. Прокалывание кисты и извлечение ее содержимого производится с целью проведения биохимического анализа и выявления воспалительных процессов. Содержимое кисты откачивается через пункционную иглу. В очищенную кистозную полость вводят противовоспалительные препараты, на место кисты накладывается тугая давящая повязка, а сустав иммобилизируется с целью снижения выработки синовиальной жидкости. Данная методика преимущественно применяется в тех случаях, когда проведение хирургического иссечения кисты не представляется возможным. После пункции остается высоким риск развития рецидивов;
- Медикаментозное лечение – применение противовоспалительных препаратов, кортикостероидов.
Радикальным методом лечения кисты сустава является хирургическое иссечение новообразования. В настоящее время применяются эндоскопические методики удаления кист суставов, обладающие рядом преимуществ: малое механическое повреждение тканей, малоинвазивность манипуляции, безболезненность, быстрое восстановление пациента после манипуляции.
Операция проводится под местной анестезией. Во время манипуляции хирург выполняет полное удаление капсулы кисты, что препятствует ее повторному появлению, а также ушивает слабое место капсулы сустава специальным швом, способствующим его укреплению.
Видео с YouTube по теме статьи:
Киста кости – это полостное доброкачественное образование в костной ткани, похожее на опухоль. Патология диагностируется у 55 – 60 пациентов из ста.
- чаще определяется у малолетних пациентов 9 – 15 лет;
- среди взрослых патология диагностируется редко, поражает людей 20 – 30 лет;
- наиболее часто выявляется в длинных трубчатых костях;
- в начальной стадии может не давать симптомов или проявляется лишь слабыми болями;
- не несет прямой угрозы для жизни пациента;
- может трансформироваться в злокачественное образование (рак).
Лечение костной кисты осуществляют ортопеды, хирурги, травматологи.
Причины и механизм образования
Заболевание появляется в результате развития двух основных аномальных состояний:
- нарушения циркуляции крови на определенном участке костной структуры;
- активности определенных ферментов, что ведет к разрушению органического костного вещества.
Но причины этих аномальных состояний до конца не исследованы.

Образование псевдоопухоли начинается с нарушенного внутрикостного кровоснабжения конкретного участка. Дефицит кислорода, микроэлементов, других важных веществ ведет к постепенному разрушению ткани и стимулирует активность ферментов, способных расщеплять белковые соединения, включая коллагеновые волокна и полисахариды, приводя к деструктивным процессам. Вместо костной ткани на участке дегенеративных изменений формируется полость с жидкостью – киста костной ткани. Эти же ферменты провоцируют дальнейший рост стенок капсулы и накопление в ней экссудата.
Существует предположение, что на запуск механизма образования кистозной капсулы влияют:
- полученные травмы – ушибы, переломы;
- внутриутробное нарушение формирования костной ткани у эмбриона;
- патологии, ведущие к вымыванию кальция;
- воспалительные процессы и инфекционные очаги в организме;
- сниженная иммунная защита, как местная, так и общая;
- неполноценное питание с нехваткой микроэлементов и витаминов.
Диагностика
При обращении к ортопеду пациенту назначат ряд диагностических обследований, на основании их результатов врач разработает тактику лечения.
- Рентгенография. Рентгенограмма (снимок) покажет наличие дегенеративных изменений, по которым специалист определит вид образования, фазу патологического процесса, размеры и локализацию.
- Компьютерная и МР-томография. Позволяют точнее установить степень и характер поражения, уровень изменений в кровоснабжении, кистовидную перестройку костной структуры и глубину разрушений.
- Пункция. Процедура, при которой с помощью прокола вытягивают маленький объем жидкости из кистозной капсулы, чтобы исследовать ее и исключить вероятность онкологии.
- Киста в кости требует точной дифференциации (отличия) от других опухолей. В том числе от раковых внутрикостных образований — карциномы, остеогенной саркомы, при которых необходимо специфическое экстренное лечение.
Виды и симптомы
Клинические признаки костной опухоли определяются видом образования, скоростью ее роста, местонахождением и воздействием на смежные структуры.

Опасность аномального выроста в том, что нередко его развитие протекает, не давая заметных симптомов, пациент лишь периодически испытывает слабые боли во время активности. Но патологический процесс продолжается и приводит к неожиданному перелому на том участке, где ощущалась боль, что заставляет пациента впервые обратиться за лечением.
В классификации по виду наполняемого содержимого выделяют 2 базовые формы костных новообразований. Костная киста бывает:
- солитарной, полость которой наполнена водянистым секретом;
- аневризматической, полость которой содержит секрет с примесью крови.
Оба образования имеют аналогичные причины формирования, но их симптоматика и диагностические показатели во многом различны.
Солитарная костная киста (простая) в 65 – 75% случаев обнаруживается у мальчиков-подростков 10 – 15 лет, однако зарегистрирован случай выявления патологии у младенца 2 месяцев.
Особенности симптомов при росте солитарной опухоли кости:
- Типичное место формирования — трубчатые длинные костные структуры. Опухоль выявляют в зоне плечевого пояса (60%), реже (25%) диагностируется киста бедренной кости, ключицы, грудины, таза, челюсти и черепа.
- Растет образование медленно, чаще всего бессимптомно и очень длительно (иногда до десятка лет).
- Среди косвенных диагностических признаков — временные боли в месте локализации опухоли.
- При увеличении образования до 30 – 50 мм у детей моложе 10 лет иногда становится видна небольшая безболезненная припухлость и контрактура (ограничение сгибания-разгибания) в соседнем суставе.
- Характерным основным признаком зрелой внутрикостной капсулы выступает произвольный патологический перелом, который случается даже после небольшого ушиба, причем типичные признаки менее яркие, чем при обычном переломе.
- При прощупывании и надавливании иногда врач обнаруживает утолщение, а также прогиб стенки кистозной полости в месте размягчения кости.
- Функция смежных суставов может нарушаться. Особенно часто двигательную активность ограничивает киста бедренной кости, при которой у ребенка проявляется перемежающаяся хромота.
- При крупной кисте плечевого пояса появляется напряженность и боль во время движений, ослабление мышц.
Аневризматическая киста кости – редкая разновидность патологии, которая диагностируется у 20% больных.

Особенности:
- Отличием от солитарного вида образования является то, что подобная опухоль проявляется интенсивно выраженными признаками.
- Аневризмальная костная киста представляет собой многокамерную (иногда – единичную) капсулу с кровянистым содержимым и включениями мелких костных фрагментов.
- Наиболее часто (63% случаев) наблюдается у подрастающих девочек 10 – 15 лет, реже у мальчиков от 5 лет.
- Типичные места формирования – костные структуры руки (до 37%), зона поясницы и крестца (18%), область позвоночного столба (35%). У 25% пациентов образуется киста тазовых костей, включая опухоль в подвздошной кости. Очень редко обнаруживают кисту в пятке.
- Аневризматическая киста кости формируется с характерным расширением полости, отличается активным увеличением и крупными размерами. Способна сильно разрастаться, увеличиваясь до 200 мм.
- Первичные симптомы аневризматической опухоли в позвоночнике носят неявный характер: ребенок страдает от ноющих, иногда обостряющихся болей.
В активной фазе подобные доброкачественные опухоли дают остро выраженные симптомы:
- интенсивные боли в месте поражения, которые усиливаются во время кашля, смеха (при опухоли в грудине, ключице), движений (при поражении конечностей, таза, позвоночника), иногда появляются во время сна;
- выраженная припухлость и нарастающий отек;
- ограничение движения сустава, рядом с которым локализуется киста, и контрактуры (аномальное стягивание);
- невозможность опираться на пораженную ногу, появление хромоты при кисте в бедренной кости;
- повышение температуры кожи и тканей над образованием;
- расширение подкожных сосудов;
- неврологические расстройства, включая параличи, обусловленные давлением опухоли на спинномозговые корешки.
В соответствии с фазой развития костные кисты подразделяют на активные и пассивные:
- Активная фаза роста длится от полугода до 12 месяцев. При больших полостях кортикальный (верхний) слой в месте поражения выпячивается. Если новообразование растет, повторные переломы происходят самопроизвольно или при слабых ударах, подъеме тяжести, падении.
- Пассивная стадия (6 – 8 месяцев). Образование медленно уменьшается, смещаясь к центру кости.
- Стадия восстановления. Спустя 18 – 24 месяца от начала появления киста исчезает, симптомы перестают проявляться, но вследствие деструктивных изменений прочность кости снижается, поэтому и на этой стадии возникают переломы.
По завершении цикла роста и обратного развития в месте локализации полости остается или остаточная микрополость или утолщенный участок с повышенной плотностью.
Внутрикостное образование на руке чаще появляется в зоне плечевой кости, гораздо реже — на ключице, в зоне предплечья, лучевой и локтевой части тела. Иногда ее обнаруживают на запястье – в зоне ладьевидной и полулунной костной структуры, на фалангах пальцев.
Основным признаком можно считать ограничение при движении сустава и перелом — показатель активной фазы аномального процесса. На рентгенограмме костная структура просматривается в виде светлого участка с четкими границами, оболочка кости (кортикальный слой) истончается и вздувается.
Киста ноги у детей обычно диагностируется в период 9 – 14 лет и локализуется в области малоберцовой и большой берцовой кости, бедра.

Внутренняя поверхность суставов покрыта хрящом, и многие из костных кист формируются в субхондральной – подхрящевой области. При резорбции (аномальном рассасывании) кости и хряща, полость капсулируется, и субхондральная киста может прорастать в просвет между двумя суставами, затрудняя движение и провоцируя боль в конечностях.
Киста большеберцовой кости характеризуется медленным ростом. Как правило, ведет к типичному появлению болей при движении, изменению походке и хромоте. В области медиального мыщелка на рентгенограмме выявляют утолщение с неровными контурами, в субкортикальной области мыщелка хорошо просматривается участок разрушенной костной ткани.
При развитии опухоли на бедре указывают:
- сильные боли в тазобедренном суставе;
- отечность;
- перелом головки бедра;
- наружный выворот конечности при переломе.
Киста в позвоночнике обычно обнаруживается в крестцовой и поясничной области, зоне шейных и грудных позвонков. Чаще она вырастает на дугах или корнях позвонков. В самих позвонках ее обнаруживают гораздо реже.
Характерные проявления выступают, как неврологические признаки, возникающие обычно при повреждениях спинномозговых нервных волокон:
- мучительные головные боли;
- посторонние шумы в ушах, головокружения;
- боли в разных местах позвоночника;
- мышечная слабость в ногах;
- расстройство работы кишечника, мочевыделительной системы;
- частичные параличи ног и рук.
Если при повреждении происходит разрыв кисты пяточной кости, окружающие ткани ступни сильно воспаляются и отекают, в стопе появляется острая боль (даже в покое), наступить на ногу пациент не способен. Без принятия срочных мер, существует риск разрушения всей пяточной костной структуры.
Киста подвздошной кости – самой крупной и крепкой костной структуры скелета – чаще формируется в крыле. Именно крыло подвержено значительной нагрузке на участке сопряжения с крестцом и тазовой костью. Симптомы не явные, выражаются в форме ноющий болей и ломоты в области таза. Типичным признаком активной кисты, как и при других локализациях новообразований, является перелом, который случается даже без ударов и падений – самопроизвольно.
Киста таранной кости обычно обнаруживается у подростков старше 14 лет. Голеностоп испытывает интенсивную динамическую нагрузку и очень уязвим, особенно, если у пациента обнаруживается дефицит кальция.
Растущая киста таранной кости голеностопного сустава проявляется постепенно усиливающимися болями, которые нарастают при ходьбе, прыжках, беге. Ограниченная суставная подвижность и перелом голеностопа при такой патологии – частое явление.

Опухоли в этой части скелета способны часто рецидивировать даже после профессионально выполненной операции. Вероятность осложнений обусловлена строением и активным кровоснабжением зоны. Перекрытие кровотока при переломе или при хирургическом вмешательстве у взрослых иногда приводит к некрозу и инвалидности.
Наиболее часто полости в черепе обнаруживаются в затылочной зоне и решетчатой кости, отделяющей носовую полость от мозгового отдела черепной коробки. Такие опухоли способны при разрастании сдавливать ткани и разрушать черепные структуры.
Вокруг очага резорбции (рассасывания) кости может просматриваться зона нарушения кровоснабжения. Если область разрушения располагается в субкортикальном слое (под оболочкой кости), появляются периостальные (надкостные) наслоения и уплотнения.
Осложнения
Хотя костные опухолевидные образования не угрожают жизни пациента, киста опасна, так как осложнения при ее росте могут быть достаточно серьезными. Среди них:
- рецидивирующие переломы при слабой нагрузке или даже без нее;
- деформация кости в зоне кистозной полости;
- остеолиз – полное рассасывание кости без замещения ее другими тканями;
- патологическое укорочение конечности в результате деформации кости;
- формирование пассивных контрактур (стягивания) в суставе, при которых рука или нога не может сгибаться или разгибаться;
- злокачественное перерождение тканей;
- парезы (ослабление мышц) и необратимые параличи при крупной кисте в позвоночнике, захватывающей несколько (4 – 5) позвонков;
- аваскулярный некроз (омертвение) костной ткани при недостаточности кровоснабжения и ее разрушение;
- осложнения со стороны спинного мозга при сдавливании нервных волокон и узлов.
Так как последствия патологии могут быть критическими, необходимо при первых признаках заболевания сразу же обратиться к врачу. Читайте в нашей следующей работе о том, что такое остеома кости.
Читайте также: