Коксартроз тазобедренного сустава седалищного нерва
Грамотный врач, изучив рентгеновские снимки и осмотрев пациента, болеющего артрозом тазобедренного сустава, может легко поставить правильный диагноз уже на первой консультации. То есть диагностика этого заболевания обычно не представляет особых сложностей.
Тем удивительнее, что на деле правильный диагноз вовремя устанавливают только в половине случаев, а то и реже. Например, зачастую у пациентов, действительно болеющих коксартрозом, врачи умудряются не замечать артроз тазобедренного сустава на протяжении нескольких лет, пытаясь сваливать все недуги страдающего на проблемы с поясницей, на какие-то болезни внутренних органов (например, у женщин — на воспаление придатков, а у мужчин — на мифический простатит), и т. д.

В результате пациент затем долгое время живет под нависшим дамокловым мечом предстоящей операции по замене сустава, зачастую даже не догадываясь, что ему операция не нужна вовсе!
Чтобы хоть как-то уменьшить этот вал всеобщей некомпетентности, ниже я расскажу о тех болячках, которые чаще всего принимают за артроз тазобедренного сустава. И если предложенная информация поможет хоть десятку пациентов спасти свои суставы и свои нервы, я уже буду считать, что эту книгу я писал не зря. Итак:
Трохантерит может быть как односторонним, когда заболевает только одна нога, так и двусторонним, когда воспаляются сухожилия сразу на обеих ногах. Женщины болеют гораздо чаще мужчин, причем пик заболеваемости приходится на период климактерической перестройки организма, когда происходит ослабление сухожильной и мышечной ткани. Хотя бывают случаи, когда трохантеритом заболевают и молодые женщины — чаще после перегрузки или травмы.
Трохантерит развивается достаточно быстро, в течение 3–15 дней, как правило после физической нагрузки, ношения тяжестей, долгой ходьбы (особенно по неровной местности, подъеме в гору или спуске с нее). Также воспаление бедренных сухожилий может быть спровоцировано травмой (падением на бок, ударом в бедро) или переохлаждением, простудой. Иногда бедренные сухожилия воспаляются после гриппа.
Именно такая полноценная подвижность тазобедренных суставов должна помочь понять как врачу, так и пациенту, что артроза у последнего скорее всего нет, а диагностический поиск надо вести в другом направлении.
Их тоже часто принимают за коксартроз. Но хотя симптомы болезней в чем-то похожи, грамотный специалист и здесь без труда отличит одно от другого. В отличие от артроза, при корешковом синдроме и при синдроме грушевидной мышцы боль обычно возникает резко, чаще всего за 1–2 дня, после подъема тяжести, неудачного движения, резкого поворота в наклоне, или после сильного психического переживания, стресса. Во многих случаях приступу предшествуют острые или хронические боли в пояснице.
В 80% случаев боль распространяется только в одну ногу, и только в 20% случаев страдают обе ноги.
Наибольшая интенсивность боли при синдроме грушевидной мышцы отмечается в области ягодицы; боли в области поясницы тоже бывают довольно сильными, но могут быть незначительными или отсутствовать вовсе.
Боли могут быть выражены сильно как днем, так и ночью. Иногда больному бывает трудно найти удобное положение по ночам, а иногда болеющий человек просыпается от боли в 3–4 часа ночи. Однако у половины больных боли возникают только при движениях и ходьбе.
Но зато при синдроме грушевидной мышцы и при корешковом синдроме нередко возникает острая боль в пояснице или в бедре (особенно по задней поверхности бедра) при попытке поднять выпрямленную ногу или наклониться вперед стоя с прямыми ногами. При коксартрозе такие движения резких болевых ощущений почти никогда не вызывают — если только артроз не сочетается с поясничными проблемами.
Некоторые виды артритов тоже приводят к поражению тазобедренных суставов. И хотя это случается довольно редко, мы должны об этом помнить.
В наиболее типичных случаях тазобедренные суставы при артритах поражаются чуть ли не в последнюю очередь, гораздо позже других суставов. И тогда дифференциальная диагностика между артритом и коксартрозом не представляет затруднений — ведь к моменту воспаления тазобедренных суставов пациент обычно уже знает, что он болен артритом, и чаще всего знает, каким именно.
Однако при отдельных разновидностях болезни Бехтерева и при некоторых редчайших вариантах реактивного артрита воспаление тазобедренных суставов может опережать другие проявления болезни, или вообще быть единственным симптомом болезни. И тогда поставить правильный диагноз бывает неимоверно трудно — подобное воспаление тазобедренных суставов очень легко принять за артроз. В таких случаях ошибиться может даже грамотный врач.
Еще один настораживающий признак, который может указывать на артритический характер воспаления суставов — утренняя скованность во всем теле и суставах, возникающая сразу после пробуждения и проходящая затем в течение часа или в течение первой половины дня. Такая скованность характерна именно для воспалительных заболеваний, в первую очередь для болезни Бехтерева и ревматической полимиалгии.
Ревматическая полимиалгия — довольно редкая болезнь, которую тем не менее тоже нельзя сбрасывать со счета. Болеют чаще женщины старше 50 лет. В 90% случаев заболевание начинается после перенесенного сильнейшего стресса или тяжелой простуды (гриппа).
Болезнь развивается достаточно быстро, в течение 3–20 дней. Как правило, первыми симптомами болезни являются выраженные симметричные (то есть одинаковые справа и слева и справа) скованность и боль в области бедер (боль не опускается ниже колен) и в области плечевых суставов.
Защемление нерва в тазобедренном суставе: как проявляется и корректируется такое состояние

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Защемление нерва в тазобедренном суставе может настигнуть в самый неожиданный момент. При этом болевой синдром охватывает не только сам сустав, но и всю ногу, поясницу, ягодицы. Надеяться на то, что боль пройдет сама собой не стоит. Тазовая невралгия требует обращения за медицинской помощью, так как может привести к необратимым негативным последствиям.
Состояние представляет собой зажатие одного из нервов, иннервируемых тазобедренный сустав, связками, костями или мягкими тканями, которое может произойти по ряду причин.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Содержание статьи:
Причины, факторы риска
Каковы симптомы
Методы лечения
Профилактические меры
Ущемление нерва в тазобедренном суставе может произойти по разным причинам.

Наиболее распространёнными являются:
- длительное нахождение в одной позе;
- травмы и повреждения;
- чрезмерные физические нагрузки, которые приводят к кровоизлияниям в мышцы и зажатию нерва отекшими тканями;
- опухоли в области нерва;
- остеохондроз;
- межпозвоночные грыжи;
- костные выросты;
- коксартроз;
- поясничный стеноз;
- изменения нагрузки на таз во время беременности;
- расхождение костей таза после родов;
- воспалительные болезни органов таза;
- вывихи и подвывихи бедра;
- повреждение нервных волокон во время проведения хирургических операций;
- нарушение эластичности суставной сумки;
- венозный застой;
- искривления позвоночника;
- аневризмы;
- возрастные дегенеративные изменения;
- забрюшинные гематомы;
- врожденные дефекты, например, дисплазия тазобедренного сустава.
Факторами риска тазовой невралгии являются:
![]()
лишний вес;- малоподвижный образ жизни;
- переохлаждение;
- генетическая предрасположенность;
- беременность;
- пожилой возраст;
- занятия спортом;
- сахарный диабет.
Усугубление течения заболевания происходит, если одновременно имеют место несколько ее причин.
Иннервация тазобедренного сустава осуществляется несколькими нервами: седалищным, бедренным, кожным наружным, запирательным, верхним и нижним ягодичным. В зависимости от того, какой из них зажат будут немного различаться симптомы. Естественно, главным признаком ущемления любого нерва является сильная боль. В некоторых случаях заболевание может сопровождаться повышением температуры тела, слабостью, потливостью, ознобом и другими признаками острого воспалительного процесса.
Симптомами защемления бедренного нерва являются:
При защемлении наружного кожного нерва характерны:
Для ущемления запирательного нерва характерны:
![]()
боль проявляется на медиальной поверхности бедра;- болезненность охватывает зону промежности и прямой кишки;
- усиление боли происходит в сидячем положении, а также при попытке отвести ногу в сторону;
- трудность удерживать тело в вертикальном положении из-за неустойчивости;
- спазмы и судороги, возникающие во время ходьбы;
- ограничение подвижности в тазобедренном суставе уменьшает амплитуду шага.
Защемление седалищного нерва сопровождается:
- внезапно возникающими и пропадающими резкими, жгучими болями;
- болезненностью по всей ноге с пораженной стороны;
- усложнением сгибания колена;
- онемением голени, ягодиц и бедра;
- отсутствием возможности двигать пальцами на ноге.
При защемлении верхнего и нижнего ягодичных нервов характерны:
- болезненность в тазовой области, спине, ноге;
- нарушением возможности отведения ноги и разгибания колена;
- затруднение передвижения и удерживания тела в вертикальном положении.
Довольно часто тазовую невралгию можно спутать с иными заболеваниями опорно-двигательного аппарата из-за схожести симптомов. Поэтому такое состояние требует комплексной диагностики.
В первую очередь врач проводит опрос пациента и его тщательный осмотр. Однако полученных данных будет недостаточно для установления причины болезни и выбора оптимальной схемы лечения. С этой целью назначают:
- общий и биохимический анализы крови, анализ мочи;
- рентгенография костей таза и позвоночника;
- УЗИ тазобедренного сустава;
- компьютерная томография;
- магнитно-резонансная томография;
- электромиография;
- диагностика проводимости нервов при помощи электродов.
Подбор подходящей терапии в каждом отдельном случае подбирают в индивидуальном порядке, с учетом особенностей организма пациента и тяжести протекания болезни. При этом обязательно учитывают причину развития ущемления, ведь, не устранив ее, болезнь может вернуться опять.
Если сдавливание вызвано опухолью либо серьезной травмой и сопровождается разрывом нерва, то не избежать оперативного вмешательства.
Лечением защемления нерва в тазобедренном суставе занимается врач-невролог.

В острой фазе болезни рекомендуется придерживаться постельного режима. После утихания болей начинают постепенно понемногу передвигаться.
Защемление нерва в тазобедренном суставе требует и пересмотра питания. Следует исключить из пищи все продукты, которые задерживают в организме воду и могут приводить к отечности тканей.
Препараты этой группы назначаются для устранения боли, воспаления и отечности тканей. Они могут применяться внутрь, инъекционно и местно. Обычно НПВС назначаются короткими курсами. Препараты: Диклофенакк, Найз, Нурофен, Индометацин, Ортофен, Напроксен, Нимулид, Мовалис, Целебрекс, Нимесулид.
Препараты с миорелаксирующим действием назначаются для устранения мышечного спазма. Их применяют с особой осторожностью, так как происходит расслабление абсолютно всех скелетных мышц, что в некоторых случаях может быть нежелательно. Препараты: Сирдалут, Мидокалм.
Средства этой группы необходимы для восстановления нормального кровообращения и питания в тканях с нарушенной иннервацией. Они также улучшают питание нервных клеток.
Применение диуретиков необходимо для устранения отечности тканей. Мочегонные лекарства назначаются короткими курсами. Препараты: Фуросемид, Лазикс.
Назначение хондропротекторов рекомендуется при дегенеративно-дистрофических поражениях тазобедренного сустава. Препараты: Терафлекс, Дона, Мукосат, Артрон комплекс, Структум, Хондроитин.
Препараты этой группы рекомендуется использовать для улучшения и ускорения регенерации нервных волокон. Представители: Солкосерил, Актовегин.
Эти лекарственные средства назначаются для подавления периферической чувствительности, а также устранения невропатической боли. Следует учитывать, что эффект от лечения развивается постепенно.

Иногда ущемление нерва сопровождается нестерпимыми болями, которые не устраняются анальгетиками и НПВС. В таких случаях рекомендуется проведение новокаиновых блокад, которые позволяют забыть о боли на несколько дней.
К новокаину могут добавляться стероидные средства, если ущемление сопровождается сильным воспалительным процессом.
Местные средства являются методом вспомогательной терапии, так как в одиночку справиться с заболеванием не могут. Рекомендуется применение компрессов с Димексидом, мазей и кремов на основе НПВС и пчелинного яда. Препараты: Никофлекс, Дип Хит, Дип Релиф, Апизартрон, Диклофенак гель и др.
Для подбора наиболее подходящих методов физиотерапии необходимо взаимодействие врача и пациента с физиотерапевтом. Могут применяться: радоновые и сероводородные ванны, дарсонвализация, иглоукалывание, грязелечение, электроаккупунктура, фонофорез, электрофорез, лазеротерапия, УФО, парафиновые аппликации, УВЧ, магнитотерапия, электростимуляция.
Выполнение ЛФК назначается в подостром периоде болезни, так как более ранее начало выполнения упражнений может спровоцировать повторное либо еще серьезнее ущемление нерва. В любом случае начинать занятия можно только после разрешения врача.
Именно врач и должен подобрать оптимальный комплекс упражнений, который подходит для конкретного пациента. Самые простые упражнения обычно назначаются в положении лежа в виде сгибания-разгибания ног. По мере восстановления и улучшения общего состояния физическую активность увеличивают. ЛФК необходима для укрепления мышечного корсета, улучшения кровообращения и питания тканей.
Массаж при ущемлении нерва применяется только после устранения острого воспалительного процесса. Он позволяет улучшить кровоток и лимфоток области, улучшают функционирование нерва, устраняет спазмы мышц, предотвращает мышечную атрофию и снижают болевые ощущения.
Может применяться не только классический массаж, но и баночный и точечный. Позитивное влияние оказывает применение аппликаторов Кузнецова и Ляпко.
В некоторых случаях методы мануальной терапии могут составлять основу лечения. Но в большинстве случаев мануальная терапия может быть включена в комплексное лечение болезни. При этом очень важно обращаться только к профессионалу, так как неверный выбор тактики лечения может только усугубить ущемление.
В большинстве случаев врачи стараются провести лечение консервативно. Однако существуют ситуации, когда без помощи хирурга не обойтись. К ним относятся:
- отсутствие положительных изменений при применении консервативного лечения;
- быстрое прогрессирование заболевания;
- наличие серьезных двигательных и чувствительных контрактур;
- опухолевые новообразования.
Для предотвращения развития повторного ущемления следует проводить лечение основного заболевания, выполнять рекомендуемые упражнения ЛФК и избегать провоцирующих факторов.

Вылечить артроз без лекарств? Это возможно!
Ноющая боль и жжение в левой части таза
Добрый день! Ноющая боль и жжение в левой части таза, при долгом сидении на мягком появляется ноющая боль в пояснице, встать и выпрямить спину сразу сложно, Боль от таза отдает в бедро и пах. Жжение преследует постоянно. Когда делаю взмахи ногами, есть щелчки в тазобедренном суставе. Подскажите, пожалуйста, с чего начинать лечение, какое заболевание, и к какому врачу мне необходимо обратиться. Спасибо.
Здравствуйте! При таких жалобах необходимо проконсультироваться у невролога и ортопеда. Щелчки в тазобедренном суставе, скорее всего, не относятся к имеющейся проблеме, а служат лишь одним из признаков сопутствующего артроза сустава. Оценить стадию артроза и спланировать его лечение Вам поможет ортопед.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
По поводу боли в ягодичной области, тазу, спине. Они могут быть вызваны разнообразными причинами:
- Длительное напряжение или разрыв мышц при неудачном падении или неловком движении. Патология сопровождается припухлостью, болезненность, скованностью и нарушением двигательных функций этих мышц.
- Ишиалгия, вызванная радикулитом, межпозвонковой грыжей или дегенеративными заболеваниями позвоночника. Это острая боль, вызываемая ущемлением седалищного нерва, распространяющаяся от нижней части спины через ягодицы вниз на ногу. Одновременно здесь же могут быть покалывания или онемение. Такая патология нередко возникает из-за межпозвонковой грыжи в поясничном отделе позвоночника.
- Бурсит седалищной сумки – воспаление соединительнотканного образования, залегающего в ягодичной области. Симптомы: боль в положении лежа или сидя, боль по задней части бедра, отек и покраснение. Особенно часто это заболевание возникает у людей, вынужденных долго сидеть на жесткой поверхности.
- Синдром грушевидной мышцы возникает после травм или избыточных нагрузок, проявляется болью по задней поверхности спины, ягодицы и бедра. Боль усиливается при подъеме по лестнице, в положении сидя или при беге. Этот диагноз часто с трудом устанавливается.
- Патология крестцово-подвздошного сочленения в области у основания позвоночника, где находится крестец. Воспаление этого сочленения вызывает боль в нижней части спины с распространением в ягодицы или ноги. Боль усиливается при ходьбе, беге или подъеме по лестнице.
Чтобы установить точную причину болей в вашем случае, необходим очный осмотр врача и проведение дополнительных исследований – прежде всего, рентгенографии и компьютерной томографии пояснично-крестцового отдела позвоночника.
5. Ишиас или люмбоишиалгический синдром как компрессионная невропатия седалищного нерва – воспаление седалищного нерва, которое проявляется сильными болями в ягодице и во всей задней части ноги и, как правило, протекает с одновременной болью в пояснице (с люмбалгией). Радикулит поясничного отдела позвоночника в 65% случаев протекает с компрессией и воспалением седалищного нерва (с ишиасом).
Симптом болезненности при глубокой пальпации седалищного нерва, на бедре и на голени, особенно сильная боль в месте выхода нерва из малого таза на бедро (в области центра ягодицы). Седалищный нерв располагается по задней поверхности ноги. Нерв начинается от спинного мозга, и сразу пронизывает 4 мышечных фасции, где может быть компрессирован. При компрессии седалищного нерва в паравертебральных мышцах он воспаляется на протяжении около 30 сантиметров по направлению вниз. Это самый частый механизм образования ишиаса. Тогда очень болезненная точка при ишиасе возникнет под ягодицей, в месте выхода нерва из таза на бедро. Часто воспаление распространяется на всю длину нерва, на 80 – 90 сантиметров от ягодицы вниз к стопе. Тогда при глубокой пальпации нерв может быть болезненен на протяжении всей его длины, от ягодицы до стопы. Больной ложится на твердую кушетку на живот. Врач надавливает место выхода седалищного нерва большими пальцами руки и дальше вниз по ходу нерва. При наличии воспаления нерва у пациента возникнут сильные болезненные ощущения.
Симптом Ласега — боль при натяжении нерва — один из самых постоянных признаков радикулитов и ишиаса. Он встречается почти во всех случаях седалищной невралгии. Исследуют симптом Ласега таким образом. Больной лежит на спине с разогнутыми ногами. Врач сгибает больную ногу в тазобедренном суставе, поднимая ее вверх. В коленном суставе нога также должна быть предельно согнута. Это не вызывает боли, ибо при таком положении ноги больной нерв расслаблен. Затем врач, оставляя ногу согнутой в тазобедренном суставе, начинает разгибать ее в коленном, вызывая этим натяжение n. ischiadicus, что проявляется интенсивной болью.
Перекрестный симптом Ласега (иначе называемый симптом Бехтерева): сгибание в тазобедренном и одновременное разгибание в коленном суставе здоровой ноги вызывают острые боли в пояснице и больной ноге.
Симптом Дежерина: усиление болей в пояснице и по ходу седалищного нерва при чиханье и кашле.
Симптом Hepи: резкое пригибание головы к груди больного, лежащего на спине с выпрямленными ногами, вызывает острые боли в пояснице и по ходу седалищного нерва.
Симптом Сикара: болезненность в подколенной ямке при подошвенном сгибании стопы.
Симптом Минора: больному предлагают подняться с пола из положения, лежа на спине. Для этого больной ишиасом упирается руками позади спины, затем сгибает больную ногу в колене, и наконец, балансируя рукой больной стороны, при помощи другой руки и разгибая здоровую ногу, медленно поднимается.
Симптом Эрбена: понижение кожной температуры на больной ноге связано с поражением вегетативных волокон седалищного нерва. Температурная разница может быть установлена при прикасании тыльной поверхностью руки врача до симметричных участков обеих ног больного.
Симптом Бехтерева: боль при форсированном прижатии колена к постели у больного, лежащего на спине с разогнутыми ногами (при этом натягивается седалищный нерв).
- выраженные боли в пояснице в начале болезни, которые продолжаются несколько лет;
- наличие изолированного поражения крупного сустава на одной ноге, а не множества суставов на верхних и нижних конечностях, как это бывает при инфекционных и обменных поражениях;
- к особенностям течения нейродистрофической формы люмбоишиалгического синдрома можно отнести то, что боли и изменения в суставах возникают на фоне поясничных болей или сразу же после них;
- односторонность поражения выражена на стороне люмбалгии;
- дистрофическим изменениям чаще подвергаются крупные суставы в следующем порядке: коленные, голеностопные, тазобедренные;
- имеется четкая связь между обострением боли в суставах и в пояснице;
- нейродистрофические проявления трудно поддаются фармакологическим методам лечения.

Рисунок 20. Место выхода седалищного нерва из таза на заднюю часть бедра.
При ишиасе обязательно возникает синдром болей в ягодичных мышцах, который характеризуется упорными болями в пояснично-крестцовой области, в зоне ягодиц и по задней поверхности больной ноги. Диагностировать ишиас можно методом нажатия на место выхода нерва на бедро из таза (точки ишиаса). Смотрите рисунок 20. Усиливаются боли чаще всего при длительном сидении и переохлаждении. Пальпаторно выявляется значительное мышечное напряжение. Пальцевое давление на ягодицу сопровождается иррадиацией боли по ходу седалищного нерва, жгучей болью и парестезией в голени и стопе (по наружной стороне). У большинства больных заболеванию предшествуют длительное переохлаждение, вынужденное положение (переутомление ног). В анамнезе у них отмечаются ранние признаки атеросклероза, перенесенная в прошлом патология вен нижних конечностей (флебиты, тромбофлебиты и др.). У всех больных выражены вегетативные нарушения в виде изменения окраски кожных покровов, ногтей или сухости кожи, гиперкератоз стоп, отечность в области голени и голеностопного сустава, гипалгезия или гиперпатия в дистальных отделах конечностей.
При вазоспастической форме люмбоишиалгии больные жалуются на зябкость, онемение и похолодание в нижних конечностях, боли, ощущение тяжести. Все проявления усиливаются на холоде и при физическом напряжении. Объективно наблюдается синюшность или мраморность кожи конечностей, снижение кожной температуры в их дистальных отделах, четкая температурная асимметрия в различных точках больной ноги. Глубокие рефлексы у большинства таких больных оживляются.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
Сначала возникает радикулит и компрессия поясничного сплетения. У больных при синдроме грушевидной мышцы всегда выявляются симптомы ишиаса, которые возникают от сдавливания седалищного нерва: возникают парестезии и резкие боли в ноге, особенно при нагрузке. У большинства больных выявляются акроцианоз, гипергидроз. В 70% случаях компрессия нервного сплетение диска L.4 – L.5 или L.5 – S. 1, 2 приводят к спазму грушевидной мышцы. От этого спазмируется грушевидная мышца, которая покрыта ягодичной мышцей. Грушевидная мышца компрессирует седалищный нерв в месте его выхода на бедро. Синдром грушевидной мышцы – это разновидность воспаления седалищного нерва – ишиас. Проявляется ишиас от спазма грушевидной мышцы болями в поясничном отделе позвоночника и по задней поверхности ноги, основная же болезненность отмечается в зоне крестцово-подвздошного сочленения, большого вертела. При радикулите нервов L.5 – S.1,2,3 возникает патологическое усиление проводимости биоимпульса к грушевидной мышце. По причине сильного сокращения грушевидной мышцы возникает сжатие седалищного нерва в отверстии подгрушевидного отверстия, через который нерв из полости малого таза переходит на заднюю поверхность бедра. Нерв ущемляется между крестцово-остистой связкой и спастически сокращенной грушевидной мышцей. Возникает воспаление седалищного нерва (ишиас) в области таза, что фактически относится к разновидности туннельной невропатии.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
7. Ложный артроз тазобедренного сустава (или крестцово-подвздошный периартроз, периартрит) как осложнение поясничного радикулита. При поясничном радикулите часто возникает ложное ощущение заболевания тазобедренного сустава. Артроз характеризуется ограничением и болезненностью движения в тазобедренном суставе. Пациенты жалуются на повышенную утомляемость в ногах, невозможность бегать, подниматься по ступенькам, боли при разведении ног в разные стороны. Резкая болезненность возникает при пальпации под пупартовой связкой и при поколачивании по большому вертелу. Причина состоит в сдавлении в фасциях паравертебральных мышц ветки нерва, которая исходит от спинного мозга на уровне Th.4 - Th.5 и иннервирует тазобедренный сустав. При компрессии этого нерва резко ухудшается питательный процесс мягких тканей сустава, возникают в тазу боли при ходьбе и в лежачем положении на боку. Рентгеновские исследования и компьютерная томография никаких патологических изменений в тазобедренных суставах не выявляют.
Лечение. Полное излечение и прекращение болей в тазобедренных суставах наступает после излечения радикулита поясничного отдела позвоночника.
Лечение. Полное излечение и прекращение болей в коленных суставах наступает после излечения радикулита поясничного отдела позвоночника. Если компрессия нерва произошла в фасции передней группы мышц бедра, то методом пальпации выявляется место сдавливания нерва, и точно в это место вводится один миллилитр (1 см 3) раствора кортикостероида (дипроспана, кеналога и так далее).
Молостов Валерий Дмитриевич
ведущий иглотерапевт Белоруссии,
невропатолог, мануальный терапевт,
кандидат медицинских наук,
e-mail: [email protected]

Общие сведения
Защемление седалищного нерва (компрессия) представляет собой синдром его сдавления окружающими тканями, характеризующийся специфическим симптомокомплексом с двигательными, болевыми и трофическими расстройствами в зоне иннервации. Поскольку седалищный нерв является самым крупным периферическим нервом, в том числе и по протяженности (рис. ниже) его защемление может происходить на различных уровнях.
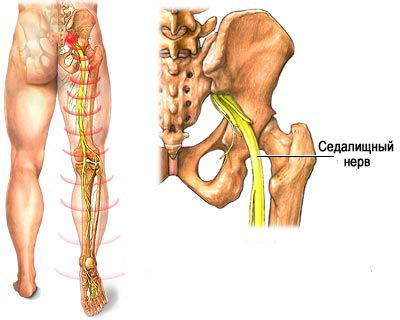
Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Компрессионные расстройства седалищного нерва наиболее часто обусловлены вертебральным фактором, то есть, патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба (грыжа межпозвоночного диска, стеноз спинномозгового канала, остеохондроз, спондилолистез и др.).
Однако, в ряде случаев компрессия седалищного нерва обусловлена экстравертебральным фактором — ущемлением нерва между спастически сокращенной грушевидной мышцей и крестцово-остистой связкой (рис. ниже) или при другом варианте развития седалищного нерва (при прохождении нерва непосредственно через мышцу) — сдавлением седалищного нерва измененной грушевидной мышцей.
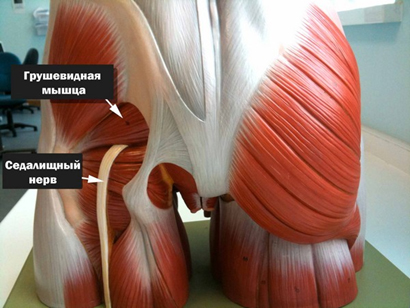
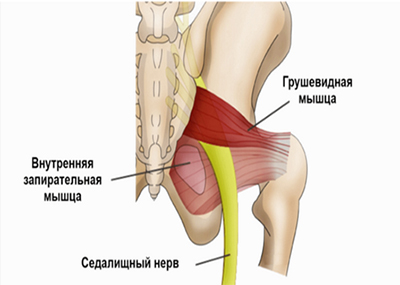
Патогенез
Классификация
- Первичную компрессию седалищного нерва, обусловленную поражением непосредственно мышечной ткани (травмы различного генеза, физические перегрузки).
- Вторичные — обусловлены патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба, тазобедренных суставов, заболеваниями органов таза.
Причины
Причинами развития стойкого патологического спазма грушевидной мышцы и изменений в ней (утолщение ее брюшка) могут быть:
- Миофасциальный болевой синдром, обусловленный травмами различного вида (неудачные инъекции лекарственных веществ, ушиб/растяжение мышц таза).
- Хроническая статическая/динамическая перегрузка (пребывание в одной позе длительное время, высокие физические нагрузки на мышцы таза).
- Синдром скрученного таза различного генеза (разная длина нижних конечностей, S-образный сколиоз).
- Блокада функции крестцово-подвздошного сочленения.
- Патология тазобедренного сустава (коксартроз).
- Заболевания инфекционно-воспалительной природы (гинекологические заболевания)/патология урогенитальной зоны, способствующие рефлекторному спазму грушевидной мышцы.
- Переохлаждения области таза.
- Вертеброгенная патология (остеохондроз пояснично-крестцового отдела, пояснично-крестцовые дорсопатии, поясничный стеноз).
Симптомы ущемления седалищного нерва
Все симптомы защемления седалищного нерва можно разделить на локальные проявления и непосредственные признаки компрессии седалищного нерва. Локальные симптомы защемления нерва в тазобедренном суставе проявляются ноющей/тянущей болью в ягодице, крестцово-подвздошном и тазобедренном суставах, интенсивность которой увеличивается при приведении бедра, в положении стоя, полуприседе на корточках, ходьбе, однако в положении сидя/лежа с разведенными ногами боль уменьшается. Синдром грушевидной мышцы часто сопровождают незначительные сфинктерные нарушения, проявляющиеся паузой перед началом мочеиспускания.
Непосредственными симптомами компрессии седалищного нерва в подгрушевидном пространстве и прилегающих сосудов являются:
- Тупые боли в бедре с характерной вегетативной окраской (ощущения зябкости, жжения, одеревенения).
- Иррадиация боли чаще по зоне иннервации большеберцового/малоберцового нервов или же по всей ноге.
- Снижение поверхностной чувствительности, реже — ахиллова рефлекса.
- При преимущественном вовлечении в патологический процесс волокон, формирующих большеберцовый нерв, болевой синдром локализуется в икроножных мышцах голени и усиливается при ходьбе.
При одновременной компрессии седалищного нерва нижней ягодичной артерии отмечается резкий спазм сосудов нижней конечности, что приводит к развитию перемежающейся хромоты с необходимостью для пациента периодически останавливаться во время ходьбы, онемению пальцев и выраженной бледности кожных покровов ноги.
Анализы и диагностика
Диагноз синдрома грушевидной мышцы устанавливается на основе характерных жалоб и клинических тестов, позволяющих выявить специфическую симптоматику заболевания. В качестве инструментальных методов исследования могут использоваться данные электромиографии, компьютерной томографии и магнитно-резонансной томографии, что позволяет выявить характерные миопатические и нейропатические изменения и увеличение размеров грушевидной м-цы.
Лечение, защемления седалищного нерва
Для того, чтобы вылечить защемление нерва в тазобедренном суставе используются методы как медикаментозной, так и немедикаментозной терапии.
При чрезвычайно интенсивных болях можно назначать препараты с выраженным действием — Трамадол, Дексалгин (уколы внутримышечно). Однако, при назначении нестероидных противовоспалительных препаратов следует помнить об их негативном воздействии на ЖКТ и при наличии соответствующих проблем у пациента назначать коротким курсом селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), не оказывающие значимого влияния на ЖКТ.
Обязательный компонент лечения — нейротропные витамины группы В, как в виде отдельных витаминов, так и в виде комбинированных препаратов (Нейробион, Мильгамма). При необходимости для усиления анальгетического действия назначаются лекарства, в составе которых содержатся пиримидиновые нуклеотиды (Келтикан).
Для купирования спазма грушевидной мышцы может проводится ее блокада. Как показывает практика, блокада мышцы является чрезвычайно эффективным методом обезболивания. Для ее проведения используется анестетик (Лидокаин, Прокаин) с кортикостероидами (Дексаметазон/Гидрокортизон).
Как правило, достаточно 3-4 блокад (делать 1 раз в 3 дня). Также, для купирования воспаления, отека и боли могут назначаться глюкокортикоиды в инъекциях непосредственно в брюшко грушевидной мышцы. Особенно эффективно использование двухкомпонентного препарата с выраженным пролонгированным действием (Депос).
Препараты могут использоваться в различных лечебных формах. При невыраженной боли вне острого периода могут широко использоваться кремы, гели и мазь, которые должны обязательно содержать противовоспалительный компонент — кетопрофен/диклофенак (Кетопрофен гель, Диклоран гель, Кетопром гель, Фастум гель, Диклак гель, Вольтарен, мазь Индометацин, Бутадион, крем Ибупрофен). В остром периоде при сильной боли предпочтение следует отдавать внутримышечным инъекциям.
Также рекомендуется назначать препараты нейрометаболической терапии с целью улучшения трофики мышц. Какие уколы делают при защемлении седалищного нерва для нормализации трофики? Как правило, для этой цели назначается Актовегин в/м в комплексе с витаминами группы В, а также пиримидиновыми нуклеотидами.
В случаях перехода острого процесса в хронический, манифестирующий рецидивирующей болью в течении длительного периода для профилактики развития депрессивного состояния требуется назначение антидепрессантов курсом на срок 3-4 месяца (Венлафаксин, Дулоксетин, Амитриптилин).
Проводится в период ремиссии и направленно на местное воздействие на мышцы таза и поясничной зоны (мануальная коррекция таза, миофасциальный релиз, глубокотканный кинезио-массаж, лечебная гимнастика) и коррекцию мышечно-связочного аппарата мышц, задействованных в патологическом процессе (постизометрическая релаксация мышц, миофасциальный релизинг, упражнения на растяжение/расслабление и укрепление мышц).



Массаж при защемлении седалищного нерва (сегментарный, классический, соединительнотканный миофасциальной массаж) является чрезвычайно эффективной процедурой для снятия спазма с мышц и фасций. Широко используется постизометрическая релаксация грушевидной мышцы, в основе которой упражнения на отведение/наружную ротацию бедра, лечебная гимнастика (авторская гимнастика по Уильямсу), лечебное плавание, йога, тренинг на тренажерах, плавание.
Можно ли, чем лечить и как лечить защемление седалищного нерва и его проявления в домашних условиях — часто задаваемый вопрос на различных форумах. На различных веб-ресурсах при желании можно найти множество видео упражнений при ущемлении седалищного нерва с комментариями авторов, а также приводится специальная зарядка для растяжки мышц таза, которую рекомендуется выполнять. Некоторые их упражнений приведены выше.
Однако, видео не всегда дает полное представление о правильной технике выполнения упражнения при защемлении седалищного нерва в ягодице, поэтому оптимальным вариантом будет посещение кабинета ЛФК, где можно освоить технику упражнений под руководством специалиста и уже потом выполнять их самостоятельно в домашних условиях.
Лекарства
- Препараты с обезболивающим действием (Анальгин, Парацетамол, Дексалгин, Трамадол, Трамал).
- Анестетики (Лидокаин, Новокаин).
- НПВС (Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Диклоберл, Фламакс).
- Селективные ингибиторы ЦОГ-2 (Целебрекс, Нимесулид, Кеторол, Целекоксиб).
- Миорелаксанты (Диспорт, Баклосан, Мидокалм, Толперизон, Баклофен).
- Анестетики (Лидокаин, Прокаин).
- Витамины (В1, В6, В12, Нейробион, Мильгамма).
- Кортикостероиды (Депо-Медрол, Дексаметазон, Депос, Гидрокортизон).
- Препараты нейрометаболического действия (Актовегин, Нейробион).
Процедуры и операции
В остром периоде показаны электрофорез, фонорез, диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. В период ремиссии — массаж, кинезотерапия, лазеромагнитотерапия, светолечение, иглорефлексотерапия, тепловые процедуры (грязи, озокерит), электрофорез АТФ, подводный массаж, ЛФК.
Защемление седалищного нерва при беременности
Защемление седалищного нерва у женщин во время родов и при беременности достаточно частое явление, что обусловлено:
- Существенным увеличением нагрузки на мышечно-связочный аппарат таза, вызванной давлением увеличившейся матки на близлежащие органы и ткани.
- Резким набором собственного веса, особенно при многоплодной беременности.
- Переохлаждением тазовой области.
- Отсутствием физических нагрузок на организм женщины.
Симптомы защемления у женщин в период беременности аналогичны, однако зачастую происходит и одновременное ущемление срамного нерва, что формирует дополнительную симптомы в виде боли в зоне его иннервации (от ануса по всей промежности включая наружные половые органы).
При этом, лечение ущемления седалищного нерва при беременности является более сложным, особенно в остром периоде, когда симптомы ущемления сильно выражены, поскольку врач ограничен в назначении лекарственных препаратов. Поэтому, лечение при беременности проводится крайне осторожно и преимущественно без использования сильнодействующих медикаментов, решение о применении которых решает врач в каждом конкретном случае. Показан массаж для беременных и упражнения на растяжку грушевидной мышцы и мышц бедра (рис. ниже).

Диета
Специально разработанного диетического питания нет.
Профилактика
Профилактика ущемления седалищного нерва включает предупреждение мышечных перегрузок, травматических повреждений мышц таза и крестцово-поясничной области, остеохондроза позвоночника, коррекцию костно-мышечных аномалий нижних конечностей/таза, своевременное выявление и лечение вертеброгенных заболеваний, а также предупреждении рецидивов ущемления путём исключения высоких физических нагрузок, регулярных занятий ЛФК, спортом, прохождения курсов массажа.
Последствия и осложнения
При хронизации процесса болевой синдром может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности.
Прогноз
В целом, при адекватном лечении и реабилитации прогноз благоприятный с полным восстановлением работоспособности, однако, длительность восстановления может варьировать в широких пределах.
Список источников
- Баринов А.Н. Тоннельные невропатии: обоснование патогенетической терапии / А.Н. Баринов // Врач. — 2012. — № 4. — С. 31-37.
- Яхно Н.Н. Невропатическая боль: особенности клиники, диагностики и лечения / Н.Н. Яхно, А.Н. Баринов // Врач. — 2007. — № 3. — С. 16-22.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль. 2003. № 1. С. 5—13.
- Синдром грушевидной мышцы/Романенко В.И., Романенко И.В., Романенко Ю.И.// Международный неврологический журнал. – 2014.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.

Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Читайте также:




