Контузионные изменения мыщелков бедренной и большеберцовой костей
Человеческий организм представляет собой единое целое, не существует органов и систем, которые функционировали бы отдельно друг от друга. Особенно тесная взаимосвязь становится очевидной после перенесенных травм и болезней.
Общие нарушения либо локальные повреждения у людей выражаются определенными признаками, одним из первых является отек. Нельзя считать его отдельным заболеванием: он является симптомом, сопровождающим другие болезни и образующимся за счет избыточного скопления жидкости в органах и межклеточном пространстве.
Костный мозг (КМ) занимает важное место в кроветворной и иммунной системе человека. Располагается внутри трубчатых костей, грудине, ребрах, позвонках, в тканях таза и черепа. Любые его отклонения от нормальной работы сказываются на общем состоянии.
Отек КМ характеризуется увеличением жидкости в ткани, развивается как ответная реакция на травму, инфекцию и нарушение кровообращения.
Причины

Факторы, способствующие образованию отека:
- присутствие инфекционного возбудителя;
- травмы колена, вывихи и подвывихи со смещением;
- разрывы сухожилий и связок;
- кровоизлияния, нарушение кровоснабжения;
- заболевания опорно-двигательного аппарата ─ остеомиелит, остеоартрит;
- онкологические новообразования.
Клиническая картина
Следует знать, что отек не всегда сопровождается болью и дисфункцией поврежденной части тела.
При длительных структурных изменениях наблюдается припухлость и умеренные болевые ощущения.
Диагностика
Объективными и необходимыми методами обследования больных считают МРТ (магнитно-резонансная томография) и КТ (компьютерная томография).
МРТ ─ применение магнитных полей и радиоволн дает возможность получить качественное изображение, во время процедуры пациент не подвергается радиоактивному облучению, поэтому данное обследованием является безопасным для человеческого организма.
КТ ─ предполагает многослойное применение рентгеновских лучей, на получаемом снимке можно рассмотреть обследуемую область со всех сторон с особой точностью – до миллиметра.
Артроскопия ─ минимальный инвазивный способ, назначается при дегенеративных процессах в суставах. Через небольшие разрезы вводится артроскоп, позволяющий хирургу на экране увидеть всю структуру отделов поврежденного сустава.
Пункция сустава (артродез) ─ метод используется в медицине с диагностической целью и лечебным назначением. С помощью прокола берут на исследование суставную жидкость, выявляя возбудителя инфекционного процесса.
При переломах конечностей показана рентгенография, также для уточнения диагноза рекомендуют сдать биохимический анализ мочи на СТХ-II (фрагменты коллагена II типа, основные составляющие хрящевой ткани), общие лабораторные анализы крови и мочи.
Перечисленные методы обследования назначаются исключительно врачом, учитывается состояние больного, т.к. некоторые виды диагностики имеют противопоказания.
Виды отеков

При классификации обращают внимание на причины возникновения, особенности патогенеза и течение болезни.
По причинам появления выделяют отеки:
- опухолевые;
- токсические;
- травматические;
- гипертензивные;
- послеоперационные;
- ишемические;
- воспалительные.
По происхождению различают отеки:
- Цитотоксические ─ нарушаются обменные процессы в клетках. Появляются в результате кислородного голодания, токсического воздействия, ишемии мозга. Если в течение 6-8 часов нормализовать кровообращение, то последствия отека обратимы.
- Вазогенные ─ возникают при повышенной проницаемости капилляров, вследствие чего жидкость из сосудов переходит в межклеточное пространство. Характерны при травмах, воспалениях.
В зависимости от течения заболевания разделяют на следующие разновидности:
Трабекулы представлены содержанием тяжей, пластин и перегородок, формируются из соединительной ткани, включая коллагеновое вещество, служат укрепляющей основой скелета.
Трабекулярный отек коленного сустава провоцирует артроз или артрит, поэтому для снятия воспаления и выведения застойной жидкости нужно непосредственно лечить заболевание.

Образуется в результате повреждений хрящевой ткани – хрупкой составляющей костного скелета. Ее нарушения приносят непоправимый вред человеческому здоровью. Динамика заболевания характеризуется быстрым течением: всего за 3 месяцев происходит разрушение хряща, поэтому важно не затягивать лечение. Обследование заключается в МРТ и анализе мочи на СТХ-II.
Начинается в области тазобедренного сустава, уже при первом осмотре доктор определяет патологические изменения.
Наблюдается покраснение, припухлость, повышенная температура тела, боль, возможно дисфункция конечности. Эффективное лечение предполагает благоприятный исход заболевания.
Возникает после хирургического вмешательства, сопровождается болевым синдромом. Для устранения отека к реабилитационному периоду подключают умеренные нагрузки в виде чередуемых физических упражнений и физпроцедур.
Нарушения наблюдаются в области медиальных мыщелок бедренной и большеберцовой кости. Внешние симптомы аналогичны остеосклерозу, повреждения в суставной щели могут не проявляться.

Патологический процесс возникает в колене после травм, сопровождающихся разрывом передней крестообразной связки. При постановке диагноза врач учитывает внешние симптомы и данные МРТ, в некоторых ситуациях требуется артроскопическая аутопластика.
В результате скопления жидкости, образующейся из-за повреждения нервных клеток, происходит увеличение межклеточного пространства. Отек возникает в зоне поражения размером до 1 см.
К развитию дегенеративных изменений рассматриваемого сустава приводят чрезмерные физические нагрузки, чаще страдают таким недугом люди, ведущие активный образ жизни. При неудачном приземлении всерьез не воспринимается полученная травма, но довольно часто случаются повреждения с разрушением надколенника, вследствие чего возникает отек костного мозга коленного сустава.
При трабекулярном отеке колена ощущается боль, наблюдается припухлость. Если отек сохраняется продолжительное время, у больного снижается длина бедра и берцовой кости, происходит уменьшение хрящевой ткани, на фоне этого возникает хромота.
Лечение отека костного мозга коленного сустава представляет комплексную терапию, включающую глюкокортикоидные, кровоостанавливающие препараты.

Возникает при остеомиелите, присоединяется гнойный процесс, который затрагивает рассматриваемую часть опорно-двигательного аппарата и мозг. Диагноз устанавливают с помощью МРТ. Лечить комплексной терапией.
Отек развивается от полученных открытых травм, когда возбудитель попадает в рану. Гематогенным путем инфекция заносится из внутренних гнойных очагов воспаления, провоцируя заболевание остеомиелит.
Течение начинается остро: повышается температура тела, появляется боль без конкретной локализации, движения становятся ограниченными, происходит самопроизвольный поворот конечности вовнутрь. Образуются флегмоны с дальнейшим отмиранием костной ткани, к 3-4 недели на снимках видны ограниченные омертвевшие участки, которые впоследствии требуют хирургического удаления.
Возникает от повреждения целостности кости. Ощущается сильная боль ниже колена, визуально отмечается отечность мягких тканей, присутствует чувство давления в кости, невозможно при ходьбе становиться на ногу.
Отек костного мозга большеберцовой кости коленного сустава часто является симптомом ушиба мозга и синовиального воспаления колена, подобные травмы случаются при неосторожных движениях, болевые ощущения могут отсутствовать.
Терапия

Лечение заключается в снижении болевого синдрома, предотвращении разрушения КМ, восстановлении функций поврежденного участка и нормализации кровообращения.
Терапевтические мероприятия должны иметь комплексный подход и включать лекарственные препараты разного действия:
- назначают болеутоляющее, при необходимости дополняют сильнодействующими наркотическими средствами;
- для лечения воспалительного процесса применяют антибиотики, препараты йодистого калия, гормональные препараты (Преднизолон);
- для улучшения кровоснабжения внутривенно вводят Трентал, Актовегин;
- выраженные отеки требуют прием диуретиков;
- при разрушениях хрящевой ткани назначаются хондропротекторы;
- для восстановления нервной системы подключают внутримышечные инъекции витаминов группы В;
- по показания рекомендуют соблюдение постельного режима либо по возможности ограничить движение с помощью костылей, ношения бандажа;
- корректируют рацион питания, употребляя больше продуктов, богатых на кальций и витамин Д;
- местно применяют медикаментозные физ.процедуры, под контролем врача- реабилитолога проводится ЛФК.
- хирургическая операция показана в крайних случаях.
Реабилитационный период до полного выздоровления длится несколько месяцев. Важно соблюдать все предписания врача, чтобы избежать серьезных осложнений, имеющих необратимый характер.
Отеки коленей – серьезный сигнал развития сложной патологии. В организме человека нет ни взаимосвязанных между собою систем. Их тесная связь наиболее очевидна во время болезни. Локальные повреждения колена проявляются особыми признаками, из них первый и наиболее важный – это отеки. Они не считаются отдельной болезнью, это только симптомы, сопровождающие разные травмы и заболевания, что важно вовремя распознать, диагностировать и начать лечиться. Одно из серьезнейших осложнений – отек костного мозга большеберцовой кости коленного сустава.
Продолговатый мозг играет незаменимую роль в иммунитете и кровообразовании. Он расположен в трубчатых и грудинных костях, в реберной, позвонковой костных структурах. Отклонения от нормы в его функциях отражаются на общем самочувствии человека.
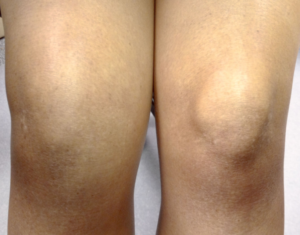
Обычно отечность продолговатого мозга – ответ организма на травмирование, заражение инфекциями, дисфункция тока крови. Основными причинами отечности на коленях являются их травмы. Повреждение меняет структуру суставов, травмируются ткани суставов, не регулируется их кровоснабжение. В межклеточном пространстве скапливается жидкое вещество, мешающее функциям суставного сочленения.
По каким причинам отекает костный мозг
Факторами образования припухания коленных чашечек чаще всего становится отек костного мозга надколенника, повреждения большой берцовой кости. Патология формируется после повреждений на тренировках. Отекание мозгового вещества в коленных суставах приводит к нарушению анатомической структуры кости. Осложнения на костном мозге могут произойти на фоне синовита, контузии кости.
Болит и отекает коленный сустав по причине:
- повреждений связочного аппарата;
- травмы менисков;
- нарушения в структуре синовиальной капсулы.
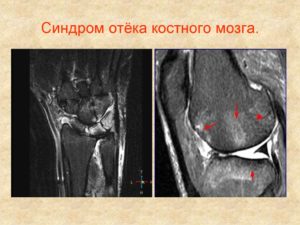
Виды отечности
Классификация отечности костного мозгового вещества основывается на нескольких аспектах: на факторах формирования отечности, на происхождении и возникновении отечности; на особенностях течения заболевания и патогенеза.
Причины появления классифицируют отечность:
- опухолевого типа;
- токсического происхождения;
- травматического характера;
- гипертензивного осложнения;
- послеоперационного вида;
- ишемического типа;
- воспалительного характера.
Происхождение отечности классифицируется как:
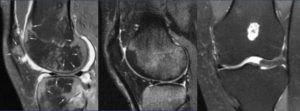
Цитотоксические отеки с нарушением обмена веществ на клеточном уровне; их появление обусловлено нехваткой кислорода; действием токсинов, ишемической болезнью мозга.
- трабекулярный отек коленного сустава: остов коленного сочленения составляют трабекулы – лат. trabeculae, они призваны укреплять основу сустава, в структуре которого есть тяжи, перегородки, состоящие из соединительных тканей с коллагеновым веществом. Трабекулярная отечность коленей вызывается артрозами, артритами, из-за чего в данном случае требуется начинать с лечения непосредственного заболевания, что снимет воспаление и выведет застойное жидкое вещество;
- субхондральный: может образоваться как результат повреждения хрящей, самой легко травмируемой тканью в составе костей. Хрящ может полностью необратимо разрушиться за 3 месяца;
- асептический: чаще всего затрагивает тазобедренные суставы, и только в запущенной форме отеки доходят до коленного сустава;
- реактивный: последствие хирургических манипуляций, устраняется в ходе реабилитации;
- контузионный отек: посттравматическая патология, чаще всего сопровождается порывом крестообразных связок; чтобы установить точный диагноз, требуется проведение МРТ, артроскопической аутопластики;
- перифокальный отек: жидкое вещество скапливается из-за повреждения нервного волокна; как следствие травмы, увеличивается межклеточное пространство, где и скапливается патологическое вещество.
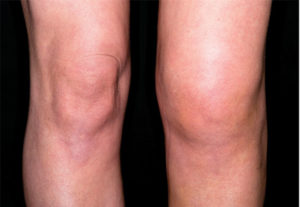
Костное мозговое вещество колена травмируется на фоне дегенеративных изменений суставной структуры. Это происходит из-за высоких физических нагрузок, поэтому в числе пациентов обычно активные люди, занимающиеся физкультурой и спортом. Часто в простых бытовых движениях случается неудачное приземление на ногу, человек и не понимает, что случилась травма, относится к болям как к проходящему явлению. Но в таких ситуациях повреждается надколенник, как следствие – образуется отек костного мозга коленного сустава.
Все виды отеков колена сопровождаются болевым синдромом, длительным сохранением, постепенным увеличением в размерах. Если заболевание тянется длительное время, у пациента уменьшается анатомическая длина бедра, страдает берцовая кость, уменьшается объем хрящей. Человек начинает хромать.
Лечение отечности костного мозга на коленях
Врач выбирает направление лечения по виду патологии.
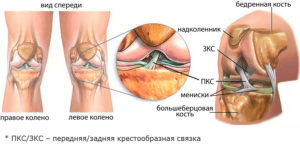
У контузионной отечности обязательно есть характерный признак – заклинивание, резко ограничивающее движения, сопровождающееся острой болью. Контузионные отеки определяются на МРТ, где показывается порыв крестообразной связки.
Тяжелые повреждения, вызывающие отечность, лечат артроскопической аутопластикой, в ходе которой врач восстанавливает крестообразную связку, удаляет участки поврежденного мениска. При необходимости производится другая процедура – резекция латерального мениска.
Для лечения перифокального травмирования используются традиционные или операционные методики. Перифокальная деформация костного мозгового слоя формируется из-за расширения свободного пространства между клетками и скопления в нем патологического жидкого вещества. Оно поступает из глиальных клеток с поврежденными мембранами. В зоне поврежденных клеток локализованы капилляры, у которых мембраны и эндотелий обладают высокой проницаемостью.
В ходе формирования отечности мозговой прослойки большеберцовой кости нечасто бывают костные деструкции. Область поражения такого типа проявляется отеком костного мозга латерального мыщелка бедренной кости, размеры отечности прямо зависят от условий ее формирования.
Отечность мозга кости только симптом, сопровождающий травмы или заболевания, особенно если своевременно не начато лечение. Он становится спутником контузий, разрывов связок, поражения тканей, синовита. Если появляются ограничения движений коленных суставов, надо обязательно обратить на это внимание, и своевременно получить медицинскую помощь.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
- Классификация
- Симптоматическая картина
- Диагностирование
- Лечебные мероприятия
- Консервативная лечение
- Оперативное вмешательство
- Постоперационный период

Бедренная кость – самая большая в организме трубчатая кость. Дистальный конец ее расширяется и переходит в два мыщелка — медиальный и латеральный, которые обеспечены суставными поверхностями с хондральным, необходимыми для сочленения с большеберцовой костью и надколенной чашечкой, формирующий коленный сустав. Последний — это место для приложения сильных физнагрузок и частых травмирований. В результате этого страдают как костные компоненты сочленения, так и его хрящевые прослойки. Частым явлением выступает именно хондромаляция коленного суставного соединения (в том числе и внутреннего и наружного мыщелков), о чем пойдет речь в этой статье.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Деструкцционный процесс хондральной ткани в колене называется хондромаляцией. Сустав иногда остается неповрежденным. В некоторых вариантах протекает на фоне остеоартрозов и артритов.
С целью оценки повреждения хрящевой ткани в травматологической практике имеется соответствующая классификация, которая основана на степени деструкции хряща. Она преимущественно и испльзуется в практической ортопедии:
- 1 степень. Хрящевая прослойка находится на начальной стадии размягчения и в состоянии отека.
- 2 степень. Хондральная ткань растрескивается, возникает расслоение хрящевой плоскости на изолированные волокна. В этой стадии поражается только небольшая площадь хряща – до 12,5 мм.
- 3 степень. Наблюдается растрескивание и интенсивное послойное разделение его на волокна. Площадь поражения уже превышает 12,5 мм.
- 4 степень. Деструкция доходит до костного образования, развивается значительный хрящевой дефект.
Клиническая картина складывается из проявлений:
Основным способом подтверждения диагноза выступает артроскопия, представляющая собой осмотр полости сустава посредством эндоскопа, и МРТ, а также возможна постановка диагноза на основании рентгенологических данных.
Лечебные мероприятия уже необходимы даже при начальной степени деструкционного процесса, поскольку после последней начинается процесс повреждения уже костного компонента, что ведет к деформирующему остеоартрозу коленного сустава.
Зачастую к деструкции присоединяется воспалительный процесс во внутренней синовиальной оболочке (синовит).
В полости иногда скапливается жидкость, что ведет к усугублению процесса.
Лечебный комплекс складывается из консервативных и хирургических методик.
Такая терапия эффективна на начальных этапах заболевания (I и II степени). В этом случае применяются физиотерапевтические процедуры в сочетании с лекарственными препаратами.
- Физиотерапия и ЛФК. Рекомендуется ограничение физнагрузок на артрсоединение. При ЛФК рекомендуется обратить внимание на упражнения по укреплению 4-главой бедренной мышцы. Из физиопроцедур следует назвать магнитолечение, УЗ- и лазеротерапию.
- Лекарственное лечение. Базисными фармпрепаратами выступают НВСП (диклофенак, нимесулид и их аналоги). Они способствуют снятию воспалительного процесса в зоне коленных суставов, чем и купируют болевое ощущение. Лечебные курсы этими препаратами бывают как продолжительные, так и короткие с целью быстрого снятия симптоматической картины. При этом необходимо учитывать побочное действие названных препаратов.
Применяются также хондропротекторы на основе хондроитина и глюкозамина. В некоторых случаях лекарственную терапию комбинируют гиалуроновой кислотой. Введение в этом случае исключительно внутрисуставное и осуществляется продолжительный период.
При IV и III стадии хондральной деструкции главным образом показано оперативное вмешательство.
Предварительно обязательно проводится оценка степени повреждения хряща. Такое осуществляется во время диагностической артроскопии, она же и позволяет определить тактику хирургической процедуры.

Продолжительность его зависит от вида хирургической манипуляции. При эндоскопической операции пациент в стационаре проводит не более 7 суток, далее предусмотрено амбулаторное лечение.
Полноценные физнагрузки допускаются с 3-4 недели. Иммобилизирование конечности не проводится. При полном же рассечении суставного соединения постоперационный период значительно удлиняется.
В случае проведения костно-хрящевой пластики необходимо наложение на нижнюю конечность гипсовой повязки на период до месяца, а умеренные физнагрузки разрешаются исключительно спустя шесть недель.
После любого оперативного вмешательства назначаются восстановительные процедуры в виде физиотерапевтических процедур, ЛФК и плавания в условиях бассейна.
- Клиническая картина и лечение ревматического сколиоза
- В Израиле лечат перелом позвоночника за 2 дня
- Что делать, если вы (или ваш ребенок) подавились, а рядом никого нет?
- Защемление нерва в грудном отделе
- Проблемы со спиной — возьмут ли в армию?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
30 января 2019
- Можно ли делать перерыв при введении ампул А и В препарата Дона?
Когда ребенок сможет снова заниматься спортом после травмы?
Есть заключение МРТ — какое лечение может быть?
Боли в плече — что можете посоветовать?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Какое лечение и реабилитацию выбрать при полиартрозе?
Согласно МРТ картина кистовидной перестройки таранной кости, дегенеративных изменений ахиллова сухожилия, деформирующего артроза правого голеностопного сустава 2-3ст. пяточной шпоры. Левый голеностопный сустав — МР картина кистовидной перестройки таранной кости, структурных изменений пяточной кости, артроза левого голеностопного сустава 2-3 ст., пяточной шпоры.
Левый коленный сустав МР признаки зоны кистовидной перестройки в латеральном мыщелке большеберцовой кости, субхондральных передних отделах медиального мыщелка бедренной кости, дегенеративных изменений собственной связки наколенника и передней крестообразной связки. Дегенеративное повреждение заднего рога внутреннего мениска 2ст по Stoller. Гонартроз 2 ст Правый коленный сустав МР картина дегеративных изменений внутреннего мениска и собственной связки надколенника. Гонартроз 2 ст, коксартроз слева 1-2 ст, справа 2-3ст. Являются ли вышеуказанные нарушения стойкими умеренными или данные нарушения незначительные и не требуют лечения и реабилитации. Если требуется какое-то станционарное, амбулаторное-регулярное курортно-санаторное или другое и в каком лечебном заведение.
С Уважением Александр.
Судя по картине МРТ, эти нарушения являются результатом такого заболевания как полиартроз, т.е. артроз нескольких суставов опорно-двигательной системы, с преимущественным поражением суставов нижних конечностей. Кистовидные перестройки свидетельствуют об избыточной нагрузке на эти сочленения, нарушения кровоснабжения в них. Полиартроз полностью победить невозможно, это довольно стойкий процесс, но вполне возможно добиваться длительных ремиссий, т.е. отсутствия обострений, и замедлить или остановить прогрессирование заболевания. Артроз таких стадий может давать разнообразные клинические проявления — боли (постоянные или после нагрузок), ограничение подвижности в сочленениях, хромоту. Может и не быть каких-либо постоянных жалоб, особенно вне физических нагрузок. Но, в любом случае, данные изменения со стороны суставов нужно подвергать лечению. Оно должно быть комплексным, т.е. включать определенный набор процедур, выполняемых в один день в течение всего курса. Это физиолечение, массаж нижних конечностей, различного рода разгрузки суставов, лечебная физкультура, лекарственные блокады околосуставно и внутрисуставно, прием хондропротекторов, при обострении — противовоспалительных препаратов. Лечиться следует в дневном или круглосуточном стационаре ортопедического профиля. Вне обострения или через 2-3 месяца после него хороший эффект может оказать санаторно-курортное лечение в санаториях, специализирующихся на болезнях опорно-двигательного аппарата. Проводить лечебные мероприятия следует регулярно, обычно один-два раза в год. Пациент с артрозом должен избегать ударных физических нагрузок, подъема тяжестей. При неэффективности консервативной терапии врач ортопед решает вопрос о целесообразности оперативного вмешательства – ревизионной артроскопии, либо замены сустава эндопротезом.
- Аритмология
- Компьютерная томография
- Магнитно-резонансная томография (МРТ)
- Функциональные методы диагностики
- Эндоскопия
- Биопсия
- Лабораторная диагностика
- Аритмология
- Гастроэнтерология
- Гематология
- Гинекология
- Дерматовенерология
- Кардиология
- Неврология
- Нефрология
- Онкология
- Оториноларингология
- Офтальмология
- Ревматология
- Сердечно-сосудистая хирургия
- Стоматология
- Терапия
- Травматология
- Урология
- Флебология
- Хирургия
- Эндокринология
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.

Мыщелок - парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе - перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении - перелом произойдет в участке медиальной структуры.
Основной синдром при данном повреждении - болевой. Локализация болезненности - коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором - ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях - прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения - проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости - к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости - повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция - то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем - активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Читайте также:



