Лучевая терапия на тазобедренный сустав
Лучевая терапия в онкологии: методика проведения
- Проведение лучевой терапии низкими дозами занимает несколько дней и при этом раковые клетки подвергаются непрерывному воздействию ионизирующего излучения.
- Лечение ультравысокими дозами рентгеновского излучения проводится в один сеанс. Роботизированная машина размещает радиоактивный элемент непосредственно на опухоль. Кроме этого, расположение радиологических источников может быть временным или постоянным.
- Постоянная брахитерапия представляет собой методику, по которой источники излучения хирургическим способом ушиваются в организм. Радиоактивный материал не вызывает у больного особенных дискомфортных ощущений.
- Для проведения временной брахитерапии к патологическому очагу подводятся специальные катетеры, по которым поступает излучающий элемент. После воздействия на патологию умеренными дозами аппарат отводится от пациента на комфортное расстояние.

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Что такое саркома тазобедренной кости?
Злокачественное новообразование, развивающееся из соединительной или костной ткани, называется саркомой. Тазобедренный сустав выдерживает нагрузку величиной более полтора тонн, поэтому данный отдел опорно-двигательного аппарата очень уязвим. Опухоль в этой области в большинстве случаев отличается высокой степенью агрессивности и склонна к быстрому росту. Решающее значение имеет ранняя диагностика заболевания, которая дает надежду на радикальное излечение и выживание пациента.
Механизм развития и последствия патологий
Строение тазобедренного сустава обеспечивает подвижность нижней конечности в любом направлении. Сочленение образовано бедренной костью и тазом.
Тазобедренный сустав является самым большим в опорно-двигательном аппарате и нарушения в его работе приводят к полному обездвиживанию нижних конечностей.
Заболевания этой области затрагивают не только костные и хрящевые структуры, но и мягкие ткани с сухожилиями. При травмах или воспалительных поражениях без своевременного лечения происходит разрушение сустава с образованием патологического выпота. При бактериальной этиологии развиваются гнойные инфекции, которые могут осложниться заражением крови (сепсисом).
Лучевое лечение дегенеративных заболеваний костно-суставного аппарата, сопровождающихся болевым синдромом
Лучевая терапия оказывается эффективной при ряде дегенеративных заболеваний костно-суставного аппарата: деформирующих артрозах, спондилезах, остеохондрозах, известковых бурситах, перитендинитах, пяточных остеофитах, осложненных бурситом и др.
В большинстве таких случаев речь идет о контингенте больных пожилого возраста и лучевое воздействие при этом используется особенно широко. В основе терапевтического эффекта при дегенеративно-дистрофических заболеваниях костей и суставов лежит лучевое воздействие на элементы сопутствующего аллергического воспаления, ишемию тканей и болевой синдром, обычно вторичного корешкового характера.
Лучевая терапия позволяет снять или уменьшить болевой синдром в области пораженных суставов или позвоночника и способствует восстановлению трудоспособности больных. Она показана во всех случаях, когда медикаментозные средства, физиотерапия или бальнеологическое лечение оказались неэффективными либо заведомо не показаны.
Принципы лучевой терапии дегенеративных заболеваний костно-суставного аппарата в основном те же, что и при лечении воспалительных болезней.
Разовые дозы составляют 0,3 — 0,5 Гр, суммарные — 3 — 5 Гр при интервале между отдельными фракциями 48 ч; иногда можно ограничиться и меньшими суммарными дозами. Величина полей должна соответствовать размерам облучаемого сустава или пораженного отдела позвоночники. При облучении крупных суставов, расположенных вблизи критических органов или гонад (плечевого, тазобедренных), центральный луч как с переднего, так и с заднего поля направляют на 15 — 20° краниально и кнаружи.
Терапевтический эффект при дегенеративных заболеваниях костно-суставного аппарата проявляется обычно только к концу курса облучения либо даже спустя 4 — 6 нед после его окончания, что надо иметь в виду при оценке результатов лечения.
Лечение гиперпластических процессов нервной ткани преследует цель подавления роста клеточных элементов. Примером может служить сирингомиелия.
Из курса нервных болезней.
Сирингомиелия — хроническое, медленное прогрессирующее заболевание спинного мозга, связанное с разрастанием в его сером веществе глиальной ткани. Новообразованная ткань склонна к распаду, в результате чего появляются полости. В свою очередь вследствие этого нарушается иннервация соответствующих уровню поражения тканей и органов, что выражается в расстройстве чувствительности, движений и трофики.
Под влиянием облучения молодые глиальные клетки погибают и прогрессирование болезни приостанавливается.
Применяют дистанционное облучение (рентгенотерапия, дистанционная гамма-терапия) через узкие длинные поля, расположенные на 3 — 4 см по бокам от позвоночного столба на уровне пораженных отделов спинного мозга. Пучок излучения направляют под соответствующим углом с каждого поля на спинной мозг; в шейном отделе спинного мозга углы наклонов центрального луча составляют 30°; а в грудном отделе — 45°. Облучения проводят ежедневно или через день, разовая доза — 1,5 Гр; суммарную дозу доводят до 10 — 12 Гр.
Иные задачи возникают при лечении функциональных и воспалительных заболеваний центральной нервной системы. Здесь благоприятный эффект лучевой терапии связан с тем, что излучение меняет функциональное состояние нервных центров и узлов, уменьшает концентрацию в них ацетил-холина, катехоламинов, секретина, снижает продукцию гормонов, влияет на проницаемость гемато-энцефалического барьера, уменьшает секрецию сосудистых сплетений головного мозга, тем самым ускоряя разрешение воспалительного процесса.
Облучение оказывается ценным дополнительным воздействием в комплексе лечебных средств при арахноидитах, менингомиелитах и др.
Лучевое воздействие на нервные ганглии, корешки черепных или спинномозговых нервов, а также на периферические нервные окончания дает хороший лечебный эффект при невритах, невралгиях, радикулитах.
Местное облучение периферических рецепторов является одним из способов лечения нейродермитов; в последнем случае его можно осуществлять с помощью бета-аппликаторов.
Важное значение имеет лучевая терапия постампутационного болевого синдрома. У многих больных, перенесших ампутацию конечности, возникают упорные и мучительные боли в культе, или фантомные боли, которые воспринимаются больными как исходящие как бы из ампутированной конечности.
Радиолог, невропатолог и хирург должны совместно осмотреть такого больного и определить комплекс необходимых лечебных мероприятии. Лучевому воздействию подвергают культю конечности, соответствующие рефлексогенные зоны, а при наличии явлений симпаталгии и узлы симпатической нервной системы (для верхней конечности СIII — DII для нижней DX — SII).
Разовая доза — 0,3 — 0,4 Гр, облучения проводят через 2 — 3 дня; суммарная доза в области культи составляет 2 — 3 Гр, в области рефлексогенных зон — 1,5 — 2 Гр, в области симпатических узлов — до 1 Гр.
- Оказываемые услуги
- Работа врачом в Германии
- Почему в Германии?
- Германия в сравнении
- Служба переводов
- Устные переводы
- Письменные переводы
- С чего начать
- Вопрос-ответ
- Сотрудничество
- Для врачей
- Для турагенств
- Для частных лиц
- Берлин
- Шарите Клиника
- Campus Benjamin Franklin
- Campus Mitte
- Campus Virchow-Klinikum
- Больница Красного Креста
- DRK Berlin-Köpenick
- DRK Berlin-Mitte
- DRK Berlin Westend
- Немецкий кардиологический Центр в Берлине
- Vivantes клиники в Берлине
- Частная клиника в Берлине
- Шарите Клиника
- Эссен
- Университетская клиника в г.Эссен
- Больница Св.Елизаветы в г.Эссен
- Больница Альфреда Круппа
- Христианская больница в Эссен-Верден
- Клиника Эссен Митте
- Мюнхен
- Рехьтс дер Изар в Мюнхене
- Кардиологический Центр в Мюнхене
- Гамбург
- Университетская клиника Гамбург Эппендорф
- Центр лучевой терапии в Гaмбурге
- Мюнстер
- Университетская клиника в г.Мюнстер
- Кёльн
- Университетская клиника в г.Кёльн
- Клиника Св.Маврикия
- Бонн
- Университетская клиника в г.Бонн
- Аахен
- Университетская клиника в г.Аахен
Артроз тазобедренных суставов
Воспаление ахиллесова сухожилия
Болезненном ограничении подвижности плеча
Эпикондилит локтевого сустава (локоть теннисиста)
Укорочение сухожилий на ладонях и ступнях (контрактура Дюпюитрена)
Результаты клинических испытаний подтверждают положительные результаты применений низкодированного облучения: о полном избавлении от боли или их значительном уменьшении после лучевой терапии заявляют
80% пациентов, страдающих болями в области мягких тканей плеча
80% пациентов, страдающих болями в области локтя или предплечья
60% пациентов с артрозом коленного сустава
90% пациентов с пяточной шпорой
60% пациентов с артрозом плечевого сустава
80% пациентов с артрозом тазобедренного сустава
50% пациентов с артрозом в области ладони
Лучевая терапия хорошо переносится пациентами, несет минимальный риск, так как до сих пор не наблюдалось острых или хронических негативных реакций на этот вид терапии. Лечение продолжается в течении трех недель и включает в себя шесть сеансов облучения, каждый из которых длится около одной минуты. В случае, если болезненые симптомы полностью не исчезли, возможно повторение через 6-8 недель цикла лучевой терапии.
Фирма SANITATIS Int UG предлагает организовать лечение в ведущем в Европе радиологическом Центре на севере Германии. Лечение проходит в амбулаторных условиях и Вы можете совмещать его со знакомством с северными немецкими ганзейскими городами на берегах Северного и Балтийского моря.
Асептический некроз головки тазобедренного сустава
Так называется дегенеративно-дистрофическая патология, для которой характерно повреждение отдельных участков костного мозга головки бедренной кости. Заболевание осложняется последующим развитием локального остеопороза и остеонекроза из-за расстройства кровообращения, дефицита питательных веществ в костных тканях.
Наиболее часто асептический некроз диагностируется преимущественно у мужчин 25-40 лет, при этом у 50% обследуемых выявляется поражение сразу двух бедренных костей. Толчком к развитию патологии становится расстройство локального кровообращения, что приводит к гибели отдельных участков костномозговых тканей и формированию отека в зоне некроза.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Процессы восстановления запускаются, но их недостаточно для репарации. Ей препятствуют парезы, спазм мелких кровеносных сосудов, застойные явления. Размеры омертвевшего участка неуклонно увеличиваются — патология распространяется на здоровые ткани.
Нарушение кровообращения наблюдается при травмах (переломах, вывихах) и дегенеративно-дистрофических патологиях (деформирующем остеоартрозе, остеохондропатиях).
Причинами развития заболевания также становятся:
- трансплантация органов;
- заболевания соединительной ткани;
- почечная и печеночная недостаточность;
- расстройства кроветворения;
- декомпрессионная болезнь;
- атеросклероз;
- болезнь Кушинга;
- онкологические поражения;
- хроническая интоксикация;
- лучевая и химиотерапия.
В 15% случаев выявляется идиопатическое заболевание, причины развития которого установить не удается.
Двухсторонний асептический некроз развивается более быстро, чем односторонний. Сначала возникают слабые боли в паху. Они появляются время от времени, иногда распространяются на бедра и пояснично-крестцовый отдел позвоночника. Интенсивность болей постепенно повышается, они становятся постоянными, ощущаются не только при движении, но и в состоянии покоя. В период рецидива болезненные ощущения не исчезают в течение нескольких дней, а объем движений значительно снижается.
По мере прогрессирования патологии возникает тугоподвижность. Человек не может полноценно сгибать и разгибать бедро, ограничивается отведение. Бедренные и ягодичные мышцы атрофируются, иногда возникает стойкая контрактура, что приводит к укорочению ноги.
Есть несколько классификаций асептического некроза головки тазобедренного сустава. В одних выделяется семь стадий патологий, в других — всего три. В России при проведении диагностики и определении терапевтической тактики пользуются классификацией С. А. Рейнберга. На основе рентгенографических признаков он выделил 5 стадий заболевания.
| Стадия асептического некроза | Характерные особенности |
| Первая, дорентгеновская | Признаки некроза на рентгеновских снимках отсутствуют |
| Вторая, импрессионных переломов | На рентгенограммах нет четкого рисунка в зоне некроза, обнаруживается однородное затемнение, микропереломы, увеличение размеров суставной щели, уменьшение высоты головки |
| Третья, секвестрации | Костная головка уплощается, суставная щель еще более расширяется. На рентгенографических изображениях просматриваются отдельные участки кости различных форм, размеров |
| Четвертая, репарации | Не наблюдается прежней фрагментированности костного вещества, в нем визуализируются очаги просветления. Контуры головки бедренной кости приобретают прежние очертания |
| Пятая, деформирующего артроза | Структура кости восстановлена, головка деформирована. Она уплощается, расширяется, поэтому не совмещается с вертлужной впадиной. Формируются множественные остеофиты, образуются кистозные полости |
Мышечная атрофия приводит к уплощению ягодиц, уменьшению объема бедер. Если асептический некроз двусторонний, то примерно через 2 года развивается коксартроз тазобедренных суставов. Это тяжелая дегенеративно-дистрофическая патология, которая часто становится причиной инвалидизации человека. Он полностью утрачивает способность к передвижению или ходит с помощью костылей.

- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
В случае онкологического заболевания в одном из парных органов, его удаление часто позволяет сохранить пациенту жизнь без ущерба для ее качества. Так, например, рак почки эффективно лечится ее удалением, при этом функциональная нагрузка перераспределяется на здоровую почку. Однако в случае с парными конечностями все не так однозначно — ампутация ноги ведет к значительной инвалидизации, депрессии и снижению качества жизни пациента. Для решения данных проблем около 60 лет назад начали применять онкологическое эндопротезирование — замена пораженных опухолью костей и суставов на искусственные конструкции. Клинический случай из моего фоторепортажа наглядно иллюстрирует тактику лечения пациента с учетом перечисленных приоритетов.
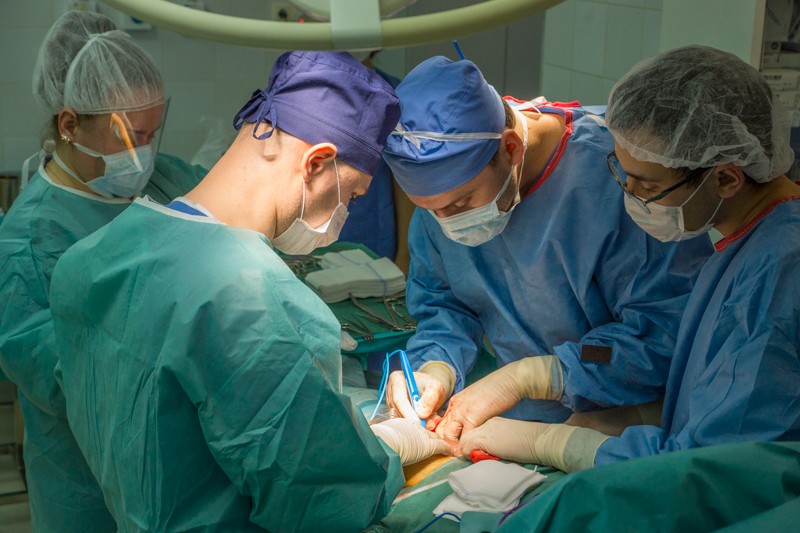
Описание клинического случая
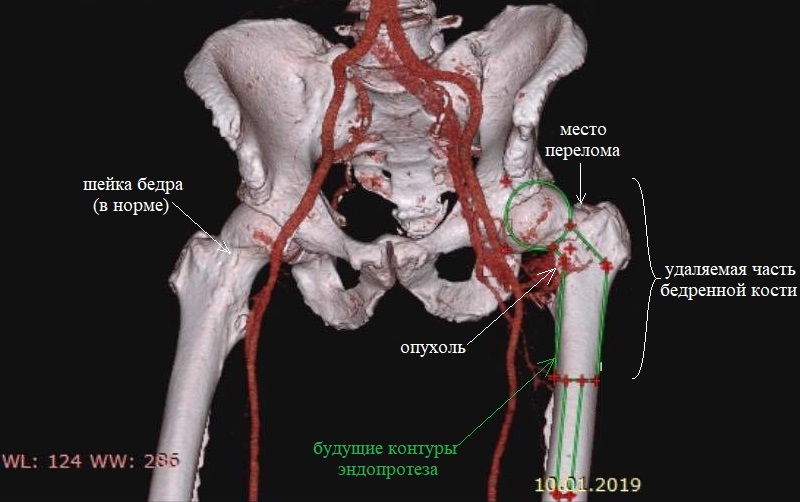
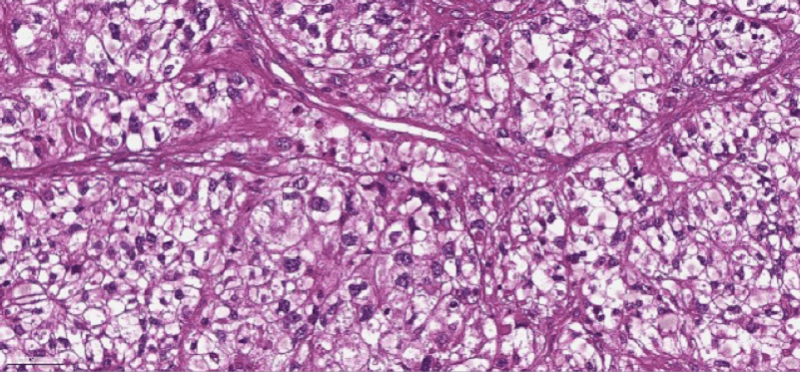
В 2007 году у мужчины была удалена почка по поводу онкологического заболевания. Однако через 10 лет были обнаружены метастазы в легких и левой бедренной кости. С помощью иммунотерапии удалось уменьшить очаги в легких, однако опухоль бедренной кости привела к ее патологическому перелому. На снимке видно густое сосудистое сплетение опухоли, которая прорасла в кость и стала причиной патологического перелома шейки бедра:
Сложность операции обуславливалась тем, что удаление метастазов рака почки сопряжено с крупными кровопотерями. Такая опухоль активно выделяет сосудистый фактор роста и очень обильно кровоснабжается. Интраоперационную кровопотерю корректируют переливанием эритроцитарной массы, а эта процедура, в свою очередь, может осложнять клубочковую фильтрацию почек. Поэтому у возрастного пациента с одной почкой выполнять операцию подобного объема очень опасно — высок риск потерять единственную почку. Именно поэтому ему отказали в ведущих медицинских центрах Украины, РФ и Германии. Однако решительно настроенный мужчина все-таки нашел эксперта в лечении пациентов с такой сложной патологией — члена Восточно-европейской группы по изучению Сарком (EESG) — Петра Сергеева, хирурга-онколога клиники Медицина 24/7.
Этап организации доступа
Пациент уложен на правый бок, операционный доступ организуется с внешней стороны левого бедра. Длинна разреза — от проекции тазобедренного сустава до середины бедра. Вид сзади:
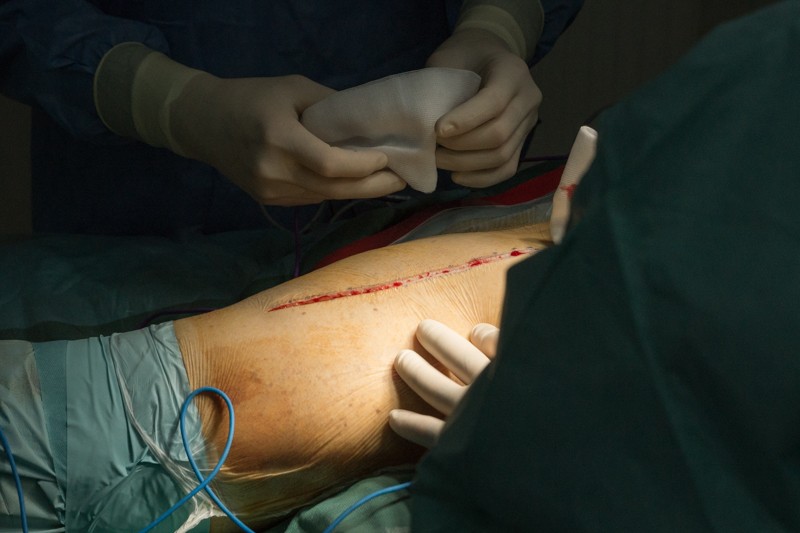
После рассечения кожи и жировой клетчатки хирург разрезает мышцы таким образом, чтобы минимизировать травматичность. От этого будет зависеть скорость последующей реабилитации.
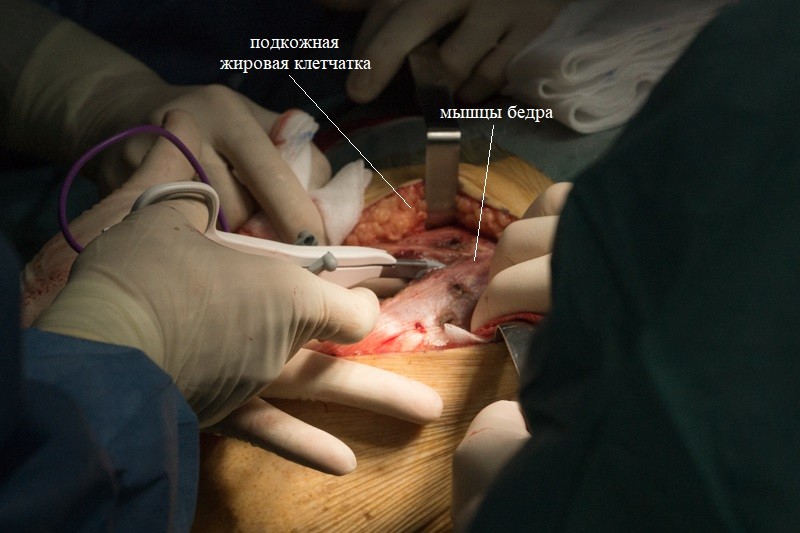
Мышцы обильно кровоснабжаются, поэтому часто приходится работать электрокоагулятором:
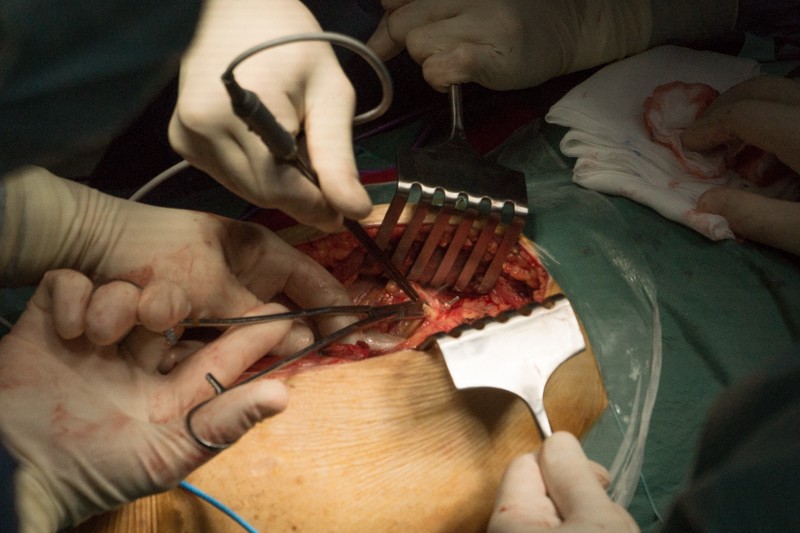
К удаляемой части бедренной кости крепится несколько крупных мышц, а также сосуды и нервы. Их отделение занимает значительное время операции. На снимке показан момент отсечения связок ягодичных мышц, вид спереди:
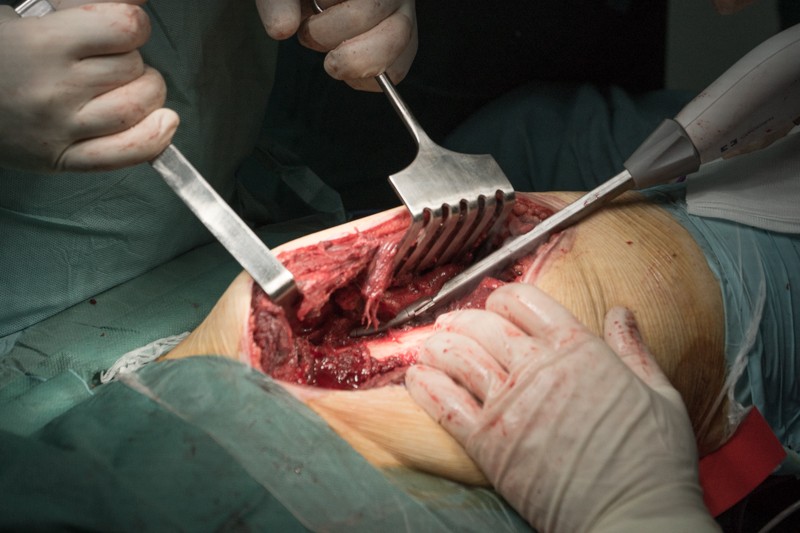
Скелетипрована надкостница, бедренная кость готова к резекции.
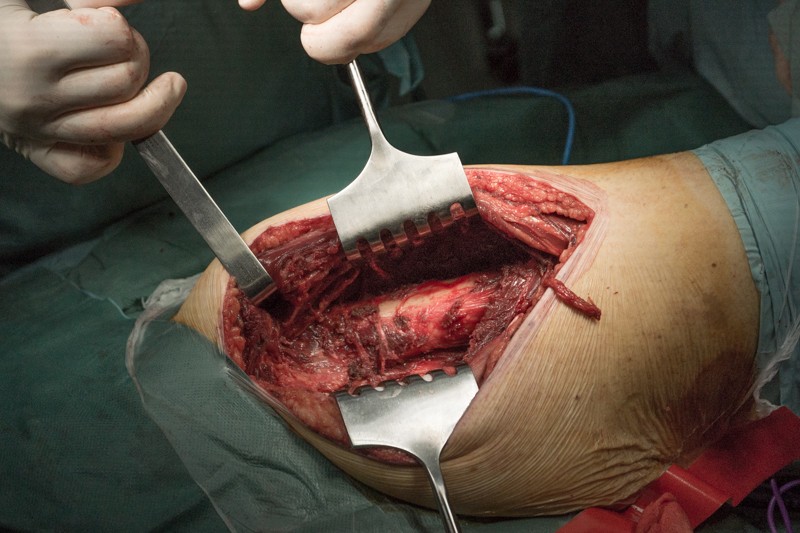
Этап резекции части бедренной кости с опухолью
Хирургическая электрическая пила-дрель для обработки костей:
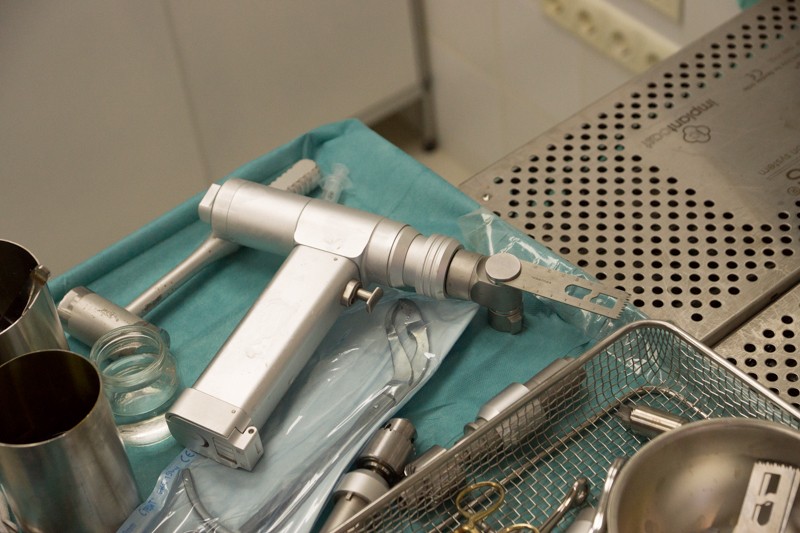
Процесс занимает меньше минуты.
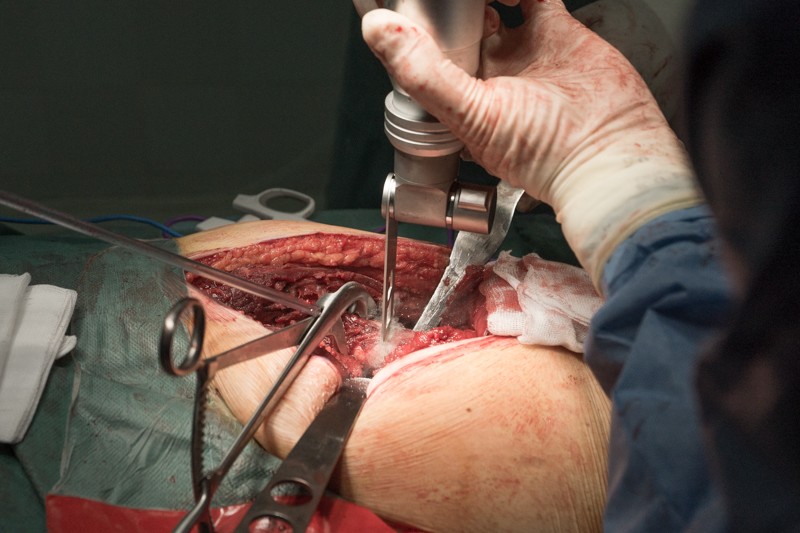
В месте распила хирург берет образцы костного мозга и направляет в лабораторию, чтобы убедиться, что оставшаяся часть бедренной кости не содержит опухолевых клеток.
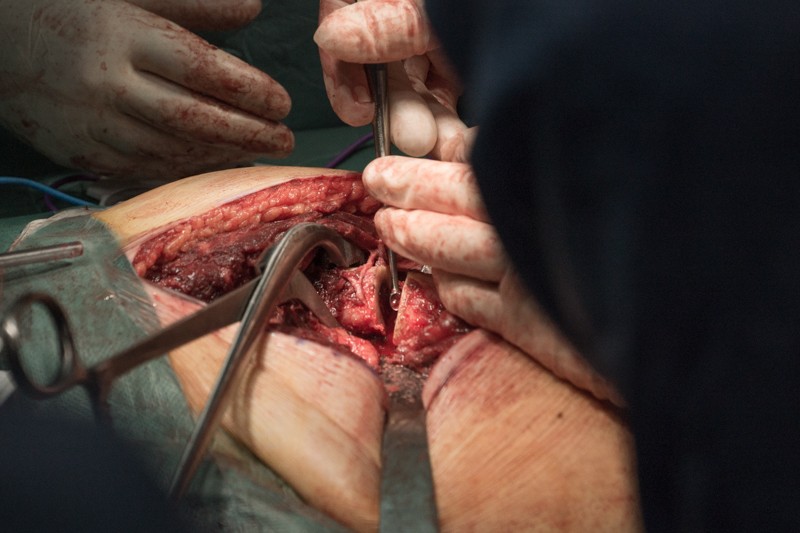
Резецированные связки и фрагмент бедренной кости удаляется вместе с опухолью без вскрытия оболочки кости. На фотографии показаны суставные поверхности тазобедренного сустава:
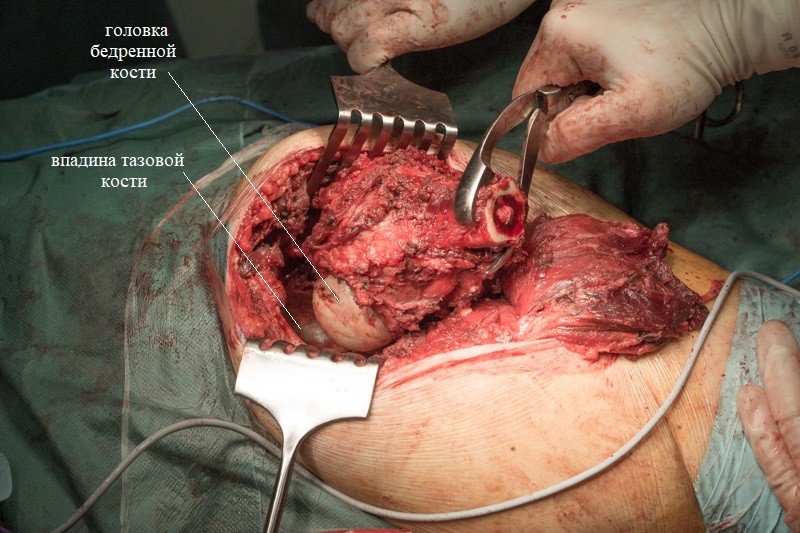
Хирург объясняет, что удаление большого объема мягких тканей вокруг опухоли снижает риск рецидива злокачественного заболевания.
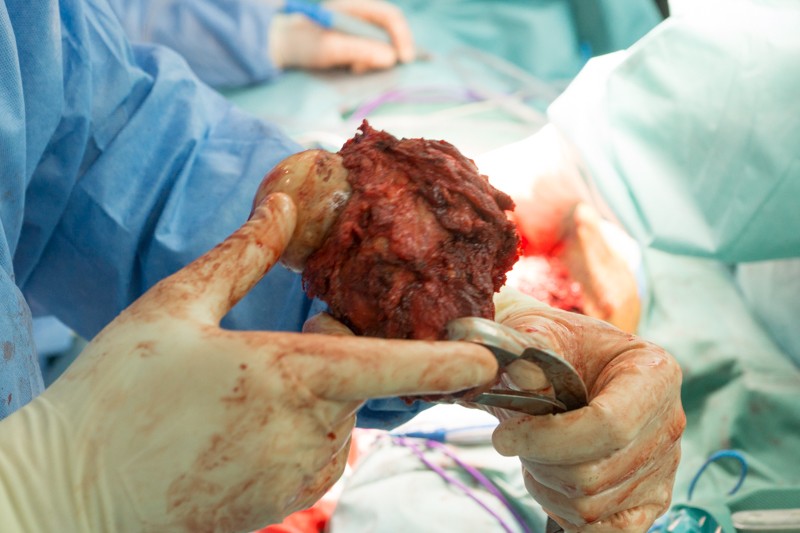
Этап эндопротезирования
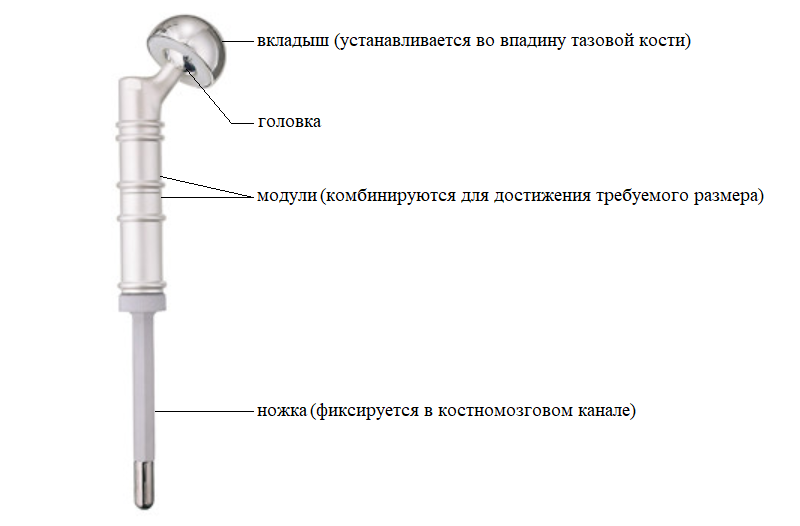
Первые эндопротезы изготавливались заранее под индивидуальный заказ, что не позволяло хирургам пересмотреть планируемый размер резекции кости в ходе операции. Кроме того, необходимо было ждать изготовления изделия не менее 2-х месяцев, что не всегда приемлемо в онкологии. Современные модульные эндопротезы позволяют хирургу прямо во время операции собрать конструкцию с индивидуальными размерами, учитывающими конституцию пациента и особенности клинического случая. Металлические компоненты эндопротеза состоят из сплавов титана, алюминия и никеля, что обеспечивает высокую прочность, низкий вес конструкции, а также инертность в отношении биологических тканей.
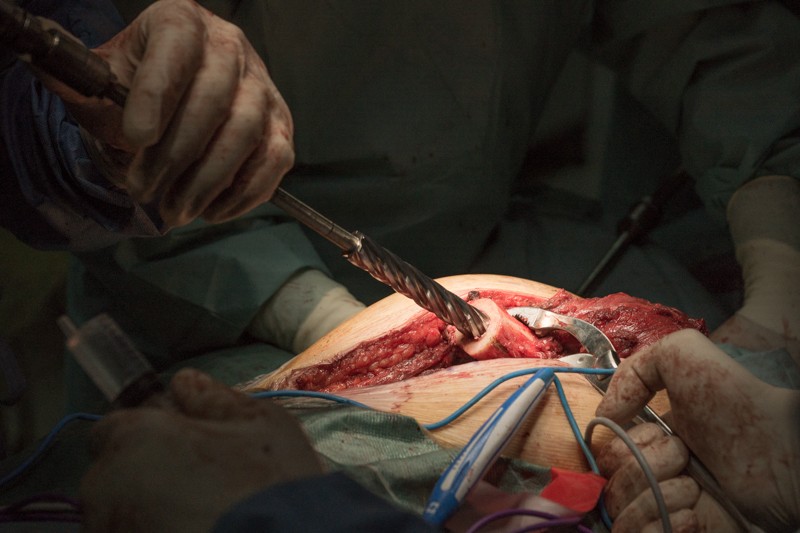
Перед установкой эндопротеза костномозговой канал высверливается для удаления костного мозга.
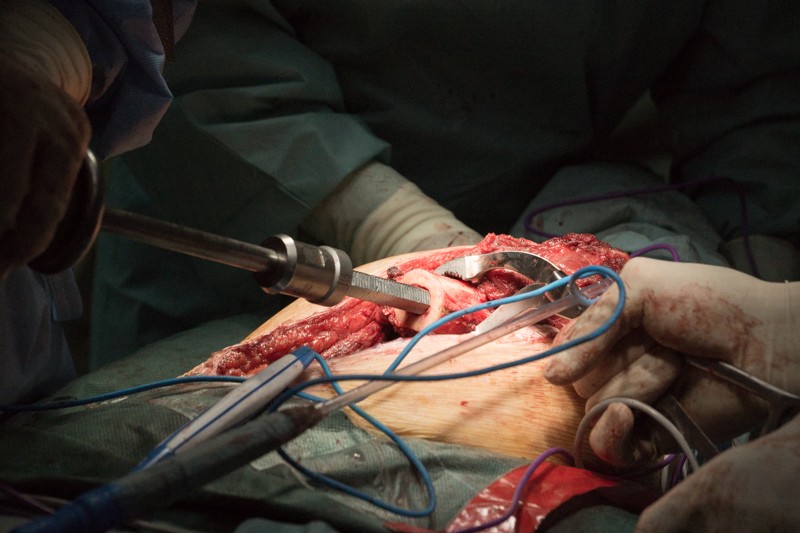
Затем путем многократной обработки костномозговому каналу придается форма шестиугольника — как и у ножки эндопротеза. Такая форма увеличивает площадь контакта ножки эндопротеза с твердыми тканями и обеспечивает более надежную фиксацию.
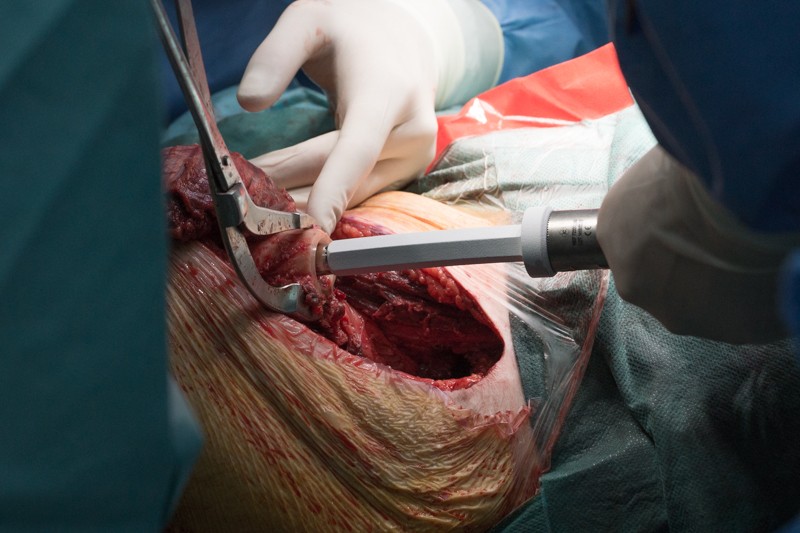
Специальной насадкой на торце кости формируется фаска для плотного прилегания эндопротеза и равномерного распределения нагрузки:
Перед установкой эндопротеза проводится примерка с использованием набора временных компонентов разных размеров:

Временные элементы конструкции установлены для проведения примерки:
Пациента укладывают на спину, хирург оценивает симметрию и длину ног:
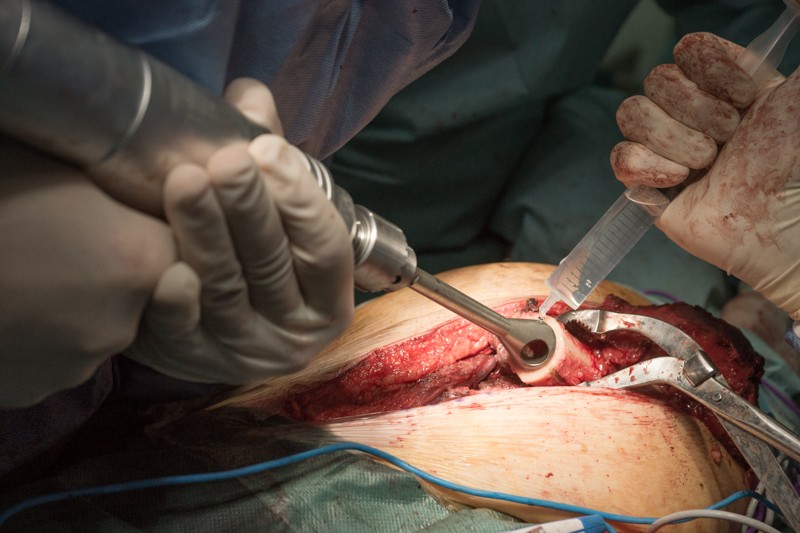
После примерки устанавливаются компоненты эндопротеза с нужными размерами. С учетом удовлетворительного состояния кости хирург принял решение об установке ножки эндопротеза с бесцементной фиксацией. Сначала в костномозговой канал устанавливается ножка эндопротеза. Она имеет матовое напыление гидроксиапатита, чтобы окружающие ткани лучше вросли и зафиксировали эндопротез:
Ножка устанавливается при помощи молотка:
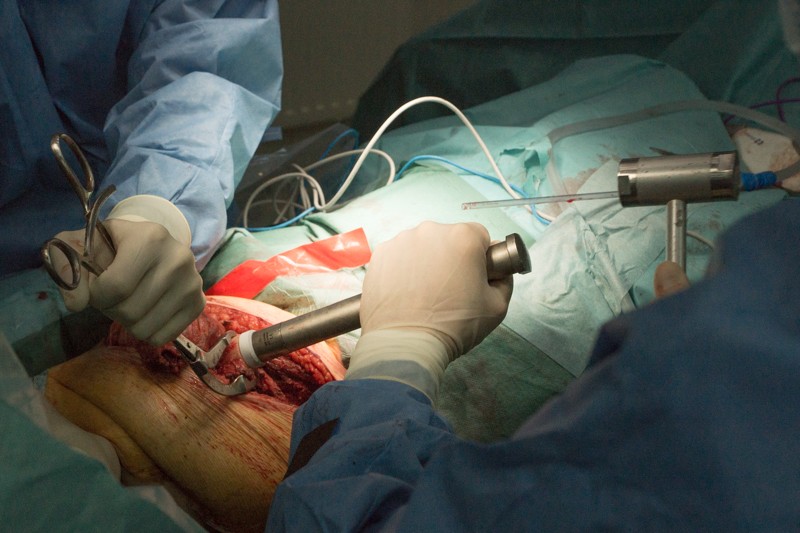
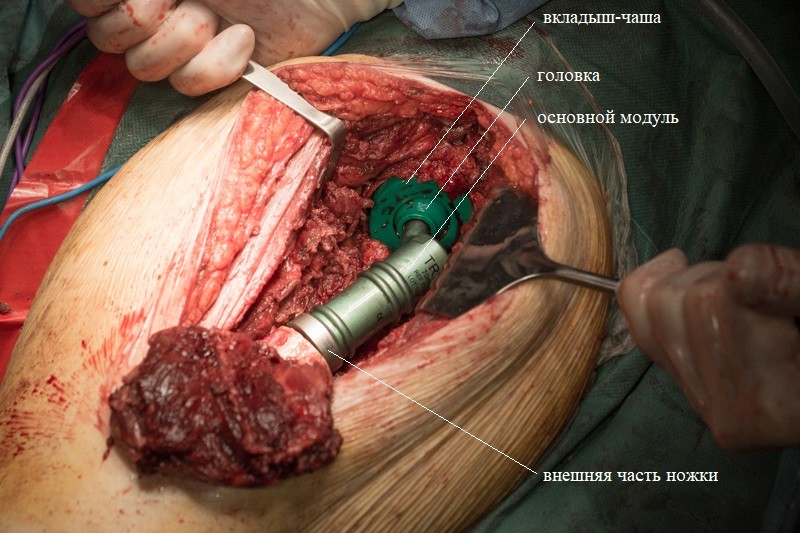
Внешняя часть ножки эндопротеза с креплением:
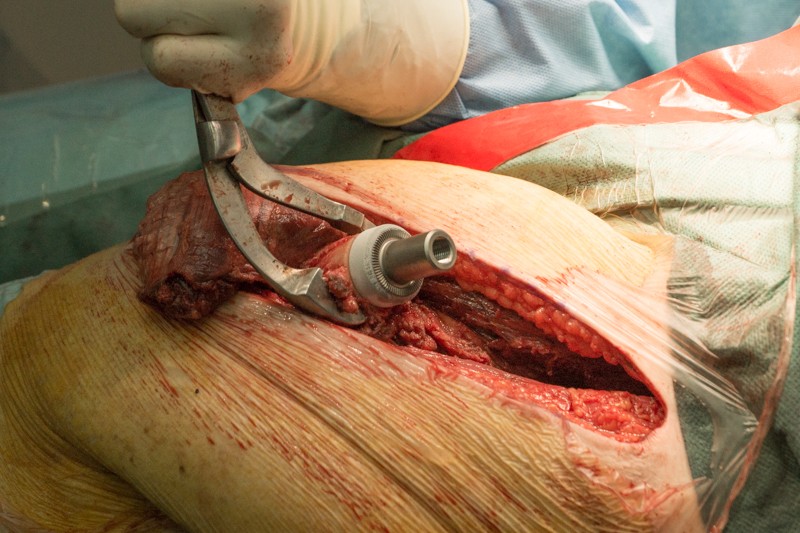
К ножке фиксируется основной модуль:
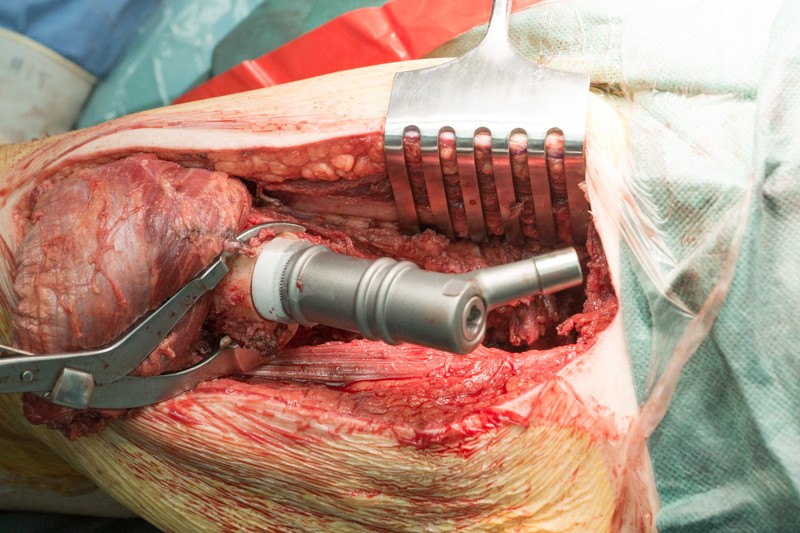
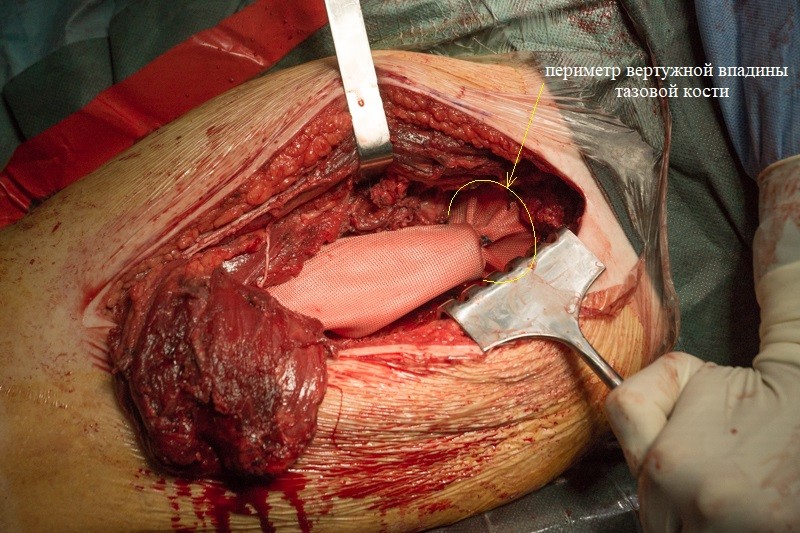
К периметру вертлужной впадины тазовой кости пришивается синтетическая муфта-чулок, которая будет служить основой для формирования новой суставной сумки вокруг эндопротеза.
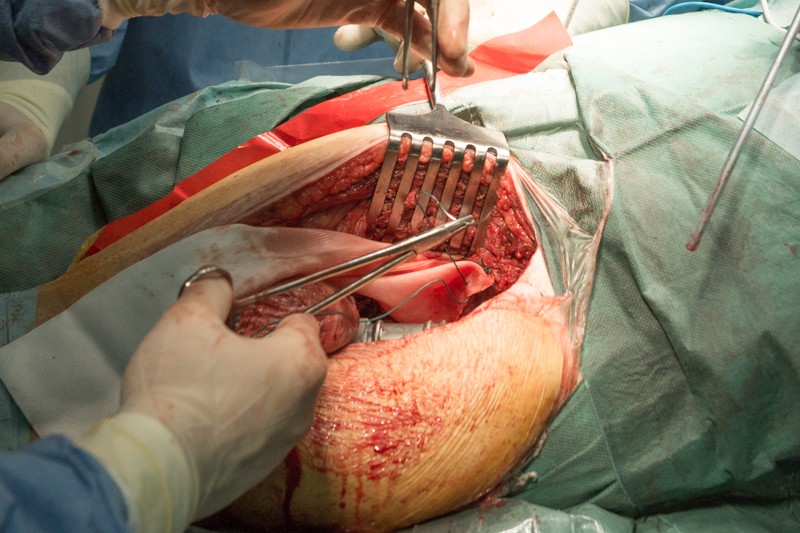
Затем на место удаленной головки бедренной кости в вертлужную впадину тазовой кости устанавливается вкладыш с головкой эндопротеза. Золотистый цвет головке придает напыление нитрида титана — гипоаллергенный и износостойкий материал:
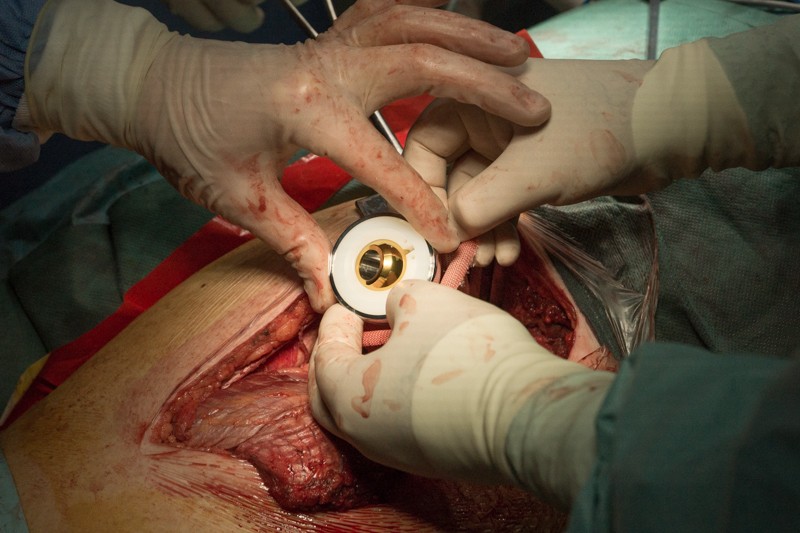
Весь эндопротез укрыт муфтой:
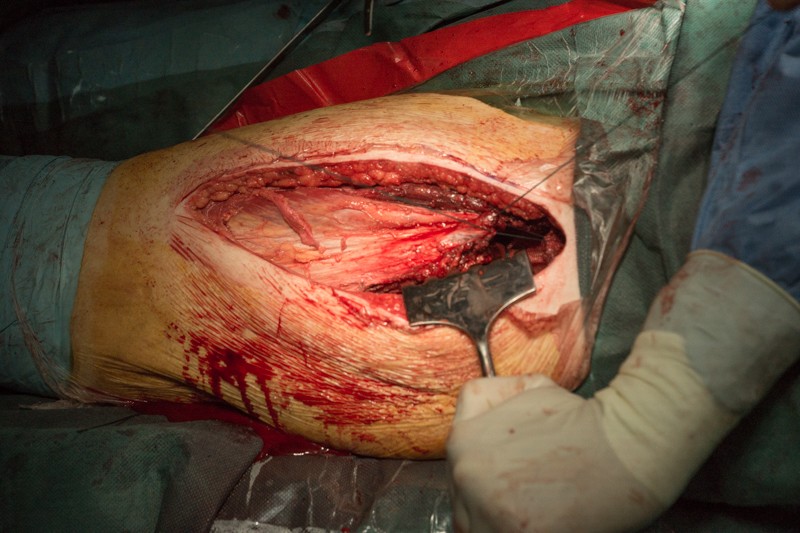
Ранее отсеченные от удаленного фрагмента бедренной кости мышцы подшиваются к муфте. В процессе реабилитации соединительные ткани прорастут в волокна муфты, тем самым образовав прочный связочный аппарат, с помощью которого мышцы смогут вновь управлять конечностью.
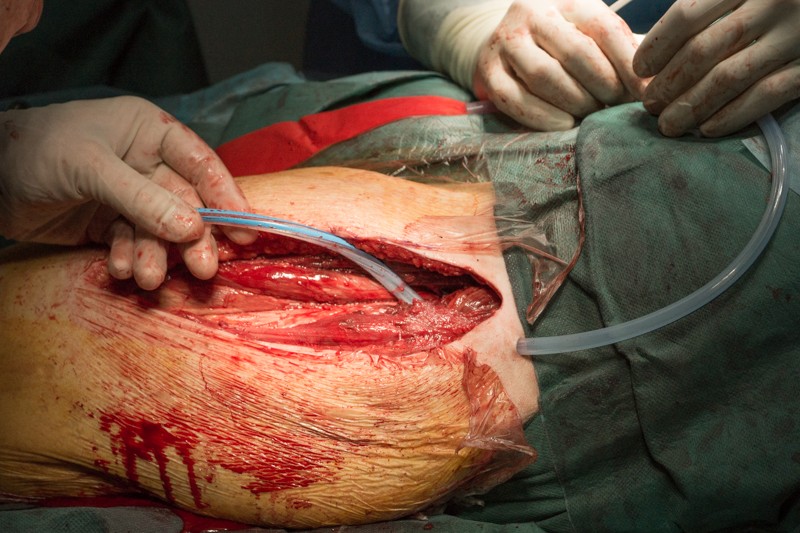
Устанавливается дренаж для отведения экссудата лимфы и крови, а также для промывания операционной раны антисептиками с целью профилактики инфекционных осложнений.
Края кожи ушиваются с помощью хирургического степлера за 30 секунд:
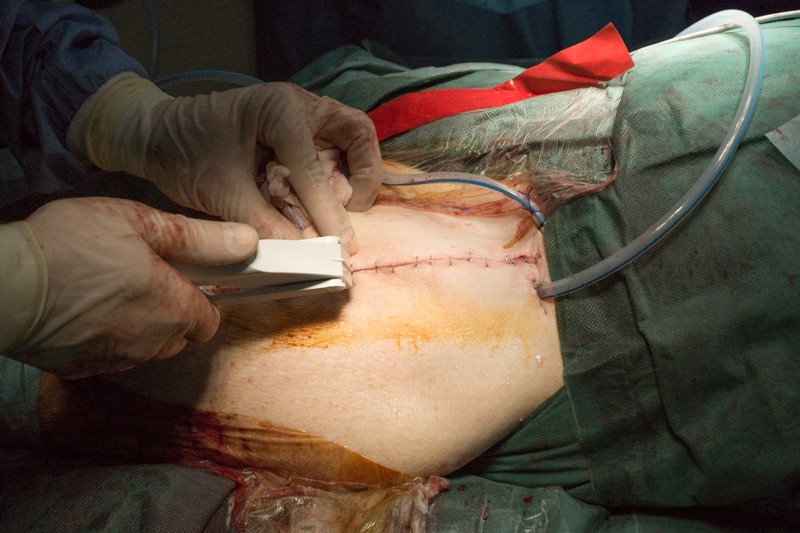
После операции выполняется контрольный снимок эндопротеза в 2-х проекциях:
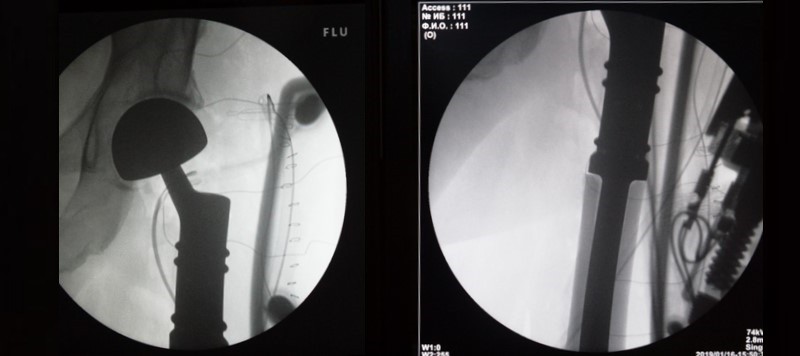
А пациенту давайте все вместе пожелаем сил и терпения, которые понадобятся ему для длительной реабилитации!
Через неделю после операции:
Если медикаментозное и вспомогательное лечение не приносит результатов при артрозе, артрите, остеохондрозе и других дегенеративных патологиях, показан рентген суставов, при котором облучение будет применяться в качестве лечебной процедуры. Этот вид терапии хорошо зарекомендовал себя, но не всем его разрешено назначать, так как могут возникнуть осложнения.

Что показывает?
Рентгенография суставов проводится в крайних случаях, когда другие консервативные мероприятия не приносят должного эффекта и облегчения больному. Лечение суставных поверхностей кистей рук, коленных суставов и голеностопа при помощи излучения помогает улучшить состояние и приостановить разрушительные процессы. Рентгенограмма кисти, тазобедренного или коленного сочленения поможет увидеть:
- хронические воспалительные патологии опорно-двигательного аппарата;
- дегенеративные нарушения костных тканей.
В отличие от медикаментозного вида лечения, при котором устраняются сопутствующие симптомы, рентгенографические лучи помогают восстановить двигательную функцию пораженного сустава, устранить боль и дискомфорт, предотвратить развитие рецидива. Перед тем как назначить процедуру, врач взвешивает все риски и возможные последствия. Только после заключения терапевта пациентам можно делать рентген костей и суставов.
Кому рекомендуется лечиться при помощи облучения?
Рентгенологическое исследование костей, суставов и одновременная терапия показаны пациентам со следующими патологиями опорно-двигательного аппарата:
Процедура эффективна при плантарном фасциите.
- артроз коленных и тазобедренных суставов;
- плантарный фасциит или пяточная шпора;
- периартропатия предплечья;
- окостенение мягких тканей;
- уменьшение сухожилий верхних и нижних конечностей;
- тендинит ахиллова сухожилия;
- латеральный эпикондилит;
- коксартроз;
- узурация суставных поверхностей.
Терапия показывает положительные результаты, около 85% больных после процедуры замечают ощутимые улучшения, а иногда и полное прекращение дегенеративных процессов.
Обязательные требования в период лечения
Если назначен курс рентгенотерапии, необходимо соблюдать такие правила и рекомендации:
- Исключить банные процедуры, горячие ванны, согревающие компрессы.
- Беречь кожные покровы от раздражающего воздействия УФ лучей.
- Отказаться от применения средств местного влияния (мазей, разогревающих кремов или гелей) за 2 недели до начала сеансов.
- Не совмещать рентгенологические сеансы и физиотерапию, сделав между процедурами 3 месячный интервал.
- Не использовать для смазывания кожи йод, зеленку и другие красящие вещества.
Виды терапии и ход процедур
Рентген суставов предполагает воздействие на организм человека лучей, которые проникают сквозь мышечные ткани, могут оказывать влияние на внутренние органы и системы. В зависимости от тяжести заболевания и состояния здоровья пациента, подбирается оптимальный вид лечения. Есть такие разновидности процедуры:
- Короткофокусная. Лучи проникают на глубину до 70 мм, мощность излучения достигает до 60 кВ. Проводится рентген мелких суставов, лучевой кости правой или левой руки. Также при помощи этого метода можно воздействовать на единичные узуры (эрозии на кости).
- Длиннофокусная или глубокая. Лучи проникают до 65 см, а излучение составляет 65—250 кВ. Часто назначается для облучения крупного сочленения.
На пораженный участок направляются лучи, которые влияют на состояние нервных окончаний, блокируя их. Вследствие воздействия, исчезает болевой синдром, восстанавливается подвижность сочленения. Длительность сеансов рентгенологической терапии зависит от особенностей заболевания и общего состояния здоровья пациента, но в среднем не должны превышать 2—8 мин. Количество процедур определяется доктором. Если необходимо, через 4—6 месяцев курс можно повторить.
Преимущества рентгенотерапии суставов
Большого вреда для организма этот вид терапии не приносит, так как излучение контролируемое и низкодозированное. У процедуры есть следующие достоинства:

Лечение может назначаться всем, поскольку после него нет осложнений.
- Безболезненность. Рентген запястья, коленного или тазобедренного сустава не вызывает у человека дискомфорта, боли и других неприятных ощущений.
- Длительность процедуры. Продолжительность сеанса в среднем 9 мин, все зависит от степени развития патологии.
- Отсутствие осложнений. Рентгенография кистей и более крупных сочленений не вызывает у человека негативных последствий. Поэтому может назначаться почти всем пациентам, страдающим заболеваниями опорно-двигательного аппарата.
Чтобы сделать рентген руки человека или ноги, не нужно ложиться в стационар, проходить специальную подготовку. Это тоже считается преимуществом, так как госпитализация негативно сказывается на психологическом состоянии больного, что препятствует скорому выздоровлению. Если рентгенологические признаки заболевания все еще остаются, через 3—4 месяца процедуру можно повторить.
Противопоказания
Рентгеноскопия не проводится у больных, страдающих следующими патологиями:
- неудовлетворительное общее состояние больного, при котором наблюдается резкое ослабление иммунной системы;
- заболевания печени и почек;
- болезни сердечно-сосудистой и дыхательной систем;
- анемия;
- осложнения после проведения лучевой терапии;
- специфические инфекционно-воспалительные патологии;
- беременность;
- детский или пожилой возраст.
Рентгенотерапия проводится под контролем команды врачей, среди которых терапевт, хирург, невропатолог, дерматолог, вертебролог, ортопед. Мониторинг состояния поможет подобрать максимально эффективную терапевтическую схему, благодаря чему опорно-двигательная система человека станет здоровой. Кроме этого, удастся предотвратить рецидивы, что считается большим плюсом рентгенотерапии.
Читайте также:






