Метастаз в крестце малого таза лечится
Метастазы в костях — явление вторичного ракового заболевания, при котором раковые клетки мигрируют в костные ткани и образуют злокачественные опухоли. Метастазирование происходит на поздних стадиях развития рака и сопровождается болью, повышением уровня кальция в плазме крови, нарушением кровотока и переломами.
- Причины
- Симптомы
- Гиперкальциемия
- Патологические переломы
- Спинномозговая компрессия
- Виды
- Остеобластический
- Остеолитический
- Диагностика
- Лечение
- Операция
- Химиотерапия
- Лечение бисфосфонатами
- Иммунотерапия
- Сколько живут с метастазами в костях
- Профилактика
- Видео: Метастазы в костях
- Анонимные отзывы
Причины
Появление mts (метастазов) в костях обусловлено распространением раковых клеток по кровеносным сосудам из первично пораженного органа в костные ткани, развиваясь в злокачественные опухоли. Чаще всего раковые клетки мигрируют из первично пораженных щитовидной, предстательной и молочной желез, легких, почек, а также при Саркомах, лимфомах и лимфоме Ходжкина. Реже встречаются метастазы из шейки матки, яичников, ЖКТ и мягких тканей и очень редко из других органов. Наиболее частую локализацию имеют метастазы в кости с обильным кровоснабжением: кости таза, рук, ног, грудной клетки, позвоночник, череп, костный мозг и в ребрах. Не редко метастазы обнаруживаются в тазобедренном суставе, плечевом и коленном суставах. При раке груди у женщин, при раке щитовидной железы, почек и легких метастазы могут пойти в мечевидный отросток, тело и рукоятку грудины, а также в подвздошную кость, ребра, тазовые, тазобедренные кости и кости плеча.
Опухоли нарушают работу остеобластов и остеокластов — больших многоядерных клеток, ответственных за регуляцию строения и разрушения костных тканей в процессе клеточного обновления.
Хирургическое вмешательство, патологические переломы и прочие осложнения метастазирования могут вызвать хилостаз (застой лимфы), что приводит к отекам. Метастазы в костях могут причинять сильные боли, например, при меланоме позвоночника или опухоли седалищной кости, которая может сдавливать нерв.
Ведущие клиники в Израиле



Симптомы
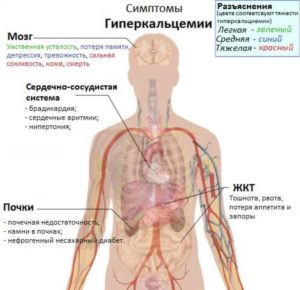
Основные симптомы вызывают гиперкальциемия, патологические переломы и спинномозговая компрессия. Также отмечается повышенная температура из-за активного метаболического процесса и ускоренного деления клеток.
У трети пациентов метастазы в костях вызывают гиперкальциемию. Кальций, входящий в состав костей, при эрозии кости высвобождается и попадает в кровь. Гиперкальциемия вызывает ряд симптомов:
Нервная система:
- Нестабильность психики;
- Заторможенность;
- Депрессия;
- Расстройство умственной деятельности.
Сердечно-сосудистая система:
- Понижение давления;
![]()
- Аритмия.
ЖКТ:
- Отсутствие аппетита;
- Тошнота;
- Рвота;
- Язвенные образования.
Мочевыделительная система:
- Увеличенное образование мочи;
- Почечная недостаточность;
- Интоксикация.
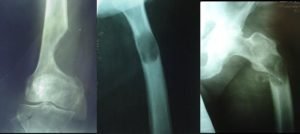
Пораженный метастазами участок кости становится хрупким из-за сбоя в работе остеобластов и остеокластов, что приводит к патологическим переломам. Патологические переломы появляются, если повреждено более половины внешнего костного слоя. Перелом может спровоцировать несильный удар или же очевидная причина может вовсе отсутствовать. От метастатических поражений чаще всего страдают бедренные кости, грудной и поясничный отдел позвоночника.
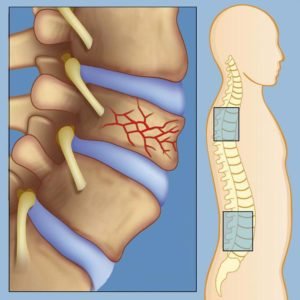
До 5% пациентов с mts в позвоночнике подвергаются развитию спинномозговой компрессии, из которых в более половины случаев метастазы обнаруживаются в грудном позвоночном отделе. Разрастающаяся опухоль или обломки кости от перелома могут сдавливать спинной мозг, что приводит к зачастую необратимому параличу, если вовремя не обнаружить нарушение. В случае уже развившегося паралича лишь одному из десяти пациентов удается восстановить двигательную функцию.
Если компрессии способствовало постепенное увеличение опухоли, то признаки сдавливания спинного мозга бывают долго не замечены, в отличие от случая, когда к компрессии приводит сдвинувшийся обломок позвонка.
Остеобласты и остеокласты — основные клетки, участвующие в нормальном обновлении костных тканей. При метастазах в костях нарушается аллостаз (способность организма реагировать на нетипичные изменения и осуществлять гомеостаз – саморегуляцию), из-за чего клетки начинают работать с патологическим уклоном, организм не справляется с регуляцией клеточных процессов и в костях возникает субтотальное поражение.
Остеобласты — это строительные клетки скелета, которые заполняют собой пустые участки, производят межклеточное вещество (матрикс) и превращаются в клетки костной ткани (остеоциты). Если из-за метастазов в костях происходит сбой работы остеобластов, то в костях образовываются остеосклеротические очаги (иначе склеротические, т. е. уплотнения) — такие нарушения называются остеобластическими или бластическими, а образование уплотнений остеобластическим процессом.
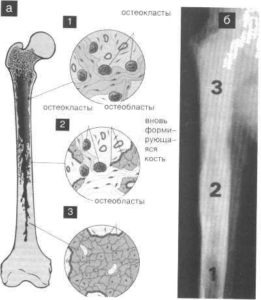
Остеолитическими называют нарушения в костях, при которых происходит деструкция костной ткани. Что это такое? Остеокласты разрушают костную ткань, чтобы дать возможность образоваться новым костным клеткам. Сбой в их работе приводит к неконтролируемому разрушительному процессу, при котором образуются отверстия в костях. Кости становятся хрупкими и ломкими, легко ломаются и трескаются.
Редко встречаются метастазы в костях, приведшие к одному единственному типу повреждения и проявление повреждений чаще всего смешанного типа, с признаками как уплотнения тканей на отдельных участках, так и разрушения.
Диагностика
Чтобы проверить наличие метастазов, существует ряд процедур для диагностики на разных стадиях развития заболевания:
- Сцинтиграфия — обследование путем ввода радиоактивных изотопов для получения двумерного изображения, где проявляются пораженные участки, которые выглядят как белые пятна. Помогает узнать о присутствии метастазов на раннем этапе их развития;
- Рентгенография — позволяет выявить характер поражения, заметный только на поздних стадиях;
- Компьютерная или магниторезонансная томография дают трехмерное изображение скелета;
- Биохимическое исследование крови для проверки уровня кальция в плазме крови и диагностики гиперкальциемии;
- Биопсия — позволяет точно определить злокачественность новообразований и поставить окончательный диагноз.
Лечение
Лечение назначается врачом-онкологом на основании данных анализа крови, локализации первичных и вторичных раковых образований, стадии разрушения и разновидности поражения костей (остеобластические и остеолитические лечатся по-разному). Основное направление лечения заключается в устранении тяжелых осложнений для улучшения качества жизни пациента. Если болят позвоночник и кости, то прибегают к обезболиванию. Как лечить метастазы онколог определяет после всех необходимых диагностических процедур.
Лечение заключается в применении медикаментозных средств, таких как гормональные препараты, бисфосфонаты, препараты для повышения иммунитета и процедуры местного воздействия: облучение и хирургические операции. Чтобы снять боли, назначают обезболивающие. К народным средствам относятся отвары трав, припарки, в том числе народные средства от боли, например, мазь из корня окопника, которой лечат, нанося на больное место.
Оперативное вмешательство производится в случае, если пошли тяжелые осложнения, такие как перелом, спинномозговая компрессия, потеря подвижности конечностей или паралич. Оперативным путем удаляются опухолевидные образования. Если необходимо восстановить структуру костей, устанавливаются поддерживающие штифты и пластины. Операцию показано делать при благоприятной картине заболевания и хорошем общем состоянии пациента. В иной ситуации рекомендуется для поддержки костей использовать приспособления для фиксации.
Для проведения операции остеосинтеза (сращения костей посредством сплавов металла) рекомендуется использовать титан, чтобы избежать металлоза – окисления металла и проникновения его частиц в мышечную ткань. При сильной деформации кости после удаления опухоли в некоторых клиниках пластический хирург проводит пластическую операцию на кость или эндопротезирование суставов.
Химиотерапия и лучевая терапия назначаются для уничтожения раковых клеток, предупреждения дальнейшего развития метастазов. Курс химии и облучения подготавливает пациента к операции и поддерживает после нее. Лучевой терапией называется просвечивание ионизирующим излучением, которое разрушает раковые клетки, либо введение препаратов стронций-89 или самарий-153. Постлучевые осложнения требуют реабилитации по окончанию курса.
Бисфосфонатные препараты оказывают значительную помощь в замедлении секундарных изменений (вторичных раковых образований) в целом и разрушения костей в частности, подавляя неконтролируемую работу остеобластов и обеспечивая баланс между разрушительным и восстановительным процессом.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Причины
На сегодняшний день окончательно неизвестно, почему происходит развитие злокачественных новообразований в крестце, как и в других органах и системах организма. Известны определенные факторы риска, способствующие развитию заболевания. К ним относятся:
Получение повышенных доз ионизирующего излучения;
Работа, связанная с вредными производствами, подразумевающая контакт с канцерогенными веществами;
Длительное и частое пребывание под ультрафиолетовыми лучами (на прямом солнечном свету или в солярии);
Злоупотребление никотином, нарушения в режиме питания.
Специалисты отмечают, что злокачественное новообразование в отдельных случаях может развиться после травм и операций на позвоночнике.
Виды опухоли
Остеосаркоме более подвержены молодые мужчины, чем женщины. По месту локализации такие опухоли делят на монооссальные – локализованные только в одной кости и полиоссальные. В последнем случае патологический процесс захватывает сразу несколько костей (в случае остеосаркомы крестца – позвонков). Если рассматривать классификацию по локализации злокачественных новообразований пояснично-крестцового отдела позвоночника, то в ней выделяют:
Li-Lin – опухоли , поражающие сегменты верхнепоясничной области;
Liv-Sn – опухоли эпиконуса;
SIN-SV – опухоли конуса пояснично-крестцового отдела.
Симптомы
Главным симптомом остеосаркомы крестца является сильная боль в соответствующем отделе позвоночника. К сожалению, этот симптом указывает на то, что опухоль уже сильно разрослась. Опасность заключается в том, что, разрастаясь, опухоль оказывает давление на спинной мозг и его нервные корешки, вызывая их повреждение, сдавливает кровеносные сосуды. Клинические проявления патологического процесса будут зависеть от того, в какой части позвонка происходит размножение злокачественных клеток, от скорости роста новообразования, от состояния резервного пространства позвоночного канала, а также от общего состояния пациента.
Начало развития злокачественного процесса заметить достаточно сложно. Пациента могут беспокоить периодические несильные тупые боли в крестце; их возникновение может быть связано с полученными в прошлом травмами позвоночника. Иногда боли могут сопровождаться кратковременным повышением общей температуры тела – до 37,5-38°C. Нарастание болевых ощущений может возникать при поднятии тяжестей, неблагоприятном температурном режиме (перегреве или переохлаждении).
Боль может ощущаться лишь при надавливании на область крестца или отдаваться в различные области тела. Со сменой положения тела боль может утихать. Общее состояние на данном этапе развития заболевания страдает мало, и пациент может вести привычный образ жизни.
С развитием остеосаркомы крестца могут проявляться и видимые клинические симптомы: если опухоль растет к поверхности спину, кожные покровы над ней начинают истончаться, на ней появляется характерный лоснящийся блеск и рисунок сосудов. Усиливается болевая контрактура и ограничение подвижности межпозвоночных суставов. При пальпации отмечается резкая боль и пастозность (слабая отечность и снижение эластичности) соседних мягких тканей.
С разрастанием опухоли в соседние ткани может развиться и неврологическая симптоматика – нарушения чувствительности, слабость в мышцах (особенно нижних конечностей). Пациенту становится тяжело передвигаться, он часто теряет равновесие, вплоть до развития паралича конечностей. Возможны и такие неврологические нарушения, как недержание кала и мочи.
Для злокачественных новообразований поянично-крестцового отдела характерны следующие проявления:
Ощущения точечных покалываний в области поясницы;
Снижение чувствительности области ягодиц и задней части бедра, а также голеностопа;
Уменьшение или исчезновение показателей рефлексов в области ахиллова сухожилия.
Возможны нарушения эректильной функции у мужчин и менструального цикла у женщин.
Также на развитие злокачественного процесса могут указывать и симптомы общего характера:
Слабость и постоянное чувство усталости;
Усиленное потоотделение с холодным липким потом;
Нарушения работы ЖКТ;
Следует знать, что симптомы остеосаркомы крестца могут быть схожи с другими заболеваниями – такими, как миозит, радикулит, остеохондроз. Поэтому для исключения онкопатологии, при возникновении болей в области крестца, обостряющейся вне зависимости от физических нагрузок, следует обратиться в медицинское учреждение для выявления причин проблемы.
Диагностика
Остеосаркома крестца может определенное время себя не проявлять, что затрудняет ее диагностику на ранних стадиях. Следует отметить, что злокачественные новообразования позвоночника представляют сложность для диагностики – как клинической, так и инструментальной и патоморфологической. Это обусловлено их анатомическими особенностями – в первую очередь, наличием в области крестца больших резервных пространств вокруг нервных корешков спинного мозга, что способствует позднему проявлению симптомов.
Кроме того, по жалобам пациента сложно поставить однозначный диагноз, поскольку симптомы опухолей крестца неспецифичны. Это может привести к ошибкам в диагностике и неправильному выбору лечения.
Диагноз новообразований крестца, как правило, устанавливается по достижении значительных размеров опухоли. При незначительных объемах новообразования интерпретация данных магнитно-резонансной и компьютерной томографии представляет определенные сложности.
При подозрении на остеосаркому крестца рекомендовано проведение следующих диагностических исследований:
1. Проверка неврологических показателей – двигательные рефлексы, мышечный тонус, сенсорные показатели. На основании этих данных определяется степень неврологической возбужденности.
2. Рентгеновский снимок поясничного отдела позвоночника. Это – основное исследование при подозрении на остеосаркому крестца. Позволяет выявить участки разрушения костной ткани, деформацию позвоночных дисков.
3. Компьютерная томография (КТ) представляет собой детальное рентгенографическое исследование. При КТ часто рекомендуют введение контрастного вещества для оценки состояния кровеносных сосудов крестцового отдела и выявления нарушений кровотока.
4. Магнитно-резонансная томография (МРТ). Исследование назначается для выявления детальных признаков новообразования. МРТ позволяет провести послойное сканирование пораженной области и определить точное местоположение опухоли и наличие метастазов. Как правило, при диагностике опухолей крестца рекомендовано сочетание КТ и МРТ. Таким образом, врач получает полную картину состояния новообразования и тканей, его окружающих. При подозрении на опухоль в позвоночнике также может быть показано проведение сцинтиграфии.
5. Биопсия. С помощью тонкой иглы, введенной в новообразование, на исследование берется образец ткани. Микроскопическое исследование выявляет клеточное строение и позволяет определить степень злокачественности опухоли.
6/ Радиоизотопное сканирование. Специальный препарат, обладающий свойством накапливаться в новообразованиях, вводится пациенту внутривенно. Распределение и накопление препарата определяется при помощи гамма-камеры.
7. Лабораторные исследования – анализ крови и др. Позволяют оценить общее состояние организма пациента.
Лечение
Лечение остеосаркомы крестца комплексное, включает в себя химиотерапевтические и хирургические методы. Специалисты отмечают , что опухоли данного вида мало чувствительны к облучению. Стандартный протокол лечения включает в себя курс дооперационной химиотерапии, хирургическое вмешательство и послеоперационную химиотерапию. Радикальность хирургического вмешательства определяется степенью агрессивности новообразования. Резекция крестца (сакрэктомия) проводится блоком. Выделяют низкие, средние и высокие резекции крестца. При оперативном вмешательстве учитываются возможности сохранения функций тазовых органов. Подобные оперативные вмешательства сопровождаются значительной кровопотерей, поэтому в послеоперационный период необходимо следить за уровнем эритроцитов и гемоглобина у пациента. Применяется антибактериальная терапия, антикоагулянты для предотвращения тромбоза вен на ногах. Возможны нарушения нервной регуляции органов малого таза (динамическая кишечная непроходимость, задержка мочи) ,что потребует принятия соответствующих мер. Как только позволит стабильность позвоночника, показана мобилизация пациента.
Прогноз
В прошлом прогноз для больных остеосаркомой был крайне неблагоприятный. Это обусловлено быстрым ростом опухоли и ранним распространением метастазов. Пятилетняя выживаемость после постановки диагноза составляла порядка 5%. В настоящее время, благодаря развитию новых подходов в лечении – как хирургических, так и химотерапевтических, выживаемость при остеосаркоме значительно повысилась. В целом прогноз зависит от локализации новообразования, возраста, общего состояния пациента и возможности применять те или иные методы лечения.
Опухолевые заболевания крестца – крупной кости в виде треугольника – встречаются редко, составляют менее семи процентов от всех случаев развития новообразований в позвоночной зоне. Диагностировать и лечить подобные заболевания довольно сложно. Невозможно выявить причину возникновения многих из них, и доступ для исследования затруднен из-за мышечной массы, которая защищает крестцовые кости. Точное заключение можно сделать лишь по результатам биопсии опухоли крестца. Все эти моменты касаются и хордомы, которая не заметна визуально и не прощупывается.
Виды новообразований крестца
Как и в других отделах организма, все образования здесь подразделяются на злокачественные и доброкачественные. Появление припухлости на пояснице чуть выше копчика совершенно не означает, что у человека рак крестца. Возможных причин множество. Это может быть отечность вследствие травматического повреждения. Если отек долго не спадает, на этом месте образуется разрастание фиброзной ткани или развивается абсцессивный процесс.
Вероятен и дермоидный характер шишки на крестце, когда она становится последствием гнойного воспаления волосяных фолликулов кожи. У мужчин эта зона может воспаляться, гноиться и опухать из-за эпителиального копчикового хода. У ребенка возможен дермальный синус – скрытый спинальный порок развития, представляющий свищевой канал от кожного покрова до спинномозгового отдела.
Часто регистрируют липомы или жировики в крестцово-поясничной зоне – незлокачественные формирования, которые образуются в жировой клетчатке и крайне редко переходят в раковую форму.

Возникновение припухлости в зоне ниже пояса возможно вследствие различных кистозных образований. Это может быть киста Тарлова, арахноидальный ликворный дефект, периневральная киста в области крестца. Для них характерно уплотнение тканей, иногда жидкое содержимое, возможность прощупывания и болезненные проявления при разрастании из-за давления на спинномозговые корешки. Шишка на крестце у женщин чаще всего возникает по причине увеличения периневральной кисты.
Доброкачественные новообразования выявляют и в тканях кости и хрящей. Их можно заметить обычно только после проведения рентгена, поскольку неприятные синдромы в виде давящей боли, мурашек, чувства онемения конечностей и поясницы возникают лишь при серьезном увеличении образования в размерах. К основным болезням относят:
- остеому;
- хондрому;
- остеохондрому;
- гемангиому;
- хондробластому;
- энхондрому;
- сакральную нейрофиброму;
- гигантоклеточную опухоль;
- эозинофильную гранулему.
Остеохондромы во множественных количествах регистрируют как отдельное заболевание – остеохондроматоз. На костных структурах также могут развиваться кистозные наросты.
Достаточно частым поражением крестца являются солитарные и аневризмальные костные кисты. Обычно регистрируются у подростков, бессимптомны и при благоприятном течении недуга способны пройти самостоятельно в течение двух лет.
Злокачественные образования отличаются от малоопасных тем, что вокруг них обычно не образуется капсульной оболочки, но в некоторых случаях она присутствует. Опухоль интенсивно растет, проникает в близлежащие ткани. Мутировавшие клетки стремительно делятся и распространяются по телу. Метастазы способны проявиться где угодно, даже в дальних от крестца зонах организма.
Не только крестцовые опухоли способны разрастаться в окружающие ткани. Есть вероятность, что метастазы возникнут в крестце вследствие рака органов малого таза или брюшной полости.
Часто встречающиеся образования онкологической природы:
- саркома Юинга;
- остеосаркома;
- злокачественная лимфома (ретикулосаркома);
- плазмацитома (миелома);
- хордосаркома;
- хордома.
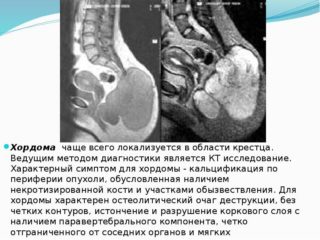
По МКБ-10 последний недуг имеет код С 71. В двух из трех случаев хордомы злокачественного характера в районе копчика и крестца развивается классический тип болезни с характерной узловатостью, некротическими очагами и наличием капсулы. Он способен протекать в различной степени тяжести – высокой, средней и низкой. Оказывает негативное влияние на сосуды, вызывая кровоизлияния.
Течение болезни без симптомов опасно переходом на стадию метастазирования.
Хондроидный вариант заболевания обычно поражает женщин и не распространяется в виде метастазов. Опаснее всего дифференцированная хордома, имеющая при биопсийном исследовании признаки сразу нескольких раковых недугов и разрастающаяся крайне быстро. Мутировавшие клетки проникают в лимфатические узлы, органы брюшной полости, легкие.
Факторы риска и характерные симптомы
Этиологию опухолевых процессов определить непросто. К вероятным факторам риска относят:
- экологическое неблагополучие;
- работу на вредных производствах;
- пристрастие к спиртному, сигаретам, наркотикам;
- гиподинамию.
Клиническая картина меняется по мере разрастания. Костные новообразования отличает длительная бессимптомность. Опухолевые ткани между позвонками или в канальной зоне выявляются, когда им перестает хватать места в соответствующей полости. Первым признаком является локальная боль в районе поражения.
Симптомы хордомы зависят от размеров и степени сдавливания нервных корешков. У человека болит крестцовая зона, немеют ноги. Дополнительными признаками являются проблемы с мочеиспусканием и дефекацией, половые трудности.
Методы диагностики
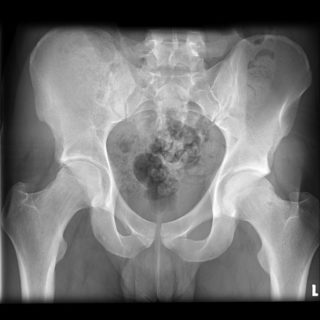
Диагностика включает сбор анамнеза, общий и неврологический осмотр с обязательной пальпацией болезненного участка.
Пациентам делают рентгеновские снимки в прямой и боковой проекции. При наличии опухолевых тканей в кости будут видны крупные очаговые разрушения. Иногда в области, охваченной хордомой, заметны тонкие перемычки, разбивающие полость кости на отсеки. Крестец обычно увеличивается в переднезаднем направлении.
Чтобы четко локализовать хордому и обнаружить возможные метастазы, применяют КТ и МРТ соответствующего отдела позвоночника.
Для выявления вовлеченности аорты и иных сосудов назначают ангиографию. Окончательное заключение дается только по результатам биопсии под рентгенологическим контролем и последующей гистологии. Пункцию берут с заднебокового доступа, чтобы добраться до центра образования.
Состояние лимфатических узлов оценивают с учетом показаний УЗИ пораженной области. Для обнаружения метастаз делают рентгенологические, томографические исследования легких, брюшины и печени. Также обязательно проводят расширенные анализы крови и мочи.
Дифференциальную диагностику хордомы проводят с такими заболеваниями, как саркома Юинга, хондросаркома крестца, а также опухолями репродуктивной системы и раком толстой кишки, метастазирующим в область позвоночного столба.
Лечебные мероприятия
Избавление даже от доброкачественных образований проводится обычно путем оперативного вмешательства, когда опухоль удаляют вместе с капсулой, иначе высок риск рецидивов. При кистозных разрастаниях возможно медикаментозное и физиотерапевтическое лечение.
В тяжелых случаях проводится тотальное удаление крестца с установкой на месте кости особых прямых и поперечных стержней.
При хондроме поможет только хирургия. Радиотерапевтические манипуляции снижают болезненные ощущения и слегка уменьшают размер опухоли, но полного излечения не дают. Облучение ведут с помощью гамма-аппарата либо рентгеновского устройства. Наряду с привычными способами лучевой терапии используют стереотаксическое хирургическое лечение. Оно заключается в том, что на зону опухоли воздействуют тонкие пучки гамма-лучей.
Химиотерапевтические методы при избавлении от хордомы не применяют – этот тип новообразований устойчив к воздействию препаратов.
Что касается народного лечения, то различные сборы могут использоваться по согласованию с врачом в качестве поддерживающей терапии. Настойки донника или пиона уклоняющегося помогают улучшить самочувствие при лучевой терапии, а измельченная скорлупа куриных яиц с лимонным соком полезна для укрепления костной ткани.
Возможные осложнения и прогноз
Тяжелыми последствиями крестцовых опухолей являются:
- кратковременные онемения либо параличи ног, ведущие к двигательной дисфункции и утрате возможности ходить;
- недержание мочи и кала или, наоборот, сильные запоры и проблемы с мочеиспусканием;
- болевой синдром в позвоночной зоне различной силы, характера и продолжительности;
- хрупкость костных структур, ведущая к риску патологических переломов.
Все эти осложнения способны привести к инвалидизации с полным обездвиживанием.
Большинство доброкачественных образований дают благоприятный прогноз для здоровья пациента. Опасны они лишь в том случае, если пролегают глубоко в позвоночных тканях, возле крупных сосудистых и нервных ответвлений. Тогда иссечь их бывает невозможно.
Клинический прогноз при раковых опухолях, в том числе хордоме крестца определяется уровнем патологического влияния, обширностью онкопроцесса и успешностью первой операции.
Продолжительность жизни пациентов с хордомой находится в диапазоне 5–10 лет. При агрессивных типах недуга в первые пять лет умирает почти 70 процентов пациентов. Рецидив считается неблагоприятным симптомом.
На последних стадиях хордома достаточно быстро прогрессирует, метастазирует в другие органы с возникновением инфильтрации. Ткань кости интенсивно разрушается. В этом случае заболевание становится неизлечимым и приводит к летальному исходу.
Профилактика патологии
Специальных превентивных мер для предотвращения хордомы не существует – ее точные причины пока не выявлены. Врачи дают только общие советы по сохранению здоровья:
- нормализовать режим дня;
- организовать сбалансированное питание, богатое витаминами и минералами;
- употреблять больше клетчатки для профилактики запоров;
- отказаться от вредных привычек;
- не забывать о регулярной двигательной активности;
- соблюдать правила гигиены.
Людям с проблемами крестцово-копчиковой зоны важно ограничивать время, проведенное в сидячем положении. Те, кто не может решить эту проблему в силу рабочих обстоятельств, дают хорошие отзывы об использовании подушек-пончиков при длительном сидении. Такие ортопедические приспособления можно найти в отделах фармации и медтехники.
Чтобы не довести разрастание возможного образования в крестцовой зоне до критического состояния, при возникновении неприятных симптомов обращайтесь к врачу. На ранней стадии при оперативном удалении даже агрессивной хондромы есть хорошие шансы на благоприятный исход.
Читайте также: