Обезболивание после эндопротезирования тазобедренного сустава

Эндопротезирование коленных и тазобедренных суставов широко используется при лечении остеоартрита в тех случаях, когда консервативная терапия оказывается неэффективной. У большинства больных эндопротезирование позволяет купировать боль и восстановить функцию сустава. Однако примерно 20% пациентов продолжают испытывать хроническую боль в области операции. В настоящем обзоре рассматриваются вопросы эпидемиологии и патогенеза хронической послеоперационной боли, а также возможности ее предупреждения.
Эндопротезирование коленных и тазобедренных суставов — наиболее популярный в мире метод хирургического лечения остеоартрита (ОА). ОА — распространенное прогрессирующее заболевание суставов, оно характеризуется хронической болью, потерей качества жизни и неизбежной инвалидизацией.
К сожалению, современные методы консервативной терапии, включающие:
- применение обезболивающих препаратов,
- медленнодействующих противовоспалительных средств (МДПВС, хондропротекторы),
- локальные инъекции глюкокортикоидов (ГК),
- гиалуроновой кислоты (ГлК),
- обогащенной тромбоцитами плазмы (ОТП),
- большое число физиотерапевтических методов.
Далеко не всегда приводят к успеху и тормозят развитие болезни.
Следует учесть, что выраженная клиника ОА, которая становится причиной обращения к ревматологу или хирургу-ортопеду, часто развивается на тех стадиях заболевания, когда уже имеются выраженные структурные изменения и добиться кардинального улучшения состояния пациента с помощью лекарств уже невозможно.

В том случае когда консервативная терапия малоэффективна, сохраняется выраженная боль и есть серьезное нарушение функции сустава, показано проведение хирургической коррекции.
Россия быстро догоняет ведущие западные страны по хирургической активности при ОА: у нас делают около 180 тыс. подобных операций в год. Отработанная техника операций, использование современных высокотехнологичных эндопротезов и методов их фиксации, активная программа профилактики периоперационных хирургических осложнений (септических, тромбоэмболических и др.) делают ТЭКС и ТЭТБС эффективными и относительно безопасными методами лечения ОА.
Более 80% пациентов довольны исходом операции.
К сожалению, здесь есть определенные проблемы, и одна из главных, которая привлекает в последнее время активное внимание мирового медицинского сообщества, — это послеоперационная боль (ПОБ). Когда пациент направляется на операцию эндопротезирования, он рассчитывает получить облегчение страданий.
Каждый случай ПОБ — это инвалидизированный пациент с катастрофическим снижением качества жизни, разочарованный в современной медицине. Необходимость приема анальгетиков, реабилитации и социальной поддержки приводит к значительным финансовым потерям. По данным, 41% продолжали прием неопиоидных анальгетиков (преимущественно НПВП), а 23% — опиоидов. Эти цифры убедительно показывают, как много пациентов имеют ПОБ и нуждаются в серьезном контроле болевых ощущений.
Что является причиной развития ПОБ? По современным представлениям, патогенез этого сложен и имеет много компонентов. Их можно разделить на три большие группы:
- связанные с хирургическими осложнениями;
- связанные с сопутствующей патологией;
- связанные с исходно имеющейся хронической болью.
Первая группа причин определяется ошибками и проблемами при проведении хирургического вмешательства. К ним относятся нестабильность эндопротеза, подпротезный перелом кости, а также септические осложнения. Частота осложнений эндопротезирования может возрастать у лиц пожилого возраста с избыточным весом, выраженной коморбидностью, системными заболеваниями и иммунодефицитом. Ухудшить результаты оперативного лечения может гетеротопическая оссификация (ГО) — процесс массивного отложения кальцинатов в мягких тканях (мышцах, связках, фасциях), что может вызвать ограничение движений и боль в области эндопротеза. Причина этого осложнения до конца не выяснена. Предполагают, что его развитие связано с грубыми манипуляциями, приводящими к повреждению мягких тканей, формированию гематом, воспалительной реакции и активации факторов роста.


Большое значение в развитии ПОБ придается метаболическим нарушениям, и прежде всего ожирению. Это серьезная коморбидная патология, оказывающая значительное влияние на развитие и прогрессирование ОА, особенно коленных суставов. Без сомнений, ожирение следует рассматривать как один из основных факторов риска ПОБ. С одной стороны, избыточный вес существенно повышает нагрузку на прооперированный сустав и сопряженные структуры, провоцируя биомеханические нарушения и повреждение элементов связочного аппарата, с другой — избыточная жировая ткань является мощным источником системной воспалительной активности. Нарушение кровоснабжения и токсическое действие свободных жирных кислот приводит к некробиотическим изменениям и массивным некрозам адипоцитов. Это, в свою очередь, приводит к гиперпродукции провоспалительных цитокинов жировой ткани — адипокинов и активации макрофагов, сопровождающейся синтезом ФНО-α, ИЛ-1β, ИЛ-6 и других цитокинов, а также системным повышением концентрации СРБ. Системное воспаление оказывает негативное влияние на репарацию тканей после хирургического вмешательства, провоцирует неоангиогенез и рост остеофитов. Ожирение ассоциировалось с худшим функциональным исходом и развитием ПОБ.
Третья причина, ассоциирующаяся с серьезным риском развития ПОБ, — уже существующая хроническая боль. Хорошо известно, что боль при ОА может персистировать месяцами и годами, принимая характер хронической. При этой патологии причиной стойких болевых ощущений становится не только периферическое повреждение (изменения ткани сустава — синовит, остеит, разрушение хряща и окружающих структур), но и изменения самой болевой системы.
Длительное возбуждение ноцицепторов приводит к нейропластическим процессам на уровне нейронов задних рогов спинного мозга и вышележащих отделов болевой системы. При этом возникает феномен центральной сенситизации (ЦС), при котором существенно снижается болевой порог. В этой ситуации даже небольшое периферическое раздражение может приводить к появлению интенсивной боли.
ЛЕЧЕНИЕ
Один из основных методов профилактики ПОБ — эффективное обезболивание в преди послеоперационном периоде. Даже при наличии центральной составляющей боли уменьшение периферической ноцицептивной стимуляции способно оказать позитивное влияние на выраженность хронической боли. По мнению ведущих экспертов, успех обезболивания зависит от мультимодального подхода: использования средств, воздействующих на разные звенья патогенеза боли. Это положение представлено в недавно опубликованных рекомендациях по периоперационному обезболиванию при эндопротезировании корейского (KKRR) и испанского (SECOT-GEDOS) обществ хирургов-ортопедов.
В обоих документах, кроме применения эпидуральной и локальной анестезии, опиоидов и центральных анальгетиков, настоятельно рекомендуется применение нестероидных противовоспалительных препаратов (НПВП).
НПВП широко используют при лечении ОА. Блокируя фермент циклооксигеназу-2, они предупреждают образование простагландина Е2, который играет ключевую роль в формировании периферической и центральной сенситизации. НПВП подавляют локальное воспаление, вызывающее постоянную активацию ноцицепторов. Кроме этого, НПВП способны блокировать развитие неоангиогенеза и гетеротопической оссификации — важных механизмов, участвующих в формировании ПОБ. Участие ЦС в развитии ПОБ предполагает использование в комплексной программе обезболивания после ТЭКС и ТЭТБС препаратов, влияющих на центральные механизмы формирования боли. Так, имеются данные о повышении уровня анальгезии и снижении потребности в опиоидах у пациентов, получавших в периоперационном периоде габапентиноиды и дулоксетин.
Принципиальное значение в предупреждении ПОБ придается ранней активации пациентов, применению комплексных реабилитационных программ, а также физиотерапии.
Так, криотерапия, чрескожная электронейростимуляция, лечебная физкультура и другие немедикаментозные методы способны снизить интенсивность боли и улучшить функциональное восстановление после хирургического вмешательства.
ЗАКЛЮЧЕНИЕ
Хроническая ПОБ — серьезная проблема для современной хирургии. Она отмечается более чем у 20% больных после ТЭКС и ТЭТБС. Это многофакторное осложнение, которое связано с течением ОА, особенностями восприятия боли, наличием патологии других отделов скелетномышечной системы. Важную роль в предупреждении ПОБ имеет комплексный контроль боли, медицинская реабилитация и физиотерапия в послеоперационном периоде.

Нестабильность эндопротеза: причины, симптомы, диагностика, лечение
Асептическая нестабильность эндопротезов – это несостоятельность эндопротезов, вызывающая нарушения в обменных процессах костной ткани вокруг компонентов эндопротеза и ведущая к её разрушению с нарушением функции тазобедренного сустава
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Аннотация научной статьи по клинической медицине, автор научной работы — Мукуца Ирина Георгиевна, Царенко Сергей Васильевич, Лядов Константин Викторович, Конева Елизавета Сергеевна, Волошин Алексей Григорьевич
Цель исследования оценить влияние мультимодального обезболивания на раннюю реабилитацию пациентов после эндопротезирования тазобедренного сустава . Материал и методы. Проведено проспективное одноцентровое рандомизированное исследование, в которое вошли 32 пациента. Пациенты первой группы получали парацетамол, кеторолак и трамадол, второй группы кеторолак внутривенно, третьей группы эторикоксиб и габапентин. Больным второй и третьей групп проводили эпидуральную аналгезию ропивакаином. Мультимодальное обезболивание проводилось в течение 48 часов после операции. Оценку интенсивности боли проводили при помощи ВАШ, нейропатического компонента боли по опроснику DN4. Регистрировали время первой и второй вертикализации пациентов ходьбы с опорой на ходунки и фиксированием пройденного расстояния за 2 минуты. Результаты. Интенсивность боли более 50 мм по ВАШ при движении хотя бы один раз за 48 часов после операции отмечалась у 9% пациентов первой группы, у 22% больных второй и у 8% пациентов третьей группы. Количество больных с нейропатическим компонентом болевого синдрома уменьшилось с 25% до 3% (р≤0,05). Первую вертикализацию проводили через 10±8 часов после операции, вторую через 21±8 часов. Отмечено более частое развитие нежелательных явлений у пациентов первой группы по сравнению с больными второй и третьей групп при первой (91%, 33% и 25%, р≤0,05) и второй вертикализации (70%, 25% и 17%, р≤0,05). Выводы. Мультимодальная аналгезия позволяет проводить успешную активизацию пациентов после эндопротезирования тазобедренного сустава в первые сутки после операции. У пациентов третьей группы отмечается тенденция к оптимальной комбинации эффективности и безопасности аналгетической терапии.
Похожие темы научных работ по клинической медицине , автор научной работы — Мукуца Ирина Георгиевна, Царенко Сергей Васильевич, Лядов Константин Викторович, Конева Елизавета Сергеевна, Волошин Алексей Григорьевич
MULTIMODAL ANALGESIA AFTER TOTAL HIP ARTHROPLASTY
Purpose to assess the effect of multimodal analgesia in the early rehabilitation of patients after hip replacement . Materials and methods. A prospective single-centre randomized research, which included 32 patients. Patients of the 1st group received paracetamol, ketorolac and tramadol, the 2nd group of patients ketorolac intravenously and the 3rd group of patients etoricoxib and gabapentin. Patients of the 2nd and the 3rd groups underwent epidural analgesia with ropivacaine. Multimodal analgesia was carried out for 48 hours after the surgery. Assessment of pain intensity was performed by the VAS (visual analogue scale), a neuropathic pain component on the DN4 questionnaire. Time was recorded during the first and second verticalization of patients, using the distance walkers and by fixing the distance covered with in 2 minutes. Results. The intensity of pain for more than 50 mm on VAS at movement at least once every 48 hours after the surgery was occurred among 9% of the 1st group, 22% of patients from the 2nd group and 8% of patients of the 3rd group. Number of patients with neuropathic pain component decreased from 25% to 3% (p ≤ 0.05). The first verticalization was performed 10 ± 8 hours after the surgery, the second 21 ± 8 hours later. Two-minute walk distance was 5 ± 3 and 8 ± 4 m, respectively. It is noted more frequent adverse events in patients of the 1st group was noted compared to patients of the 2nd and the 3rd groups during first (91%, 33% and 25%, p ≤ 0.05) and the second verticalization (70%, 25% and 17%, p ≤ 0.05). Multimodal analgesia allows to proceed with the successful activation of patients after hip replacement with in the first day after the surgery. The 3rd group patients are noted with a tendency for the optimal combination of efficient and safe of analgetic therapy.
МУЛЬТИМОДАЛЬНОЕ ОБЕЗБОЛИВАНИЕ ПОСЛЕ ТОТАЛЬНОГО ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА
И.Г. Мукуца, С.В. Царенко, К.В. Лядов, Е.С. Конева, А.Г. Волошин
Цель исследования - оценить влияние мультимодального обезболивания на раннюю реабилитацию пациентов после эндопротезирования тазобедренного сустава.
Материал и методы. Проведено проспективное одноцентровое рандомизированное исследование, в которое вошли 32 пациента. Пациенты первой группы получали парацетамол, кеторолак и трамадол, второй группы - кеторолак внутривенно, третьей группы - эторикоксиб и габапентин. Больным второй и третьей групп проводили эпидуральную анал-гезию ропивакаином. Мультимодальное обезболивание проводилось в течение 48 часов после операции.
Оценку интенсивности боли проводили при помощи ВАШ, нейропатического компонента боли - по опроснику ЭШ. Регистрировали время первой и второй вертикализации пациентов - ходьбы с опорой на ходунки и фиксированием пройденного расстояния за 2 минуты.
Результаты. Интенсивность боли более 50 мм по ВАШ при движении хотя бы один раз за 48 часов после операции отмечалась у 9% пациентов первой группы, у 22% больных второй и у 8% пациентов третьей группы. Количество больных с нейропатическим компонентом болевого синдрома уменьшилось с 25% до 3% (р 4 баллов по DN4) до операции отмечен у 25% больных.
Регистрировали время первой и второй верти-кализации пациентов - присаживание в постели, вставание на ноги и ходьбы с опорой на ходунки с фиксированием пройденного расстояния за 2 минуты. Учитывались все нежелательные явления за время обезболивания и активизации пациентов.
Методы обезболивания пациентов после эндопротезирования тазобедренного сустава
Путь введения Группа
1(п=11) 2 (п=9) 3 (п=12)
Эторикоксиб 120 мг 1-е
Перорально - - сутки после операции Габапентин 300-900-300 мг1-3-6 сутки после операции
Внутривенно Парацетамол 4 г/сут Кеторолак 90 мг/сут Трамадол КПО Кеторолак 90 мг/сут -
Эпидурально - Ропивакаин ПЭИ или КПО Ропивакаин ПЭИ или КПО
Статистическую обработку проводили при помощи персонального компьютера с пакетом прикладных программ статистических исследований Statistica 8.0. При статистическом анализе данных использовали критерий х2. Достоверными различия считались при р 4 баллов) у больных трех групп, %
Группа До операции При выписке
Всего(n=32) В (25%) 1 (3%)*
Примечание: * - р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Нельзя недооценивать влияние обезболивания в раннем послеоперационном периоде после эндопротезирования тазобедренного сустава на формирование хронического болевого синдрома. При инфильтрации зоны операции местными анестетиками и комбинированном обезболивании целекоксибом, парацетамолом и габапенти-ном в течение 6 дней 68% пациентов сообщают об умеренной и сильной боли при ходьбе через 1 месяц и необходимости терапии сильными опи-оидами [1]. В сравнении с системной аналгезией регионарная уменьшает интенсивность боли, потребление опиоидов и количество нежелательных явлений, однако не влияет на реабилитацию и сроки госпитализации после операции [7]. Более того, продленная блокада периферических нервов может сопровождаться мышечной слабостью и увеличивать риск падения пациентов [3].
Предложенные нами схемы мультимодальной аналгезии позволяют эффективно купировать болевой синдром, в том числе с нейропатическим компонентом. Основой послеоперационного обезболивания в раннем послеоперационном периоде являлась эпидуральная аналгезия. Комбинация эпидурального обезболивания с классическим НПВП или специфическим ингибитором ЦОГ-2 и габапентином сопровождалась хорошей эффективностью обезболивания и невысоким количеством нежелательных явлений. У пациентов, имеющих противопоказания к проведению регионарных методов обезболивания, была эффективна комбинация парацетамола, кеторола-ка и трамадола. Применение контролируемого пациентом обезболивания (раствором местного анестетика в эпидуральное пространство или тра-мадола внутривенно) позволяло больному подбирать дозу болеутоляющего препарата исходя из своих ощущений и потребностей в каждый момент времени, тем самым создавая оптимальные условия для комфортного и безболезненного процесса реабилитации.
Нами не отмечено ни одного случая исключения из исследования в связи с неэффективностью или отказом больного от КПО. Все варианты послеоперационного обезболивания - на основе эпидуральной блокады или системного обезболивания - позволяли проводить успешную акти-
визацию пациентов после эндопротезирования тазобедренного сустава уже в первые сутки после операции. У пациентов третьей группы, получающих противовоспалительную специфическую терапию и регионарное обезболивание, достигнута оптимальная комбинация эффективности и безопасности аналгетической терапии.
Заключение. По предварительным данным, третья схема является наиболее оптимальной для обезболивания пациентов после эндопротезирования тазобедренного сустава.
Влияние мультимодальной аналгезии на возможности ранней реабилитации пациентов и формирование хронического болевого синдрома после эндопротезирования суставов требует дальнейшего изучения.
1. Andersen L.0., Gaarn-Larsen L., Kristensen B.B., Husted H., Otte K.S., Kehlet H. Subacute pain and function after fast-track hip and knee arthroplasty. Anaesthesia. 2009;64(5):508-513.
2. Clarke H., Pereira S., Kennedy D., Andrion J., Mitsakakis N., Gollish J., Katz J., Kay J. Adding gabapentin to a multimodal regimen does not reduce acute pain, opioid consumption or chronic pain after total hip arthroplasty. Acta Anaesthesiol. Scand. 2009;53(8):1073-1083.
3. Ilfeld B.M., Duke K.B., Donohue M.C. The association between lower extremity continuous peripheral nerve blocks and patient falls after knee and hip arthroplasty. Anesth. Analg. 2010;111(6):1552-1554.
4. van Haelst I.M., Bocxe J.S., Burger B.J, Doodeman H.J., de Roode E.C., van Genderen W.E. Pain treatment following knee and hip replacement surgery. Ned. Tijdschr. Geneeskd. 2009;153:B428.
5. Holm B., Kristensen M.T., Husted H., Kehlet H., Bandholm T. Thigh and knee circumference, knee-extension strength, and functional performance after fast-track total hip arthroplasty. PM R. 2011;3(2):117-124;
6. Husted H., Lunn T.H., Troelsen A., Gaarn-Larsen L., Kristensen B.B., Kehlet H. Why still in hospital after fast-track hip and knee arthroplasty? Acta Orthop. 2011;82(6):679-684.
7. Macfarlane A.J., Prasad G.A., Chan V.W., Brull R. Does regional anaesthesia improve outcome after total hip arthroplasty? A systematic review. Br. J. Anaesth. 2009;103(3):335-345.
8. Tiippana E.M., Hamunen K, Kontinen V.K., Kalso E. Do surgical patients benefit from perioperative gabapentin/pregabalin? A systematic review of efficacy and safety. Anesth. Analg. 2007;104(6):1545-1556
СВЕДЕНИЯ ОБ АВТОРАХ:
Мукуца Ирина Георгиевна - врач анестезиолог-реаниматолог e-mail: kukushka.irina@mail.ru;
Царенко Сергей Васильевич - д.м.н. руководитель центра анестезиологии и реанимации e-mail: s9637501492@yandex.ru;
Лядов Константин Викторович - член-корр. РАМН, д.м.н., профессор. директор Центра е-mail: fgylrc@gmail.com;
Конева Елизавета Сергеевна - к.м.н. заведующая отделением ЛФК е-mail: cvmr@bk.ru;
Волошин Алексей Григорьевич - к.м.н. зав. отделением реанимации и интенсивной терапии

Статистика осложнений в процентах
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.
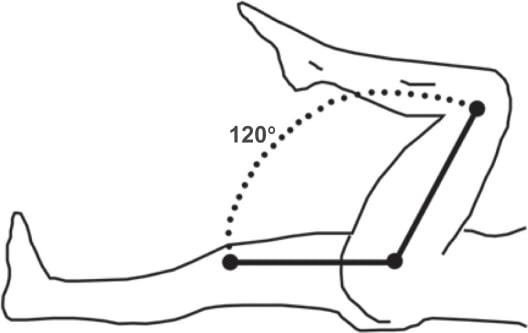
Если Вам провели операцию, прошло достаточно времени, но нога не может повторить амплитуду движения здоровой конечности, то это результат отсутствия реабилитации.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
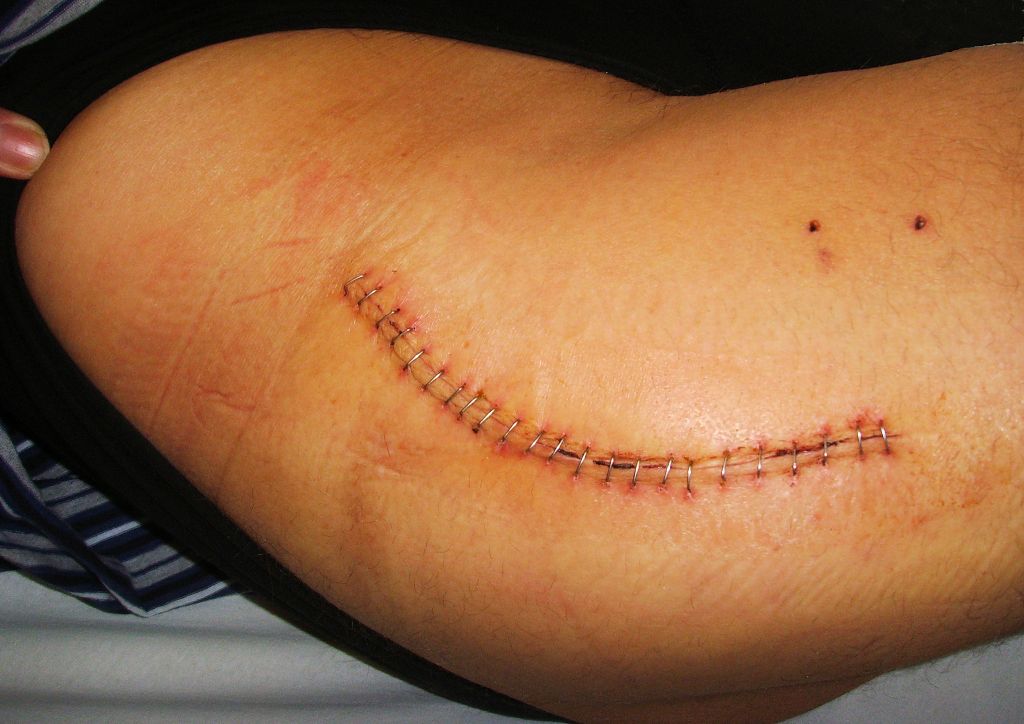
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Эндопротезирование тазобедренного сустава: отзывы пациентов о реабилитации
Человек не задумывается, насколько важно для него движение, не обращает внимание на внезапно возникшую боль в теле, слабость в ногах, пока не наступает момент, когда передвигаться самостоятельно уже нет сил.
Тазобедренный сустав — наиболее крупное костное соединение в теле человека, относится к шаровидному и многоосному типу. Он несет основную нагрузку массы тела и позволяет твердо стоять на двух ногах. Из-за патологических процессов в диартрозе (заболеваний, травмирования) возникает опасность оказаться прикованным к кровати.
Заболевания подобного характера имеют прогрессирующее течение, консервативная терапия практически не дает эффекта, временно притупляя симптомы. Дегенерация и дистрофия поверхностей шейки бедра продолжается, приводя к его полному разрушению. Основным лечением должно стать эндопротезирование, основанное на возмещении разрушенного костного соединения протезом.
Протезирование тазовой области — часто проводимая хирургическая процедура. Ежегодно только в Москве проводится более 1000 операций по замене родного сустава на искусственный.
Показания к процедуре, при которых в 98% случаев хирургии не избежать:
- деформирующий остеартроз (коксартроз) на 3 и более стадиях развития;
- поражение суставной ткани при заболеваниях системного характера (болезнь Бехтерева, красная волчанка);
- переломы тазовой кости различной сложности;
- доброкачественные новообразования в костной структуре.
Отзывы пациентов, перенесших операцию, их истории выздоровления или негативный опыт — важная информация для тех, кому только предстоит перенести подобное. Ознакомиться с такой информацией можно в интернете.
Операция относится к наиболее благоприятному виду протезирования, не требует такой длительной реабилитации, как при протезировании коленного сочленения. Развернутый отзыв предоставила одна из пациенток, прошедшая восстановление ТБС.
«Об этой операции знаю от своей двоюродной сестры. Если говорить о ее достоинствах, можно сказать только одно: боль действительно уходит. Но, представляю, как человеку нелегко решиться на эндопротезирование.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.

Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Боли после эндопротезирования тазобедренного сустава: причины и лечение
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.

В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация.
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.

Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
Читайте также:


