Операция при несостоятельности мышц тазового дна
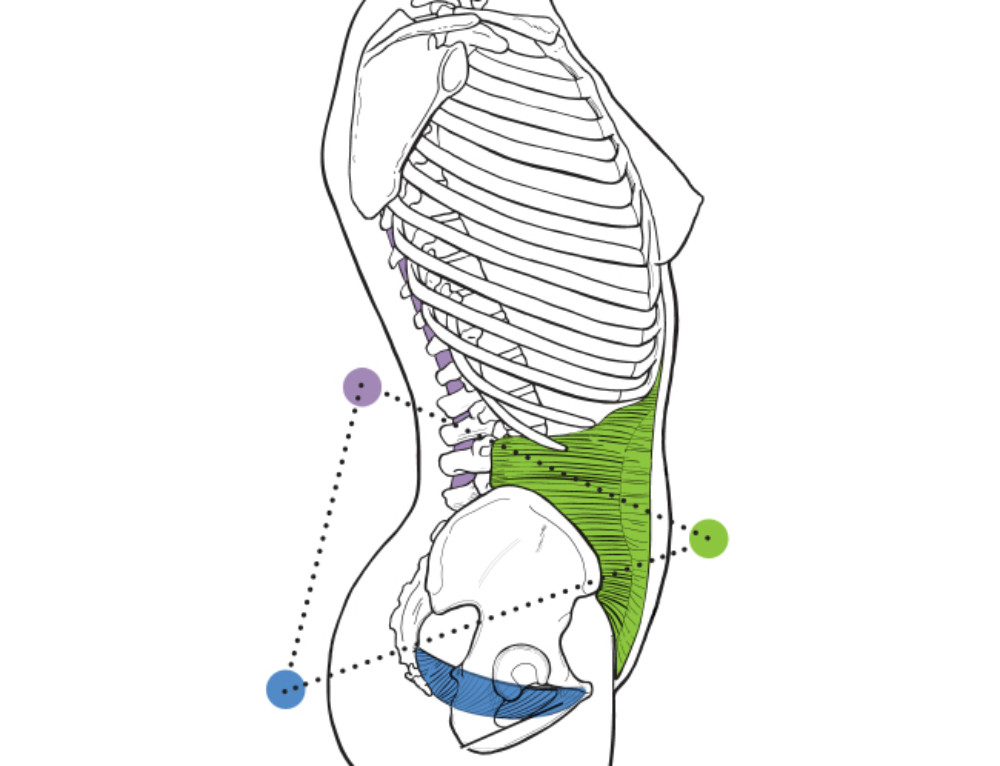
Связь между болью в нижней части спины и дисфункцией тазового дна, особенно у женщин, находит все больше подтверждений в научной литературе. Однако параметры этой корреляции еще только предстоит установить. Тазовое дно сформировано скелетными мышцами, и, если они по каким-то причинам не сокращаются должным образом, это приводит к несостоятельности тазового дна. Из-за этого могут возникнуть недержание мочи, опущение органов малого таза, фекальная инконтиненция, а также другие функциональные и чувствительные расстройства, связанные с опорожнением мочевого пузыря и кишечника.
Несостоятельность мышц тазового дна (МТД) могут проявляться самым разным образом: слабостью, низкой выносливостью, чрезмерным напряжением, укорочением длины и гиперфункцией.
Современные данные говорят о том, что у пациентов с болями в нижней части спины обнаруживается гораздо более тяжелая степень дисфункции тазового дна, чем у пациентов, не страдающих болями в пояснице.
Эпидемиология/Этиология
Боль в пояснице является одной из самых распространенных проблем опорно-двигательного аппарата: согласно статистическим данным, примерно 70-80% населения хотя бы раз столкнутся с этим состоянием в течение своей жизни. Травма, разнообразные патологии и даже неправильная походка могут быть одной из сотен причин, вызывающих боль в поясничном отделе. Впрочем, только в 15% случаев проблему запускает какой-то один конкретный фактор. Исследования выявляют очень низкую корреляцию между патогенезом заболевания и связанной с ней болью и инвалидностью.
C дисфункцией тазового дна сталкивается 25% всех женщин и более трети женщин старше 65 лет. Истинный масштаб проблемы недооценен по следующим причинам: неоднородность исследуемой категории пациентов, недостаточная стандартизация терминов, а также замалчивание симптомов самими пациентками в силу деликатности и интимности проблемы. Несмотря на то, что несостоятельность тазового дна является физиологической проблемой, ее психосоциальное влияние на качество жизни пациента сложно переоценить. По некоторым прогнозам, хронические проблемы со здоровьем, связанные с дисфункцией тазового дна, увеличатся на 50% в течение следующих 30 лет из-за увеличения числа женщин, достигших возраста 65 лет.
Тазовые дисфункции не имеют какой-то конкретной причины. На развитие болезни скорее всего влияют анатомические, физиологические, генетические компоненты, а также особенности репродуктивной системы и образ жизни.
Основными факторами риска являются:
- беременность и роды;
- возраст;
- гормональные изменения;
- ожирение;
- инфекции нижних отделов мочевыводящих путей;
- операции на органах малого таза.
Лонгитюдное исследование на молодых девушках, женщинах среднего и старшего возраста показало, что те пациентки, в анамнезе которых уже были эпизоды недержания мочи, проблемы с ЖКТ и дыханием, с большей вероятностью испытывали боль в поясничном отделе. Данная связь может объясняться изменениями в морфологии и постуральной активности мышц туловища, в том числе дыхательных мышц и МТД, которые обеспечивают механическую поддержку позвоночника и таза.
Анатомия
Кости и связочный аппарат, сократительная сила мышц и нервная система – все это формирует пояснично-тазовую стабильность. К костям и связкам относятся поясничный отдел позвоночника и поддерживающие его связки, таз, лобковый симфиз и крестцово-подвздошные суставы. Такая конструкция переносит вес тела с верхней части туловища к головкам бедренных костей. Диафрагма, поперечная мышца живота, мышцы тазового дна и многораздельные мышцы работают как синергисты, оказывая влияние на положение тела через регуляцию внутрибрюшного давления и напряжение пояснично-грудной фасции. Нервная система просчитывает необходимые условия для поддержания пояснично-тазовой стабильности, определяет текущее состояние этого региона и запускает необходимые механизмы, чтобы оптимально реализовать имеющиеся функциональные запросы.
Тазовое дно формирует нижнюю границу живота и таза. Данная мышечная структура поддерживает органы малого таза и брюшной полости. Это единственная группа мышц с поперечными волокнами, способных нести на себе нагрузку. Данные мышцы функционируют как одно целое и не сокращаются по отдельности. Они играют важнейшую роль в поддержании и увеличении внутрибрюшного давления во время поднятия тяжестей, чихания, кашля, смеха. Их задача – не допустить подтекания мочи или кала во время этих действий.
МТД совместно с мышцами брюшной стенки и многораздельными мышцами используют механизм упреждающего нервного сигнала, чтобы стабилизировать туловище, а также отрегулировать внутрибрюшное давление в ответ на изменения положения тела.
Об анатомии тазового дна подробнее можно почитать здесь.
Клиническая картина
Опыт показывает, что пациент с болью в нижней части спины, а также несостоятельностью МТД, будет иметь следующие характеристики:
- Женщины среднего или старшего возраста.
- Естественные роды в анамнезе (причем количество родов пропорционально увеличивает вероятность проблем с тазовым дном).
- Ожирение.
- Пояснично-тазовые боли.
- Недержание мочи или кала.
- Хронический запор.
- Хронические тазовые боли.
- Диспареуния (боль до, во время и после полового акта).
У многих женщин с нейромышечными дисфункциями тазовых органов наблюдается задний наклон таза и сглаженный поясничный лордоз. Некоторые исследования предполагают, что боль в крестцово-подвздошной области может ухудшить двигательный контроль МТД.
Дифференциальная диагностика
Дисфункция мышц тазового дна и пояснично-тазовая боль сложно диагностируется, так как их сложно подтвердить анатомически. Кроме того, они дают богатую симптоматику, но при этом связь с патофизиологией прослеживается слабо. В дополнение, нередко сами пациенты стесняются говорить о своих симптомах и замалчивают их.
- Синдром конского хвоста.
- Сексуальная дисфункция.
- Инфекция мочевых путей.
Обследование пациента
- Как часто вы писаете? (в норме – каждые 2-4 часа, или 6-8 раз в день).
- Сталкивались ли вы с подтеканием мочи во время кашля, чихания, смеха или выполнения физических упражнений?
- Происходило ли подтекание мочи во время внезапного сильного позыва к мочеиспусканию?
- Бывало ли, что вы не успевали вовремя сходить в туалет?
- Случалось ли вам оказываться в ситуациях, когда вы не контролировали работу кишечника?
Оценку боли лучше начать проводить с заполнения опросника Oswestry (индекса ограничения жизнедеятельности из-за боли в нижней части спины). Выбор стратегии лечения будет зависеть от количества набранных баллов.
- Оценка постуры.
- Пальпация.
- Неврологическое обследование.
- Объем активных движений в пояснице и тазобедренных суставах.
- Оценка подвижности суставов поясничного отдела позвоночника.
- Убедитесь, что причина боли не кроется в тазобедренном суставе. Для этого проведите тест квадранта тазобедренного сустава (сгибание бедра с отведением и приведением) и FABER-тест (сгибание, отведение и наружная ротация). Кросс-секционное исследование Dufour и соавторов подтверждает предыдущее исследование, предполагающее, что FABER-тест может использоваться для выявления слабости тазового дна, что, в свою очередь, является одним из параметров боли в нижней части спины.
- Оценка крестцово-подвздошных суставов (тест Gaenslen).
Основной массе пациентов с болью в нижней части спины и несостоятельностью тазового дна, скорее всего, потребуются упражнения, направленные на стабилизацию корпуса. Решение о проведении полного обследования тазового дна зависит от первичных жалоб пациента.
- Пальпацию влагалища – качественную оценку правильности сокращения мышц. Пальцевое исследование позволяет лучше понять связь между пояснично-тазовой болью и состоянием МТД. Чаще всего при мануальном обследовании выявляется их болезненность, на втором месте – слабость.
- Трансабдоминальное ультразвуковое исследование для оценки качества произвольной и непроизвольной активации МТД и поперечной мышцы живота.
- Оценка силы МТД должна проводиться с использованием перинеометра и/или иглы электромиографа (EMG) для получения количественных данных о сокращениях мускулатуры.
Лечение
Фармакотерапия в основном направлена на проблему недержания мочи, нежели на несостоятельность мышц. Цель препаратов – увеличить давление закрытия уретры за счет воздействия на гладкие и поперечнополосатые мышцы уретры. Некоторые пациенты для облегчения симптомов могут использовать болеутоляющие средства или инъекции кортикостероидов. Впрочем, основную проблему с несостоятельностью МТД и болью в нижней части спины эти лекарства не решат.
Операция показана тем пациенткам со слабостью МТД и болью в нижней части спины, кому не помогли консервативные методы (например, физическая терапия) и которые имеют симптомы, значительно влияющие на качество их жизни.
Для решения проблемы, связанной с дисфункцией малого таза, выполняют следующие операции:
- Лобково-влагалищные слинговые операции.
- Имплантация искусственного сфинктера мочевого пузыря.
- Мидуретральный слинг.
Из методов физической терапии применяются тренировка МТД, мануальная терапия, тренировки с биологической обратной связью (бос-терапия), двигательное обучение, поведенческая психотерапия. Мануальная терапия и бос-терапия используются, чтобы помочь пациентке лучше осознать эту область своего тела и улучшить ее возможности сокращать и расслаблять мышцы в дополнении к их укреплению.
Контроль МТД – ключ к профилактике недержания мочи и способ снизить боль в области таза. Дисфункцию органов малого таза можно лечить укреплением МТД и улучшением контроля этой области. Тренировкой МТД, совмещенной с бос-терапией можно добиться больших результатов, чем одной только тренировкой МТД. Кроме того, согласно ряду исследований, эффект также может быть сильнее, если к указанным техникам добавить электрическую стимуляцию.
Рандомизированное контролируемое исследование, проведенное на 20 женщинах с хронической болью в нижней части спины, выявило, что физиотерапия, проводимая совместно с тренировкой МТД, оказывала больший положительный эффект на силу и выносливость указанных мышц. Кроме того, при таком подходе значительно снижалась боль и функциональная недееспособность. Однако значительной разницы между контрольной и экспериментальной группами найдено не было. Можно предположить, что тренировка МТД в сочетании с обычным лечением не превосходила по эффективности обычное лечение только у пациенток с хронической болью в нижней части спины.
Современные данные подтверждают эффективность предыдущего протокола упражнений. Цель каждого тренировочного протокола — восстановление нервно-мышечного контроля тазового дна и глубоких мышц живота в функциональном отношении. Также существуют серьезные доказательства, что тренировка МТД может являться консервативным методом лечения стрессового недержания мочи.
Последовательность упражнений при боли в нижней части спины и дисфункции тазового дна

Упражнения на стабилизацию поясничного отдела

Лечение для такого пациента также должно включать консультирование по ведению здорового образа жизни. Новыми здоровыми привычками могут стать поддержание правильной осанки, контроль за весом, подходящая диета, регулярные физические нагрузки и воздержание от курения.
Заключение
Трансабдоминальное ультразвуковое исследование доказало, что мышцы тазового дна и мускулатура туловища сокращаются совместно для обеспечения стабильности поясничного отдела и таза. Недостаточный нервно-мышечный контроль МТД может быть связан с нестабильностью туловища, что приводит к боли в нижней части спины.
Для физиотерапевта важно учитывать наличие дисфункции тазового дна при оценке и лечении пациентов с болью в нижней части спины. Последние исследования позволили добиться значимых успехов в терапии несостоятельности тазового дна и боли в нижней части спины, однако связь между этими двумя состояниями требует дальнейшего изучения, равно как и поиск наилучших методов работы с ними.
Physiopedia — Low Back Pain and Pelvic Floor Disorders.
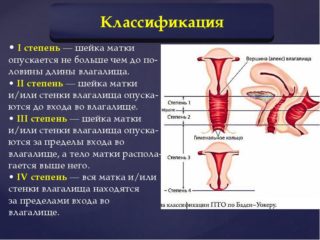
Осложненные роды, избыточный вес, занятия тяжелыми видами физической деятельности, возрастные изменения могут стать причиной несостоятельности мышц тазового дна у женщин. Такая патология возникает, когда мышцы тазового дна не могут удерживать органы малого таза в физиологичном положении. Опущение органов влечет за собой неприятные последствия: боль, хронические воспалительные процессы мочеполовой системы, нарушения мочеиспускания и дефекации. Операция по укреплению мышц тазового дна у женщин позволяет восстановить их функции, устранить симптомы и вернуть внутренние органы в их нормальное положение.
Преимущества оперативного укрепления мышц тазового дна у женщин
Реконструктивная хирургия мышц тазового дна показана в том случае, когда консервативные методики коррекции исчерпали себя, не принеся должного эффекта. Как правило, при опущении органов малого таза 3 и 4 степени тяжести операция становится единственной возможностью вернуть им правильное, физиологичное положение. Во время операции целостность связок и мышц восстанавливается с использованием тканей пациента и/или сетчатого трансплантата.
Преимущества хирургического метода лечения: высокая эффективность даже в отношении патологии тяжелой степени, минимальный риск возникновения рецидивов.
Показания и противопоказания к операции
Показаниями к проведению пластики мышц тазового дна у женщин являются:
- разрывы и иные травмы промежности,
- опущение и выпадение матки или купола влагалища,
- недержание мочи,
- ректоцеле (выпадение слизистой оболочки прямой кишки).
В отдельных случаях операция по восстановлению мышц тазового дна проводится, если женщина хочет восстановить утраченную чувствительность стенок влагалища.
Противопоказаниями к проведению операции являются:
- острые инфекционные заболевания,
- хронические заболевания в стадии обострения,
- легочная недостаточность,
- сердечно-сосудистые патологии в стадии декомпенсации,
- варикозное расширение сосудов нижних конечностей в стадии обострения,
- заболевания крови, связанные с нарушением ее свертываемости,
- наличие у пациентки злокачественных новообразований.
К относительным противопоказаниям относятся некоторые хронические заболевания, например, сахарный диабет. В этом случае решение об операции принимается в индивидуальном порядке.
Виды хирургического восстановления мышц тазового дна
Для реконструкции тазовых мышц у женщин используются методы леваторопластики и кольпоперинеопластики.
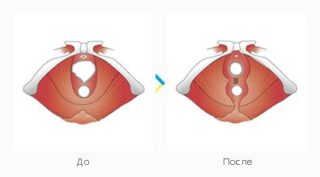
Операция направлена на укрепление мышечной основы тазового дна. Проводится при опущении и выпадении органов малого таза через влагалищное кольцо. Выполняется под общим наркозом либо с применением эпидуральной анестезии.
- рассекают влагалищно-прямокишечную перегородку;
- выделяют передние пучки парной лобково-копчиковой мышцы;
- края пучков сшивают над стенкой прямой кишки;
- после тщательного гемостаза края раны ушивают.
Послеоперационные швы снимают на пятый день после проведения леваторопластики, в течение двух недель пациентке нельзя сидеть. Беременность в течение первого года нежелательна.

Показаниями к проведению кольпоперинеопластики являются опущение купола влагалища, матки, мочевого пузыря и связанное с ним недержание мочи. Как и леваторопластика, операция проводится под общей анестезией либо с применением эпидурального обезболивания.
- проводят продольный надрез прямокишечно-влагалищной перегородки;
- из слизистой задней стенки влагалища и кожи промежности выкраивают ромбовидный лоскут;
- края разреза соединяют под тупым углом в задней трети промежности над анальным отверстием;
- при выпадении прямой кишки также производят изолированное ушивание мышц, поднимающих задний проход.
Первые 7-8 дней после операции пациенткам показан постельный режим. При отсутствии осложнений выписка из стационара происходит на 10-12 день.
Подготовка к операции
Перед хирургическим вмешательством пациентам необходимо пройти полное обследование с целью выявления заболеваний, которые могут стать причиной послеоперационных осложнений. В обязательном порядке проводится электрокардиография. Также необходимы лабораторные анализы крови и мочи.
Обязательным условием является отсутствие воспалительных процессов во влагалище. При выявлении кольпита перед операцией проводится обязательная антимикробная терапия.
Перед процедурой очищают кишечник, в мочеточник вводят катетер мочеприемника, а на ноги пациентки надевают компрессионные чулки.
Особенности послеоперационного периода
Реабилитационный период после хирургического восстановления мышц тазового дна занимает, как правило, 2-3 недели. В течение этого срока рекомендуется соблюдать следующие правила:
- избегать чрезмерных нагрузок, не поднимать тяжелые предметы;
- не кататься на велосипеде;
- отказаться от посещения сауны, бани, солярия;
- отказаться от приема ванн в пользу душа;
- ежедневно проводить обработку влагалища антисептическим раствором;
- не садиться первые 10-14 дней;
- в течение полутора-двух месяцев необходимо воздерживаться от половой жизни.
Лазерная коррекция мышц тазового дна
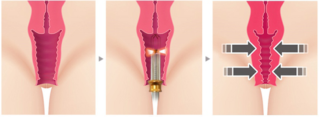
Альтернативой хирургическому вмешательству является лазерная коррекция мышц тазового дна. Процедура показана при патологиях легкой степени, при стрессовом недержании мочи и снижении чувствительности влагалища.
Как правило, необходимы 2 процедуры с промежутком в 1 месяц, но в отдельных случаях может потребоваться до 4 процедур. Использование высокочастотного лазера позволяет:
- сократить соединительные ткани влагалища, создав более прочную опору для матки при ее опущении;
- стимулировать выработку коллагена, ответственного за упругость и эластичность тканей;
- ускорить образование новых капилляров, улучшить кровообращение и кровоснабжение слизистой влагалища.
Противопоказания к операции:
- наличие воспалительных процессов во влагалище, мочевыводящих путях, органах малого таза;
- беременность;
- злокачественные новообразования;
- заболевания крови, связанные с нарушениями функции свертываемости.
После процедуры рекомендуется соблюдать следующие правила:
- в течение месяца воздерживаться от сексуальных контактов;
- в течение двух недель изменить свой рацион таким образом, чтобы избежать возникновения запоров;
- в течение месяца не посещать бассейн, солярий, баню, сауну, не принимать ванну;
- не вводить во влагалище тампоны и свечи в течение 3-4 недель;
- избегать тяжелых физических нагрузок и поднятия тяжестей в течение полутора месяцев.
Оперативная и безоперационная пластика мышц тазового дна у женщин позволяет восстановить репродуктивное здоровье и улучшить качество жизни, в том числе в интимной сфере.
Чем грозит несостоятельность мышц тазового дна?
Если у женщины имеет место слабость (несостоятельность) мышц тазового дна, это может привести к опущению влагалища или матки вплоть до выпадения матки и влагалища. Мышцы и поддерживающие связки не удерживают органы в их нормальном положении, так что эти органы опускаются и, при определенных обстоятельствах, даже выступают из тела через влагалище (пролапс, выпадение). Следствием этого может быть утрата функций прилегающих органов – мочевого пузыря или кишечника.

Возможными симптомами слабости мышц тазового дна являются недержание мочи, а также, при более выраженном состоянии, нарушения опорожнения мочевого пузыря и кишечника. Для лечения слабости мышц тазового дна в зависимости от степени выраженности применяются, в том числе, следующие методы:
- целенаправленные физиотерапии для укрепления мышц тазового дна;
- медикаментозные методы лечения;
- хирургические методы лечения.
Симптомы слабости (несостоятельности) мышц тазового дна
Проблемы возникают тогда, когда вследствие слабости мышц тазового дна нарушается функция органов таза. К таким органам относятся следующие:
- влагалище;
- матка;
- мочевой пузырь;
- прямая кишка.
Возможными симптомами являются:
- "постоянное чувство давления книзу";
- ощущение присутствия инородного тела;
- частично пролежни при полном выпадении;
- нарушения опорожнения мочевого пузыря (в крайних случаях "обратный" застой мочи вплоть до почек) и кишечника;
- недержание мочи и стула.
По причине сложной многоплановой симптоматики при слабости мышц тазового дна целесообразной является междисциплинарная концепция лечения.
Диагностика слабости (несостоятельности) мышц тазового дна
Базовая диагностика слабости мышц тазового дна включает в себя:
- гинекологическое или ректальное, обследование;
- анализ мочи;
- сонографию влагалищного отверстия или промежности (ультразвуковое исследование области влагалища и промежности для визуализации органов таза).
Самую важную информацию, как это часто бывает в медицине, можно получить в рамках целенаправленной подробной беседы для сбора анамнеза.
При необходимости для диагностирования слабости мышц тазового дна проводится дополнительная диагностика:
- цистоскопия;
- уродинамическое исследование (измерения давления в мочевом пузыре и мочеиспускательном канале) в состоянии покоя и в условиях нагрузки;
- ректоскопия;
- сонография (ультразвуковое исследование) прямой кишки;
- функциональная компьютерная томография или магнитно-резонансная томография.
Лечение слабости (несостоятельности) мышц тазового дна
При слабости мышц тазового дна состояние опущения тазового дна и потеря функций прилегающих органов (мочевого пузыря, кишечника) часто связаны друг с другом. Однако они могут встречаться и в изолированной форме. Насколько разнообразными и индивидуальными являются субъективные жалобы пациенток со слабостью мышц тазового дна, настолько дифференцированными являются и различные методы лечения.
Лечение недержания мочи у женщин
При женском типе недержания мочи, в сущности, различают две формы, которые, однако, нередко возникают в сочетании друг с другом:
- стрессовое недержание мочи: причиной здесь является нарушение герметичности в области мочеиспускательного канала
- императивное (ургентное) недержание мочи: нарушение функции мочевого пузыря (гиперактивный мочевой пузырь) вызывает недержание мочи
В соответствии с различными причинами возникновения болезни существенно различаются также концепции лечения.
При преимущественной симптоматике императивного (ургентного) недержания наряду с физиотерапевтическими мероприятиями ("повторное обучение" мочевого пузыря, тренировка мышц тазового дна) в распоряжении врачей имеются различные холиноблокирующие медикаменты, при помощи которых можно достичь значительных улучшений. Однако зачастую эти медикаменты вызывают также существенные побочные действия. В этом случае для улучшения эластичности абсолютно необходимо хорошее врачебное сопровождение.
В лечении стрессового недержания мочи субуретральная имплантация свободной петли (слинга) (например, классическая операция с применением свободной синтетической петли (TVT)) хорошо зарекомендовала себя в качестве эффективного и малоинвазивного хирургического метода лечения. Показатель эффективности составляет здесь от 80 до 90%.
Необходимо упомянуть также более старый метод абдоминальной кольпосуспензии, который иногда еще применяется в сочетании с другими методами абдоминального хирургического лечения, например, с кольпосакропексией.
Вещество Дулоксетин, которое первоначально появилось на рынке в качестве антидепрессанта, теперь имеет также допуск для использования его с целью медикаментозного лечения стрессового недержания мочи и применяется в тех случаях, когда хирургическое лечение является невозможным.
Иногда после излечения стрессовое недержание мочи развивается снова. В этом случае, как и при гипотоническом мочеиспускательном канале, вышеназванные методы имеют более низкие шансы на успех. Лучшие шансы на излечение в таких случаях имеют методы с применением так называемых объемообразующих агентов, веществ, которые через специальный уретроскоп в виде инъекции вводятся в мочеиспускательный канал в качестве подслизистой "подушки". Таким образом они улучшают непроницаемость.
Лечение слабости (несостоятельности) мышц тазового дна при помощи хирургических методов
Лечение путем кольпосакропексии с использованием специальной сетки
В качестве нового стандартного метода для лечения пролапса гениталий (полного опущения) в последние годы хорошо зарекомендовала себя кольпосакропексия с использованием специальной сетки через абдоминальный доступ. Верхние части стенок влагалища укрепляются при помощи пришивания крупноячеистой сетки из полипропилена. В завершении хирург фиксирует данную сетку к надкостнице крестца. Таким образом он создает лишенное напряжения подвешивание влагалища. Существует множество вариантов данного метода, в том числе, с сохранением матки, если этого желает пациентка, или также в виде лапароскопического выполнения сакропексии.
Именно в случае с пожилыми женщинами старше 60 лет при рецидиве опущения или также при первичном пролапсе слепого мешка влагалища в течение многих лет все чаще проводятся влагалищные подвешивания с использованием сетки. Сетки при помощи соответствующим образом сформированных аппликационных креплений прикрепляются к определенным местам тазовой стенки:
- передняя часть сетки крепится в области сухожильной дуги (Arcus tendineus fascia pelvis),
- основная фиксация задней части сетки осуществляется в области крестцово-остистой связки (Ligamentum sacrospinale) (связка в задней части таза, расположенная между крестцом и седалищной костью).
Эти сетки располагаются под кожей влагалища и обеспечивают по большей степени физиологическое укрепление влагалища в области таза.
При повышенном давлении внутри брюшной полости (например, при ожирении или у курящих женщин) в этом случае также создается стабильное противодействие переносу давления на мочевой пузырь и прямую кишку.
Процент эрозий сетки (до настоящего момента наиболее распространенное осложнение после данного вмешательства) за последние годы постоянно снижается благодаря оптимизации материалов (частично рассасывающиеся сетки) и на данный момент составляет от 3 до 4 процентов.
В случае с распространенными ректоцеле (мешковидное выпячивание передней стенки прямой кишки во влагалище) с сопутствующим нарушением опорожнения кишечника по причине временной инвагинации в области прямой кишки (синдром обструктивной дефекации (ODS)) специалисты в области хирургической колопроктологии в последнее время все чаще с успехом проводят резекцию растянутой части кишки через ректальный доступ с применением медицинского степлера (операция STARR).
Читайте также:


