Остеохондрома бедренной кости рентген
Остеохондрома – это доброкачественный опухолевидный костный нарост, возникший при росте костей. Обычно диагностируется у детей. Для патологии характерна локализация в длинных трубчатых костях около сустава. Когда детский скелет растёт, опухоль перемещается к диафизу. Новообразование редко поражает ребра, тазовые кости, суставные кости ключицы. Остеохондрома имеет скрытый характер. Боли и нарушения здоровья могут развиваться по мере роста опухоли.
Патология начинает формироваться у детей в раннем подростковом периоде и заканчивается около 25 лет вместе с остановкой развития скелета. Болезнь в одинаковой степени поражает мальчиков и девочек. Зафиксированы случаи продолжения болезни после указанного возраста. Код по МКБ-10 доброкачественного новообразования костей и хрящевой ткани суставов D16.
Происхождение заболевания
Единичные поражения скелета не связывают с точными факторами, влияющими на доброкачественный процесс. Травматологи и ортопеды считают, что заболевание возникает у ребёнка из-за роста костей. Для развития вторичной патологии врачи выделяют некоторые предпосылки:
- Остеохондрома встречается при перенесенной в детстве радиационной терапии. При этом формируются множественные очаги. Патологии подвержены 12% пациентов, получавших облучение в дозе 1-6 тысяч рад. Поражение распространяется на область позвоночника и тазовых костей.
- Экзостоз, выраженный множественной хондродисплазией. Хрящевая ткань окостеневает и формирует новообразование на кости.
- Образование опухоли может провоцировать сильный ушиб.
- Инфекционные поражения костной ткани.
- Нарушения эндокринного характера.
- Аномальные формы надкостницы.
На вид новообразование твёрдое, блестящее, гладкое. По составу одновременно сочетает ткань сустава и диафиза. Вырост может покрывать суставная шапочка толщиной в 1 мм с фиброзным слоем. У взрослых может не обнаруживаться или напоминать тонкую пластину. У детей суставная шапочка утолщена.
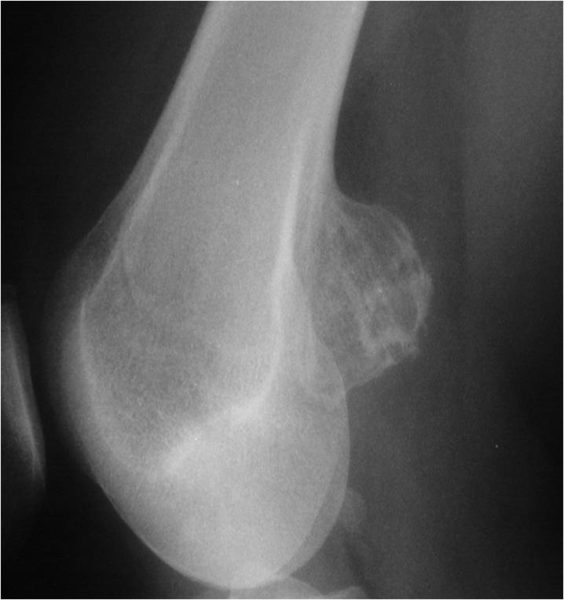
Под компактной тканью кости располагается губчатая с костномозговой субстанцией внутри. Эта субстанция связана через костномозговой канал с основной костью. Вещество могут представлять остеоиды, аморфные клетки и участки обезиствленного хряща. Иногда над образованием возникает сумка с тельцами обезиствленных хрящей и включениями фибрина. Опухоль может вырастать до 12 см. В медицинской практике зафиксированы новообразования большего размера.
Расположение опухолей
Обычно экзостоз формируется в трубчатой кости. Рост доброкачественного узла направлен к суставу. Выступ на скелете не бывает подвижным. Диагностировать остеохондрому можно:
- На большеберцовой кости;
- На плечевой кости;
- В области предплечья;
- На поверхности подвздошной кости;
- Иногда процесс поражает лопатки, рёбра и позвонки;
- На костях черепа;
- На головке малоберцовой кости.
Наиболее болезненный очаг возникает под ногтем на пальце руки. Узел размера до 10 мм может заполнять подногтевую область, провоцировать отслоение ногтя и сильный болевой синдром. Поражая кисти рук, крупное новообразование вызывает нарушения двигательной функции.
Человек не испытывает болевые ощущения и дискомфорт при данной патологии, возникшей в других частях тела.
Остеохондрома бедренной кости вырастает до 15 см в объёме. При поражении бедра болевые ощущения не возникают до момента, пока опухоль не начинает сдавливать окружающие сосуды и нервные окончания.
Патология коленного сустава выражена новообразованием до 6 см. Колено может деформироваться.
Опухоль челюсти обычно возникает вследствие травмы. Пациент не может открывать рот, возникают острые головные боли.
Стадии развития болезни
В области ортопедии врачи характеризуют развитие костного новообразования тремя этапами:
- Для формирования нароста необходим хрящ в кости – эпифизарная пластинка, отвечающая за рост скелета. Опухоль включает только хрящевую ткань, не прощупывается через толщу кожи. Не приносит дискомфорт.
- Центр узла начинает костенеть и покрываться хрящевой шапочкой. По мере роста новообразования пациент может прощупать изменения самостоятельно.
- Продолжается утолщение хрящевой оболочки. Опухоль выходит за границы первичного очага и выступает под кожей. Больному становится некомфортно шевелить конечностью. Усиливается боль.
Клиническая картина
Обычно не отмечается острых симптомов заболевания. Остеохондрома медленно развивается и не мешает жизни человека. Если опухоль достигает крупного размера, симптомы зависят от области возникновения очага:
- Доброкачественный процесс в задней поверхности колена выражен болью при положении стоя, при ходьбе. Иногда в состоянии покоя отмечается ноющая слабая боль. При сдавливании четырехглавой мышцы пациент отмечает проблемы со сгибанием и разгибанием ноги. Колено может деформироваться.
- При поражении большой берцовой кости больной отмечает ноющую боль, усиливающуюся при движении. Развивается косметический дефект поражённой области. Иногда в месте новообразования случается перелом. Боль приобретает острый характер.
- Если опухоль сформировалась на ключице, человек испытывает боль при поднятии руки. На кости отмечается шишка как после травмы.
- При повреждении наружной части лодыжки наблюдается костная деформация. Развивается риск возникновения перелома. Больному больно наступать на ногу.
- Остеохондрома пяточной кости имеет симптомы как при повреждении лодыжки.
- Повреждения седалищной кости выражены ограничением подвижности нижних конечностей из-за сдавливания мышц и нервных окончаний.
- При остеохондроме позвонков нарушается осанка, сдавливаются межпозвоночные диски. Возникает боль в спине, которая мешает двигаться. При сдавливании нервных корешков отмечается онемение кончиков пальцев рук и ног, головокружение.

К общим симптомам врачи относят:
- У маленьких детей болезнь определяется по несоответствию роста ребёнка с возрастными нормами. Родителям стоит обеспокоиться, если ребёнок внезапно перестал расти.
- Кожа в месте новообразования не изменяет цвет и не повышает температуру, новообразование твёрдое и неподвижное.
- При движении и физических нагрузках ощущается ноющая боль.
- Одна конечность кажется длинней другой.
- При поражении нижних конечностей развивается хромота.
- В редких случаях развивается тромбоз глубоких вен.
- Переломы в истончённой части кости.
- Повреждённый сустав увеличивается. Поверхность становится неровной.
Возможно присоединение индивидуальных симптомов в зависимости от возраста больного.
Способы уточнения диагноза
Диагностику заболевания начинают с опроса и внешнего осмотра пациента. Собирается анамнез заболевания. Первым шагом в исследовании выступает рентгенография. На снимке видны изменения и состояние костей.
Рентген показывает общую картину. Врачам не представляется возможности оценить размеры хрящевой оболочки. Для получения детальной информации проводят компьютерную (КТ) и магнитно-резонансную (МРТ) томографии. Методы позволяют исследовать кости и опухоль со всех сторон, определить состояние сустава. Выявляется точное расположение и размеры новообразования.
Для исключения злокачественного процесса проводят дифференцировку клеток, составляющих опухоль, с помощью пункции. При обнаружении рака меняется лечебная тактика. Этот этап является особо важным, потому что рак требует немедленного начала лечения из-за угрозы жизни человека.
Лечебные методы
Лечение крупной остеохондромы, провоцирующей нарушения двигательных функций, проводится только хирургическим путём. При отсутствии симптомов операция не нужна. Больному рекомендовано регулярное обследование и наблюдение за динамикой роста опухоли.
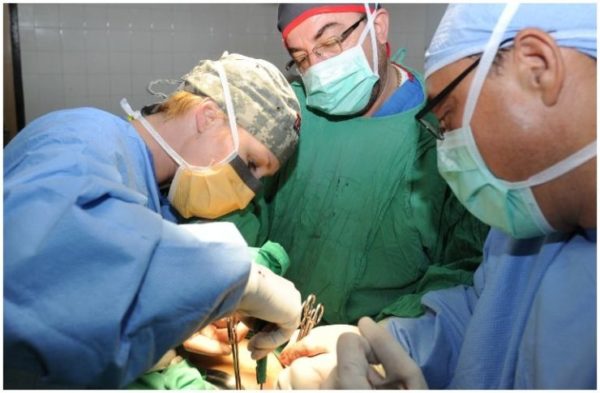
Если наблюдается деформация сустава, давление узла на нервные окончания, проводят тотальную резекцию опухоли вместе с точкой роста. При труднодоступности и большом объёме новообразования хирурги рассекают опухоль на 2-4 части и вырезают их по очереди.
Для подготовки к операции по удалению остеохондромы пациент сдает общий анализ крови, мочи, венозную кровь на ВИЧ, сифилис и гепатит. Коагулограмма важна при проведении любых оперативных вмешательств. При низком или высоком показателе свертываемости крови врачи используют дополнительные препараты для нормального хода резекции опухоли. Определяют группу крови на случай, если понадобится переливание.
Снимки МРТ и рентгенографии изучаются хирургами для составления плана процедуры, чтобы избежать повреждений соседних тканей.
Резекция проводится в стерильном операционном блоке под общим наркозом. Проходит в 3 этапа:
- Разрезается кожа и мышцы для получения широкого доступа к проблеме.
- Удаление новообразования.
- Сшивание раны, обработка и наложение стерильной повязки. При повреждении конечности накладывают гипс.
К примеру, при большой опухоли кости бедра спереди узел удаляется вместе с надкостницей. Операцию можно провести под местной анестезией, но из-за страха пациенты предпочитают общий наркоз. При поражении задней части сустава доступ к новообразованию получают с помощью резекции здоровых костных тканей. Доброкачественный узел удаляется вместе с основанием.
Процедуру проводят травматологические клиники. Для нормального заживления тело пациента обездвиживается с помощью фиксирующих повязок.

Первые 2 недели пациент остаётся в стационаре под наблюдением врачей и медицинского персонала. Обязателен приём антибиотиков для препятствия развитию инфекции и анальгетиков для устранения болевого синдрома. Ежедневно проводят перевязки и обработку послеоперационного рубца. За это время рана затягивается, швы снимаются полностью или частично, и пациент отправляется домой под наблюдение врачей по месту жительства.
В течение 2-3 месяцев после оперативного вмешательства больной строго выполняет рекомендации ортопеда для восстановления двигательных функций и устранения неприятных ощущений:
- Спортивные занятия и физические нагрузки сокращаются до минимума. Кость восстанавливается в покое.
- В рацион питания вводятся белковые продукты и препараты с кальцием.
- Рекомендован лечебно-физкультурный комплекс, разработанный для данной патологии.
- Восстановление ускоряют физиотерапия и массажи.
Реабилитация после удаления остеохондромы позволяет пациенту быстрей вернуться к полноценной жизни.
Операция имеет ряд противопоказаний:
- Глубокий пожилой возраст больного (случаи развития болезни у престарелых людей могут встречаться крайне редко).
- Запущенная стадия заболевания – стадия декомпенсации. Хирурги и ортопеды считают, что эффективное лечение проводится на ранних стадиях болезни.
Для доброкачественной патологии не характерно развитие рецидивов. После хирургического вмешательства от остеохондромы избавляются 98% пациентов. Однако при запущенном процессе вторичное новообразование возникает через 2-3 года.
Лечение с помощью пероральных препаратов, инъекций и народных средств не принесёт результата. Средства уменьшают симптоматику и могут быть использованы при восстановительном этапе.
Врождённое заболевание не представляет угрозы для жизни больного. Действия врачей направлены на снятие тяжёлых симптомов, восстановление структуры кости и функции части тела. После проведенных манипуляций и при соблюдении врачебных назначений пациент возвращается к обычному темпу жизни. О болезни будет напоминать только шрам.
Если диагностируется злокачественное новообразование, пациент проходит консультацию и лечение в онкологическом центре. Раковые костные опухоли в запущенных случаях нуждаются в частичной или полной ампутации конечности. Затем проводится химио- и лучевая терапии для устранения оставшихся раковых клеток. В отличие от остеохондромы, рак быстро распространяется по организму и вызывает нарушения во всех системах.
Заболевание невозможно предупредить. Родители должны уделять особое внимание здоровью детей. При возникновении болей, скованности движений и других признаков, указывающих на отклонения в нормальном поведении, следует в ближайшее время посетить педиатра, получить направление к ортопеду-травматологу, пройти обследование и выяснить диагноз.
Для предотвращения проблем в подростковом возрасте молодым людям необходимо вести активный здоровый образ жизни, скорректировать рацион в пользу кисломолочных и морепродуктов, свежевыжатых соков и растительной пищи.
Справиться с патологией путём снижения скорости роста узла поможет отвар окопника. Применяется в виде чая. Отвар полезно добавлять в ванну при купании маленьких детей.
Разобраться с проблемой на ранней стадии помогут профилактические медосмотры.
Если произошел перелом кости у здорового человека, необходимо дождаться установленного срока снятия гипсовой повязки. Научно подтверждено, что в большинстве случаев заболевания костной ткани происходят из-за досрочного снятия гипса.
Рекомендовано следить за весом и бороться с лишними килограммами, которые оказывают давление на скелет. Особенно стираются суставы. Нарушается обменный процесс и полному человеку необходимо большее количество кальция и витаминов, поддерживающих костную ткань в норме.
Остеохондрома бедренной кости – распространенное заболевание, характеризующееся образованием доброкачественной опухоли на костной ткани. Отклонение диагностируется преимущественно у подростков и молодых людей и выявляется в двадцати процентах случаев доброкачественных поражений скелета.
Само по себе новообразование не несет серьезной угрозы здоровью, однако в некоторых случаях оно способно перерасти в злокачественную опухоль и требует скорого лечения.
Определение заболевания

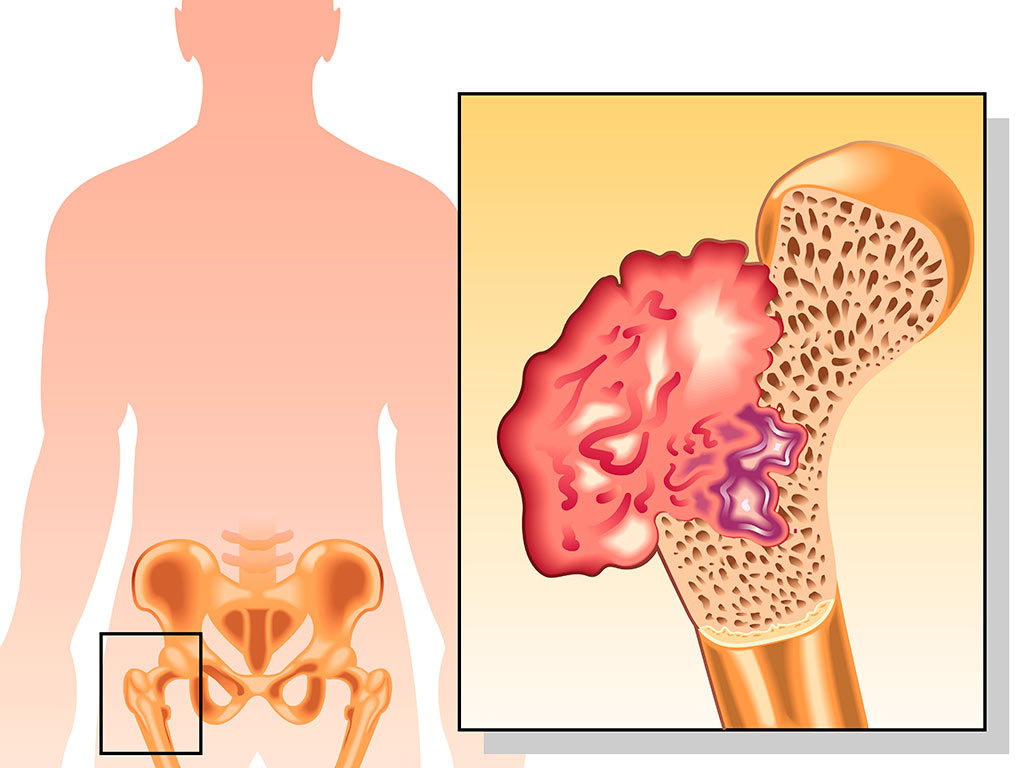
Остеохондрома бедренной кости представляет собой доброкачественное новообразование, характеризующееся как костный выступ. Сверху опухоль покрывается хрящевой тканью, а внутри заполняется костно-мозговым составом.
Выступ на кости, как правило, гладкий и блестящий.
С момента формирования и по мере роста и развития ребенка опухоль истончается и со временем исчезает или перерождается в тонкую и практически незаметную пластину. Чаще всего аномалию диагностируют у детей и взрослых от десяти до двадцати пяти лет.
Аномальная ткань может формироваться и на других частях скелета. Редко диагностируется остеохондрома ребра, для костей черепа образование опухоли не характерно. Нарост неподвижен. Как правило, прогрессирует по направлению к суставу.
Классификация
По типу формирования различают два вида новообразований:
- Одиночное. Прогрессирует как единственная костно-хрящевая опухоль. Представляет собой наиболее распространенный вид, образуется в форме ствола.
- Остеохондроматозис. Формируется и развивается как множественное опухолевое образование с несколькими выступами. В тяжелых случаях приводит к костным деформациям и заметным косметическим дефектам. Абсолютное большинство таких остеохондром имеют наследственную природу.
![]()
Классификация по внешнему виду:
- Формирующиеся на ножке;
- Сидячие. Распространяются на большие площади костной ткани.
Также выделяют три основных стадии формирования опухоли:
- Формирование эпифазальной пластины (нароста из хряща кости). Состоит только из хрящевой ткани и не прощупывается при пальпации.
- Окостенение опухоли, увеличение ее размера. Затвердевшая костная ткань на второй стадии покрывается хрящом и продолжает активный рост.
- Рост костной ткани прекращается, в объеме увеличивается исключительно верхняя оболочка остеохондромы. Возникают трудности во время физической активности, появляется болевой синдром.

Симптоматика
Остеохондрома большеберцовой кости и бедра способны достигать пятнадцати сантиметров в диаметре. Опухоль небольших размеров практически не проявляет себя и ее рост не сопровождается болезненностью. Обнаруживают такое образование, как правило, случайно – при пальпации и рентгенографии.
Более крупные остеохондромы давят на нервы, мышечные ткани, сухожилия и кровеносные сосуды, поэтому могут вызывать болевой синдром и в запущенных случаях нарушение подвижности.
- Болезненность мышц в местах локализации проблемы;
- Легкое покалывание и онемение при близком расположении близи нерва;
- Ухудшение циркуляции крови, если образование давит на капилляры (диагностируется редко);
- Разная длина конечностей;
- Хрусткость (чаще присуще остеохондроме плечевой кости);
- Болевой синдром во время физической активности, выполнения упражнений;
- Отставание в росте и развитии (в некоторых случаях).

Рост остеохондромы ключицы у ребенка и опухоль бедренной кости происходит, как правило, синхронно с ростом пациента. После удаления возможен рецидив спустя один-двадцать месяцев.
Причины возникновения новообразования
Причины, по которым происходит формирование остеохондромы бедренной кости полностью не изучены. Многие врачи позиционируют болезнь как порок развития скелета. Однако выделяются факторы, способные повысить риски возникновения отклонения:
- Радиационное излучение (получается пациентом в результате применения лучевой терапии);
- Наследственный фактор (влияет на формирование остеохондроматоза);
- Инфекционные патологии;
- Сильные ушибы и травмы кости;
- Гормональный сбой, нарушение работы эндокринной системы;
- Аномалии в росте и развитии хрящевой ткани и надкостницы.

Диагностика
Как правило, остеохондрома бедренной кости обнаруживается случайно. Но для того, чтобы определить возможную вероятность формирования злокачественной опухоли, проводится тщательная диагностика, включающая в себя:
- Рентгенографию. Помогает определить область локализации и специфику опухоли, выявляет возможные деструктивные процессы кости.
- Компьютерная и магнитно-резонансная томография. Позволяет визуализировать остеохондрому и изучить ее содержимое. Помогает оценить состояние близлежащих мягких тканей, капилляров и нервов. Определяет или исключает злокачественность.
- УЗИ-обследование. Выявляет гипоэхогенные области структуры.
- Биопсия. Позволяет установить точный диагноз при подозрении на онкологию.

Лечение
В том случае, если новообразование не приносит пациенту дискомфорт, не вызывает боли и развивается пассивно, для устранения болезни меры не принимаются. В данной ситуации показано только наблюдение и систематические осмотры у лечащего врача.
При активном росте патологической ткани, высоком риске возникновения онкологии, деформации скелета, нарушении подвижности, усиленной болезненности принимаются меры по удалению опухоли. Часто к осложнениям приводит остеохондрома кисти руки.
Хирургическая операция проходит в стационаре под общим наркозом. Над пораженной областью делается надрез и выполняется краевая резекция и удаление остеохондромы вместе с ножкой и частью кости. В тяжелых случаях кость вырезается полностью, устанавливается эндопротез.

Вырезанные части отправляются на биопсию для исследования на предмет формирования онкологии. При положительном результате дальнейшая терапия проводится в зависимости от ситуации. Возможно применение химиотерапии.
Реабилитационный период
В реабилитационный период после удаления остеохондромы пациенту назначается полный физический покой. Для того, чтобы обездвижить сустав, на конечность устанавливается гипсовая лангета. В течение двух-трех недель реабилитационная терапия происходит в условиях стационара с применением профилактических и восстанавливающих медикаментов.

Как правило, прогноз после проведения операции устанавливается хороший. Вероятность появления рецидивов минимальна.
Заключение
Остеохондрома – что это такое и опасна ли она для жизни и здоровья ребенка? Этим вопросом задаются многие родители, поскольку имеют некоторые опасения в связи с возможностью появления осложнений и перерождения образования в онкологию. Однако в большинстве случае аномалия не представляет большой опасности и требует лишь постоянного наблюдения за пациентом.
Согласно определению Всемирной организации здравоохранения, остеохондрома – костное новообразование с наружным хрящевым слоем.
Согласно определению Всемирной организации здравоохранения, остеохондрома – костное новообразование с наружным хрящевым слоем, которое образуется на внешней поверхности кости. Подобные новообразования обычно развиваются в растущем скелете, то есть у детей и подростков. До сих пор продолжается дискуссия о природе остеохондромы – является ли она доброкачественной или потенциально злокачественной (псевдотуморозной). Тем не менее, даже доброкачественная опухоль может вызывать настораживающие симптомы и маскировать более тяжелые, или даже злокачественные, состояния. Дифференциальная диагностика остеохондромы проводится в специализированных ортопедических отделениях, имеющих большой клинический опыт лечения редких патологий костей.
Остеохондрома вызывает деформацию или разрушение кости за счет роста ее поверхностного хрящевого слоя. Размер опухоли может достигать 5 см или даже больше, поэтому она оказывает давление на мышцы, кровеносные сосуды и нервы. Это приводит к таким клиническим проявлениям, как:
- Разная длина рук или ног (при поражении коленного или плечевого сустава)
- Более низкий рост по сравнению со средними возрастными значениями (при поражении бедра)
- Наличие пальпируемого новообразования (как правило, неподвижного и безболезненного)
- Болезненность близлежащих мягких тканей и мышц
- Боль во время физической активности (при расположении новообразования под сухожилием)
- Нарушения чувствительности или судороги (при поражении нервных окончаний)
Тем не менее, такие жалобы и проявления не являются патогномоничными признаками остеохондромы. Только опытный ортопед может правильно определить окончательный диагноз. В дополнение к клиническому обследованию во время диагностики проводятся следующие инструментальные исследования:
- Рентгенологическое исследование позволяет получить отчетливые изображения костей и других плотных структур, визуализируя костный компонент опухоли.
- Томографические исследования (КТ, МРТ) позволяют получить более детальные изображения мягких тканей и поперечные срезы плотных тканей (например, костей). МРТ также позволяет визуализировать хрящевой компонент остеохондромы. Выявление медуллярной и кортикальной целостности новообразования с основной костью является патогномоничной особенностью остеохондромы.
- Биопсия определяет гистологическое строение новообразования и помогает отличить остеохондрому от злокачественных образований. Процедура включает забор образца ткани и требует местного обезболивания.
Врач выставляет предварительный диагноз на основании результатов клинического обследования, лабораторных и визуализационных исследований. Окончательный диагноз устанавливается после исключения всех патологий, которые могут быть сходны с остеохондромой по клиническим проявлениям и рентгенологической картине. Точное определение патологии имеет важное значение, так как при остеохондроме зачастую достаточно активного наблюдения, в то время как при остеосаркоме проводится неотложная операция.
Дифференциальная диагностика остеохондромы включает злокачественные и доброкачественные патологии:
- Субпериостальная гематома. Это поверхностное поражение кости, которое развивается на фоне предшествующей травмы. Субпериостальная гематома в основном состоит из организованных тромбов, но может также иметь кистозные полости или участки минерализации.
- Субунгуальный экзостоз (подногтеовй экзостоз Дюпюитрена). Это поверхностное разрастание костной ткани неясной этиологии. Обычно оно возникает возле ногтевого ложа и может сопровождаться изъязвлением кожи или болью.
- Экзостоз Туррета – это экстракортикальный рост кости средней или проксимальной фаланги пальца. При визуализирующих исследованиях у экзостоза Туррета нет медуллярного сообщения, поскольку он возникает в поверхностных кортикальных слоях.
- Гемимелическая эпифизарная дисплазия (болезнь Тревора) – редкое состояние, характеризующееся развитием множественных остеохондром. При болезни Тревора остеохондромы возникают в области эпифизов костей нижних конечностей. Это наследственное заболевание без злокачественной трансформации.
- Аномальная параостальная остеохондроматозная пролиферация (болезнь Нора) развивается на костях верхних и нижних конечностей. Это поверхностные новообразования без медуллярного сообщения.
- Юкстакортикальная хондрома представляет собой поверхностное поражение кости, которое приводит к разрушению надкостницы и развитию периостальной реакции. Это доброкачественное периостальное новообразование с кальцификацией, которое требует хирургического вмешательства и может рецидивировать при неполном удалении.
- Паростальная остеосаркома представляет собой злокачественную опухоль, возникающую на поверхности длинных костей (например, бедра или плечевой кости). На ранних стадиях она может проникать в костномозговой канал и, таким образом, рентгенологически имитировать остеохондрому.
При подтверждении доброкачественного характера опухоли (например, при выявлении остеохондромы, юкстакортикальной хондромы, субунгального экзостоза и т. д.) врач может провести консервативное или хирургическое лечение. При злокачественных опухолях (например, паростальной остеосаркоме) на первый план выходит хирургическое лечение.
Консервативное лечение подходит пациентам с единичными новообразованиями, без интенсивного роста. Консервативная тактика включает наблюдение в динамике с проведением регулярных визуализационных исследований (рентген) и применение обезболивающих препаратов (при необходимости). Тем не менее, своевременное лечение доброкачественных опухолей позволяет предотвратить развитие косметических дефектов, механических осложнений (например, блокада сустава) или злокачественную трансформацию. Врачи применяют более инвазивные методы лечения в случае активного роста или трансформации остеохондромы.
Хирургическая резекция остеохондромы или другой доброкачественной опухоли включает удаление новообразования на уровне нормальной кости. Вмешательство является достаточно инвазивным, поэтому проводится под общим наркозом. Дополнительные хирургические вмешательства проводятся при серьезных деформациях костей (например, выраженном искривлении), функциональных нарушениях (например, повреждении сухожилий) или значительной разнице в длине нижних конечностей.
Точная диагностика остеохондромы и выбор оптимальной схемы лечения могут быть довольно сложными и требовать совместной работы опытных ортопедов и хирургов. Выбор специализированного медицинского учреждения и врача – первый шаг к успешному результату. Как опытный международный оператор медицинского туризма, компания Booking Health предлагает информационную поддержку, а также помощь по медицинским и немедицинским вопросам:
- Выбор правильной клиники в Германии или другой стране, на основании специализации и ежегодного квалификационного профиля
- Коммуникация с лечащим ортопедом
- Предварительная подготовка программы диагностики или лечения, предварительное обсуждение всех процедур
- Обеспечение выгодной стоимости лечения, без надбавок и дополнительных комиссий (экономия до 50%)
- Запись на прием в клинике или на операцию
- Контроль медицинской программы на всех этапах
- Cтраховка от повышения стоимости лечения в случае развития осложнений (покрытие 200 000 евро, срок действия – 4 года)
- Помощь в покупке и пересылке медикаментов
- Коммуникация с клиникой после завершения лечения
- Организация контрольных обследований, реабилитации, дистанционных консультаций
- Контроль счетов и возврат неизрасходованных средств
- Бронирование гостиниц и авиабилетов, организация трансфера
- Услуги персонального медицинского координатора и переводчика во время пребывания за границей
Читайте также:



