Пластина мыщелковая для бедренной кости
а) Показания для остеосинтеза диафиза бедра пластиной:
- Плановые: перелом диафиза бедренной кости, особенно открытые переломы 1 и 2 типа, множественные травмы.
- Противопоказания: открытый перелом 3 типа, тяжелые повреждения мягких тканей.
- Альтернативные операции: интрамедуллярный остеосинтез, внешняя фиксация, вытяжение.
б) Предоперационная подготовка:
- Предоперационные исследования: этот тип перелома возникает при воздействии значительной силы, поэтому исключите сочетанные повреждения с помощью клинического и рентгенологического исследования.
- Предупреждение: опасайтесь кровопотери.
- Подготовка пациента: инфузия крови в случае необходимости.
в) Специфические риски, информированное согласие пациента:
- Инфекция
- Повреждение сосудов и нервов
- Удаление фиксатора
- Возможен забор губчатой кости
г) Обезболивание. Общее обезболивание, реже спинальная или эпидуральная анестезия.
д) Положение пациента. Лежа на спине.
е) Доступ. Прямой латеральный разрез.
ж) Этапы операции:
- Разрез кожи
- Отделение мышцы
- Обнажение места перелома
- Очистка места перелома
- Протяжной винт
- Контурирование пластины ДК (динамической компрессии)
- Вкручивание винтов
- Дренаж, закрытие раны
и) Меры при специфических осложнениях. В экстренных ситуациях при множественной травме используйте внешнюю фиксацию.
к) Послеоперационный уход после остеосинтеза диафиза бедра пластиной:
- Медицинский уход: удалите активные дренажи на 2-й день. Частичная весовая нагрузка на конечность с 8-й недели, полная нагрузка с 12-й недели. Удаление фиксатора через 1-1,5 года.
- Активизация: сразу же.
- Физиотерапия: ранние упражнения.
- Период нетрудоспособности: 12-16 недель.
л) Этапы и техника остеосинтеза диафиза бедра пластиной:
1. Разрез кожи
2. Отделение мышцы
3. Обнажение места перелома
4. Очистка места перелома
5. Протяжной винт
6. Контурирование пластины ДК (динамической компрессии)
7. Вкручивание винтов
8. Дренаж, закрытие раны
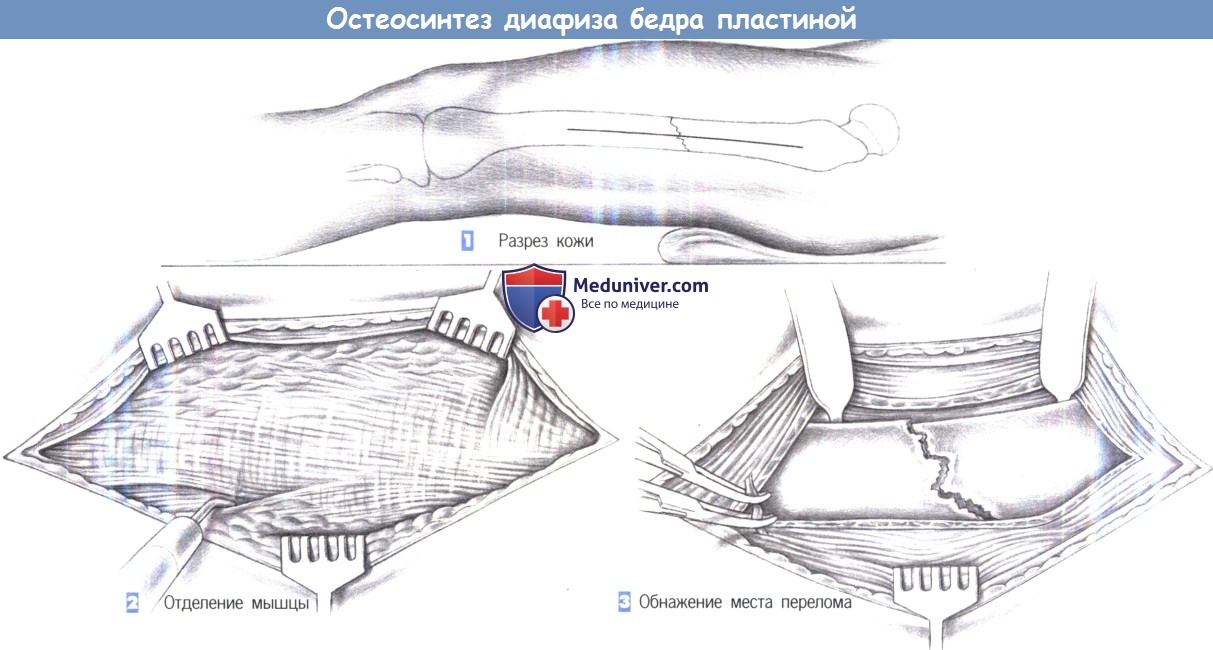
1. Разрез кожи. Разрез кожи проводится продольно по линии, соединяющей больший вертел и латеральный надмыщелок. Подкожная ткань рассекается до подвздошно-большеберцовой связки.
2. Отделение мышцы. После обнажения латеральной широкой мышцы она отделяется вдоль своего дорсального края и отводится в вентральном направлении. Отделение может быть выполнено скальпелем или режущей диатермией. Прикрепление мышцы иногда находится настолько дорзапьно, что требуется пересечение самой мышцы.
3. Обнажение места перелома. Отведенная мышца удерживается краниально двумя крючками Гофмана, которые вводятся за бедренную кость. Теперь место перелома обнажено. Мелкие сосуды пересекаются между зажимами Оверхольта.
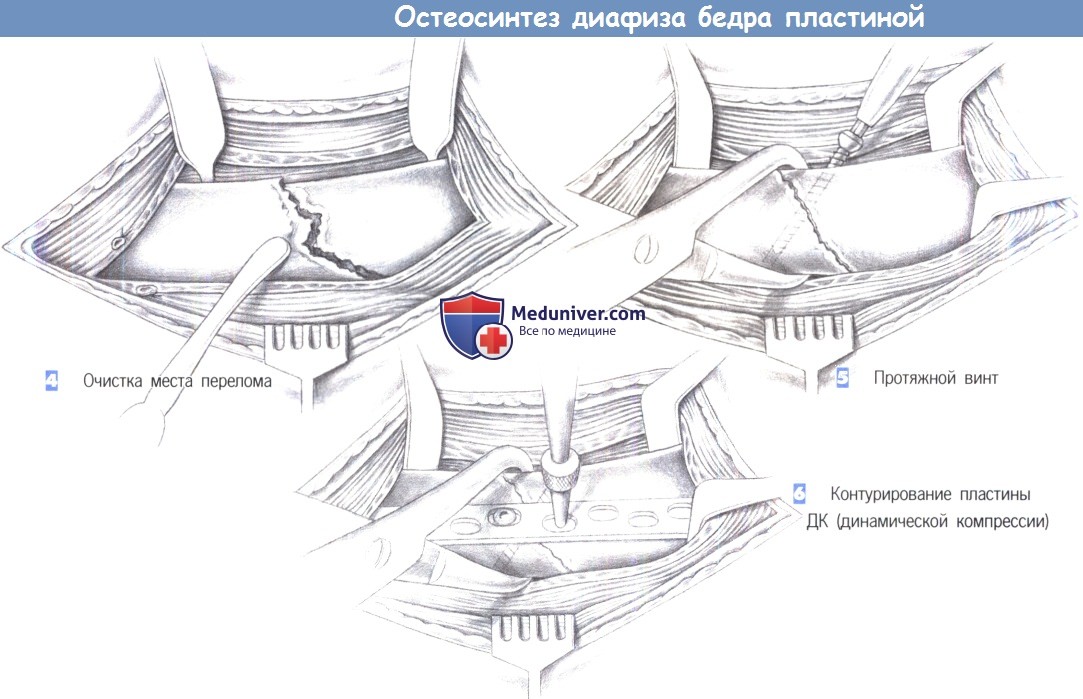
4. Очистка места перелома. Следующий шаг включает очистку места перелома и подготовку к репозиции. Если перелом вколоченный, то проведения репозиции не требуется. Однако часто концы отломков смещены сильной тягой мышц бедра и могут быть сопоставлены только с приложением значительной силы. В этих случаях, чтобы сопоставить отломки, иногда необходимо использовать бедренный дистрактор.
5. Протяжной винт. После успешной репозиции достигнутое положение поддерживается репозиционными щипцами, с контурированной пластиной ДК или без нее. Для подкрепления репозиции используется межфрагментарная фиксация протяжной винтом, пересекающим место перелома под прямым углом.
6. Контурирование пластины ДК. Когда перелом сопоставлен протяжным винтом (в случае необходимости, несколькими протяжными винтами), латерально можно разместить широкую нейтрализующую или опорную пластину.

7. Вкручивание винтов. Использованию пластин ДК рекомендуется для создания компрессии в области перелома путем эксцентричного вкручивания винтов. С этой целью винты около перелома вкручиваются асимметрично, после чего другие винты вкручиваются в соответствующие отверстия. В целом, при переломах бедра достаточно создать, по крайней мере, семь точек захвата кортикального слоя в обоих главных фрагментах выше и ниже перелома. Фиксация винтов, удаленных от перелома, может ограничиться только одним кортикальным слоем.
8. Дренаж, закрытие раны. Подвздошно-большеберцовая связка восстанавливается над субфасциальным дренажом отдельными швами. Операцию завершает подкожный активный дренаж, подкожные швы и кожные скрепки.
(044) 362-56-42
(097) 989-30-69
(050) 842-00-51
ПЛАСТИНЫ И ВИНТЫ
С УГЛОВОЙ СТАБИЛЬНОСТЬЮ
- Пластина ЛТМ Т-образная косая с угловой стабильностью 7х2 мм, ПРАВАЯ/ЛЕВАЯ
- Пластина для остеосинтеза лучевой кости с угловой стабильность, ПРАВАЯ/ЛЕВАЯ
- Пластина для остеосинтеза дистального метаэпифиза лучевой кости
- Пластина для локтевого отростка, ПРАВАЯ/ЛЕВАЯ
- Пластина Т-образная с угловой стабильностью для шейки плеча
- Пластина Т-образная с ограниченным контактом с угловой стабильностью
- Пластина крючковидная для ключицы с о/к, ПРАВАЯ/ЛЕВАЯ
- Пластина S-образная реконструктивная для ключицы, ПРАВАЯ/ЛЕВАЯ
- Пластина анатомическая предизогнутая для диафизарной части ключицы, ПРАВАЯ/ЛЕВАЯ
- Пластина для остеосинтеза акромиального отдела ключицы
- Пластина реконструктивная
- Пластина плечевая дистальная дорсолатеральная с о/к, ПРАВАЯ/ЛЕВАЯ
- Пластина плечевая дистальная медиальная с о/к, ПРАВАЯ/ЛЕВАЯ
- Пластина 1/4 трубки (80 градусов)
- Пластина 1/3 трубки (120 градусов)
- Пластина малая прямая с о/к
- Пластина прямая для плеча и предплечья с о/к
- Пластина узкая прямая с о/к
- Пластина широкая прямая с о/к
- Пластина широкая прямая с о/к с отверстиями в шахматном порядке
- Пластина широкая прямая с о/к
- Пластина широкая прямая с о/к
- Пластина узкая прямая комбинированная с о/к
- Пластина "ЛИСТ КЛЕВЕРА" с о/к
- Пластина медиальная мыщелковая с о/к, ПРАВАЯ/ЛЕВАЯ
- Пластина узкая метафизарная тибиальная с о/к, ПРАВАЯ/ЛЕВАЯ
- Пластина тибиальная дистальная метафизарная медиальная, ПРАВАЯ/ЛЕВАЯ
- Пластина L-образная опорная ПРАВАЯ/ЛЕВАЯ
- Пластина опорна мыщелковая длябедренной кости с о/к, ПРАВАЯ/ЛЕВАЯ
- Пластина опорная мыщелковая, ПРАВАЯ/ЛЕВАЯ
- Пластина опорная мыщелковая (под винты 5,0 и 6,5 мм), ПРАВАЯ/ЛЕВАЯ
- Пластина для латерального мыщелка большеберцовой кости с о/к, ПРАВАЯ/ЛЕВАЯ
- Пластина опорная для латерального мыщелка большеберцовой кости, ПРАВАЯ/ЛЕВАЯ
- Пластина L-образная проксимальная тибиальная, ПРАВАЯ/ЛЕВАЯ
- Пластина анте-латеральная дистальная тибиальная, ПРАВАЯ/ЛЕВАЯ
- Пластина тибиальная для передне-задней остеотомии
- Пластина тибиальная для медиальной остеотомии
- Пластина Т-образная для остеотомии бедренной кости
- Пластина для дистальной остеотомии большеберцовой кости
- Пластина для синтеза надколенника
- Пластина пяточная реконструкционная, ПРАВАЯ/ЛЕВАЯ
- Пластина ПИЛОН реконструкционная, ПРАВАЯ/ЛЕВАЯ
- Пластина проксимальная бедренная для чрез- и подвертельных переломов бедра, ПРАВАЯ/ЛЕВАЯ
- Пластина дистальная латеральная для малоберцовой кости
- Винты кортикальные с угловой стабильностью
- Винты спонгиозные с угловой стабильностью
- Направитель для сверл для пластин с угловой стабильностью
Остеосинтез по АО
- Пластина реконструкционная (мини)
- Пластина L-образная реконструкционная (мини)
- Пластина Y-образная реконструкционная (мини)
- Пластина Т-образная реконструкционная (мини)
- Пластина прямая для плеча и предплечья с компрессионнвми отверстиями (сечение 10х3 мм)
- Пластина прямая для плеча и предплечья с о/к с компрессионными отверстиями
- Пластина прямая для плеча и предплечья с о/к с компрессионными отверстиями (сечение 10х3 мм)
- Пластина малая прямая для лучевой, локтевой и м/берцовой костей с о/к с компрессионными отверстиями
- Пластина реконструктивная радиусная
- Пластина реконструктивная плоская
- Пластина Y-образная реконструктивная для дистального отдела плечевой кости Правая/Левая
- Пластина Т-образная малая
- Пластина Т-образная косая малая
- Пластина крючковидная для ключицы, Правая/Левая
- Пластина "Лист клевера"
- Пластина реконструктивная пяточная
- Пластина Ложковидная
- Пластина полукруглая 1/4 трубки (80 градусов)
- Пластина полукруглая 1/3 трубки (120 градусов)
- Пластина полукруглая 1/2 трубки (160 градусов)
- Пластина реконструктивная изогнутая R88/R108 мм
- Пластина L-образная
- Пластина Т-образная
- Пластина L-образная опорная Правая/Левая
- Пластина T-образная опорная
- Пластина для дистального отдела бедра (дистальная бедренная)
- Пластина опорная мыщелковая с ограниченным контактом Правая/Левая
- Пластина опорная для латерального мыщелка большеберцовой кости с ограниченным контактом Правая/Левая
- Пластина прямая с компрессионными отверстиями 12х4 мм
- Пластина прямая с компрессионными отверстиями с о/к 13,5х4 мм
- Пластина прямая для голени с о/к с компрессионным отверстиями (сечение 13,5х4,5 мм)
- Пластина узкая прямая усиленная с о/к с компрессионным отверстиями (сечение 14,0х4,5 мм)
- Пластина широкая прямая для голени с компрессионным отверстиями (сечение 16х5,0 мм)
- Пластина широкая прямая для голени с о/к с компрессионным отверстиями (сечение 16х5,0 мм)
- Пластина широкая прямая для бедра с компрессионным отверстиями
- Пластина широкая прямая для бедра с ограниченным контактом с компрессионным отверстиями
- Пластина широкая прямая для бедра с ограниченным контактом с компрессионным отверстиями (сечение 17,5х5,0мм)
- Пластина широкая прямая для бедра с ограниченным контактом с компрессионным отверстиями (сечение 18х7,5мм)
- Пластина прямая широкая (усиленная) сечение 19х6 мм, для бедра
- Пластина для бедра широкая (усиленная) с ограниченным контактом сечение 19х6 мм
- Пластина угловая клинковая для бедра 95 градусов
- Пластина угловая клинковая 90 градусов
- Пластина угловая клинковая для бедра 130 градусов
- Пластина угловая клинковая с ограниченным контактом 95 градусов
- Пластина угловая клинковая с ограниченным контактом 130 градусов
- Пластина угловая клинковая медиализирующая с о/к 120 градусов
- Пластина Каплана-Антонова
- Пластина ДБВ с ограниченным контактом
- Пластина ДMВ с ограниченным контактом
- Винт бедренный
- Винт компрессирующий для бедренного винта
- Спицы для скелетного вытяжения
- Винты кортикальные
- Винты спонгиозные
- Винты малеоллярные (лодыжечные)
- Винты канюлированные
- Винты для ключицы
- Винты стержневые стягивающие
- Винт для мыщелков и лодыжек
- Винт БКС
Инструменты для эндо-
протезирования и травматологии
- Костодержатели
- Ранорасширители
- Плоскогубцы
- Отвертки
- Сверла, извлекатели винтов
- Кусачки и зажимы
- Изгибатели пластин
- Ример для цемента
- Рашпиль, ручка для скальпеля
- Метчики
- Скобы и спицы для скелетного вытяжения
- Ревизионный инструмент
- Долота
- Остеотомы
- Распаторы
- Шилья, импакторы
- Извлекатель-вилка для головки бедра
- Экстрактор, устройство для прессурации цемента во впадине и установка цементной чашки
- Ложки костные
- Ножи, фасциотом
- Молотки травматологические
- Извлекатель головок, крючок для эндопротезирования
- Рамка, ретракторы, элеваторы
Пластина опорная мыщелковая для бедренной кости с о/к Правая/Левая
Бедренная кость (лат. femur, osfemoris) — самая крупная трубчатая кость человеческого скелета. Имеет форму цилиндра, слегка изогнута спереди. Для прикрепления мышц по задней ее поверхности проходит lineaaspera, шероховатая линия. В нижней части корпус кости слегка расширен и заканчивается 2 шишковидными утолщениями – мыщелки бедренной кости.
Структура до мыщелков – кортикальная, то есть это трубка с толстыми стенками. Нижний конец бедра 2 своими мыщелками переходит в верхнюю часть коленного сустава – внутренний медиальный мыщелок бедренной кости и наружный латеральный. Нижняя часть сустава колена образует большеберцовая кость, также имеющая 2 мыщелка.
Передняя часть коленного сустава образована надколенником. На мыщелках бедренной кости находятся суставные поверхности необходимые для сочленения с надколенником и берцовой костью. Снаружи они покрыты хрящом, который обеспечивает гладкость скольжения бедра при сгибании и разгибании колена.
По своему строению мыщелки бедренной кости имеют губчатую структуру и полукруглую форму. За счет этого они хрупкие. Еще минус губчатости заключается в том, что при переломах возможно сминание кости и возникновение вдавленного, или импрессионного перелома.
Какие еще местные патологии могут быть в мыщелках бедренной кости? Самые частые - это, конечно, травмы, остеоартрозы, остеохондриты, остеомаляция, болезнь Кенига, остеонекрозы, костная киста, врожденные деформации и прочие патологии общего характера.
Остеонекроз мыщелков бедра
Остеонекроз – это гибель костных клеток (остеоцитов) и тканей костного мозга в результате нарушения кровоснабжения кости. Его другое название - ишемический остеонекроз (ОС). 70% больных – пожилые женщины старше 60 лет.
В этом случае в 96% случаев поражаются мыщелки, и только в 6% случаев – надколенник. Частота - 20% всех случаев дисфункции коленного сустава. Патология занимает третье место среди остеонекрозов костей. Функциональность коленного сустава при этом снижается и возникает боль. При отсутствии лечения сустав полностью обездвиживается, и тогда бывает нужно протезирование. В коленном суставе остеонекроз больше встречается у женщин.
- Симптомы отсутствуют.
- Возникают склеротические изменения и кисты.
- Сустав принимает форму полумесяца.
- Сустав деформируется.
Причины патологии
Причины дегенерации делятся на травматические и нетравматические. При травматической этиологии (переломы) страдает конкретный сустав; при нетравматической - суставы поражаются симметрично в местах максимальной нагрузки. Нетравматические факторы – это чрезмерное поступление в кровоток химических составляющих различных лекарств (гормональные препараты, НПВС, кортикостероиды), а также интоксикация организма, воспалительные процессы, внутрисуставные инъекции.
- алкоголизация;
- курение;
- наркотики;
- химио- и лучевая терапия;
- анемия;
- кессонная болезнь;
- аутоиммунные процессы в соединительных тканях;
- гиперхолестеринемия;
- опухолевые процессы;
- подагра.
Симптоматические проявления
На начальном этапе в течение нескольких месяцев симптомы отсутствуют. Процесс продолжает прогрессировать, и с ухудшением состояния тканей сустава возникает, а затем и нарастает внезапная резкая боль. Сначала она появляется при движениях в суставе, затем остается и в состоянии покоя. С прогрессированием процесса она нарастает. Сустав сначала ограничен в движениях, позже – не работает вовсе.
Лечение
В числе первых мер рекомендуется максимальная разгрузка сустава. Если дефект невелик, этого оказывается достаточно, чтобы кость восстановилась самостоятельно. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность ходить без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли, ортезы и др.).
Для снятия боли используют анальгетики. Лечение сначала консервативное, и только при его неэффективности возможно оперативное:
- Декомпрессия – для снижения давления в суставе в нем создают отверстия. Выздоровление наступает в 65% случаев.
- Трансплантация, аутотрансплантация и остеотомия – применяются редко.
- Эндопротезирование – замененный коленный сустав выполняет свою двигательную функцию полностью. Срок его службы составляет 15 лет.
Хондромаляция
Хондромаляция суставных поверхностей головок костей – это размягчение хряща в коленном суставе; частая проблема при ожирении. Также в группу риска входят любители экстрима с очень активным образом жизни, с преобладанием травматичных видов спорта для поддержания тонуса.
- наследственные нарушения на уровне генов;
- гипокинезия, плоскостопие и косолапость, при которых отмечается неправильная постановка стоп, ведущая к смещению мыщелков в коленном суставе;
- травмы;
- бурситы и синовиты;
- заболевания сосудов (атеросклероз, облитерирующий эндартериит, варикоз);
- неправильный выбор обуви; ревматизм;
- болезнь Бехтерева;
- костные мозоли в местах переломов и трещин и пр.
В большинстве случаев поражается одна головка составляющих сустав костей. Это происходит из-за неравномерности распределения нагрузок при движении суставов.
Ранние стадии патологии хряща протекают без каких-либо симптомов. Это зачастую становится в дальнейшем причиной необходимости оперативного лечения. В начальной стадии при грамотном лечении целостность хряща может восстановиться полностью.
Причины хондромаляции
Хондромаляция – это изменения в мыщелках бедренной кости в виде дегенеративного процесса, который начинается с нарушения кровоснабжения мышечного волокна, окружающего коленный сустав. Сама хрящевая ткань не имеет своей сети капилляров. Питание она может получать только путем диффузного обмена из расположенных рядом мышечных волокон.
Под суставным хрящом расположена всегда замыкательная пластина – это конец эпифиза кости, богато иннервируемый и кровоснабжаемый. При повышенном весе она также испытывает усиленное давление. Происходит и сдавливание мышечных волокон. Нарушается питание гиалиновых хрящей. На первой стадии хрящ начинает размягчаться и отекать. Синовиальная оболочка по мере прогрессирования процесса постепенно обезвоживается, она уже не может моментально и быстро расправляться при физических нагрузках, а при необходимости - сжиматься.
На начальной стадии хондромаляция мыщелка бедренной кости может проявляться в виде несильной болезненности в области над коленом после непривычной физической нагрузки. Так продолжается несколько лет. Как следствие, уменьшается объем синовиальной жидкости.
В результате этого головки костей теряют свою стабильность положения в суставной капсуле и начинают двигаться хаотично. Это еще больше повышает давление в суставе. Хрящ начинает распадаться и истончаться, делится на части и растрескивается. Это уже вторая стадия хондромаляции. Среди ее проявлений:
- частая боль в колене, трудности подъема и спуска по лестнице;
- хруст при движениях;
- частые периоды воспаления и отечности в колене;
- хромота.
Хондромаляция 3 степени мыщелка бедренной кости характеризуется полным или частичным оголением головок костей, когда хрящ на их поверхности начинает замещаться грубыми костными наростами. Хрящ делится на волокна в нескольких слоях. Походка становится утиной. Завершается все деформирующим остеоартрозом коленного сустава.
На четвертой стадии разрушение хряща достигает кости. Из-за деформации хряща на 1-2 см происходит укорочение ноги на пораженной стороне. Самостоятельное передвижение становится невозможным. Появляется необходимость в эндопротезировании сустава.
Хондромаляция медиального мыщелка бедренной кости может приводить к развитию косолапости, плоскостопия и деформации голени.
Причины переломов
По силе травмы выделяют низко- и высокоэнергетические переломы. Первый тип возникает при падениях с высоты своего роста. Присущ пожилым, потому что кости у них зачастую уже страдают от остеопороза.
Высокоэнергетические связываются, например, с врезанием бампера в область коленного сустава, падением с большой высоты с неправильной постановкой ног, спортивными травмами. Чаще встречаются оскольчатые переломы, и они возникают обычно у молодых. Также они могут быть частичными, неполными (трещина) и полными.
Травмы бывают прямые и непрямые. Прямая травма колена - это результат, например, удара по колену сбоку, спереди, удара о приборную панель автомобиля при аварии, падения на колено; непрямая - падения с высоты.
Чаще всего страдает наружный латеральный мыщелок бедренной кости. На втором месте - перелом обоих мыщелков. И совсем редко страдает медиальный.
Y-образный перелом, возникающий при травме, когда имеется повреждение мыщелков бедренной кости, появляется при падении с большой высоты, когда ноги распрямлены и стопы сталкиваются с поверхностью первыми; при ударе по коленям при ДТП. Костная поверхность дробится на множество фрагментов.
Латеральный мыщелок бедренной кости ломается при сильном боковом ударе, при падении на колено. Любой перелом всегда сопровождается сильнейшей болью в момент удара. Она будет присутствовать в покое и при движении. Кроме нее присутствует скопление крови над коленом в губчатой части мыщелков. Даже прикасание к этой области сразу вызывает боль.
При смещении мыщелков голень будет вывернута в сторону. При повреждении медиального мыщелка бедренной кости она отклоняется внутрь (варусная деформация), латерального – наоборот (наружная, или вальгусная деформация).
При переломе обоих мыщелков нога укорачивается. Коленный сустав становится опухшим и покрасневшим, развивается отек, часто и кровоизлияние в нем. Движения практические невозможны из-за боли. Появляется патологическая подвижность сустава вбок.
Для диагностики перелома мыщелков бедренной кости используется рентгенографическое исследование в 3 проекциях: переднезадней, боковой, косой.
Для уточнения применяется КТ. Главное правило при любом переломе – иммобилизация ноги и обездвиживание ее. Далее нужно вызвать скорую. Доставлять пострадавшего в больницу самим нельзя, потому что вы не сможете обеспечить правильное положение ноги.
При невыносимой боли можно дать анальгин. Полезно бывает отвлечь пострадавшего от боли каким-нибудь посторонним разговором.
Консервативное лечение
При консервативном лечении первым условием является удаление крови из полости сустава (гемартроз) специальным шприцом с толстой иглой после предварительной анестезии. Затем сустав обезболивают путем введения новокаина.
После этого на сустав накладывают гипс с окном на случай необходимости повторной пункции. В гипсе пациент будет находиться до 1-1,5 месяцев. Затем делают повторно рентген, чтобы проконтролировать срастание костей. Только после этого возможно проведение реабилитационных мероприятий.
Передвижение во всем этом периоде допускается исключительно на костылях. Через 3 месяца или даже позже будет разрешена нагрузка на сустав.
Постоянное вытяжение
При переломе без смещения может поражаться медиальный мыщелок бедренной кости или латеральный – принципиального различия нет. В тканях мыщелка возникает дефект в виде трещины. Поврежденную ногу слегка сгибают в колене и помещают ее на шину Белера. Она применяется для лечения переломов ноги методом скелетного вытяжения, которое осуществляется проведением через пяточную кость спицы, после чего на нее же подвешивается груз весом 4-6 кг. В таком положении пациент находится также 4-6 недель. Гипсовая повязка накладывается тоже на несколько недель. Нагрузка на место поражения разрешена не раньше чем через 4 месяца.
Оперативное лечение
Хирургическое вмешательство применяют при переломе со смещением (чаще ломается наружный мыщелок бедренной кости). Проводится под общим наркозом через 3-7 суток после травмы.
Делается разрез на колене и через него удаляются все ненужные последствия перелома в виде крови, жидкости, осколков, не подлежащих репозиции.
Внутрисуставные переломы со смещением – разряд тяжелых травм, при которых очень важным становится максимально точно восстановить суставную поверхность, устранив смещение отломков. Это необходимо потому, что после таких переломов легко развивается остеоартроз – тяжелейшее осложнение.
Если есть откол, захватывают внутренний мыщелок бедренной кости и крепят к кости длинным винтом, устанавливая на место. Применяют открытую репозицию с внутренней фиксацией. Оскольчатый перелом часто сопровождается внутренними кровотечениями.
Делают рентген, чтобы выявить перемещение осколков. Далее пациент находится на скелетном вытяжении. Гипсовая повязка – 1,5 месяца. Функциональность сустава восстановится не раньше 4 месяцев после перелома.
Удаление металлических элементов происходит через год, после предварительного повторного рентгена.
Если произошел импрессионный перелом мыщелка бедренной кости, при котором его губчатая ткань сминается, проводят операцию чрескостного остеосинтеза. Винты здесь бесполезны. Смещенный и вдавленный мыщелок ручным способом репозируют и фиксируют с вытяжением. Иногда становится возможным использование штифта - внутрикостного стержня с винтами.
Реабилитация и прогноз
Реабилитация начинается только после снятия гипса – это массаж, ЛФК, физиотерапия. Возможные осложнения переломов мыщелков - хондромаляции и рассекающий остеохондрит, остеоартроз.
Хондромаляции – это поражение хрящевой ткани с ее истончением и разрушением. При рассекающем остеохондрите (болезнь Кенига) происходит сначала размягчение хряща на каком-то участке, а затем он и вовсе отслаивается от кости, образуя суставную мышь. Патология достаточно редко встречается.
Посттравматический остеоартроз может развиться не только при внутрисуставном переломе, но и в дистальном отделе самой бедренной кости при условии нарушения ее биомеханической оси. Ось важна потому, что она обеспечивает правильное распределение нагрузки в коленном суставе. Тем не менее внутрисуставные переломы латерального мыщелка бедренной кости или медиального очень часто приводят к посттравматическому остеоартрозу. Он не протекает так уж безобидно и, в свою очередь, сопровождается болью, ограничением движений и нестабильностью сустава.
Кисты кости
Киста — полостное образование, наполненное жидкостью. Считается доброкачественным новообразованием. Типичное место формирования — длинные трубчатые кости.
В 60% она возникает в плечевом поясе, и только в 25% случаев бывает киста мыщелка бедренной кости, ключицы, грудины, таза, челюсти и черепа (по мере убывания). Согласно статистическим данным, кисты кости возникают у детей в возрасте от 10 до 15 лет. У взрослых это бывает редко, в основном у молодых мужчин до 30 лет.
Причины и группы риска
Причины появления кист не установлены и сегодня. Существуют только концепции, предполагающие причинным фактором недостаток питательных веществ и кислорода.
Основными причинными факторами в таких случаях считают:
- остеомиелит, артрит;
- патологию эмбриогенеза;
- дегенеративный процесс:
- остеоартроз;
- перелом, ушиб.
Современные взгляды на развитие костных кист состоят в том, что дефицит питания и гипоксия приводят к активации лизосомальных ферментов, которые ведут себя аутоагрессивно. Это приводит к скоплению жидкости и росту полости.
Виды патологии
В зависимости от своего содержимого, киста кости может быть:
- Солитарная – наполнена жидкостью, возникает у детей. В 3 раза чаще страдают мальчики. Поражаются крупные трубчатые кости.
- Аневризматическая – наполнена кровью, страдают в основном девочки и девушки в возрасте от 10 до 20 лет, чаще других поражается позвоночник.
Симптоматика патологии
Костная киста очень долгое время существует без всяких симптомов – до нескольких лет. Такое происходит потому, что она очень медленно растет.
Первыми признаками становятся сильные приступообразные боли, зависимые от движений и нагрузок. В покое болей нет.
- пальпаторная болезненность мягких тканей над областью кисты и отечность;
- нарушается работа и соседних суставов;
- пораженная кость увеличивается в размерах;
- если кость близко расположена к поверхности кожи, видна пальпаторная деформация кисты.
Для диагностики делается рентген, КТ или МРТ. Для выявления содержимого кисты проводят ее пункцию, от этого зависит и лечение ее. Выбор лечения зависит и от возраста пациента. Ребенку проводится только консервативное лечение.
Операции нежелательны, поскольку идет рост скелета. Дети после костной кисты восстанавливаются очень быстро, и в 90% случаев наступает излечение. Рецидивы у них редки. Профилактики кист не существует, поскольку причины их появления не выявлены.
Читайте также:


