Пластина в бедре болит
Боль в бедре — дискомфортное ощущение различной интенсивности, симптом развивающейся патологии. Она является своеобразной предупредительной и защитной реакцией организма на воздействие внешних или внутренних негативных факторов. При ее возникновении мобилизуются функциональные системы для устранения причины дискомфорта. В большинстве случаев организм не способен самостоятельно справиться с заболеванием, и человек обращается за медицинской помощью.
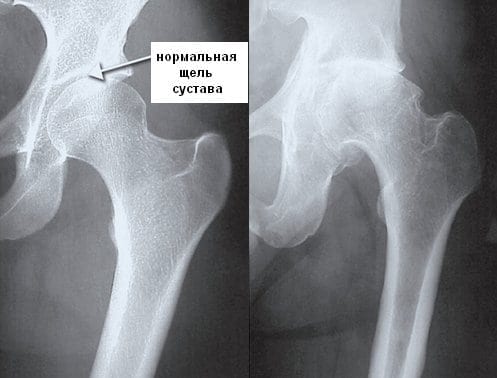
Для диагностирования патологии, провоцирующей появление болезненных ощущений, проводятся лабораторные и инструментальные исследования. Установить ее помогает и изучение анамнеза, осмотр пациента, описываемый им характер и периодичность болей.
Основные причины болезненных ощущений в бедре
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Боли в бедре — это не только признак какой-либо патологии. Они нередко возникают после серьезных физических нагрузок и активных спортивных тренировок. Для интенсивного сокращения мышц необходимо много энергии, получаемой при распаде глюкозы. В результате биохимических реакций в мышечных тканях накапливается много молочной кислоты. Именно она провоцирует возникновение жжения и болей. Для их устранения достаточно непродолжительного отдыха. Молочная кислота выведется из организма, и состояние человека улучшится.
От дискомфортных ощущений могут страдать люди, ведущий малоподвижный образ. Боли возникают у них после продолжительной ходьбы или любой физической нагрузки. Ортопеды рекомендуют в таких случаях все-таки пройти полное обследование. Низкая двигательная активность может стать причиной развития артроза — рецидивирующей суставной патологии.
Если человек в течение дня много двигается, его тазобедренные суставы не подвергаются повышенным нагрузкам, но боль возникает с пугающей периодичностью, пришло время обратиться к врачу.
Резкая боль в бедре возникает в момент травмирования мышц, костей, суставов, связочно-сухожильного аппарата. Наиболее опасен перелом шейки бедренной кости, особенно в пожилом или старческом возрасте. Чем старше пострадавший, тем меньше вероятность его полного выздоровления. Боль настолько острая, что человек теряет сознание, появляется при таких травмах:
- перелом лобковой кости;
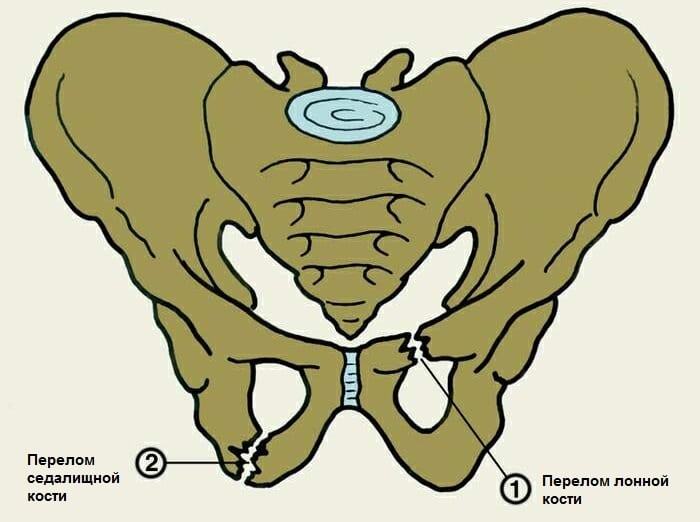
- перелом тазовой кости в ее крестцовой части;
- компрессионные травмы в поясничном отделе позвоночника, возникающие в результате падения с высоты;
- повреждение тазобедренного сустава, костей бедра из-за падения, сильного удара, длительного сдавливания.
Сильнейший болевой синдром требует немедленной госпитализации пациента в отделение травматологи. При вывихах, подвывихах, разрывах мышц, сухожилий, связок дискомфортные ощущения не менее интенсивные. Но при таких травмах их выраженность может постепенно снижаться. В некоторых случаях человек даже не обращается в лечебное учреждение. Разорванные волокна срастаются неправильно, нередко их целостность не восстанавливается вовсе. В итоге боли в бедре становятся ноющими, хроническими, усиливающимися при ходьбе или незначительной физической нагрузке. Нередко у травмированного человека спустя несколько лет развивается остеоартроз — патология, не поддающаяся полному излечению.
Частой причиной болей в бедре становится коксартроз, или остеоартроз тазобедренного сустава. Дегенеративно-дистрофическая патология при отсутствии врачебного вмешательства медленно, но упорно прогрессирует. На начальной стадии коксартроза дискомфортные ощущения выражены слабо, возникают при повышении двигательной активности. По мере разрушения гиалинового хряща и истирания костных поверхностей боли усиливаются, возникают даже в состоянии покоя. Они сопровождаются хрустом и щелчками в суставе, его утренней отечностью и скованностью движений. Спустя некоторое время интенсивность болей вновь снижается. Это ни в коем случае не свидетельствует о выздоровлении — суставная щель срастается, и врачи диагностируют анкилоз — полное обездвиживание тазобедренного сочленения.
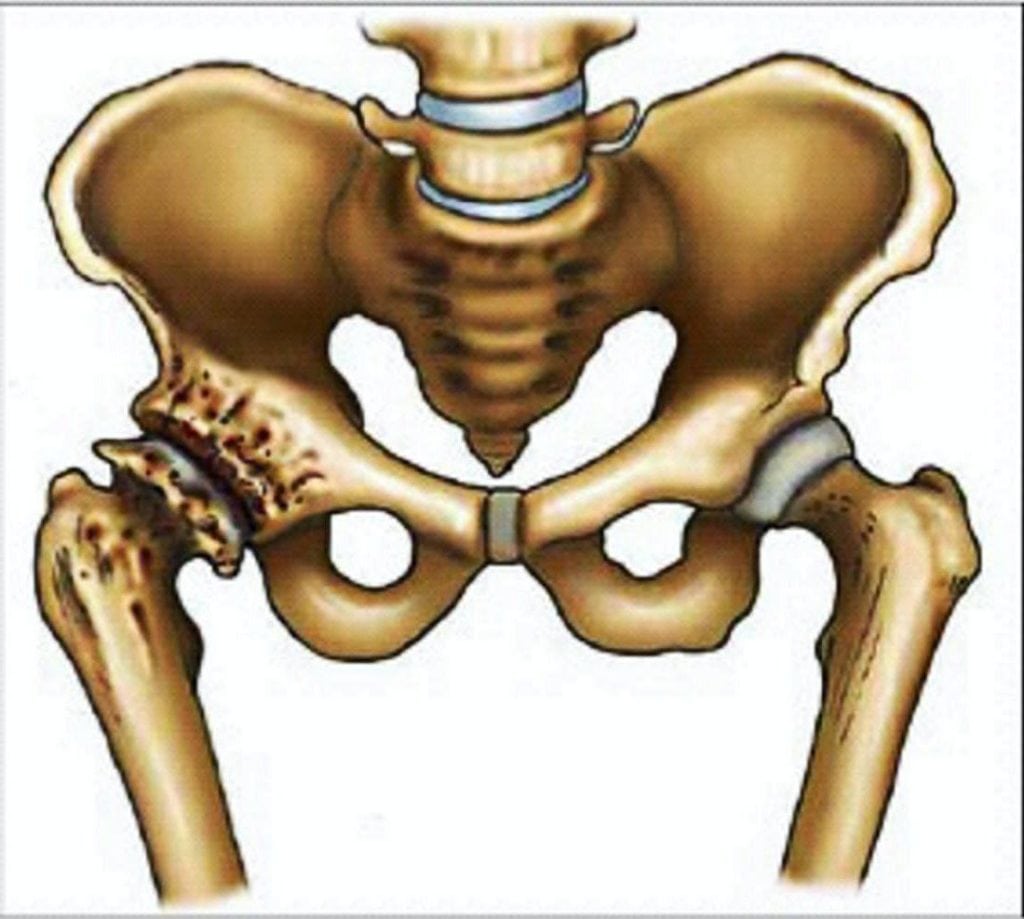
Дискомфорт при движении и в состоянии покоя может сигнализировать также о развитии следующих острых и хронических патологий:
- синовит — воспалительный процесс, протекающий в синовиальной сумке, распространяющийся на связки и сухожилия. Чаще всего поражает один тазобедренный сустав, двусторонний синовит выявляется достаточно редко. Для острой патологии характерно возникновение резкой, пронизывающей боли, а для хронической — приглушенной, ноющей. Ее часто сопровождают симптомы общей интоксикации организма: высокая температура и желудочно-кишечные расстройства;
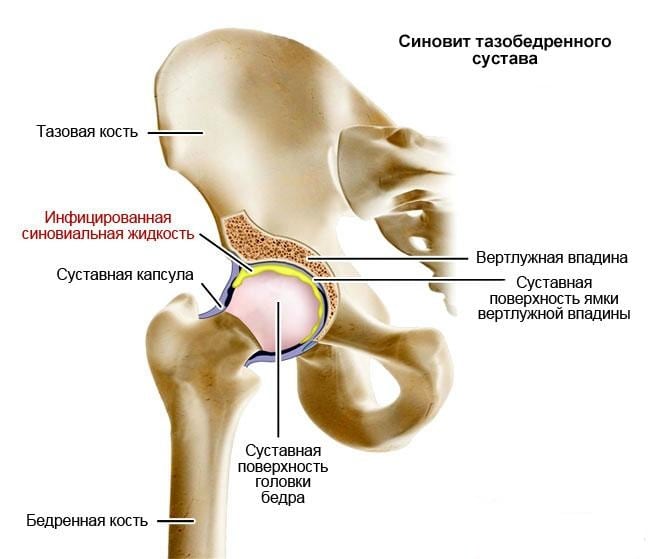
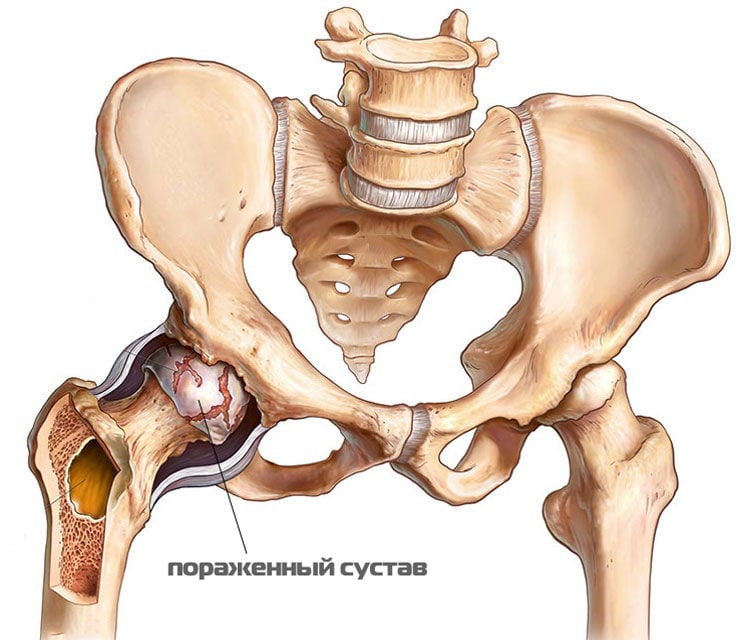
- артрит — воспалительный процесс в полости тазобедренного сустава. При обострениях провоцирует сильнейшие боли, распространяющиеся по передней и задней поверхности бедра, иррадиирущие в колено, голень, лодыжку. Артриты могут протекать на фоне общей интоксикации организма. Если человек не обращается за медицинской помощью, то вскоре наступает необратимое поражение хрящевых тканей. По причине развития артриты делятся на инфекционно-аллергические, травматические, метаболические, дистрофические, ревматические;
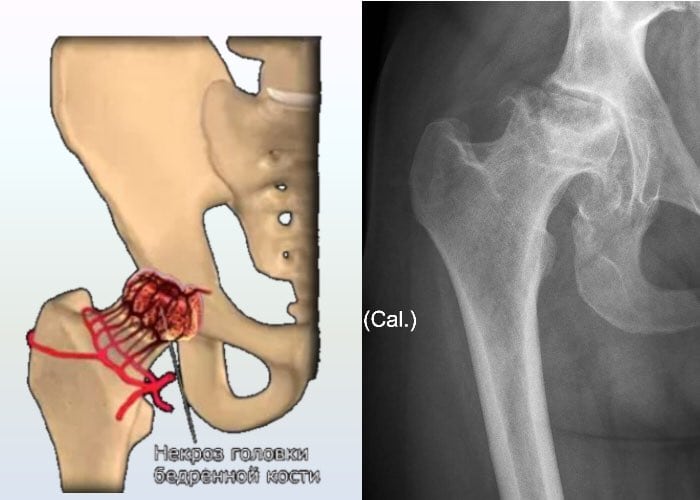
- асептический некроз костной головки — отмирание тканей в тех участках, где на тазобедренный сустав ложится наибольшая нагрузка. Симптоматика патологии проявляется так: на начальном этапе боль в правом или левом бедре резкая, внезапная, локализующаяся в области сустава. Затем она распространяется в пах, пояснично-крестцовый отдел позвоночника, колено. В течение нескольких дней интенсивность болевого синдрома не снижается, мешая человеку не только передвигаться, но и сидеть. Затем самочувствие человека улучшается, дискомфортные ощущения возникают лишь при серьезных физических нагрузках. Вскоре они возвращаются, а их выраженность значительно усиливается.
Частой причиной болей в бедре становится ревматическая полимиалгия. Ее этиология до сих пор не установлена. Одни ученые выдвигают гипотезы о развитии заболевания в результате инфицирования человека вирусами. Другие считают, что спусковым крючком к возникновению патологии служат наследственность и сбой в работе иммунной системы. При ревматической полимиалгии человек страдает от тянущих, дергающих, режущих болей. Они появляются не только при динамических, но и при статистических нагрузках. Чтобы снизить интенсивность дискомфортных ощущений, больной очень часто меняет положение тела.
Причины появления боли в левом или правом бедре устанавливаются только после изучения результатов рентгенографии, МРТ, КТ, артроскопии, лабораторных исследований. Самостоятельно диагностировать патологию невозможно. Даже если человек болен ревматоидным артритом, поражающим все суставы, вывод о причине возникновения болей не столь очевиден. В некоторых случаях они спровоцированы патологиями, не имеющими отношения к опорно-двигательному аппарату. Что еще может спровоцировать ухудшение самочувствия человека:
- защемление нервов, иннервирующих пояснично-крестцовый отдел позвоночника;
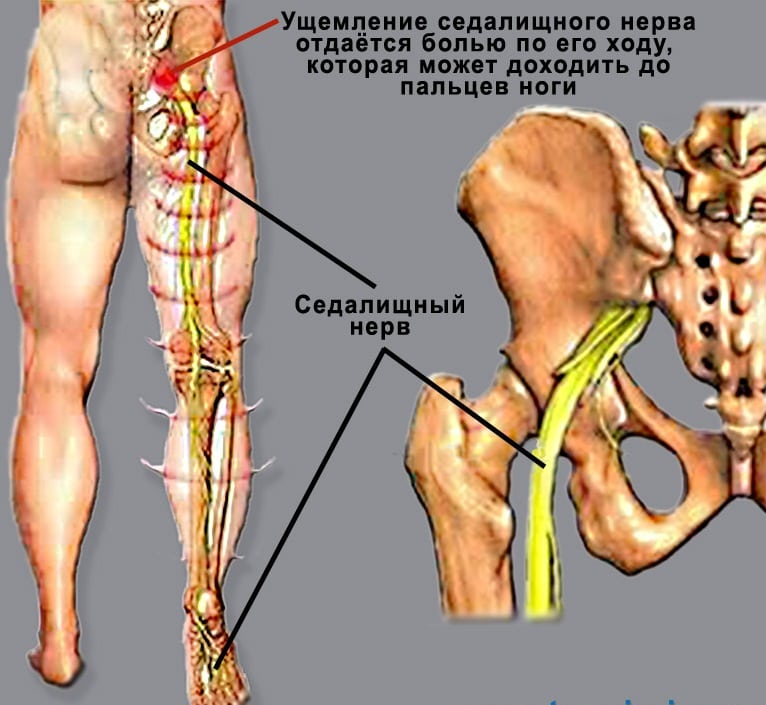
- патологии сердечно-сосудистой системы, протекающие на фоне стойкого сужения аорты и подвздошных артерий, снабжающих кровью нижнюю часть тела человека;
- синдром подвздошно-поясничных мышц, сопровождающийся повреждением бедренных нервов и расположенных поблизости мышечных тканей;
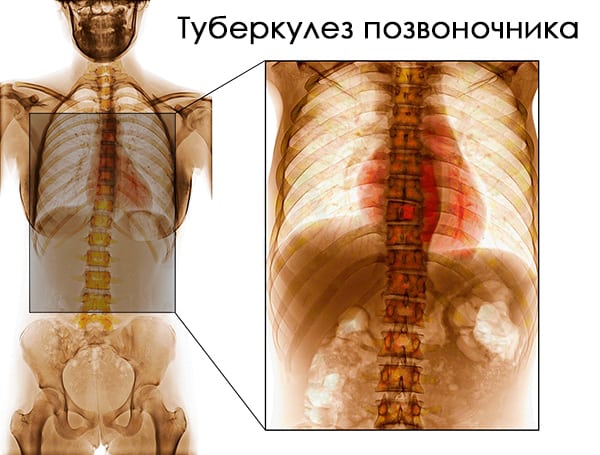
- костно-суставные заболевания инфекционного происхождения — остеомиелит, туберкулез костей, абсцесс, возникающий при тяжелом течении аппендицита;
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
- воспалительные процессы в органах женской или мужской мочеполовой системы.
Причиной болей в правом или левом бедре и ноге могут стать доброкачественные и злокачественные новообразования, сформировавшиеся метастазы. Например, рак простаты может метастазировать в кости, провоцируя интенсивный болевой синдром.
Почему появляется боль в бедре у ребенка
Дети ведут более активный образ жизни, чем многие взрослые, поэтому травмируются чаще. Тянущая или ноющая боль в бедре может стать результатом падения с велосипеда, прыжка с высоты, удара ногой. Травматологи рекомендуют обязательно обратиться за медицинской помощью даже при дискомфортных ощущениях слабой интенсивности. Опорно-двигательный аппарат детей только формируется. Предсказать последствия травмирования, предупредить развитие осложнений может только врач. Что еще провоцирует возникновение болей у ребенка:
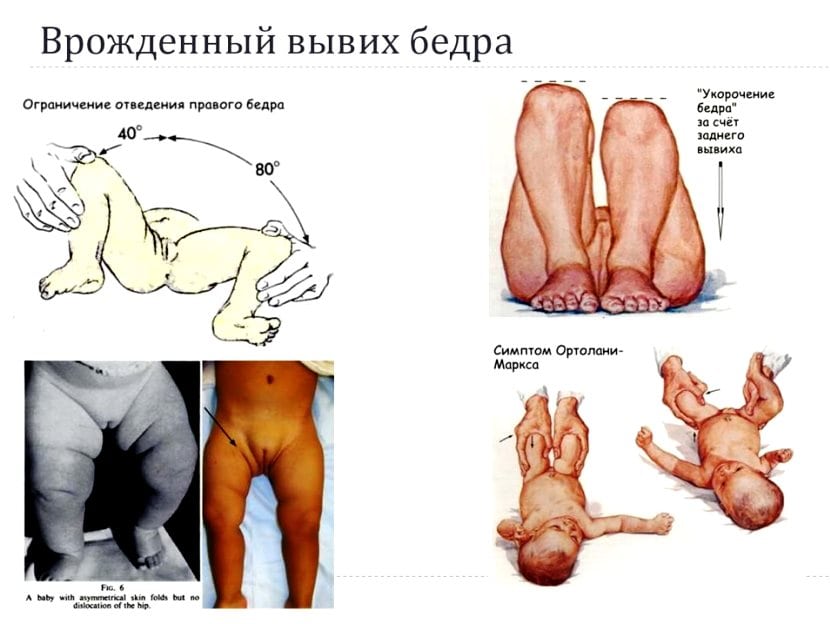
- врожденный вывих, обычно диагностируемый в течение полугода после рождения;
- остеохондропатия, поражающая кости нижних конечностей, для которой характерны доброкачественное хроническое течение и относительно благоприятный исход;
- эпифизеолиз головки кости — разрушение зон роста костей в области эпифизарных пластинок (хрящевых пластинок роста);
- остеомиелит и его осложнение — коксит, сопровождающиеся воспалительным процессом.
Довольно редко после жалоб ребенка диагностируются скрытые переломы. Их провоцируют различные нарушения процессов формирования костей и суставов, например, при рахите.
Основные методы лечения
Навсегда устранить боль в бедре поможет лечение патологии, ставшей ее причиной. Терапия многих суставных и костных патологий может занимать несколько месяцев или лет. Поэтому для улучшения самочувствия больного ортопеды, ревматологи, травматологи назначают препараты с анальгетическим действием. В лечении патологий опорно-двигательного аппарата чаще всего используются нестероидные противовоспалительные средства (НПВС) с такими активными ингредиентами:
- нимесулидом;
- кеторолаком;
- диклофенаком;
- ибупрофеном;
- мелоксикамом.
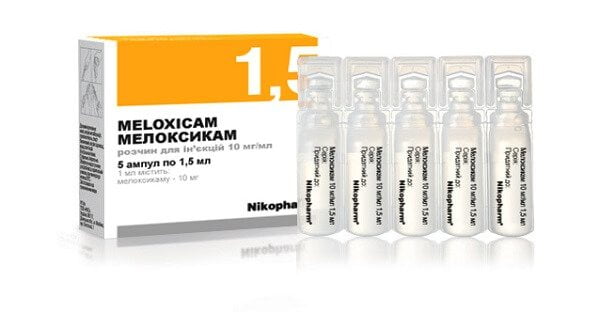
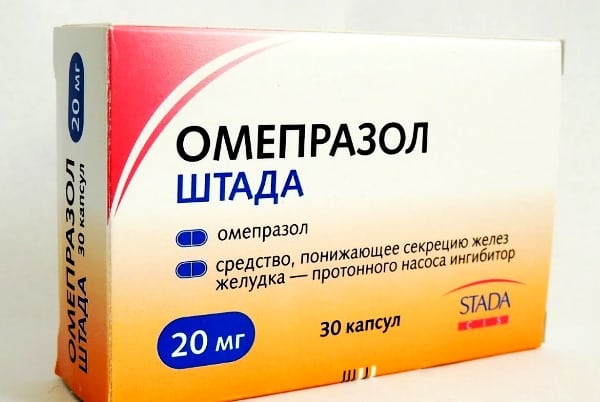
Для устранения сильного болевого синдрома используются НПВС в инъекционных растворах. Их анальгетическое действие проявляется спустя несколько минут после введения препаратов. Через 5-7 дней лечения врачи заменяют инъекции таблетированными формами НПВС. При тяжелых системных патологиях тазобедренного сустава, например, коксартрозе пациенту часто приходится принимать обезболивающие препараты. Чтобы минимизировать вероятность поражения НПВС слизистой желудка, их комбинируют с ингибиторами протонного насоса — Омепразолом, Пантопразолом, Эзомепразолом.
Избавиться от тянущих, ноющих болей в бедренном суставе позволит применение мазей с НПВС. Они наносятся тонким слоем и слегка втираются в кожу. Особенно эффективны они при патологиях, сопровождающихся воспалением: синовитах, артритах. После абсорбции активных ингредиентов происходит ослабление болезненных ощущений, купирование воспалительного процесса и отека. Выраженное анальгезирующее действие характерно для таких наружных препаратов:
- Вольтарен;
- Долгит;
- Долобене;
- Артрозилен;
- Фастум;
- Индометацин;
- Найз;
- Кеторол.

Врачи нередко назначают местные НПВС для лечения болей в бедре, чтобы снизить разовые и суточные дозировки системных препаратов.
Для купирования острого воспаления используются глюкокортикостероиды — Триамцинолон, Кеналог, Дипроспан, Преднизолон, Гидрокортизон, Дексаметазон.

Чтобы устранить режущие боли, гормональные препараты нередко вводятся прямо в полость сустава вместе с анальгетиками или анестетиками. Внутрисуставные инъекции не используются чаще 3-5 раз.
Для усиления лечебного действия препаратов пациентам рекомендованы физиопроцедуры: магнитотерапия, лазеротерапия, электрофорез, фонофорез, ударно-волновая терапия. После 5-10 сеансов боли ослабевают или исчезают вовсе. Врачи предупреждают, что устранить дискомфортные ощущения консервативными методами можно при своевременном обращении за медицинской помощью.
Остеосинтез – это хирургическая процедура, помогающая сращивать костные отломки. Для этого используются специальные фиксирующие конструкции. С их помощью кости на длительное время делают неподвижными. Это обеспечивает необходимые условия для правильного их сращивания.
Определение лечебной процедуры
Остеосинтез представляет собой операцию, цель которой заключается в фиксации кости. Это хирургическая процедура проводится при лечении переломов костей. В ходе ее выполнения фрагменты кости соединяются с помощью винтов, стержней, пластин. Сломанная кость фиксируется при помощи этих приспособлений, которые могут стабильно закрепить ее в правильном положении. Используемые в настоящее время материалы выполняются в основном из титана.
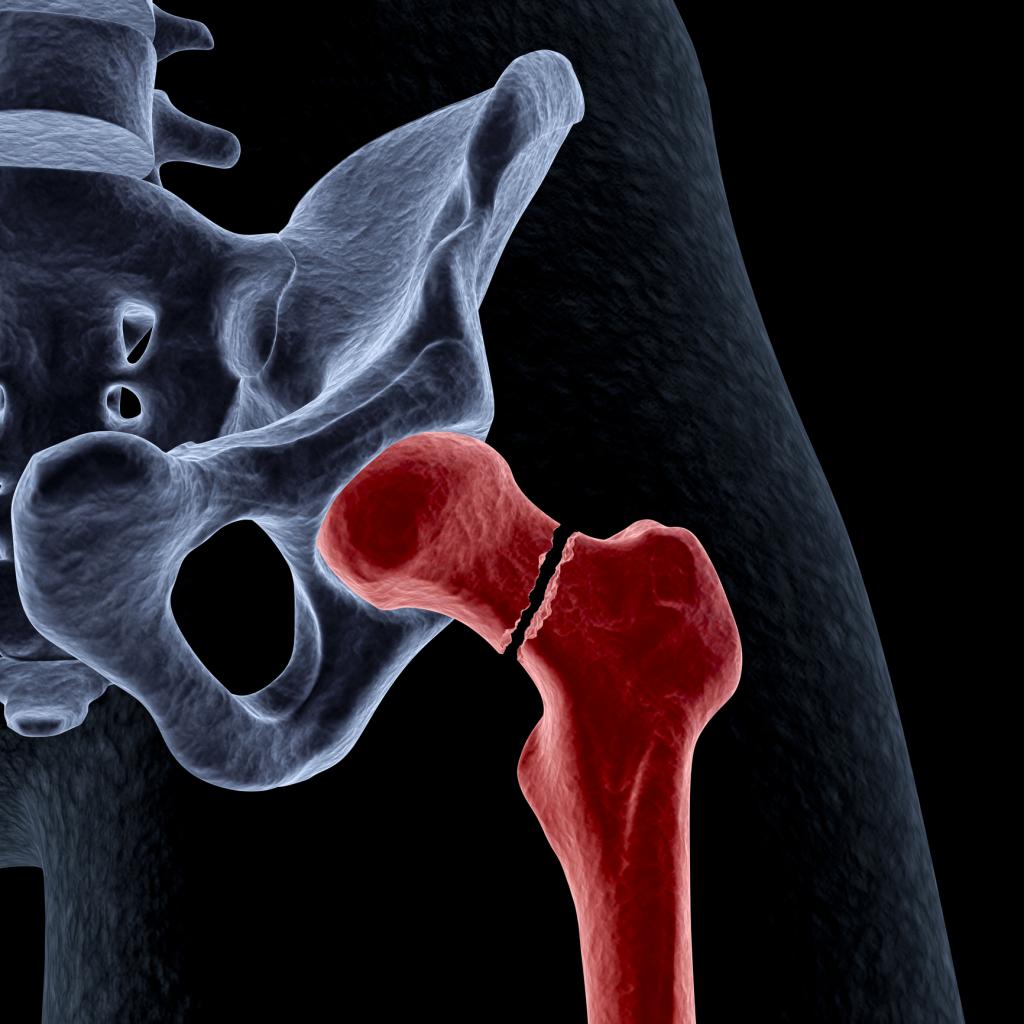
Чаще всего диагностируется перелом бедренной кости. Остеосинтез является предпочтительной формой лечения переломов костей с множественными фрагментами у пациентов с остеопорозом.
Переломы бедра
Бедренная кость состоит из головки, большого и малого вертела, вертельной ямки, а также латерального и медиального мыщелков. Голова бедренной кости сочленяется с вертлужной впадиной в тазовой кости, образующей тазобедренный сустав, в то время как дистальная часть бедренной кости соединяется с большеберцовой костью и коленной чашечкой, образующей коленный сустав.
Бедро является самой большой и самой прочной костью в организме и имеет хорошее кровоснабжение, поэтому для его разрушения требуется большая или значительная ударная сила. Существует 4 типа перелома:
- усталостный (стрессовый) перелом;
- частичный перелом;
- полный перелом без смещения;
- полный перелом со смещением;
Переломы различаются по степени и сложности. Они могут быть: поперечными, наклонными, спиральными (из-за скручивающей силы), оскольчатыми, открытыми или закрытыми.
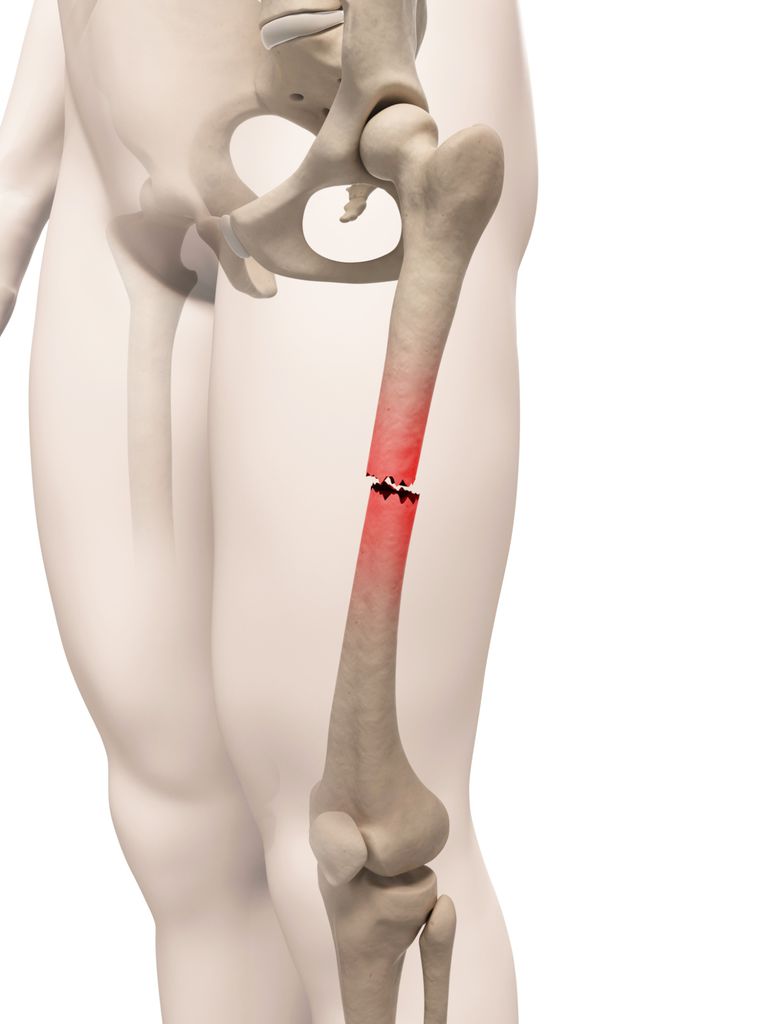
Факторы риска
Существует несколько факторов, обуславливающих повышенный риск перелома бедренной кости. Пожилые люди (старше 70 лет) имеют более высокий уровень риска.
Риск этих переломов возрастает экспоненциально с увеличением возраста и чаще всего встречается у женщин.
Признаки перелома включают сильную боль, неспособность переместить ногу или встать на нее, ограничение движений бедра, локализованную опухоль. Типичным для переломов шейки бедра является ограничение внешнего вращения и укороченная нижняя конечность. Также может наблюдаться гематома в окружающих мягких тканях.

Достоинства и недостатки остеосинтеза бедренной кости
- Операция позволяет пациенту быстро вернуться к физической активности, предотвращает развитие заболеваний сердечно-сосудистой системы, снижения мышечного тонуса, появления пролежней.
- Остеосинтез создает условия, способствующие прямому срастанию отломков, исключая появление костных мозолей.
- Велика вероятность полного восстановления нормальной работы суставов.
- Отсутствие гарантии окончательного сращения перелома. При этом большое значение имеет возрастной фактор, увеличивающий вероятность того, что по истечении четырех месяцев перелом не срастется. Поэтому для пожилых пациентов этот метод считается малоэффективным.
- В отдельных случаях существует возможность, что образуется ложный сустав шейки бедра.
- Есть небольшая вероятность развития инфекционного процесса с гнойными выделениями.
Показания для проведения операции
Проведение остеосинтеза бедренной кости зависит от степени тяжести и характера травмы. Операцию могут провести:
- При травмах верхнего конца бедренной кости. Исключение составляют вколоченные повреждения шейки бедра. Операцию проводят на 2-4 сутки после получения перелома. При проведении остеосинтеза используют Г-образные пластины, канюлированные винты, трехлопастный гвоздь.
- При переломе тела бедра. Остеосинтез проводят на 5-7 сутки.
- При переломе нижней части бедра. В этом случае данный метод используют при наличии изолированного перелома бедренных мыщелков, фрагменты которых фиксируются винтами.
К абсолютным показаниям проведения остеосинтеза относят:
- несрастающиеся переломы при отсутствии эффекта от консервативного лечения (перелом шейки бедра или бедренных мыщелков);
- возможность трансформации открытого перелома в закрытый;
- внедрение мягких тканей между осколками и осложненные травмы с повреждением магистральных кровеносных сосудов.
К относительным показаниям относят:
- вторичное смещение костных отломков при проведении консервативного лечения;
- отсутствие возможности для проведения закрытого сопоставления обломков;
- наличие ложных суставов или медленно заживающих переломов.
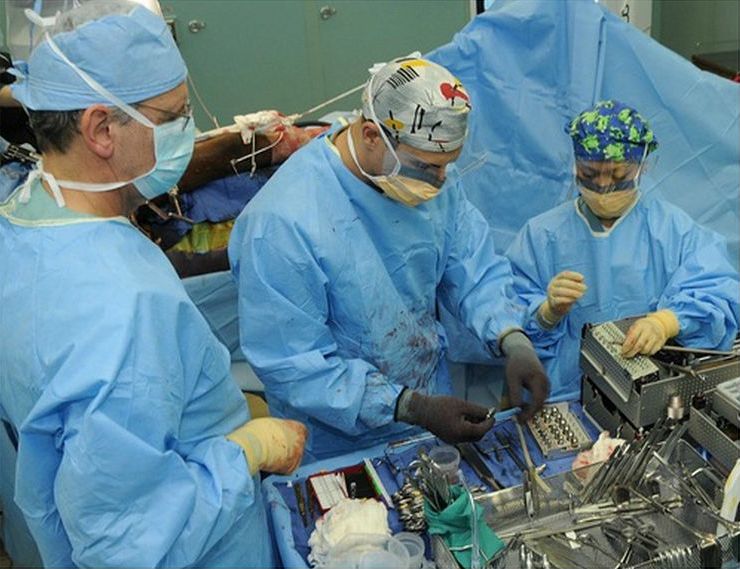
Виды лечебной процедуры
Все операции остеосинтеза делятся на две группы. Также в качестве оснований для классификации могут служить время проведения процедуры с момента получения травмы, доступ, место наложения конструкции.
Внутренний
Внутрикостный остеосинтез иначе называется интрамедуллярным. Чтобы зафиксировать правильное положение костных фрагментов в косых, боковых и подобных повреждениях в верхней части бедренной кости, проводят остеосинтез бедренной кости стержнем. Длина периферийного отломанного сегмента должна составлять не менее 15 см. В этих условиях может быть обеспечена надежная фиксация фрагментов.
Есть два вида введения гвоздя: открытый и закрытый. При использовании закрытого метода гвоздь вставляется через разрез над главным вертелом в периферийный и центральный фрагменты. Этот метод считается малотравматичным, так как место перелома не открывается.
При открытом методе остеосинтеза бедренной кости штифтом процедуру проводят после того как было открыто место перелома. При прямом введении используют перфоратор, с его помощью проникают в мозговую полость проксимального типа обломков. При этом перфоратор используют близко от вертельной ямки. Затем штифт вставляют в центральный фрагмент. После совмещения фрагментов его вводят в периферийный отломок.
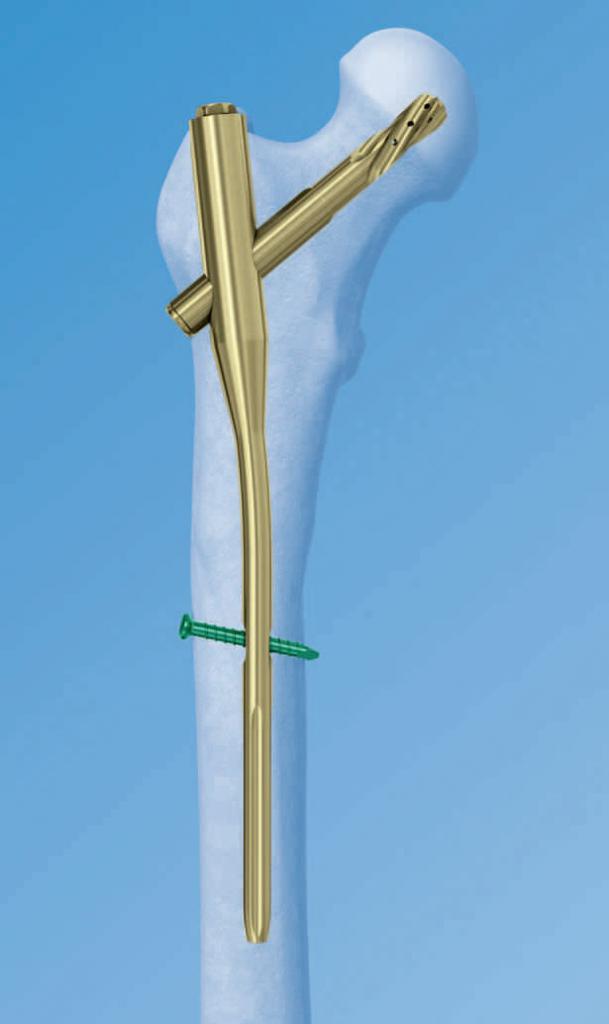
При использовании ретроградного способа начинают с введения штифта в мозговую полость центрального фрагмента до соприкосновения с кожей. Затем ткани разрезаются, штифт забивают до конца отломка, а после этого, сопоставив отломанные части, забивают в периферический фрагмент.
По мере расширения показаний к применению интрамедуллярный остеосинтез бедренной кости стал применяться чаще. Причиной этого стало использование блокируемых стержней, закрепляющихся в обломках костей винтами поперечного типа. Это обеспечивает надежную фиксацию костных фрагментов с переломом, простирающимся в дистальном и проксимальном направлениях за пределы обычной средней трети кости.
Блокированный остеосинтез обеспечивает динамическую и статическую блокаду. При статическом типе винты вставляются через отверстия стрежня в дистальном и проксимальном отделах. В этом случае смещение обломков становится невозможным, как и укорочение конечности.
При динамическом блокировании винты вводятся дистально или проксимально по отношению к линии перелома. В этом случае вращательная сила может быть нейтрализована, но при оскольчатом переломе возможно телескопическое смещение.
Остеосинтез бедренной кости при проксимальном переломе проводится при помощи трехлопастного гвоздя или углообразной пластины.
Остеосинтез винтами
В этом случае костные фрагменты фиксируются при помощи винтов. С этой целью в отломанном фрагменте просверливают отверстие. В противоположном фрагменте просверливается резьба для винта или используется непосредственно винт с резьбой на конце. В обоих случаях обломки соединяются вместе путем затягивания винтов.
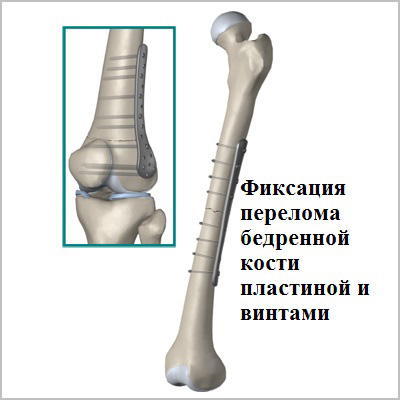
Пластинами
При проведении остеосинтеза бедренной кости пластиной фрагменты сломанной кости фиксируются именно этим приспособлением. Хирург обнажает сломанную кость и прикручивает подходящую пластину по линии разлома. Она фиксируется на всех фрагментах с помощью винтов. При этом отломанные фрагменты прочно соединяются друг с другом.
Динамический винт
Динамический бедренный винт используется при остеосинтезе шейки бедренной кости. При этом динамический винт вкручивается в саму головку. К бедренной кости прикручивается пластина. Пластина, через которую может скользить свободный конец винта, привинчивается к бедренной кости. Масса тела пациента оказывает воздействие таким образом, что в месте перелома кости сжимаются.
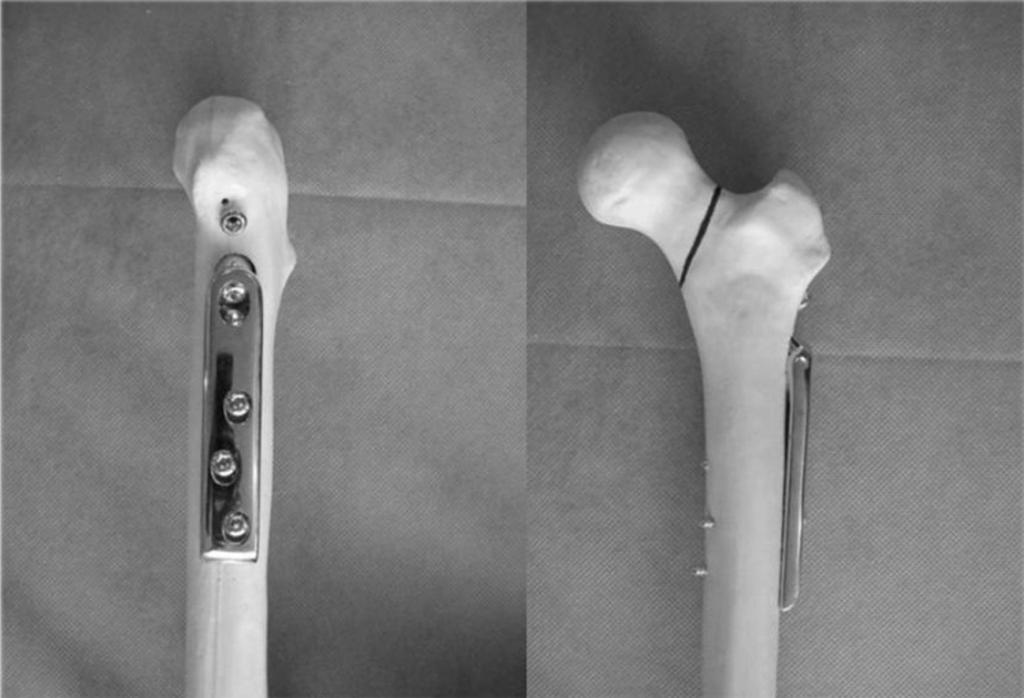
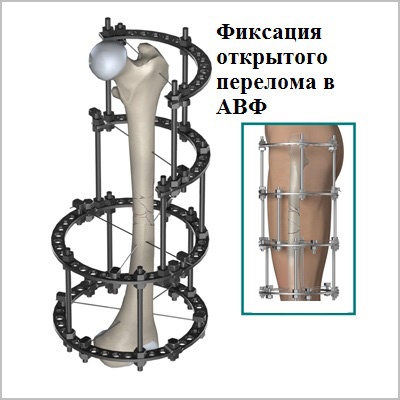
Внешний
При проведении внешнего остеосинтеза бедренной кости возможно развитие специфических осложнений: контрактуры, дополнительные точки фиксации и повреждение сосудистого пучка. Данный метод можно использовать только при наличии показаний. Как правило, это повреждения, которые могут привести к появлению тяжелых осложнений в результате внутреннего остеосинтеза. К ним относят комбинированные, осложненные, открытые, огнестрельные, многооскольчатые, закрытые оскольчатые и сегментарные переломы.
Каковы возможные осложнения и риски
Остеосинтез является одной из стандартных процедур, используемых для лечения переломов, и обычно протекает без осложнений. Эта операция, как и любая другая, может иногда приводить к инфекциям, повреждению нервов, послеоперационным кровоизлияниям или появлениям сгустков крови. Анкилоз, остеонекроз или спайки сухожилия могут возникать в редких случаях.
Что происходит после операции
После операции во время фазы восстановления пациент находится под контролем врача. Физиотерапевтические упражнения проводят спустя некоторое время для предотвращения анкилоза и минимальной потери тонуса мышц.
Выбранная процедура остеосинтеза и индивидуальный процесс заживления определят, может ли впоследствии кость использоваться как обычно. Для полного заживления требуется не менее шести недель, однако этот процесс может занять несколько месяцев. Тем не менее частичная подвижность пациента может наступить до этого момента: допускается использование костылей или иных вспомогательных средств для ходьбы.
На основании различных факторов определяют, можно ли после полного сращения проводить операцию по удалению скрепляющих элементов. Используемый материал (титан) может в основном оставаться в теле на протяжении всей жизни. Как правило, винты и пластины не удаляются, если нет особых причин для этого.
Период восстановления
В случае необходимости врач рекомендует такие методы восстановления, как лечебная физкультура, массаж, трудотерапия и физиотерапия. Все эти меры призваны быстро восстанавливать пациента, функции кости и ее анатомическое строение.
Основная задача реабилитации при остеосинтезе бедренной кости заключается в адаптации больного к прежнему образу жизни. Необходимо снижение физической нагрузки, но допускается ее приближение к прежнему уровню. В случае необходимости больной должен пройти переквалификацию по другой специальности.
После остеосинтеза бедренной кости пластиной реабилитация должна начинаться как можно раньше. Все назначения должны выполнятся в комплексе и без перерывов. После остеосинтеза бедренной кости показания к реабилитации зависят от различных факторов, включая возраст, тип хирургической процедуры, общее состояние больного. После сращения костей рекомендуется ортопедическая терапия.
Во время периода иммобилизации пациенты должны активно двигать ногой. Использование изометрических упражнений также важно для тренировки мышц. После периода иммобилизации необходимо фиксировать ногу вручную или с помощью скобки. Фиксация необходима для тренировки тазобедренного и коленного суставов и обеспечения постепенной вертикализации ног и обеспечения независимости пациента во время ходьбы или во время других видов деятельности. Также рекомендуются стабилизационные упражнения с односторонней поддержкой и бальнеотерапия. После укрепления необходимо сосредоточиться на постепенном увеличении давления, повторной проверке способности ходить, увеличении интенсивности движений, использовании силовых тренировок для избавления от атрофии мышц, являющейся следствием периода иммобилизации, и увеличения выносливости.
Реабилитация после остеосинтеза бедренной кости включает выполнение приведенных ниже упражнений.
Перед сном выполнять массаж предсуставных структур и совершать движения бедром. При это можно использовать все движения, кроме вращений! Также рекомендуется использовать пассивные движения для увеличения подвижности коленной чашечки. После остеосинтеза на состояние пациента положительно влияет использование изометрических упражнений для подколенных сухожилий, четырехглавой и ягодичной мышц, а также использование активных упражнений с низкой устойчивостью для тренировки мышц бедра и колена. Применение методов массажа квадрицепса рекомендуется сразу после вертикализации без поддержки. На состояние кости также положительно влияют односторонние упражнения по стабилизации.
Переломы бедра
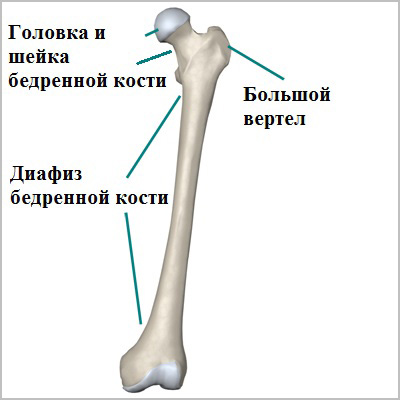
Бедренная кость — одна из самых крупных и прочных костей в организме. Верхний или проксимальный отдел бедренной кости образует тазобедренный сустав. Нижний или дистальный отдел бедренной кости формирует коленный сустав. Средняя часть кости называется диафизом. Для того чтобы произошел перелом бедренной кости требуется очень большая сила.
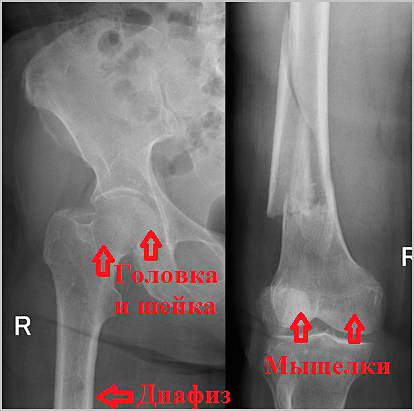
У молодых пациентов наиболее распространенная причина переломов бедра — это высокоэнергетичная травма (ДТП, падение с высоты). Кость у пожилых пациентов в основном ослаблена остеопорозом в связи с чем перелом бедра у данной группы пациентов может быть обусловлен даже не большой травмой или при падении с высоты роста.
- Переломы проксимального отдела бедра локализуются в области верхнего конца бедренной кости в непосредственной близости с тазобедренным суставом и включают в себе переломы головки и шейки бедренной кости, а также вертельные переломы.
- Переломы в средней части кости называются диафизарными. Переломы диафиза бедренной кости являются результатом очень тяжелой травмы, часто множественной или сочетанной.
- Переломы мыщелков бедренной кости — это переломы в области дистального отдела бедренной кости, чуть выше коленного сустава. Эти переломы часто внутрисуставные и связаны с повреждение хряща коленного сустава.
Бедренная кость самая крупная и прочная из костей организма человека. Средняя или центральная часть бедренной кости называется диафизом. Диафиз бедренной кости обеспечивает основную опорную функцию для всего организма человека.
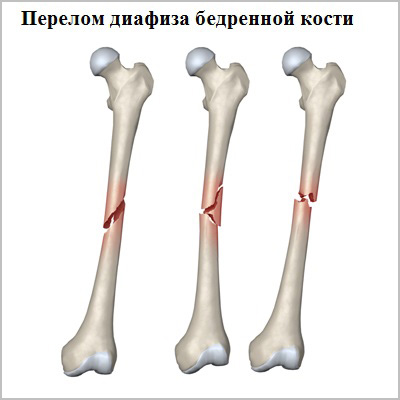
Для того чтобы произошел перелом диафиза бедренной кости требуется очень большая сила. У молодых пациентов наиболее распространенная причина перелома — это дорожно-транспортное происшествие или падение с высоты. Кость у пожилых пациентов в основном ослаблена остеопорозом или опухолями, в связи с чем перелом может быть обусловлен даже небольшой травмой.
Перелом диафиза бедренной кости является очень тяжелой травмой, которая нарушает функцию всей нижней конечности. Лечение переломов бедренной кости почти всегда хирургическое.
Подходы к хирургическому лечению переломов диафиза бедренной кости значительно изменились в последнее время.
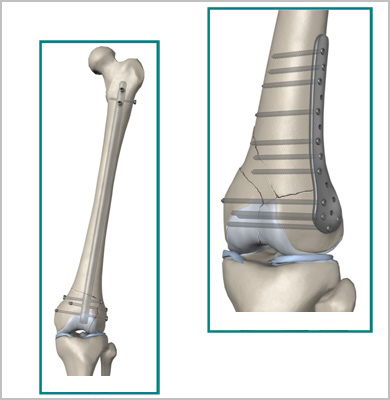
Большое распространение получили малоинвазивные методики операций на бедре, когда во время операции производится закрытая репозиция (установка) кости и осколков в правильное положение, а соединение их осуществляется путем введения фиксаторов через небольшие проколы кожи. Тем самым не нарушается целостность и соотношение мягких тканей в области перелома, достигается более ранее восстановление после травмы, снижаются сроки нахождения в больнице, уменьшается риск развития осложнений.
Операция позволяет уже на следующий день поставить больного на ноги, не требует дополнительной иммобилизации в гипсе в послеоперационном периоде.
Для лечения переломов используется различные разновидности фиксаторов. Например, блокируемые интрамедуллярные стержни используются при переломах диафиза бедренной кости и позволят достигнуть стабильной фиксации при минимальной травме мягких тканей. Рубцы после подобных операций настолько маленьких размеров, что заметить их не всегда удается даже специалисту.
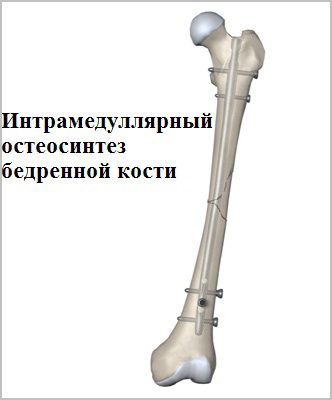
Пластины чаще всего используются при переломах вблизи суставов. Современные пластины также можно проводить в зону перелома без больших разрезов, подкожно.
Абсолютным показанием к операции являются открытые переломы. В таких случаях на первом этапе мы стабилизируем переломы бедра с помощью аппаратов внешней фиксации. По заживлению ран вторым этапом мы удаляем аппарат и производим окончательную фиксацию интрамедуллярным стержнем.
При таком малоинвазивном подходе не нарушается питание в зоне перелома, тем самым вероятность осложнений значительно уменьшается, а также что немаловажно достигается отличный косметический эффект.
Сращение диафиза кости у взрослого занимает много времени. Через шесть недель на рентгене можно увидеть первые признаки костной мозоли. Через 3 месяца прочность кости в области перелома достигает до 80 процентов от исходной. Полная консолидация и перестройка кости может занять до нескольких лет. Переломы бедра в области коленного и тазобедренного сустава срастаются быстрее.
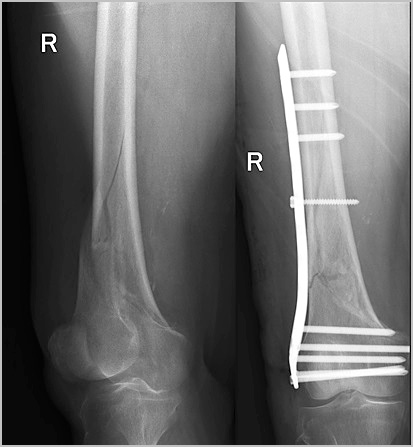
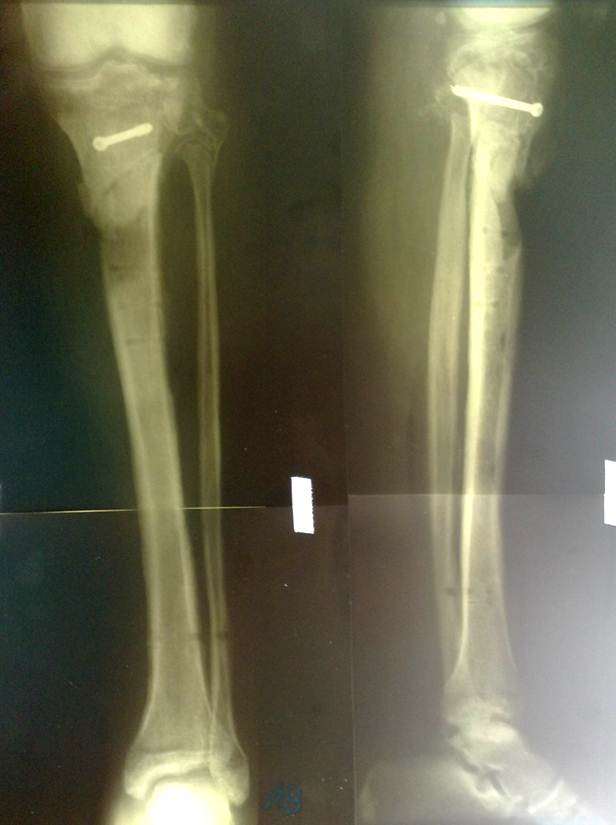
После того как перелом сросся, можно задуматься об удалении металлофиксатора хотя это и является необязательным. В некоторых случаях металлофиксатор может вызывать дискомфорт, ощущение болезненности. Обычно стержни и пластины с бедренной кости удаляются не ранее чем через 2 года, при наличии рентгенологических признаков консолидации перелома.
В нашей клинике мы можем предложить Вам специально разработанные металлоконструкции для фиксации переломов бедренной кости, изготовленные из различных материалов, а также подобрать наиболее подходящий в Вашем конкретном случае. Результат операции в большой степени зависит не только от качества импланта, но и от навыка и опыта хирурга. Специалисты нашей клиники имеет опыт лечения нескольких сотен переломов данной локализации в течении более 10 лет.
Мы применяем только минимально инвазивные методики операций на бедре. Пациенты, которым выполнялась операция в условиях нашей клиники, возвращаются к двигательной активности уже на следующий день после операции.
Читайте также:


