При ходьбе болит пятка и отдает в бедро
Боль в ногах мешает пациентам полноценно жить и заниматься повседневными делами. Существует масса заболеваний, при развитии которых ногу тянет от бедра до пятки. При сильных болях, которые не стихают даже в состоянии покоя, необходимо как можно скорее проконсультироваться с врачом.
Причины боли в ноге
Болевой синдром в левой ноге может быть тревожным симптомом развития сахарного диабета, тромбоза или разрушения тазобедренного сочленения. Причинами боли в левой ноге от бедра до пятки стопы также могут быть: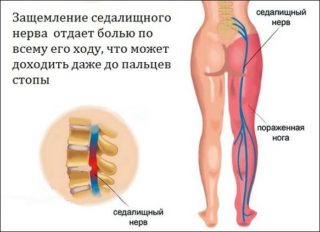
- Варикозное расширение вен. Это заболевание характеризуется появлением усталости даже после непродолжительной ходьбы, колющей боли в ноге в положении сидя и периодических судорог в икроножных мышцах. Тупая, тянущая боль при этом стихает, когда ноги находятся в горизонтальном положении.
- Облитерирующий атеросклероз. Основными симптомами развития заболевания являются нарастающий дискомфорт в мышцах нижних конечностей, боль и спазмы в икрах ног, периодические судороги. Ноги при этом отекают, могут ломить и ныть, а кожа на них становится сухой и шелушится.
- Коксартроз тазобедренного сочленения. Артрозу этого типа свойственно возникновение иррадиирущей боли в ногу от области паха до колена, перемежающейся хромоты и постепенной скованности двигательной активности. При коксартрозе болевой синдром увеличивается при попытке встать с постели и стихает, когда конечности находятся в горизонтальном положении.
Симптомы могут перемещаться на правую ногу, носить двухсторонний характер, если заболеванию подверглись обе конечности.
Факторы риска
К основным факторам риска, провоцирующим возникновение боли в левой ноге от бедра до стопы, являются: 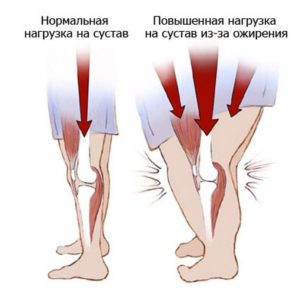
- возрастные изменения организма – ткани теряют свою эластичность и способность к регенерации;
- ожирение – лишний вес увеличивает нагрузку на позвоночник и нижние конечности, выполняющие роль своеобразного амортизатора;
- профессиональная деятельность – работа, связанная с чрезмерными физическими нагрузками или длительным пребыванием в сидячем положении, часто становится причиной развития ишиаса;
- занятие потенциально опасными видами спорта – тренировки и чрезмерные физические нагрузки приводят к повреждениям связок и сухожилий;
- малоподвижный образ жизни – отсутствие физической активности и нагрузок приводит к атрофии мышц и нарушению двигательных функций сустава.
На возникновение боли в ноге от бедра до щиколотки влияет также и сахарный диабет. Из-за нарушения обменных процессов это заболевание повышает вероятность повреждения нервов.
Характер болевых ощущений
В зависимости от заболевания, провоцирующего дискомфорт, боль в левой ноге может быть:
- острой;
- периодической;
- хронической.
Локализация болевого синдрома также зависит от специфики заболевания.
Когда стоит обратиться к врачу
Консультация специалиста необходима, если:
- боль чувствуется в ноге с самого утра;
- на конечность больно становиться, особенно сразу после пробуждения;
- дискомфорт ощущается постоянно, даже в состоянии покоя;
- боль беспокоит во время ходьбы;
- присутствует прочая тревожная симптоматика: отеки, гематомы, покраснение кожи, повышение местной температуры.
Хотя бы одно из вышеперечисленных состояний должно стать причиной немедленного обращения к врачу.
Диагностика
Первоначально нужно посетить несколько специалистов, чтобы определить причину тянущей боли от бедра и по всей левой ноге. Обязательно необходима консультация таких врачей:
- травматолога для исключения связи болезненных ощущений с ранее полученными травмами;
- хирурга для проверки состояния сосудов ног и исключения вероятности развития варикозного расширения вен;
- ревматолога для анализа состояния суставов;
Определившись со специалистом, который будет проводить дальнейшее лечение, назначается несколько клинических анализов:
- общий и биохимический анализ крови и мочи;
- анализ водно-электролитного баланса;
- кровь на сахар;
- анализ на ревматизм;
- пункционная биопсия кости и суставной жидкости.
Кроме этого врач направляет пациента на УЗИ, рентгеновское исследование, МРТ или КТ. Полученные результаты помогут специалисту определить причину возникновения боли и назначить грамотное соответствующее лечение.
Первая помощь при болях в ногах в домашних условиях
Если визит к врачу по какой-то причине откладывается, снять болевой синдром помогут следующие советы:
- после работы или выполнения повседневных дел обязательно нужно прилечь, причем таким образом, чтобы ноги находились на возвышенности;
- делать ванночки для ног с морской солью или отварами трав, чтобы снять усталость и улучшить кровообращение;
- носить удобную обувь, отказаться от тесного узкого белья и одежды.
Для облегчения боли в домашних условиях прекрасно подходит массаж стоп. Даже если движения будут выполняться не специалистом, а близкими людьми, такие манипуляции помогут расслабиться и уменьшить неприятные ощущения.
При сильной боли можно выпить обезболивающее средство, однако увлекаться самолечением не стоит. Такие препараты имеют массу противопоказаний и могут существенно усугубить состояние пациента.
Лечение болей в конечностях
В зависимости от факторов, провоцирующих боль, и степени тяжести заболевания лечение может быть консервативным или оперативным.
При консервативной медикаментозной терапии назначаются такие препараты:
- анальгетики и анестетики;
- нестероидные противовоспалительные средства;
- согревающие мази и гели;
- хондропротекторы;
- миорелаксанты;
- антибиотики при развитии инфекционного заболевания;
- медикаменты, улучшающие микроциркуляцию крови.
Кроме этого, врач может назначить прием витаминных комплексов для повышения иммунитета и общего укрепления организма.
При запущенности заболевания или неэффективности медикаментозного лечения назначается оперативное вмешательство. Во время операции хирург высвободит защемленный нерв, удалит пораженные болезнью ткани или заменит все сочленение или его часть искусственным протезом.
Наряду с медикаментозным лечением применяется физиотерапия. Процедуры способствуют восстановлению кровообращения, стимулированию обменных процессов в тканях, устранению воспаления и снятию боли. Наиболее популярные методы:
- электорофорез;
- магнитотерапия;
- лазеротерапия;
- УВЧ;
- дарсонвализация;
- грязевые ванны.
При дискомфорте в ноге от бедра до щиколотки назначается также лечебная гимнастика. Комплекс упражнений подбирается индивидуально для каждого пациента в зависимости от специфики заболевания и индивидуальных особенностей организма больного.
Лечебная физкультура снимает боль в ногах и способствует быстрому восстановлению двигательной активности. Гимнастика полезна для профилактики заболеваний ног и для периода реабилитации. Упражнения помогают сохранить подвижность суставов, а также эластичность мышц и связок.
Возможные осложнения
Любое заболевание проще вылечить на начальных стадиях его развития, поэтому к врачу следует обратиться при малейшем проявлении дискомфорта в ноге или тазобедренном суставе. Чем дольше пациент будет откладывать визит к специалисту, тем более длительным и дорогостоящим может быть лечение. Запущенные случаи могут привести к появлению хромоты, потере двигательной активности, замене сустава или его части на эндопротез и даже к инвалидности.
При болях в левой ноге от бедра до стопы важно своевременно выяснить причину и назначить корректное лечение. Дискомфорт в этой области может сигнализировать о нарушении обменных процессов в организме, развитии дисфункции печени и почек. Облегчить состояние можно в домашних условиях, используя рецепты народной медицины и обезболивающие мази.
Краткое содержание: Боль в ноге от бедра до стопы называется ишиасом, так как возникает при защемлении седалищного нерва. В 95% случаев причиной данного состояния является грыжа диска поясничного отдела позвоночника. При появлении подобного симптома необходимо обратиться к врачу и сделать МРТ.
боль в ноге от бедра до стопы, ишиас.
Боль в ноге, спускающаяся до самой стопы - симптом, который часто встречается у наших пациентов с диагностированными заболеваниями позвоночника. В медицинской литературе такое сочетание симптомов называется "ишиасом". Ишиас - это термин, включающий любую болевую симптоматику, вызванную раздражением седалищного нерва. Всё, что раздражает этот нерв, может стать причиной боли, по степени интенсивности варьирующейся от умеренной до сильной. Обычно боль в ноге связана со сдавлением нервного корешка в поясничном отделе позвоночника. Часто термин "ишиас" смешивают с болью в позвоночнике. Тем не менее, ишиас не ограничивается только позвоночником.
Седалищный нерв - самый длинный и самый широкий нерв нашего тела. Он начинается в пояснице, проходит через ягодицы и спускается к ногам, заканчиваясь чуть ниже колена. Этот нерв контролирует несколько мышц голени и обеспечивается чувствительность этой области.
На самом деле, ишиас - это не заболевание как таковое, а комплекс симптомов, указывающих на защемление седалищного нерва. Согласно английскому медицинскому словарю МедиЛексикон, ишиас означает "боль в пояснице и бедре, спускающаяся вниз по задней стороне бедра к ноге, которую изначально напрямую связывали с дисфункцией седалищного нерва (отсюда название: sciatic nerve (седалищный нерв), sciatica (ишиас)), но в настоящее время известно, что обычно такая боль вызвана межпозвонковой грыжей поясничного отдела позвоночника, сдавливающей нервный корешок, чаще всего, пятый поясничный (L5) или первый крестцовый (S1) корешки".
Типы ишиаса
Различают два типа ишиаса:
Острый ишиас не всегда нуждается в профессиональном лечении. Симптомы могут быть облегчены безрецептурными обезболивающими препаратами, прикладыванием холода и тепла и упражнениями.
При хроническом ишиасе пациенту необходимо пройти диагностику и лечение. Сделайте МРТ поясничного отдела позвоночника, чтобы разобраться с тем, что вызывает ущемление седалищного нерва.
Острая форма ишиаса длится от 4 до 8 недель.
Причины
Ишиас является стандартным симптомом нескольких различных медицинских состояний, самым распространённым из которых является грыжа межпозвонкового диска.
Позвоночный столб состоит из трёх частей:
- позвонков (костей позвоночника, защищающих нервы);
- нервов;
- межпозвонковых дисков.
Грыжа межпозвонкового диска возникает в том случае, когда часть мягкого гелеобразного содержимого диска (пульпозного ядра) прорывается через фиброзную оболочку диска (фиброзное кольцо). Дисковое содержимое сдавливает седалищный нерв, что приводит к возникновению болевого синдрома.
Диск состоит из прочной эластичной ткани (хряща), выполняет функцию амортизатора трения, а также обеспечивает подвижность позвоночника. Между каждой парой позвонков расположен один межпозвонковый диск.
Другие причины ишиаса включают:
- стеноз позвоночного канала в поясничном отделе позвоночника - это сужение позвоночного канала в поясничного отделе, которое может привести к защемлению седалищного нерва;
- спондилолистез - состояние, при котором один из позвонков соскальзывает поверх другого, что может привести к защемлению седалищного нерва;
- опухоли позвоночника также могут привести к защемлению корешка седалищного нерва;
- инфекции позвоночника;
- травмы позвоночника;
- синдром конского хвоста - редкое опасное состояние, которое затрагивает нервы нижней части спинного мозга; требует немедленной медицинской помощи. Синдром конского хвоста может привести к перманентному повреждению нервов и даже параличу.
Во многих случаях выявить первопричину ишиаса не так уж и просто, так как всё, что потенциально может раздражать седалищный нерв, может быть причиной ишиаса.
Факторы риска
Факторы риска - это те факторы, которые повышают вероятность развития определённого заболевания или состояния. Например, курение повышает риск развития многих видов рака, поэтому курение является фактором риска развития раковых заболеваний.
Основные факторы риска развития ишиаса включают:
- возраст. Из-за дегенеративных процессов в дисках люди в возрасте от 30 лет имеют повышенный риск развития ишиаса;
- профессия. Работа, требующая постоянной физической нагрузки, связанной с поднятием и переноской тяжёлых предметов;
- сидячий образ жизни. Люди, которые постоянно сидят и не получают необходимую физическую нагрузку, больше предрасположены к появлению ишиаса.
Симптомы ишиаса
Основным симптомом ишиаса является стреляющая боль в любой области, иннервируемой седалищным нервом: от нижней поясничной области до пальцев стопы. Обычно боль ощущается только в одной ноге. Боль при ишиасе может варьироваться от умеренной болезненности до острой боли и сильного дискомфорта и ухудшается, если человек долго сидит.
Другие распространённые симптомы ишиаса включают:
- онемение в ноге по ходу нерва; Иногда онемение в одной части ноги может сопровождаться болью в другой;
- покалывания в ноге, стопе, пальцах стопы.
Диагностика
Ишиас всегда говорит о серьезной патологии, поэтому Вам необходимо обратиться к врачу.
Составление подробной истории болезни может помочь ускорить постановку диагноза. Врач может попросить Вас выполнить некоторые упражнения (уделяя пристальное внимание ногам, где проходит седалищный нерв). Если во время выполнения этих упражнений у Вас появляется стреляющая боль, отдающая в ногу, то это обычно указывает на ишиас.
Врач может назначить диагностические тесты, такие как рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Наиболее информативной диагностической процедурой является МРТ. С помощью МРТ можно создать детальные снимки не только костей позвоночника, но и его мягких тканей. Диагностические тесты применяются для определения причины ишиаса.
Лечение
Давайте рассмотрим варианты лечения для острой и хронической форм ишиаса.
В большинстве случаев острый ишиас хорошо отвечает на домашнее лечение, которое может включать:
- обезболивающие безрецептурные препараты облегчают симптомы боли. Нестероидные противовоспалительные препараты также часто применяются для снижения воспаления. Обезболивающие и противовоспалительные лекарственные средства дают кратковременный эффект и могут вызвать различные побочные эффекты, поэтому мы не рекомендуем принимать их на постоянной основе;
- выполнение упражнений (ходьба, лёгкая растяжка);
- прикладывание холодных или тёплых компрессов для уменьшения боли.
Во время лечения старайтесь оставаться активными.
Лечение хронического ишиаса обычно включает комбинацию мер самопомощи и медицинского лечения:
- применение обезболивающих препаратов. Не стоит злоупотреблять лекарственными средствами и принимать их заранее. Старайтесь использовать обезболивающие только при острой боли;
- врач научит Вас упражнениям на укрепление мышц спины и улучшит её подвижность;
- вытяжение позвоночника. Безнагрузочное вытяжение позвоночника может быть рекомендовано людям с межпозвонковыми грыжами;
- различные виды массажа для снятия мышечного напряжения.
В некоторых случаях, если консервативные методы не принесли результата, или же пациенту угрожает стойкий неврологический дефицит, может быть показана операция на позвоночнике.
Самыми распространёнными типами операций являются:
- поясничная ламинэктомия (открытая декомпрессия) - это удаление небольшого фрагмента костной ткани позвонка над нервным корешком, а также части межпозвонкового диска;
- дискэктомия - частичное или полное удаление межпозвонковой грыжи.
В зависимости от причины ишиаса нейрохирург рассчитает соотношение риска и пользы в Вашем конкретном случае и предложит оптимальный вариант.
Не стоит забывать, что операции на позвоночнике нужно проводить только в крайнем случае, так как они часто лишь усугубляют заболевание и могут привести к необратимым осложнениям.
Предпочтение необходимо отдавать консервативному комплексному лечению. Например, мы отправляем на операцию не более 1% обратившихся к нам пациентов.
Профилактика ишиаса
В некоторых случаях невозможно предотвратить развитие ишиаса. Тем не менее, изменение образа жизни может снизить шанс его развития. Например, регулярные упражнения, направленные на укрепление мышц поясницы и брюшной полости, необходимы для выработки правильной осанки. Держите спину прямо, когда стоите или сидите, поднимайте тяжёлые предметы правильно, а также выберите подушку и матрас, которые поддерживают позвоночник.
Статья добавлена в Яндекс Вебмастер 2016-07-26 , 16:41.
Игнорировать боль нельзя — это может привести к инвалидности.
В большинстве случаев неприятные ощущения в пятке не требуют срочной медицинской помощи. Но бывают исключения.
Когда надо как можно быстрее обращаться к врачу
Немедленно Heel Pain отправляйтесь в травмпункт, а то и вызывайте скорую, если:
- сильная, резкая боль в пятке возникла сразу после травмы;
- вы испытываете сильную боль и замечаете, что в области пятки возник очевидный отёк;
- вы не можете вытянуть ступню, встать на ногу или нормально ходить;
- боль (даже не острая) в пятке сопровождается лихорадкой, онемением и ощутимым покалыванием в ступне.
Если симптомов неотложного состояния у вас нет, разберёмся, что могло привести к неприятным ощущениям.
Почему болят пятки
Наиболее распространённая Heel Pain причина — чрезмерная физическая нагрузка на стопу. Она чаще всего встречается у тех, кто:
- страдает избыточным весом;
- много времени проводит стоя (например, работает за прилавком);
- имеет плоскостопие;
- переносит тяжести;
- занимается бегом или иными физическими нагрузками в некомфортной обуви с плохой амортизацией;
- носит очень тесную обувь, а также туфли с неподходящей колодкой, подъёмом или на слишком высоком каблуке.
Любая из перечисленных ситуаций может привести к тому, что в стопе сдавливаются мягкие ткани или пережимаются нервные окончания. А это аукается болью, которая возникает сразу после физической нагрузки или прогулки в неудобных туфлях.
Такая боль не опасна. В большинстве случаев она проходит сама собой и лишь призывает быть более внимательными к ногам: не пытать ступни чрезмерными нагрузками или некомфортной обувью.
Однако иногда причинами болезненных ощущений могут быть серьёзные травмы. Или развившиеся на фоне постоянной нагрузки или других факторов заболевания.
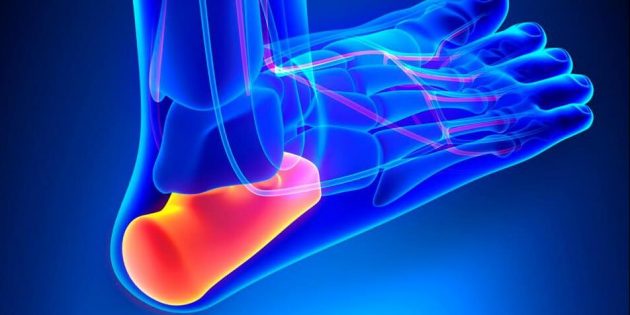
Пяточная кость — самая крупная в стопе. Она очень крепкая и способна выдерживать большие нагрузки. Но если вы решите прыгнуть с высоты и приземлиться на прямые ноги, удар может оказаться слишком сильным, кость треснет. Перелом сопровождается лёгким хрустом и даёт о себе знать острой болью, отёком, невозможностью наступить на ногу. Такая травма требует немедленной медицинской помощи.
Так называется воспаление плоской связки (фасции), соединяющей пяточную кость с основаниями пальцев. Как правило, фасциит возникает из-за регулярных растяжений и нагрузок на ступню, которые вызывают постоянные микроразрывы связки.
Распознать фасциит можно по нескольким характерным признакам:
- боль локализуется в промежутке между сводом стопы и собственно пяткой;
- если вы стоите, вам сложно и больно приподнять пальцы над полом;
- боль утихает, когда вы лежите или сидите, и усиливается, как только начинаете ходить.
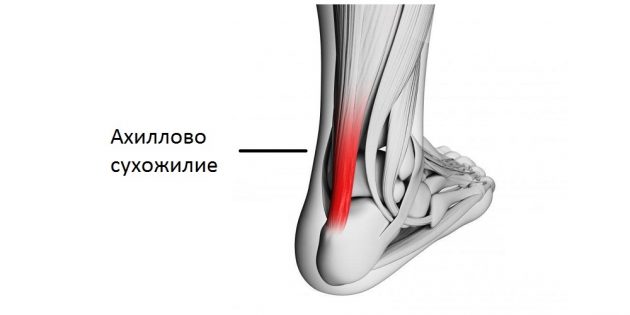
Обхватите двумя пальцами пятку, а потом проведите ими вверх, к икре. Сразу над пяткой, в самой тонкой части ноги вы нащупаете его — ахиллово сухожилие.
Оно считается самым крепким и выносливым сухожилием в человеческом теле. Однако и его ресурс небесконечен. С возрастом сухожилие теряет эластичность, становится менее прочным. Из-за этого при нагрузках в нём возникают микроразрывы, которые и приводят к развитию воспаления — тендиниту.
Тендинит ахиллова сухожилия нередко возникает у людей, внезапно решивших заняться бегом в возрасте старше 40 лет. Также воспаление могут спровоцировать плоскостопие, привычка заниматься спортом без предварительной разминки или длительное, многолетнее ношение неудобной обуви.
Предположить тендинит можно по таким симптомам:
- у вас болят не только пятки, но и лодыжки;
- при попытке стать на цыпочки боль охватывает и икроножные мышцы.
Бурситом (от лат. bursa — сумка) называют воспаление околосуставных сумок (бурс) — капсул с жидкостями, которые окружают суставы. В области пятки таких сумок три. Одна расположена там, где ахиллово сухожилие крепится к пяточной кости. Вторая — между пяточной костью и кожей подошвы стопы. Третья — между ахилловым сухожилием и кожей. Воспаление любой из этих бурс называется пяточным бурситом.
Провоцируют его разные факторы. Так, пяточный бурсит считается профессиональным заболеванием спортсменов — тех же футболистов или легкоатлетов, которые чрезмерно нагружают ноги и часто получают травмы. Воспаление развивается и у женщин, годами ходящих в неудобных туфлях на тонком и длинном каблуке. Впрочем, к бурситу иногда приводит и попавшая в околосуставные сумки инфекция.
Распознать бурсит можно по тупой ноющей боли в области пятки и чуть выше, в нижней части ахиллова сухожилия.
В редких случаях боль в пятке могут вызвать Heel Pain :
- ревматоидный и реактивный артриты;
- подагра;
- остеомиелит (костная инфекция);
- опухоль кости;
- саркоидоз.
Что делать, если болят пятки
Важен характер боли. Если она проявляется лишь время от времени, после физических нагрузок или долгих прогулок в неудобной обуви, скорее всего, с ней можно справиться домашними методами. Эксперты авторитетного медицинского ресурса Mayo Clinic рекомендуют действовать так.
- Дайте ногам отдохнуть. Избегайте действий, которые увеличивают нагрузку на пятки: постарайтесь не бегать, не поднимать тяжёлое, не стоять слишком долго на одном месте.
- Чтобы снизить боль, приложите к пяткам что-нибудь холодное. Например обёрнутый в тонкую салфетку пакет со льдом или замороженными овощами. Повторяйте процедуру трижды в день по 15–20 минут, пока неприятные ощущения не исчезнут.
- Подберите максимально удобную обувь. Она не должна давить, зато обязана обеспечивать хорошую амортизацию при ходьбе. И хорошо бы, чтобы каблук имел высоту не более 2,5 см.
- Если боль не даёт забыть о себе, примите безрецептурное обезболивающее. Например на основе ибупрофена.
Если же пятки болят постоянно на протяжении двух и более недель, а неприятные ощущения не стихают, даже когда вы лежите, обратитесь к терапевту, травматологу или ортопеду. Консультация специалиста необходима, чтобы исключить возможные заболевания стопы. Врач выяснит, в чём именно причина затянувшейся боли, и назначит необходимое лечение.
Оно может включать в себя физиотерапию, противовоспалительные препараты и даже хирургическую операцию. Впрочем, последний пункт используется лишь в самых крайних случаях. Скорее всего, вы сможете избавиться от боли менее сложными методами. Только не затягивайте с визитом к врачу.
С болью в нижних конечностях сталкивается практически каждый современный человек. Долгое положение стоя, тяжелая работа, хождение на каблуках, регулярное преодоление больших расстояний или, наоборот, малоподвижный образ жизни —, все эти факторы провоцируют развитие различных патологий, в результате которых периодически или постоянно ноют ноги от бедра до стопы.
Своевременное обращение к специалисту для выявления причин боли и назначения лечения предупредит развитие серьезных заболеваний и спасет от осложнений. В статье рассмотрим подробнее, каковы причины болей в ногах и как с этим бороться.
Причины появления боли
Дискомфорт и болезненность в нижних конечностях могут быть как симптомами заболеваний, так и следствием обычного переутомления.
Если долго находится в одной позе, нарушается кровообращение. В венах нижних конечностей наблюдаются застойные явления, из-за недостатка кислорода болят ноги от бедра до стопы. Полноценный отдых снимет эти симптомы.
Но не всегда причины болезненности так просты.
Пояснично-крестцовый остеохондроз приводит к изменению структуры межпозвоночных дисков, образованию протрузий и грыж. Сдавливая седалищный нерв, они вызывают сильный болевой синдром. У пациентов болит нога от ягодицы до пятки. Эта боль по ходу седалищного нерва называется «,ишиасом»,.
Справка. Ишиас отличается внезапностью, и может сильно ограничивать двигательную способность пациента. Защемления нерва вызывают резкое движение туловища или подъем тяжестей.
Болезни суставов – распространенная причина тянущих болей в ногах. При ревматоидном артрите боли локализуются в основном в коленях или тазобедренных суставах, причем внешние признаки воспаления проявляются далеко не всегда.
Ревматоидный артрит и остеоартроз часто проявляются схожими симптомами. Разница в том, что при остеоартрозе боли возникают после физической нагрузки, даже умеренной, а при ревматоидном артрите они после нее наоборот исчезают.
При подагре происходит накопление в суставах избытка солей мочевой кислоты. Пораженная зона постепенно набухает, кожа краснеет. Первичные приступы длятся три-четыре дня. После больной чувствует себя здоровым, но вскоре приступы повторяются, а интервалы между ними становятся короче.
Характерным признаком злокачественной опухоли кости служит сильный болевой синдром, который имеет постоянный и неутихающий характер с выраженной тенденцией к нарастанию. В зависимости от места локализации опухоли болит левая нога от бедра до стопы или правая нижняя конечность.
На начальных стадиях болевой синдром не имеет четкой локализации, поэтому больной не может указать источник боли. По мере развития заболевания болевые ощущения усиливаются и концентрируются в определенной области. Если опухоль расположена рядом с суставом, то функция последнего нарушается, и может возникать так называемый спонтанный перелом.
Болевой синдром в ногах характерен и для инфекционного поражения кости — остеомиелита. При остром воспалении симптомы остеомиелита включают: повышение температуры, озноб, появление боли в области поражения, отек и покраснение кожи вокруг пораженной кости.
При хронической форме симптомы остеомиелита могут быть не выражены. Распознать инфекцию в этом случае позволяют признаки хронического воспаления – общая слабость, наличие длительно незаживающих ран.
Миозит — это воспалительный процесс мышечных структур нижних конечностей. Он проявляется болью, которая усиливается при движениях. Нередко пациент вынужден удерживать ногу в определенном положении, чтобы избежать болезненности. Миозит развивается вследствие микротравм, переохлаждения, нарушения обменных процессов в организме или на фоне инфекционных заболеваний.
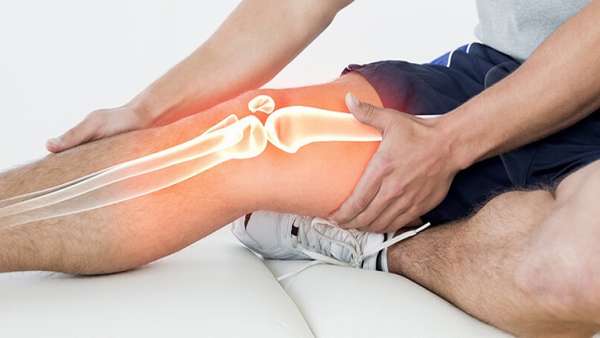
При остеопорозе приступы зарождаются в тазобедренных и коленных суставах. Остеопороз – это заболевание, связанное с потерей кальция в костях. Чаще всего оно появляется у женщин, что объясняется, прежде всего, наступлением менопаузы.
В этот период наблюдается снижение содержания кальция и прочности костной ткани, в результате чего кости становятся более хрупкими и легко повреждаются. Таким заболеванием страдают также пожилые люди в возрасте 60-70 лет, в том числе мужчины.
Различные виды травм нижних конечностей сопровождаются болевыми ощущениями. К ним относятся: ушибы, растяжения, вывихи и переломы. Пациент замечает связь между травмой и появлением боли, что значительно упрощает диагностику.
Нередко боли в ногах вызывают сосудистые патологии. Нарушение оттока крови в венах приводит к застою и увеличению давления на сосуды. Как результат, раздражаются нервные окончания, формируется болевой синдром. Это симптом начинающегося варикозного расширения вен.
Если боли постоянные, пульсирующие, с чувством жжения, это говорит о тромбофлебите — воспалении внутренней венозной стенки с формированием тромба в ее просвете.
При атеросклерозе артерий тянет ногу, кроме того, появляются тянущие боли в лодыжках, нарастающие при движении. При этом заболевании уплотняются стенки сосудов, приступы носят сжимающий характер, стопы остаются холодными в любой сезон года.
Сахарный диабет часто становится причиной ноющей боли в правой или левой ноге от бедра до стопы. При этом боли сопутствуют отеки, покалывание, онемение. Кожа на щиколотках становится сухой и шелушится. Это серьезные признаки, требующие немедленного обращения к врачу.
Методы диагностики
Диагностика основывается на изучении анамнеза и осмотре пациента. Лабораторные методы включают общий анализ крови и мочи, биохимические анализы крови, бактериальный посев при инфекционной патологии. Для диагностики травм, остеохондроза, опухолей используют рентген, КТ, МРТ и УЗИ.
Для обследования вен нижних конечностей назначают следующие исследования:
- Ультразвуковая допплерометрия.
- Дуплексное сканирование сосудов.
- Флебосцинтиграфическое исследование.
- Окклюзионная плетизмография.
Если боль сильная и не проходит в течение суток, необходимо обратиться за консультацией к врачу. Исходя из ответов пациента он выявит возможные причины неприятных ощущений. Для уточнения диагноза специалист назначит методы диагностики и лабораторные анализы.
После получения результатов терапевт выпишет направление на прием к врачу более узкой специализации: травматологу, ортопеду, неврологу, хирургу, онкологу.
Симптоматическое лечение
Основное лечение направлено на устранение причины заболевания. Симптоматическая терапия купирует симптомы и облегчает состояние больного, но не лечит первопричину.
Для снятия болевого синдрома и воспаления в большинстве случаев назначают нестероидные противовоспалительные препараты (НПВС): «,Диклофенак»,, «,Нимесил»,, «,Ибуклин», и другие.
Внимание! Нельзя самостоятельно принимать лекарственные препараты. Это чревато непредсказуемыми последствиями. Медикаментозную терапию подбирает специалист, изучив состояние пациента и наличие сопутствующих заболеваний.
При заболеваниях позвоночника, суставов и мышц назначают следующие группы препаратов:
- Хондропротекторы для питания костной ткани: «,Терафлекс»,, «,Дона», , «,Артра»,.
- Препараты для улучшения кровообращения: «,Флекситал»,, «,Пентоксифиллин»,.
- Местно используют мази и кремы: «,Финалгон»,, «,Вольтарен»,, «,Долгит», .
- Препараты фосфора, кальция, витамин D показаны при остеопорозе, снижении уровня плотности костей: «,Остеогенон»,, «,Кальцемин»,, «,Кальций-Д3 Никомед»,.
- Цитостатики, препараты химиотерапии при новообразованиях: «,Фторурацил»,, «,Циклофосфан»,.
- Антибиотики и антимикробные лекарства используются при остеомиелите, травмах открытого типа, туберкулезе костей, артрите с учетом чувствительности: «,Оксациллин»,, «,Цефазолин»,,»,Ванкомицин»,.
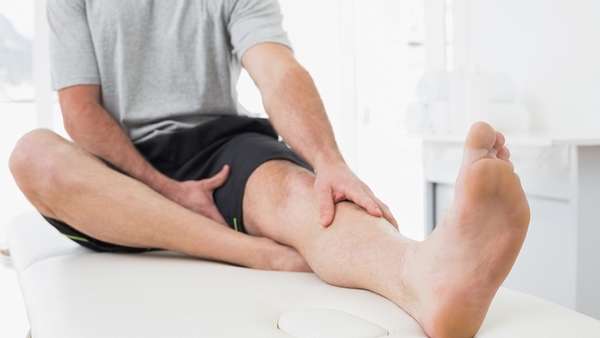
Лечение варикозной болезни может быть консервативным (в начальной стадии заболевания) и оперативным. Основные лекарственные препараты, которые назначаются при варикозном расширении вен нижних конечностей:
- Флеботоники: «,Детралекс»,, «,Вазокет»,, «,Троксевазин»,.
- Антикоагулянты: «,Аспирин»,, «,Кардиомагнил»,.
- Антиагреганты: «,Курантил»,, «,Трентал»,, «,Пентоксифиллин»,.
- Мази, гели: «,Лиотон»,, «,Венолайф»,.
В случае травм нижних конечностей обязательно обратитесь к травматологу, чтобы исключить наличие переломов, вывихов и разрывов связок.
Зачастую люди задаются вопросом, как облегчить неприятные ощущения и снова почувствовать легкость в ногах. Посоветовавшись с врачом, можно использовать народные средства, чтобы уменьшить болевой синдром.
Рассмотрим несколько рецептов:
- От боли в суставах хорошо помогут компрессы из одуванчика, настоянного в водке в темном месте в течение двух недель. Сверху накладывается пленка и теплая ткань. Компресс оставляют на всю ночь.
- Ветку пятилетнего алоэ пропустить через мясорубку вместе с чесноком и медом, развести стаканом водки. Настаивать пять дней. Средство втирать в больные места на ночь, надевать после процедуры теплое белье.
- При болях в тазобедренном суставе используют мед с лимоном. Для этого понадобится 3 лимона, которые следует измельчить вместе с кожурой и залить кипятком. Когда жидкость остынет, добавить 3 столовые ложки меда и все перемешать. Принимать по 1-2 столовых ложки в течение месяца.
- При варикозной болезни эффективна настойка из каштана: залейте 50 г цветов конского каштана половиной литра спирта, настаивайте в течение двух недель, ежедневно взбалтывая, процедите и выпивайте по 1 столовой ложке, запивая водой, 3 раза в день перед едой.
- Земляника, боярышник, рябина, калина защитят организм от атеросклеротического поражения. Для лечения тромбофлебита и раннего атеросклероза употребляйте в день 20-30 г этих ягод.
Сбалансированная диета улучшает обмен веществ в хрящевой и костной тканях и способствует образованию суставной жидкости. В рационе нужно уменьшить содержание соли, сахара, животных белков, исключить консервы, копчености, животные жиры, алкоголь.

При этом должен присутствовать дополнительный источник поступления коллагена, кальция, калия, фосфора, магния, витаминов А, Д и В.
Рекомендуемые продукты:
- содержащие жирные кислоты Омега-3 и Омега-6: лосось, макрель, орехи и семена,
- птица,
- куриные яйца,
- бобовые и соевые продукты,
- овощи и фрукты,
- крупы,
- содержащие олеиновую, линолевую и линоленовую кислоты, витамин Е и каротиноиды растительные масла: рапсовое, оливковое, масло виноградных косточек.
Пересмотреть нужно не только питание, но и образ жизни. Людям, чья рабочая деятельность связана с продолжительной ходьбой либо стоянием на ногах, следует внимательно подбирать обувь, и каждые 1-2 часа менять положение тела. Также важно регулярно укреплять ноги при помощи физических упражнений.
Активные движения при болях от бедра до стопы выполняют в положении лежа, на четвереньках, сидя, в воде. В занятия включают ходьбу пешком, езду на велосипеде, ходьбу на лыжах, общеразвивающие и дыхательные упражнения, упражнения со снарядами (мячами, палками, гантелями и пр.).
При выполнении упражнений нельзя допускать сильных болевых ощущений. Вот небольшой комплекс эффективных упражнений, которые уменьшат болевые ощущения в ногах, расслабят мышцы и улучшат кровоток:
- Лежа на спине с заведенными за голову руками. Вытяните максимально сильно правую ногу и одновременно с этим тяните на себя носок. Повторите упражнение левой ногой, а в завершение проделайте это упражнение одновременно двумя ногами. Голову и плечи при этом от пола не отрывайте.
- Незаменимые упражнения для ног — это классические «,велосипед», и «,ножницы»,.
- Сядьте на стул и поднимите одну ногу перед собой. Начните вращать ею по часовой стрелке. Затем против часовой стрелки.
- Перекатывайтесь с пятки на носок и обратно. Делайте упражнение плавно, без рывков.
- Возьмите теннисный мячик и поместите его под ногу. Перенесите вес на мяч и вращайте ногой в разные стороны, массажируя таким образом стопу.
Методы профилактики
Для предупреждения заболеваний нижних конечностей следуйте рекомендациям врачей:
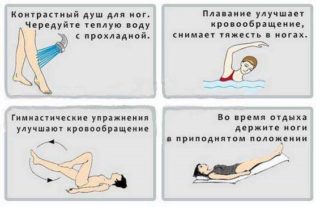
- После рабочего дня непременно нужно полежать, подняв ноги на спинку кровати.
- Принимать ванны для ног.
- Проводить разрешенный врачом массаж стоп.
- Носить только комфортную обувь с невысоким каблуком (2-4 см).
- Пересмотреть свой рацион питания и уменьшить содержание соли, сахара, животных белков, исключить алкоголь.
- Пить больше жидкости.
- Делать зарядку и вести активный образ жизни.
Заключение
Причиной боли в ноге от бедра до пятки могут быть не только переутомление, большие физические нагрузки и стрессы, но и серьезные заболевания. Для выяснения первопричины пройдите комплексное обследование у врача.
При появлении любых болезненных ощущений в ногах пересмотрите свой образ жизни. Больше двигайтесь, но избегайте повышенных нагрузок, правильно питайтесь не переохлаждайтесь и вовремя лечите хронические заболевания. Если возникла боль в нижних конечностях, не стоит заниматься самолечением.
Своевременное обращение к врачу поможет избежать осложнений и вовремя вылечить болезнь.
Читайте также:


