Рентгенодиагностика артрита тазобедренного сустава
Ревматоидный артрит — аутоиммунное заболевание, которое характеризуется поражением соединительной ткани, входящей в структуру суставов. Патология хроническая, прогрессирующая.
Одной из классификаций заболевания, на основании которой подбирается тактика проводимого лечения, является выявление рентгенологической стадии ревматоидного артрита. На основании данных исследований можно судить о длительности и активности процесса.
- Классификация заболевания по рентгенологическим стадиям
- Первая стадия
- Вторая стадия
- Третья стадия
- Четвёртая стадия
- Эрозии костей при патологии
- Лечение и профилактика ревматоидного артрита
- Видео
Классификация заболевания по рентгенологическим стадиям
Патогенетическим механизмом развития ревматоидного артрита является аутоиммунная перекрёстная реакция. Антигенная структура гемолитического стрептококка, относящегося к группе В, по своему строению сходна с соединительной тканью организма человека. 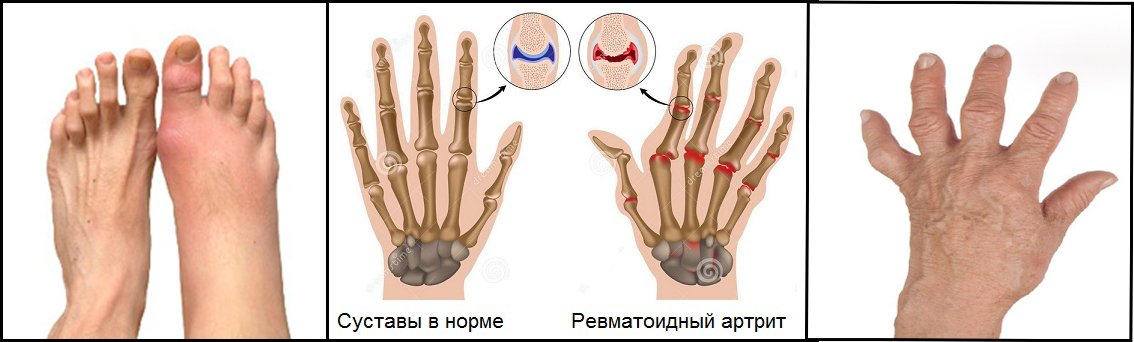
При инфицировании микроорганизмом (острый или хронический тонзиллит, пиелонефрит, кишечная патология) возможно повреждение выработанными антителами собственных тканей. В первую очередь страдают суставы. С каждой новой ревматической атакой область поражения расширяется и изменения становятся необратимыми и тяжёлыми.
На ранних стадиях при первых признаках на рентгенограмме можно и не выявить изменений. Но чем дальше прогрессирует процесс, тем явными становятся повреждения. Выделяют четыре рентгенологические стадии патологии.
Первая стадия характеризуется как самая лёгкая, изменения обратимы и излечимы. Клинически пациент жалуется на утреннюю скованность в движениях кистей, визуально отмечаются отеки в районе мелких суставов пальцев рук. Чаще признаки связывают с недавно перенесённой инфекционной патологией (ангиной, тонзиллитом, инфекцией мочевыводящих путей, стрептодермией и др.).
Первыми страдают мелкие суставы кистей рук, стоп. Рентгенологические признаки первой стадии ревматоидного артрита:
- преимущественное воспаление мягкотканого компонента, имеющее вид уплотнений структур над поражённым суставом;
- незначительное сужение межсуставной щели, которое не визуализируется на рентгеновском снимке;
- начальные проявления остеопороза в виде локальных просветлений костных структур и разрыхления только суставных поверхностей.
Клинически вторая стадия проявляется в виде сильной тугоподвижности рук в течение нескольких часов, преимущественно утром и к вечеру. Изменения более выражены, проявляются в виде отёчности и видимой деформации, манипулятивные движения кистей значительно затруднены (пациенту трудно вдеть пуговицу в петлю, нитку в иголку, завязать шнурки).
В области суставов пальпируется уплотнение, часто присоединяются кожные проявления в виде ревматоидных узелков, кожа над ними гиперемирована. Боли в ногах носят острый характер, ходьба затруднена, наблюдается хромота.
Вторая рентгенологическая стадия заболевания разделяется на две подгруппы, в зависимости от степени повреждений в виде эрозии суставной поверхности:
- подгруппа А второй рентгенологической стадии характеризуется отсутствием эрозий на суставных поверхностях, на снимке выявляют околосуставной остеопороз в виде кист (локальные просветления костных структур), участков костных уплотнений и более заметное сужение щели между суставными поверхностями;
- подгруппа Б второй рентгенологической стадии патологии помимо основных проявлений характеризуется появлением эрозий поверхностей суставов, не более, чем в четырёх местах.
Клинически характеризуется полной неподвижностью мелких суставов. Патология распространяется на крупные: лучезапястные, локтевые, коленные, голеностопные, верхний плечевой пояс и даже межпозвоночные сочленения в редких случаях. Пациент испытывает затруднения при ходьбе вследствие выраженного болевого синдрома и тугоподвижности коленных суставов.
Кости становятся хрупкими из-за выраженного дегенеративного процесса. Учащаются случаи подвывихов, вывихов, патологических переломов. Заживление повреждений длительное, требует проведения оперативных вмешательств.
Третья степень ревматоидного артрита на рентгене:
- образование единого костного блока в районе мелких суставов кистей;
- более 5 участков эрозии костной ткани;
- сужения суставных щелей мелких и крупных суставов;
- появление остеопорозных кист;
- формирование кальцификатов мягких тканей (ревматоидные узелки), которые на снимке выглядят как участки затемнения округлой формы, диаметром до 2 см в районе мягкотканого компонента вокруг суставов (чаще кисти, локтевые, коленные).
Терминальная стадия ревматоидного процесса, которая необратимо инвалидизирует больного. Выполнение простейших бытовых действий невозможно из-за выраженного болевого синдрома и стойких контрактур суставов (неподвижность). У пациента атрофируются мышцы из-за отсутствия движений. Человек не может обслуживать себя самостоятельно (поесть, сходить в туалет) и требует регулярной помощи.
По результатам рентгенографии суставов выявляют следующие изменения:
- отсутствие суставной щели с уплотнением в области сочленения и формированием анкилозов (контрактур суставов) и субхондральных остеосклерозов (из-за усиления трения хрящевых структур при отсутствии суставной щели они кальцифицируются и склерозируются, становятся плотными, теряют амортизационные возможности);
- на суставных поверхностях формируются костные наросты — остеофиты, имеющие заострённую форму;
- остеопороз может перерасти в остеонекроз.
Эрозии костей при патологии
Эрозии костных структур делят на три вида:
- Краевая или поверхностная — выявляется уже на второй стадии в суставах, где отсутствует хрящевая структура и трение более жёсткое.
- Компрессионная — происходит из-за усугубления процесса и провала кости в месте повреждения.
- Деформирующая — формируется из-за разрушения костной пластины, визуально наблюдается видимая деформация кости, характерна для 4 стадии патологии.
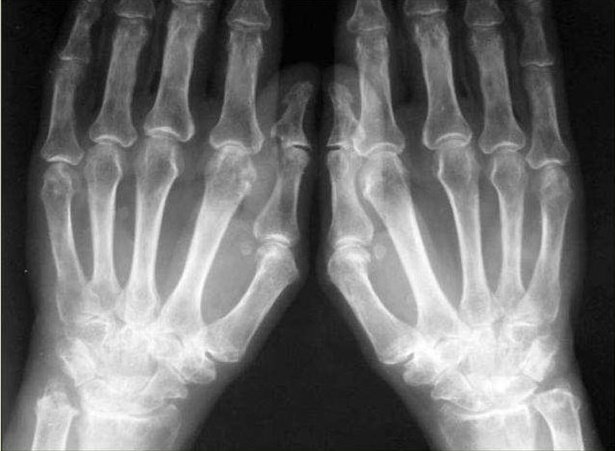
Единичные эрозии костей запястья
При появлении эрозий костей излечить заболевание практически не удаётся. Длительная многокомпонентная терапия помогает лишь приостановить прогрессирующий процесс.
Лечение и профилактика ревматоидного артрита
Лечением патологии занимается врач ревматолог. Лечение заболевания комплексное и многокомпонентное:
Профилактикой ревматоидного артрита является своевременное и правильное лечение инфекционных заболеваний и недопущения появления хронических очагов. На начальных стадиях (1-2) необходимо развивать мелкую моторику кистей, рук — это помогает избежать стойких изменений благодаря нормальной гемодинамике.
Таким пациентам рекомендовано начать вышивать, вязать, рисовать. Также требуется правильно питаться для профилактики дегенеративных патологий хрящевых и костных структур.
Ревматоидный артрит — серьёзная патология, которая на крайних стадиях развития приводит к инвалидизации пациента. Развиваться заболевание может как во взрослом, так и в детском возрасте. Прогрессирование приводит к ухудшению общего самочувствия и появлению стойких необратимых изменений в области суставов.
Видео
Понять, как далеко зашла болезнь, поможет рентген. Стадии ревматоидного артрита видны на нем, но точно определить проблему может только специалист. На поздних стадиях определить наличие проблемы по внешнему виду может почти любой человек — происходит деформация органов. Однако есть изменения, которые не видны невооруженному глазу.
Но поскольку болезней костей и суставов существует огромное множество, одного рентгена для постановки диагноза и определения стадии ревматоидного артрита недостаточно. Хороший врач дополняет его анализом крови.
Анализы дополнительно к рентгену

Анализ на маркеры воспаления. При положительном результате это может быть указанием на какую-то другую болезнь, не обязательно артрит. Какую именно — покажут дальнейшие исследования.
Анализ на маркеры ревматоидного артрита. Ставить диагноз по нему стоит с большой осторожностью, потому что он встречается у 5% здоровых людей (и показывает на предрасположенность к болезни, но не саму болезнь), и его нет примерно у 50% больных. То есть он является лишь косвенным доказательством наличия ревматоидного артрита.

К чему приводит отсутствие своевременной диагностики по рентгену
Некоторые люди считают, что в связи со своим молодым возрастом не могут болеть ревматоидным артритом, особенно в поздней стадии. И это большая ошибка, потому что болезнь стремительно молодеет и возникает у тех, кому еще только 30 или 20 лет. Причины банальны — ухудшение экологии, неправильное питание, малоподвижный образ жизни.
Какие признаки ревматоидного артрита видны на рентгене

На рентгеновском снимке врач может увидеть различные признаки болезни, которые не заметны при первом взгляде и осмотре. Делают рентген той части тела, на боль в которой пациент жалуется. Ревматоидный артрит может сконцентрироваться в одной части тела или поразить их все одновременно (кисти рук, пальцы ног, коленные суставы, плечи, локти). Чаще всего проблема начинается с конечностей.
На рентгене можно увидеть эрозию и воспаление. Насколько сильно они будут выражены, зависит от стадии заболевания.
Определение стадий ревматоидного артрита по рентгену
У врачей есть свои требования к тому, как ставить диагноз, которым они следуют. Так, например, стадию ревматоидного артрита определяют по тому суставу, который пострадал больше всего, судя по рентгену.
То есть, если поражение суставов ног соответствует 2 стадии, а суставов рук — 4, то пациент получит диагноз 4 стадия. Сама по себе она является весьма тяжелой, но, поскольку это касается не всего тела, а отдельных его частей, ситуация не так безнадежна, как может показаться на первый взгляд.

Разумеется, все это не может сделать не специалист, но при соответствующей подготовке человек может примерно понять, в каком состоянии находятся суставы. Однако для точной постановки диагноза и определения стадии нужен врач. Если есть сомнения в квалификации врача (он не заинтересован в лечении, назначает только мази и/или таблетки) можно тот же самый рентген показать другому специалисту.
Не нужно делать новый снимок (только если другой врач не будет на этом настаивать в связи с плохим качеством старого снимка или большим количеством прошедшего времени).
Для вынесения суждения касательно стадии ревматоидного артрита ревматологи анализируют:
- Степень разрушения суставов, костей, хрящей на рентгене;
- Количество эрозий;
- Признаки воспаления на снимке;
- Наличие кист.

Но на очень ранних стадиях или в случае небольших эрозий сложно рассмотреть все подробности ревматоидного артрита на рентгенологических снимках. Тогда применяют МРТ. Разрешение у этого оборудования выше, и можно получить больше подробностей.
Как выглядят стадии ревматоидного артрита на рентгене?
Первая стадия самая легкая, но даже ее можно заметить на снимке. Как уже было сказано, ревматоидный артрит чаще начинается с конечностей, поэтому делают снимки кистей, в которых происходят изменения. Признаки первой стадии артрита:
- Мягкие ткани вокруг пострадавших суставов утолщены;
- Сами кости более пористые, даже, можно сказать, рыхлые;
- Суставная щель сужена, но пока еще слабо.

На этой стадии человек чувствует, что ему сложнее двигать конечностями по утрам. Наблюдается легкая припухлость. Этих двух симптомов достаточно, чтобы начать бить тревогу и делать рентген. Причем симптомы могут проявиться как у взрослых, так и у детей. К ограничению подвижности утром может добавляться боль. Если диагностировать ревматоидный артрит на ранней стадии в юном возрасте, можно избежать его стремительного развития во взрослом и пожилом.
Вторая стадия. К уже существующим признакам добавляются кисты. Это наросты на костной ткани, которые деформируют руку и еще больше ограничивают ее подвижность. Суставная щель становится еще меньше. Растет остеопороз (хрупкость и рыхлость костей). Это то, что видно на рентгене. А в реальной жизни уменьшается подвижность и боль проявляется не только утром, но и днем.
Важно отметить, что вторая стадия подразделяется на 2 типа — 2А и 2Б. На этапе 2А ревматоидного артрита на снимке еще нет эрозии — выраженного повреждения кости, а на этапе 2Б они уже появляются. Самый распространенный тип эрозии — краевая, то есть по границе сустава.
Самыми уязвимыми являются участки, где хрящ не закрывает его. Еще один тип — провал участка кости, это называется компрессионная эрозия. Третий тип — разрушение замыкательной пластины (она соединяет связку с суставом). И если определить ревматоидный артрит 1 стадии по рентгену может лишь очень хороший специалист, то со 2 должен справится даже врач средней руки. В реальной жизни пациент страдает от боли при нагрузке.

Третья стадия ревматоидного артрита на рентгене характеризуется большим количество эрозий, а именно — более 5. Также врач отмечает, что мышцы атрофируются из-за ревматоидного артрита, в результате поражения тканей и ограниченной подвижности органа. Межсуставные щели еще уже. Появляются подвывихи и вывихи суставов, они уже зрительно деформируются.
В мягких тканях возле больных суставов на снимках можно увидеть узелки, которые формируются из солей кальция. Это называется кальцификацией. Узелки не только способствуют прогрессу болезни, но еще и вызывают болезненные ощущения при прикосновении. Это что касается рентгена. А в реальной жизни человеку уже приходится прилагать значительные усилия, чтобы выполнить простейшие бытовые операции.
Все признаки, которые были упомянуты в описании предыдущих стадий, присутствуют и в рентгене 4, но в более выраженной степени. Появляются и новые.
Эрозии. На 4 стадии ревматоидного артрита на рентгене они видны не только на суставах, но и на костях. Суставные щели сужаются настолько, что происходит сращение костей (анкилоз). Возникают остеофиты. Грубо говоря, остеофиты — это наросты по краям суставов. Они имеют разную форму. Поначалу небольшие, а потом разрастаются все больше и больше.

Остеофиты меняют даже видимый невооруженным глазом вид конечности. Под хрящом сустава видно костное уплотнение. Оно называется субхондральным остеосклерозом. На самом деле данном уплотнение является попыткой организма защитить себя от разрушения, поскольку хрящ разрушается, кости начинают тереться друг об друга.
И, чтобы не произошло их полного разрушения, организм провоцирует возникновение таких уплотнений, которые видны на рентгене. В реальной жизни человеку становится еще сложнее выполнять простейшие бытовые операции. Боль очень сильная, и ее сложно вытерпеть без приема обезболивающих.
Как распознать ревматоидный артрит на рентгене
Чтобы понять, что на рентгене отображены именно признаки ревматоидного артрита, нужно знать, как расшифровать снимок. Разберем, как выглядят определенные признаки на рентгене.
Уплотнение тканей вокруг пострадавшего сустава. Этот симптом виден еще на снимках 1, 2 стадии ревматоидного артрита. Ткани вокруг больной области выглядят более сглаженными, чем вокруг здоровой. Также они более прозрачны.

Кальцификаты. Это узелки, речь про которые шла выше. На рентгене они выглядят просто как тени или круглой формы образования. Необязательно, чтобы форма была округлой. При ревматоидном артрите могут быть и в виде черточек, и в виде небольших образований на краю сустава. При этом их плотность тоже может быть разной.
Тендиниты и теносиновиты. Это уплотнение сухожилия или связки в том месте, где они прикрепляются к костям. Данный процесс также виден на рентгене. Дополнительный признак — кальцификаты вокруг таких уплотнений.
Остеопороз. Собственно разрушение кости, увеличение ее хрупкости, слабости. Пораженные остеопорозом участки кости/сустава как будто выглядят более прозрачными. Замыкательные пластинки выглядят более тонкими.
Суженая щель сустава. Определить, что она сужена из-за ревматоидного артрита, можно, только если есть аналогичный снимок здоровой руки. Врач может сделать это и без такого снимка, так как знает, каким точно должно быть соотношение. Однако при более поздних стадиях увидеть, что щель на рентгене значительно сужена, может и неспециалист.
Неровность суставной поверхности. Это могут быть как провалы, так и наросты. В первом случае речь идет об эрозии, во втором — об остеофите. Остеофиты имеют на рентгене разную форму при ревматоидном артрите. Но важно, что они меняют нормальную форму сустава на поздней стадии. Возможно искривление пальцев. Часто это видно и без рентгена, но снимок подтверждает подозрения.
Остеолиз. Встречается редко. Это процесс, при котором кость рассасывается в принципе. Соответственно, на рентгене она отсутствует на некоторых участках. Данный признак свидетельствует о большой проблеме и необходимости серьезного лечения ревматоидного артрита.
Если возникает некроз ткани (ее отмирание из-за недостаточного кровоснабжения), на рентгене этот участок более темный, похожий на тень. При этом данную тень окружает более светлый, чем цвет остальной кости, контур.
Остеофиты. Наросты на краях суставов при ревматоидном артрите, речь о которых уже шла выше. Чем более серьезна стадия, тем больше остеофит. Таким образом, ответ на вопрос, виден ли артрит на рентгене — да.
Рентген или МРТ при ревматоидном артрите?
Перед теми, кто подозревает у себя наличие ревматоидного артрита, встает выбор: рентген или МРТ? Идеально применять оба метода в комплексе, дополнив их анализами. На первой стадии болезни рентген практически бесполезен, поскольку на нем слабо видны патологические нарушения. Если беспокоят неподвижность и боль по утрам, лучше обратиться к МРТ.
В то же время МРТ более дорогая процедура. Есть у магнитно-резонансной томографии и другой недостаток — снимок дает информацию о существовании проблемы, но по нему сложно определить, каким именно заболеванием суставов поражен пациент. Для классификации и подтверждения того, что это именно ревматоидный артрит, потребуется также рентген.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Костно-суставная система кистей и дистальных отделов стоп является основным объектом исследования для постановки диагноза и определения стадии ревматоидного артрита (РА) и проведения дифференциального диагноза с другими заболеваниями ревматической и неревматической природы.
Синовиальная оболочка периферических суставов является органом-мишенью, где при РА разворачивается хроническое аутоиммунное воспаление, приводящее в дальнейшем к характерному для РА множественному и симметричному поражению суставов. Симметричность изменений в суставах кистей и стоп является отличительной особенностью РА. Типичные признаки РА – симметричное поражение пястно-фаланговых и плюсне-фаланговых суставов, суставов запястий, проксимальных межфаланговых суставов кистей. Первые рентгенологические симптомы артрита, в т. ч. и появление первых эрозий, могут обнаруживаться во 2-х и 3-х пястно-фаланговых суставах, 3-х проксимальных межфаланговых суставах кистей, суставах запястий, лучезапястных суставах, шиловидных отростках локтевых костей, 5-х плюсне-фаланговых суставах. При более выраженных стадиях РА изменения могут обнаруживаться в дистальных межфаланговых суставах кистей и стоп. РА никогда не начинается с поражения дистальных межфаланговых суставов кистей и стоп, проксимальных межфаланговых суставов стоп.
Наиболее часто в повседневной практике применяется рентгенологическая классификация, основанная на делении РА на модифицированные стадии по Штейнброкеру с использованием обзорных рентгенограмм кистей и дистальных отделов стоп в прямой проекции.
Выделяются 4 рентгенологические стадии РА, отражающие прогрессирование симптомов артрита в суставах кистей и дистальных отделов стоп.
К 1-й стадии (ранним рентгенологическим изменениям) РА относятся периартикулярное утолщение и уплотнение мягких тканей, околосуставной остеопороз (повышение рентгенпрозрачности костной ткани), единичные кистовидные просветления костной ткани и сужение отдельных суставных щелей в типичных для начального РА суставах. Рентгенологические симптомы 1-й стадии неспецифичны для РА и могут быть обнаружены при других ревматических заболеваниях, что требует обязательного учета клинико-лабораторных показателей заболевания.
Стадия 2 характеризуется нарастанием околосуставного остеопороза, появлением множественных кистовидных просветлений костной ткани в эпифизах коротких трубчатых костей и костях запястий в сочетании с множественными сужениями суставных щелей, эрозивными изменениями в суставах и небольшими краевыми деформациями костей. Эта стадия подразделяется на неэрозивную и эрозивную формы в зависимости от отсутствия или наличия деструктивных изменений в суставах. Как правило, первые эрозии появляются во 2–3-х пястно-фаланговых, 5-х плюсне-фаланговых суставах, костях запястий, в области шиловидного отростка локтевой кости. Отличительная особенность 2-й стадии РА – отсутствие умеренных или выраженных деформационных изменений, подвывихов, вывихов и костных анкилозов суставов.
Стадия 3 характеризуется нарастанием рентгенологических симптомов, выявляемых при 2-й стадии. Деструктивные изменения выраженные, определяются во многих суставах кистей и дистальных отделов стоп. Преобладают в типичных для РА суставах. Отличительная особенность 3-й стадии – умеренные и выраженные деформации эпифизов костей, подвывихи и вывихи в отдельных или многих суставах.
4-я стадия характеризуется симптомами 3-й стадии и появлением костных анкилозов суставов. Для РА типичны анкилозы в суставах запястий (межзапястных, 2–5-х запястно-пястных суставах). Крайне редко выявляются анкилозы в проксимальных межфаланговых суставах кистей и лучезапястных суставах. Выраженные деструктивные изменения в костях запястий могут приводить к коллапсу запястий, который характеризуется снижением высоты запястий, выраженными деформациями, уменьшением размеров или остеолизом костей запястий. Остеолитические изменения могут выявляться в пястно-фаланговых и, реже, плюсне-фаланговых суставах. Рентгенологические стадии РА представлены на рисунках 1–11.
Только для зарегистрированных пользователей
Дисплазия тазобедренного сустава
Под врожденной дисплазией тазобедренного сустава понимают общее недоразвитие всего сустава. Чтобы подчеркнуть особое значение уплощения впадины в патологии врожденного вывиха бедра, такое состояние называют ацетабулярной дисплазией. Рентгенографически определяется мелкая вертлужная впадина, охватывающая меньше половины головки бедра, занимающая концентрическое положение в суставе.
Окостенение крыши впадины медленное, отсутствует волнистость ее контура. При дисплазии покрытие головки бедренной кости впадиной составляет менее 1/3 ее объема. При врожденном вывихе первичной является дисплазия, смещения появляются, когда ребенок начинает ходить. Ядро окостенения головки бедренной кости появляется с опозданием (в норме в 4-6 месяцев), головка отстает в развитии, уменьшена, шеечно-диафизарный угол увеличен, отмечается антеторсия и торсия шейки, нарушаются соотношения в тазобедренном суставе, возникают подвывихи и вывихи с незначительным или выраженным смещением головки.
Имеется картина врожденного подвывиха или вывиха головки бедренной кости. Основная роль в постановке диагноза вывиха бедра принадлежит рентгенологическому исследованию. Наряду с рентгенографией в исследовании тазобедренных суставов у детей используются другие методы: ультразвуковая диагностика, компьютерная томография, магнитно-резонансная томография.
Постепенно дно вертлужной впадины значительно выступает в сторону малого таза. Формируется умеренная варусная деформация бедра. Протрузия может наблюдаться и при других заболеваниях инфекционного (чаще гонорейного) генеза. Протекает процесс остро, изменения быстро прогрессируют, в анамнезе можно найти точное указание на начало процесса.
В начальной стадии эпифизеолиза основное значение для диагноза имеет состояние хрящевой эпифизарпой пластинки. Она расширена, разволокнена и деформирована. Метафизарная зона разрыхлена, контуры капсулы имеют выпуклые очертания. Рентгенологически при развитых эпифизеолизах с большим смещением головки отмечаются па переднезаднем снимке: смещение центра головки относительно оси шейки бедра и заднее смещение эпифиза.
Лоозеровские зоны перестройки структуры кости
Артрит тазобедренного сустава
Рентгенологические признаки артрита будут существенно зависеть от причины его возникновения, однако при этом можно выделить некоторые общие черты, определенную стадийность течения процесса:
• I стадия отрицательной рентгенологической картины, когда изменения локализуются только в синовиальной оболочке суставной капсулы, иногда можно видеть остеопороз, вследствие ограничения движения в больной конечности, но для этого необходимо сравнение со здоровым суставом, для чего выполняется рентгенограмма таза; эта стадия длится около 2 недель;
• II стадия появления рентгенологических признаков — разрушение хрящей и костных эпифизов. Хрящ поражается вторично со стороны капсулы или подхрящевой (субхондралыюй) пластинки. Определяется узурация по краям эпифизов в местах прикрепления капсулы, разрушение хряща выражается в сужении и исчезновении рентгеновской суставной щели.
Суставной конец кости имеет бахромчатый, неровный, извилистый вид. Под участком деструкции развивается небольшой остеосклероз. Нередко разрушается и связочный аппарат, что ведет к подвывихам и вывихам. При кокситах часто патологические смещения развиваются без резких изменений суставных концов — так называемые дистензионные вывихи.
Характерен выраженный остеопороз эпифизов. На пике заболевания между эпифизом и метафизом появляется более выраженная поперечная лентовидная полоса просветления - временная усиленная зона остеопороза — симптом Шинца. По краям эпифизов и метафизов могут появляться небольшие периостальные наслоения в виде линейных теней. Одним из проявления гнойного артрита может быть септический некроз эпифиза. Исход артрита — костный анкилоз или деформирующий остеоартроз. Гнойный артрит. Гнойный артрит тазобедренного сустава имеет определенную рентгенологическую этапность развития, она представлена на рис. 316.
При гнойном артрите проникновение возбудителя в сустав происходит гематогенным путем. Клинически выделяется особая форма гнойного артрита — септическая.
Особого внимания заслуживают септические артриты при трансплантации суставов. Инфекция в зоне оперативного вмешательства может сохраняться в течение 10 и более лет.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Виды артрита тазобедренного сустава

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
К самым всераспространенным разновидностям артрита (собирательное обозначение болезней (поражений) суставов воспалительной этиологии) относятся:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- гнойный (инфекционный);
- туберкулезный;
- ревматоидный артрит тазобедренного сустава.
| Степени поражения | Симптомы | Отягощения | |
| Ревматоидный | симметричное поражение пары сочленений | утренняя скованность | параллельное поражение (индийский фильм 1953 года, режиссёр Рамеш Сайгал Поражение — советский четырёхсерийный фильм 1987 года, режиссёр Булат Мансуров Поражение (англ) внутренних органов |
| Реактивный | распространение воспаления на хрящи (один из видов соединительной ткани, отличается плотным, упругим межклеточным веществом, образующим вокруг клеток-хондроцитов и групп их особые оболочки, капсулы), оболочки и окружные ткани | неизменная гипертермия тела без резких перепадов, не выходящая за пределы 38 градусов | понижение остроты зрения, хронизация воспаления в ТБС и внутренних органах |
| Подагрический | распространение воспаления на мягенькие ткани с следующим флебитом | покраснение и гипертермия кожных покровов над ТБС, мощные болевые приступы продолжительностью до 10 дней | необратимые деформации в ТБС и разрушение ткани |
| Псориатический | симметричное поражение с вероятным распространением на отделы позвоночника | припухлость и синюшно-багровый окрас кожных покровов | разрушение суставной ткани с следующей инвалидизацией |
| Гнойный | воспалительный процесс локализуется в ТБС и сопровождается общей интоксикацией | лихорадка, слабость, завышенное потоотделение, усиление болей в ТБС при движении | глубочайшие деструктивные конфигурации тканей, панартрит, сепсис, воспаление костного мозга |
| Анкилозирующий спондилит | асимметричное поражение, получающее симметричный нрав с распространением на позвоночные отделы | болевые симптомы появляются не так верно, как скованность мускул | полное разрушение ТБС |
Болезнь возникает при попадании мельчайший организмов в суставную полость. Это может случиться при травмировании сустава или вследствие гнойного воспаления в близкорасположенных тканях. При этом суставная область отекает и краснеет. У нездорового:
- увеличивается температура тела, время от времени до 40
- отмечается озноб, тошнота, утрата аппетита, головные боли, слабость, потливость как признаки интоксикации организма.
Он мучается от пульсирующей стреляющей боли (неприятное или мучительное ощущение, переживание физического или эмоционального страдания), которая при движении становится невыносимой. Кожа в области сустава становится пунцовой. Форма сустава тоже изменяется. Нездоровой не в состоянии стоять и даже посиживать, ему приходится лежать. Причина таковой симптоматики в скоплении гнойного содержимого в суставной области.
Перед тем, как вылечивать артрит тазобедренного сустава, проводится рентгенография нездорового участка в 2 проекциях: боковой и ровный. Проведение сильной бактерицидной терапии с внедрением пары лекарств помогает нанести значимый удар по возбудителям заболевания. При попадании в сустав заразы из окружающих пораженных тканей гнойники иссекаются и инсталлируются мелкие камешки. При скоплении в суставной полости огромных размеров гноя ее промывают составом из лекарств. Гипсовая повязка или шина обеспечивает полную неподвижность нездоровой конечности.
Когда симптомы острой фазы артрита проходят, назначаются физиотерапевтические процедуры:
- УВЧ для снятия болезненности;
- ультразвук для улучшения обменных действий в пораженной ткани;
- магнитотерапия для стимуляции действий регенерации.
Комплекс лфк (целебной физическая культуры) помогает предотвратить внутрисуставные спайки и содействует стремительной реабилитации пациентов. Выполняется комплекс под наблюдением спеца для равномерного распределения физической перегрузки на все отделы опорно-двигательной системы и во избежание перегрузки на пораженную часть скелета.
Ежели консервативное исцеление оказалось малоэффективным, во избежание суровых отягощений используют хирургическое вмешательство. Сущность операции заключается во вскрытии полости сустава и удалении из нее гноя. Ежели имело место разрушение головки ноги, то делается эндопротезирование или подмена нездорового сочленения искусственным протезом.
Разновидность патологии, не сопровождаемая гнойными действиями, связана с повреждением суставных оболочек, образованных соединительной тканью. Характеризуется постепенным прогрессированием. Может спровоцировать артроз тазового сустава 2 степени. Оболочки сустава разрушаются своей иммунной системой человека, которая стремится убить здоровую ткань, приняв ее за чужеродный объект. К факторам, стимулирующим болезнь, относятся:
- Изюминка иммунной системы человека в виде неизменной готовности организма (живое тело, обладающее совокупностью свойств, отличающих его от неживой материи, в том числе обменом веществ, самоподдерживанием своего строения и организации, способностью воспроизводить их при) к аутоиммунному ответу.
- Вирусные болезни: краснуха, корь и др.
Пусковым механизмом для аутоиммунного ответа могут стать:
- некие лечущее средства;
- перегревание или переохлаждение организма;
- лишние нервные перегрузки.
Заболевание протекает в 3 стадии:
Диагностировать ревматоидный артрит сложно. Подтвердить патологию можно, используя способы рентгенографии, а также анализы крови, выявляющие ревматоидный фактор и
устанавливающие количество лейкоцитов в крови и скорость оседания эритроцитов (СОЭ).
Артрит тазобедренного сустава подразумевает исцеление по определенной схеме, позволяющей приостановить развитие болезни и сохранить двигательную активность сустава. В состав мед эталона заходят:
- цитостатические продукты;
- глюкокортикостероиды;
- средства, наведённые против ревматических действий;
- антивосполительные составы нестероидной природы.
Под действием туберкулезной палочки может развиться туберкулезный артрит тазобедренного сустава. Заболевание почаще диагностируется у ослабленных самых малеханьких пациентов. Заболевание прогрессирует медлительно. Ребенок невелико бегает и стремительно утомляется. В суставной полости скапливается гной. Растворив суставную оболочку, он вытекает и оказывается меж окружающими тканями, сформировывая прохладный абсцесс. Для диагностики употребляется рентгенография, позволяющая выявить степень поражения головки ноги, а также обследование для обнаружения очагов туберкулезной заразы в остальных тканях (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей).
Детей с туберкулезной разновидностью патологии вылечивают с внедрением противотуберкулезных средств. Хирургическое исцеление артрита тазобедренного сустава показано, ежели абсцесс найден в мягеньких тканях. Операция заключается во вскрытии абсцесса и установке дренажной системы.
Ежели в тазобедренном сочленении разрушается гиалиновый хрящ, возникают костные наросты, а в синовиальной щели развивается воспаление, то диагностируют артрозоартрит тазобедренного сустава. Его обычное исцеление проводят при помощи:
- хондропротекторов;
- антивирусных средств;
- составов для укрепления иммунитета;
- витаминов и минералов.
Классификация
Артрит тазобедренного сустава делят на 6 видов:
- Ревматоидный артрит – характеризуется вовлечением в воспалительный процесс сразу пары суставов, расположенных симметрично;
- Реактивный артрит – фактически не распространяется на тазобедренные суставы, а предпосылкой возникновения постоянно выступает предшествующее инфекционное болезнь, тяжело поддается исцелению ввиду вовлечения в процесс сходу тканей, хрящей и костей;
- Анкилозирующий спондилит – при его развитии мучаются не лишь тазобедренные суставы, но и некие отделы позвоночного столба;
- Гнойный артрит тазобедренного сустава – возникает при попадании патогенных микробов в организм и характеризуется томным общим состоянием нездорового;
- Подагрический артрит – происходит отложение солей мочевой кислоты снутри сустава, что сопровождается мощной болью и понижением двигательной активности;
- Псориатический артрит – характеризуется покраснением и шелушением кожных покровов в зоне поражения, а также мощными болями в позвоночнике.
Каждый из видов возникает под действием определенных патогенных причин, потому для определения симптомов и исцеления болезни нужно разобраться с причинами развития артрита тазобедренного сустава.
Общее описание патологии
Воспалительный процесс сначала развивается во внутренней оболочке суставной капсулы, а потом в него равномерно вовлекаются хрящи, кости, связочно-сухожильный аппарат.
Предпосылки появления
Все виды артритов разбиты на две главные группы в зависимости от предпосылки их появления: инфекционные и воспалительные.
К инфекционным артритам относятся последующие виды заболевания:
- гнойные (пиогенные) артриты,
- вызванные специфичной заразой,
- реактивные,
- постинфекционные.
Реактивные артриты соединены с рядом инфекционных болезней, вызванных пищеварительной флорой (сальмонеллезной, шигеллезной, иерсиниозной), урогенитальными мельчайший организмами (хламидии, микоплазмы, уреаплазмы) и некими иными заразами. При этом в суставной полости и синовиальной оболочке (астрономии: Оболочка — газообразная область, окружающая одну или несколько звезд (или любых других астрономических объектов).В сопротивлении материалов: Оболочка — геометрическая форма тела, у) не обнаруживаются бактерии и антигены к ним. Отданная форма болезни изредка приводит к поражению тазобедренного сустава у взрослых.
К воспалительным формам патологии относятся состояния, связанные с аллергией, злостью своей иммунной системы, нарушениями обмена веществ, некими наследственными синдромами и онкологическими болезнями.
Механизм развития коксартроза
Тазобедренный сустав – это самое большое сочленение в организме человека. Он переносит колоссальную перегрузку во время движения и имеет неширокую суставную щель, что делает его уязвимым к действию неблагоприятных причин.
Тазобедренный сустав образован головкой ноги и вертлужной впадиной тазовых костей, снаружи укреплен суставной сумкой и мышечно-связочным аппаратом.
Изнутри суставная сумка выстлана синовиальной оболочкой. Она синтезирует синовиальную жидкость – биологическую смазку, которая питает сустав и обеспечивает плавные движения в сочленении. Внутрисуставные поверхности костей покрыты гибким и поблескивающим гиалиновым хрящом, делающим амортизирующую функцию во время ходьбы. Верное анатомическое строение и многофункциональная деятельность всех структур сустава обеспечивает обычную двигательную активность без ограничения и боли.
Из-за возрастных конфигураций в организме или влияния неблагоприятных причин нарушается кровоснабжение и обмен веществ в суставе. Хрящевая ткань теряет воду, становится наименее эластичной и хрупкой, на ее поверхности возникают трещины – это 1-ые признаки артроза
Прогрессирование недуга приводит к формированию недостатков хряща, его истиранию и растрескиванию. Частички хряща попадают в полость сочленения и вызывают асептическое или “стерильное” воспаление, протекающее без роли болезнетворных мельчайший организмов.
Дальше воспалительный процесс распространяется на костную ткань, вызывая асептический некроз (омертвение) участков вертлужной впадины и головки бедренной кости. Формируются костные разрастания – остеофиты – которые травмируют окружающие ткани, ухудшают воспалительный процесс и вызывают интенсивные боли.
В запущенной стадии болезни появляются признаки периартрита, когда поражаются околосуставные мягенькие ткани (мускулы, связки, нервишки, сосуды).
Финал заболевания – полное разрушение сочленения, что приводит к его обездвиживанию – анкилозу тазобедренного сустава.
Читайте также:


