Сакроилеит при рентгене таза
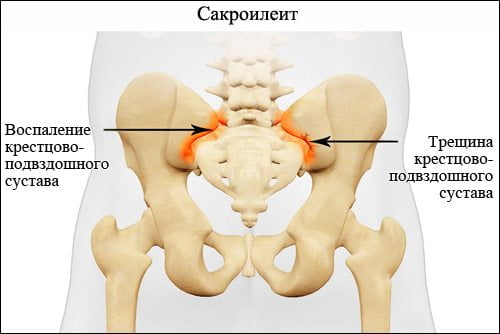
Сакроилеит – это крайне коварное и опасное заболевание, для которого характерно воспаление крестцово-подвздошного сустава. Патология поражает молодых людей трудоспособного возраста. Спустя 10-15 лет у 70% из них происходят тяжелые необратимые изменения в суставе. Это ведет к существенному снижению качества жизни и потере трудоспособности.
Из-за похожих клинических симптомов сакроилеит нередко путают с дегенеративно-дистрофическими заболеваниями пояснично-крестцового отдела позвоночника (остеохондрозом, спондилоартрозом, спондилезом и др.). У большинства больных выявляют рентгенологические признаки этих болезней. Большинство врачей на этом останавливается, выставляет диагноз и отправляет пациента лечиться. Но… сакроилеит очень часто развивается вместе с другими заболеваниями позвоночника. Он может иметь разные причины возникновения и говорить о наличии других, более серьезных системных заболеваний.
В международной классификации болезней (МКБ-10) сакроилеиту присвоен код М46.1. Патологию относят к воспалительным спондилопатиям – заболеваниям позвоночника, которые сопровождаются прогрессирующим нарушением функций его суставов и выраженным болевым синдромом. Сакроилеит вынесен в другие рубрики, как симптом некоторых заболеваний костно-мышечной системы и соединительной ткани. В качестве примера можно привести поражение крестцово-подвздошного сустава при остеомиелитах (М86.15, М86.25) или анкилозирующем спондилите (М45.8).
В своем развитии сакроилеит проходит несколько последовательных стадий. Изменения на рентгене появляются лишь на последних из них, когда лечить патологию оказывается крайне тяжело. Сакроилеит может развиваться на фоне многих заболеваний, из-за чего его сложно диагностировать и классифицировать.
Разберемся с причинами и классификацией болезни.
Классификация и описание видов сакроилеита
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Воспаление крестцово-подвздошного сустава может быть самостоятельной болезнью или возникать вторично на фоне аутоиммунных или инфекционных заболеваний. Сакроилеит может иметь одностороннюю или двустороннюю локализацию, острое, подострое или хроническое течение.
| По локализации | Односторонний – воспалительный процесс затрагивает лишь правое или левое крестцово-подвздошное сочленение |
| Двусторонний – патологические изменения распространяются на оба сустава. Чаще всего болезнь возникает при анкилозирующем спондилоартрите и бруцеллезе | |
| По распространенности и активности воспалительного процесса | Синовит – наиболее легкая форма сакроилеита. Характеризуется изолированным воспалением синовиальной оболочки, выстилающей полость крестцово-подвздошного сустава. Чаще всего имеет реактивную природу. Если в суставной полости скапливается гнойный экссудат, заболевание протекает остро и крайне тяжело |
| Остеоартрит (деформирующий остеоартроз) – хроническое поражение крестцово-подвздошного сочленения, при котором в патологический процесс вовлекаются практически все структуры сустава. Также поражаются расположенные рядом кости, мышцы, связки. Обычно развивается на фоне хронических дегенеративно-дистрофических или ревматических заболеваний костно-мышечной системы | |
| Панартрит (флегмона) – острое гнойное воспаление сустава со всеми его оболочками, связками и сухожилиями. Воспалительный процесс также затрагивает прилежащие мягкие ткани и кости. В форме панартрита обычно протекает сакроилеит, вызванный острым гематогенным остеомиелитом | |
| В зависимости от причины возникновения | Неспецифический инфекционный – развивается вследствие проникновения в сустав золотистого или эпидермального стафилококка, стрептококка, энтеробактерий или синегнойной палочки. Обычно развивается на фоне остеомиелита и имеет острое течение |
| Специфический инфекционный – вызывается специфическими возбудителями — это микобактерии туберкулеза, бледные трепонемы или бруцеллы. К таким сакроилеитам относят туберкулезный, сифилитический, бруцеллезный и т. д. В большинстве случаев имеет хроническое медленно прогрессирующее течение, хотя может возникать и остро | |
| Инфекционно-аллергический (асептический, реактивный) – развивается на фоне кишечных или урогенитальных инфекций. При этом патогенные микроорганизмы в суставной полости не обнаруживаются. Воспаление имеет реактивный характер и сложный механизм развития. Болезнь протекает остро или подостро и проходит спустя 4-6 месяцев | |
| Ревматический – развивается на фоне ревматических заболеваний (болезнь Уиппла, синдром Бехчета, подагра, анкилозирующий спондилоартрит). Имеет хроническое медленно прогрессирующее, но тяжелое течение. Часто приводит к деформации суставов, выраженному болевому синдрому и даже инвалидности. Лечение позволяет лишь замедлить прогрессирование патологии и добиться ремиссии | |
| Неинфекционный – возникает первично и этиологически не связан с другими заболеваниями. Причиной выступают травмы, тяжелые физические нагрузки, активные занятия спортом или сидячий образ жизни. Сакроилеит неинфекционной природы развивается у беременных женщин и рожениц из-за чрезмерной нагрузки на крестцово-подвздошные суставы или вследствие их травматизации во время родов | |
| По течению | Острый гнойный – имеет внезапное начало, стремительное развитие и бурное течение. Возникает на фоне остеомиелита или после тяжелых травм. Очень опасен, поскольку может привести к тяжелым осложнениям и распространению инфекции на спинной мозг. Требует немедленного лечения. Больному требуется хирургическое вмешательство |
| Подострый – может иметь специфическую инфекционную или реактивную природу. Проявляется достаточно сильными болями и трудностями при ходьбе. Не сопровождается скоплением гноя в суставной полости. Обычно хорошо реагирует на лечение и полностью излечивается в течение 6 месяцев | |
| Хронический – имеет длительное течение и поначалу очень скудную симптоматику. Со временем боли в копчике и пояснице появляются все чаще и доставляют больному все больше дискомфорта. Хронический сакроилеит обычно развивается у людей с аутоиммунными нарушениями или длительнотекущими инфекционными заболеваниями |
Одно- и двухсторонний
В большинстве случаев воспаление крестцово-подвздошного сустава имеет односторонний характер. При локализации патологического процесса справа речь идет о правостороннем, слева – левостороннем сакроилеите.
2-х сторонний сакроилеит – что это такое и чем он опасен? Для заболевания характерно одновременное вовлечение в воспалительный процесс сразу обоих крестцово-подвздошных суставов. Данная патология нередко является признаком болезни Бехтерева, которая имеет тяжелое течение и приводит к ранней инвалидизации.
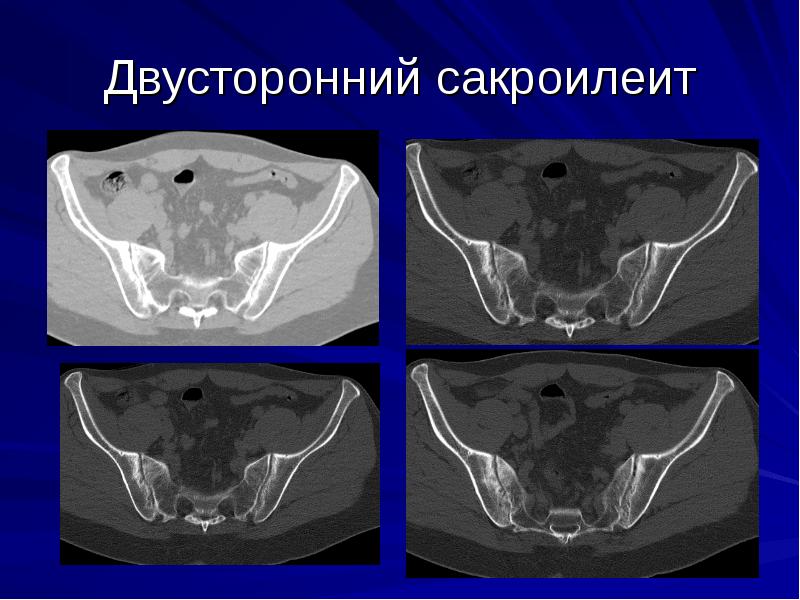
Степени активности двустороннего сакроилеита:
- 1 степень – минимальная. Человека беспокоят умеренные боли в пояснице и легкая скованность по утрам. При сопутствующем поражении межпозвоночных суставов возможны трудности при сгибании и разгибании поясницы.
- 2 степень – умеренная. Больной жалуется на постоянные ноющие боли в пояснично-крестцовой области. Скованность и неприятные ощущения сохраняются в течение дня. Болезнь мешает человеку вести привычный образ жизни.
- 3 степень – выраженная. Больного мучают сильные боли и выраженное ограничение подвижности в спине. В области крестцово-подвздошных суставов у него образуются анкилозы – полные сращения костей между собой. В патологический процесс вовлекается позвоночник и другие суставы.
На ранней стадии болезни рентгенологические признаки либо отсутствуют, либо практически незаметны. Очаги остеосклероза, сужение межсуставных щелей и признаки анкилозов появляются лишь на 2 и 3 степени сакроилеита. Диагностировать болезнь в самом ее начале можно с помощью МРТ. Большинство пациентов с сакроилеитом обращается к врачу лишь на 2 стадии болезни, когда боли начинают вызывать дискомфорт.
Инфекционный неспецифический
Чаще всего развивается вследствие занесения инфекции с током крови при остром гематогенном остеомиелите. Патогенные микроорганизмы также могут проникать в сустав из близрасположенных очагов инфекции. Причиной патологии бывают проникающие ранения и перенесенные хирургические вмешательства.
Характерные симптомы острого гнойного сакроилеита:
В общем анализе крови у больного выявляют повышение СОЭ и лейкоцитоз. Поначалу на рентгенограммах нет видимых изменений, позже становится заметным расширение суставной щели, вызванное скоплением гноя в синовиальной полости сустава. В дальнейшем инфекция распространяется на близрасположенные органы и ткани. Больному с гнойным сакроилеитом требуется немедленное хирургическое вмешательство и курс антибиотикотерапии.
Туберкулезный
- локальная боль, припухлость и покраснение кожи в месте проекции подвздошно-крестцового соединения;
- болезненные ощущения в области ягодицы, крестца, задней поверхности бедра, которые усиливаются при движениях;
- сколиоз с искривлением в здоровую сторону, трудности и чувство скованности в пояснице, вызванные рефлекторным сокращением мышц;
- постоянное повышение температуры тела до 39-40 градусов, признаки воспалительного процесса в общем анализе крови.
Рентгенологические признаки туберкулезного сакроилеита появляются по мере разрушения костей, формирующих подвздошно-крестцовый сустав. Поначалу на подвздошной кости или крестце появляются очаги деструкции с секвестрами. Со временем патологический процесс распространяется на весь сустав. Его контуры становятся размытыми, из-за чего наблюдается частичное или даже полное исчезновение суставной щели.
Сифилитический
В редких случаях сакроилеит может развиваться при вторичном сифилисе. Он протекает в виде артралгий – болей в суставах, быстро исчезающих после адекватной антибиотикотерапии. Чаще воспаление подвздошно-крестцового сустава возникает при третичном сифилисе. Такой сакроилеит обычно протекает в виде синовита или остеоартрита.
В костных или хрящевых структурах сустава могут образовываться сифилитические гуммы — плотные образования округлой формы. Рентгенологическое исследование информативно лишь при значительных деструктивных изменениях в костях подвздошно-крестцового сустава.
Бруцеллезный
У больных с бруцеллезом сакроилеит развивается довольно часто. Подвздошно-крестцовый сустав поражается у 42% пациентов с артралгиями. Для заболевания характерны периодические боли летучего характера. В один день может болеть плечо, во второй – колено, в третий – поясница. Вместе с этим у больного появляются признаки поражения других органов: сердца, легких, печени, органов мочеполовой системы.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Гораздо реже у пациентов развивается сакроилеит в форме артрита, периартрита, синовита или остеоартрита. В патологический процесс может вовлекаться как один, так и сразу оба сустава. Диагностировать бруцеллезный сакроилеит с помощью рентгенограмм невозможно из-за отсутствия специфических признаков патологии.
Псориатический
Псориатический сакроилеит выявляют у 50-60% больных с псориазом. Патология имеет четкую рентгенологическую картину и не вызывает трудностей при диагностике. Болезнь протекает бессимптомно и не доставляет человеку никакого дискомфорта. Лишь у 5% людей возникает клинико-рентгенологическая картина, напоминающая таковую при болезни Бехтерева.
Более 70% пациентов с псориазом страдают от артритов разной локализации. Они имеют ярко выраженное клиническое течение и приводят к нарушению нормального функционирования суставов. Чаще всего у больных встречается олигоартрит. Страдать могут голеностопные, коленные, тазобедренные или другие крупные суставы.
У 5-10% людей развивается полиартрит мелких межфаланговых суставов кисти. По клиническому течению заболевание напоминает ревматоидный артрит.
Энтеропатический
Воспаление подвздошно-крестцового сустава развивается примерно у 50% пациентов с хроническими аутоиммунными заболеваниями кишечника. Сакроилеит возникает у людей с болезнью Крона и неспецифическим язвенным колитом. В 90% случаев патология имеет бессимптомное течение.
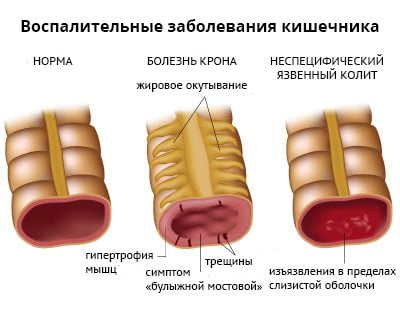
Выраженность воспалительного процесса и дегенеративных изменений в суставе никак не зависит от тяжести кишечной патологии. А специфическое лечение язвенного колита и болезни Крона не влияет на течение сакроилеита.
В 10% случаев энтеропатический сакроилеит является ранним симптомом болезни Бехтерева. Клиническое течение анкилозирующего спондилоартрита при кишечной патологии не отличается от такового при идиопатической (неуточненной) природе заболевания.
Сакроитеит при синдроме Рейтера
Синдромом Рейтера называют сочетанное поражение органов мочеполовой системы, суставов и глаз. Болезнь развивается вследствие хламидийной инфекции. Реже возбудителями выступают микоплазмы и уреаплазмы. Также заболевание может развиваться после перенесенных кишечных инфекций (энтероколит, шигеллез, сальмонеллез).
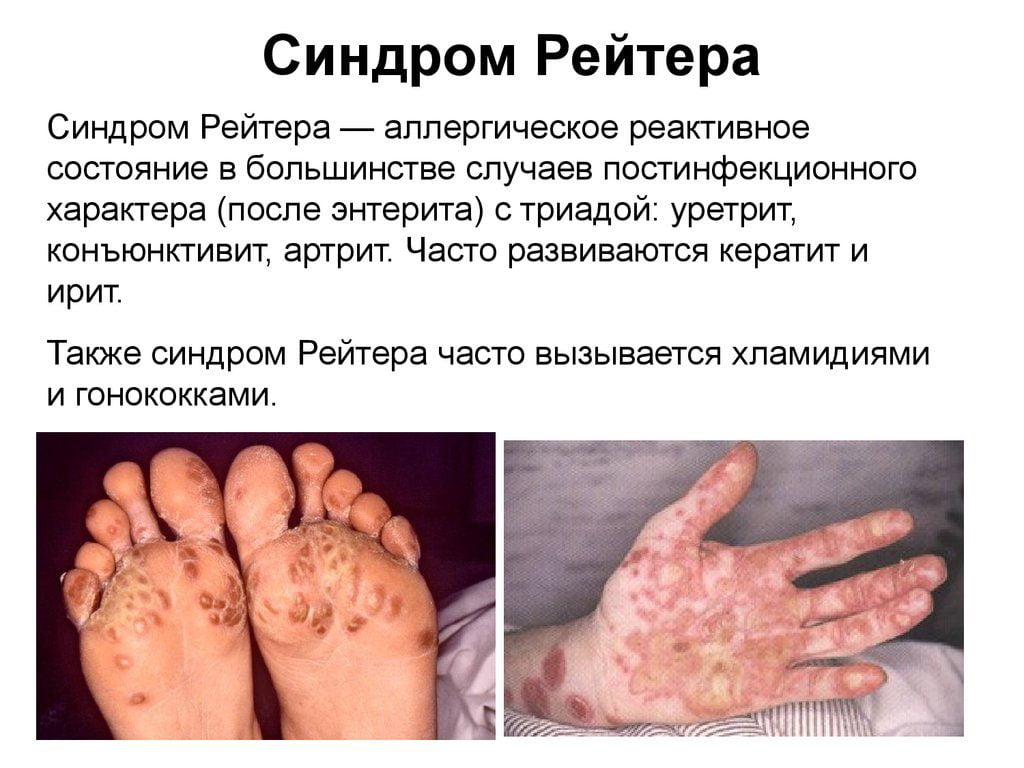
Классические признаки синдрома Рейтера:
- связь с перенесенной урогенитальной или кишечной инфекцией;
- молодой возраст заболевших;
- признаки воспаления органов мочеполового тракта;
- воспалительное поражение глаз (иридоциклит, конъюнктивит);
- наличие у больного суставного синдрома (моно-, олиго- или полиартрит).
Сакроилеит выявляют у 30-50% больных с синдромом Рейтера. Воспаление обычно имеет реактивную природу и одностороннюю локализацию. Вместе с этим у больных могут поражаться воспалением другие суставы, развиваться подошвенный фасциит, подпяточный бурсит, периоститы позвонков или костей таза.
Сакроилеит при анкилозирующем спондилоартрите
В отличие от гнойного инфекционного, реактивного, туберкулезного и аутоиммунного сакроилеитов всегда имеет двустороннюю локализацию. На начальных стадиях протекает практически бессимптомно. Острые боли и нарушение подвижности позвоночника возникают в более позднем периоде из-за постепенного разрушения суставов.
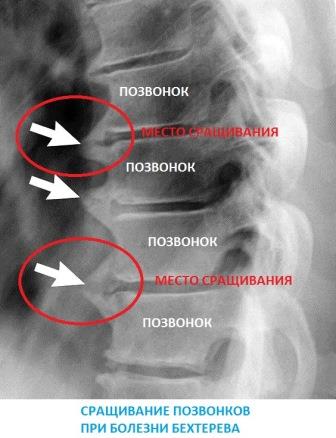
Анкилозирующий сакроилеит — один из симптомов болезни Бехтерева. У многих больных поражаются межпозвоночные и периферические суставы. Типично и развитие иридоциклита или ирита – воспаления радужной оболочки глазного яблока.
Роль КТ и МРТ в диагностике
Рентгенологические признаки появляются на поздних стадиях сакроилеита, причем далеко не при всех его видах. Рентген-диагностика не позволяет вовремя выявить болезнь и своевременно начать лечение. Однако диагностировать заболевание на начальных этапах развития можно с помощью других, более современных методов исследования. Ранние признаки сакроилеита лучше всего видны на МРТ.
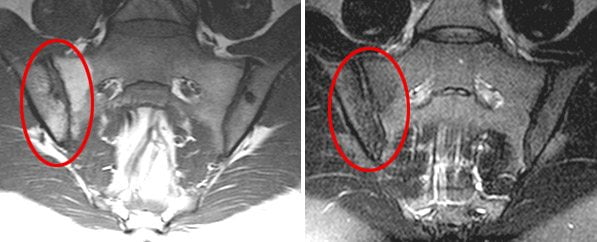
Магнитно-резонансная томография (МРТ) наиболее информативна в диагностике сакроилеита на самых ранних стадиях. Она позволяет выявить первые признаки воспалительного процесса в суставе – жидкость в суставной полости и субхондральный отек костного мозга. Эти изменения не визуализуются на компьютерных томограммах (КТ).
Компьютерная томография более информативна на поздних стадиях сакроилеита. КТ выявляет костные дефекты, трещины, склеротические изменения, сужение или расширение суставной щели. Но компьютерная томография практически бесполезна в ранней диагностике сакроилеита.
Как лечить: этиологический подход
Наиболее важным шагом в борьбе с сакроилеитом является выявление его причины. Для этого человеку необходимо пройти полноценное обследование и сдать ряд анализов. После этого пациенту назначают этиологическое лечение. Больным с туберкулезом показана схема противотуберкулезной терапии, людям с инфекционными заболеваниями проводят антибиотикотерапию. При аутоиммунной патологии используют стероидные гормоны.
Тактика лечения и прогноз при заболевании зависят от его причины, активности воспаления и степени вовлеченности в патологический процесс суставных структур. При наличии симптомов острого гнойного сакроилеита больному показано немедленное хирургическое вмешательство. Во всех остальных случаях болезнь лечат консервативно. Вопрос о целесообразности операции встает на поздних стадиях, когда заболевание уже не поддается консервативной терапии.
Какой врач лечит сакроилеит? Диагностикой и лечением патологии занимаются ортопеды, травматологи и ревматологи. При необходимости больному может потребоваться помощь фтизиатра, инфекциониста, терапевта, иммунолога или другого узкого специалиста.
Для купирования болевого синдрома при сакроилеите используют препараты из группы НПВС в виде мазей, гелей или таблеток. При сильных болях нестероидные противовоспалительные препараты вводят внутримышечно. В случае защемления и воспаления седалищного нерва больному выполняют лекарственные блокады. С этой целью ему вводят кортикостероиды и ненаркотические анальгетики в точку, максимально близкую к месту прохождения нерва.
После затихания острого воспалительного процесса человеку необходимо пройти курс реабилитации. В этом периоде очень полезны массаж, плавание и лечебная гимнастика (ЛФК). Специальные упражнения помогают вернуть нормальную подвижность позвоночника и избавиться от чувства скованности в пояснице. Пользоваться народными средствами при сакроилеите можно с разрешения лечащего врача.
Сакроилеит способен распространяться на позвоночник и ограничивать подвижность. Также он причиняет боль. Это воспаление крестцово-подвздошного сустава, который находится в тазу и к которому крепится наш позвоночник. Чтобы избежать потери трудоспособности, важно знать всё про сакроилеит — симптомы, лечение, прогноз.
Причины сакроилеита
Если пациент входит в группу риска, у которой чаще развивается сакроилеит, то при первых симптомах болезни нужно обратиться к врачу. Повышенная возможность заболеть существует:
- У беременных женщин;
- Переносчиков тяжестей;
- Страдающих от подвывиха тазобедренного сустава;
- Работающих на сидячей работе в сочетании с малоподвижным образом жизни в целом;
- Больных сифилисом, туберкулезом, бруцеллезом;
- Людей, склонных к аутоиммунным болезням;
- Тех, у кого развились доброкачественные или злокачественные опухоли.

Сакроилеит бывает гнойным и асептическим. В первом случае нет заражения болезнетворными микробами и риск для жизни практически отсутствует. В связи с этим лечение консервативное — мазями, таблетками и так далее. Во втором присутствует большой риск для жизни и здоровья, поэтому ревматологи и терапевты направляют пациента к хирургу.
Также сакроилеит может быть как самостоятельным, так и не самостоятельным заболеванием.
Сакроилеит возникает в крестцово-подвздошном суставе, с одной стороны которого расположен сустав, а с другой — копчик. Данный сустав — малоподвижный, он надежно крепится к крестцу и подвздошной бугристости. В раннем возрасте он имеет большую подвижность, затем она уменьшается, так как крестцовые позвонки срастаются. Обычно при возникновении сакроилеит сначала концентрируется с одной стороны, а потом начинает распространяться.
Также называется неспецифическим. Встречается редко, так как вызывается либо открытой раной (при внесении в нее инфекции), либо прорывом гнойного очага, либо остеомиелитом, который бывает нечасто. Последний чаще встречается в детском возрасте. При отсутствии лечения прогноз неблагоприятный, поэтому при появлении симптомов нужно сразу же обследоваться. Сложность состоит в определении, что это именно сакроилеит, а не одна из болезней со схожими симптомами. Симптомы следующие:
- Повышенная температура тела (порой значительно повышенная);
- Озноб;
- Боли в спине;
- Боли внизу живота;
- Боль носит острый характер.
При таком течении болезни счет идет буквально на часы, так как состояние ухудшается стремительно. Могут появиться симптомы отравления организма. Небольшое облегчение пациент испытывает, сгибая ноги, хотя само движение сгибания вызывает боль.

Для постановки данного диагноза нужно сделать рентген и анализ крови. Если это ранняя стадия гнойного сакроилеита, рентген не покажет патологических изменений. Либо они будут незначительными (минимальный сакроилеит) и потребуется высокий уровень профессионализма для их определения. На более поздних стадиях признаки на рентгене будут уже более выраженными.
Поэтому, если остаются подозрения на сакроилеит, а врач не поставил данный диагноз, есть смысл сделать рентген повторно. Признаки сакроилеита на МРТ видны более явно. Врачи часто ставят диагноз ОРВИ при сакроилеите, особенно это касается проявления симптомов у детей.
Однако анализ крови показывает выраженный лейкоцитоз и увеличение уровня СОЭ (скорость оседания эритроцитов). Это является косвенным признаком гнойного процесса внутри организма.
Если сакроилеит перешел в выраженную стадию, на рентгене видны расширение суставной щели и небольшой остеопороз (повышенная пористость и рыхлость костей), скопление гноя. Первоначально гной скапливается в полости сустава, но затем он может прорваться в другие области. Тогда на рентгене будут видны гнойные затеки. Очень опасно его попадание в позвоночный канал, поскольку в этом случае может быть поражен спинной мозг, что будет иметь продолжительные негативные последствия.
Гнойный сакроилеит лечат под присмотром хирурга, то есть пациента помещают в хирургическое отделение. Ему назначают антибиотики, капельницы. Если данная терапия дает эффект, операции удается избежать. Однако если сформировался гнойный очаг и существует опасность его прорыва или он уже прорвался, врачи прибегают к немедленному оперативному вмешательству.
Сакроилеит при туберкулезе одинаково часто бывает как односторонним, так и двусторонним. Однако в принципе он как осложнение развивается редко. Причиной его возникновения становится инфекция, которая обычно локализуется в крестце. Лечение должно вестись параллельно с лечением туберкулеза.

Боль появляется и при пальпации врачом. Также на ощупь область над пораженным суставом становится более горячей, через какое-то время ткани там становятся более плотными. Иногда симптомом является прогресс существующего сколиоза и изменение угла позвоночника по отношению к тазу — он словно становится более сглаженным.
Так же, как и при туберкулезе, сакроилеит при сифилисе встречается нечасто. Легко поддается лечению антибиотиками. Боль в пораженной области тупая. Для своевременного выявления болезни необходим рентген. Диагностика болезни затрудняется редкостью ее возникновения. Для лечения нет необходимости перемешать больного из кожно-венерологического отделения. Он получает необходимую терапию для лечения сакроилеита там же.

Бруцеллез (передается от домашних животных) — еще одна инфекционная болезнь, при которой развивается сакроилеит. В этом случае он редко переходит в тяжелую форму, но встречается часто — почти в 50% случаев заболевания. Встречается и левосторонний, и правосторонний сакроилеит. Так же, как и в уже описанных случаях, возникает боль, особенно если пациент наклоняется.
Еще один тест на сакроилеит при бруцеллезе — поднять вверх выпрямленную ногу. Если в бедре сзади появилась боль, это еще одно доказательство наличия сакроилеита.
В этом случае сакроилеит тазобедренного сустава не виден даже на рентгене. Больному назначаются антибиотики, физиотерапия. Сакроилеит может перейти в хроническую стадию, тогда нужна поддерживающая терапия.
Асептический сакроилеит является гораздо более легкой формой, чем септический (гнойный), хотя его опасность нельзя недооценивать. Он развивается при разных видах инфекционных заболеваний без образования сепсиса. Подспорьем при асептическом сакроилеите является рентген, так как его признаки хорошо видны на ранних стадиях (и это отличает его от септического). Опасной является стадия, когда между позвонками началось сращение.
Если сакроилеит был диагностирован на ранней стадии (при данном виде это возможно), прогноз благоприятный, вплоть до быстрого полного излечения.
Асептический сакроилеит также называют инфекционно-аллергическим. С одной стороны, его провоцирует наличие в организме инфекции, с другой — чувствительность, уязвимость по отношению к ней. На первоначальной стадии сакроилеита на рентгене расширяется суставная щель, а на второй — наоборот, сужается. На третьей суставы начинают срастаться, а на четвертой сращение становится полным (анкилоз). В результате этого теряется подвижность.

Также делают рентгенографию позвоночника. Сакроилеит позвоночника — неправильное выражение, поскольку данный диагноз ставят только в связи с проблемами с крестцово-подвздошным суставом. Но позвоночник может пострадать в результате данного заболевания. Движения могут быть скованными, особенно по утрам. Для лечения асептического сакроилеита применяется комплексный подход:
- Прием противовоспалительных лекарств (нестероидных);
- Физиотерапия;
- Специальные упражнения.
Бывает ли неинфекционный сакроилеит
Порой развивается неинфекционная болезнь в области крестцово-подвздошного сустава. Некоторые называют ее неинфекционным сакроилеитом, что в корне не верно. Сакроилеит — всегда инфекционное заболевание. Если признаков инфекции ни на рентгене, ни по результатам анализа нет, речь идет:
- О воспалении;
- Об артрозе.
Воспаление и артроз часто развиваются у тех, кто носит тяжелые вещи, страдает ожирением, сидит большую часть своего дня. Также этому способствуют некоторые виды нарушения осанки.
Каких врачей посещают при сакроилеите
Главный врач, который ведет пациента с сакроилеитом — ортопед-травматолог. Но направляет к нему терапевт. После проведения обследования он может отправить к ревматологу, если это не сакроилеит, а просто воспаление или артроз. Обследование включает в себя пальпацию, сдачу анализов, рентген и МРТ. К работе подключается инфекционист, чтобы определить возбудителя болезни с целью правильно подобрать лечение.
Женщины посещают гинеколога для исключения заболеваний репродуктивной системы, которые могут провоцировать проблему. Если у ортопеда-травматолога возникло подозрение на онкологию, он направляет пациента также к онкологу.

Лечение
Основной метод лечения сакроилеита — применение лекарств, так как в первую очередь нужно подавить инфекцию. Физиотерапия применяется как дополнительный метод для восстановления организма.
- Глюкокортикоиды;
- Нестероидные противовоспалительные средства;
- Анальгетики;
- Антибиотики.
Если выясняется, что инфекция устойчива к применению средства, врач назначает другое. Если есть предрасположенность к сакроилеиту, нужно уменьшить количество переносимых тяжестей, создать умеренную физическую нагрузку (если образ жизни по большей части сидячий). Для беременных женщин и спортсменов выпускают специальные бандажи, фиксирующие область таза. Они предупреждают возникновение и развитие болезни.




Прогноз
Прогноз лечения сакроилеита зависит от его вида. Но во всех случаях он более благоприятен на начальных стадиях лечения, что особенно важно при развитии гнойного типа. Если операция выполнена своевременно (при септическом сакроилеите) и назначена адекватная лекарственная терапия, болезнь не оставит следов. Но если интоксикация организма достигла высокого уровня, возможно поражение внутренних органов с последующей необходимостью восстановления. Порой возможен смертельный исход.
Асептический сакроилеит более безопасен. Успех лечения зависит от стадии, на которой он был обнаружен. На 1 стадии возможно вернуть суставу полную подвижность. На следующих она будет нарушена, но ее можно частично вернуть при помощи лечебной физкультуры, физиотерапевтических процедур, применения мазей, лекарственных средств.
Стадии заболевания
Сакроилеит бывает в 3 стадиях. 1 — самаялегкая, 3 — самая тяжелая. 1 стадия. Редкие боли в области таза, позвоночника, отдающие в бедро, пятку. По утрам легкость движений затруднена. На рентгене либо не видно никаких признаков, либо видны минимальные. Анализы крови показывают наличие воспалительного процесса в организме.
2 стадия сакроилеита. На данной стадии боли усиливаются, нарушения уже явно видны на рентгене или МРТ. Область поясницы искривляется. Также тяжело становится наклоняться, подвижность уменьшена не только утром, но и днем; ей сопутствует боль. Части крестца начинают срастаться.
3 стадия сакроилеита. Наступает анкилоз (кости срастаются, практически полностью ограничивая подвижность). Боль без применения обезболивающих почти постоянная, возникают судороги. Смещаются позвонки, нередко появляется радикулит. Повышенное давление — еще один косвенный признак 3 стадии сакроилеита.
Лечение в домашних условиях
Многих пациентов интересует вопрос, как лечить сакроилеит народными средствами дома. Можно сказать, что в домашних условиях устранить причину болезни невозможно.
При сакроилеите применяют следующие домашние рецепты: измельченная скорлупа яиц, мумиё, мало облепихи, сок чистотела.
Читайте также:


