Самые распространенные травмы бедра
Пальяно и Джексон в течение 10 лет обследовали более 3 тысяч травмированных бегунов различной подготовленности и определили наиболее общие причины, характеристики и симптомы травм.
Вот еще некоторые выявленные тенденции:
— чаще получали травмы бегуны с малым объемом бега (менее 32 км в неделю) — 46%;
— большинство травмированных (66%) применяли только длительный медленный бег, остальные 34% включали некоторые формы скоростной работы;
— начинающие бегуны (14%) травмировались не так часто как те, у кого стаж бега был более 6 лет (38%);
— мужчины травмировались в два раза чаще женщин.
Среди всех травм авторы выделили 10 наиболее часто встречающихся и 5 причин их возникновения.
Основные причины возникновения травм:
- Слишком большой объем, интенсивность тренировки, быстрое повышение нагрузки.
- Бег по слишком твердой, холмистой или неровной поверхности.
- Слабые, негибкие мышцы.
- Бег в несоответствующей обуви.
- Дефекты в строении стопы.
Итак, 10 наиболее часто встречающихся травм у бегунов.

Подошвенный апоневроз – фасциальное утолщение – пучок фиброзных тканей, который проходит вдоль края стопы от пяточного бугра до пальцев и поддерживает свод стопы, предохраняя ее от сплющивания под весом тела. При воспалении подошвенного апоневроза бег в лучшем случае причиняет боль.
ПРИЧИНЫ. Бег по твердой поверхности (особенно по бетонным тротуарам), тренировка в обуви с недостаточным смягчением. Проведение спринтерской тренировки и бега в гору в больших количествах тоже могут привести к ВПА, так как бег на носках растягивает эту фасцию.
СИМПТОМЫ. Часто описываемое как ушиб пятки, ВПА обычно выражается в болезненности вдоль внутреннего края пятки, боль может чувствоваться по краю всей стопы. В этом месте можно найти заметную опухоль или даже маленькую шишку. Болезненное состояние бывает наихудшим утром, когда бегун поднимается с постели или когда он встает после долгого сидения. Особо уязвимы для этой травмы мужчины с высоким сводом стопы или с гиперпронацией стопы, бегающие менее 20 миль в неделю.
ПРЕДОТВРАЩЕНИЕ. Хотя ВПА и самая частая травма, ее очень легко предотвратить. Прежде всего необходимо обратить внимание на кроссовки, у которых должна быть мягкая и гибкая подошва, точнее ее средняя часть. При склонности к этой травме нужно избегать тренировки по твердой поверхности. Интервальную тренировку лучше проводить по траве или по гаревой дорожке и не в шиповках, а в кроссовках.
ЛЕЧЕНИЕ. ВПА развивается постепенно, а лечится еще более медленно. На ранних стадиях можно не прекращать беговые тренировки, но необходимо соблюдать предосторожности (соответствующая обувь и мягкая поверхность). Можно добавить дополнительную прокладку в виде мягкой стельки. После каждой пробежки нужно растирать кусочком льда больное место. Если боль сильная, необходимо сделать перерыв в тренировках 6-12 недель. В это время могут быть полезны ультразвук, различные формы водотерапии, массаж льдом. Внутренние противовоспалительные лекарства обычно имеют малый эффект, но инъекции короткодействующих стероидов, например, кортизона, прямо в больное место может уменьшить опухоль, ускорить лечение.
ПРИЧИНЫ. Эта травма чаще всего является результатом дефектов в костном строении нижней части ноги, что ведет к гиперпронации стопы, т. е. чрезмерному ее повороту внутрь, и воспалению заднего большеберцового сухожилия.
Вторая причина – большой объем бега по твердой поверхности или слишком быстрое увеличение объема.
СИМПТОМЫ. Начинается постепенно с тупой боли в области большеберцовой кости, которая усиливается при беге и стихает после. Большеберцовая кость становится болезненной при касании, может быть небольшая припухлость, а также маленькие бугорки.
Воспаление надкостницы – в большей степени женская травма. Возможно потому, что у женщин более широкий таз, чем у мужчин, и они имеют потому больше склонность к пронации стопы.
ПРЕДОТВРАЩЕНИЕ. Бегуны, которые начинают жаловаться на боли в голени, могут получить пользу от обследования у специалиста, который поможет определить биомеханическое строение стопы. Врач может посоветовать выбор ортопедических средств, исправляющих погрешности стопы, что уменьшит воздействие на заднеберцовое сухожилие. Кроме того, необходимо укреплять мышцы нижней части ног и улучшать подвижность в суставах.
Существен также выбор обуви, соответствующий индивидуальным особенностям. Для спортсменов, склонных к чрезмерной пронации стопы, лучше выбирать модели с твердой средней частью подошвы и жестким задником, ограничивающим излишний поворот стопы. Для тех, у кого высокий свод стопы, а значит, плохие амортизационные свойства, необходимы модели с мягкой подошвой.
Сюда относятся травмы сухожилий стопы, связывающих мышцы голени и стопы с костями предплюсны и пальцев. При беге мышцы сокращаются, натягивают сухожилия, которые, в свою очередь, приводят в движение кости стопы и голени. Излишние объемы бега, особенно по неровной или холмистой местности, могут вызвать перенапряжение, а потом и воспаление этих сухожилий. В этом случае они теряют эластичность, становятся хрупкими, диапазон движений уменьшается.
ПРИЧИНЫ. Чрезмерные нагрузки, гиперпронация, переразгибание стопы. Родственные травмы бывают на подушечках второго и третьего пальцев стопы, которые описываются как ушиб. Их причина – бег по твердой поверхности, в твердой обуви или, например, наступание на камушек. При этом повреждается сухожилие, которое находится между костью и твердой поверхностью, а также и сама подушечка.
СИМПТОМЫ. Боль и распухшая область при этих травмах возникает либо сверху стопы, либо снизу на подушечках пальцев. Кожа может покраснеть и стать плотнее, чем обычно. При движении стопы может быть слышен скрип. К задетым сухожилиям обычно больно притронуться. Боль может отдаваться и на внешнюю часть лодыжки или на внутреннюю сторону свода стопы.
ПРЕДОТВРАЩЕНИЕ. Необходимо избегать неровных поверхностей, бетонных тротуаров с камешками, холмистую местность. Лучше тренироваться по траве, земле и в мягкой обуви.
ЛЕЧЕНИЕ. Если травма достаточно болезненна, то лучше сделать перерыв в беге. Обычно она проходит сама по себе. Может хватить месяца, чтобы опухоль исчезла. В крайних случаях рекомендуется гидротерапия, ультразвук, электростимуляция. Все это улучшает кровоснабжение травмированной области. Инъекции стероидов могут помочь снять опухоль и ускорить лечение. В запущенных случаях стопу необходимо иммобилизовать на несколько недель. Если это не поможет, то понадобится хирургическая операция.

ПРИЧИНЫ. Четырехглавая мышца бедра регулирует движения коленной чашечки. Слабые, травмированные или не сбалансированные в своем развитии с другими мышцы ноги могут нарушать, прерывать плавные движения в коленном суставе, повреждая при этом внутреннюю поверхность коленной чашечки и хрящ, лежащий под ней, делая колено неспособным правильно войти в выемку бедренной кости.
СИМПТОМЫ. Бегуны жалуются на боль и жесткость вокруг и под коленной чашечкой. Попытка переместить коленную чашечку из стороны в сторону также вызывает боль. Подъем по лестнице, приседания, сидячее положение в течение длительного времени обостряет боль. Можно также услышать расстраивающий скрип или хруст при сгибании колена. Эта травма больше поражает женщин, чем мужчин. Гиперпронация стопы заставляет колено вращаться внутрь, а коленную чашечку двигаться не по своему пути.
ПРЕДОТВРАЩЕНИЕ. Необходимо укреплять четырехглавую мышцу бедра и проконсультироваться с врачом, узнать, какое ортопедическое приспособление нужно, чтобы нейтрализовать биомеханические отклонения.
Стресс-перелом включает в себя различные травмы от перетренировки, в которых имеет место тонкая трещина или частичный перелом кости. Трещина чаще случается у большеберцовой кости рядом с лодыжкой, но может быть и в костях предплюсны, в малоберцовой кости и в редких случаях в шейке бедренной кости.
ПРИЧИНЫ. Стресс-перелом обычно происходит, когда стопа и голень подвергаются повторяющемуся стрессу и не могут поглотить значительные ударные нагрузки. Как правило, это бывает при увеличении объема бега, тренировки в плохой обуви или бега по твердой поверхности.
Кости голени могут получить трещину или перелом, если сухожилие тянет слишком сильно какую-то одну из них (большеберцовую или бедро). Именно в этом заключается опасность продолжения тренировок при воспалении надкостницы.
Определенные биомеханические деформации, которые приводят к неправильному распределению веса тела, также могут привести к стресс-перелому. Например, когда большой палец короче второго, что часто приводит к трещине второй плюсневой кости.
СИМПТОМЫ. В области трещины будет возникать боль, может быть опухоль. К сожалению, эту трещину часто не видно на рентгеновском снимке в течение недели или даже двух после того, как это случится. И бегуны продолжают тренироваться. Нет смысла говорить, что состояние ухудшается и боль возникает при любом движении. Поэтому при подозрении на стресс-перелом лучше какой-то период не бегать.
Женщины, склонные к воспалению надкостницы, имеют больше вероятности получить эту травму, чем мужчины. Это касается и бегунов с высоким сводом стопы, негибкой стопой, плохо смягчающей удары с землей.
ПРЕДОТВРАЩЕНИЕ. Часто спортсмены не могут определить, какая же у них травма. Поэтому до обращения к специалисту нужно быть уверенным, что кроссовки имеют отличные смягчающие свойства, и лучше бегать по мягкой почве. Упражнения на растягивания также важны, потому что если сухожилия и связки неэластичны, то они жестко воздействуют на место прикрепления к кости, что может приводить к микротравмам.
ЛЕЧЕНИЕ. Необходим полный отдых. Если травма случилась на большеберцовой или другой кости, которая несет на себе вес тела, то необходимо положить гипс и воспользоваться костылями. Этот период может длиться 4-8 недель в зависимости от тяжести травмы. После выздоровления, прежде чем снова начать бегать, нужно укрепить атрофированные мышцы, находившиеся под гипсом.

Тендиниты ахиллова сухожилия – болезненное раздражение и воспаление ахиллова сухожилия, которое прикрепляет задние мышцы голени (икроножные и камбаловидную) к пяточной кости.
ПРИЧИНЫ. Главная причина воспаления – перегрузки: увеличение объема бега, тренировки по холмистой и неровной местности. Забегание вверх и сбегание вниз по склонам холмов требуют очень интенсивной работы ахиллова сухожилия, чтобы помочь стопе встать на носок и обеспечить устойчивость ноги. Как результат – микронадрывы в сухожилии и развитие воспаления. Обувь с низким каблуком может приводить к опусканию пятки при беге, растягивать, раздражать сухожилие. Усугубляет ситуацию искривление стоп (наклон передней части стопы наружу), напряжение мышцы задней поверхности бедра и голени, высокий свод, негибкая стопа, гиперпронация стопы, бег на носках.
СИМПТОМЫ. Постоянная боль в верхней задней части пятки, болезненность в месте прикрепления сухожилия к пяточной кости. Возможна опухоль, которая ограничивает движение. Во время бега может наступить облегчение, но после боль возвращается. Особенно болезненны ощущения утром и после долгого сидения. Мужчины в пять раз чаще подвержены этой травме, чем женщины. Возраст также является существенным фактором, так как кровоснабжение ахилловой области уменьшается с течением лет и сухожилие становится более хрупким.
ПРЕДОТВРАЩЕНИЕ. Если бывают случаи воспаления ахиллова сухожилия, то необходимо растягивать его перед и после каждой тренировки и хорошо разминать перед забеганием на крутой холм. Желательно иметь хорошую гибкую обувь, смягчающую удары, имеющую достаточный подъем пяточной области, а также ортопедические средства, исправляющие биомеханические дефекты стопы.
ЛЕЧЕНИЕ. При появлении симптомов тендинита ахиллова сухожилия необходимо применять обычную для тендинитов терапию – лед, внутренние противовоспалительные лекарства, умеренный бег или отдых в течение нескольких дней до тех пор, пока не исчезнет боль. Подъем пятки в беговых туфлях поможет снять излишнее напряжение с сухожилия. Если боль небольшая, то можно бегать, но по ровной местности и прикладывать лед немедленно после бега. Вечером нужно делать влажные тепловые процедуры, чтобы увеличить кровоток в травмированной области. В более серьезных случаях необходим полный отдых. При этом следует проводить гидротерапию, прикладывать лед, применять ультразвук, электростимуляцию мышц. Лучше не выполнять упражнений, растягивающих ахиллово сухожилие, пока оно полностью не будет вылечено.
При этой травме связки, окружающие коленный сустав, не могут удерживать его в устойчивом состоянии.
ПРИЧИНЫ. Травмы связок могут происходить различными путями. Попадание стопы в углубление или на камень, перераспрямление ноги при сбегании вниз по склону или влияние биомеханических деформаций таких, как плоская стопа. Повреждение связок может происходить и в том случае, когда беговые тренировки обостряют старые незалеченные травмы, полученные, например, при занятиях другими видами спорта.
СИМПТОМЫ. Колено становится неустойчивым сразу после его вывиха. Может быть боль, опухоль вокруг сустава. Если даже боль небольшая, лучше не тренироваться, иначе могут травмироваться мышечные волокна вокруг больного колена и даже здоровое колено, так как больное не может нести свою часть нагрузки и перекладывает ее на здоровую ногу. Эта травма достаточно серьезная, поэтому необходим профессиональный врачебный осмотр.
ПРЕДОТВРАЩЕНИЕ. При появлении первоначальных признаков необходимо не допускать их развития. Укрепление мышц бедра рекомендуется для слабого колена. Желательно не бегать по холмам и неровной местности, что уменьшит нагрузку на колено. Нужно подбирать устойчивую обувь и совершенствовать стиль бега.
ЛЕЧЕНИЕ. Если повреждения не очень сильные, то упражнений для укрепления мышц бедра может быть достаточно, чтобы уменьшить хроническую нестабильность. Другие случаи могут быть исправлены с помощью ортопедических средств, ношением легких наколенников. В более серьезных случаях необходим гипс на несколько недель или операция.
ПРИЧИНЫ. Воспаление подвздошно-большеберцового тракта обычно происходит при увеличении объема бега либо при ухудшении от тренировок имеющейся травмы колена, когда длительность бега увеличивается, мышцы и фасции бедра утомляются и движения колена становятся скованными.
СИМПТОМЫ. Боль при этой травме обычно такая сильная, что бег становится невозможным, хотя действительные повреждения не такие серьезные, какие бывают при других травмах колена. Место боли находится снаружи колена, но в крайних случаях боль может расходиться по всей внешней части ноги. Ходьба вверх и вниз по ступенькам, приседания и даже бег трусцой обостряют травму, и болезненность может сохраняться от двух до шести месяцев.
Эта травма бывает чаще у бегающих мужчин, особенно в возрасте 30-39 лет, которые пробегают от 20 до 40 миль в неделю по крайней мере в течение 5 лет. Бегуны с высоким сводом стопы, негибкой стопой, с искривлением стоп более уязвимы. Пострадавшие от этой травмы рассказывали, что возникновению травмы предшествовали увеличение объема или интенсивности, переход на тренировки по мягкой поверхности.
ПРЕДОТВРАЩЕНИЕ. Прежде всего необходима обувь, обеспечивающая устойчивое положение стопы и колена. При первом же появлении симптомов нужно сразу сократить объем бега, прикладывать лед после тренировки, бегать по ровной поверхности и избегать крутых спусков.
ЛЕЧЕНИЕ. Так как бег при этой травме практически невозможен, необходимость отдыха очевидна. Лед и влажные горячие прикладывания могут увеличить кровоснабжение в травмированной области и помогут выздоровлению, так же как и противовоспалительные средства, физиотерапия, использование ортопедических средств и наколенника. Упражнений на растягивание лучше избегать, так как это может обострить состояние. В очень тяжелых случаях необходимо хирургическое вмешательство.

Это большое костное образование на внешней части большого пальца, говорящее о воспалении сустава. Хотя это и не травма, но шишка может быть достаточно болезненной, а в некоторых случаях может привести к инвалидности.
ПРИЧИНЫ. Главной причиной является гиперпронация и неправильное строение стопы. Сила гиперпронации разрушает архитектуру стопы, и за несколько лет может образоваться шишка. Она бывает наследственной, но не возникает от плохой обуви. Узкая обувь может только ускорить образование опухоли.
ПРЕДОТВРАЩЕНИЕ. При появлении признаков этой болезни необходимо провести биомеханическое обследование стопы и применять ортопедические средства для корректировки имеющихся деформаций. Обувь должна быть подобрана так, чтобы не раздражать большой палец. Для профилактики можно применять лед, ультразвук, гидротерапию.
ЛЕЧЕНИЕ. Если профилактические меры не помогают, то необходимо хирургическое вмешательство не только для удаления нароста, но и для исправления передней части стопы, чтобы обеспечить естественность движения.
Голеностопный сустав бегуна особенно предрасположен к травмам, так как вокруг него близко к поверхности кожи расположены связки, сухожилия, кровеносные сосуды, нервы. Здесь не хватает защитного окружения мышц, которые есть в других местах. Чаще всего травма случается при подвертывании стопы внутрь, когда внешние связки перенапрягаются и надрываются.
ПРИЧИНЫ. Растяжения почти всегда происходят при неловкой, неуклюжей постановке стопы при беге на спуске или неровной местности. Стопа подворачивается, растягивается, т. е. происходят надрывы одной или нескольких связок, окружающих сустав. Повреждение может быть от мягкого растяжения до полного разрыва.
СИМПТОМЫ. Боль появляется сразу и в течение 1-2 часов усиливается, образуется опухоль, кровотечение, возникает хруст в мягких тканях голеностопного сустава.
ПРЕДОТВРАЩЕНИЕ. Необходимо укреплять мышцы и сухожилия, окружающие сустав с помощью различных упражнений. При склонности к растяжениям нужно тренироваться в обуви с высоким верхом, захватывающим лодыжки, чтобы сделать сустав более устойчивым. Лучше избегать холмистых трасс и тропинок.
Чтобы записаться на онлайн-тренировку, заполни форму ниже⤵️
Статья Планеты Спорта
- Главная
- Академия Планеты
- Распространенные травмы в детском футболе

Чтобы не говорили любители футбола, а этот спорт является одним из самых травматичных видов. Родителям, конечно же, не стоит хвататься за голову и задумываться над тем, а не стоит ли поискать ребенку менее опасный вид спорта. Нет – футбол во всем мире — это спорт №1, самая интересная и зрелищная игра, способная подарить массу положительных эмоций болельщикам, а игрокам неплохой уровень дохода. Кроме того, футболисты имеют крепкое телосложение, развитые мышцы, отлично координированы. Следовательно, этот спорт очень хорошо и всесторонне развивает ребенка.
Сегодня мы затрагиваем тему травматизма в футболе – выясним наиболее часто встречающиеся травмы, способы лечения и их профилактику. Не будем брать в зачет постоянных друзей футболиста – синяки и ушибы, а остановимся на более серьезных неприятностях, которые могут случиться на футбольном поле практически в любом возрасте ребенка.

Основные травмы у детей от 8 до 18 лет в футболе можно классифицировать по частоте возникновения:
- 30% — всех травм футболистов приходятся на коленные суставы;
- 21% — травм связаны с повреждениями голеностопного сустава;
- 12% — травм возникают при растяжении передней или задней поверхности бедра;
- 11% — травмы растяжения паховых мышц и сухожилий;
- 9% — травмы, связанные с повреждением верхних конечностей (кистей, локтей).
На остальные травмы у футболистов отводится 17% — это травмы спины, переломы конечностей, рассечения и другие. Остановимся на самых основных из них и проанализируем механизмы возникновения травм в футболе, способы устранения, предупреждения и восстановления организма.
Основных травм всего три, которые довольно часто встречаются у детей.
а) номер один по серьезности является растяжение или разрыв передней крестообразной связки. Одна из самых распространенных футбольных травм.

Растяжение или разрыв передней крестообразной связки характеризуется очень болезненным ощущением сразу после получения травмы, обширным отеком колена.
Травма, как правило, происходит из-за силы, которая скручивает колено в то время, когда ноги выпрямлены и твердо стоят на земле или при приземлении. Разрыв может случиться и от прямого удара в область колена или падения на колено, что распространено в футболе.
б) на втором месте травм в коленном суставе стоит разрыв мениска.
Возникает также, как и в предыдущем случае из-за скручивания сустава или непосредственного болевого контакта. Сопровождается опухолью сустава в течение нескольких часов после травмы.
В своем строении, коленный сустав имеет два хряща мениска в виде полуколец или серпов. Мениски находятся на внутренней и наружной поверхности берцовой кости. Они являются важными амортизаторами, обеспечивающими необходимую жесткость сустава и распределение нагрузки от бедренной кости к берцовым.
Основными причинами возникновения болезни Шляттера являются перегрузки, микротравмы колена и чрезмерное натяжение связки надколенника при сокращениях четырехглавой мышцы бедра в условиях профессиональных занятий футболом. По статистике, болезнь роста появляется у 45% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся спортом.
Болезнь Шляттера проявляется с неинтенсивных болей в колене при сгибаниях, приседаниях, подъеме или спуске по лестнице и болевые ощущения увеличиваются после повышенных физических нагрузок, интенсивных тренировок, участия в соревнованиях.
Боль возникает в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. Здесь же происходит отек коленного сустава.
Лечение и восстановление при травмах коленного сустава.

Одна из самых распространенных у детей – это вывих лодыжки, когда ребенок говорит, что подвернул ногу. В состоянии, когда боковые связки голеностопного сустава у ребенка слабы эта травма повторяется снова и снова.
Травма случается от резкого скручивания голеностопного сустава. Сопровождается болью в суставе и при нажатии на боковые связки.
Лечение, в основе своей, медикаментозное. Используют противовоспалительные препараты, компрессионные бандажи или тейпирование, лазерное лечение и лечение ультразвуком, массажи, чтобы снизить болевые ощущения и отёк и ускорить процесс заживления тканей.
Болезненные растяжения мышц бедра возникают вследствие чрезмерных нагрузок на мышечный аппарат. Так, передняя прямая мышца бедра обычно травмируется при выполнении ударов по мячу, а травмы мышц задней поверхности бедра — во время ускорений.
Лечение, как и в предыдущем варианте с помощью мазей и процедур, снижающих воспаление и ускоряющих заживление.
Представляет собой надрыв или полный разрыв одной из пяти приводящих мышц. Внезапная резкая боль проявляется в области паха.
Существуют пять приводящих мышц бедра: длинная приводящая мышца, короткая приводящая мышца и гребенчатая, (идут от таза до бедренной кости), большая приводящая мышца и тонкая мышца (идут от таза до колена).
Функция приводящих мышц – сведение и отведение ног. При недостаточном разогреве мышц повредить такие длинные мышца очень легко. Приводящие мышцы задействуются в движениях, когда необходимо быстро изменить направление движения, при отборе мяча, выпадах.
Лечение при травмах мышц паха назначает врач: от массажа, ультразвуковой и лазерной терапии до хирургического вмешательства.
Футбол – очень контактный вид спорта. Игроки падают при столкновениях, при резких остановках, нарушениях со стороны соперника, при нанесении ударов головой или ногой в падении. Травмы верхних конечностей простираются от растяжения мышц и связок запястья до переломов локтевой или лучевой кости, а также пальцев рук.
Лечение назначает врач и оно полностью зависит от характера травмы.
Анализ возникновения травм у футболистов.
Мы привели список самых распространенных в детском футболе травм и заболеваний. Теперь давайте проанализируем причины их возникновения. Механизм получения повреждений по статистике можно классифицировать на контактные травмы и бесконтактные.
И хотя каждая травма имеет свой процент механизма возникновения, все же можем выделить сухую общую динамику, по которой 41% процент всех травм возникал вследствие контакта с соперником.
Самый большой процент таких травм у коленного сустава – 61%, наименьший процент у травм верхних конечностей – 32%.
В то же время, из-за недостаточной подготовки, недостаточного разогрева мышц, неправильной техники движения, слабых связок отдельных суставов возникает большее количество повреждений и травм. Отдельное место в травматизме играют современные покрытия и обувь футболистов. На это мы обращаем внимание, прежде всего, тренеров, которые обязаны в своей подготовке уделить внимание полноценной разминке, общеразвивающим упражнениям, упражнениям из смежных видов спорта для укрепления опорно-связочного аппарата и мелких мышечных групп.
Основные причины возникновения бесконтактной травмы являются резкие остановки с поворотом и приземление на выпрямленную ногу. Эти технические элементы ведут к травматизации крестообразных связок коленного сустава. Такой характер травмы – одна из самых частых у футболистов. В современных реалиях наши дети, к сожалению, вынуждены тренироваться и играть, в основном, на искусственных полях, при всех прочих преимуществах которых имеющих явный недостаток в сравнении с натуральным травяным полем – мягкость. Поэтому, при возможности, рекомендуем в летний период заниматься на травяных полях, а в зимний период не пренебрегать разминкой. Достаточно большую значимость играет размер и вес мяча, которым тренируется ребенок.
Наши рекомендации.
Мы рекомендуем тренерам проводить теоретические занятия, где раскрывать игрокам основные способы профилактики травм:
- отказ от резкого увеличения тренировочных нагрузок;
- отсутствие пропусков занятий;
- отсутствие лишнего веса;
- своевременное обнаружение и лечение заболеваний опорно-двигательной системы;
- полноценная реабилитация после полученных повреждений с последующим постепенным возвращением к обычным тренировочным нагрузкам;
- правильная обувь – по возможности из натуральных материалов с жестким задником и шипованной подошвой, предотвращающей скольжение;
- использовать щитки и гетры на тренировках;
- не играть в футбол на неоднородной скользкой или твердой поверхности.
Спортсмену необходимо при болевых ощущениях – незамедлительно прекратить игру и обратиться к врачу, пройти необходимые обследования, для исключения рецидивов и более серьезных повреждений.
Итак, мы узнали, какие основные травмы встречаются в детском футболе. Мы также узнали, как лечится та или иная травма. Период и характер лечения и восстановления определяет врач, а входить в тренировочный процесс игрок должен постепенно, выполняя руководство тренера.

Мы узнали, что большинство травм в футболе происходит из-за недостаточно подготовленных мышц и связок, чрезмерных нагрузок, побочных факторов, таких как покрытие поля, вес мяча, размер и состав обуви, в которой занимается футболист. Мы рекомендуем тренеру использовать в своем арсенале упражнения на развитие и укрепление связок и мышц, а также на восстановление организма после нагрузок.
- Упражнение на баланс,
- Упражнения с медболами,
- Упражнения из единоборств,
- Игры в смежные виды спорта – легкая атлетика, хоккей, пляжный футбол, плавание.
- Упражнения на технику бега,
- Упражнения на координацию
- Включение акробатических комплексов.
Использование подобной методики не только укрепит мышцы и связки юных спортсменов, но и прекрасно всесторонне разовьет их.
Тренировочный процесс Академии Планеты и в футбольных лагерях Планета Спорта отвечает всем этим требованиям.
Футбол – контактный вид спорта. В процессе игры происходит множество неприятных столкновений и стыков, в результате которых футболисты получают травмы. В этой статье мы разберем самые частые травмы в футболе, их основные симптомы и причины.
К сожалению, травмы являются неотъемлемой частью жизни футболиста. От них никуда не убежишь. Часто футболисты получают серьезные травмы, от которых приходится восстанавливаться полгода-год. Кто-то даже заканчивает карьеру из-за череды травм. Это грустная, но вместе с этим неотделимая часть футбола. Итак, давайте узнаем, какие травмы получают футболисты.
- Самые распространенные травмы в футболе
- Повреждение передней крестообразной связки колена
- Травмы голеностопа
- Повреждение медиальной коллатеральной связки
- Травмы паха
- Разрыв мениска
- Травмы подколенного сухожилия
- Травмы передней и задней поверхности бедра
- Как избежать травм в футболе
- Заключение
Самые распространенные травмы в футболе
Одна из самых распространенных и неприятных травм в футболе. Роль передней крестообразной связки заключается в стабилизации колена и предотвращении движения вперед голени относительно бедра.
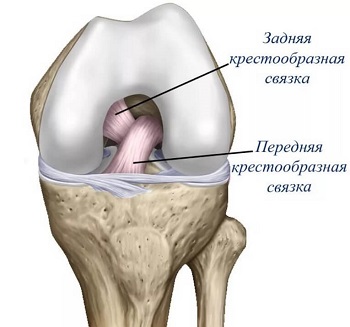
Крестообразные связки колена
Причины получения травмы передней крестообразной связки (ПКС):
- Неудачное приземление;
- Удар в колено;
- Резкая смена направления движения.
Основные симптомы травмы ПКС:
- Треск в колене;
- Резкие боли в колене;
- Отёк колена;
- Чувство дискомфорта в коленном суставе.
Сроки восстановления от повреждения передней крестообразной связки зависят от тяжести травмы. Период восстановления может составлять от 6 до 9 месяцев.
В мировом футболе существует множество случаев, когда травма крестообразных связок лишала футболистов выступления на крупных турнирах.

Травма Мигеля Дании
Вывихи и растяжения связок голеностопа были у всех, кто когда-то играл в футбол. Травма не такая страшная, как предыдущая, но приятного все равно мало.
Травмы голеностопа возникают при:
- Неудачном приземлении;
- Стыке с соперником;
- Прямом ударе в голеностоп.
Симптомы повреждения голеностопа:
- Боли при нажатии на связки, при движении ноги;
- Отек лодыжки;
- Образование синяков на лодыжке;
- Онемение пальцев.
Сроки восстановления также зависят от степени повреждения связок: от недели до нескольких месяцев.
При растяжении связок голеностопа рекомендуют:
- Исключить нагрузки на голеностоп;
- Прикладывать лед;
- Делать компрессы;
- Держать ногу выше уровня тела для уменьшения кровотечения.
Травма голентостопа является одной из самый частых травм в футболе. Английский футболист Джек Уилшер так и не смог полностью раскрыть свой талант из-за череды травм голеностопа.

Травма голеностопа у Джека Уилшера
Колени футболистов – очень уязвимые места. Многие травмы футболистов приходятся именно на эту часть тела. Функция медиальной коллатеральной связки (МКС) заключается в стабилизации коленного сустава. Растяжение связки может возникнуть при скручивании или ударе.
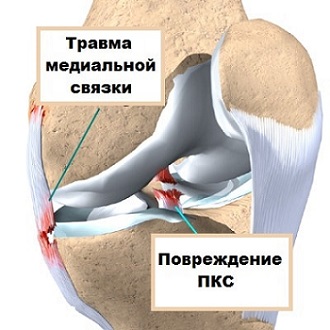
Медиальная связка колена
Основные симптомы повреждения медиальной коллатеральной связки:
- Ощущение боли в колене;
- Опухоль колена;
- Нестабильность коленного сустава.
Растяжение мышц паха – очень неприятная травма для футболистов. Бывает, что боли прекращаются, но в скором времени вновь возвращаются. Причиной травмы паха часто является недостаточный разогрев мышц.

Карим Бензема травмировал пах
Симптомы травм мышц паха:
- Болевые ощущения и дискомфорт в области паха;
- Отеки и синяки в месте повреждения;
- При разрыве мышц – появление шишек.
Ранее травмы паха являлись самыми распространенными в футболе. Но сейчас таких травм у футболистов становится все меньше, что не может не радовать.
Мениск является амортизатором коленного сустава. Травма мениска может произойти при контакте с соперником, а также при скручивании коленного сустава.
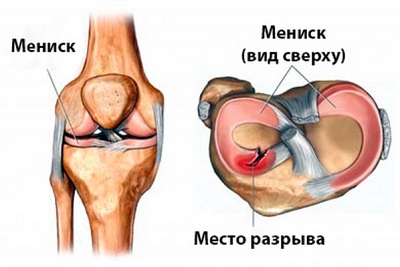
Мениск
Симптомы травмы мениска:
- Щелчок в колене;
- Опухоль колена;
- Боль на внутренней стороне колена;
- Ощущения дискомфорта в коленном суставе;
- Сгибание колена сопровождается щелчками и болью.
Чаще всего при такой травме футболисты подвергаются хирургическому вмешательству.
Повреждения подколенного сухожилия часто возникают при выполнении резких движений на высокой скорости без соответствующий разминки. При возникновении боли в задней части колена советуют сразу завершить тренировку, чтобы не усугубить повреждение.
Симптомы повреждения подколенного сухожилия:
- Боли в задней части колена;
- Отеки;
- Дискомфорт при беге.
Травмы поверхности бедра происходят при недостаточном разогреве мышц. Данная травма является одной из самый распространенных в футболе. Срок восстановления от такой травмы может составлять от нескольких дней до полугода.

Алан Дзагоев травмировал заднюю поверхность бедра
Симптомы повреждения поверхности бедра:
- Болезненные ощущения в области бедра при беге;
- Покраснение в месте повреждения;
- Припухлость в месте повреждения.
При возникновении мышечной травмы нужно сразу завершить тренировку, чтобы не получить более серьезную травму.
Из-за большого количества травм и повреждений футболистам приходится заканчивать карьеру раньше желаемого срока. Мышцы и связки после травм становятся не такими эластичными, как раньше. Это приводит к тому, что у многих футболистов начинает наблюдаться спад в игре, снижаются игровые показатели.
Как избежать травм в футболе
Как я уже говорил, травмы случаются у всех. Но каждый может постараться минимизировать риск получения травмы. Многие повреждения возникают из-за недостаточного разогрева мышц, то есть, из-за непрофессионализма. Особенно часто это встречается в любительском футболе, где иногда попросту нет времени хорошо размяться.

Советую относиться к разминке серьзно, даже если в турнирах на нее отводится мало времени. Приходите пораньше и проводите разминку индивидуально. Никто не позаботится о вас кроме вас самих.
Развивайте скорость мышления. Страйтесь быстро находить варианты для продолжения атаки и использовать минимум касаний. Соперник попросту не успеет вступить в отбор, тем самым вы минимизируете риск получения травмы.
Заключение
В этой статье мы разобрали самые частые травмы в футболе. Если статья была для вас полезной, делитесь ею со своими друзьями в социальных сетях. Относитесь внимательней к своему здоровью. Желаю вам успехов на футбольном поле и, самое главное, без травм!
Еще большой статей о футболе можно найти здесь!
Для закрепления материала советую посмотреть видео о самых частых травмах в футболе:
Читайте также:


