Шрамы на бедрах после операции
Что такое феморопластика
Феморопластика – это операция по подтяжке внутренней и/или внешней стороны бедер.
Процедура позволяет устранить излишки дермы, удалить жировую прослойку, справиться с апельсиновой коркой на ягодицах, уменьшить объем бедер от двух до 10 см. Кожа становится упругой, эластичной.
Единственным недостатком является шрамы, которые сложно скрыть.
Нередко подтяжку совмещают с липосакцией или пластикой живота. При этом откачивание жира проводится с помощью прокола в подколенной ложбинке.
Эффект сохраняется на протяжении 10 лет, если масса тела постоянна.

Показания
Причины для пластики бедер следующие:
![]()
Дряблая кожа, потерявшая упругость.- Прогрессирующий целлюлит.
- Резкая потеря веса.
- Жировые отложения с внешней стороны.
- Ушки на бедрах.
- Опущение тканей.
- Слабые мышцы внутренней стороны.
- Постоянное трение кожи между ног.
- Растяжки, ямки на поверхности.
- Худые бедра при объемных ягодицах.
- Дистрофия мышечных тканей.
Противопоказания
Феморопластика не проводится, если имеются такие ограничения как:
![]()
Варикозное расширение вен.- Предрасположенность к тромбозу.
- Заболевания крови, в т.ч. плохая свертываемость.
- Различные новообразования.
- Эндокринные нарушения.
- Инфекции и вирусы.
- Гинекологические заболевания.
- Менструация, а также 4 дня до и после нее.
Если у пациента при подготовке выявлены перечисленные противопоказания, то для устранения недостатков бедер стоит рассмотреть косметологические и аппаратные методики – SplitFat Sistem, мезотерапия,

Процедура различается по типам хирургического доступа. Подтяжка может быть:
- Внутренней (срединной или медиальной). Предполагает коррекцию с надрезом по паховой складке. Излишки кожи иссекаются, затем внутренняя часть бедра подтягивается вверх. Хирурги используют этот метод при незначительном птозе. Технология является наиболее щадящей и несет за собой минимум осложнений.
- Спиральной (наружной или боковой). Скальпель проходит вокруг бедра – из паховой складки рез переходит в подъягодичную и снова к паху. Подходит для такого показания как резкое похудение. Кожа подтягивается со всех сторон верхней части ноги, а также исправляется контур ягодиц. Нередко эту технологию совмещают с глютеопластикой. Этот вид феморопластики более травматичный, поскольку шрамы глубже.
- Вертикальной. Разрез проходит по внутренней части бедра и напоминает треугольник, начинающийся от паха до и сужающийся к колену. Кожный клин удаляется, а рана сшивается горизонтальными швами. Способ уместен при большой площади обвисшей дермы.
- Комбинированной. Подразумевает сочетание вышеперечисленных видов между собой. Выполняются эллипсоидальные надрезы. Используется при птозе III и IV степени.
Подготовка
На консультации хирург оценивает состояние бедер и выявляет причину, которая привела к птозу. Для выявления противопоказаний врач дает направление на сдачу анализов.
Перед пластикой необходимо придерживаться следующих подготовительных рекомендаций:
- Увеличить потребление воды до трех литров в день.
- Отказаться от сигарет и спиртного. Вредные привычки влияют на заживление ран.
- Ограничить прием аспирина, гормональных препаратов.
- Отложить спортивные тренировки не менее чем на три-четыре месяца.
- Придерживаться диеты.
Ход процедуры
Технология феморопластики предполагает применение общего наркоза. Коррекция, как правило, длится около трех часов.

Операция начинается с нанесения разметки и ингаляционного или внутривенного введения анестезирующего укола. После чего выполняются надрезы, удаляется жировая прослойка и излишки кожных покровов. Последним этапом является наложение швов послойным методом. При подтяжке бедер этот пункт важен и от него зависит окончательный результат. Иначе возможно смещение тканей или повреждение половых органов.
Сначала хирург накладывает внутренние швы на фасцию мышц бедер, после чего сшиваются кожные покровы двойными нитями. При этом края дермы не должны плотно прилегать друг к другу во избежание появления грубых келоидных рубцов. Процедура заканчивается установкой дренажных трубок и наложением стерильной повязки.
Восстановление
Если нет признаков инфицирования тканей, то пациента на вторые-третьи сутки отпускают домой. Наружные швы снимают на десятые сутки, а швы с внутренней стороны бедра снимать не нужно, т.к. они из саморассасывающихся нитей.
Такие неприятные явления как боль, жжение, повышенная температура, покраснение, отеки, онемение преследуют на протяжении двух недель. Чтобы купировать их, врач назначает обезболивающие лекарства.

Важно соблюдать рекомендации по ускоренному восстановлению:
В течение трех месяцев:
- Запрещено массировать бедра.
- Не следует обрабатывать рубцы мазями и кремами для быстрого заживления. Они усилят отек.
- Нужно избегать теплового воздействия – бань, саун.
- Ограничить пребывание на солнце пока полностью не сформируется рубец, иначе возможно появление пигментных пятен.
В течение месяца:
- Для сокращения риска осложнений необходимо обрабатывать раны антисептическими растворами дважды в день.
- Для уменьшения выраженности отека и гематом обязательно носить компрессионное белье. Оно снижает вероятность расхождения швов при ходьбе.
В течение первой недели:
- Запрещено нагибаться.
- Нельзя вставать с кровати и сидеть.
- Разрешается лежать только на спине.
Помимо того, запрещено активное занятие спортом, однако нельзя полностью исключать двигательную активность.
Осложнения
Пластика бедер имеет повышенные риски возникновения осложнений. Связано это с длинным надрезом при оперировании. Поэтому она не так популярна как липосакция.
При игнорировании правил восстановительного процесса или неправильных действиях хирурга вероятны такие побочные действия как:
- Серомы. Возникают, если скапливается жидкость в ране. Устраняются повторным дренированием.
- Потеря чувствительности. Временное явление, проходит самостоятельно.
- Повышенная чувствительность. Гипертензия сохраняется на всю жизнь.
- Инфицирование, нагноение. Лечится антибактериальной терапией.
- Смещение половых органов в результате натяжения кожи паха.
- Тромбозы. Вызваны длительным постельным режимом.
- Формирование келоидных рубцов.
- Медленное кровообращение в местах разреза. Причиной является перенатяжение тканей. Может привести к некрозу.
- Нарушение лимфооттока. Чувствуется постоянная тяжесть и отечность ног, т.к. повреждены лимфатические сосуды.
В повседневной жизни наша кожа мужественно выполняет свою защитную функцию, спасая нас в тысячи случаях, но порой ее восстановительного резерва бывает недостаточно, и на нашем теле или лице появляются участки замещенные соединительной тканью, то что мы знаем под названием шрам, рубец, растяжка.
В этой статье мы хотели провести обзор современных методов коррекции уже сформированных рубцов, вне зависимости от их происхождения (травма, ожог, постакне или послеоперационный рубец) на разных стадиях рубцевания.
Если повреждение затрагивает только эпидермис, то следов практически не остается, так как клетки базального слоя эпидермиса сохраняют способность к полной регенерации в течение всей жизни. Если же повреждение затрагивает более глубокие слои кожи (дерму), то тканевый дефект заполняется грануляционной тканью, которая в дальнейшем формируется в рубец. При нормальном течении процесса рубцевания ткань рубца постепенно уплощается и приобретает цвет окружающих тканей (нормотрофический рубец). Если же течение процесса нарушается, то велика вероятность образования патологических рубцов.
Стадии формирования рубцов
В своем формировании рубец проходит 4 последовательно сменяющие друг друга стадии:
Протекает от 7 до 10 суток с момента возникновения травмы. Характеризуется постепенным уменьшением отека и воспаления кожи. Формируется грануляционная ткань, сближающая края раны, рубец пока отсутствует. Если не происходит инфицирования или расхождения раневой поверхности, то рана заживает первичным натяжением с формированием едва заметного тонкого рубца. С целью профилактики осложнений на данном этапе накладываются атравматичные швы, щадящие ткани, проводятся ежедневные перевязки с местными антисептиками. Ограничивается физическая активность, чтобы избежать расхождения раневых краев.
Охватывает период с 10-х по 30-е сутки с момента травмы. Характеризуется формированием в грануляционной ткани коллаген-эластиновых волокон. Рубец незрелый, рыхлый, легко растяжимый, ярко-розового цвета (из-за усиленного кровоснабжения раны). На этой стадии следует избегать вторичной травмы раны и усиленных физических нагрузок.
Длится с 30-х по 90-е сутки со дня травмы. Волокна эластина и коллагена разрастаются в пучки и выстраиваются в определенном направлении. Уменьшается кровоснабжение рубца, из-за чего он уплотняется и бледнеет. На этом этапе нет ограничений по физической активности, но повторная травма раны может вызвать формирование гипертрофического или келоидного рубца.
Начиная с 4 месяца после травмы и до года, происходит окончательное созревание рубца: отмирание сосудов, натяжение волокон коллагена. Рубец уплотняется и бледнеет.
Гистологическая классификация физиологического рубцевания включает три стадии и дает доктору дополнительную информацию о состоянии рубцевой ткани на различных сроках:
- 1-я стадия - фибробластическая - продолжается до 30 суток, она характеризуется появлением юных фибробластов, обилием сосудов.
- 2-я стадия - волокнистая - формируется к 33-м суткам с момента нанесения травмы; характеризуется присутствием зрелых фибробластов и накоплением в рубцовой ткани волокнистых конструкций, в первую очередь - коллагеновых волокон.
- 3-я стадия - гиалиновая - формируется к 42-м суткам; характеризуется уменьшением количества клеток и сосудов.
Изучив стадии рубцевания, можно провести тщательную диагностику и разработать эффективный план лечения.
Виды рубцов
Очень важно правильно определить тип рубца для определения срока и выбора метода лечения. Различают следующие виды рубцов:
Нормотрофические рубцы находятся на одном уровне с окружающей кожей, имеют бледный или телесный цвет и обладают эластичностью, близкой к нормальным тканям. Они чаще всего не беспокоят пациента. Как правило, их не рекомендуется лечить радикально, то есть прибегать к хирургии. Но это не значит, что ими не нужно заниматься. Здесь на помощь доктору приходят поверхностные( иногда срединные) химические пилинги. При своевременно начатой терапии нормотрофические рубцы можно сделать практически незаметными.
Гипертрофические и келоидные рубцы, напротив, являются избыточными. Их формирование связано с чрезмерно интенсивной работой клеточного матрикса. Такие рубцы образуются на месте нарушения целостности кожи: вследствие ран, ожогов, хирургических вмешательств, прокалывания ушей или сведения татуировок. Гипертрофические рубцы выступают над поверхностью кожи, ограничены травмированной областью и спонтанно регрессируют в течение двух лет, хотя регресс может быть и неполным. Лучший косметический результат достигается при хирургическом лечении - иссечении рубцовой ткани и дальше этот рубец ведется дерматокосметологами как нормотрофический. Если рубец небольшого размера, то прекрасно проходит лечение химическими пилингами. В последние годы все большую популярность завоевывает фракционный фототермолиз в устранении как атрофических, так и нормотрофических рубцов.
Келоидные рубцы появляются в результате индивидуальных патологических изменений в структуре рубцовой ткани. Келоидные рубцы могут иметь различную форму и размеры, часто не совпадающие с линиями операционного разреза или травмы. Такие рубцы доставляют много неприятностей. Они начинаются с небольшого узелкового уплотнения, затем быстро растут и увеличиваются в размерах, сохраняя склонность к росту в течение многих лет. Формирование и рост келоида сопровождается зудом, болезненностью, жжением и напряжением тканей. Поверхность келоидного рубца резко отграничена от здорового кожного покрова. Сам рубец выпуклый, блестящий, имеет багровый или синюшный цвет. В случае с келоидными рубцами процесс лечения длительный, требующий осторожного выбора метода коррекции. Тактику ведения келоидных рубцов имеет смысл рассмотреть отдельно.
Успешную коррекцию может гарантировать только максимально верная диагностика вида рубца, с анализом данных анамнеза, выбор адекватного метода коррекции и грамотным и тщательным домашним уходом. Выраженного результата всегда легче достичь при коррекции свежих рубцов (существующих до 1 года).
Определившись с тем, к какому типу относится рубец, на какой он стадии хронологического и гистологического развития, мы можем подобрать оптимальную лечебную программу.
Поговорим подробнее о методах коррекции.

Коррекция рубцов: обзор методов
Хирургическая коррекция рубцов позволяет заменить имеющиеся рубцы на более аккуратные и менее заметные. Зачастую хирургический способ коррекции рубцов – иссечение рубца с пластикой или без нее местными тканями, является единственным способом улучшения внешнего вида рубца, особенно если это касается уменьшения ширины рубца.
Хирургическое иссечение рубцов способствует:
- уменьшению ширины рубца;
- коррекции нарушений рельефа тканей в области рубца;
- удалению инородных частиц из ткани рубца (если есть);
- перемещению рубца в скрытую зону.
Хирургическая коррекция рубцов предполагает использование местной инфильтрационной анестезии (1% раствор лидокаина, 0,25%, 0,5% раствор новокаина), или эндотрахеального наркоза. Рубец иссекают скальпелем или лазером (лазерная коррекция рубцов). Выполняют мобилизацию (подъем) краев раны, с одновременной коагуляцией сосудов. Последним этапом хирургического иссечения рубцов является наложение швов.
В удалении рубцов очень важен послеоперационный период, в котором выделяют ряд ключевых моментов. После того как было проведено хирургическое удаление рубцов, на рану накладывают давящую повязку, которая способствует остановке кровотечения. Она накладывается на сутки. После операции нужно как можно дольше избегать воздействия солнечных лучей, а также травмирования и натяжения в области рубца.
Одним из осложнений является несоответствие результата операции ожиданиям пациента. Но если операция проведена правильно, пациент адекватен, информирован и имеет реалистические ожидания, практически всегда он будет доволен.
В первые дни после операции, может быть небольшой подъем температуры. Если температура поднимается до высоких показателей, возникает сильный отек, или появляется интенсивная боль в области раны надо немедленно обратиться в клинику, возможно, это воспаление. Хотя хирургическое иссечение рубцов воспаление вызывает крайне редко, тем не менее, всегда назначаются антибиотики в качестве превентивной меры.
Хирургический метод коррекции является вариантов выбора при обширных гипертрофических рубцах. Очень важно провести дифференциальную диагностику от келоидных рубцов перед иссечением.
Химические пилинги очень успешный инструмент для работы с рубцами уже на ранних этапах их формирования. Наилучшим образом для работы с рубцами и стриями зарекомендовали себя поверхностные и срединные пилинги.
Курс поверхностных химических пилингов при атрофических и гипертрофических рубцах условно может быть разделен на два этапа:
- Подготовительный этап
На первом этапе используются поверхностные химические пилинги с частотой раз в шесть-семь дней проводится две-четыре процедуры поверхностного пилинга( используются гликолевая, салициловая , молочная и пировиноградные кислоты). - Этап стимуляции естественных репаративных (восстановительных) процессов
На этом этапе проводят пять - десять процедур, увеличивая время экспозиции кислоты - для стимуляции естественных физиологических процессов, реорганизации капилляров дермы и коллагеновых волокон. Кроме того, пилинг оказывает дефиброзирующее воздействие, улучшая трофические процессы в окружающих здоровых тканях.
Один из наиболее частых вариантов срединного пилинга в коррекции рубцов предусматривает использование трихлоруксусной кислоты в сочетании с лимонной и аскорбиновой кислотами. Процедура срединного пилинга не ограничивается только удалением рогового слоя кожи, но и оказывает глубокое стимулирующее действие на все ее слои. Есть четкие критерии глубины проникновения кислоты. Глубина воздействия пилинга может быть от средне-поверхностной до средне-глубокой. Срединный пилинг это более серьезная процедура, чем поверхностный пилинг , однако в коррекции рубцов этот метод дает результат, во многом превосходящем все щадящие методики.
Химические пилинги применяются для работы как с атрофическими, так и гипертрофическими рубцами.
При выраженных гипертрофических рубцах пилинги проводятся через шесть-восемь месяцев после иссечения патологического рубца или проведенного курса физиотерапии (гальвано-, фонофорез) с гиалуронидазой и гепарином.
Современная дерматокосметология и пластическая хирургия очень широко использует фракционный (селективный) фототермолиз для работы с изменной рубцовой тканью. Итак, подробнее о лазерной коррекции рубцов.
Фракционный принцип воздействия лазерного излучения на кожу заключается в следующем: достаточно тонкий сфокусированный луч лазера формирует в коже микрозону повреждения, окруженную неповрежденной тканью. Клетки, находящиеся в вокруг микрозоны повреждения, активируются и начинают восстанавливать поврежденный участок. При операции важны как глубина так и диаметр микрозоны, поскольку от глубины зависит в ряде случаев эффективность лечения, а от диаметра - безопасность. В зависимости от длины волны лазера и от используемой энергии микрозона повреждения может представлять из себя столбик коагулированной ткани, зону абляции (выпаривания) ткани и зону абляции, окруженную коагулированной тканью. Всё зависит от способности лазера нагревать воду, поскольку в этом случае основным хромофором является вода. Удаление рубцов лазером достаточно популярно сегодня за счет надежности и эффективности.
Точечно (фракционно) воздействуя на поверхность кожи, проникая на глубину до 1 мм, лазерный луч запускает механизм естественного восстановления тканей с формированием нового коллагена. Коллаген, в свою очередь, буквально вытесняет соединительную ткань, из которой состоят рубцы, в этом и заключается лазерная коррекция рубцов. Результатом является сглаженность рельефа, улучшение текстуры рубцовой ткани. Положительный терапевтический результат достигается после курса процедур. Их количество индивидуально подбирает доктор на первичной консультации после оценки стадии и типа рубца.
Фракционный фототермолиз используется для лечения следующих видов рубцов: атрофических, гипертрофических рубцов, стрий. Помимо этого, удаление рубцов лазером применяется при лечении постакне.
Лазерная коррекция рубцов требует соблюдения определенных рекомендаций непосредственно после операции. Очень важным моментом реабилитации после процедуры является использование солнцезащитных средств и необходимость избегать избыточной инсоляции в течение трех недель.
Какими бы интенсивными и революционными не были современные методы коррекции, например, удаление рубцов лазером, ни в коем случае нельзя забывать об использование наружных (топических) средств.
Чем моложе рубец, тем меньше времени может понадобиться для его лечения. В домашний уход важно включить средства с компонентами, помогающие выравнивать поверхность кожи и наращивать ее. Например, ретинол и фруктовые кислоты. Чтобы ретинол оказывал должное воздействие, нужно использовать его не менее года. И в летнее время, то есть в период агрессивного воздействия солнечных лучей, препараты с ретинолом и фруктовыми кислотами нужно использовать в комплексе со средствами с защитой от УФ-лучей.
Во время проведения активных процедур в домашний уход назначается силиконовый дерматологический крем, с целью сглаживания рубцовой гипертрофии, который создает окклюзионную пленку, защищая кожу от потери влаги, снимает воспаление и эритему, стимулирует репарацию.
Сравнительно новым методом избавления от рубцов является применение специальных силиконовых пластин. Они сдавливают рубец, делают его более плоским и, что немаловажно, предупреждают его разрастание.
Учитывая тот факт, что люди не биороботы и все мы подвержены риску получить нежелательный участок соединительной ткани на нашем теле, произойдет ли это случайно или вполне сознательно в ходе операции, тем не менее, нам нужен четкий алгоритм действия, чтобы минимизировать риск развития грубой рубцовой ткани:
- Определиться с типом рубца и сроком эпителизации
- Избегать травматизации этой зоны на ранних сроках заживления
- Использовать силиконовый дерматологический крем или пластины на самых ранних сроках
- Определиться со своим косметологом и пластическим хирургом с дальнейшей тактикой коррекции рубцовой ткани и последовательностью выбора методик.
И надо обязательно помнить, что если еще несколько лет назад сама идея окончательно побороть рубцовую ткань казалась недостижимой, то в настоящее время постоянно совершенствующиеся технологии позволяют нам смотреть на эту проблему гораздо оптимистичнее.
Содержание статьи:
- Что такое подтяжка бедер хирургическим путем
- Подтяжка бедер: за и против
- Как выполняется операция по пластики бедер
- Подготовка и проведение операции
- Уход и восстановление после пластики бедер
- Как долго сохранится результат?
- Возможные осложнения
Что такое подтяжка бедер хирургическим путем
Подтяжка бедер включает в себя удаление излишней кожи и жировых тканей с внутренних и наружных частей бедер. Такая процедура часто желательна после значительного снижения веса, или после уменьшения веса хирургическим путем. Она также подходит тем, кому не удалось избавиться от излишка тканей на бедрах в результате диет или физических упражнений. В качестве дополнения к данной операции может быть использована липосакция для изменения контура внутренней поверхности бедер. Если вы поддерживаете здоровый образ жизни, и имеете умеренный вес, подтяжка бедер может помочь восстановить желательный молодой контур ваших бедер.
Подтяжка бедер: за и против
Когда следует подумать о подтяжке бедер
- Если вы хотите, чтобы у ваших бедер был лучший, более пропорциональный контур, чтобы они имели более упругий вид и ощущение.
- Если вы прошли операцию хирургического уменьшения веса или сбросили большой вес.
- Если вы испытываете дискомфорт из-за рыхлой, дряблой кожи на бедрах.
- Если ваша одежда плохо сидит на вас из-за тяжелых бедер.
Родственные процедуры
Многие женщины, собирающиеся пройти подтяжку бедер, также рассматривают и такие процедуры, как абдоминопластика, или восстановление контуров тела после беременности и родов. Операция по подтяжке бедер может быть объединена с операцией подтяжки ягодиц в одной процедуре, называемой подтяжкой нижней части тела.
За
- Одежда и купальники будут лучше смотреться на вас.
- Ваше тело будет выглядеть более стройным и пропорциональным.
- Ваши бедра станут более упругими, более молодыми, и более соблазнительными.
Против
- Могут остаться видимые шрамы
- При удалении жировых тканей посредством липосакции, кожа может выглядеть истощенной.
- Для корректировки образовавшихся неровностей может потребоваться еще одна последующая операция.
Принимая решение о проведении подтяжки нижней части тела, следует взвесить приведенные выше три основных аргумента за и против. Если вы намерены сконцентрироваться на тех из них, которые будут уникальными именно для вас, то желательно обратиться к вашему пластическому хирургу.
К некоторым распространенным причинам, по которым люди решают пройти подтяжку нижней части тела, относятся следующие:
- Последствия возраста, выражающиеся в образовании складок, целлюлита, и дряблой кожи на бедрах.
- Вы успешно сбросили значительный вес, и теперь хотите иметь стройные бедра, соответствующие вашей более пропорциональной, более подтянутой фигуре.
- Из-за ваших тяжелых бедер одежда сидит на вас не очень хорошо.
- Ваши бедра вызывают у вас смущение, и вы хотите восстановить уверенность в себе по отношению к своему телу.
Если ваше здоровье, в целом хорошее, и вы имеете позитивный настрой и реалистические ожидания, то, скорее всего, вы являетесь хорошим кандидатом для этой процедуры.
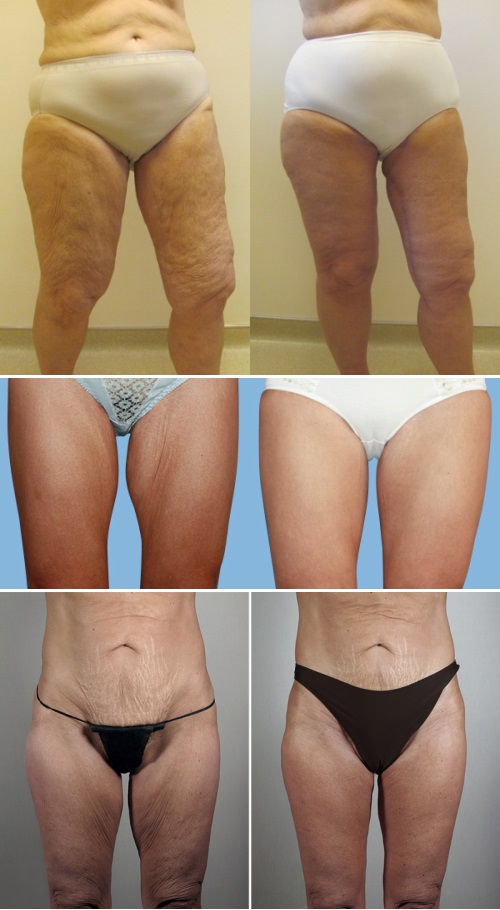
Как выполняется операция по пластики бедер?
Медиальная (внутренняя) подтяжка бедер: В паховой области делается разрез, через который извлекаются излишняя жировая ткань, и кожа внутренней части бедер. При этом в зависимости от индивидуальных требований, может использоваться (но не обязательно) и липосакция. Выполняется коррекция контура области бедра от паха до колена, и затем эта процедура повторяется для другого бедра. Если при этом удаляется значительный объем тканей, то такая процедура частое называется пластикой бёдер.
Боковая (наружная) подтяжка бедер: Это более сложная процедура, в состав которой обычно входит корректировка контуров ягодиц вместе с наружной частью бедер, а также удаление тканей. Шрамы здесь более интенсивны, и после операции кожа будет менее эластичной, поэтому необходимо поддерживать вес.
Подтяжка бедер направлена на устранение складок кожи и излишней жировой ткани
Существует два различных типа подтяжки бедер: медиальная (внутренняя) и боковая (наружная) подтяжка. Подробно это описано в параграфе "О самой процедуре". Для выяснения, какой из этих двух типов подтяжки нужен для вас, необходимо физическое обследование, тщательный анализ ваших медицинских записей, и обсуждение с пластическим хирургом. При этом возможно, что вам будет предложено провести комбинированную подтяжку нижней части тела.
Медиальная (внутренняя) подтяжка бедер: Разрез делается в паховой области. Для пациентов, которым требуется удаление больших объемов кожи, возможно проведение продольного разреза вдоль внутренней поверхности бедра.
Боковая подтяжка бедер: В зависимости от требований к подтяжке наружной части бедра, шрамы могут проходить от паховой области, вокруг таза, и возможно, до ягодичной складки. Хирург будет стремиться провести разрезы там, где шрамы будут скрыты одеждой, но при данном виде операции разрезы будут более обширными, чем при медиальной подтяжке бедер.
Подготовка и проведение операции
Ваш хирург предоставит вам дооперационные инструкции, ответит на любые имеющиеся у вас вопросы, составит детальную медицинскую запись, и проведет физическое обследование вашего организма для определения вашей готовности к операции.
До проведения операции ваш хирург попросит вас сделать следующее:
- Прекратить курить до проведения операции, чтобы способствовать лучшему заживлению.
- Перестать принимать аспирин, определенные противовоспалительные лекарства, и некоторые травяные препараты, которые могут вызвать усиление кровотечения.
- Вне зависимости от типа выполняемой операции, для безопасного восстановления большую роль играет насыщенность организма влагой, как до, так и после операции.
- Ваш хирург должен убедиться в том, что вы поддерживаете стабильный вес в течение значительного периода времени, поскольку набор веса может навредить последствиям подтяжке бедер.
Операция может проходить в аккредитованном госпитале, независимой амбулатории, или в хирургическом кабинете офисного типа. Большинство операций такого рода длятся два-три часа, но может потребоваться и больше времени.
- Во время проведения операции вы получите медикаментозные средства, обеспечивающие ваш комфорт.
- Как правило, на время операции используется общий наркоз, хотя, в ряде случаев желательно применение местного наркоза, или успокоительных внутривенно.
- Для вашей безопасности, во время операции будут использованы различные мониторы, контролирующие работу вашего сердца, кровяной давление, пульс и количество кислорода в крови.
- Ваш хирург будет следовать плану операции, который обсудит с вами перед операцией.
- После завершения процедуры, вас переместят в помещение реабилитации, где за вами продолжат тщательное наблюдение. У вас будут установлены дренажные трубки. На вас будет надето компрессионное белье на областях бедер, где проводилась липосакция. На место разрезов будут наложены хирургические повязки.
- При использовании общего наркоза вы, с целью наблюдения, останетесь в учреждении на ночь. Ваш хирург выпишет вас, когда вы восстановитесь после наркоза в достаточной мере. Если операция проводилась под местным наркозом, вам могут разрешить отправиться домой после непродолжительного наблюдения, если только у вас и вашего хирурга нет других планов по вашему послеоперационному восстановлению.
Уход и восстановление после пластики бедер
Ваш хирург расскажет, сколько потребуется времени на возвращение к нормальному уровню активности и работы. После операции, вы, и лица, выполняющие уход за вами, получите подробные инструкции по послеоперационному уходу, включая информацию по следующим вопросам:
- Дренажи, если они были установлены.
- Нормальные симптомы, которые вы будете испытывать.
- Любые возможные признаки осложнений
Хотя ваш новые гладкие контуры бедер можно будет видеть уже сразу после операции, какое-то время будет длиться период кровоподтеков, опухания и боли. Если боль очень сильная или длится слишком долго, обратитесь к вашему врачу. Свяжитесь с хирургом, чтобы выяснить, являются ли испытываемые вами боль, кровоподтеки и опухания нормальными, или это признак проблемы.
Крайне важно, чтобы вы следовали всем инструкциям по уходу за пациентом, которые предоставит вам ваш хирург. Сюда будет входить информация о ношении компрессионного белья, информация по уходу за дренажами, о принятии прописанных антибиотиков, и о безопасном уровне и виде физической активности. Ваш хирург предоставит детальные инструкции о нормальных симптомах, которые вы должны испытывать, и о возможных признаках осложнений. Важно понимать, что количество времени, которое требуется для полного восстановления, у разных людей различается очень сильно.
- В течение первых 10-14 дней вы должны ограничить себя только легкой физической активностью.
- Это критический период для заживления и вы должны следить за появлением любых признаков замедления заживления, и немедленно сообщать о них вашему врачу.
- Подъем тяжестей, ходьба, сидение и нагибание вызывают напряжения в областях швов, поэтому следует двигаться осторожно и внимательно.
- Желательно, чтобы кто-то оставался с вами во время первых дней восстановления.
- Для получения оптимальных контуров бедер вам может потребоваться носить компрессионное белье в течение первого месяца.
- Опухоли должны сойти за три-пять недель.
- Вы можете возобновить вождением автомобиля и прогулки через две-три недели после операции, но только если такая активность не вызывает боли.
- Избегайте поднимать тяжести, и отложите бег трусцой в течение первых шести-восьми недель.
Как долго сохранятся результаты операции?
Если вы сохраните стабильный вес, будете вести здоровый образ жизни, и заниматься фитнесом, то полученные вами результаты сохранятся надолго.
Поддерживайте контакты с вашим пластическим хирургом
В целях безопасности, а также для получения наиболее красивого и наиболее здорового результата, важно посещать в назначенное время кабинет вашего пластического хирурга для последующих осмотров. Кроме того, обращаться к хирургу следует каждый раз, когда вы замечаете изменения ваших бедер. Не нужно колебаться. Связывайтесь с хирургом каждый раз, когда у вас появляются вопросы, или что-то начинает вас беспокоить.
Возможные осложнения после подтяжки бедер
К счастью, серьезные осложнения в результате операции по подтяжки бёдер происходят редко. Конкретные риски, связанные с такой операцией, будет оговорены с вами во время консультаций.
Но любая хирургическая операция несет определенную степень риска. Некоторыми возможными осложнениями любой операции являются:
- Отрицательна реакция на анестезию
- Гематома или серома (накопление крови или жидкости под кожей, которое может потребовать удаления)
- Инфекция и кровотечение
- Изменения ощущений
- Шрамы
- Аллергические реакции
- Повреждение внутренних тканей
- Неудовлетворительные результаты, которые могут потребовать дополнительных процедур.
Вы можете минимизировать некоторые риски, придерживаясь рекомендаций и инструкций вашего профессионального сертифицированного пластического хирурга, как до операции подтяжки бедер, так и после ее.
Оставьте ваш отзыв о данной процедуре (он появится на этой странице после модерации)
В этой форме описывайте только личный опыт от прохождения процедуры. Для того, чтобы оставить комментарий, касающийся содержания статьи, используйте другую форму - в блоке "комментарии" внизу страницы.
Читайте также:




