Тазобедренный сустав научные статьи

Существует несколько наиболее распространённых причин, которые могут вызвать боль в тазобедренном суставе. Так, зачастую ноющая боль является причиной остеоартрита, болезни, которой страдают в основном пожилые люди, и прежде всего это касается тех, кто в прошлом перенес травмы данной области. Различным аспектам повреждения и заболевания тазобедренного сустава был посвящен проходивший в Нижнем Новгороде 29-30 марта 1-й симпозиум Русского общества тазобедренного сустава
Для обмена опытом и достаточно острой дискуссии по текущим вопросам, касающимся проблем связанных с повреждениями тазобедренного сустава специалистов из Москвы, Казани, Ярославля, Екатеринбурга, Ростова-на-Дону, Самары и Нижнего Новгорода.
Среди почетных председателей симпозиума были директор МОНИКИ им. М.Ф. Владимирского, член-корреспондент РАМН, заслуженный деятель науки РФ, лауреат Государственной премии РФ, лауреат премии Правительства РФ, д.м.н., профессор Г.А. Оноприенко, ректор Нижегородской государственной медицинской академии, заслуженный деятель науки РФ, лауреат премии Правительства РФ, д.м.н., профессор Б.Е. Шахов, директор Нижегородского НИИ травматологии и ортопедии, к.м.н. Н.Н. Карякин.
Во вступительном слове председатель научного комитета данного мероприятия, руководитель ортопедической клиники МОНИКИ им. М.Ф. Владимирского, лауреат премии Правительства РФ, главный травматолог-ортопед Московской области, д.м.н., профессор В.П. Волошин отметил важность затронутой проблематики, а также необходимость всестороннего рассмотрения накопленного опыта и подходов в лечении заболеваний тазобедренного сустава.

Дисфункция связки головки бедра приводит к нарушению нормальной механики тазобедренного сустава. В одноопорном периоде шага и одноопорном ортостатическом положении он начинает функционировать уже не как рычаг второго рода, а как рычаг первого рода. Соответственно, постоянно нагруженными оказываются только верхние сектора головки бедренной кости и вертлужной впадины, в них значительно повышаются величины фактических среднесуточных напряжений. Возникающие при этом биоэффективные напряжения индуцируют целый комплекс биологических процессов. В верхнем секторе тазобедренного сустава истирается и истончается хрящевой покров. Постепенно формируется децентрация головки бедренной кости и ее краниальный подвывих. В костной ткани наблюдаются микропереломы трабекул. Кроме названных патологических явлений большая часть индуцированных биологических процессов призваны нивелировать биоэффективные напряжения. На периферии суставных поверхностей образуются остеофиты, что увеличивает площадь их контакта, одновременно происходит деформация суставных концов костей. Первое и второе снижает в интенсивность внутренних сил в костных элементах. Как утративший свою функциональную роль ликвидируется вертлужный канал, за счет него расширяется полулунная поверхность. В субхондральном слое головки бедренной кости появляется и постепенно утолщается прослойка компактного костного вещества, что снижает напряжение в подлежащем спонгиозном веществе. Происходит переориентация систем трабекул проксимального конца бедренной кости. Усиливается первая система костных балок, ликвидируется вторая система. Появляются и увеличиваются костные кисты как один из путей ликвидации концентрации напряжений внутри кости на концах микротрещин. Присутствие биоэффективных напряжений отражается и на мягких тканях: в сухожилиях, суставной сумке и в мышцах наблюдается фиброз, а в зонах их прикрепления — очаги гетеротопической оссификации. Наблюдается укорочение шейки бедренной кости и увеличение шеечно-диафизарного угла. Изменяются размеры и форма всего проксимального отдела бедра, увеличивается глубина вертлужной впадины. В значительной степени перечисленные явления являются компенсаторными процессами, посредством которых в отдельных случаях изменяются фактические среднесуточные напряжения, а в других — оптимальные, смысл обоих — нивелировать имеющиеся биоэффективные напряжения.

Механика тазобедренного сустава, пораженного артрозом — это механика тазобедренного сустава практически лишенного связки головки бедра. При этом существенно изменяется кинематика локомоций, возрастает их энергоемкость. Биоэффективные напряжения появляются не только в области тазобедренного сустава, но и во всех смежных элементах опорно-двигательной системы, что приводит к их патологическим изменениям. Учитывая возраст, зачастую сниженный адаптационный потенциал тканей и существенные нарушения механики пояса нижних конечностей, биоэффективные напряжения оказываются некомпенсированными. Это постепенно приводит к разрушению тазобедренного сустава, а так же грубым изменениям в смежных кинематических цепях.
Чаще всего заболевание поражает людей старше сорока лет, и тяжелее его течение переносят женщины. В случае коксартроза тазобедренного сустава лечение требует начинать незамедлительно: если в начальных стадиях речь идет только о болях, то в конечном итоге дело закончится укорачиванием, ставится вопрос об эндопротезировании.Процесс происходит небыстро, в первое время практически никак не проявляет себя, так что больной в течение нескольких лет может даже не подозревать, что ему уже требуется начинать лечение опасного недуга. Временами течение болезни дает обострение, которое проявляется воспалением сустава на фоне сильных болей. Именно в такие моменты обычно и диагностируют коксартроз тазобедренного сустава.
О функциональной характеристике ходьбы при дегенеративно-дистрофических поражениях тазобедренного сустава рассказал доцент кафедры травматологии и ортопедии факультета усовершенствования врачей МОНИКИ Д.В. Мартыненко. Учитывая длительный характер заболевания (коксартроза) больные в той или иной степени адаптируются к болевому синдрому и к другим нарушениям, что, в свою очередь, снижает их уровень функциональной активности. В этом плане наиболее важным критерием является возможность сохранения ходьбы без дополнительных средств опоры. Относительно данного критерия происходит подразделение: чем больше по времени была клиническая и функциональная недостаточность пораженной конечности, тем в большей степени была выражена следующая закономерность – инерционный перекат через голеностопный сустав расширялся по времени ровно на столько же, насколько уменьшался (сужался) перекат через передний отдел стопы. Это как раз и объясняется затратами, которые организм осуществляет при ходьбе при функционально недостаточном тазобедренном суставе.
«Функциональная характеристика коксартроза на основе наших исследований состоит из следующих пунктов:
- явная хромота
- выраженная асимметрия подвижности тазобедренного сустава и показателей динамических нагрузок
- изменение временных характеристик переката стоп (значительное снижение скоростей угловых перемещений разгибания и второго сгибания в тазобедренном суставе)

О месте антиостеопатических препаратов в терапии остеопорозных переломов в своем докладе рассказала доцент кафедры эндокринологии и терапии ФАИС Е.А. Грунина (Нижний Новгород). Тяжелый остеопороз должен лечится медикаментозно. Остеопатические переломы в основном трохантерные. В частности, переломы шейки бедра связаны с тем, что к кости приложены какие-то сверхусилия. Известно, что смертность в первый год после перелома праксимальной части бедра достаточно высока и достигает 24%, а то и выше. Ее причиной является не столько сам перелом, сколько вызванные им осложнения. Даже в случае, когда уже проведено хирургическое лечение пациенту необходимо проводить комплекс мероприятий по профилактике и лечению остеопороза. Среди них прием препаратов кальция, для худых соответствующая диета, способствующая наращиванию веса, а также полный отказ от курения.
О современных аспектах терапии острой боли рассказала доктор медицинских наук, ведущий научный сотрудник института ревматологии РАМН В.Г. Барскова (Москва). На сегодняшний день существует достаточно много мифов, касающихся лечения острой боли и поэтому, врачи должны постоянно читать соответствующую литературу о последних новостях в данной сфере. В частности, до сих пор бытует заблуждение, что инъекционная форма введения НПВП и анальгетиков наиболее эффективна. Данный миф берет начало в 1940 году, когда был изобретен пенициллин, который вводился только инъекционно. Считается, что данная форма значительно быстрее по терапевтическому воздействию, а также безопаснее для желудка. Однако согласно метаанализу проведённому ВОЗ за прошедшие 70 лет не удалось обоснованно доказать, что инъекционная форма по воздействию значительно эффективнее чем пероральная. Доказано, что механизм воздействия и побочные эффекты абсолютно не зависят от формы введения препарата.
Так, внутримышечные инъекции вполне оправданы в случаях, когда существует поражение пищевода. Детям инъекции вообще не рекомендуются, потому как являются чрезвычайно стрессирующим фактором в силу болезненности ощущений при введении соответствующего препарата. К тому же, инъекционный путь введения лекарственного средства потенциально опасен с точки зрения заражения ВИЧ. Так, ВОЗ констатирует порядка 10 000 случаев инфицирования ВИЧ от инъекций.
Наряду с этим, в ходе симпозиума прозвучали доклады на темы, касающиеся проблем эндопротезирования тазобедренного сустава, а также различных подходов к реабилитации прооперированных пациентов. Следует особо отметить, что практически каждое выступление специалистов по заранее обозначенной теме вызывало существенный интерес со стороны присутствующих в зале коллег и приводило к достаточно острым дискуссиям.
Завершился Симпозиум демонстрационным workshop на муляжах костей, а также выдачей сертификатов.
Похожие темы научных работ по клинической медицине , автор научной работы — Жармухамбетов Е.А., Тусупов Д.М., Молдабеков С.Ж.
Журнал Национального научного центра хирургии им. А.Н. Сызганова
часто сочетаясь с ними.
Эндоскопическая диагностика ГПОД не всегда легка, так как отсутствуют единые критерии нормы. Поэтому рентгенодиагностика по-прежнему является ведущим методом обнаружения ГПОД.
Диагностика ГПОД требует от врача-рентгенолога настороженности и настойчивости.
У лиц старше 40 лет ГПОД могут сочетаться с ИБС. Поэтому клинически оправдано при развитии стенокардии исключать ГПОД и наоборот.
Клиническая рентгенология. Том I - III, под ред. Г.А. Зедгенид-зе, М. "Медицина", 1983 г.
2. Дифференциальная рентгенодиагностика в гастроэнтерологии. А.Н. Кшиковский. М. "Медицина", 1984 г.
3. Новое в рентгенологии М.М. Сальман. М. "Наука", 1974 г.
4. Рентгенодиагностика заболеваний пищевода. Е.М. Каган. М. "Медицина", 1968 г.
5. Рентгенодиагностический атлас, I - II том. А.В. Руцкий, А.Н. Михайлов. Минск "Высшая школа", 1987 г.
6. Вестник рентгенологии и радиологии. М. "Медицина". №2 1984 г., №4,8 1988 г., №10 1991 г., №1,3 1987 г., №5,7 1994 г.
Литотрипсия рентгеннегативных конкрементов нижней трети мочеточника под контролем УЗИ
Искаков А.И., Бегалин А.К.
Центральная клиническая больница Управления делами Президента РК г.Алматы
Мочекаменная болезнь (МКБ) - является одним из распространенных урологических заболеваний, занимает второе место в мире после воспалительных неспецифических заболеваний почек и мочеполовых путей. МКБ встречается не менее чем у 3-5% населения, причем наиболее часто у людей трудоспособного возраста: от 20-ти до 50-ти лет и составляет 30-40% всего контингента урологических стационаров. Современное лечении МКБ проводится дистанционной ударно-волновой литотрипсией (ДУВЛ).
- оценить эффективность применения ДУВЛ при лечении рентгеннегативных конкрементов нижней трети мочеточника под контролем УЗИ.
Материалы и методы
ДУВЛ проведено 20-ти пациентам с рентгеннегативными камнями н/3 мочеточника в возрасте от 25 до 65 лет. Дробление и удаление образований осуществлено при помощи регулируемых ударных волн, фокусируемых в нужном участке тела. На литотрипторе фирмы Storz Medical AG Modulith SLX-F2. Отличительными особенностями данного литотриптора является двойной, переменный фокус, приспосабливаемый к индивидуальным анатомическим особенностям, размерам конкремента,
анатомическому расположению конкремента.
Незначительные фрагменты камней выводили из организма без осложнений и незаметно для 90,0% пациентов. Двум пациентам проведена контактная лазерная литотрипсия с установкой стент-катетера, что позволило в дальнейшем без осложнений проводить активную камне - изгоняющую терапию. Установленные стент-катетеры удалялись амбулаторно под контролем УЗИ. Все пациенты были выписаны в установленные сроки. Осложнений не наблюдалось.
Таким образом, ДУВЛ рентгеннегативных камней нижней трети мочеточников под контролем УЗИ является наименее травматичным, не инвазивным, малозатратным способом лечения МКБ, позволяющим достичь желаемого результата.
1.Агаронян А.В. Контактная ударно-волновая литотрипсия в лечении мочекаменной болезни //диссертация. кандидата медицинских наук.- Москва, 2009.- 149 с.: ил.
3. Газимиев М. А., Руденко В.И., Сорокин Н.И. //Мочекаменная болезнь: современные методы диагностики и лечения. ГЭОТАР-Медиа.- 2010 .-С.224.
Эндопротезирование тазобедренного сустава
Жармухамбетов Е.А., Тусупов Д.М., Молдабеков С.Ж.
Центральная клиническая больница Управления делами Президента РК, г.Алматы
Эндопротезирование тазобедренного сустава (ТС) в последние годы становится все более актуальным, что обьясняется хорошими отдаленными результатами операции, позволяющими устранить боль в суставе, восстановить функцию конечности и способность к трудовой деятельности и самообслуживанию [1,2]. Эндопротезирование ТС проводится при ложных суставах шейки бедренной кости, посттравматических артрозах, кок-сартрозах (первичный идиопатический коксартроз, вторичные коксартрозы), асептические некрозы головки (аваскулярный некроз), дисплазии ТС, ревматоидном артрите 2. Современные эндопротезы тазобедренного сустава — сложные технические изделия. Обычно протез состоит из ножки, головки, чашки и вкладыша, каждый из этих компонентов имеет свой размерный ряд. Тип и качество материалов применяемых в узлах трения во многом определяет срок службы эндопротеза. Протезы тазобедренного сустава различают по типу фиксации:
эндопротезы цементной фиксации, эндопротезы безцементной фиксации 5.
Оценка эффективности метода эндопротезирования тазобедренного сустава безметалловыми протезами.
Материалы и методы
Под наблюдением находилось 18 больных. Средний возраст составил 51 год. Женщин было большинство 60,0%. Показаниями для эндопротезирования тазобедренных суставов были в 55% случаях - коксартрозы, в 40% - асептические некрозы и у 10% больных наблюдалось образование ложного сустава после перелома шейки бедра.
Для данного конкретного больного проводился подбор и
Вестник хирургии Казахстана №2, 2011
установка подходящей конструкции. Применены тотальные и субтотальными (гемипротезы). Использованный нами метод - эндопротезированием безцементными эндопротезами имеет ряд преимуществ над эндопротезированием цементными эндопротезами, этот вид протезирования показан пациентам с потерей плотности костной ткани, выраженном остеопорозе, в пожилом возрасте (старше 65 лет).
Наблюдаемым больным произведено эндопротезирование тазобедренных суставов. После операции состояние всех больных улучшилось, нормализовалось, объем движения в суставе увеличился, боли в суставе прекратились. Цель операций -максимально приблизить патологически измененную структуру костной ткани к анатомически правильной и функционально стабильной - достигнута. Послеоперационный период у всех прошел без осложнений. Функциональный эффект восстановлен полностью. Больные удовлетворены результатом.
Таким образом, эндопротезирование тазобедренных суставов безцементными эндопротезами эффективно и внедрено в практику больницы
1. Лоскутов А. Е.. Головаха М. Л. Тотальное эндопротезирование тазобедренного сустава при диспластическом коксартрозе // Ортопед., травматол. и протезир. - 1998. - № 3- - С. 122-123.
2. Особенности эндопротезирования при диспластическом коксартрозе /А. И. Канзюба, В. Н. Пастернак, А. В. Гир ь ко и др. //Biсн. ортопед., травматол. та протезув. - 2000. - № 2. - С. 24-26.
3. Рыбачук О. П., Кукуруза Л. П., Катонин К. И. Тотальное эндопротезирование тазобедренного сустава (опыт 17 лет работы) // Ортопед., травматол. и протезир. - 1995. - № 3. - С. 10-16.
4. Травматология и ортопедия: Рук. для врачей / Под ред. Ю. Г. Шапошникова. - М.: Медицина, 1997. - Т. 1. - С. 524-562.
5. Чурсин В. В., Мартынов Д. В., Щербин Ф. Г. Эндопротезирование тазобедренного сустава у лиц пожилого и старческого возраста // Мат. VI съезда ортопедов-травматол. СНГ. -Ярославль, 1993. - С. 203.
6. Cameron H. U. The technique of total hip arthroplasty. - Mosby Year Book, 1992. - 148 p.
7. Kumar M. N. Swann M. Uncemented total hip arthroplasty in young patients with juvenile chronic arthritis //Annals of the Royal College of Surgeons of England. - 1998. - Vol. 80. - № 3. - P. 203-207.
Применение озона в лечении острого парапроктита
Областная клиническая больница, г. Уральск
Озон благодаря своему выраженному окислительному действию начал широко применяться в хирургической практике. Его бактерицидное и бактериостатическое действие в концентрации 5 мкг/л, при экспозиции 15-20 минут (Апсатаров Э. А. с соав. 1991), не уступает антибактериальным препаратам в лечении гнойной инфекции.
улучшить результаты лечения острого парапроктита.
Материалы и методы.
Изучены результаты традиционного лечения у 20 больных с острым парапроктитом в возрасте от 18 до 63 лет, которые составляли контрольную группу. Из них 12 - мужчин и 8 - женщин.
Основную группу составили 36 больных в возрасте от 16 до 68 лет. Из них 20 - мужчин и 16 - женщин.
В послеоперационном периоде больным основной группы применялся озон. При этом полость раны в течение первых суток промывалась озонированной жидкостью 3 - 4 раза в день. В дальнейшем ежедневно обрабатывали раны озоно-воздушной смесью в течение 5 минут и накладывали тампоны, пропитанные озонированной жидкостью на 12 - 15 часов, т.е. 2 раза в сутки.
Бактериологические исследования проводили всем больным основной и контрольной группы. При этом брались смывы из раны больных основной группы до, и после обработки озоном.
Кроме того, эффективность озонотерапии оценивались по общеклиническим и лабораторным данным.
показали, что местное применение озона в виде озоно-воздушной смеси и растворов обогащенные озоном способствовало быстрому очищению ран и появлению грануляционной ткани. Начиная с первых суток лечения озоном, у больных основной группы отмечалось снижение температуры тела и улучшение общего состояния. На третьи и четвертые сутки нормализовались клинические анализы крови. Смывы из раны, взятые на бактериологический контроль у 26 больных, что составляет 72% на 5 - е сутки были стерильными.
Результаты бактериологических и лабораторных исследований у больных контрольной группы на пятые и десятые сутки были положительными.
В основной группе раны заживали в среднем на 10 - 12 сутки. Средняя длительность пребывания в стационаре составила 7 - 8 койко - дней. У больных в контрольной группе средняя длительность пребывания в стационаре составила 10 - 12 койко - дней.
Таким образом, оперативное лечение острого парапроктита с применением озоно - воздушной смеси и раствором обогащенной озоном является высокоэффективным методом. Во - первых, позволяет сократить сроки заживления гнойных ран, во - вторых, уменьшает сроки пребывания больных в стационаре.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В статье приведен алгоритм клинического обследования суставов нижних конечностей (тазобедренный сустав)
Для цитирования. Имаметдинова Г.Р. Алгоритм клинического обследования суставов нижних конечностей (тазобедренный сустав) // РМЖ. 2015. No 25. С. 1484–1486.
Заболевания опорно-двигательного аппарата являются одной из самых частых причин обращения к врачу, занимая 2-е место после обращений по поводу артериальной гипертензии. За последние годы достигнуты большие успехи в диагностике и лечении заболеваний опорно-двигательного аппарата. Несмотря на появление новых высокоинформативных методов лабораторного и инструментального исследования, актуальным в диагностике заболеваний суставов остается именно клиническое обследование опорно-двигательного аппарата. Недостаточное владение врачами методами клинического обследования опорно-двигательного аппарата может быть причиной поздней диагностики заболевания, приводить к значительным экономическим затратам на дорогостоящие, порой ненужные обследования пациентов [1]. В связи с этим актуальным является рациональный подход к диагностике заболеваний опорно-двигательного аппарата с определением локализации пораженной структуры, характера поражения уже на этапе клинического обследования. Это требует от врача хорошего знания анатомии опорно-двигательного аппарата, владения клиническими методами обследования суставов, включающими осмотр, пальпацию, проведение специальных тестов. Имея навыки клинического обследования опорно-двигательного аппарата, врач может решить вопросы диагностики, дифференциальной диагностики заболеваний суставов.
Скрининговое обследование опорно-двигательного аппарата должно быть включено в общее медицинское обследование пациента. Хорошо известно, что при многих ревматических заболеваниях поражаются различные внутренние органы и системы, а поражение опорно-двигательного аппарата часто наблюдается при заболеваниях других органов и систем [2, 3]. Причиной боли в суставах могут быть поражение соседних анатомических структур или заболевания внутренних органов. В этих случаях использование специальных клинических тестов способствует уточнению локализации поражения, определению причины возникновения болевого синдрома, помогает провести дифференциальную диагностику. Клиническое обследование опорно-двигательного аппарата у больных ревматическими заболеваниями включает: сбор анамнеза, осмотр, пальпацию, исследование подвижности суставов, функции суставов, проведение специальных клинических тестов [3, 4].
Тазобедренный сустав является самым крупным суставом человеческого тела. Он играет основную роль в поддержании осанки, веса тела, передвижении. Поражение этого сустава приводит к быстрой инвалидизации не только пожилых пациентов, но и лиц молодого возраста.
Проведение специальных клинических тестов
В данной короткой статье мы приводим только несколько специальных тестов, помогающих в диагностике поражений тазобедренного сустава.
Для диагностики поражения тазобедренного сустава используют тест квадранта. Проводят его следующим образом: пациент лежит на спине, врач сгибает тазобедренный и коленный суставы исследуемой конечности и направляет ее к противоположному плечу (рис. 2). Затем врач двигает бедро в положение отведения, удерживая положение сгибания в тазобедренном суставе. Появление крепитации или ударов, ощущаемых врачом, свидетельствует о наличии патологии тазобедренного сустава [6].
Поражение тазобедренного сустава характеризуется ранним развитием слабости отводящих мышц бедра (средней и малой ягодичных). Для диагностики этого состояния пациенту предлагают поочередно поднимать обе ноги. При слабости отводящих мышц бедра на нагружаемой стороне таз наклоняется, пациент теряет равновесие, не может удержать здоровую ногу на весу (симптом Тренделенбурга).
У некоторых пациентов развитие компенсаторного поясничного лордоза маскирует наличие сгибательной контрактуры тазобедренного сустава, что наиболее часто встречается при первичном и вторичном остеоартрозе. Ее выявлению способствует тест Томаса, который проводят в горизонтальном положении пациента. Пациенту предлагают выполнить сгибание в коленном и тазобедренном суставах здоровой стороны, постепенно приближая ногу к грудной клетке (рис. 3). Если по мере увеличения угла сгибания тазобедренного сустава противоположный тазобедренный сустав тоже начинает сгибаться, это свидетельствует о наличии сгибательной контрактуры этого сустава. Невозможность плотно прижать поясничный отдел позвоночника к плоской поверхности кушетки также может указывать на наличие сгибательной контрактуры тазобедренного сустава [7].
Проведению дифференциального диагноза между поражением сустава и поражением периартикулярных тканей способствует исследование резистивных активных (изометрических) движений. В их основе лежит выполнение пациентом движений с преодолением сопротивления врача. Появление и/или усиление боли, слабости при выполнении этих движений свидетельствует о поражении периартикулярных структур или периферических нервов. Так, появление или усиление боли в паховой области при резистивном активном приведении тазобедренного сустава свидетельствует о наличии энтезопатии приводящих мышц. Появление или усиление боли в области большого вертела бедренной кости при резистивном активном отведении – о наличии энтезопатии отводящих мышц.
Таким образом, тщательное, целенаправленное клиническое обследование помогает клиницисту диагностировать поражение тазобедренного сустава и/или периартикулярных структур, а также выбрать тот необходимый комплекс лабораторно-инструментальных методов исследования, который показан в данном конкретном случае.
На сегодняшний день эндопротезирование крупных и мелких суставов является одним из самых популярных видов хирургического вмешательства в области травматологии и ортопедии. В западных клиниках объем таких операций составляет в совокупности более 1 миллиона в год. Отечественные клиники эндопротезирования пока в несколько раз отстают, предоставляя услуги по протезированию только 40-50 тысячам больных, хотя потребность в имплантатах гораздо выше.
Методика доказала на практике свою эффективность, однако, даже самые совершенные технологии могут в долгой перспективе привести к возникновению осложнений. Нестабильность частей эндопротеза – самая часто встречающаяся патология, которая может вызвать нежелательные последствия и привести к необходимости повторной операции.

Симптомы нестабильности протеза тазобедренного сустава
Еще в период консультации у лечащего врача пациенту должны объяснить возможные побочные эффекты и осложнения после операции. Непосредственно сам хирург должен предвидеть такие негативные последствия на основании диагностических данных в период обследования больного. Неправильный подбор индивидуального протеза может привести к тому, что он выйдет из строя уже по истечении пяти лет после установки. Повторной операции эндопротезирования можно избежать, если соблюдать все меры предосторожности и не выполнять тех действий, которые могут повредить устойчивости имплантата.

Можно выделить следующие признаки нестабильности эндопротеза тазобедренного сустава:
- Возникновение перманентной ноющей боли в суставе как во время ходьбы, так и в состоянии покоя. Зачастую болевые ощущения усиливаются ближе к ночи (во время сна).
- Потеря опоры для искусственного сустава.
- Общая слабость в нижних конечностях, быстрая утомляемость при ходьбе.
Большинство пациентов заблуждаются, полагая, что перечисленные выше симптомы являются результатом последствий операции, которые пройдут сами по себе в течение короткого времени. на самом деле, все гораздо сложнее. Желательно как можно скорее обратиться к специалисту и пройти диагностические процедуры, которые покажут, требуется ли повторное хирургическое вмешательство.
Все дело в том, что установленный имплантат влияет на движения тазобедренного сустава, как при тотальном эндопротезировании, таки при замене лишь части поврежденного сустава. В результате процесс восстановления костной ткани может замедлиться. Расшатывание ножки протеза в большинстве случаев приводит к развитию местного остеопороза. Таким образом, ограничивается подвижность самого эндопротеза.
К сожалению, современные научные и лабораторные исследования не смогли определить материал для протезов, которые бы не наносил абсолютно никакого вреда здоровью человека. В результате трения компонентов имплантата друг о друга мельчайшие частицы оседают в окружающих тканях, вызывая инфекционные процессы и отмирание тканей. Также может нарушится локальное кровообращение. Поэтому при появлении первых признаков расшатывания эндопротеза тазобедренного сустава следует немедленно обратиться за помощью к лечащему врачу.
Последствия нестабильности
В результате данного явления вживленный имплантат не только теряет фиксацию и расшатывается, но и приводит к постепенному или резкому изменению длины ног. В таком случае требуется немедленная консультация у врача и повторная операция на конечности. К основным причинам можно отнести следующие:
- неправильная установка имплантата;
- недостаточный контакт между поверхностями сустава и протеза;
- сильные нагрузки на имплантат;
- непрочное соединение компонентов изделия.
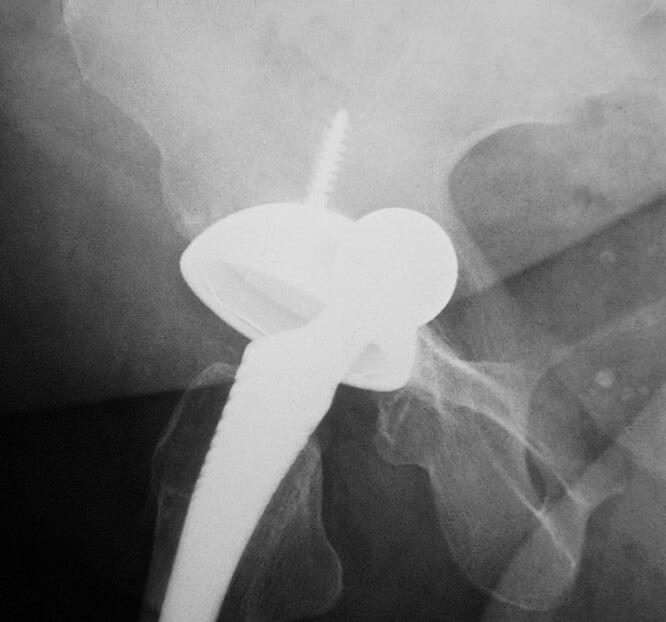
К образованию данного процесса может привести частичное или полное разрушение кости, которое наступает в результате взаимодействия компонентов протеза с живой тканью.
Диагностика переломов протеза, которые периодически случаются, дает основания предположить следующие причины таких последствий. К ним относится:
- неправильный подбор индивидуального имплантата;
- чрезмерная или преждевременная высокая физическая активность пациента;
- избыточный вес пациента.
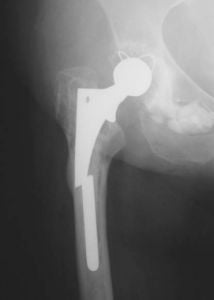
Чтобы предотвратить наступление таких последствий, требуется неукоснительно соблюдать рекомендации, данные врачом, и не заниматься чрезмерно двигательной деятельностью.
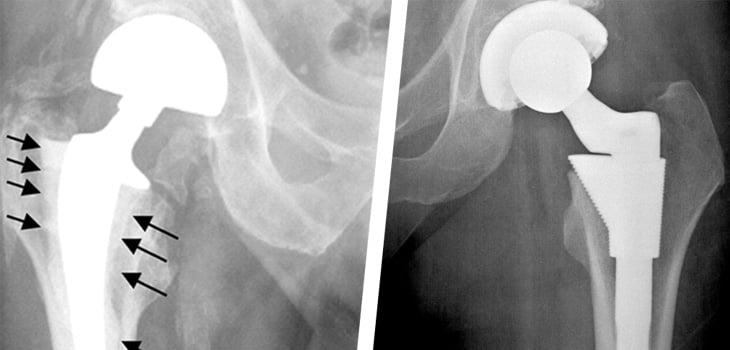
К особым случаям относится расшатывание и повреждение отдельных компонентов протеза. В достаточно короткий срок может разрушится структура полиэтиленового вкладыша или бедренной ножки. Вывих или перелом эндопротеза также случается достаточно часто. Поэтому в обязательном порядке следует соблюдать рекомендации специалистов, а также осуществлять диагностические и профилактические мероприятия. Это гарантировано поможет предотвратить появление негативных последствий операции.
Такие сгустки образуются в сосудах нижних конечностей. Данное осложнение не требует повторного хирургического вмешательства. Достаточно пройти терапевтический курс, назначенный врачом. Он может включать в себя различные физические упражнения для ног либо прием медикаментозных препаратов.
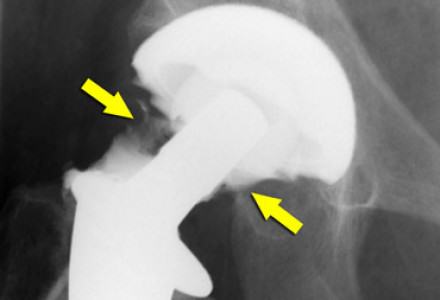
Для предотвращения развития инфекционных процессов специалисты рекомендуют в первые два года после установки протеза принимать антибиотики. Назначение лекарств в каждом случае рассматривается индивидуально, исходя из общего состояния организма пациента.
Диагностика нестабильности протеза
При наступлении первых симптомов нестабильности эндопротеза тазобедренного сустава либо до появления таковых не будет лишним пройти курс диагностических мероприятий. Врач назначит следующие виды обследования:
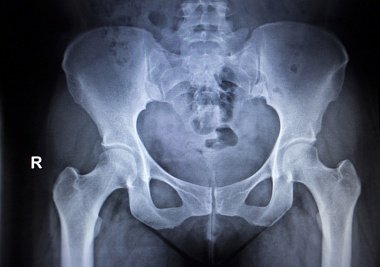
- рентгенологическое исследование тазобедренного сустава;
- проведение анализа состояния костной ткани и ее плотности с помощью метода денситометрии;
- анализ процессов метаболизма в костной ткани.
В некоторых случаях назначение перечисленных выше мероприятий происходит сразу же после хирургического вмешательства. Особую опасность представляет изначальное наличие у пациента остеопороза, так как именно данная особенность костной ткани может спровоцировать нестабильность протеза после установки.

Методы лечения нестабильности суставного имплантата
Избежать тяжелых последствий поможет своевременная диагностика и лечение. В данном случае удастся достаточно быстро нормализовать и стабилизировать процесс восстановления костной ткани. Также это положительным образом скажется на процессе интеграции протеза в организм человека.
В качестве превентивной меры может быть назначена временная ходьба с помощью костылей. Параллельно назначается курс приема соответствующих лекарственных препаратов. В некоторых случаях пациенту будут рекомендованы определенные физические упражнения для нижних конечностей.
Читайте также:


