У новорожденного отек тазобедренного сустава
Такое заболевание, как дисплазия тазобедренного сустава у новорожденных встречается нередко. Патология носит ортопедический характер, отличается совокупной симптоматикой, легко диагностируется, корректируется в раннем возрасте. Лечение носит своеобразный характер, заключается в использовании приспособлений, результаты дает через пару месяцев.
- Причины развития патологии
- Симптоматика болезни
- Диагностические обследования
- Классификация ДТС
- Методы коррекции состояния
- Осложнения ДТС
- Профилактика
Причины развития патологии
Тазобедренный сустав или ТС — крупный и подвижный, его деформация приводит к нарушениям подвижности, но дисплазия – это не деформация, а врожденный вывих, подвывих, предвывих сустава.

Патология встречается часто, но корректируется успешно, если диагностирована своевременно. Причины, дисплазия тазобедренного сустава у новорожденных, имеет следующие:
- Тяжелые роды, тазовое предлежание, крупный размер плода.
- Маловодье, недостаток кальция у беременной, судороги, патологии почек у матери.
- Патологии матки, миома, спаечный процесс — нарушают двигательную активность плода.
- Сильное давление на плод, приведшие к деформационным изменениям.
- Наследственный фактор, наличие среди родственников лиц, с аналогичной патологией.
- Сахарный диабет у матери, крупный вес, отеки, болезни костей в анамнезе.
- Родовая травма, неправильный уход за младенцем в первые дни/месяцы жизни.
Сложно сказать, почему развилось заболевание, причины различны по специфике. Причиной всему могут стать неосторожные действия медиков, тяжелая родовая деятельность, плохая наследственность.

Ортопеды не устанавливают причину дисплазии, поскольку она не влияет на ход лечения. Когда всему виной наследственный фактор, болезнь может наблюдаться у нескольких детей в семье.
Ничего страшного в этом нет, состояние подлежит коррекции, своевременное обращение к врачу, прохождение планового осмотра помогут выявить ДТС на ранних сроках развития. Компенсировать состояние малыша, нормализовать двигательную активность, поможет ортопед.
Симптоматика болезни
Описывая клиническую картину ДТС, стоит сказать, что некоторые проявления могут наблюдаться у детей первого года жизни. Они классифицируются, как особенности развития, не свидетельствуя о патологиях.

Описание симптоматики болезни:
- основным признаком считается асимметрия складок, ягодиц;
- обратите внимание на конечности, при ДТС одна короче другой;
- ноги, согнутые в коленях, не удается развести полностью;
- движения сопровождаются шёлком, возникает в коленном, тазобедренном суставе;
- появляется дополнительная, бедренная складка.
Основные признаки болезни оцениваются совокупно. У малыша должны присутствовать несколько симптомов, один – не считается поводом для постановки диагноза.
Оценка симптомов осуществляется при проведении планового осмотра. Если врач не может развести ножки маленького пациента, видит другие проявления ДТС, направляет на ультразвуковое исследование.
Диагностические обследования

Диагностика проходит в несколько этапов имеет следующую направленность:
- Помогает поставить диагноз.
- Классифицировать патологию.
- Назначить лечение, скорректировать состояние пациента.
Диагностика проходит поэтапно, заключается в проведении осмотра, процедур, направленных на уточнение степени изменений, затронувших ткань сустава:
| Осмотр | Помогает врачу очинить совокупность признаков, выявить нарушения. Проводят плановою, при наличии показаний, делают в 3,6,12 месяцев. Чем раньше удастся выявить патологические изменения, тем проще их корректировать. |
| УЗИ | Ультразвук считается плановым обследованием, скринингом, помогающим выявить нарушения развития. Проводят УЗИ по направлению от ортопеда, педиатра. Когда показаний нет, исследование считается плановым, если есть – диагностическим. Процедура безопасна, безболезненна, проведение УЗИ требуется при отслеживании эффективности терапии, когда проводят лечение. |
| Рентгенография | Когда УЗИ показывает изменения сустава, назначают рентген. Обследование информативно, поскольку визуализирует сустав, изменения. По снимкам врач ставит диагноз, назначает лечение. Не назначают рентгенографию детям первых трех месяцев жизни. |
Поставить диагноза младенцу могут в роддоме, если сделают УЗИ. Заподозрить ДТС может педиатр, который присутствует на родах, осматривает новорожденного после завершения родовой деятельности, кесарева сечения.
УЗИ скрининг обследование, проводимое для исключения наличия патологий, носит плановый характер, назначается, проводится без показаний, безвредно, безболезненно. Не взывает неприятных ощущений, продолжительность процедуры составляет пять-семь минут.

Поставить пациенту диагноз ортопед может без проведения дополнительных исследований, опираясь на совокупность симптомов. Назначить лечение, поставить на учет малыша, сделав рекомендационные предписания.
Родителям придется соблюдать предписания, не нарушать, не прерывать лечение, иначе результаты будут низкими.
Классификация ДТС
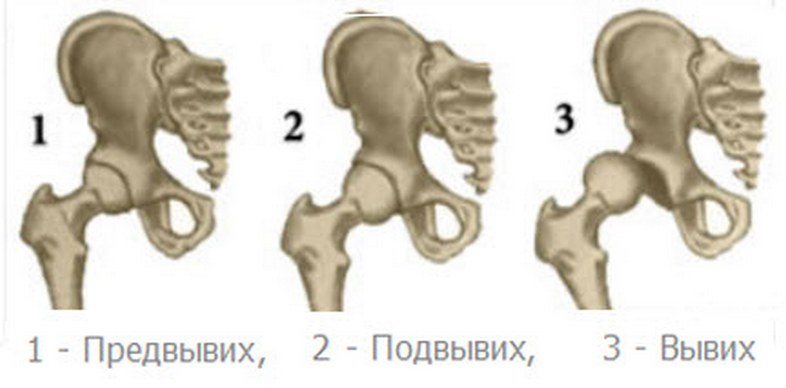
Существует три стадии развития заболевания:
| Предвывих | Проявляется недоразвитием головки бедренной кости, без смещения, относительно суставной впадины. |
| Подвывих | Недоразвитие головки бедренной кости, с незначительным смещением, относительно впадины сустава. |
| Вывих | Недоразвитие головки кости бедра, протекающее с полным смещением, относительно суставной впадины. |
Тяжёловым считается вывих бедра, носящий врожденный характер. Изменения чаще затрагивают одну сторону, реже наблюдается двухстороння дисплазия тазобедренного сустава. У девочек ДТС диагностируется чаще чем у мальчиков, в пять раз.
Методы коррекции состояния

Дисплазия тазобедренных суставов у детей корректируется следующим образом:
- лечение подразумевает использование приспособлений;
- ортопед рекомендует делать массаж, гимнастику;
- практикуется физиотерапия.
Предпочтение отдается комплексному подходу, несколько методов коррекции сочетают, динамику отслеживают.
Выбор приспособления делает врач. Щадящими считаются стремена Павлика. Дети хорошо переносят лечение. Длительность терапии зависит от стадии, использовать приспособления придется несколько месяцев, до года.
Когда лечение не дает результата, своевременно помощь ребенку не оказывается, требуется операция. Вмешательство проводят под общей анестезией, после операции начинается период восстановления, длительность которого определить сложно.
Операция поможет восстановить двигательную активность, результат предсказать сложно, зачастую хирургическая коррекция – единственный выход из сложившейся ситуации.
Операцию проводят при наличии показаний, целесообразность проведения определяется ортопедом, ведущим наблюдение за пациентом.
Осложнения ДТС

Последствия дисплазии тазобедренного сустава зависят от стадии развития болезни, ортопеды говорят о следующих осложнениях:
- Нарушение походки, обусловленное укорочением одной конечности.
- Снижение двигательной активности, возникает на фоне проблем с передвижением, связанных с недоразвитием ТС.
- Тяжелые случаи дисплазии характеризуются нарушением движений. Ребенок не может встать, ходить без костылей. Тяжело переносит поход на короткие расстояния.
Избежать последствий поможет своевременное лечение, соблюдение рекомендаций ортопеда, проведение плановых осмотров.
Профилактика

Мер, способных предотвратить развитие болезни, не существует. Есть мероприятия, которые помогут диагностировать ДТС на раннем этапе развития:
- после выписки из родильного дома стоит пройти обследование, посетить ортопеда, который проведет осмотр пациента, диагностирует патологические изменения;
- во время беременности принимать витамины, препараты кальция, под контролем гинеколога, можно использовать комплексные витамины;
- на протяжении первого года жизни делать УЗИ ТС, результаты показывать доктору, ультразвук поможет выявить изменения;
- изучать болезни рода, выявляя склонность к патологиям у неврождённого;
- на протяжении жизни придется контролировать состояние головки ТС, периодически посещая ортопеда, делая УЗИ.
Мамам стоит осматривать малыша, следить за этапами развития. Когда складки на ногах ассиметричны, стоит показать младенца ортопеду. Часто родители замечают проблему, когда малыш начинает ползать, ходить. Отмечая нарушения движений, проблемы с координацией.
Решить проблему, компенсировать состояние, поможет консультация ортопеда. Лечить ребенка такого возраста сложнее. Коррекция будет неполной, поскольку головка бедренной кости деформирована.

Не стоит туго пеленать младенца, вытягивая его ножки, фиксируя пеленкой. Тугое пеленание увеличивает риск развития дисплазии, доказано исследованиями.
Лучшая профилактика ДТС — контроль за состоянием новорожденного, отслеживании этапов развития, своевременное посещение докторов, даже при отсутствии жалоб.
Такое заболевание, как дисплазия тазобедренного сустава считается распространенным, часто диагностируется у детей, успешно корректируется без участия медикаментов. Лечение длительное, не всегда приятное, но приносящее результат. Своевременное проведение терапии помогает полностью устранить дефекты, нормализовать двигательную активность ребенка.

Врожденная дисплазия тазобедренного сустава диагностируется у трех новорожденных из тысячи обследованных детей. На патологию указывают ограничение отведения бедра, асимметричное положение бедренных и ягодичных складок. Лечение дисплазии у новорожденных преимущественно консервативное с использованием ортопедических приспособлений, проведение физиотерапевтических и массажных процедур.
Что такое дисплазия тазобедренных суставов
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
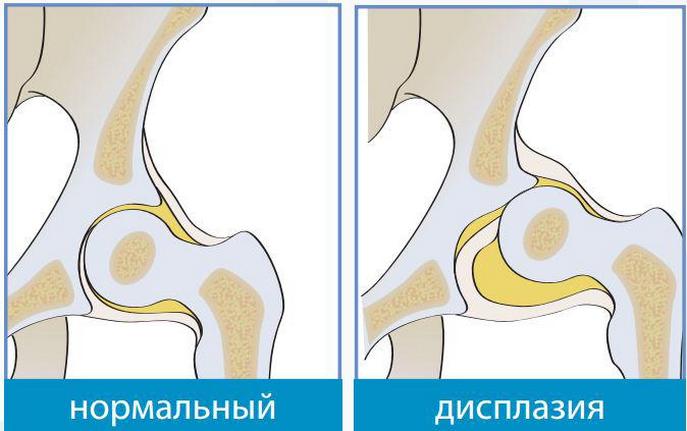
Дисплазией тазобедренного сустава (ТБС) называется врожденная патология, провоцирующая частые вывихи или подвывихи. При рождении ТБС младенца еще окончательно не сформирован. Вертлужная впадина уплощена, расположена почти вертикально, а головку бедренной кости удерживают только эластичная круглая связка, вертлужная губа и суставная капсула.
На определенном этапе эмбриогенеза происходит сбой — нарушается развитие связок, хрящевых и костных структур или мышечных тканей. Головка бедра уже не удерживается в вертлужной впадине, а периодически смещается или полностью выскальзывает из нее. Дисплазии разнятся степенью недоразвития ТБС. У новорожденных диагностируются как грубые нарушения, так и повышенная подвижность на фоне слабого связочного аппарата.
Классификация
В основе классификации дисплазии лежит нарушение развития определенного отдела тазобедренного сустава. При ацетабулярной патологии неправильно формируется вертлужная впадина — ее размер уменьшен, а хрящевой ободок недоразвит. Для дисплазии бедренной кости характерно нарушение угла сочленения шейки бедра с его телом. А ротационная патология проявляется изменением геометрии костей в горизонтальной плоскости.
Также детские ортопеды классифицируют дисплазии новорожденных в зависимости от тяжести недоразвития ТБС. Степень патологии всегда становится определяющим фактором при выборе методов лечения.
| Степень тяжести дисплазии ТБС | Характерные особенности патологии |
| Первая (предвывих) | Костно-хрящевые элементы недоразвиты, мышцы и связки патологически не изменены, головка бедренной кости не отклонена |
| Вторая (подвывих) | Недоразвитие костных и хрящевых структур ТБС стало причиной смещения (дислокации) бедренной головки кверху и кнаружи |
| Третья (вывих) | Суставные поверхности не контактируют друг с другом, что приводит к выскальзыванию головки бедренной кости из вертлужной впадины |
![]()
Почему возникает заболевание
Дисплазия ТБС является мультифакторной патологией. Считается доказанной теория наследственной предрасположенности. Недоразвитие тазобедренного сустава в 10 раз чаще наблюдается у новорожденных, родители которых страдали нарушением внутриутробного формирования ТБС.

Существуют и другие теории, объясняющие происхождение дисплазии:
- повышенный уровень прогестеронов на поздних сроках вынашивания беременности, вырабатывающихся в организме для расслабления мышц, связок, подготовки родовых путей;
- воздействие токсичных веществ, прием матерью в период беременности определенных препаратов (глюкокортикостероиды, цитостатики), негативно влияющих на кости, хрящи, связочно-сухожильный аппарат.
Дисплазия тазобедренного сустава также может быть спровоцирована ягодичным предлежанием плода, нехваткой в организме женщины витаминов, микроэлементов, ограничением подвижности плода в матке, в том числе и из-за его крупных размеров.
Симптоматика патологии
Характерные симптомы дисплазии ТБС являются и основными диагностическими критериями. Патология может быть обнаружена детским ортопедом при осмотре ребенка в роддоме. Врач оценивает состояние тазобедренных суставов по положению и размерам ног, взаимному соответствию кожных складок в области бедер, мышечному тонусу, объему активных, пассивных движений.
Наиболее информативен у новорожденных симптом укорочения бедра. Врач укладывает ребенка на спину, сгибает его тазобедренные и коленные суставы. На диспластические изменения указывает расположение одного колена ниже другого. Обязательно проводится выявление симптома Маркса-Ортолани в положении ребенка лежа на спине с согнутыми ногами. О дисплазии свидетельствует характерный щелчок, отчетливо слышимый при равномерном и постепенном отведении бедер в стороны.
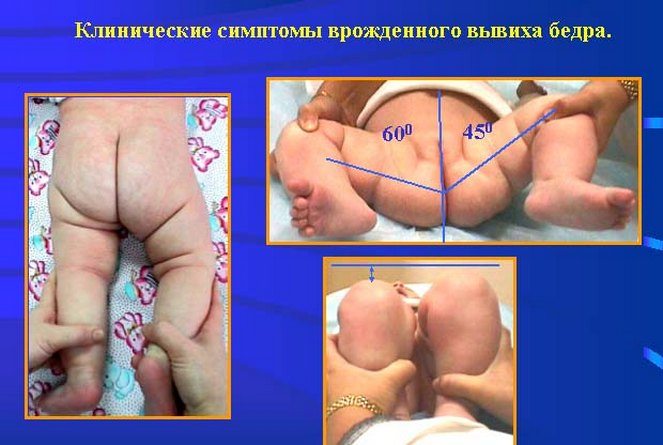
У детей до 12 месяцев, помимо вышеперечисленных симптомов,диагностировать патологию позволяет обнаружение и других специфических признаков недоразвития ТБС. Асимметричное расположение паховых, подколенных, ягодичных кожных складок информативно только после 2-3 месяцев. У детей младшего возраста подобное состояние вполне физиологично, является вариантом нормы. О дисплазии свидетельствует также ограничение движений при отведении ног до 50-60 градусов.
Как проводят диагностику
Первичный диагноз выставляется на основании внешнего осмотра новорожденного, проведения ряда функциональных тестов для оценки мышечной силы, чувствительности, объема движений. Но даже при обнаружении характерных признаков дисплазии ТБС требуется проведение дополнительных диагностических мероприятий.
Диагноз уточняется с помощью рентгенографии и (или) ультразвукового исследования ТБС. УЗИ информативно при обнаружении недоразвития сустава у детей с первых дней жизни. Рентгенография проводится только по достижению ими 2-3 месяцев, так как на полученных изображениях неокостеневшие хрящевые структуры не визуализируются.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
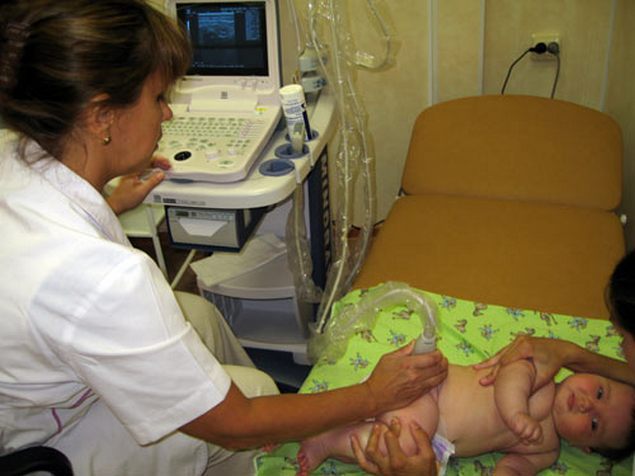
Под симптомы дисплазии ТБС могут маскироваться другие заболевания опорно-двигательного аппарата. Рентгенографическое и ультразвуковое исследования проводятся и в качестве дифференциальной диагностики для исключения патологического и паралитического вывиха бедра, метафизарного перелома, артрогрипоза, рахита, эпифизарных остеодисплазий.
Методы лечения
Терапия направлена на правильное дальнейшее формирование тазобедренного сустава у новорожденных. Применяется только комплексный подход с использованием всех консервативных методов лечения дисплазии. Они дополняют друг друга, усиливают и пролонгируют терапевтическое воздействие.

При обнаружении дисплазии высокой степени тяжести лечение проводится одномоментным вправлением вывиха с дальнейшей иммобилизацией конечности гипсованием. Подобную манипуляцию ортопеды выполняют только по достижению ребенком 2 лет. Лечение также может быть дополнено скелетным вытяжением.
Ортопедическая коррекция — наиболее эффективный метод терапии недоразвития ТБС любой степени тяжести. Длительное, часто постоянное использование приспособлений способствует правильному формированию тазобедренного сустава, постепенному повышению объема движений, восстановлению всех его функций.

Стременами Павлика называется первая мягкая ортопедическая конструкция, которую стали использовать в лечении патологии. Она востребована до сих пор, так как излишне не ограничивает свободу движений в тазобедренных суставах. Стремена Павлика состоят из грудного бандажа, крепящегося на теле с помощью лямок, небольших мягких накладок на колени и штрипок, соединяющих все части изделия в одно целое. В зависимости от тяжести патологии приспособление надевают на срок от 2 до 12 часов в день.
Подушка Фрейка — мягкое ортопедическое изделие, фиксирующее и удерживающее согнутые в коленях детские ножки в разведенном положении. В ее конструкции присутствует плотный валик для отведения коленок, ремешки и фиксаторы для надежного крепления приспособления на теле ребенка. Подушка Фрейка может использоваться в терапии дисплазии с 1 месяца. Обычно ее надевают в дневные часы и снимают перед сном. Но при врожденном вывихе нередко показано круглосуточное ношение.
Шина Виленского — ортопедическое приспособление в виде распорки для ног, оснащенное фиксирующими ремнями и шнуровкой. В конструкции также предусмотрен регулятор, с помощью которого врач корректирует угол отведения бедер. Шина Виленского чаще используется в терапии выраженного недоразвития ТБС. Приспособление предназначено для круглосуточного ношения на протяжении 3-6 месяцев.
Шиной Тюбингера называется отводящий ортопедический механизм для терапии дисплазии у младенцев от рождения до 1 года. Основные составляющие приспособления — мягкие наплечники, набедренные упоры, регулировочная распорка, застежки белого и красного цвета, нити с бусинами. Шина Тюбингера используется для постоянного ношения с непродолжительными перерывами на гигиенические процедуры.
Шина Волкова — ортопедическое изделие из полиэтилена, состоящее из кроватки для спины, верхней части, укладывающейся на живот и боковых элементов, фиксирующих голени и бедра. Режим ношения определяется индивидуально в зависимости от тяжести патологии и возраста ребенка. Шина Волкова в последнее время почти не используется из-за отсутствия регулирующего механизма в конструкции и сильного ограничения движений.
Лечебная гимнастика применяется с первых дней терапии. Регулярные занятия способствуют укреплению мышц, связочно-сухожильного аппарата, удержанию бедренной головки в вертлужной впадине. При выборе упражнений врач учитывает возраст ребенка, общее состояние его здоровья, а также текущий этап терапии — разведение ног, стабилизация ТБС или реабилитация. Обязательно выписывается направление к профессиональному массажисту, специализирующемуся на лечении дисплазии для обработки ягодичных мышц.
На протяжении всего лечения дисплазии у новорожденных проводятся физиотерапевтические процедуры — магнитотерапия, лазеротерапия, гипербарическая оксигенация, амплипульстерапия, ультразвуковая терапия. Под воздействием физических улучшается кровоснабжение тканей питательными веществами, необходимыми для правильного формирования костных и хрящевых структур ТБС.
При неэффективности консервативной терапии, выраженной деформации элементов ТБС показано хирургическое лечение. Чаще проводится открытое вправление вывиха — рассечение суставной капсулы с последующей установкой головки бедренной кости в вертлужной впадине. К хирургическим методам лечения дисплазии также относится остеотомия, осуществляемая для придания проксимальному концу бедренной кости правильной конфигурации.
Прогнозы и осложнения
Как предупредить развитие дисплазии у новорожденного
Основная профилактика недоразвития тазобедренных суставов у новорожденных заключается в регулярном посещении ортопеда для внешнего осмотра и проведения УЗИ. Врачи также рекомендуют родителям детей, предрасположенных к диспластическим изменениям ТБС, ежедневно заниматься с ребенком лечебной физкультурой, расслабляющим и общеукрепляющим массажем, исключить тугое пеленание.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Тазобедренные суставы соединяют самые большие фрагменты скелета человека. Они должны быть подвижными и выдерживать большие нагрузки. Дисплазия тазобедренного сустава у новорожденных нарушает развитие опорно-двигательного аппарата из-за неправильного положения головки бедра. Раннее обнаружение патологии и правильно подобранное лечение приведет к абсолютному выздоровлению ребёнка.
Что может спровоцировать развитие недуга?

Патология регистрируется в среднем у 3 процентов детишек. Редко встречается недуг в южных странах, где младенцев не принято туго пеленать. Так, в Японии отказались от искусственного ограничения подвижности новорожденных, и число детишек с дисплазией снизилось в десять раз.
Дисплазия тазобедренных суставов у новорожденных в 4 раза чаще поражает девочек.
Более половины больных детей страдают от порока одного сустава – левого. В остальных случаях ослаблен правый либо оба сустава.
К причинам развития дисплазии тазобедренных суставов у новорожденных относят наследственную предрасположенность – недуг может передаться по материнской линии.
Помимо генетики, есть иные факторы риска:
- Ограничение подвижности в мамином животе или у младенца при помощи пеленок;
- Избыток прогестерона на последнем триместре вынашивания плода;
- Сильнейший токсикоз в начале беременности и тонус матки на всем ее протяжении;
- Интоксикация, в том числе и алкоголем, наркотиками, фармпрепаратами;
- Неправильное положение плода (чаще – ягодичное предлежание) или его большой размер;
- Дефицит ценных элементов (особенно кальция, фосфора, витамина Е);
- Врожденный дефект вертлужной впадины;
- Болезни будущей мамы – хронические или инфекционные.
Считается, что суставные проблемы могут возникнуть вследствие неблагополучной экологической обстановки в месте рождения.
Какие виды и степени заболевания существуют?
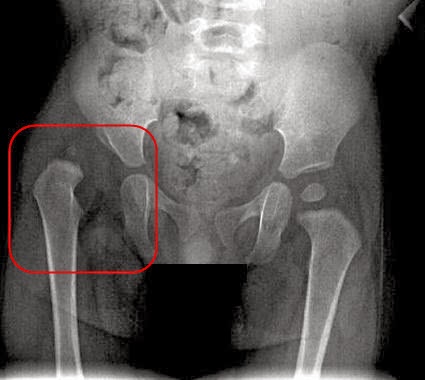
У грудничка связки излишне эластичны и не всегда способны удержать головку бедра в суставной впадине. При неблагоприятных обстоятельствах она принимает неестественное положение. В зависимости от этого определяют четыре основных типа тазобедренных суставов у ребенка с несколькими подтипами:
- Нормальный сустав
- Имеются незначительные нарушения.
- Подвывих бедра.
- Сильный вывих.
У большинства малышей регистрируют тип 2а. Это легкая степень недуга, предвывих. Мышцы и связки еще не изменены, но если не начать лечение, болезнь перейдет в более серьезные стадии. При подвывихе связки потеряют напряженность, и головка начинает двигаться вверх. Вывих приведет к тому, что она выйдет из впадины, и лечение окажется длительным, возможно даже хирургическим.
На терапевтический курс влияет и форма недуга:
- Ацетабулярная, когда вследствие неправильного строения ветлужной впадины происходит заворот сустава, хрящевое окостенение и смещение бедренной головки.
- Эпифизарная, характеризующаяся плохой подвижностью суставов и сильной болью;
- Ротационная – с неверным размещением костей в плоскости, приводящая к косолапости.
Каждая форма может проявиться на любом из суставов либо на обоих.
Как обнаружить патологические изменения?
Симптомы заболевания могут быть замечены еще в родильном доме, в первые дни жизни малыша. Неонатолог осматривает кроху, учитывая факторы риска и тяжесть протекания беременности. Особенно тщательному осмотру должны подвергаться девочки и крупные мальчуганы. Но чаще дисплазия тазобедренного сустава у детей выявляется ортопедом, который проводит первое обследование.
Главные признаки недуга, которые несложно обнаружить родителям:
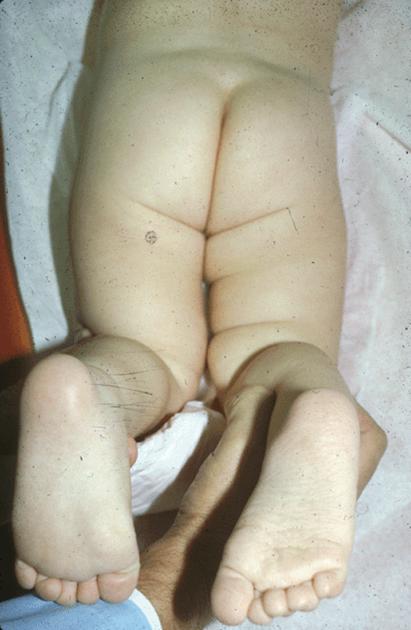
- Невозможно развести согнутые в коленках ноги сильнее, чем на 60 градусов.
- При измерении по коленным чашечкам одна нога короче.
![]()
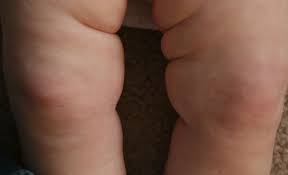
- Ребенок достиг трехмесячного возраста, а складочки над и под коленками, чуть ниже ягодиц различаются. У здорового малыша они к этому возрасту выравниваются, становятся симметричны по расположению и глубине на обеих ножках. Но такой признак не способен указать на патологию обоих тазобедренных суставов.
На основе внешнего осмотра и пальпации диагноз никогда не ставят. При подозрении на заболевание необходимо проведение аппаратных исследований.
К наиболее эффективным диагностическим методикам относятся:
- Ультразвуковая диагностика. Позволяет выявить патологические изменения у деток первых месяцев жизни.
- Рентгенограмма. Также дает точный результат: на рентгеновских фото видны отклонения от нормы. Но детям 1 года жизни такая процедура не рекомендована из-за вредного облучения.
- Компьютерная и магнитно-резонансная томография. Проводят при необходимости операции, чтобы получить полную картину состояния суставов в нескольких проекциях.
Артрография и артроскопия позволяют судить о состоянии костных поверхностей, связок, хрящей. Из-за сложности проведения их используют только в самых непонятных случаях.
Очень важна дифференциальная диагностика, ведь существуют болезни со схожими симптомами, но требующие иных терапевтических приемов. К ним относятся паралитический вывих бедра, артрогрипоз, рахит, метафизарный перелом, эпифизарная остеодисплазия.
Методы лечения при диагнозе дисплазия тазобедренного сустава у грудничка
Даже если дефект сустава не слишком значительный, терапию нужно начинать безотлагательно. Предвывих способен перейти в вывих.
Кроме того, лечение малыша до полугода будет быстрым и эффективным, самым маленьким достаточно проходить терапию два месяца. Недуг у ребятишек после года лечится гораздо дольше.
Терапевтическая методика зависит от степени запущенности диспластического процесса.
К методам излечения дисплазии на первом году жизни относятся:
| Способ терапии | Как проводится? | В каком возрасте эффективен? |
| Широкое пеленание | Между ножек, согнутых под углом в 90 градусов, укладывают сложенную пеленку 16–21 см шириной. | От рождения до трех месяцев. |
| Подушка (перинка) Фрейка | Особый валик, закрепленный на теле крохи лямочками, фиксирует бедра в разведенном состоянии. Как и предыдущий метод, помогает лишь в самых лёгких случаях. | От рождения до трех месяцев. |
| Штаны Беккера | Трусики с войлочной или металлической вставкой в ластовице не дают сводить ножки вместе. Бывают разных размеров. | От одного до девяти месяцев. |
| Стремена Павлика | Бандаж из мягкой ткани, также закрепленный лямочками, обеспечивает терапевтическое воздействие на проблемную зону, не ограничивая при этом движений крохи. | Со второго месяца до года. |
| Слинг и эргорюкзак | Дают возможность малышу находиться в правильной и удобной для него позе. | Слинг – с рождения, эргорюкзак – с пяти месяцев. |
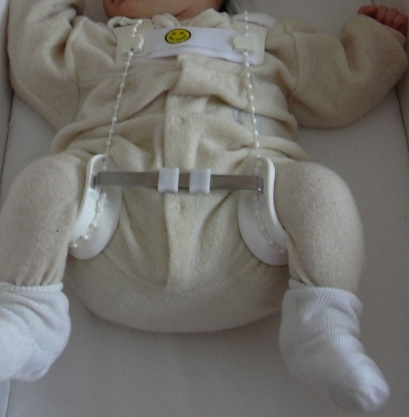
В серьезных случаях применяются фиксирующие шины-распорки. Это могут быть эластичные шины Виленского и Волкова либо гипсовые аналоги с дистракционной системой. Такая терапия рассчитана на детей до 3 лет. Индивидуальные варианты применяют и для ребятишек постарше, но обычно в виде подстраховки после операции.
Закрытое вправление вывиха в тазовом суставе проводят в сложных случаях деткам до 6 лет. Тем, что старше, такая терапия только навредит. Скелетное вытяжение способно помочь при тяжелых патологиях дошколятам до 7 лет.
Самые запущенные варианты, при невозможности решить проблему терапевтическими методами, лечатся хирургически.

Операция может быть открытой или эндоскопической – это зависит от тяжести недуга. Обычно, если лечение дисплазии начать вовремя, удается обойтись консервативными методами.
Риски , связанные с хирургическим вмешательством (кровотечения, инфекции, и те риски, которые связаны с анестезией) — минимальны. Однако, о время проведения операции у детей, ортопеды действительно должны проявлять особую осторожность, чтобы избежать состояния под названием асептический некроз, при котором головка бедренной кости (мяч тазобедренного сустава) не получает достаточного количества крови, состояние , которое может привести к неправильному росту костей.

Гимнастика при дисплазии тазобедренных суставов направлена на сгибание-разгибание, сведение-разведение ножек. Упражнения можно выполнять и дома, но ЛФК должен порекомендовать ортопед, ориентируясь на возраст и тяжесть патологии.
Физиотерапия снизит воспаление и боль, улучшит регенерацию клеток в тканях. К наиболее эффективным процедурам такого рода относятся:
- Электрофорез;
- Парафиновые аппликации;
- Амплипульстерапия;
- Ультразвук;
- Магнитотерапия;
- Гипербарическая оксигенация;
- Иглотерапия;
- Грязелечение.
Укрепит мышцы и суставные сумки массаж при дисплазии тазобедренных суставов у новорожденных. Делать его необходимо регулярно шесть раз в сутки перед кормлением. Новорождённый лежит на спинке, а взрослый максимально разводит согнутые в коленках ножки и попеременно выпрямляет и сгибает их восемь раз.
Каков прогноз на выздоровление?
При своевременном начале ортопедической терапии полное выздоровление абсолютно реально. Но если игнорировать проблему, заболевание приводит к тяжелейшим осложнениям и инвалидности.
Без лечения эти дети сталкиваются с высоким риском развития остеоартрита во взрослом возрасте, с соответствующими дегенеративными изменениями, которые вызывают хронические и прогрессирующие боль и жесткость в суставах.
Хотя цифры трудно определить, некоторые члены медицинского сообщества считают, что до 50% взрослых людей, состояние здоровья которых, в конечном счете, требуют замены тазобедренного сустава из-за остеоартрита, получили заболевание в результате не диагностированной в детском возрасте, проблемы с тазобедренным суставом. В большинстве случаев, у взрослых пациентов, при обследовании, также диагностируется дисплазия тазобедренного сустава.
Последствия дисплазии тазобедренного сустава у новорожденных:
- Диспластический коксартроз;
- Неоартроз;
- Опорно-двигательные дисфункции;
- Проблемы с осанкой;
- Сколиоз;
- Плоскостопие;
- Остеохондроз;
- Некротические изменения в головке бедра.
Чтобы этого не случилось, недуг нужно начинать лечить насколько возможно раньше. А еще лучше – предусмотреть, чтобы малыш родился здоровым. Будущей маме следует избегать негативных влияний на плод, правильно питаться. Пеленать кроху нужно свободно, так, чтобы ничего не мешало движению, а подгузники не давили на тазовую область.

Как уже отмечалось, чем раньше диагностировано заболевание и началось лечение, тем выше шансы успешного исхода: полное вправление вывиха бедра, которое подтверждается на рентгеновских снимках и при физическом осмотре. Дети, которые прошли лечение дисплазии тазобедренного сустава, должны осматриваться ортопедом на регулярной основе (периодичность определяет врач, но чаще всего — один раз в 3-6 месяцев), пока скелет полностью не окрепнет (до момента окончания роста ребенка), чтобы гарантировать, что нормальное развитие тазобедренного сустава продолжается. В некоторых случаях, вывих бедра, который был успешно устранен, еще может развиваться в дисплазии в последующие годы, что потребует дополнительного лечения.
Выявить проблему на ранних сроках поможет детский ортопед, который должен обследовать малыша до трех месяцев. Он посоветует, что делать при любых суставных проблемах.
Также рекомендуем прочитать статьи:
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!
Читайте также: