Узи тазобедренного сустава окостенение у детей

Окостенения в сочленениях таза происходит в течении первых двадцати лет жизни человека. Еще у плода в период беременности появляются зародыши ядра окостенения тазобедренных суставов, норма при рождении составляет 3-6 мм.
Анатомические особенности
Зачатки ядер в суставной сумке тазобедренного сочленения появляются в течении третьего–пятого месяцев беременности. Так как именно в этот период происходит формирование костной ткани человека. У новорожденных ядра окостенения достигают трех–шести мм в диаметре. Бывают случаи развития ядер только к восьмому месяцу беременности. Поэтому так важно, чтобы ребенок рождался доношенным.
В трех – десяти процентов случаев нормального развития и своевременного родоразрешения у ребенка нет шариков в тазобедренном суставе. Либо они очень маленькие. Но в норме шарики могут дорасти до нужного размера к 4-6 месяцам. Полноценное развитие тазобедренного сустава длится до 20 лет. Но к пяти–шести годам ядра должны быть в десять раз больше, чем при рождении. В случае отсутствия данного норматива есть необходимость провериться на патологии развития.

Отсутствие ядер окостенения тазобедренных суставов у грудничков или их недостаточный рост до года может спровоцировать проблемы с развитием опорно-двигательного аппарата. Нормальный рост и функционирование шариков сочленения влияет на правильное развитие таза в целом. Чтобы позволяет ребенку научиться ходить, держать туловище в ровном положении.
Патологическое состояние ядер
Задержка формирования ядер окостенения тазобедренного сочленения или их полное отсутствие у новорожденного в большинстве случаев является серьезной патологией. Которая в последствии существенно влияет на развитие сустава. Доктор при осмотре малыша смотрит на состояние его здоровья, что определяет, в каких случаях медленный рост ядер – патология, а когда – норма.
При отсутствии вывиха бедра медленный рост шариков в сочленении в основном не расценивается, как опасная патология. А вот при серьезных нарушениях работы опорно-двигательного аппарата, наличии вывиха в следствие отсутствия шариков в сочленении, необходимо незамедлительно начать лечение.

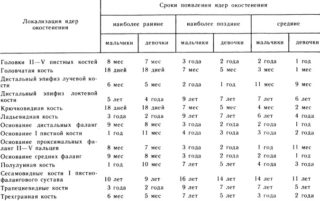
Случаи, когда появляются поздно ядра окостенения или наблюдается задержка их роста, могут быть спровоцированы рядом причин. Основой такого патогенеза является:
- сахарный диабет;
- патологические нарушения в обмене веществ;
- тиреотоксикоз;
- рахит (встречается у половины новорожденных);
- искусственное питание.
В большинстве случаев недостаточное развитие ядер сопровождается с такой врожденной патологией, как дисплазия сустава таза. Чаще всего такому вывиху тазобедренного сочленения подвержены девочки. В этом случае головка бедра и центр ядра не совпадают, наблюдается недоразвитость впадины и проксимальной части кости бедра.
Причины, которые вызывают дисплазию и недоразвитость ядер:
- инфекционные поражения в период беременности;
- наследственные факторы;
- пожилой возраст матери;
- сильный токсикоз во время беременности;
- положение ребенка ягодицами вперед.

Дисплазия развивается в период беременности, а вот после рождения на фоне данной патологии возникает вывих головки кости бедра в результате нагрузки на сочленение. Именно вывихи являются опасным симптомом при проблемах с развитием ядер таза.
Существуют такие типы смещения:
- Предвывих – наблюдается ограниченность возможности развести ноги ребенку, которые прежде сгибают под углом девяносто градусов. Повышен тонус мышечной ткани ног, отсутствует симметрическое расположение складок на бедрах и ягодицах.
- Подвывих – укорочение ноги по отношению к другой, ощущение щелчка при отведении приведении бедренной кости (происходит соскальзывание головки кости в впадине сочленения).
- Вывих – явные нарушения в период ходьбы (напряжение мышечной ткани, ограничены функциональные возможности бедра в момент отведения ноги и прочее).
При сформированном смещении сустава наблюдается слабость ягодиц, как результат одна конечность оказывается короче другой. До года дети могут хромать, а при двустороннем поражении у малыша утиная походка.
При двусторонней патологии развития ядер врачи не относят это к серьезной проблеме. Чего не скажешь про одностороннюю недоразвитость сустава.

Если вы наблюдаете у ребенка описанные выше симптомы нарушений развития таза, необходимо незамедлительно обратиться к ортопеду. Он осматривает ребенка, опрашивает анамнез жалоб, особенности течения беременности. Далее назначается УЗИ исследование. Оно является наиболее безопасным для малыша и информативным. С помощью УЗИ можно получить данные о наличии и размерах ядер окостенения, определить их функциональность.
В редких случаях врач назначает рентген. С его помощью более отчетливо видны зоны и параметры окостенения тазобедренного сустава. Но рентген оказывает вредное излучение на детский организм, поэтому не рекомендуется его проводить детям, а особенно до трех месяцев.
После диагностики назначается соответствующее лечение. Важным моментом является то, что малышу запрещено самому сидеть или ходить, упираясь на ноги. Данные действия способствуют потере обретенных результатов лечения. Поэтому задача родителей организовать безопасное времяпровождение для ребенка.
- Профилактика или лечение рахита (пропить витамин D, также помогает облучение ультрафиолетом).
- Необходимо носить специальную шину, с помощью которой достигается правильное расположение частей тазобедренного сустава между собой, а также их адекватное развитие.
- Электрофорез с фосфором, кальцием и бишофитом в районе сустава.
- Массажи и ЛФК.
- Процедура электрофореза с эуфилином на поясницу и крестец.
- В ванночки добавлять морскую соль.
- Накладки из парафина в месте расположения сустава.
- Периодическая УЗИ – диагностика для исследования динамики течения недуга.

При соблюдении всех предписаний доктора все нарушения с развитием ядер обычно проходят в течении семи–восьми месяцев. Для предотвращения проблем стоит придерживаться пары профилактических мер:
- сбалансированный рацион питания для беременной и кормящей мамы;
- корректный режим питания ребенка (прикорм вводят с пяти–семи месяцев, не позднее);
- массажи для грудничков;
- прогулки на свежем воздухе;
- приме витамина D в период осени, зимы и весны;
- ежемесячные осмотры педиатра.
На видео вы увидите мнение доктора Комаровского о дисплазии тазобедренных суставов.
Рекомендуем к прочтению


Комментарии и отзывы
Здравствуйте, не сформированость ядер в тазобедренных суставов у ребенка 3-х месяцев, опасно ли это?
Были на УЗИ на написали вот это (ребенку 6,5 месяцев): При осмотре тазобедренных суставов головки центрированный, костная крышка хорошая. Эркеры угловые. Хрящевая крыша охватывает головки. Присонометрии суставы 1 типа по Графу(норма). Справа: угол альфа-61град, угол бета-48град. Ядро окостенения 5,8мм. Слева:угол альфа-60град,угол бета-49град. Ядро окостенения 4,6мм
Заключение : суставы 1А по Графу(норма). Гипоплазия ядер окостенения.
Помогите разобраться пожалуйста, а то до приема к врачу я себя изведусь. Заранее благодарю
Медицинская статистика новорожденных детей говорит, что в 2 – 3 % случаев встречается врожденная дисплазия ТБС. В 80% из них патология обнаруживается у девочек. Задержка формирования ядер окостенения тазобедренного сустава начинает развиваться внутриутробно. В течение первого года жизни кости таза должны стабилизироваться и начать развиваться, но это происходит не всегда, поэтому особое внимание педиатры уделяют формированию костной ткани в первые пол года жизни.
Более серьезная патология – аплазия ТБС. При этом отсутствует какая-либо часть сустава – головка бедра или вертлужная впадина.
Анатомические особенности
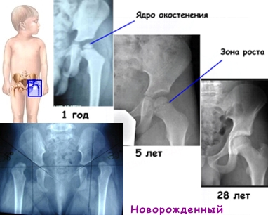
Кости таза начинают формироваться на 6 неделе внутриутробного развития и заканчивают свой рост, когда человеку исполняется 19 – 20 лет. Самым важным и ответственным периодом является внутриутробный и первый год жизни. Поскольку связочный аппарат у младенцев еще слабый, тазобедренный сустав нестабилен. У недоношенных детей он незрелый, так как окончательно формироваться заканчивает в 8 – 9 месяцев внутриутробного развития.
Следующие три месяца показывают, как развивается сустав:
- уменьшается ли угол вертикального расположения вертлужной впадины – в норме он должен уменьшиться с 60 градусов до 50;
- совпадает ли головка бедренной кости с центром круглой впадины и степень вхождения.
При дисплазии задерживается оссификация (процесс образования) тазобедренных суставов у грудничков. Процесс может развиваться по-разному:
- в виде заращения вертлужной впадины или заполнение ее жировой тканью;
- увеличения или уменьшения размеров бедренной головки.
Это приводит к несоответствию размеров бедренной головки и впадины. При несвоевременном обращении родителей ребенка к врачу сустав может полностью разрушиться, что грозит операцией по его замене.
Норма развития по месяцам
При рождении ядра окостенения тазобедренных суставов у детей имеют размеры от 3 до 6 мм, однако могут появиться позже – до 6 месяцев.
Первые три месяца определить проблему тяжело, потому что сустав представляет собой хрящи, которые не видны на рентгеновских снимках и УЗИ. Первую информацию о состоянии суставов можно получить другими способами.
В 4 месяца появляются признаки окостенения головки бедра. У девочек центры появляются раньше, чем у мальчиков. При отсутствии ядер окостенения тазобедренных суставов в течение 6 – 7 месяцев, процесс формирования сустава считается запоздалым, и врачи предлагают коррекционную гимнастику или ношение приспособлений, удерживающих ножки малыша в согнутом разведенном положении.
Если в течение 6 месяцев у ребенка не развивается ядро окостенения, его опорно-двигательный аппарат находится под угрозой.
В норме при развитии ядер окостенения тазобедренных суставов до 5 – 6 лет прирост костной ткани должен увеличиться в 10 раз.
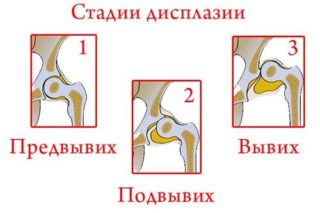
Дисплазию различают по степеням:
- Незрелость ТБС. Может наблюдаться у здоровых детей. Не является патологией.
- Дисплазия первой степени – предвывих. Патология видна на рентгеновских снимках. Бедренная кость находится на своем месте без смещения.
- Подвывих, при котором головка частично смещена, но находится в вертлужной впадине.
- Вывих ТБС – бедренная головка находится отдельно от впадины или выше нее.
Замечено, что при отсутствии тугого пеленания с прямыми ногами дисплазия способна самоустраняться в течение первых шести месяцев жизни.
Причины нарушения оссификации ядра
Выделяют 4 группы причин, которые оказывают влияние на неполноценное формирование тазобедренных суставов у детей:
- Нарушения внутриутробной закладки тканей. Патология плохо поддается лечению, так как некоторые ткани изначально отсутствуют и не могут вырасти.
- Генетическая предрасположенность. Передается по материнской линии.
- Врожденные патологии позвоночника и нервной системы. Обычно имеют сопутствующие нарушения опорно-двигательного аппарата.
- Воздействие гормонов матери на организм ребенка. Предположение оправдывает себя, так как в первые месяцы после рождения сустав начинает развиваться нормально. Такие проблемы легче всего лечатся, а иногда проходят незамеченными.
Кроме основных причин, влияющих на задержку развития бедренного сочленения, выделяют факторы, способствующие появлению симптомов:
- повышенный тонус матки, тазовое предлежание ребенка, крупный плод;
- недостаточное поступление в организм матер питательных веществ – кальция, йода, витамина D, железа, витамина Е, витаминов группы В;
- многоплодная беременность;
- искусственное вскармливание новорожденного;
- эндокринные нарушения – гипотиреоз, сахарный диабет одного из родителей;
- рождение ребенка зимой, когда меньше солнца и витамин D в коже не вырабатывается, в результате хуже усваивается кальций.
Вирусные или бактериальные инфекции матери в период вынашивания плода могут провоцировать недоразвитие тазобедренного сустава.
Диагностика патологии
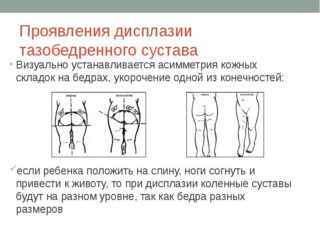
Обнаружить проблему нужно раньше, так как лечение переносится малышом гораздо легче, чем в старшем возрасте. При первом посещении ортопеда или травматолога проводится осмотр ребенка:
- Складки на одной ноге расположены выше, значит есть риск патологии на этой стороне. Явно выраженная асимметрия – признак дисплазии. Незначительно выраженная не является подтверждением диагноза.
- Симптом щелчка – наиболее достоверный признак, по которому определяют наличие дисплазии без медицинской аппаратуры. При разведении ножек и надавливании на большой вертел слышен слабый хруст – головка бедра вправляется в круглую впадину. При сведении в обратном порядке звук повторяется – головка выходит из впадины.
- В норме грудничок способен развести ножки на 90 градусов. При патологии обе ноги или одна не ложатся на плоскость. Один из самых достоверных признаков, по которым определяют проблему на самых ранних стадиях.
- У детей старше 1 года по причине не леченной дисплазии могут укорачиваться конечности со стороны вывиха. Для определения кладут малыша на спину. Ноги согнуты в тазобедренном суставе. Стопы находятся на столе. Разницу определяют по высоте колен.
Детям в возрасте от 4 месяцев назначается рентген или ультразвуковое исследование.
Методы лечения

В возрасте до 6 месяцев малышам рекомендуется ношение стремян без ограничения подвижности суставов. После 6 месяцев при отсутствии прогресса в формировании ядрышек нужна фиксирующая конструкция – перекладина между разведенными ногами. При задержке развития ТБС дополнительно назначаются препараты кальция и прогулки на воздухе, солнечные ванны. Если ребенок находится на грудном вскармливании, препараты кальция назначаются матери.
Массаж начинают проводить с первых дней жизни, если при осмотре выявлено отставание в развитии тазобедренного сустава. При регулярном проведении массажных процедур патология может исчезнуть самостоятельно к трехмесячному возрасту.
Лечебная физкультура также проводится рано. Это позволяет улучшить кровоснабжение суставов, способствует укреплению мышц и связок. Упражнения делаются в двух положениях: лежа на спине и на животе. В период лечения ребенка нельзя сажать и ставить на ножки.
Температура расплавленного парафина должна бать в пределах 40 – 45 градусов для маленьких детей. Процедура направлена на ускорение кровотока в пораженном месте. Мышечная ткань лучше развивается при тепловой стимуляции. В парафин иногда добавляют озокерит. Для лечения дисплазии ТБС детям накладывают слой парафина от области ягодиц до стопы в форме сапожка. Новорожденным вещество держат на теле 7 минут. После 6 месяцев – 10 минут. После процедуры проводят массаж. Рекомендуется 20 обертываний парафином.
Профилактика патологии у детей
Профилактику начинают с питания матери во время беременности. Если в семье по материнской линии случались заболевания суставов, можно предугадать, что у новорожденного ребенка могут быть подобные проблемы. Особенно, если ребенок – девочка.

Малышу следует вовремя начинать давать прикорм и витамины, если проводится лечение. Осенью и зимой дополнительно назначается витамин D. Помогают закаливания и контрастные процедуры на область таза.
Своевременный ранний осмотр ребенка – в 1 месяц, 3 месяца от рождения. Тугое пеленание может негативно отразиться на состоянии суставов. Еще в конце прошлого столетия в Японии проводилась программа, которая не рекомендовала пеленание детей грудного возраста. Информацию старались донести до бабушек, ухаживающих за младенцами, чтобы те не пользовались старыми методами. В результате случаи дисплазии в стране снизились до 0,1 %.
Старших детей рекомендуется отдавать в бассейн на плавание, чтобы развивались мышцы и суставы, так как остаточные явления дисплазии могут проявляться в зрелом возрасте в виде коксартрозов.
Профилактические меры для матери
Тяжелое протекание беременности – токсикоз, повышенный тонус матки, беременность двойней – являются факторами риска, при которых замедляется развитие тазобедренного сустава. Чтобы избежать последствий, мать должна рационально питаться, употреблять витамины, минеральные вещества. Во второй половине беременности контролировать маточный тонус и больше гулять на свежем воздухе.
В начале беременности женщина должна сообщить врачу, если в семье были случаи заболевания тазобедренных суставов. После рождения ребенка мать обязана приносить малыша для регулярных осмотров узкими специалистами.


Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Анатомически правильное строение тазобедренного сустава у детей первых дней жизни позволяет в дальнейшем ребенку удерживать туловище в вертикальном положении, ограничивать разгибание в тазобедренном суставе, обеспечивая правильную походку, возможность справляться с физическими нагрузками [1]. Тазобедренный сустав - это чашеобразный сустав (разновидность шаровидного), образован суставной поверхностью головки бедренной кости, которая покрыта гиалиновым хрящом на всем протяжении (кроме ямки) и вертлужной впадиной тазовой кости, покрытой хрящом только в области полулунной поверхности, а на остальном протяжении выполнена жировой клетчаткой и покрыта синовиальной мембраной [2].
Врожденная дисплазия тазобедренных суставов проявляется повышенной подвижностью, слабостью связочного аппарата, несформировавшейся вертлужной впадиной тазовой кости (плоская), в результате чего головка бедренной кости не занимает правильное положение в вертлужной впадине. Дисплазия проявляется к концу первого года жизни, когда ребенок начинает ходить (движения асимметричны и затруднены). Вывих тазобедренного сустава резко ограничивает движения и приводит к развитию калечащей походки, нарушению осанки с последующим искривлением позвоночника.
Проведение своевременного ультразвукового исследования (УЗИ) тазобедренных суставов у детей первых 3 мес жизни позволяет визуализировать структуры сустава, которые еще не подверглись оссификации. У детей в возрасте от 3 до 6 мес УЗИ дает возможность определения сроков оссификации без лучевой нагрузки, выявить дисплазию, определить правильную тактику лечения, провести курс терапии и наблюдать за развитием суставов в динамике.
УЗИ тазобедренных суставов было проведено 395 детям в возрасте до 6 мес по методу Г. Рейнгарда [3] с одновременной оценкой развития костно-хрящевого соотношения сустава, определением сонографических типов тазобедренных суставов.
В ходе обследования тазобедренных суставов у 395 детей были выявлены следующие типы тазобедренных суставов.
По результатам УЗИ у 286 (72,41%) детей диагностированы типы 1а и 1б тазобедренных суставов (по Г. Рейнгарду). Клинически и сонографически типы 1а и 1б соответствуют возрасту ребенка - это здоровые суставы. Костная часть вертлужной впадины хорошо определяется, костный эркер слегка сглажен или прямоугольный, хрящевая часть крыши охватывает головку бедренной кости, костно-хрящевое соотношение больше или равно 2/3. Угол α больше или равен 60°. Угол β меньше 55° - тип 1а (рис. 1); угол β больше 55° - тип 1б.
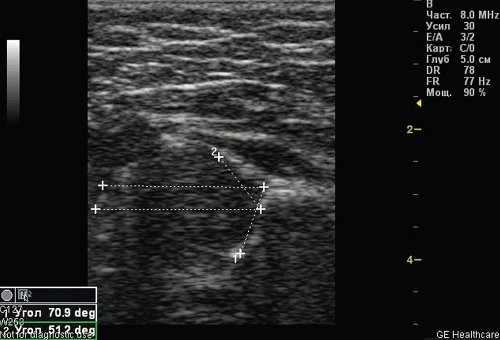
Рис. 1. Тазобедренный сустав тип 1а.
1 - угол α=70,9°;
2 - угол β=51,2°.
У 35 (4,81%) детей выявлена простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений (рис. 2). В результате данной патологии происходит задержка сроков оссификации (формирования ядра), которая связана с пониженным содержанием кальция в организме ребенка (впоследствии при увеличении физической нагрузки на суставы, когда ребенок после 6 мес начинает сидеть и стоять, может произойти деформация головки бедренной кости).
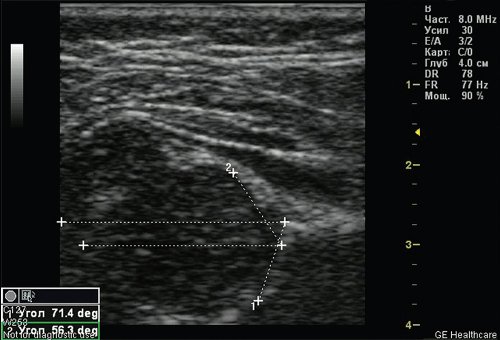
Рис. 2. Простая дисплазия - задержка сроков оссификации без пространственных нарушений (ребенок 5 мес).
Тип 2а тазобедренных суставов (рис. 3) диагностирован у 46 (11,6%) детей. Это вариант физиологической задержки развития тазобедренных суставов у детей в возрасте до 12 нед, при котором угол α меньше 59°, но больше 50°, соответственно угол β больше 60°.
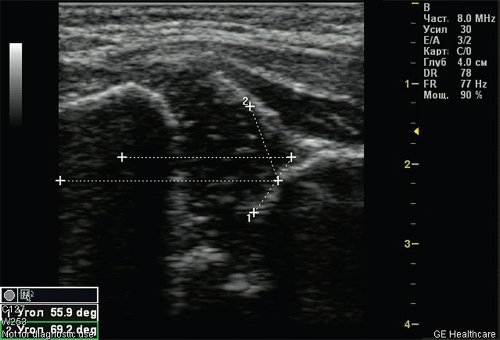
Рис. 3. Тазобедренный сустав тип 2а.
1 - угол α=55,9°;
2 - угол β=69,2°.
Тип 2б тазобедренных суставов выявлен у 25 (6,33%) детей - дисплазия тазобедренных суставов у детей старше 3 мес (рис. 4). Костная вертлужная впадина недостаточно развита, костный эркер закруглен, костнохрящевое соотношение меньше 2/3, хрящевая часть крыши охватывает головку бедренной кости. Угол α меньше 59°, но больше 50°, угол β больше 60°.
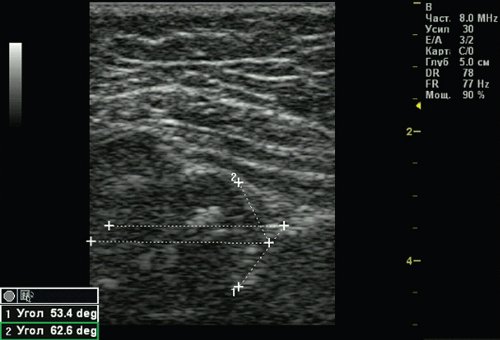
Рис. 4. Тазобедренный сустав тип 2б.
1 - угол α=53,4°;
2 - угол β=62,6°.
Тип 2с тазобедренных суставов (рис. 5) обнаружен у 2 (0,51%) детей. Это вариант тяжелой дисплазии в любом возрасте. Все составляющие сустава недоразвиты. Костная часть вертлужной впадины уплощена, костный эркер закруглен или плоский, хрящевая часть вертлужной впадины расширена, но еще охватывает головку бедра. Угол α меньше 49°, но больше 43°, угол β больше 65°, но меньше 72°. Такой тип суставов без соответствующего лечения, влечет прогрессирующее децентрирование головки бедра.
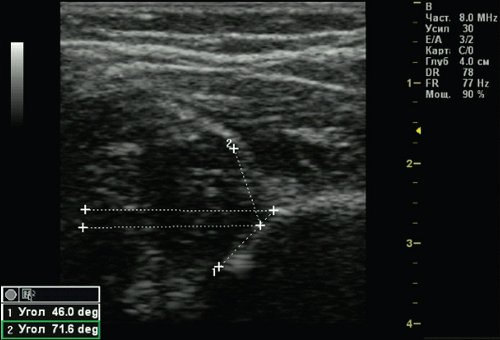
Рис. 5. Тазобедренный сустав тип 2с.
1 - угол α=46,0°;
2 - угол β=71,6°.
У 1 (0,25%) ребенка выявлен 3а тип тазобедренного сустава - врожденный вывих бедра (рис. 6). Костная часть вертлужной впадины и эркер плоские, хрящевая часть вертлужной впадины смещается краниально, так как головка бедра не может быть зафиксирована в вертлужной впадине, происходит ее децентрация. Структура хрящевой части крыши не изменена. Угол α меньше 43°.
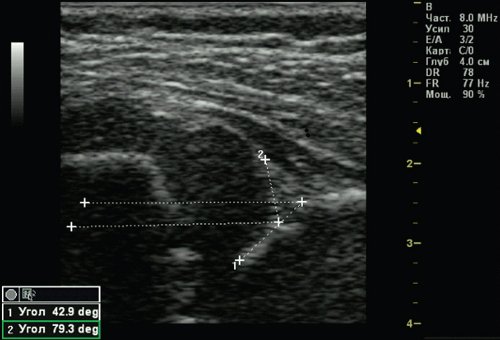
Рис. 6. Тазобедренный сустав тип 3а.
1 - угол α=42,9°;
2 - угол β=79,3°.
Все 106 детей, с выявленной патологией, были направлены на консультацию к врачу-ортопеду. После курса физиотерапии, широкого пеленания, при необходимости, на контрольном УЗИ (50 детей), были выявлены следующие изменения:
- Из 8 детей с простой двусторонней дисплазией тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации, у 2 изменений не наблюдалось, а у 6 детей сроки оссификации соответствовали возрасту.
- Из 25 детей с тазобедренными суставами типа 2а после проведенного курса лечения у 10 установлен тип 1а, у 7 - тип 1б, у 3 - тип 2б, у 5 детей имела место простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
- Из 17 детей с тазобедренными суставами типа 2б после проведенного курсалечения у 5 установлен тип 1а, у 7 - тип 1б, у 1 - тип 2б, у 4 детей сохранялась простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
В результате 35 (70%) детей со своевременно диагностированной патологией после проведенной терапии имеют здоровые суставы 1-го типа, 15 (30%) детей, с сохранившейся патологией были направлены на повторный курс терапии.
Проведенное исследование подтверждает необходимость УЗИ тазобедренных суставов детям в возрасте до 6 мес в амбулаторных условиях, позволяющего избежать неоправданной лучевой нагрузки. Использование полученной информации дает возможность своевременного проведения корректирующей терапии для всех типов тазобедренных суставов в раннем периоде с последующим правильным их формированием.
- МакНелли Ю. Ультразвуковые исследования костномышечной системы: Практическое руководство. Издательский дом Видар-М, 2007. 400 с.
- Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека.Учебное пособие. 2-е издание, стереотипное. В 4-х томах. Т. 1. М.: Медицина, 1996. 344 с.
- Рейнгард Г. Сонография тазобедренных суставов новорожденных. Диагностические и терапевтические аспекты: Руководство. 5-е издание // Сонографические типы тазобедренных суставов / Изд-во Том. ун-та, 2005. 196 с.

Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Ядра окостенения тазобедренного сустава находятся в области головки бедренной кости, в вертлужной впадине таза, там где происходит формирование костной ткани. Сначала они должны появиться именно в верхней ее части уже к моменту рождения ребенка. Эта часть называется крышей. В этот период большая часть тазобедренных суставов ребенка состоит из хряща, а диаметр ядер должен составлять от 3 до 6 мм. Если все формируется в срок, то малыш начнет вовремя сидеть и ползать, сможет уверенно стоять на ножках и ходить.
Вертлужная впадина начинает формироваться одновременно с головкой бедра, но окончательную форму приобретет лишь после начала стояния и ходьбы. Все взаимосвязано, поэтому важно следить за процессом развития, отслеживать динамику, регулярно проходя обследования. Именно сейчас нужно исключить патологические процессы в тазобедренном суставе, наличие дисплазии или перекоса таза — до того, как малыш начнет активно ходить.

Задержка развития, или гипоплазия ядер окостенения.
При нормальном формировании суставов окостенение ядер завершится до 4-6 месяцев (как раз в этот период малыш начинает проявлять интерес к ползанию). В отдельных случаях формирование ядер допускается до 8 месяцев, но это касается недоношенных деток.
В период от 6 мес — 1,5 года должно наблюдаться максимальное развитие костных ядер, которые постепенно замещают собой хрящевую ткань.
Начиная с 1,5 лет и до полового созревания должно произойти слияние всех отдельных ядер в прочные пластинки. Нижние и центральные отделы вертлужной впадины окончательно окостеневают именно в этот период.
Количество ядер меньше нормы по срокам приводит к отсрочке сочленения, и станет риском развития врождённого вывиха у детей.
Задержка по срокам формирования и развития ядер окостенения пропорциональна задержке в начале ползания, стояния, ходьбы. Если вы наблюдаете у ребенка поздний интерес к этим этапам, не стоит вешать на него ярлык индивидуальности. Это вы всегда успеете после правильной диагностики. Плюс ко всему, если ядра образовываются с нарушениями, в будущем это может стать фундаментом для частых травм и болезней суставов.
Почему нарушается процесс развития ядер окостенения?
Аномалии формирования ядер в головке бедра и вертлужной впадине появляются при таких обстоятельствах:
— Механизм нарушен еще в утробе матери, когда есть ошибки в закладке клеток костной ткани. Причины — эндокринные заболевания будущей мамы, инфекции или интоксикации во время беременности.
— Чаще всего таким диагнозам подвержены недоношенные детки, так как они слабее, и не все важные процессы успели вовремя завершиться до появления на свет.
— Недоразвитие ядер может быть от дефицита кальция и витамина D, который также ведет к нарушениям скелета (в том числе и ТБС).
Признаки замедления образования ядер в ТБС.
Определить, что у ребенка задержка развития ядер можно с помощью УЗИ тазобедренного сустава — до момента первых шагов малыша. Идеально будет сделать такую диагностику в промежутке от 3 до 4 мес, именно сейчас появляются первые признаки созревания ядер окостенения и отклонений.
Недоразвитость ядер по УЗИ:
— Медленная динамика развития по снимкам в 3-4 месяца и 6 месяцев;
— В 6 мес. костные ядра имеют небольшие размеры (меньше нормы);
— К моменту начала ходьбы определяется лишь частичное соединение в центральных отделах.
Кроме УЗИ, можно выделить такие признаки:
— Тугое разведение бедер. Как проверить: Согнуть в коленках ножки ребенка и прижать к животику, мягко развести в стороны.
— Щелчок (соскальзывание). Ощущается во время разведения бедер, говорит о замедлении окостенения, вызванном плохой фиксацией головки бедра в несформированной впадине.
— Асимметрия складок. Как проверить: Лежа на животике, свести и выровнять ножки по пяточкам, оценить складочки под ягодицами и ниже. Обратите внимание на длину ножек, она должна быть одинаковой.
Здоровья Вам и Вашим деткам!
Читайте также:


