Воспаление фасции бедра лечение
- Что такое Фиброзит (фасцииты и апоневрозиты)
- Патогенез (что происходит?) во время Фиброзита (фасциитов и апоневрозитов)
- Симптомы Фиброзита (фасциитов и апоневрозитов)
- Диагностика Фиброзита (фасциитов и апоневрозитов)
- Лечение Фиброзита (фасциитов и апоневрозитов)
- К каким докторам следует обращаться если у Вас Фиброзит (фасцииты и апоневрозиты)
Что такое Фиброзит (фасцииты и апоневрозиты)
В начальной фазе болезни появляется серознофиброзный выпот, в дальнейшем развивается фибробластическая пролиферация с образованием узелков, а в финале болезни - фибрознорубцовые изменения, иногда с образованием стойких контрактур. Вследствие тесного контакта мышц и фасций поражение этих тканей часто происходит одновременно. Обычно развивается фибромиозит. При этом в интерстициальной ткани мышцы развивается воспалительный процесс с экссудацией, клеточной пролиферацией и склеротическими изменениями. Наиболее часто поражаются мощные фасции - широкая фасция бедра, поясничная и шейная фасции, ладонный и подошвенный апоневрозы.
Характерны небольшие боли и скованность в области пораженной фасции; появляются плотные болезненные узелки, которые в дальнейшем исчезают или, наоборот, увеличиваются.
Обычно одновременно наблюдаются и симптомы миозита - постоянные боли и болезненность при пальпации, неравномерная консистенция мышцы, изменение тонуса и ограничение функции пораженной мышцы, мышечные контрактуры и амиотрофии.
При апоневрозитах на первое место выходит прогрессирующий фиброз апоневроза, заканчивающийся образованием контрактуры, с резким ограничением подвижности пораженного участка апоневроза. При этом болевой синдром слабо выражен, иногда даже отсутствует.
При рентгенографии можно обнаружить уплотнение или обызвествление фасции или апоневроза. Лабораторные признаки воспалительного процесса отсутствуют, но могут быть данные, указывающие на поражение мышц (выделение креатинина с мочой, повышенная активность мышечных ферментов - альдолазы, аминотрансферазы, креатинфосфокиназы).
Диагноз фасциитов и апоневрозитов ставят при появлении скованности пораженного участка фасции и множественных болезненных узелков, апоневрозитов - значительного и прогрессирующего уплотнения ладонного и подошвенного апоневрозов с образованием контрактур.
Большую ценность представляет биопсия пораженного участка с морфологическим исследованием биопсированной ткани. Дифференцируют фасцииты преимущественно от заболеваний мышц, при которых наблюдается резкое усиление болей при напряжении соответствующей мышцы и изменение ее тонуса. Однако необходимо помнить, что поражение мышц и фасций часто сочетается. Фиброзные узелки при фасциитах нужно отличать от воспалительных поражений подкожной жировой ткани (целлулалгий и панникулитов), которые расположены более поверхностно и имеют эластическую консистенцию.
Фасциит широкой фасции бедра развивается в результате травмы или профессиональной микротравматизации наружной поверхности бедра (у носильщиков, столяров и др.). Проявляется спонтанными болями и болезненным узелковым уплотнением в области латеральной поверхности бедра. Боли усиливаются при разгибании и отведении бедра. При движениях бедра иногда слышится щелканье (скольжение измененной фасции по поверхности трохантера).
Фасциит поясничной фасции (поясничный фибромиозит) характеризуется наличием плотных болезненных узелков в поясничной области и часто сопровождает хронический люмбаго.
Показаны терапия нестероидными противовоспалительными препаратами в высоких дозах в течение 1-2 мес, физиотерапевтические процедуры, массаж, лечебная гимнастика; при поражении позвоночника используют вытяжение и механотерапию.
Выбор лечения требует от врача большого умения. Необходима настойчивость со стороны врача и больного. Противовоспалительные средства (салицилаты, пиразолоновые препараты) обычно мало снижают болевые ощущения. Тем не менее при обострении заболевания салицилаты в больших дозах намного улучшают состояние больных.
В комплексное лечение следует широко включать физиотерапию: ультрафиолетовое облучение, элекрофорез новокаина, магнито- и озокеритотерапию, грязевые аппликации, радоновые и сероводородные ванны, массаж, лечебную гимнастику. Рекомендуются также холодовое обертывание, продолжительное мышечное вытяжение, которые способствуют регенерации мышечных волокон и тормозят форсирование вторичных мышечных контрактур. В тех случаях, когда фиброзит связан с поражением позвоночника, показаны вытяжение, массаж, механотерапия.
Пороки развития мышц — нередкая патология. Чаще всего встречается порок развития грудино-ключично-сосцевидной мышцы с недостаточной ее длиной, что приводит к неправильному положению головы — кривошее. Голова больного с кривошеей наклонена вперед, повернута в противоположную сторону, надплечье со стороны наклона несколько приподнято, имеется асимметрия лица, черепа. Однако надо учитывать, что кривошея может быть и приобретенной в виде спастической кривошеи, возникающей после энцефалита, инсульта, черепно-мозговой травмы, при торсионной дистопии, заболеваниях позвоночника, нарушении функции вестибулярного аппарата.
Другими пороками развития мышц могут быть недоразвитие диафрагмы, приводящее к возникновению диафрагмальной грыжи, отсутствие или недоразвитие мышц плечевого пояса, что существенно сказывается на его функции и создает косметические неудобства.
Ревматическая полимиачгия — системное воспалительное заболевание, возникающее у лиц старше 50 лет. Болезнь начинается острыми болями в мышцах шеи, плечевого и тазового пояса, боль постоянная, усиливается в покос, имеет диффузный характер, появляется скованность, особенно по утрам, как при ревматоидном артрите, ее продолжительность — до 30 минут. Боль может усиливаться при движении, успокаиваться при принятии удобного положения.
При осмотре и пальпации обращает на себя внимание несоответствие между болевым синдромом и объективными данными, определяется лишь небольшая болезненность при исследовании мышц и сухожилий, особенно в области большого бугорка плечевой кости, ключично-акромиального и грудино-ключичного сочленения. Признаков уплотнения, отека, атрофии мышц не обнаруживается. Движения в плечевом поясе, в тазобедренных суставах, в шее ограничены, неохотны.
Больным трудно одеваться, причесываться, умываться, присесть на корточки, встать с низкого стула, подниматься и опускаться по лестнице, походка становится семенящей. Пассивные движения ограничены в меньшем объеме, чем активные. Ревматическая полимиалгия часто сочетается с артритом плечевого сустава, грудино-ключичного сочленения, лучезапястного, коленного сустава, артриты нестойкие. У больных отмечается повышение температуры тела, слабость, похудание, депрессия, височный артериит, что указывает на системность процесса.
Заболевание может возникнуть после вирусной инфекции, респираторных заболеваний, стрессовых ситуаций, переохлаждения.
Фасции — плотные соединительнотканные образования, покрывающие мышцы и их сухожилия, некоторые органы и сосудисто-нервные пучки. Они выполняют опорную и трофическую функцию. Фасции обычно поражаются одновременно с покрывающими их мышцами, пороки развития фасций сочетаются с пороками развития мышц. Встречаются недоразвитие фасций, их гипертрофия. Врожденный дефект фасций способствует образованию мышечной грыжи, дефект может быть и приобретенным. Слабость почечных фасций ведет к нарушению фиксации почек, слабость и повреждение фасции тазового дна проявляется выпадением прямой кишки и матки.
Травматические повреждения фасций бывают открытые и закрытые. Закрытое повреждение возможно при ударе тупым предметом или в результате резкого сокращения мышцы, а также при переломах костей, вывихах. Травматическое повреждение фасций может быть обусловлено особенностями профессии (носильщики, столяры), когда фасция постоянно подвергается давлению, ушибам. Чаще страдает наружная поверхность бедра, боль при этом может быть постоянной или при сгибании и отведении бедра. При пальпации фасции можно выявить болезненность и участки уплотнения.
Воспалительные поражения фасций — фасциит, наблюдаются одновременно с миозитом и имеют тот же генез. При фасциите появляется серозно-фибринозный выпот, в последующем развивается фибропластический пролиферативный процесс с образованием узелков, завершается фасциит фиброзно-рубцовыми изменениями, иногда со стойкими контрактурами.
Фасциит может быть очаговым и диффузным. Возможен узловатый фасциит с неизвестной этиологией, он проявляется опухолевидными узловатыми образованиями в подкожной клетчатке чаще верхних конечностей, которые представляют собой очаговое реактивное воспаление с быстрым инфильтрирующим ростом.
Пальпаторное исследование при фасциите выявляет ограниченную или распространенную болезненность, поверхность мышцы теряет равномерность, она уплотняется, тонус мышцы несколько повышается, имеется ограничение ее функции, возможны контрактура и амиотрофия.
В отдельных случаях при сгибании и разгибании конечности можно услышать щелкающий звук. При фасциите поясничной фасции можно пропальпировать болезненные узловатые образования в поясничной области, такой фасциит часто сопровождается люмбаго.
Диффузный эозинофилъный фасциит — наиболее тяжелый вариант патологии фасций, он представляет собой системное заболевание соединительной ткани с преимущественным поражением глубоких фасций, подкожной клетчатки, подлежащих мышц, кожи. Фасциит сопровождается эозинофилией и гипергаммаглобулинемией. Болезнь возникает после провоцирующих факторов — охлаждение, физическое перенапряжение, травма, острая инфекция, аллергическая реакция.
Развивается склеродермоподобный отек мягких тканей, в фасциях происходит фибриноидное изменение коллагена вплоть до некроза с последующим развитием фиброза и формированием сгибательных контрактур в различных суставах.
У больных появляется чувство стягивания кожи верхних и нижних конечностей, ощущение набухания и плотности мягких тканей, реже — зуд кожи. Движения в руках ограничены, появляется слабость в ногах при подъеме по лестнице. Кожа напоминает апельсиновую корку, плохо берется в складку из-за ее отека и отека подкожной клетчатки, боли нет. Возможны полимиалгии и мышечная слабость.
Опухоли фасций наблюдаются редко, они бывают доброкачественные (фиброма) и злокачественные (фибросаркома). Их величина от нескольких миллиметров до 5 см и более, располагаются они обычно глубоко, связаны с фаспиальными структурами и мышцами, чаще на бедрах. Встречается особое соединительнотканное образование с инфильтрирующим ростом — десмоид (десмоидная фиброма), — это плотные, одиночные узлы чаще, в брюшной стенке.
Опухоль растет из сухожильных и фасциально-апоневротических структур. Она прорастает в окружающие ткани, в первую очередь в мышцы. По мере роста в процесс вовлекаются кости и другие близлежащие органы. Такая клиническая картина сближает десмоид со злокачественными опухолями, однако метастазов он не даст.
Возникновению фиброзита способствуют механические перегрузки, микротрав матизация, дистрофия мягких тканей. Он нередко наблюдается при таких ревматических заболеваниях, как ревматоидный артрит, системная красная волчанка, а также при инфекционных процессах, метаболических расстройствах, опухолях.
Основные клинические проявления фиброзита — боль в мягких тканях туловища и конечностей, скованность по утрам, усталость. Боль постоянная, тупая, распирающая, усиливающаяся в утренние и вечерние часы, после физических и психических нагрузок, при перемене погоды, охлаждении. Боль стихает под влиянием тепла, отдыха, массажа. На фойе распространенных болей методом пальпации можно выявить участки повышенной болезненности, отличающиеся особым постоянством, — это специфические болевые точки, надавливание пальцем на которые вызывает сильную, порой нестерпимую боль. Иногда над этими точками отмечается гиперемия, гиперестезия кожи, уплотнение мягких тканей.
Атрофии мышц, ограничения пассивных движений не отмечается. Смайтом (1972, 1981) предложены следующие критерии диагностики фиброзита:
• наличие генерализованных мышечных болей с продолжительностью не менее 3 месяцев;
• болезненность при пальпации не менее чем в 12 специфических точках;
• болезненность при взятии кожи в складку над верхней частью лопатки;
• нарушение сна;
• скованность и усталость по утрам.
В 1990 г. Американской коллегией ревматологов были предложены следующие критерии диагностики фибромиалгии.
1. Анамнез генерализованной боли. Определение: диффузная боль в левой и/или правой половине тела, выше или ниже талии, кроме того, возможна аксиальная боль (боль в шее, в области переднего отдела грудной клетки или спине).
Длительность боли в течение более чем 3 последних месяцев. Наличие другой клинической патологии не исключает диагноз фибромиалгии.
2. Боль при пальпации в 11 из 18 точек следующей локализации:
• билатерально в области затылка в месте прикрепления субокципитальной мышцы;
• билатерально в области шеи возле С5-С7 позвонков;
• билатерально посередине верхней границы трапециевидной мышцы;
• билатерально над лопаткой около медиальной границы т. supraspi-natus;
• билатерально у второго костно-хондрального реберного сочленения;
• билатерально на 2 см дистальнее латерального надмыщелка плечевой кости;
• билатерально в верхнем наружном квадранте ягодиц;
• билатерально кзади от трахеи;
• билатерально в области коленей, несколько проксимальнее сустава, в середине жирового тела Гоффы.
Пальцевое давление должно соответствовать 4 кг, положительным ответом считается только возникновение боли, а не нарушение чувствительности.
Больные фиброзитом отмечают повышенную утомляемость, нарушение сна, мнительность, обидчивость, ранимость, придирчивость. Наиболее часто фиброзит встречается у женщин в возрасте 25-35 лет.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов

- гидромассаж противопоказания
- гомеопатия при остеохондрозе позвоночника
- супратенториальные очаги глиоза
Лечение Фиброзита (фасциитов и апоневрозитов)
Характерны небольшие боли и скованность в области пораженной фасции; появляются плотные болезненные узелки, которые в дальнейшем исчезают или, наоборот, увеличиваются.
В начальной фазе болезни появляется серознофиброзный выпот, в дальнейшем развивается фибробластическая пролиферация с образованием узелков, а в финале болезни — фибрознорубцовые изменения, иногда с образованием стойких контрактур. Вследствие тесного контакта мышц и фасций поражение этих тканей часто происходит одновременно. Обычно развивается фибромиозит. При этом в интерстициальной ткани мышцы развивается воспалительный процесс с экссудацией, клеточной пролиферацией и склеротическими изменениями. Наиболее часто поражаются мощные фасции — широкая фасция бедра, поясничная и шейная фасции, ладонный и подошвенный апоневрозы.
Показаны терапия нестероидными противовоспалительными препаратами в высоких дозах в течение 1-2 мес, физиотерапевтические процедуры, массаж, лечебная гимнастика; при поражении позвоночника используют вытяжение и механотерапию.
Обычно одновременно наблюдаются и симптомы миозита — постоянные боли и болезненность при пальпации, неравномерная консистенция мышцы, изменение тонуса и ограничение функции пораженной мышцы, мышечные контрактуры и амиотрофии.
При апоневрозитах на первое место выходит прогрессирующий фиброз апоневроза, заканчивающийся образованием контрактуры, с резким ограничением подвижности пораженного участка апоневроза. При этом болевой синдром слабо выражен, иногда даже отсутствует.
При рентгенографии можно обнаружить уплотнение или обызвествление фасции или апоневроза. Лабораторные признаки воспалительного процесса отсутствуют, но могут быть данные, указывающие на поражение мышц (выделение креатинина с мочой, повышенная активность мышечных ферментов — альдолазы, аминотрансферазы, креатинфосфокиназы).
Диагноз фасциитов и апоневрозитов ставят при появлении скованности пораженного участка фасции и множественных болезненных узелков, апоневрозитов — значительного и прогрессирующего уплотнения ладонного и подошвенного апоневрозов с образованием контрактур.
Большую ценность представляет биопсия пораженного участка с морфологическим исследованием биопсированной ткани. Дифференцируют фасцииты преимущественно от заболеваний мышц, при которых наблюдается резкое усиление болей при напряжении соответствующей мышцы и изменение ее тонуса. Однако необходимо помнить, что поражение мышц и фасций часто сочетается. Фиброзные узелки при фасциитах нужно отличать от воспалительных поражений подкожной жировой ткани (целлулалгий и панникулитов), которые расположены более поверхностно и имеют эластическую консистенцию.
Фасциит широкой фасции бедра развивается в результате травмы или профессиональной микротравматизации наружной поверхности бедра (у носильщиков, столяров и др.). Проявляется спонтанными болями и болезненным узелковым уплотнением в области латеральной поверхности бедра. Боли усиливаются при разгибании и отведении бедра. При движениях бедра иногда слышится щелканье (скольжение измененной фасции по поверхности трохантера).
Фасциит поясничной фасции (поясничный фибромиозит) характеризуется наличием плотных болезненных узелков в поясничной области и часто сопровождает хронический люмбаго.
Выбор лечения требует от врача большого умения. Необходима настойчивость со стороны врача и больного. Противовоспалительные средства (салицилаты, пиразолоновые препараты) обычно мало снижают болевые ощущения. Тем не менее при обострении заболевания салицилаты в больших дозах намного улучшают состояние больных.
В комплексное лечение следует широко включать физиотерапию: ультрафиолетовое облучение, элекрофорез новокаина, магнито- и озокеритотерапию, грязевые аппликации, радоновые и сероводородные ванны, массаж, лечебную гимнастику. Рекомендуются также холодовое обертывание, продолжительное мышечное вытяжение, которые способствуют регенерации мышечных волокон и тормозят форсирование вторичных мышечных контрактур. В тех случаях, когда фиброзит связан с поражением позвоночника, показаны вытяжение, массаж, механотерапия.
- Что такое Фиброзит (фасцииты и апоневрозиты)
- Патогенез (что происходит?) во время Фиброзита (фасциитов и апоневрозитов)
- Симптомы Фиброзита (фасциитов и апоневрозитов)
- Диагностика Фиброзита (фасциитов и апоневрозитов)
- Лечение Фиброзита (фасциитов и апоневрозитов)
- К каким докторам следует обращаться если у Вас Фиброзит (фасцииты и апоневрозиты)
Диагностика
Первым признаком начала заболевания являются болевые ощущения, возникающие в месте выступа бедренной кости — большого вертела. Боль становится сильнее при ходьбе и движениях. На более поздних стадиях развития бурсита боль может переходить на нижнюю часть бедра, вызывая хромоту. Если не уменьшить нагрузки на пораженную конечность, боль будет появляться и в состоянии покоя.
Диагноз бурсит ставят после осмотра и беседы с больным, а также после проведения всех необходимых диагностических мероприятий. Врач задает пациенту вопросы о характере болей в бедре, их появлении в те или иные моменты ходьбы. Обязательно выполнение рентгеновского снимка тазобедренных суставов. Самой сумки на снимке видно не будет, однако он поможет доктору оценить состояние суставов. Болезнь часто развивается на фоне сопутствующих патологических состояний в суставах.
При сомнениях в правильности поставленного диагноза внутрь сумки делается инъекция обезболивающего. Если болевые ощущения после этой процедуры проходят, диагноз поставлен верно.
Окончательно решить вопрос, почему у пациента болят ноги в области бедра, можно только на основании дополнительных методов обследования. Обычного клинического осмотра в ряде случаев бывает недостаточно. Поэтому для постановки заключительного диагноза используют различные лабораторные и инструментальные средства:
- Биохимический анализ крови (электролиты, коагулограмма, ревмопробы).
- Магнитно-резонансная томография.
- УЗИ с допплерографией.
- Рентгенография.
- Ангиография.
Для исследования мягких тканей наиболее подходят магнитно-резонансная томография и УЗИ. Сосудистая патология требует проведения допплерографии и ангиографии. При подозрении на переломы или болезни суставов рекомендуют пройти рентгенографию.
При появлении характерной симптоматики необходимо обратиться к специалисту (врачу-ортопеду или травматологу) для проведения диагностики. После анализа жалоб и визуального осмотра, сопровождающегося прощупыванием стопы для установления областей локализации болевого синдрома, назначается рентгенография. При рассмотрении на снимке признаков костных разрастаний на пяточной кости диагностируется пяточный фасциит. При обследовании и постановке диагноза важна дифференциация от следующих заболеваний:
- Ревматоидный артрит.
- Тарзальный туннельный синдром.
- Синдром Рейтера.
Своевременное распознавание заболевания затруднено ввиду редкости болезни. Однако больные с подозрением на эозинофильный фасциит направляются к ревматологу для углубленного анализа. Иногда требуется осмотр дерматолога для исключения заболеваний кожи.
Большое значение имеет наличие апельсиновой корки на коже, ограничение двигательной активности. Диагностическое значение показывает биохимический анализ кожи с верификацией данных гамма-глобулина, СОЭ, фибриногена. Положительный ревматоидный фактор заставляет думать о наличии болезни Шульмана.
- Отсутствие синдрома Рейно;
- Отсутствие плотного отёка пальцев рук и кистей;
- При системной склеродермии у больного поражаются лёгкие и пищевод;
- При склеродермии Бушке развивается плотный отёк верхней части туловища. Характерное для эозинофильного фасциита поражение фасций отсутствует;
- При тендовагините поражение сустава несимметричное, в отличие от эозинофильного фасциита.
Решающее значение для диагностики имеет биопсия кожи, мышц, мышечных фасций.
Общее описание
Подавляющее большинство фасциитов, апоневрозитов являются самостоятельными заболеваниями.
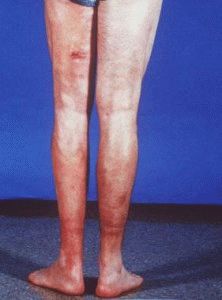
Диффузный фасциит – патология соединительной ткани с поражением кожи, подкожной клетчатки, мышц. Протекает на фоне эозинофилии (повышение числа эозинов в крови), гипергаммаглобулинемии (повышение в крови гамма-глобулина). Болезнь названа по имени американского врача, исследователя ревматизма Шульмана, учёный в 1970-х годах выделил заболевание в отдельную форму. Редкость заболевания поразительна: отечественная наука сталкивалась лишь с несколькими случаями.
Болеют преимущественно мужчины в возрасте от 25 до 60 лет. У женщин болезнь Шульмана встречается приблизительно в два раза реже. Начинается заболевание с общих симптомов, многие пациенты не подозревают развитие диффузного фасциита. Специфические симптомы появляются постепенно. Многие терапевты склонны считать, что у пациента развивается системная склеродермия либо прочее аутоиммунное заболевание.
Профилактика
К основным профилактическим мерам, позволяющим предотвратить дегенеративные процессы, вызывающие развитие заболевания, специалисты относят:
- своевременную терапию патологий опорно-двигательного аппарата;
- ношение удобной обуви, при необходимости использование ортопедических стелек;
- снижение повышенных физических нагрузок;
- диету для поддержания нормального веса.
Упражнения на растяжку и специальная гимнастика для поддержания тонуса подошвенной фасции, выполняемые регулярно, помогают не допустить перегрузок связки и снизить вероятность развития ее воспаления. В качестве профилактики фасциита выполняют следующие гимнастические комплексы:
Тендинит способен поразить и тазобедренный сустав
Периартикулярные воспаления наносят суставам не меньший вред, чем травмы или дегенеративные разрушительные процессы. Они также серьезно ограничивают активное функционирование сустава, ослабляя его, внося дискомфорт и болевые ощущения. Для тазобедренного сустава более привычны травматические патологии (переломы, растяжения связок), а также коксартроз, однако приходится сталкиваться порой еще с одной проблемой ТБС- тендинитом (его также отождествляют с тендинозом).
Тендинит тазобедренного сустава — это воспаление сухожилий бедренных мышц и подвздошно-поясничной мышцы.
Как забыть о болях в суставах?
Эта патология в ТБС развивается постепенно по многим причинам, но чаще из-за хронического напряжения, связанного:
- с соударением ног о поверхность при беге или прыжках;
- с многократным сокращением тазобедренных мышц.
Тендинит ТБС — профессиональное спортивное заболевание легкоатлетов, чьи постоянные тренировки и соревнования проходят на твердых покрытиях.
У прочих людей как самостоятельное заболевание тендинит тазобедренного сустава бывает редко. Обычно он развивается как следствие:
- артроза или артрита;
- инфекционного или системного воспалительного процесса;
- врожденных дисплазий ТБС;
- нарушения кальциевого обмена;
- возрастного старения периартикулярных тканей;
- недостаточной деятельности щитовидной железы.
Чаще всего наблюдается тендинит в верхней области бедра, в паху и в тазу, так как микротравмы, усталостные разрывы сухожилий в основном бывают в месте их крепления к костям таза и бедра.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Какую гимнастику делают при тендините ТБС
При тендините суставов помогают упражнения на растяжения мышц.
Выполнять ЛФК нужно не при сильных болях, постепенно наращивая угол подъема ног и время удержания в фиксированном положении.
После окончания гимнастики во избежание усталостных болей, рекомендуется полежать в расслабленном состоянии, прикладывая к болезненным местам лед.
Упражнение при тендините сухожилия отводящей мышцы:
- Лежа на боку, опереться на предплечье, другую руку положить на бедро.
- Помогая рукой на первых этапах, поднимать верхнюю ногу вверх, напрягая широкую фасцию бедра.
- Зафиксировать положение так же, как и в предыдущем упражнении.
- Со временем выполнять это упражнение с сопротивлением эластичного шнура или ленты.
Упражнение при тендините сухожилия приводящей мышцы:
- Лежа на полу и облокотившись, верхнюю ногу согнуть и выставить ее перед собой, поставив ступню выше колена нижней ноги.
- Потянув носок нижней ноги на себя, медленно поднять ее, а затем плавно опустить, не кладя на пол.
- Повторить возвратно-поступательные движения нижней ногой, до тех пор, пока не почувствуется жар в мышцах.
- Затем можно опустить ногу, расслабиться, и перевернуться на другой бок для повторения упражнения для другой ноги.
- Усложнить это упражнение можно, фиксируя нижнюю ногу эластичной лентой.
- Также есть еще вариант:
- Лежа на боку, поместить мяч между икрами выпрямленных ног.
- Поднимать и опускать обе ноги, не касаясь ими пола.
Упражнение при тендините четырехглавой мышцы:
- Опустившись на колени, присесть на пятку левой ноги.
- Приподняв икру правой ноги, захватить сзади ступню руками и тянуть ее вверх до появления ощутимого напряжения в четырехглавой мышце.
- Зафиксировав положение, сохранять его сколько возможно, затем опустить ногу и расслабиться.
- Сменить положение ног и повторить упражнение.
Тендинит тазобедренного сустава можно успешно лечить, контролируя нагрузку и поддерживая мышцы, отвечающие за работу ТБС, в надлежащей форме.
Что такое Фиброзит (фасцииты и апоневрозиты) -
Патогенез (что происходит?) во время Фиброзита (фасциитов и апоневрозитов):
В начальной фазе болезни появляется серознофиброзный выпот, в дальнейшем развивается фибробластическая пролиферация с образованием узелков, а в финале болезни - фибрознорубцовые изменения, иногда с образованием стойких контрактур. Вследствие тесного контакта мышц и фасций поражение этих тканей часто происходит одновременно. Обычно развивается фибромиозит. При этом в интерстициальной ткани мышцы развивается воспалительный процесс с экссудацией, клеточной пролиферацией и склеротическими изменениями. Наиболее часто поражаются мощные фасции - широкая фасция бедра, поясничная и шейная фасции, ладонный и подошвенный апоневрозы.
Симптомы Фиброзита (фасциитов и апоневрозитов):
Характерны небольшие боли и скованность в области пораженной фасции; появляются плотные болезненные узелки, которые в дальнейшем исчезают или, наоборот, увеличиваются.
Обычно одновременно наблюдаются и симптомы миозита - постоянные боли и болезненность при пальпации, неравномерная консистенция мышцы, изменение тонуса и ограничение функции пораженной мышцы, мышечные контрактуры и амиотрофии.
При апоневрозитах на первое место выходит прогрессирующий фиброз апоневроза, заканчивающийся образованием контрактуры, с резким ограничением подвижности пораженного участка апоневроза. При этом болевой синдром слабо выражен, иногда даже отсутствует.
Диагностика Фиброзита (фасциитов и апоневрозитов):
При рентгенографии можно обнаружить уплотнение или обызвествление фасции или апоневроза. Лабораторные признаки воспалительного процесса отсутствуют, но могут быть данные, указывающие на поражение мышц (выделение креатинина с мочой, повышенная активность мышечных ферментов - альдолазы, аминотрансферазы, креатинфосфокиназы).
Диагноз фасциитов и апоневрозитов ставят при появлении скованности пораженного участка фасции и множественных болезненных узелков, апоневрозитов - значительного и прогрессирующего уплотнения ладонного и подошвенного апоневрозов с образованием контрактур.
Большую ценность представляет биопсия пораженного участка с морфологическим исследованием биопсированной ткани. Дифференцируют фасцииты преимущественно от заболеваний мышц, при которых наблюдается резкое усиление болей при напряжении соответствующей мышцы и изменение ее тонуса. Однако необходимо помнить, что поражение мышц и фасций часто сочетается. Фиброзные узелки при фасциитах нужно отличать от воспалительных поражений подкожной жировой ткани (целлулалгий и панникулитов), которые расположены более поверхностно и имеют эластическую консистенцию.
Фасциит широкой фасции бедра развивается в результате травмы или профессиональной микротравматизации наружной поверхности бедра (у носильщиков, столяров и др.). Проявляется спонтанными болями и болезненным узелковым уплотнением в области латеральной поверхности бедра. Боли усиливаются при разгибании и отведении бедра. При движениях бедра иногда слышится щелканье (скольжение измененной фасции по поверхности трохантера).
Фасциит поясничной фасции (поясничный фибромиозит) характеризуется наличием плотных болезненных узелков в поясничной области и часто сопровождает хронический люмбаго.
Лечение Фиброзита (фасциитов и апоневрозитов):
Показаны терапия нестероидными противовоспалительными препаратами в высоких дозах в течение 1-2 мес, физиотерапевтические процедуры, массаж, лечебная гимнастика; при поражении позвоночника используют вытяжение и механотерапию.
Выбор лечения требует от врача большого умения. Необходима настойчивость со стороны врача и больного. Противовоспалительные средства (салицилаты, пиразолоновые препараты) обычно мало снижают болевые ощущения. Тем не менее при обострении заболевания салицилаты в больших дозах намного улучшают состояние больных.
В комплексное лечение следует широко включать физиотерапию: ультрафиолетовое облучение, элекрофорез новокаина, магнито- и озокеритотерапию, грязевые аппликации, радоновые и сероводородные ванны, массаж, лечебную гимнастику. Рекомендуются также холодовое обертывание, продолжительное мышечное вытяжение, которые способствуют регенерации мышечных волокон и тормозят форсирование вторичных мышечных контрактур. В тех случаях, когда фиброзит связан с поражением позвоночника, показаны вытяжение, массаж, механотерапия.
К каким докторам следует обращаться если у Вас Фиброзит (фасцииты и апоневрозиты):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Фиброзита (фасциитов и апоневрозитов), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:


