Замена прокладку в тазобедренный сустав
Наиболее распространёнными показаниями на замену тазобедренного сустава являются разнообразные формы артрита: остеоартрит, ревматоидные поражения суставов, травмы суставов. Данные патологии являются показаниями к проведению эндопротезирования сустава.
Показания к замене тазобедренного сустава
Имплантация сустава проводится в следующих случаях:
- Деформирующие артрозы III-IV степени;
- Врождённый вывих бедра;
- Системная красная волчанка:
- Болезнь Пертеса;
- Неоартроз;
- Болезнь Бехтерева;
- Переломы шейки бедра.
Также эндопротезирование может проводиться при наличии новообразований, туберкулёзном коксите и др.
Вышеперечисленные патологические состояния неизбежно приводят к болевому синдрому, ограничению подвижности при ходьбе или наклонах, затруднениями в подъёме конечности. При неэффективности консервативного лечения: противовоспалительных препаратов, бальнеологических процедур и др., которые проводятся на начальных стадиях заболеваний, предпочтение отдают оперативному лечению – замене тазобедренного сустава.
Оперативное вмешательство на ранних стадиях заболеваний – это возможность избежать многих осложнений, сократить объёмы проводимых процедур и стоимость лечения. Проведённое вовремя эндопротезирование позволяет восстановить функциональность сустава в максимально полном объёме, сократить реабилитационный период, что в запущенных случаях сделать намного сложнее.
Виды эндопротезов тазобедренного сустава
Узлы трения эндопротезов изготавливаются из следующих материалов:
Важным достижением в эндопротезировании стало создание протеза Mini Hip, имеющего короткую ножку. Установка протеза минимизирует риск повреждений тканей, что позволяет пациенту восстановиться в минимальные сроки, а ревизионные операции в данном случае проводятся крайне редко.
Успешность протезирования зависит в первую очередь от правильно подобранного имплантата. Его правильный выбор станет залогом безболезненного движения и службы в течение многих лет.
Подготовка к операции по замене тазобедренного сустава
В преддверии операции проводится комплекс диагностических процедур, в число которых входят:
- Рентгеноскопия тазобедренных суставов под разным углом;
- Исследования крови и мочи;
- ЭКГ;
- Рентгеноскопия лёгких.
В подготовке к операции принимают участие специалисты в ортопедической хирургии и анестезиолог. Пользуясь результатами диагностики, осуществляется выбор оптимального варианта проведения анестезии и определяется план операции.
За семь часов до проведения вмешательства необходимо прекратить приём пищи и жидкости. Это необходимое условие для качественного проведения анестезии.
При эндопротезировании применяется преимущественно регионарная анестезия с сопутствующим вводом снотворных препаратов. Для проведения анестезии используются тонкие иглы, применение которых не вызывает постоперационных побочных эффектов в виде болевых ощущений, головных болей, понижения давления.
Операция по замене тазобедренного сустава
При оперативном вмешательстве производится замена повреждённого сустава на протез. Продолжительность операции и объём мероприятий зависят от причины, вызвавшей патологические изменения, возраста и состояния пациента, сопутствующих заболеваний. Нормальная продолжительность оперативного вмешательства – от 1 до 2,5 часов.
При проведении операции по эндопротезированию доктор Казанский использует современную технику операционного доступа, предусматривающую раздвижение связок и мышц без их рассечения. Такой метод сокращает восстановительный период и позволяет пациенту вернуться к нормальной жизни через 4-6 недель.
Оперативные вмешательства, независимо от их вида и способа проведения, выполняются в стерильных условиях, с обязательным соблюдением мер по предупреждению развития инфекционных заболеваний. Это позволяет избежать многих постоперационных осложнений.
Определяющими факторами, позволяющими в большинстве случаев добиваться полного восстановления функциональности суставов, является квалификация врачей, а также применение современного оборудования, материалов и технологий.
Восстановительный период после операции
После окончания операции по замене тазобедренного сустава пациент переводится в палату интенсивной терапии или послеоперационное отделение, что зависит от его состояния, вида применявшейся анестезии и прочих факторов.
В течение всего периода нахождения в стационаре осуществляется постоянный контроль над показателями жизненно-важных функций пациента, проводится антибиотикотерапия.
В отдельных случаях может быть назначено переливание крови или приём препаратов, снижающих агрегацию тромбоцитов. В течение нескольких дней после проведения операции удаляют катетер из мочевого пузыря, установленный до протезирования и дренаж для оттока жидкости из раны.
При проведении операции наиболее часто применяют саморассасывающиеся нити, не нуждающиеся в удалении. Если были использованы обычные – их удаление производят спустя две недели после вмешательства.
При выписке из больницы пациенты способны передвигаться самостоятельно, с использованием трости для уменьшения нагрузки на сустав.
Ревизионное эндопротезирование по замене пары трения применяется как для частичного восстановления поврежденных элементов конструкции, так и для полного замещения протеза. Современные системы довольно надежны и долговечны, но под действием внутренних и внешних факторов происходит постепенный износ эндопротеза, что требует немедленной замены.

Общие сведения
Ревизионная замена эндопротеза, в частности, тазобедренного сустава, становится все более востребованным оперативным вмешательством в связи с повышением коэффициента заболеваемости дегенеративными недугами опорно-двигательного аппарата. Сама процедура представляет собой повторную операцию по частичной или полной замене уже установленного импланта. Важно отметить, что первичное тотальное эндопротезирование отличается долговечностью. Поверхностная имплантация, более чем у половины пациентов, требует проведения еще одной операции в течение 5 лет.
Повторное эндпротезирование способствует полному восстановлению подвижности суставного сочленения.
Показания к проведению
Повторная установка имплантата проводится при любых отклонениях в функциональности сустава, который подвергся эндопротезированию. Спровоцировать состояние способны следующие негативные факторы:
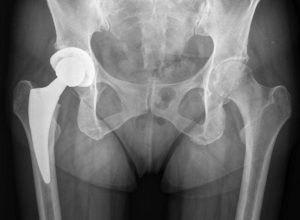
Производится при вывихе, износе, расшатывании конструкции.
- Вывих имплантата. Отмечается при некорректной установке отдельных элементов конструкции, а также при несоблюдении условий восстановительного периода, в частности, двигательного режима.
- Износ материала. Подразумевает под собой повреждение компонентов под действием постоянного трения, что чаще отмечается, при взаимодействии метала с полиэтиленом. Частички материала, которые отсоединяются при трении, становятся причиной замены протеза и пораженного участка костной структуры.
- Асептическое расшатывание. Образовывается под действием отслоенных частиц в процессе трения элементов конструкции.
- Перипротезная инфекция. Путем кровотока или лимфотока болезнетворные микроорганизмы попадают в прооперированное суставное сочленение и базируются в области эндопротеза. В таком случае убирается старый протез, после чего проводится антибактериальная терапия и только после заживления пораженных участков делается операция по ревизионному протезированию.
- Протезная поломка. Отмечается при изначально неправильной установке эндопротеза или нарушении целостности структуры конструкции, что встречается при травмах и некорректном размещении имплантата.
При ревизионной замене имплантатов используют конструкции из разных материалов с определенной фиксационной системой. С такой целью применяют бесцементные и цементные структурные элементы. Особенность эндопротезирования зависит от продукции, которая применяется. Бесцементная фиксация ножек используется для замены нестабильного протеза в тазобедренной области. Подбираются согласно анатомическим особенностям сустава. Цементные ножки используются как для частичной, так и полной замены протеза.
Ацетабулярные чашки с бесцементной фиксацией применяются в том случае, когда нет возможности провести пластику костной структуры. Представлены в 5 основных размерах, согласно востребованности. Цементная фиксация чашек пригодна для частичного восстановления тазобедренного сочленения. Комбинируются с другими системами.
Подготовка к повторному оперативному вмешательству подразумевает сбор анамнеза и проведение инструментальных исследований для разработки плана внедрения в сустав. При этом врач подготавливает резервы крови для возможного переливания. Проведение вторичного вмешательства имеет ряд отличий от первого протезирования:
Сложная и многоэтапная процедура.
- Проводится забор костной ткани у пациента. Связано это с тем, что при повторном внедрении часть кости сустава разрушается. Это делает невозможной фиксацию имплантата.
- Очистка полости сочленения от частичек предыдущего протеза. Особенно если фиксация была цементной.
- Внедрение дренажа для отхода жидкости из пораженного сустава. В завершение проводится сшивание краев надреза и накладывание стерильной повязки.
После проведения операции пациент находится под постоянным наблюдением врача. Важно разместить больного в горизонтальном положении и надежно зафиксировать конечность. Проводится обязательная лекарственная терапия, в которую входят болеутоляющие и противомикробные препараты, а также антибиотики. Применяются дыхательные упражнения, для предотвращения застоя в легких.
Противопоказания
Бывают случаи, когда повторное эндопротезирование откладывается. При этом старый эндопротез удаляется, но новый не устанавливается. В таком случае в суставе сохраняется частичная подвижность. Проведение операции находится под вопросом, если наблюдаются следующие ситуации:
- инфицирование элементов конструкции;
- разрушение кости и поражение окружающих мягких тканей;
- тяжелое состояние больного.
Последствия ревизионного эндопротезирования
Ревизионное оперативное вмешательство требует более длительного периода восстановления, что связано с высокой травматичностью. В тяжелых случаях человек передвигается с помощью костылей на протяжении 1 года. После повторной операции возникает необходимость в постоянном наблюдении у ортопеда.
Ревизионным эндопротезированием называется операция по замене изношенного или поврежденного эндопротеза. Так как установка имплантатов сегодня показана во многих случаях, и на протяжении последних лет эта процедура проводится достаточно часто, замена устройств также становится востребованной.
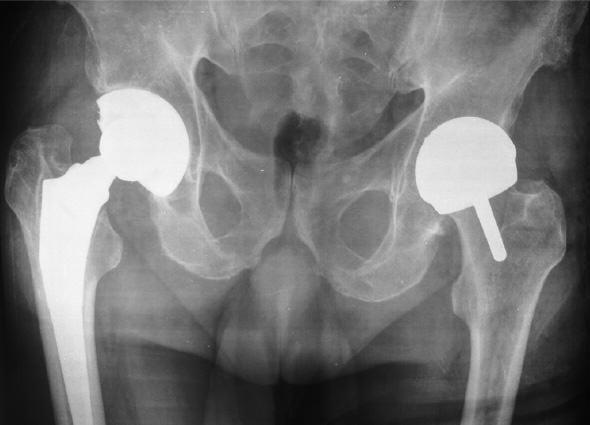
Две техники проведения операции, слева тотальный имплант, он долговечен. Справа поверхностное протезирование, после которого, в 60% случае, в течении 5-ти лет требуется ревизионная операция.
Иногда в проведении подобной операции отказывают. Такое бывает при инфицировании устройства; если прилежащие костные ткани сустава разрушены или общее состояние пациента оценивается как тяжелое. В этих случаях старый протез удаляют, но новый не устанавливают. Стоит отметить, что передвижение возможно даже после этого.
Показания для повторного эндопротезирования
Ревизионное протезирование может быть назначено по многим причинам, например:
-
При вывихе искусственного сустава. Такое случается чаще всего при неправильном положении составных частей устройства, а также при осознанном или непроизвольном (после инсульта) несоблюдении рекомендаций, касающихся двигательного режима. Правильная установка имплантата и подготовка к его использованию помогает предотвратить регулярные вывихи.
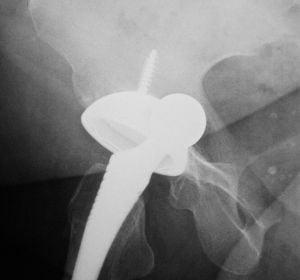
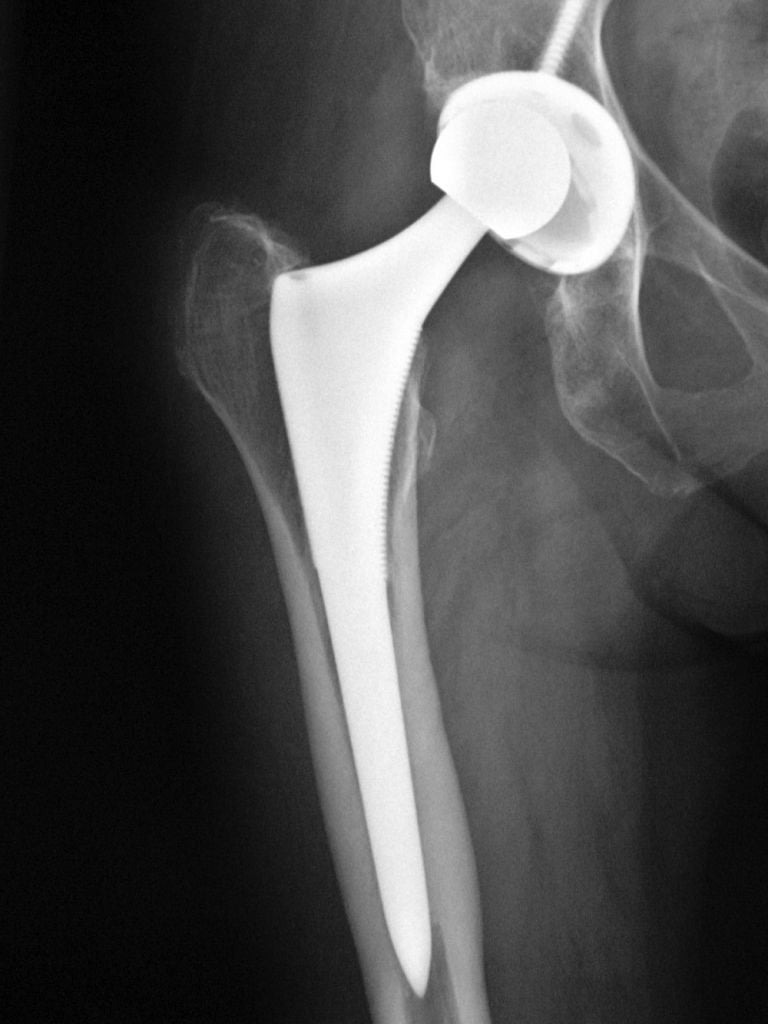
Износ полиэтиленового вкладыша вертлужной впадины. Обратите внимание что головка находится не по центру, а смещена вверх.
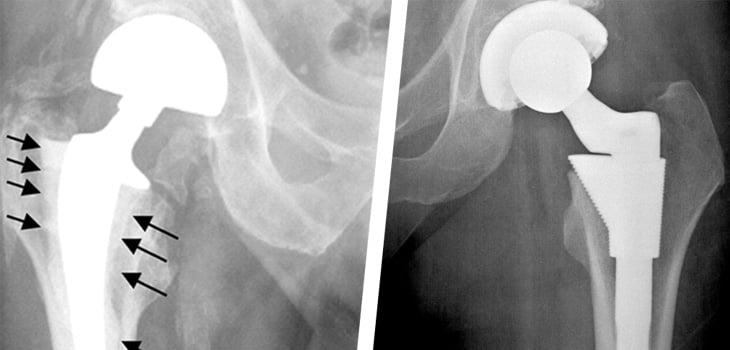
Здесь изображено как поставили имплант с усиленной платформой.
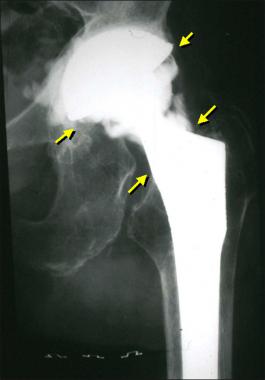
Стрелками указаны зоны инфекционного поражения.
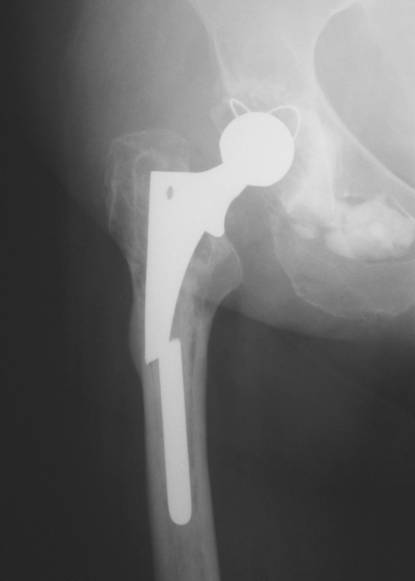
Перелом импланта случается очень редко.
Чтобы этого не случилось, важно соблюдать простые правила осторожности. Ведь лечение перелома в месте фиксации устройства, как правило, более длительное и сложное, чем терапия простого перелома кости. Это же касается и проблем с коленным суставом
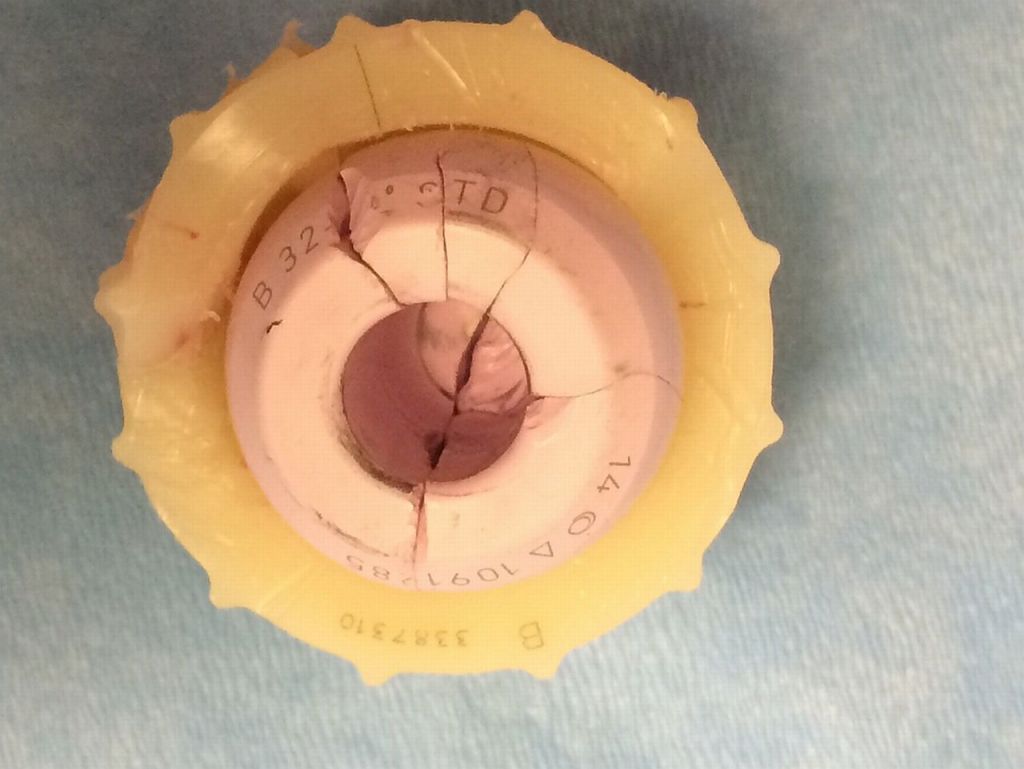
Раскол керамики тоже случается редко.
Выбор качественного протеза от проверенного производителя сводит к минимуму риск поломки!
При возникновении аллергической реакции на материалы, из которых изготовлен эндопротез. В подобной ситуации его могут заменить на полностью неаллергенный.
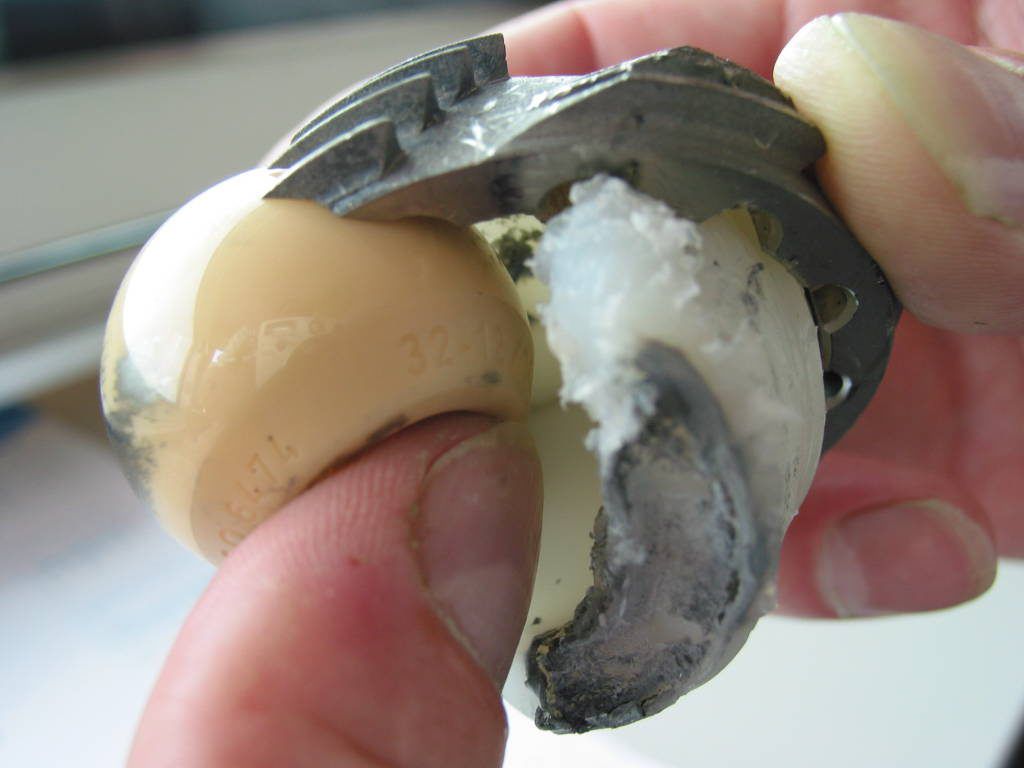
Протез пациента ведущего слишком активный образ жизни.
Если при первичном эндопротезировании тазобедренного сустава предупредить хирурга об имеющихся аллергических реакциях, то это, возможно, избавит от необходимости ревизионного эндопротезирования.
Устройство ревизионных эндопротезов
При выполнении повторных операций хирурги могут использовать различные типы приспособлений: цементные и бесцементные. Возможно комбинирование двух видов креплений; все зависит от образа жизни больного, его возраста и опыта хирурга.

Ревизионные импланты отличаются большими размерами.
Ревизионные эндопротезы иногда имеют отличия:
- Особой может чашка – компонент, заменяющий суставную впадину. Ее главное отличие заключается в специальном дизайне, помогающем равномерно распределять вес по обширной поверхности, тем самым уменьшая вероятность расшатывания.
- При разрушении и чрезмерной разработанности костей применяются нестандартные элементы. Их особенность – пористая поверхность; она дает возможность костным тканям прорастать в протез. Это значительно укрепляет фиксацию.
Подготовка к операции
Первый этап подготовительных мероприятий – разработка плана. Его составляет хирург на основе всех собранных данных о пациенте и результатов всевозможных исследований. Обязательно оцениваются противопоказания и факторы риска, даже если на момент первичной установки таковых не было! Иногда оперативное вмешательство требует переливания крови. На сегодняшний день оптимальным и самым безопасным подходом считается заблаговременная заготовка крови самого пациента.
Особенности ревизионной операции
Техника проведения повторного протезирования имеет множество отличий от первичной процедуры; основные из них – это:
- Необходимость в заборе собственной костной ткани с последующей установкой в место крепления устройства. Это связано с тем, что при вторичном вмешательстве часть прилежащих костей разрушается, и надежная, прочная фиксация становиться невозможной.
- Предварительное очищение места установки от остатков цемента (если исходное крепление было выполнено с его помощью) и других инородных частичек.
- Установка дренажа для оттока содержимого раны, с последующим послойным сшиванием и наложением асептической повязки.


Послеоперационный период
Сразу после операции за пациентом ведется тщательное наблюдение. При этом соблюдаются некоторые меры:
- через нос или лицевую маску подается кислород;
- ведется наблюдение за жизненно-важными показателями;
- нахождение пациента в горизонтальном положении (на спине) с распоркой между ног (помогает избежать вывихов), и в антитромботических чулках (для предотвращения образования тромбов еще применяются лекарственные средства);
- выполнение необходимых инъекций: обезболивающих, противовоспалительных, а также антибиотиков;
- проведение дыхательных упражнений для профилактики осложнений.
Реабилитационные мероприятия
Программа реабилитации избирается хирургом индивидуально, в зависимости от сложности операции, состояния пациента после нее и результатов рентгеновского обследования. Ревизионное вмешательство является более травматичным, чем первичное, поэтому важно быть готовым к длительному восстановлению. Время, когда можно будет оказаться от костылей, определяется врачом, но иногда оно доходит до года!
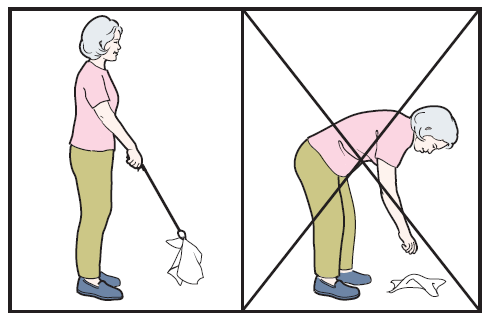
Техника безопасности движения на 99% совпадает с принципами после первичной операции.
После повторного протезирования человеку необходимы профилактические осмотры и диагностика, поэтому некоторое время приходится регулярно посещать хирурга-ортопеда. Если была проведена двухсторонняя замена тазобедренного сустава, инвалидность может быть оформлена в случае тяжелых последствий и невозможности возобновить двигательную активность в полном объеме.
Стоимость ревизионного эндопротезирования
Как правило, стоимость повторной операции превышает цену на первичную установку имплантата. Причин несколько:
- более продолжительный срок пребывания в больнице;
- более длительная и сложная операция;
- большая цена устройств.
Цена специальных ревизионных эндопротезов может превышать цену обычных в 2 раза (иногда больше).
Роль эндопротезирования суставных поверхностей остается спорной. Несмотря на изначальный энтузиазм по поводу замены суставных поверхностной как альтернативы тотальному эндопротезированию тазобедренного сустава, недопустимое число неудач в первые несколько лет после операции годы привело к уменьшению количества этих операций. С возрождением интереса к паре трения метал-метал и с появлением поперечно связанного полиэтилена хирурги вновь возвращаются к эндопротезированию суставных поверхностей.
В прошлом было предложено множество вариантов замены суставных поверхностей (рис. 1). Главное преимущество такой процедуры - сохранение костного вещества шейки бедра. В отличие от однополюсного и тотального эндопротезирования тазобедренного сустава, при которых приходится жертвовать головкой и шейкой бедра, а также вскрывать интрамедуллярный канал, при замене суставных поверхностей кость проксимального отдела бедра остается интактной, что имеет колоссальное значение при возникновении потребности в ревизии.

Рис. 1. Варианты замены суставных поверхностей (Morrey B.F. Joint replacement arthroplasty, 2003).
Одно из первых сообщений о самом раннем использовании чужеродного материала для пластики суставных поверхностей появилось в 1840 г.: в Соединенных Штатах Carnochan использовал деревянный блок как вставку между поверхностями височно-нижнечелюстного сустава. С тех пор множество хирургов применяли различные материалы и ткани для интерпозиции поверхностей тазобедренного сустава. В 1905 г. J.B. Murphy сообщил об использовании мышцы и фасции в качестве прокладки в пораженных суставах. В 1913 г. P.P. Вреден предложил использовать с этой целью свиной пузырь. В 1918 г. такую же методику использовал W.S. Baer. M.N. Smith-Petersen первым предложил полноценную замену суставных поверхностей, или так называемую двойную колпачковую (чашечную) артропластику. Он разработал колпачок, сделанный из стекла, который помещался между головкой бедренной кости и вертлужной впадиной для лечения артроза. Стеклянные колпачки были слишком хрупки, чтобы противостоять силам, возникающим в тазобедренном суставе, и они часто ломались. В 1938 г. он заменил стекло виталлиумом и за следующее десятилетие установил более 500 таких колпачков.
В 50-х годах были разработаны различные модификации колпачковой артропластики. E.J. Haboush сообщил о двух случаях двухколпачковой артропластики, когда два металлических колпачка были установлены с акриловым цементом: один на головку бедренной кости, а другой - в вертлужную впадину. Возможно, это было одним из первых случаев использования метилметакрилата в эндопротезировании тазобедренного сустава. Вскоре после этого С.О. Townley разработал однополюсный вариант, в котором металлический колпачок устанавливался на короткой изогнутой ножке. В 1960 г. он предложил вертлужную чашку, выполненную из полиуретана, а позже - из полиэтилена. Оба компонента устанавливались на цементе. Хотя С.О. Townley первоначально сообщил о превосходных результатах, в дальнейшем расшатывание вертлужного компонента стало серьезной проблемой. С более широким распространением обычного тотального эндопротезирования тазобедренного сустава интерес к замене суставных поверхностей снизился.
Замена суставных поверхностей в различных модификациях продолжала использоваться в небольших объемах и в 70-80-х годах как альтернатива обычному тотальному эндопротезированию у молодых и активных пациентов. В настоящее время используется множество различных имплантатов для замены суставных поверхностей, которые различаются конструктивно, в зависимости от используемых материалов, методики установки и инструментального обеспечения.
Пациенты с асептическим некрозом головки бедренной кости (АНГБК) составляют около 10% всех случаев первичного эндопротезирования тазобедренного сустава. Большинство из них молоды, а почти у половины процесс является двусторонним. Для их лечения с переменным успехом применялось множество различных хирургических вмешательств, таких как декомпрессия очага, васкуляризированные и неваскуляризированные костные трансплантаты, пластика на мышечной ножке, остохондральные трансплантаты и различные типы остеотомии бедра. Однако при достаточно большом очаге повреждения (вовлечено более 30% головки) или субхондральном коллапсе результат таких органосохраняющих вмешательств бывает обычно неудовлетворительным, и операцией выбора является эндопротезирование. Вариантами эндопротезирования может быть замена головки бедра (однополюсный или биполярный протез), тотальное эндопротезирование и замена суставных поверхностей. Биполярные и однополюсные эндопротезы при использовании у молодых пациентов приводят к ранним неудовлетворительным результатам. Несмотря на то, что тотальное эндопротезирование - чрезвычайно эффективная операция при остеоартрозе тазобедренного сустава, частота неудач при асептическом некрозе у молодых пациентов существенно выше. Исследование, выполненное в Mayo Clinic, показало, что через 17,8 лет у пациентов с асептическим некрозом было выполнено 79% ревизий в сравнении с 39% при другой этиологии. Другое сравнительное исследование подтверждает, что у пациентов с асептическим некрозом моложе 50 лет частота неудачных результатов значительно выше по сравнению с больными остеоартрозом. Вследствие недостаточной эффективности альтернативных эндопротезированию хирургических методов лечения АНГБК и худшими по сравнению с другими нозологическими формами исходами тотального эндопротезирования вновь появился интерес к замене суставных поверхностей как одному из этапов лечения. Замена суставных поверхностей устраняет боль и восстанавливает функцию, не нарушая целостности проксимального отдела бедра, что обеспечивает благоприятные условия для ревизионной операции.
Существует три основных типа замены суставных поверхностей:
- частичная замена головки бедра;
- замена суставной поверхности головки бедра;
- тотальная замена суставных поверхностей (бедренной и вертлужной).
Частичная замена суставной поверхности головки бедра
Результаты этих операций при АНГБК, очень многообещающие в раннем послеоперационном периоде, оказались неудовлетворительными при средних и длительных сроках наблюдения. Основываясь на доступных сообщениях в литературе, трудно оправдать использование этих устройств в настоящее время.
Замена суставной поверхности головки бедра
Этот метод был предложен как разумный выбор для лечения молодых пациентов с АНГБК, потому что обеспечивал устранение болевого синдрома и восстанавливал функцию с выживаемостью 80% в средне-отдаленные сроки. Если замена суставной поверхности головки бедра выполнялась при III или начальной IV стадиях заболевания, отличные результаты через 5 лет были получены в 91% случаев, а через 10,5 лет - в 62% отмечались хорошие и отличные результаты по шкале Харриса. К.A. Krackow с соавторами сообщали о хороших и отличных результатах у 84% пациентов при среднем периоде наблюдения 3 года. В другом исследовании Н.С. Amstutz с соавторами проанализировали 37 тазобедренных суставов, средний возраст пациентов составил 30 лет. Отмечалось существенное восстановление функции и снижение болевого синдрома после операции. Через 7,5 лет в 11 (30%) случаях потребовалась ревизия, у 10 пациентов произошло истирание хряща вертлужной впадины, а у одного - асептическое расшатывание. Восьми пациентам были установлены тотальные эндопротезы, а в трех случаях была выполнена замена суставной поверхности вертлужной впадины с образованием пары трения металл-металл. Общая выживаемость составила через 5 лет 79%, через 10 лет - 59% и через 14 - 45%.
Тотальная замена суставных поверхностей
Наблюдение за тотальными эндопротезами суставных поверхностей в отдаленные сроки выявило большую частоту несостоятельности различных типов имплантатов. М.А .Ritter и T.J. Gioe провели проспективное сравнительное исследование 50 пациентов с двухсторонним поражением, которым с одной стороны выполнялось обычное тотальное эндопротезирование, а с другой - замена суставных поверхностей. Они сообщили, что значительно чаще наблюдались линии рентгеновского просветления на границе цемента и кости вертлужной впадины, и большее число суставов подверглись ревизии при замене суставных поверхностей.
Н.С. Amstutz с соавторами провели сравнительное исследование обычного эндопротезирования и замены суставных поверхностей, результаты которого показали большую частоту несостоятельности вертлужных компонентов из полиэтилена во второй группе пациентов. Авторы считают, что это связано с более молодым возрастом пациентов.
В последние годы исследовалась концепция замены суставных поверхностей износостойкими имплантатами, способными обеспечить хорошие трибологические характеристики и низкий уровень изнашивания. С этой целью рассматривались альтернативные пары трения керамика-керамика, металл-металл (CoCr) и поперечносвязанный полиэтилен. F.F. Buechel сообщил о ранних результатах применения бесцементного эндопротеза (Endotec), бедренный компонент которого состоит из короткой центральной клиновидной ножки и полусферического компонента, имеющего пористое покрытие со стороны кости, вертлужная чашка из UHMWPE фиксируется во впадине винтами. Из 60 пациентов у 57 получены отличные и хорошие результаты, выживаемость через 6 лет составила 91,8%.
В многочисленных сообщениях о результатах применения металл-металлических имплантатов для замены суставных поверхностей через 2-3 года наблюдения отмечалось менее 1% неудач. По данным Т. Nishii с соавторами, выживаемость металл-металлических протезов суставных поверхностей составляет 96% через 5 лет. При лечении данным методом 600 пациентов со средним возрастом 48,9 лет Н.С. Amstutz с коллегами не прибегали к ревизиям в сроки от 3,5 до 6 лет. Хотя результаты замены суставных поверхностей металл-металлическим протезом очень многообещающие, нерешенной остается проблема повышения содержания ионов кобальта и хрома во всех биологических жидкостях и тканях, зафиксированная в многочисленных исследованиях. Из-за отсутствия точных сведений о безопасности ионов металла остаются опасения относительно их возможной токсичности, канцерогенности и тератогенности. В настоящее время это является основной причиной осторожного применения этого метода у молодых и активных пациентов.
Причины неудач
J. Charnley в 1979 г. предсказывал, что основной причиной неудач при замене суставных поверхностей будет расшатывание вертлужного имплантата вследствие приложения мощных усилий большой бедренной головкой к тонкому и гибкому вертлужному компоненту. Причиной отказа бедренного компонента может стать перелом шейки бедра или нестабильность в результате резорбции кости и выравнивания компонента.
Важным фактором считают оставшееся кровоснабжение головки и ее жизнеспособность. M.AR. Freeman с соавторами считают, что оставшаяся часть головки и шейки бедра сохраняют васкуляризацию и не подвергается некрозу. Они исследовали по 5 бедренных головок в 2 сериях и пришли к выводу, что бедренная головка остается жизнеспособной. Такой же точки зрения придерживается Н. Wagner, который проводил подобные наблюдения. Имеется и другая точка зрения у авторов, которые наблюдали явления некроза в оставшейся части головки при ревизиях бедренного компонента. Н. Gerard гистологически подтвердил массивный некроз головки бедренной кости у 12 пациентов с резорбцией кости и просевшими бесцементными бедренными компонентами. Два отдельных исследования специально были посвящены изучению состояния кровообращения и жизнеспособности оставшейся части головки бедра и дали противоречивые сведения. E.R. Bogoch с соавторами исследовали 6 случаев ревизии. Очевидный некроз был выявлен в трех из четырех случаев, когда причиной ревизии явился перелом шейки бедра. У остальных двух пациентов бедренная головка была жизнеспособна, причиной ревизии у них явилась нестабильность вертлужного компонента. По мнению авторов, некроз произошел в процессе замены суставной поверхности, поскольку не отмечалось реакции кости на метилметакрилат. Кроме того, они наблюдали очаги ремоделирования на стороне перелома. Следовательно, перелом произошел через ослабленную зону в месте перехода жизнеспособной кости в некротизированную. При гистологическом исследовании 25 удаленных головок бедра явления некроза были обнаружены в 3 (12%), причем во всех случаях у пациентов произошел перелом шейки бедра. На основе анализа литературы можно сделать заключение, что возникновение некроза после замены суставных поверхностей зависит от хирургической методики, степени обработки головки бедра, дизайна эндопротеза, а причиной обнаружения некроза обычно является перелом шейки. Неизвестно, является ли перелом шейки бедренной кости причиной или последствием остеонекроза оставшейся части головки и шейки.
Показания
Основными показаниями является III-IV стадия асептического некроза головки бедренной кости у молодых, активных пациентов, которым поздно выполнять органосохраняющие операции (декомпрессия и тунелизация головки бедренной кости) и бесперспективно лечить консервативными методами.
Противопоказания
Противопоказанием к операции являются активный инфекционный процесс, злокачественные поражения проксимального отдела бедра или вертлужной впадины, кистозные изменения в головке и шейке бедренной кости и открытые зоны роста. Относительным противопоказанием можно считать анатомические нарушения на фоне врожденных диспластических процессов или посттравматические деформации у пациентов старшего возраста. Нет четкого возрастного предела для замены суставных поверхностей, но пациентам старше 50 - 60 лет целесообразно выполнить стандартное тотальное эндопротезирование тазобедренного сустава.

Рис. 2. Пациентка К., 48 лет, которой по поводу асептического некроза головки бедренной кости выполнена замена суставных поверхностей (ASR DePuy): а — внешний вид эндопротеза: б — рентгенограмма через год после операции.
Для оценки состояния вертлужной впадины и проксимального отдела бедра необходимы стандартный снимок таза, а также переднезадние и боковые рентгенограммы. С помощью шаблонов определяются предполагаемые размеры бедренного и вертлужного компонентов. Дополнительные исследования в виде компьютерной и магнитно-резонансной томографии могут помочь оценить степень вовлечения в некротический процесс головки бедренной кости.
Подготовка пациента к операции не отличается от этой процедуры при обычном тотальном эндопротезировании. Положение пациента на здоровом боку с четким вертикальным позиционированием таза. Процедура по замене суставных поверхностей может быть выполнена из любого (переднего и заднего) доступа. Но выполнение из заднего доступа предпочтительно для сохранения ягодичных мышц.
Размер бедренного компонента определяется при планировании с помощью шаблонов, однако не надо торопиться и чрезмерно обрабатывать головку и шейку бедренной кости. Желательно вначале выполнить обработку на размер больше, чтобы оставалась возможность установить вертлужный компонент большего размера, чем планировалось перед операцией. Перед началом обработки бедренной кости определяется центр головки и устанавливается центратор, затем задается направление для проведения спицы с небольшим вальгусным отклонением от оси шейки. Положение спицы оценивается с помощью инструментов. После проведения спицы головка бедренной кости обрабатывается сначала конусной, а затем полой цилиндрической фрезами. После подготовки головки бедренной кости обрабатывается вертлужная впадина. Ее обработка производится так же, как для стандартного полусферического компонента. Устанавливаемый вертлужный компонент должен соответствовать предполагаемой головке бедренной кости либо быть меньше. Поскольку невозможно осуществить дополнительную фиксацию винтами, у хирурга должна быть уверенность в достаточной начальной стабильности вертлужного компонента. После установки вертлужного компонента производится установка бедренного компонента на костном цементе. Ушивание капсулы сустава и восстановление коротких наружных ротаторов выполняется согласно стандартам при использовании заднего доступа. Нагрузка на оперированную конечность ограничена в течение 3-4 недель, затем постепенно увеличивается.
В настоящее время рекомендуется выполнять замену поверхностей тазобедренного сустава у молодых пациентов с III или ранней IV стадией АНГБК. В результате замены суставных поверхностей молодые, активные пациенты с выраженным некротическим повреждением головки, при котором невозможны другие методы хирургического лечения, получают практически полное восстановление функции, отсутствие болевого синдрома и возможность полноценной жизни на неопределенный промежуток времени. При необходимости ревизии у пациента имеется уже имплантированный вертлужный компонент, и он нуждается только в установке ножки эндопротеза с головкой, соответствующего размера.
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб
Читайте также:


