Оссификация тазобедренного сустава у детей
Опорно-двигательный аппарат человека и тазобедренный сустав тесно взаимосвязаны. Окостенение хрящей происходит не сразу. Ребенок рождается с хрящевой тканью и к 20-22 годам хрящи полностью меняются на кости. Костные клетки зарождаются у ребенка еще внутриутробном развитии, тазобедренный сустав формируется также в эти периоды.
Бывают случаи, когда младенцы рождаются на свет недоношенными, при этом и суставные ядра также будут маленькие, которые не дадут произойти процессу окостенения. Доношенные дети также могут иметь эту патологию и у них наблюдается нарушение развития опорно-двигательного аппарата. Если на протяжении первого года жизни и развития ребенка ядра не начнут развиваться, под большой угрозой будет функционирование тазобедренного сустава.
Какие факторы провоцируют оссификацию?
С развитием ребенка увеличивается в размерах и его тазобедренный сустав. Все тоже самое происходит и с ядрами – они растут. Но в нашей жизни не все так просто. Есть факторы, которые могут повлиять на этот процесс. Итак, задержка роста суставных ядер называют оссификацией.
Ребенок страдающий рахитом, недополучает в котную ткань питательных веществ. Это и есть оссификация, которой страдают многие дети. Если малыш страдает неправильным развитием костной ткани бедренного сустава (дисплазия), это тоже отражается на плохом развитии ядер.
Во время искусственного кормления новорожденного ослабевает иммунная система, что несомненно сказывается на развитии оссификации.
Основные признаки дисплазии:
![]()
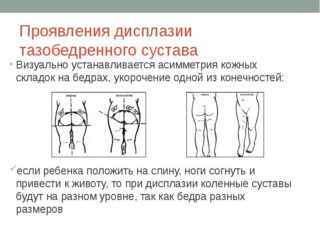
кожные складки ассиметричны;- одна конечность короче;
- щелчки при движении бедра;
- сложно отвести в сторону ногу ребенка.
Дисплазия чаще встречается у девочек, и врачи наблюдают закономерность врожденного вывиха тазобедренного сустава именно с левой стороны. Обнаружить патологию можно не сразу, после рождения проходит около месяца прежде чем врачи заметят изменения опорно-двигательного аппарата ребенка. Очень важно, чтобы при зачатии ребенка оба родителя были здоровы, ведь любая патология может отразиться на развитии вашего чада и привести к оссификации тазобедренных суставов.
Итак, на развитие оссификации влияют такие факторы:
- дисплазия (нарушение развитие тканей);
- генетический характер (здоровье родителей сказывается на развитии малыша);
- рахит (часто наблюдается у маленьких детей);
- тонус матки во время беременности.
Именно эти факторы могут повлиять на развитие патологии.
Как диагностировать и лечить?
Если врач будет подозревать неправильное развитие окостенения тазобедренного сустава, он назначит диагностические исследования, при чем не одно, чтобы полностью быть уверенным в диагнозе.
Основные виды диагностики:
- УЗИ сустава;
- Сонографическое обследование;
- Рентген тазобедренного сустава.
Лечение будет основываться на профессиональных массажах, припарки морской солью, принятие ванны с морской солью. Родители должны будут приобрести специальные шины, которые помогут правильно развивать опорно-двигательную систему малыша. Также нужно будет пройти профилактику рахита и дисплазии.
Не стоит начинать лечение без опытного специалиста, ведь только он сможет контролировать весь процесс и следить за изменениями. Молодые родители должны быть внимательны и следить за тем, чтобы ребенок не повредил тазобедренный сустав.
Запомните! Не садите ребенка и не ставьте его на ноги до того времени, пока не стабилизируется сустав и не укрепится правильно.
Медицинская статистика новорожденных детей говорит, что в 2 – 3 % случаев встречается врожденная дисплазия ТБС. В 80% из них патология обнаруживается у девочек. Задержка формирования ядер окостенения тазобедренного сустава начинает развиваться внутриутробно. В течение первого года жизни кости таза должны стабилизироваться и начать развиваться, но это происходит не всегда, поэтому особое внимание педиатры уделяют формированию костной ткани в первые пол года жизни.
Более серьезная патология – аплазия ТБС. При этом отсутствует какая-либо часть сустава – головка бедра или вертлужная впадина.
Анатомические особенности
Кости таза начинают формироваться на 6 неделе внутриутробного развития и заканчивают свой рост, когда человеку исполняется 19 – 20 лет. Самым важным и ответственным периодом является внутриутробный и первый год жизни. Поскольку связочный аппарат у младенцев еще слабый, тазобедренный сустав нестабилен. У недоношенных детей он незрелый, так как окончательно формироваться заканчивает в 8 – 9 месяцев внутриутробного развития.
Следующие три месяца показывают, как развивается сустав:
- уменьшается ли угол вертикального расположения вертлужной впадины – в норме он должен уменьшиться с 60 градусов до 50;
- совпадает ли головка бедренной кости с центром круглой впадины и степень вхождения.
При дисплазии задерживается оссификация (процесс образования) тазобедренных суставов у грудничков. Процесс может развиваться по-разному:
- в виде заращения вертлужной впадины или заполнение ее жировой тканью;
- увеличения или уменьшения размеров бедренной головки.
Это приводит к несоответствию размеров бедренной головки и впадины. При несвоевременном обращении родителей ребенка к врачу сустав может полностью разрушиться, что грозит операцией по его замене.
Норма развития по месяцам
При рождении ядра окостенения тазобедренных суставов у детей имеют размеры от 3 до 6 мм, однако могут появиться позже – до 6 месяцев.
Первые три месяца определить проблему тяжело, потому что сустав представляет собой хрящи, которые не видны на рентгеновских снимках и УЗИ. Первую информацию о состоянии суставов можно получить другими способами.
В 4 месяца появляются признаки окостенения головки бедра. У девочек центры появляются раньше, чем у мальчиков. При отсутствии ядер окостенения тазобедренных суставов в течение 6 – 7 месяцев, процесс формирования сустава считается запоздалым, и врачи предлагают коррекционную гимнастику или ношение приспособлений, удерживающих ножки малыша в согнутом разведенном положении.
Если в течение 6 месяцев у ребенка не развивается ядро окостенения, его опорно-двигательный аппарат находится под угрозой.
В норме при развитии ядер окостенения тазобедренных суставов до 5 – 6 лет прирост костной ткани должен увеличиться в 10 раз.
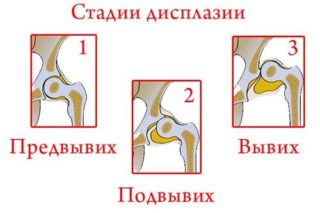
Дисплазию различают по степеням:
- Незрелость ТБС. Может наблюдаться у здоровых детей. Не является патологией.
- Дисплазия первой степени – предвывих. Патология видна на рентгеновских снимках. Бедренная кость находится на своем месте без смещения.
- Подвывих, при котором головка частично смещена, но находится в вертлужной впадине.
- Вывих ТБС – бедренная головка находится отдельно от впадины или выше нее.
Замечено, что при отсутствии тугого пеленания с прямыми ногами дисплазия способна самоустраняться в течение первых шести месяцев жизни.
Причины нарушения оссификации ядра
Выделяют 4 группы причин, которые оказывают влияние на неполноценное формирование тазобедренных суставов у детей:
- Нарушения внутриутробной закладки тканей. Патология плохо поддается лечению, так как некоторые ткани изначально отсутствуют и не могут вырасти.
- Генетическая предрасположенность. Передается по материнской линии.
- Врожденные патологии позвоночника и нервной системы. Обычно имеют сопутствующие нарушения опорно-двигательного аппарата.
- Воздействие гормонов матери на организм ребенка. Предположение оправдывает себя, так как в первые месяцы после рождения сустав начинает развиваться нормально. Такие проблемы легче всего лечатся, а иногда проходят незамеченными.
Кроме основных причин, влияющих на задержку развития бедренного сочленения, выделяют факторы, способствующие появлению симптомов:
- повышенный тонус матки, тазовое предлежание ребенка, крупный плод;
- недостаточное поступление в организм матер питательных веществ – кальция, йода, витамина D, железа, витамина Е, витаминов группы В;
- многоплодная беременность;
- искусственное вскармливание новорожденного;
- эндокринные нарушения – гипотиреоз, сахарный диабет одного из родителей;
- рождение ребенка зимой, когда меньше солнца и витамин D в коже не вырабатывается, в результате хуже усваивается кальций.
Вирусные или бактериальные инфекции матери в период вынашивания плода могут провоцировать недоразвитие тазобедренного сустава.
Диагностика патологии
Обнаружить проблему нужно раньше, так как лечение переносится малышом гораздо легче, чем в старшем возрасте. При первом посещении ортопеда или травматолога проводится осмотр ребенка:
- Складки на одной ноге расположены выше, значит есть риск патологии на этой стороне. Явно выраженная асимметрия – признак дисплазии. Незначительно выраженная не является подтверждением диагноза.
- Симптом щелчка – наиболее достоверный признак, по которому определяют наличие дисплазии без медицинской аппаратуры. При разведении ножек и надавливании на большой вертел слышен слабый хруст – головка бедра вправляется в круглую впадину. При сведении в обратном порядке звук повторяется – головка выходит из впадины.
- В норме грудничок способен развести ножки на 90 градусов. При патологии обе ноги или одна не ложатся на плоскость. Один из самых достоверных признаков, по которым определяют проблему на самых ранних стадиях.
- У детей старше 1 года по причине не леченной дисплазии могут укорачиваться конечности со стороны вывиха. Для определения кладут малыша на спину. Ноги согнуты в тазобедренном суставе. Стопы находятся на столе. Разницу определяют по высоте колен.
Детям в возрасте от 4 месяцев назначается рентген или ультразвуковое исследование.
Методы лечения

В возрасте до 6 месяцев малышам рекомендуется ношение стремян без ограничения подвижности суставов. После 6 месяцев при отсутствии прогресса в формировании ядрышек нужна фиксирующая конструкция – перекладина между разведенными ногами. При задержке развития ТБС дополнительно назначаются препараты кальция и прогулки на воздухе, солнечные ванны. Если ребенок находится на грудном вскармливании, препараты кальция назначаются матери.
Массаж начинают проводить с первых дней жизни, если при осмотре выявлено отставание в развитии тазобедренного сустава. При регулярном проведении массажных процедур патология может исчезнуть самостоятельно к трехмесячному возрасту.
Лечебная физкультура также проводится рано. Это позволяет улучшить кровоснабжение суставов, способствует укреплению мышц и связок. Упражнения делаются в двух положениях: лежа на спине и на животе. В период лечения ребенка нельзя сажать и ставить на ножки.
Температура расплавленного парафина должна бать в пределах 40 – 45 градусов для маленьких детей. Процедура направлена на ускорение кровотока в пораженном месте. Мышечная ткань лучше развивается при тепловой стимуляции. В парафин иногда добавляют озокерит. Для лечения дисплазии ТБС детям накладывают слой парафина от области ягодиц до стопы в форме сапожка. Новорожденным вещество держат на теле 7 минут. После 6 месяцев – 10 минут. После процедуры проводят массаж. Рекомендуется 20 обертываний парафином.
Профилактика патологии у детей
Профилактику начинают с питания матери во время беременности. Если в семье по материнской линии случались заболевания суставов, можно предугадать, что у новорожденного ребенка могут быть подобные проблемы. Особенно, если ребенок – девочка.

Малышу следует вовремя начинать давать прикорм и витамины, если проводится лечение. Осенью и зимой дополнительно назначается витамин D. Помогают закаливания и контрастные процедуры на область таза.
Своевременный ранний осмотр ребенка – в 1 месяц, 3 месяца от рождения. Тугое пеленание может негативно отразиться на состоянии суставов. Еще в конце прошлого столетия в Японии проводилась программа, которая не рекомендовала пеленание детей грудного возраста. Информацию старались донести до бабушек, ухаживающих за младенцами, чтобы те не пользовались старыми методами. В результате случаи дисплазии в стране снизились до 0,1 %.
Старших детей рекомендуется отдавать в бассейн на плавание, чтобы развивались мышцы и суставы, так как остаточные явления дисплазии могут проявляться в зрелом возрасте в виде коксартрозов.
Профилактические меры для матери
Тяжелое протекание беременности – токсикоз, повышенный тонус матки, беременность двойней – являются факторами риска, при которых замедляется развитие тазобедренного сустава. Чтобы избежать последствий, мать должна рационально питаться, употреблять витамины, минеральные вещества. Во второй половине беременности контролировать маточный тонус и больше гулять на свежем воздухе.
В начале беременности женщина должна сообщить врачу, если в семье были случаи заболевания тазобедренных суставов. После рождения ребенка мать обязана приносить малыша для регулярных осмотров узкими специалистами.
Задержка оссификации тазобедренных суставов – задержка развития оссификации головок бедренных костей, которое может привести к заболеваниям различной этиологии. В статье мы разберем, почему возникает задержка формирования ядер окостенения тазобедренных суставов.

Оссификация
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) задержка оссификации не обозначается отдельным кодом.
Анатомические особенности
Оссификация представляет собой естественный процесс формирования кости в детском и подростковом возрасте. Патологии приводит к увеличению или уменьшению образования костей. Кости возникают там, где они не предназначены.
Кости развиваются либо из соединительной ткани, либо из предшественника хряща. Во время фазы роста кости формируются на границе между метафизом и эпифизом. У взрослых людей кости регулярно обновляются активностью остеобластов (остеогенных клеток) и остеокластов (костно-разрушающих клеток).

Метафиз
Задержка оссификации возникает по следующим причинам:
- В результате приобретенных патологий: ОП, несчастного случая, травмы.
- В следствие врожденных расстройств: наследственной карликовости.
Излишние мышцы и нарушения обмена веществ также могут быть причиной. Иногда костный рост задерживается по неизвестной причине (идиопатическая задержка).
Кости человеческого скелета имеют различные формы. Они состоят из органического коллагена в виде белка, жира, воды, фосфата и кальция. Между костной тканью находятся остеобласты и остеокласты в виде небольших клеток. Остеобласты соединены тонкими каналами и продуцируют костное вещество, а остеокласты разрушают костные структуры.
Кожная оссификация развивается из соединительной ткани, образованной мезенхимными клетками. Когда кости растут, клетки хорошо снабжаются кровью. Мезенхимные клетки возбуждаются, чтобы образовывать остеобласты, которые производят новую кость. Примерно с 19 лет рост перихондриальной кости завершен. Хрящевые клетки становятся крупнее и кальцифицируются.
Причины отклонений
В медицине различают болезни, которые замедляют или ускоряют оссификацию. У пациентов с ахондроплазией кости растут по ширине, а не по длине. Хрящевые клетки становятся крупнее и кальцифицируются. Поскольку в пораженной кости отсутствуют клетки хряща, они не могут расти в длину. На позвонки, ребра и черепные кости не влияет ахондроплазия, поэтому эти части нормальные, но кажутся больше. Аплазия ядер наблюдается при дисплазии ТС.
Маленькие костные новообразования обычно не вызывают дискомфорта. Перелом костей является наиболее частой причиной костных наростов. Чем сложнее переломы, тем больше вероятность оссификации. Многократные травмы чаще вызывают чрезмерную оссификацию. Синяки и инфекция могут способствовать развитию недуга.
Баланс метаболизма фосфата кальция регулируется паратиреоидным гормоном, кальцитриолом (витамина D) и кальцитонином. Большая часть запасов кальция и фосфата находится в форме гидроксиапатита и хранится в костных структурах. Витамин D необходим не только для введения кальция и фосфата в кости (минерализация), но также способствует их абсорбции из кишечника. Если возникает гиповитаминоз, биодоступность кальция снижается. Люди синтезируют витамин D преимущественно из промежуточного продукта биосинтеза холестерина – 7-дегидрохолестерина. Он преобразуется действием ультрафиолетового излучения на коже до витамина D3, в печени до 25-гидроксихолекальциферола, а затем в почках 1α-гидроксилазой до фактически эффективного гормона 1,25-дигидроксихолекальциферола (кальцитриол). Только небольшую часть кальция пациент получает из рациона питания.

Витамин D
Отсутствие витамина D у новорожденных значительно влияет на нормальное формирование костей. Дефицит витамина D автоматически приводит к дефициту кальция. Поскольку большинство костей содержат кальций, дефицит нарушает нормальный рост костей (может наблюдаться отсутствие различных ядер окостенения). Поэтому новорожденных часто кормят витамином D.
Другие болезни могут повредить почечные канальцы и, следовательно, увеличить потери фосфатов и кальция. Исключение из этих заболеваний – относительное отсутствие фосфата у недоношенных детей. В этом случае можно компенсировать расстройство.
В некоторых случаях недостаток фосфатов может привести к рахиту. В дополнение к наследственному семейному гипофосфатемическому рахиту (фосфатный диабет) повреждение почечных канальцев (синдром Де Тони Фанкони) способно привести к расстройству.
Существует несколько наследственных форм гипофосфатемического рахита. X-связанный доминантный гипофосфатемический рахит является наиболее распространенной формой. Он возникает в 1 случае из 20 000. 70% пациентов имеют мутации фосфатного регуляторного гена PHEX на Х-хромосоме. PHEX кодирует протеазу, которая расщепляет небольшие пептидные гормоны. Протеаза экспрессируется в зубах, костях и паращитовидных железах и снижает концентрацию фактора роста фибробластов (FGF-23).
Симптомы
Уже на втором-третьем месяце жизни появляются первые симптомы рахита. Дети становятся чрезмерно возбужденными, потливыми, появляется зуд и сильный озноб. Примерно с четвертого месяца жизни у детей развивается запор и появляются признаки размягчения черепа.
Важно! При возникновении судорог нужно срочно отвезти ребенка в больницу, чтобы предотвратить осложнения. Несвоевременная терапия может привести к фатальным последствиям для здоровья и ухудшить прогноз болезни.
Гипокальциемия приводит к чрезмерной возбудимости мышц и мышечным судорогам. Череп постепенно сглаживается. Эти типичные признаки встречаются только в детстве. При приобретенном взрослом рахите, называемом остеомаляцией, деформации отсутствуют. В этом случае наблюдаются только переломы и сильные боли.
Диагностические исследования
Типичные симптомы, изменения костей, видимые на рентгеновском снимке, и повышенная активность щелочной фосфатазы в крови помогают правильно поставить диагноз. Поскольку рентгенографическое исследование не показывает каких-либо специфических отличительных признаков между дефицитом кальция и фосфатов, необходимо провести различие между этими формами с помощью лабораторных исследований.
Для этой цели измеряют концентрацию паратиреоидного гормона. Концентрация отдельных предшественников витамина D помогает точно определить патологию.
Лечебные мероприятия
Лечение всегда зависит от причины задержки оссификации различных головок бедренных костей.
В случае классического рахита детям дают витамин D и кальций в высокой дозе в течение трех недель, а затем в значительно сниженной дозе в течение еще трех недель. Впоследствии достаточно перейти на богатую кальцием диету с соответствующим воздействием солнца.
Если мягкая кость насыщена кальцием, можно снижать дозу лекарств. В свою очередь, витамин D-зависимый рахит типа II с трудом поддаётся лечению. Кальция и дигидроксихолекальциферола в виде таблеток здесь может быть недостаточно. В таких случаях необходимы дополнительные вливания кальция, чтобы сделать кость достаточно эластичной. Впоследствии кальций все еще следует принимать в чрезвычайно больших количествах, чтобы поддерживать нормальный уровень кальция в крови.

Дигидроксихолекальциферол
Профилактика патологии
Согласно рекомендациям Минздрава, младенцы в первый год жизни должны принимать профилактическую дозу витамина D3 со второй недели жизни. Комиссия по питанию Швейцарского общества педиатрии и неонатологии рекомендуют ежедневно принимать 300-500 МЕ с первых дней жизни. Максимальная суточная доза не должна превышать 1000 МЕ.
Предлагаемая доза считается безопасной. Симптомы передозировки в виде повышенной жажды, увеличение мочеиспускания, потери аппетита, запоров и нарушениях сна в редких случаях встречались в дозах более 2000 МЕ.
Важно! При гипоплазии или дисплазии ТБС не рекомендуется заниматься гимнастикой с грудничком без консультации врача.
Суставные заболевания у ребенка непроверенными способами лечить не рекомендуется. При патологиях сочленений (соединений) или отставании в развитии скелета необходимо обращаться за консультацией врача. Своевременная терапия поможет полностью предотвратить потенциальные осложнения. Рахит – серьезное заболевание, которое требует неотложной медицинской помощи. Задержка окостенения – не заболевание и не патология, а признак. Точный план лечения ребенка поможет составить квалифицированный ортопед.

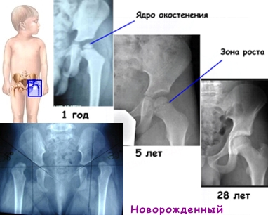
Окостенение (оссификация) тазобедренных суставов происходит в человеческом организме поэтапно и заканчивается к двадцатилетнему возрасту. Точка окостенения возникает еще у плода, и активация этого процесса осуществляется в последний триместр беременности. Неправильная оссификация головок бывает и у грудничков. Это говорит об отсутствии или замедлении оссификации (гипоплазия или аплазия ядер оссификации). При несвоевременном реагировании опорно-двигательный аппарат развивается с рядом нарушений.
Анатомические особенности
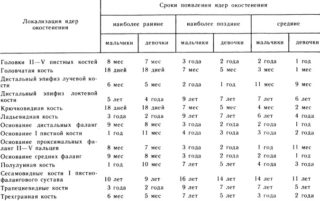
Период возникновения рентгенпризнаков центров оссификации у детей — с четырех до шести месяцев. У новорожденных женского пола процесс иногда опережает таковой, чем у мужского примерно на месяц. К пяти-шести годам зоны роста кости должны быть увеличены примерно в десять и больше раз. При меньшем росте подобное состояние расценивается как патологическое и требует немедленной терапии.
Этиология
Задержка развития участков оссификации наблюдается при некоторых патологических состояниях в организме:
- сахарный диабет,
- отсутствие вскармливания грудью,
- тиреотоксическое нарушение,
- гипотиреоз и иные нарушения обменного процесса;
- рахит (около половины случаев среди заболевших малышей);
Крайне часто неполное развитие ядер бедренного суставного образования комбинируется с дисплазией. Это патологическое состояние в основном фиксируется у девочек. Анатомическая характеристика заключается в отсутствии совмещения центров головки бедренной кости и ядра. Для этой патологии характерно недоразвитие вертлужных впадин и головки бедренной кости, что приводит к ненормальной работе последней.
Формирование дисплазии может возникнуть при следующих патологических состояниях:
- инфекционные патологии матери во время беременности;
- генетические заболевания и наследственность ребенка;
- возраст родителей старше тридцати;
- гистоз при беременности;
- ягодичное предлежание плода.
Результаты оссификации
Диспластитческое состояние формируется еще у плода, а смещается головка бедренной кости у грудничка уже при увеличении нагрузки на суставное сочленение:
- Предвывих. Ограничивается пассивное разведение согнутых под 90 0 ножек грудничка, повышенное напряжение мышц ног, отсутствует симметрия бедренных кожных и ягодично-бедренных складок.
- Подвывих. Симптом Ортолани – Маркса, при котором соскальзывает головка бедра во время приведения и вправляется при отведении. Тактильно чувствуется щелканье. Иногда заметно укорочение ноги.
- Вывих. Приводящие мышечные волокна напряжены, ограничены функции бедра при желании отвести ножку, заметен большой вертел выше линии Розера – Нелатона.
Распространенные симптомы диспластического состояния, определяемые у грудничков:
При сформированном вывихе тазобедренного сочленения наблюдается слабость ягодичных мышц, поэтому поврежденная ножка кажется короче. До 12 месяцев маленькие пациенты характеризуются неустойчивостью или прихрамыванием во время хождения, а при наличии двустороннего процесса походка ребенка похожа на утиную.
В случае двустороннего отсутствия оссификации или задержки формирования ядер оссификации патологическое состояние не причисляют к серьезным. Но при односторонней патологии необходимо немедленная терапия в стационарных условиях.
Диагностирование

При возникновении этих патологических состояний увеличивается вероятность травм или всевозможных болезней суставов в будущем. С целью недопущения последствий надо немедленно обратиться к врачу и получить соответствующую терапию.
При подозрении на подобное состояние применяется УЗИ, которое безопасно для новорожденного и является эффективным диагностическим способом для выявления ядер в головке бедренной кости и оценивания двигательных функций.
При сомнении используют рентгенисследование (прямая проекция).
Лечебный комплекс
Комплекс лечебных мер проводится после диагностирования и состоит из следующего:
- Профилактика и терапия детского рахита (достаточная инсоляция, витамин Д).
- Использование пециальной шины с целью правильного взаиморасположения составляющих тазобедренных сочленений и правильного их развития.
- Кальцийсодержащий комплекс, введние методом электрофореза в сочетании с фосфором и бишофитом.
- Массаж и ЛФК новорожденного.
- Электрофорез с эуфилином на пояснично-крестцовую зону позвоночного столба.
- Ванночки с добавлением морской соли.
- Парафиновые аппликации на сустав.
- Контрольное УЗИ (в конце лечения).
Во избежание неэффективности в лечебный период ребенку запрещается самостоятельное хождение или стояние.

Окостенение тазобедренных суставов проходит у человека постепенно и завершается к 20 годам. Очаг образования появляется еще у плода, но активнее всего развитие происходит в последние месяцы беременности – вот почему если ребенок появляется на свет раньше срока, то ядра его суставов будут не сформированы. Отклонение в оссификации головок тазобедренных суставов может наблюдаться и у доношенных детей, что указывает на патологию – отсутствие или замедление окостенения (гипоплазия или аплазия ядер окостенения). Если вовремя не принять меры, то развитие опорно-двигательного аппарата будет происходить с серьезными нарушениями.

В норме ядра окостенения появляются в возрасте 3-5 месяцев
Анатомические особенности
Развитие тазобедренного сустава закладывается еще в середине беременности. Ядра окостенения локализуются в области головки бедренной кости тазобедренного сустава. К моменту появления малыша основная часть детских тазобедренных суставов состоит из хряща. Размеры ядра окостенения составляют приблизительно 3-6 мм. Однако зоны окостенения могут появляться и позже, чаще до полугодовалого возраста.
Время появления рентгенологических признаков центров оссификации у детей — 4 месяцев (полгода тоже считается нормой). У девочек процесс может происходить приблизительно с опережением в месяц, чем у мальчиков. К окончанию дошкольного возраста (5-6 лет) данные зоны роста костной ткани должны увеличиться в размерах более чем в 10 раз. Если такого окостенения у детей нет, то это является признаком патологии и требуется срочное лечение.
Причины отклонений
Задержка развития зоны окостенения может произойти под влиянием нескольких факторов:
- сахарный диабет,
- искусственное вскармливание,
- тиреотоксикоз,
- гипотиреоз и другие патологии систем обмена;
- рахит костно-суставного аппарата (примерно у 50 % малышей);
Довольно часто недоразвитие ядер бедренного сустава сочетается с дисплазией сустава (врожденным вывихом бедра). Данная патология чаще наблюдается у новорожденных женского пола. Анатомическая особенность у детей с дисплазией заключается в том, что у них нет совпадения центра головки бедра и центра ядра. Дисплазия характеризуется недоразвитием вертлужных впадин и проксимальных отделов бедренной кости. Это нарушает полноценные функции бедренной кости.
Развития дисплазии можно ожидать в следующих случаях:
- инфекционные заболевания матери во время вынашивания плода;
- отягощенная наследственность детей;
- пожилой возраст родителей;
- токсикоз мамы во время вынашивания плода;
- предлежание плода ягодицами.

Для того чтобы поставить правильный диагноз, необходимо провести детальное исследование
Дисплазия развивается еще у плода, а смещение головки (вывих либо подвывих) бедренной кости бедра наступает вторично у новорожденного при нагрузке на сустав:
К наиболее распространенным признакам дисплазии, которые можно наблюдать у новорожденных, относятся:
Если нет окостенения или задержка развития ядер окостенения имеет двухсторонний характер, то такая патология суставов не считается серьезной проблемой. Однако в случае одностороннего поражения ядер со значительным контрастом на фоне другого требуется незамедлительное лечение в специализированном отделении.
Диагностические исследования
При обнаружении подобных нарушений возрастает риск травматических повреждений либо различных суставных заболеваний в будущем. Для предотвращения неприятных последствий необходимо как можно ранее обратиться к квалифицированному специалисту и получить адекватное лечение.

В качестве профилактики нужно создать для ребенка комфортные условия развития
Даже при малом подозрении на нарушение нормы или отсутствие ядер окостенения тазобедренных сочленений, ортопеды назначают проведение УЗИ для подтверждения диагноза. Сонографическое исследование сегодня является наиболее безопасным для здоровья ребенка и эффективным диагностическим методом для определения ядра окостенения в головке бедренной кости и оценки ее функций.
В сомнительных случаях, при необходимости, используют рентгенологическое исследование в прямой проекции, при котором полученная информация о состоянии зоны окостенения тазобедренных суставов является более достоверной. Однако необходимо помнить о том, что рентген-исследование допустимо применять у малышей старше трех месяцев.
Лечебные мероприятия
После правильной и, главное, своевременной диагностики ортопеды назначают комплекс лечебных мероприятий, который в обязательном порядке, как норма, должен включать:
- Профилактические и лечебные мероприятия против рахита детей (ультрафиолетовое облучение, прием витамина Д).
- Ношение специальной шины для более правильного расположения компонентов тазобедренных суставов по отношению друг к другу и их гармоничного развития.
- Назначение кальциевого комплекса в виде электрофореза с фосфором и кальцием, а также бишофитом в область тазобедренных сочленений.
- Массаж и лечебную гимнастику грудничка.
- Электрофорез с эуфилином в область пояснично-крестцового отдела позвоночника.
- Ванночки с растворенной морской солью.
- Аппликации с парафином на область пораженного тазобедренного сустава.
- Повторное УЗИ после проведенного лечения.
Во время лечения окостенений суставов ребенку нельзя позволять самостоятельно сидеть или стоять с упором на ножки. Это может привести к потере полученных в результате лечения улучшений. Ребенку нужно создать безопасную среду и не оставлять его без присмотра.
Профилактика патологии
Профилактические мероприятия должны быть следующими:
- сбалансированное питание мамы, содержащее все необходимые питательные вещества, минералы и витамины во время беременности и лактации;
- своевременное введение прикорма в рацион детей (в 5 месяцев, максимум в 7 месяцев);
- регулярное проведение массажа и зарядки для детей;
- прогулки на свежем воздухе и закаливание;
- профилактический прием витамина D до годика (обязательно в осенне-зимний период);
- регулярное посещение участкового педиатра для проведения планового медосмотра.
Если ядро окостенения отсутствует или замедляется (то есть наблюдается гипоплазия или аплазия), то это может стать пусковым фактором развития более серьезной патологии в будущем. Однако обычно, если выполнять все предписания врача, задержка окостенения у детей сходит на нет за 7-8 месяцев и кости малыша развиваются согласна предписанным нормам.

aquavita автор темы
ребенку 6,5 мес. на узи ставят задержку окостенения ядер т/б суставов. хирург говорит, на ножки не ставить, а ре сам становится, если найдет опору. были ли у кого-нибудь похожие диагнозы и как с ножками теперь?
В год поставили диагноз окостенение ядер тазобедренных суставов не соответствует норме. Ходит, бегает хорошо. Были потом на приеме у ортопеда, доверяю его мнению, сказал, что для своего возраста девочка ходит очень хорошо и уверенно, ножки ставит тоже неплохо, так что все в норме.
У нас было. Но мы раньше обнаружили около 3 мес. Не разрешали вставать на ножки до 10 мес, даже шину веленского носили. Сейчас год и два тока начинаем ходить. с ножками все ок
ой! А нам 3 мес, я ее ставлю на ножки, нельзя да? Я у врача не спросила!
У нас тоже задержка, только нам 5 мес и вставать еще не пытаемся. А вообще да, не желательно. А на счет ограничений ползать-сидеть Вы не в курсе? можно или нет? А то сынуля ползать пытается, а я и не знаю разрешать ему или нет.
ой! А нам 3 мес, я ее ставлю на ножки, нельзя да? Я у врача не спросила!
Не надо лучше. Зачем такая нагрузка ляле? Время придет сама встанет. Молокозавод
Зачем такая нагрузка ляле?
а прыгунки с 4-х мес тоже нагрузка получается?
Нельзя категорически делать что либо самому. Ставить на ножки, помогать находить опору (где ребзь её найдет если вы его не поставите?). Делать надо всё что скажет врач, если не хотите проблем (огромных даже) в дальнейшем. У нас была дисплазия. Выявили в 3 месяца (точнее подтвердили), делали массаж, гимнастику, электрофорез и т.д. Ползать пытался даже в перинке “Фрейка”. В ней же научился переворачиваться. В 6 месяцев пришли на прием, врач сказал что все хорошо (подтвердили не рантгене потом). Специально спросила что можно разрешать ребенку, так как он ползает, садится и пытается вставать на ноги. Хирург сказал: “Всё на что хватает его мозгов и сил – пусть делает.” Но это в конце лечения. В начале лечения нужно всё же поберечься. ИМХО. Понимаю что Вам сейчас тяжело с таким то ребенышем. Ему уже везде надо лезть. Потерпите ради него немного. Пусть там всё образуется как нужно и будет бегать. Это лучше чем неправильно сформированные тазобедренные суставы %) . Удачи вам.
Я счастлива по умолчанию! Пожалуйста, не лезьте в настройки!
aquavita автор темы
сидеть точно можно, хирург сказал.
а прыгунки с 4-х мес тоже нагрузка получается?
ничего не могу сказать, тк не знакома лично с механизмом. Точно знаю, что на коленках у родителей прыгать не желательно
Почитайте про дисплазию в инете, поимёте чем может грозить нелечение. Подруга после прочтения этой информации очень резво взялась за лечение дочери, сейчас им год. Всё уже в норме. А было не только отсутствие ядер окостнения, но и неправильные углы в косточках. (подвывих или предвывих называется). Это уже диагноз посерьёзнее. Все вылечили благополучно, надо только заниматься этим обязательно пока малыш маленький и лечится все хорошо.
Я счастлива по умолчанию! Пожалуйста, не лезьте в настройки!
А на счет ограничений ползать-сидеть Вы не в курсе?
cидеть и ползать можно- прямую опору на ноги ни в коем случае… моя тоже пытается встать- нам 7 с копейкой- сажу обратно…будем бороться до последнего- спит со мной на диване- в кроватке давно уже соскочила бы…
у нас тоже был подвывих небольшой- сейчас только ядер нет…
а ре сам становится, если найдет опору
убирайте от опоры… иначе сустав сформируется неправильно т.к. там хрящики ,а не кости – лучше сейчас немного помучаться, чем потом иметь проблемы всю жизнь….
Педиатр советовал в ходунки
ортопед за такой совет педиатору бы по голове дала…. исключить. вредно и здоровым детям ,а дисплазийным и подавно. тут дело не в позвоночнике а в суставе тазобедренном всё-таки…
лечитесь- соблюдайте все предписания хирурга-ортопеда и в год- может чуть позже забудете об этой проблеме раз и навсегда;)
з.ы. мы лечимся с месяца , надеюсь к году всё наладится…. удачи вам и нам;)
Самая действенная провокация на откровенность – собственная искренность.
:w_0021: Подпишусь под каждым вашим словом. Мы уже вылечились, чего и вам желаю. 🙂
Я счастлива по умолчанию! Пожалуйста, не лезьте в настройки!
Самая действенная провокация на откровенность – собственная искренность.
ортопед за такой совет педиатору бы по голове дала…. исключить. вредно и здоровым детям ,а дисплазийным и подавно. тут дело не в позвоночнике а в суставе тазобедренном всё-таки…
U-интервью с главным травматологом Екатеринбурга
U-mama: В этом отношении вредны ли ходунки и прыгунки?
Е.К.: Нет, но и никакой необходимости в них тоже нет. В некоторых случаях, при лечении той же дисплазии или врожденного вывиха бедра я рекомендую ходунки. Но лишь в некоторых случаях, именно как лечебный фактор, когда нам нужно исключить осевую нагрузку на ноги, на тазобедренные суставы, и в то же время ребенка уже невозможно удержать, чтобы он не ходил. А здоровому ребенку эти приспособления ни к чему. Как средство высвобождения маминых рук – возможно. Большого вреда от этого не будет.
Ортопед, между прочим:D Тута читать –
Мои тараканы не в голове. Они сидят в сумке, в специальной баночке.
но не ваше право, заявлять что ходунки вредны
это моё мнение и моё право его высказывать …
есть на самом деле случаи ,когда ребенок просто не пойдет без ходунков … бывает и такое , детям с неврологией их нельзя, нельзя при дисплазии -тут ортопеды запрещают , то что из-за ходунков много шансов заиметь Х и О-образные ножки- тоже давно доказанный факт .
Использовать их нужно с умом ,чтобы не нанести вреда ещё до конца не сформированому телу ребенка , что порой родители не могут сделать ….
исходя из всего этого , для себя решила,что от ходунков больше вреда ,чем пользы … настаивать на том ,что ходунки- вселенское зло- не буду … родители здоровых детишек-сами для себя решат нужны ли они им… а вот дисплазийным деткам- их нельзя.
Самая действенная провокация на откровенность – собственная искренность.
В некоторых случаях, при лечении той же дисплазии или врожденного вывиха бедра я рекомендую ходунки. Но лишь в некоторых случаях, именно
Самая действенная провокация на откровенность – собственная искренность.
Да. Но – два факта противоречат вашим утверждениям:
1. Ходунки не вредны, но и не полезны.
2. Ходунки бывают полезны при дисплазии, но назначает их врач.
Мои тараканы не в голове. Они сидят в сумке, в специальной баночке.
наш отропед- Пагосян- ходунки- запрещены! её мнению доверяю…
Наш ортопед – Марфицын, ученик Пагосян и Кожевникова. Во всех случаях вопрос решается индивидуально. Его мнение более взвешанное:)
Мои тараканы не в голове. Они сидят в сумке, в специальной баночке.
У нас был такой же диагноз – дисплазия тазобедренного сустава (в частности отставание окостенения ядер на 3 месяца!) Обещали что к году все пройдет, не прошло. Прошло к полутора. Наблюдались в “Бонуме” у Погосян. Рекомендую. Соблюдали все рекомендации врача – массаж, электрофорез, ежедневно – творог и яйцо ну и еще ряд мероприятий. Наберитесь терпения, наблюдайтесь у хорошего ортопеда и не переживайте! Будете здоровы!
2. Ходунки бывают полезны при дисплазии, но назначает их врач.
это мнение слышу впервые… для того чтобы утверждать – необходимо собрать мнение нескольких врачей…
1. Ходунки не вредны, но и не полезны.
это моим высказываниям не противоречит…почитайте выше мои высказывания и доводы …а главное:
исходя из всего этого , для себя решила,что от ходунков больше вреда ,чем пользы … настаивать на том ,что ходунки- вселенское зло- не буду … родители здоровых детишек-сами для себя решат нужны ли они им…
Самая действенная провокация на откровенность – собственная искренность.
твогор понятно …а яйцо зачем?кто в нём живет такой полезный?
Самая действенная провокация на откровенность – собственная искренность.
это мнение слышу впервые… для того чтобы утверждать – необходимо собрать мнение нескольких врачей…
Кожевников, Марфицын… два. Ищем третьего?:)
от ходунков больше вреда ,чем пользы
От “правильных” ходунков, используемых по правилам, вред один – ребзь может перевернуться. Польза тоже одна – у мамы есть 20 минут, чтобы выпрямить спину. Один-один. Ничья:)
Мои тараканы не в голове. Они сидят в сумке, в специальной баночке.
ксати что у вас насчет ходьбы? вы до полутора не ходили или вам не было запрета?
Самая действенная провокация на откровенность – собственная искренность.
Читайте также:



