Зно костей таза крестца и копчика
Екатерина, 32 года, Волгоград
В 2013 году начались боли в пояснице, врачи не смогли поставить правильный диагноз до апреля 2015 года. В Волгоградском онкологическом центре сдала анализ на гистологическое исследование, поставили предварительный диагноз: остеосаркома костей таза и креста.
Материалы биопсии были отправлены нами на пересмотр в Москву, в онкологический научный центр имени .
Там диагностировали другой диагноз: злокачественное новообразование костей таза и копчика; агрессивная остеобластома крестца. Предложили лечение. Сомнений не было, тянуть некуда, надо оперироваться! Тем более в ведущем онкологическом центре страны. Лучшие специалисты, лучшее оборудование, большой опыт и прочее, в общем — не навредят.
В июне 2015 года провели операцию по устранению опухоли.
После возвращения домой, через три месяца появились новые симптомы, постоянные боли, тонус в мышцах, трудности при передвижении и другие. Провели обследование, которое показало, что опухоль выросла вновь до прежних размеров. Новая опухоль купировала и без того слабые нервные окончания, в результате чего моя правая нога практически стала безжизненной. Было рекомендовано провести лучевую терапию в местном онкоцентре, которую провели только в апреле 2016, так как ждали рекомендаций из Москвы отсутствия собственного опыта. Провели не в полном объеме начавшихся осложнений. Ожидаемого эффекта так и не наступило. В повторном хирургическом лечении в Московском онкоцентре им. Блохина мне отказали. Иных методов лечения не назначили, кроме как обезболивающие препараты. На последнем визите к своему врачу, меня перевели на паллиативное лечение и отправили в хоспис. Через сутки мой муж забрал меня из этого ужасного заведения.
Я не теряю надежды, мне всего 32, меня сильно мотивирует мой муж, и мы отправили запросы в Петербург, Ростов, Новосибирск и другие клиники страны, везде получили отказ. По совету моей знакомой, мы обратились к представителю компании по организации лечения в Южной Корее МЕДСЕРВИС КОРЕЯ в Ростове на Дону.
Нас выслушали и сказали, что перезвонят. Ответ не заставил долго ждать, с нами связался русскоговорящий медицинский агент компании из города Пусан. По его требованию мы предоставили все необходимые медицинские документы и диски с обследованиями, для консультации со специалистом в онкологической клинике. Заочно были проведены предварительные консультации в онкологическом институте радиологии и ядерной медицины Донгнам в городе Пусан. Нам сообщили, что госпиталь готов принять меня для обследований. Нас проинформировали о предстоящих методах диагностики и последующих шагах в возможном лечении. Так же нам подробно разъяснили о самом процессе пребывания в Корее.
Опыта лечения за границей у нас с мужем не было, как и не было опыта бывать за границей. Поездка в Корею стала нашей первой совместной поездкой за пределы страны, жаль что в таком качестве. Путь был не близкий: Волгоград- Москва- Токио- Пусан. Пришлось не легко, так как я практически не ходячий больной, постоянный дискомфорт, непрекращающиеся адские боли, тошнота и головокружения сопровождали меня на всём пути. К нашему счастью нам везде помогали, в аэропортах предоставляли кресло каталку, и вместе с ней доставляли на борт самолёта. По прибытию в другие аэропорты, нас встречали подобные службы и любезно транспортировали по аэропорту до другого самолёта.
По прибытии в Пусан нас встретил агент компании МЕДСЕРВИС КОРЕЯ. Нам предоставили кресло каталку, на весь период пребывания, и мобильный телефон с корейским номером. По предварительной договорённости для нас была забронирована квартира, удобная для инвалида на коляске. Квартира оказалась чистой, светлой и очень уютной, с большим окном и хорошим видом. В квартире было всё необходимое: полностью укомплектованная кухня, , Российское телевидение и прочие полезные вещи.
На следующий день, агент доставил нас в онкологический госпиталь Донгнам. Там, в сопровождении компании, я прошла необходимые обследования и получила первые консультации врача, но для постановки точного диагноза необходимо было заключение узкого специалиста в другом госпитале, в этом же городе. Агент обеспечил наш визит в университетский госпиталь КОЩИН, где практикует профессор по онкологическим заболеваниям тазобедренного сустава. Профессор рассмотрел снимки сделаные в госпитале Донгнам и предложил повторить анализ биопсии послеоперационного материала, который мы привезли с собой из России. Через несколько дней, профессор сообщил, что истинный диагноз — остеосаркома! и что лечить меня надо было не совсем так, как это сделали врачи в Москве. Более того добавил, что вероятно моё заболевание III стадии, метастаз не обнаружено, а значит можно лечить и оперировать.
Координатор госпиталя предоставил нам предварительный план лечения, стоимость и примерные сроки пребывания в Корее.
Вот так! А в России, в прошлом году, меня отправили в хоспис, как безнадёжную. Сколько времени и сил потеряно?! На этом, наш визит в Корею закончился отсутствия финансов.
Все впечатления от поездки только положительные, восхищение и зависть, что такого Отношения, оснащения и организованности мы не нашли у себя дома.
Все понравилось, и гостеприимная Корея, и отношение, и внимание.
Особую благодарность хочу передать нашему переводчику Виктории, за профессионализм, за проникновенность и точность перевода врачу моих мыслей!
Хочется сказать только слова благодарности! Люди, которые со мной работали стали мне как родные. Спасибо за Всё!
Хочется приехать и продолжить лечение.
Всем кто прочитал мои строки, желаю только здоровья и, будьте избирательны при выборе лечащего врача!
Причины
На сегодняшний день окончательно неизвестно, почему происходит развитие злокачественных новообразований в крестце, как и в других органах и системах организма. Известны определенные факторы риска, способствующие развитию заболевания. К ним относятся:
Получение повышенных доз ионизирующего излучения;
Работа, связанная с вредными производствами, подразумевающая контакт с канцерогенными веществами;
Длительное и частое пребывание под ультрафиолетовыми лучами (на прямом солнечном свету или в солярии);
Злоупотребление никотином, нарушения в режиме питания.
Специалисты отмечают, что злокачественное новообразование в отдельных случаях может развиться после травм и операций на позвоночнике.
Виды опухоли
Остеосаркоме более подвержены молодые мужчины, чем женщины. По месту локализации такие опухоли делят на монооссальные – локализованные только в одной кости и полиоссальные. В последнем случае патологический процесс захватывает сразу несколько костей (в случае остеосаркомы крестца – позвонков). Если рассматривать классификацию по локализации злокачественных новообразований пояснично-крестцового отдела позвоночника, то в ней выделяют:
Li-Lin – опухоли , поражающие сегменты верхнепоясничной области;
Liv-Sn – опухоли эпиконуса;
SIN-SV – опухоли конуса пояснично-крестцового отдела.
Симптомы
Главным симптомом остеосаркомы крестца является сильная боль в соответствующем отделе позвоночника. К сожалению, этот симптом указывает на то, что опухоль уже сильно разрослась. Опасность заключается в том, что, разрастаясь, опухоль оказывает давление на спинной мозг и его нервные корешки, вызывая их повреждение, сдавливает кровеносные сосуды. Клинические проявления патологического процесса будут зависеть от того, в какой части позвонка происходит размножение злокачественных клеток, от скорости роста новообразования, от состояния резервного пространства позвоночного канала, а также от общего состояния пациента.
Начало развития злокачественного процесса заметить достаточно сложно. Пациента могут беспокоить периодические несильные тупые боли в крестце; их возникновение может быть связано с полученными в прошлом травмами позвоночника. Иногда боли могут сопровождаться кратковременным повышением общей температуры тела – до 37,5-38°C. Нарастание болевых ощущений может возникать при поднятии тяжестей, неблагоприятном температурном режиме (перегреве или переохлаждении).
Боль может ощущаться лишь при надавливании на область крестца или отдаваться в различные области тела. Со сменой положения тела боль может утихать. Общее состояние на данном этапе развития заболевания страдает мало, и пациент может вести привычный образ жизни.
С развитием остеосаркомы крестца могут проявляться и видимые клинические симптомы: если опухоль растет к поверхности спину, кожные покровы над ней начинают истончаться, на ней появляется характерный лоснящийся блеск и рисунок сосудов. Усиливается болевая контрактура и ограничение подвижности межпозвоночных суставов. При пальпации отмечается резкая боль и пастозность (слабая отечность и снижение эластичности) соседних мягких тканей.
С разрастанием опухоли в соседние ткани может развиться и неврологическая симптоматика – нарушения чувствительности, слабость в мышцах (особенно нижних конечностей). Пациенту становится тяжело передвигаться, он часто теряет равновесие, вплоть до развития паралича конечностей. Возможны и такие неврологические нарушения, как недержание кала и мочи.
Для злокачественных новообразований поянично-крестцового отдела характерны следующие проявления:
Ощущения точечных покалываний в области поясницы;
Снижение чувствительности области ягодиц и задней части бедра, а также голеностопа;
Уменьшение или исчезновение показателей рефлексов в области ахиллова сухожилия.
Возможны нарушения эректильной функции у мужчин и менструального цикла у женщин.
Также на развитие злокачественного процесса могут указывать и симптомы общего характера:
Слабость и постоянное чувство усталости;
Усиленное потоотделение с холодным липким потом;
Нарушения работы ЖКТ;
Следует знать, что симптомы остеосаркомы крестца могут быть схожи с другими заболеваниями – такими, как миозит, радикулит, остеохондроз. Поэтому для исключения онкопатологии, при возникновении болей в области крестца, обостряющейся вне зависимости от физических нагрузок, следует обратиться в медицинское учреждение для выявления причин проблемы.
Диагностика
Остеосаркома крестца может определенное время себя не проявлять, что затрудняет ее диагностику на ранних стадиях. Следует отметить, что злокачественные новообразования позвоночника представляют сложность для диагностики – как клинической, так и инструментальной и патоморфологической. Это обусловлено их анатомическими особенностями – в первую очередь, наличием в области крестца больших резервных пространств вокруг нервных корешков спинного мозга, что способствует позднему проявлению симптомов.
Кроме того, по жалобам пациента сложно поставить однозначный диагноз, поскольку симптомы опухолей крестца неспецифичны. Это может привести к ошибкам в диагностике и неправильному выбору лечения.
Диагноз новообразований крестца, как правило, устанавливается по достижении значительных размеров опухоли. При незначительных объемах новообразования интерпретация данных магнитно-резонансной и компьютерной томографии представляет определенные сложности.
При подозрении на остеосаркому крестца рекомендовано проведение следующих диагностических исследований:
1. Проверка неврологических показателей – двигательные рефлексы, мышечный тонус, сенсорные показатели. На основании этих данных определяется степень неврологической возбужденности.
2. Рентгеновский снимок поясничного отдела позвоночника. Это – основное исследование при подозрении на остеосаркому крестца. Позволяет выявить участки разрушения костной ткани, деформацию позвоночных дисков.
3. Компьютерная томография (КТ) представляет собой детальное рентгенографическое исследование. При КТ часто рекомендуют введение контрастного вещества для оценки состояния кровеносных сосудов крестцового отдела и выявления нарушений кровотока.
4. Магнитно-резонансная томография (МРТ). Исследование назначается для выявления детальных признаков новообразования. МРТ позволяет провести послойное сканирование пораженной области и определить точное местоположение опухоли и наличие метастазов. Как правило, при диагностике опухолей крестца рекомендовано сочетание КТ и МРТ. Таким образом, врач получает полную картину состояния новообразования и тканей, его окружающих. При подозрении на опухоль в позвоночнике также может быть показано проведение сцинтиграфии.
5. Биопсия. С помощью тонкой иглы, введенной в новообразование, на исследование берется образец ткани. Микроскопическое исследование выявляет клеточное строение и позволяет определить степень злокачественности опухоли.
6/ Радиоизотопное сканирование. Специальный препарат, обладающий свойством накапливаться в новообразованиях, вводится пациенту внутривенно. Распределение и накопление препарата определяется при помощи гамма-камеры.
7. Лабораторные исследования – анализ крови и др. Позволяют оценить общее состояние организма пациента.
Лечение
Лечение остеосаркомы крестца комплексное, включает в себя химиотерапевтические и хирургические методы. Специалисты отмечают , что опухоли данного вида мало чувствительны к облучению. Стандартный протокол лечения включает в себя курс дооперационной химиотерапии, хирургическое вмешательство и послеоперационную химиотерапию. Радикальность хирургического вмешательства определяется степенью агрессивности новообразования. Резекция крестца (сакрэктомия) проводится блоком. Выделяют низкие, средние и высокие резекции крестца. При оперативном вмешательстве учитываются возможности сохранения функций тазовых органов. Подобные оперативные вмешательства сопровождаются значительной кровопотерей, поэтому в послеоперационный период необходимо следить за уровнем эритроцитов и гемоглобина у пациента. Применяется антибактериальная терапия, антикоагулянты для предотвращения тромбоза вен на ногах. Возможны нарушения нервной регуляции органов малого таза (динамическая кишечная непроходимость, задержка мочи) ,что потребует принятия соответствующих мер. Как только позволит стабильность позвоночника, показана мобилизация пациента.
Прогноз
В прошлом прогноз для больных остеосаркомой был крайне неблагоприятный. Это обусловлено быстрым ростом опухоли и ранним распространением метастазов. Пятилетняя выживаемость после постановки диагноза составляла порядка 5%. В настоящее время, благодаря развитию новых подходов в лечении – как хирургических, так и химотерапевтических, выживаемость при остеосаркоме значительно повысилась. В целом прогноз зависит от локализации новообразования, возраста, общего состояния пациента и возможности применять те или иные методы лечения.

Данный материал хорошо описывает анатомию крестца, вероятные причины болей (заболевания, патологии, травмы и т.п.) в данной области. Также в заметке изложены предположительные заболевания к которым может привести неправильное (перекошенное) расположения крестца.
Крестец (лат. os sacrum) - крупная треугольной формы кость, расположенная в основании позвоночника, образует верхнюю заднюю часть полости таза, подобно клину располагаясь между двумя тазовыми костями. Верхней частью крестец соединяется с последним поясничным позвонком, нижней - с копчиком.
Крестцовые позвонки, vertebrae sacrales, числом 5, срастаются у взрослого в единую кость - крестец. Крестец, os sacrum, имеет форму клина, располагается под последним поясничным позвонком и участвует в образовании задней стенки малого таза. В кости различают переднюю и заднюю поверхности, два боковых края, основание (широкая часть, обращенная вверх) и вершину (узкая часть, направленная вниз). От основания до вершины крестца кость пронизана изогнутой формы крестцовым каналом, Canalis sacralis. Передняя поверхность крестца гладкая, вогнутая, обращена в полость таза и потому ее называют тазовой поверхностью, facies pelvina; она сохраняет следы сращения тел пяти крестцовых позвонков в виде четырех параллельно идущих поперечных линий, lineae transversae. К наружи от них находятся с каждой стороны по четыре тазовых крестцовых отверстия, foramina sacralis pelvina, которые кзади и медиально ведут в полость крестцового канала (через них проходят передние ветви крестцовых спинномозговых нервов и сопровождающие их сосуды).

Нарушение функции правого крестцово-подвздошного сочленения. Смещение затрудняет циркуляцию крови в правой ноге, что вызывает судороги и боли в мышцах. Это случай смещения правых тазовых костей. Мало того, что неправильное сочленение дает на крестец боль, так человек при этом еще и худеет, страдает поносом и нарушением функций печени, желудка и кишечника. Женщины часто имеют гинекологические заболевания.
При смещении тазовых костей слева больные тучны, легко простужаемы, часто страдают запорами и нарушением функций сердца и легких.
Сакродиния (sacrodynia: анат. [os] sacrum крестец + греч. odynē боль) - боли в крестце, обусловленные различными патологическими процессами в малом тазу и прилегающих областях.
Боль в крестце - это не заболевание, а симптомокомплекс, который только в редких случаях следует объяснять такими конкретными причинами, как выпадение связующего диска, злокачественные опухоли, висцеральные, неврологические или сосудистые нарушения. Термином "боль в крестце" приписывается, таким образом, только локализация в области связующего диска, окружающих продольных связок и межпозвонковых суставов, от которых, по-видимому, исходит боль. Причину боли, однако, лишь в редких случаях можно объяснить морфологическими изменениями.
Когда беспокоит крестец – боль в спине бывает настолько сильная, что ни о чем другом и думать не можешь. Люди часто путают копчик и крестец – боль в копчике часто принимается за крестцовые проблемы. Вообще крестец расположен выше копчика (лат. Coccyx), однако различают, где копчик и где крестец, как правило, хирург, мануальный терапевт и связанные с медициной люди.
Боль в крестце наблюдается чаще при гинекологических заболеваниях, например при наружном эндометриозе, локализованном в области крестцово-маточных связок и/или позади шейки матки. Боли при эндометриозе носят циклический характер и усиливаются во время менструации.
Боли в крестце, усиливающиеся при физической нагрузке, отмечаются при хроническом заднем параметрите, приводящем к сморщиванию прямокишечно-маточных связок.
Боли в крестце могут быть связаны, например, с аномалиями развития позвоночника, прежде всего с переходным пояснично-крестцовым позвонком. В таких случаях боли в крестце обычно появляются внезапно после нагрузки на позвоночник, наклонах туловища в стороны, при падении на ноги, а также при неловких движениях.
Ноющие боли в крестце нередко являются симптомом смещения V поясничного позвонка в переднезаднем направлении - спондилолистеза. С. может возникать также при патологических процессах в мышцах ягодичной области, поражениях крестцово-подвздошных связок.
При тромбофлебите подвздошных и тазовых вен боли могут отдавать в спину и крестец.
Боли в крестце могут появляться, когда плод находится в заднем положении (или затылочном), в котором затылок ребенка давит на кость крестца рожающей, это задняя часть таза. Однако такие боли могут возникнуть после другого положения плода или при изменении с заднего на переднее. Причиной может быть возникновение в этом месте усиленного напряжения мышц.
Травматические повреждения крестца. Пациенты, жалующиеся на боль в крестце, часто вынуждены принимать необычные позы тела из-за спазма крестцово-позвоночных мышц. Боль обычно ограничена нижней частью спины и исчезает в течение нескольких дней, если больной находится в состоянии покоя.
Опухолевые, инфекционные и метаболические заболевания. Метастатический рак молочной железы, легкого, предстательной железы, щитовидной железы, почек, желудочно-кишечного тракта, множественная миелома и лимфома (не Ходжкина и Ходжкина) представляют собой злокачественные опухоли, которые наиболее часто поражают крестец. Поскольку их первичная локализация может ускользнуть от внимания или протекать бессимптомно, такие больные в момент обращения к врачу могут жаловаться на боль в крестце. Боль обычно имеет постоянный и ноющий характер, она часто не устраняется покоем. Ночью боль может усиливаться.
Инфекционное поражение крестца обычно является следствием заражения пиогенными микроорганизмами (стафилококки или колиподобные бактерии) или возбудителем туберкулеза, что часто трудно распознать на основании клинических данных. Больные жалуются на подострую или хроническую боль в крестце, которая усиливается при движениях, но не исчезает в состоянии покоя.
При так называемых метаболических заболеваниях костей (остеопороз или остеомаляция) значительная утрата костного вещества может происходить без каких бы то ни было симптомов. Многие больные с такими состояниями, однако, жалуются на продолжительную, тупую, но не интенсивную боль в крестце.
Боль в крестце при урологических или гинекологических заболеваниях. В тазовой области редко возникают заболевания, которые вызывают неясную боль в крестце, хотя таким образом могут проявлять себя гинекологические нарушения. Меньше 1/3 случаев патологических изменений в области таза, сопровождающихся болью, обусловлены воспалительным процессом. Другие возможные причины, такие как расслабление структур, поддерживающих матку, ретроверсия матки, варикозные расширения вен таза и отек придатков яичника, требуют дальнейшего изучения. Необходимо подчеркнуть значимость психических заболеваний в большинстве нераспознанных случаев.
Боль при менструации как таковая может ощущаться в крестцовой области. Она довольно плохо локализована, склонна распространяться в нижние конечности и имеет характер колик. Наиболее важным источником хронической боли в крестце, иррадиирующей из органов таза, являются, однако, маточно-крестцовые связки.
Эндометриоз или рак матки (тела или шейки) может поражать эти структуры, а неправильное положение матки может приводить к их натяжению. Боль ощущается в центре крестца, ниже пояснично-крестцового сочленения, но может быть сильнее выражена на одной стороне крестца. При эндометриозе боль возникает до менструации, продолжается некоторое время и переходит в боль при менструации. Некоторые исследователи полагают, что неправильное положение матки (отклонение кзади, опущение и выпадение) приводит к боли в крестце, особенно после длительного пребывания на ногах. Влияние положения тела в данном случае аналогично тому, что наблюдается при растяжении маточно-крестцовых связок фибромой матки.
Хронический простатит, подтвержденный нарушением функции предстательной железы, жжением при мочеиспускании, увеличением частоты мочеиспускания и небольшим снижением половой потенции, может сопровождаться ноющей болью в крестце; она может преобладать на одной стороне и иррадиировать в одну ногу, если в болезненный процесс вовлечен семенной пузырек на той же стороне.
Рак предстательной железы с метастазами в нижнюю часть позвоночника является другой наиболее частой причиной боли в крестце или в пояснице. В этом случае боль может не сопровождаться увеличением частоты мочеиспускания или жжением. Опухолевые клетки могут инфильтрировать спинномозговые нервы, сдавление спинного мозга возможно при поражении эпидурального пространства. Диагноз устанавливают на основании исследования прямой кишки, данных рентгенографических методов и радиоизотопного сканирования позвоночника и определения активности кислой фосфатазы (особенно фракции фосфатазы предстательной железы).
Боль в пояснично-крестцовых отделах позвоночника может усиливаться, например, при расширении ампулы сигмовидной кишки из-за скопления каловых масс или при обострении колита.
ps материал только для теоретического изучения.
Оставляйте контакт при оплате, чтобы можно было уточнить адрес, если Вы не из Ульяновска.
Текущее состояние готовности: 15. 30% (29-9-2019). Узнать больше (страница книги).
*Спонсорам 300+ рублей - экземпляр бесплатно (доставка за Ваш счёт).
При рассмотрении заболеваний опорно-двигательного аппарата, а также форм их лечения очень часто копчик и крестец выступают в своего рода связке. Это области позвоночника, расположенные в непосредственной близости друг друга, испытывающие взаимное влияние. Проблемы с одной из этих зон неизбежно затрагивают и другую.
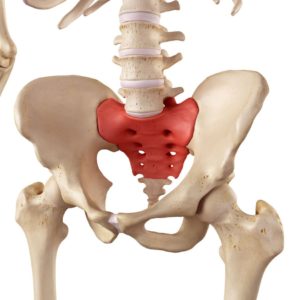
Вместе с тем крайне важно понимать также различия между копчиком и крестцом во избежание некорректного восприятия заболеваний, усугубления симптоматики.
Строение и месторасположение
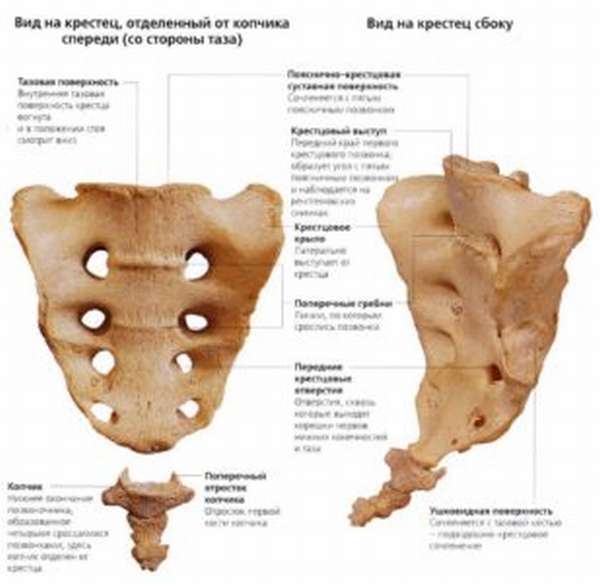
С анатомической точки зрения крестец и копчик являются компонентами позвоночного столба, состоящими из сросшихся между собой позвонков.
При этом крестец сформирован пятью ранее самостоятельными позвонками, которые в подростковом возрасте объединяются и тем самым формируют единое костное образование. При рождении крестца как такового в организме человека нет. Однако затем в качестве плотной самостоятельной кости он начинает играть важную роль в поддержании прямохождения.
По своей форме крестец похож на треугольник. Он, соответственно, имеет основание, вершину, заднюю, а также переднюю поверхности. Основание соседствует с пятым поясничным позвонком, формируя прочную связь со всем скелетом.
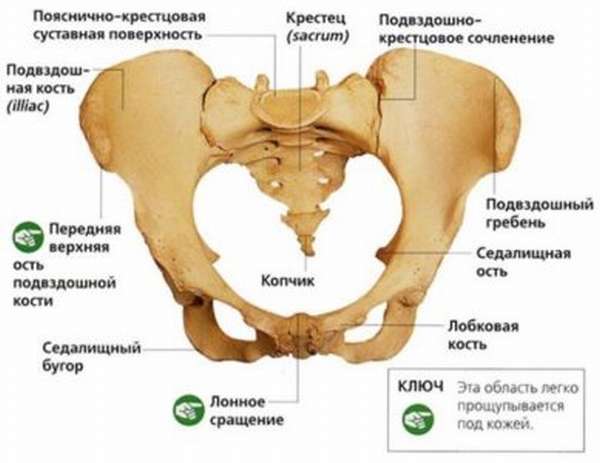
Копчик – это рудимент в теле человека. Его эволюционной функцией было формирование хвоста, однако за ненадобностью последнего особого целевого назначения данного отростка не выделяют. Он рассматривается как последняя (нижняя) кость позвоночника.
Строение костей копчика и крестца во многом схожее, оба они похожи на перевернутые треугольники. При этом их расположение в теле человека дает основание предполагать, что травмы (например, ушибы или переломы) одновременно затронут оба участка. Что же касается болезней и патологий, то по характеру симптомов даже врачам без дополнительной диагностики сложно установить, какой из отделов поврежден. Интересно почитать все о подвздошно поясничной связке.
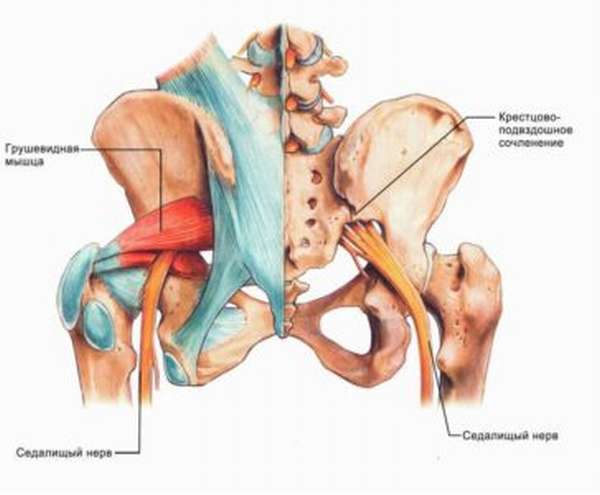
В непосредственной близости от копчика расположено огромное количество жизненно важных тканей. Это нервные волокна (что делает данную область крайне чувствительной и болезненной), соединительные (суставы, связки, а также хрящи), мышечные.
Последние имеют значение в том числе с точки зрения обеспечения нормальной подвижности человека. Речь идет о следующих функциональных мышцах:
- Парные треугольные. Они служат для поднятия заднего прохода.
- Копчиково-лобковый сфинктер. Необходим для сжимания оконечности прямой кишки, а также всего влагалища (у женщин).
- Копчиково-подвздошные парные. Нужны для того, чтобы человек мог поднимать тазовое дно. Соединены с сухожилием, которое крепится к прямой кишке и копчику.
- Копчиково-прямокишечная. Служит фиксации того или иного положения прямой кишки.
- Копчиковая основная. Это связь между седалищными костями, а также позвонками нижнего отдела.
- Наружный заднепроходной сфинктер. Кольцевые мышечные волокна, расположенные вокруг ануса и прикрепленные к копчику. Функция – менять диаметр заднепроходного отверстия.
Все перечисленные мышцы, а также сухожилия, связки имеют связь с обеспечением нормальной работы отдельных органов малого таза, пищеварительной, мочеполовой систем.
Проблемы в копчиково-крестцовой области легко могут спровоцировать нарушение многих функций организма, поэтому людям всех возрастов рекомендуется внимательно относиться к любым проявлениям дискомфорта, болям.
Кокцигодиния – заболевание, при котором постоянно присутствуют или регулярно возникают болевые ощущения разной степени интенсивности в копчике, области прямой кишки и анального отверстия. При этом не удается обнаружить никаких органических отклонений от нормы, что свидетельствует о невралгической природе болевого синдрома.

У женщин кокцигодиния диагностируется в 3 раза чаще, чем у мужчин, что обусловлено особенностями строения органов малого таза. Причем чаще всего заболевание возникает у людей 40–50 лет.
Причины развития кокцигодинии
Основной причиной возникновения кокцигодинии является ущемление или травмирование нервов в области крестца и копчика. Подобное может быть даже следствием длительного сидения на твердой поверхности, за рулем автомобиля, особенно с упором на копчик. Особенная нагрузка на него приходится при сидении в позе с подтянутыми к животу ногами. Многие именно в такой позиции проводят большое количество времени перед телевизором, что становится предпосылкой для возникновений нейродистрофической кокцигодинии.

Также причиной развития болевого синдрома может становиться остеохондроз , в особенности пояснично-крестцового отдела, и травмы крестцово-копчикового отдела:
- переломы;
- растяжение связок;
- ушибы;
- травмы мягких тканей.
Они возникают в результате падения с высоты на ягодицы или прямого удара в область копчика тяжелым предметом. На фоне полученных травм, развития воспалительных процессов и развивающейся в результате этого ишемии в надкостнице возникают функциональные и морфологические изменения, нередко присоединяется миозит. В результате появляются стойкие боли.
При отсутствии грамотного лечения образованная соединительной тканью наружная оболочка копчика начинает утолщаться и склерозироваться. Постепенно остеогенные клетки надкостницы изменяются, развивается отечность и сдавление капилляров, что приводит к формированию очагов патологического костеобразования. В таких случаях диагностируют травматическую кокцигодинию.

Также боль в копчике может возникать на фоне формирования кисты на нем. Длительное время новообразование существует незаметно для больного. Но по мере роста оно начинает сдавливать окружающие ткани или происходит инфицирование его жидкого содержимого. Это запускает цепочку воспалительных реакций и требует немедленной медицинской помощи.
Нередко причины возникновения болей в копчике кроются в развитии изменений и болезней органов малого таза, что становится причиной возникновения ложной кокцигодинии. У женщин в качестве таковых может выступать:
- эндометриоз;
- кисты яичника;
- аномальное положение матки;
- беременность и роды.
Также боли в копчике могут ощущаться при колитах, наружном и внутреннем геморрое, анальных трещинах, проктите и парапроктите, а у мужчин и при заболеваниях предстательной железы. Ведь аденома простаты и патологи мочевого пузыря так же способны провоцировать боли в копчике.

Ожирение тоже не способствует укреплению здоровья. Повышенная нагрузка на позвоночник и копчик в частности приводит к увеличению риска его повреждения или вывиха, что и станет причиной возникновения болевого синдрома.
Предпосылками для развития кокцигодинии служат:
- синдром Бехтерева;
- наличие новообразований разной природы в области таза;
- системные заболевания соединительной ткани, в частности ревматоидный артрит;
- хронические запоры;
- перенесенные ранее операции в области органов малого таза, провоцирующие формирование грубых рубцов мягких тканей;
- слабость мышечно-связочного аппарата.
В трети всех случаев определить причины возникновения болей в копчике не удается, поскольку любые органические нарушения отсутствуют, а травм не наблюдалось. Тогда говорят об идиопатической кокцигодинии. Считается, что она является следствием поражения соответствующих нервных сплетений, что приводит к развитию болевого синдрома и нарушению оттока венозной крови.
Виды и симптомы кокцигодинии
Основным симптомом заболевания является ноющая, тянущая, иногда жгучая и резкая боль в копчике, возникающая при сидении или продолжительном стоянии. Боли склонны усиливаться в момент подъема из сидячего положения и затем постепенно уменьшаться. Она появляется в области копчика и может отдавать в близлежащие органы. Болевой синдром усиливается при физических нагрузках, кашле, чихании, наклонах или непосредственном надавливании на копчик, а в области ниже поясницы постоянно присутствует давление или чувство тяжести.
При сильных приступах боли возникает потливость и бледность кожи. Иногда они провоцируют возникновение синдрома раздраженного кишечника. Это сопровождается диареей, рвотой, нарушениями работы органов брюшной полости и органов малого таза, дискомфортом внизу живота. Это может провоцировать раздражительность, проблемы со сном, повышенную утомляемость и снижение работоспособности.

Провокаторами приступов могут выступать:
- смена времени года;
- физическая усталость;
- психологическая нагрузка;
- обострение хронических заболеваний;
- переохлаждение;
- повторные травмы;
- гинекологические или ректальные осмотры.
В тяжелых случаях боли могут достигать такой выраженности, что человек практически неспособен согнуть ноги в тазобедренных суставах, развести ноги в стороны или приседать, а также нарушается походка.

Если заболевание развивается на фоне травмы, диагностируют первичную форму кокцигодинии. В таких ситуациях боли возникают сразу же после удара и исчезают через несколько дней. Спустя несколько недель или месяцев они возвращаются, но больной редко может связать их появление с произошедшей травмой.

В случаях, когда причиной ее возникновения стали гинекологические, урологические, проктологические нарушения, кокцигодиния является вторичным заболеванием.
В течение кокцигодинии боли могут преобладать в разных областях. Они могут наблюдаться также в ягодицах, области промежности, анального отверстия и в прямой кишке. В любом случае кокцигодиния отрицательно сказывается на качестве жизни человека. Она вызывает:
- боли во время дефекации, что заставляет человека стараться как можно реже испражняться, следствием чего становятся запоры;
- снижение качества и регулярности сексуальной жизни, поскольку интимная близость провоцирует усиление болей в копчике;
- снижение социальной активности, так как больной не может долго сидеть и вынужден отказываться от посещений массовых мероприятий или даже менять род трудовой деятельности.
Боль в копчике у ребенка
Кокцигодиния у детей – довольно редкое явление. Хотя в последние годы отмечается тенденция к увеличению частоты появления болей в копчике у подростков. Это обусловлено склонностью проводить много времени за компьютером или с другими гаджетами, низким уровнем физической активности и неправильным питанием. Травмы, а также другие заболевания, могут являться одной из причин появления болей в копчике.
Диагностика и лечение кокцигодинии у детей проводится так же, как и у взрослых. Причем в зависимости от показаний для устранения болей могут применяться как консервативные, так и хирургические методы лечения.
Диагностика
При возникновении болей в копчике, прямой кишке и половых органах следует получить консультацию невролога, проктолога или гинеколога. Благодаря визуальному и ручному осмотру специалист сможет обнаружить признаки органических заболеваний и назначить дополнительные методы исследований: УЗИ, колоноскопию, лабораторные анализы и т. д.
В результате удается обнаружить или исключить опухоли, геморрой, простатит, уретрит и ряд других заболеваний, для которых характерна боль в копчике и промежности. Если подобные патологии не обнаружены, больного направляют на рентген или КТ позвоночника, результаты которого позволяют диагностировать кокцигодинию.

Лечение кокцигодинии
Лечение боли в копчике включает мероприятия, направленные на улучшение состояния пациента и устранение причин, приведших к их появлению. Эффективность терапии зависит от правильности определения причин возникновения заболевания. Пациентам с болями в копчике назначаются:
- медикаментозная терапия;
- физиотерапия;
- ЛФК;
- диета.
В части случаев консервативная терапия оказывается безрезультатной, и людей продолжают донимать мучительные боли в копчике. В таких ситуациях, а также при наличии переломов, рекомендовано хирургическое лечение кокцигодинии. Современные методы нейрохирургии позволяют проводить полноценные операции, практически не травмируя здоровые ткани и получать превосходные результаты. Они отличаются минимальным риском, а также быстрым и легким периодом восстановления.
Целями медикаментозной терапии являются уменьшение болевого синдрома, улучшение состояния костной и хрящевой ткани, нервной проводимости, устранение воспалительного процесса и повышение качества перистальтики. Поэтому пациентам назначаются:
- НПВС в виде таблеток, средств для наружного применения;
- миорелаксанты;
- хондропротекторы;
- витамины группы В;
- слабительные средства.
При сильном болевом синдроме проводятся новокаиново-спиртовые и лидокаиновые околокопчиковые блокады. Для ее выполнения больной должен лечь на правый бок и подогнуть ноги. Кожа в области крестца и копчика обрабатывается раствором антисептика, например, раствором Люголя. Медсестра вводит указательный палец левой руки в прямую кишку больного. Это обеспечивает точность выполнения блокады.
Непосредственно укол анестетика делается длинной иглой, вводимой по средней линии между задним проходом и верхушкой копчика. Меняя направление иглы, раствор анестетика вводится вокруг всего копчика, но особое внимание уделяется его передней части. При необходимости блокаду повторяют через 10–15 дней.

Обязательно проводится терапия обнаруженных гинекологических, урологических и проктологических заболеваний. Ее характер подбирается индивидуально в зависимости от вида имеющегося нарушения, возраста пациента и его общего состояния.
Методы физиотерапевтического лечения способствуют улучшению состояния больного и повышению эффективности медикаментозного лечения. Они включают сеансы:
- электрофореза;
- УВЧ-терапии;
- ректальной дарсонвализации;
- диадинамических токов;
- лазеротерапии;
- лечебного массажа;
- иглорефлексотерапии;
- парафиновых аппликаций.

Процедуры проводятся курсами по 10–15 сеансов.
Лечебная гимнастика положительно сказывается на состоянии пациента. Регулярные занятия по индивидуально составленному плану способствуют уменьшению болей и нормализации кровотока в органах малого таза.
Всем пациентам с целью повышения качества пищеварения назначается диета. Ее соблюдение позволяет устранить запоры и дискомфорт при дефекации, что положительно сказывается на самочувствии больного.
В рационе должны преобладать овощные блюда, отварное нежирное мясо и рыба, а также каши и цельнозерновые продукты. В меню можно включать кисломолочную продукцию, кислые фрукты, компоты, зелень и растительные масла.
Отказаться придется от жареной, жирной пищи, газированных напитков и алкоголя. Предпочтение отдается блюдам, приготовленным на пару или запеченным в духовке, хотя также допускается употребление отварной пищи.
Показаниями к проведению операции на копчике являются:
- выраженный болевой синдром, не поддающийся устранению посредством консервативной терапии;
- патологическая подвижность копчика, что типично для его вывихов или переломов;
- кистозное новообразование на копчике.
До недавнего времени при переломах копчика или неэффективности консервативной терапии лечение кокцигодинии осуществлялось только путем открытой операции, в ходе которой восстанавливалась анатомия копчика или проводилось его удаление. Такое хирургическое вмешательство носит название кокцигэктомии и сопряжено с рисками травмирования нервных структур, крупных кровеносных сосудов и развития ряда других осложнений.
Сегодня альтернативой методу является радиочастотная абляция, отличающаяся минимальной травматизацией тканей, быстротой и легкостью восстановления, а также минимальным количеством интраоперационных рисков.
В ходе операции удаляется не только деформированный копчик, но и участки нервов. Также хирург рассекает сухожилия спазмированных мышц, что в комплексе приводит к устранению болевого синдрома.
Операция проводится путем удаления копчика от Со1 к последнему копчиковому позвонку (антеградное удаление) или в обратном порядке (ретроградное удаление). Методики отличаются видом созданного доступа.
Так, ретроградная операция выполняется из продольного доступа, который делают параллельно межягодичной складке на расстоянии пары сантиметров от анального отверстия. Такой подход предполагает высокий уровень повреждения мягких тканей и сопряжен с развитием достаточно большого количества послеоперационных осложнений и тяжелым восстановительным периодом. Одним из самых опасных последствий кокцигэктомии, проведенной ретроградным доступом, является повреждение наружного сфинктера и оболочек прямой кишки.
Кокцигэктомия антеградным методом осуществляется через сформированный вблизи крестцово-копчикового сочленения доступ. Нейрохирург выполняет разрез продольно или поперечно, не задевая межъягодичную складку. В результате врач получает возможность удалить копчик целиком вместе с надкостницей или частями.
На первом этапе осуществляется рассечение крестцового-копчиковой связки и удаление диска S5–Cо1. После этого последовательно удаляют позвонки копчика по принципу разборки столбика монет, начиная с Со1.
Но в результате удаления копчика на его месте формируется прямокишечно-копчиковая ямка, в которой скапливается кровь и экссудат. Это создает веские предпосылки для возникновения гематомы, серомы или присоединения инфекции, что впоследствии приводит к возникновению абсцесса. Предпринимаются разные попытки закрыть образовавшийся дефект собственными тканями пациента, но это только незначительно уменьшает риск развития осложнений.
Таким образом, кокцигэктомия – довольно травматичная операция. Поэтому по возможности от нее стараются отказаться в пользу радиочастотной абляции.
Радиочастотная абляция – малоинвазивный метод лечения заболеваний позвоночника, широко применяющийся в современной нейрохирургии с целью устранения сильных болей. Он обеспечивает получение длительно сохраняющегося эффекта за счет устранения пути передачи болевого импульса от места раздражения к ЦНС.
Суть радиочастотной абляции заключается во введении в тело пациента непосредственно в область прохождения нерва проблемой зоны длинной проводниковой иглы. Ее погружение контролируется посредством ЭОП .

Сквозь иглу погружается повреждающий электрод, который имеет оголенный рабочий конец. С другой стороны копчика устанавливают индифферентный электрод. Первый подключают к радиочастотному генератору, который поддерживает требуемое напряжение. В результате на рабочий конец активного электрода подается электрический ток, требуемую частоту которого выбирают индивидуально. Таким образом, между двумя электродами формируется электрическое поле, что создает тепловую энергию, под действием которой происходит разрушение нервных волокон, провоцирующих возникновение болевого синдрома.
После завершения РЧА в область копчика вводится раствор местных анестетиков и гидрокортизона. Только после этого проводниковая игла удаляется из тела пациента, а оставшиеся проколы закрываются стерильной повязкой.
После операции пациенты могут уже через 2 часа самостоятельно передвигаться и возвращаться к повседневным обязанностям.
Единственным ограничением после нее является необходимость отказаться от подъема тяжелых предметов и приседаний. Таким образом, радиочастотная абляция представляет собой операцию одного дня, которая при минимальном количестве рисков способна надолго решить проблему болевого синдрома.

Но радиочастотная абляция при кокцигодинии не может быть проведена при:
- локальном или генерализованном инфекционном процессе;
- геморрагическом диатезе;
- беременности.
Возможные осложнения и последствия
От своевременности начала и правильности подбора терапии во многом зависит исход заболевания. Если игнорировать боль в копчике и пренебрегать медицинской помощью, это может привести к возникновению таких нежелательных явлений, как:
- хронические запоры;
- хронические заболевания органов малого таза;
- снижение работоспособности;
- выраженные боли при сексуальных контактах;
- болезненность эрекции;
- импотенция.
Таким образом, кокцигодиния представляет собой довольно проблемное заболевание, существенно отравляющее жизнь человеку, но не грозящее инвалидностью и смертельным исходом. Тем не менее оно провоцирует возникновение существенных ограничений в повседневной жизни и способно приводить к стойкой депрессии. Поэтому стоит внимательно относиться к причинам появления болей в копчике и сразу принимать меры для их устранения, например, с помощью радиочастотной абляции. Как показывает практика, именно этот метод дает наилучший результат в кратчайшие сроки и не связан с серьезными рисками ухудшения состояния.
Читайте также:


