Бактерия вызывающая туберкулез имеет форму палочки
Туберкулез – коварное инфекционное заболевание, воздействию которого подвержены, как дети, так и взрослые. К патологии приводят микобактерии туберкулеза, которые проникают в организм человека. В случае обнаружения болезни проводят комплексное лечение, которое длится годами. К сожалению, туберкулез в 50% случаев ведет к летальному исходу.
Понятие микобактерии
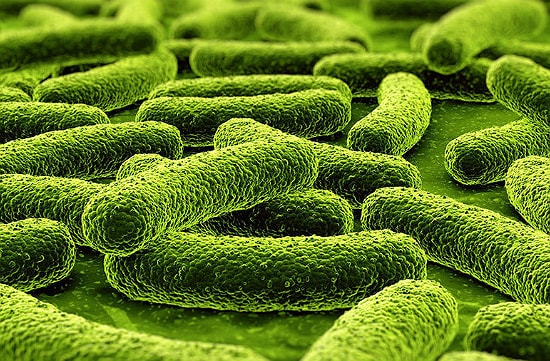
Многие интересуются, что такое палочка коха? Возбудителем, вызывающим заболевание туберкулез, являются микобактерии, относящиеся к виду Mycobacterium tuberculosis. Их также называют палочками Коха, в честь открывшего их немецкого ученого Р. Коха.
Строение клетки:
- стенка палочки коха прочная, за счет того, что имеет в своем строении два слоя. Функции клеточной стенки довольно разнообразны. Она не только защищает ее от физического и химического воздействия, но и сохраняет постоянство формы, и удерживает цитоплазму внутри;
- за стенкой расположена цитоплазма, в которой в свободном и связанном состоянии находятся клеточные элементы. Между цитоплазмой и капсулой бактерии находится цитоплазматическая мембрана;
- в центре бактерии расположено ядро, имеющее кольцевую цепь ДНК.
Палочка, названная в честь великого ученого коха, имеет ряд особенностей. В первую очередь, она устойчива к губительному влиянию внешней среды. Во-вторых, она надолго сохраняет способность к жизнедеятельности и размножению. Идеальные условия для бактерии – темное место с температурой +23 градуса. В таком месте палочка способна жить около 7 лет. Понижение температуры окружающей среды ведет к тому, что бактерия сокращает срок своей жизни до года. В почве – 6 месяцев, в воде – 5 месяцев. Бактерия может несколько лет жить в телах, умерших от туберкулеза. Однако прямые солнечные лучи для нее губительны.
История открытия
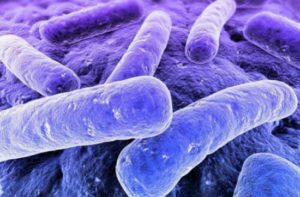
Многие века туберкулёз считался неизлечимой болезнью, он него погибало миллионы детей и взрослых. Низкий показатель уровня жизни был связан именно с тем, что чахотка уносила жизни молодых людей. До старости мало кто доживал.
Медицина того времени пыталась выделить возбудителя, однако все попытки были тщетны. Лишь в 1882 году ученый из Германии Р. Кох смог получить продолговатую бактерию, которую в дальнейшем назвали его именем.
Чтобы подтвердить свою гипотезу, ученый провел несколько экспериментов. В результате появилась триада, помогающая идентифицировать возбудителя. Ее положения следующие:
- бацилла должна быть выделена из пациента, зараженного туберкулезом;
- следует вывести чистую культуру;
- провести экспериментальное заражение бактерией мыши. У лабораторного животного должны появиться симптомы туберкулеза, схожие с заболеванием человека.
Кох не только открыл палочку, но и доказал ее влияние на возникновение патологии. Этими постулатами пользуются в некоторых случаях и в наши дни.
Как бактерия размножается
Микобактерия размножается простым делением. Цикл протекает довольно медленно и занимает, в среднем, чуть меньше суток. Помимо деления бациллы переняли у грибов возможность размножаться почкованием и ветвлением. При неблагоприятных условиях внешней среды палочка прекращает воспроизведение.
Как возникает заболевание

Попадая в организм здорового человека, микобактерии туберкулеза ведут себя неактивно, поскольку неспособны к самостоятельному перемещению. В органы она заносится сначала с током воздуха, а затем системы кровообращения. Оседать возбудитель может лишь в тех местах, где течение крови наименее интенсивное. Как правило, это отделы дыхательной системы. Отсюда она способна перемещаться в другие ткани и органы.
В месте прикрепления бактерии начинает интенсивно размножаться. Поскольку она имеет оболочку, состоящую из белка, организм не может своевременно распознать чужеродный агент. Как только он смог это сделать, к выросшей колонии направляются фагоциты – клетки иммунной системы, призванные распознать и уничтожить антиген. Захватив бактерию, фагоцит не устраняет ее, поскольку бактерия приспосабливает клетку под собственные нужды. Туберкулезная палочка способна быстро адаптироваться под организм инфицированного. В результате, возбудитель, попавший внутрь клетки, сохраняет свою жизнеспособность и использует ее для перемещения и пропитания. Помимо этого микобактерия получает неприкосновенность со стороны новых фагоцитов, неспособных распознать ее.
Существует ли иммунитет при туберкулезе
Основная роль организма при инфицировании – способность противостоять возбудителю. Исход всего заболевания зависит от того, насколько организм готов к встрече с палочкой коха, с какой скоростью он сумеет распознать чужеродный агент и каким образом устранит.
В роддоме всем детям делают прививку БЦЖ. Она вырабатывает антитела к возбудителю. Однако не во всех случаях способна уберечь от заражения. Прививка скорее препятствует образованию тяжелых форм и способствует более быстрому устранению очага инфекции.
Для профилактики организма необходимо укреплять иммунную систему, повышать резистентность организма и своевременно делать прививки.
Диагностическим методом палочки коха у детей является проба Манту. Данный метод полностью безопасен и способен с высокой точностью показать верный результат. С его помощью можно выделять то, насколько организм готов противостоять возбудителю.
Исход туберкулеза
Если организм ослаблен, образовать капсулу он не может. Поэтому если своевременно не начать терапию, произойдет распад тканей не только вокруг очага, но и в близлежащих органах. Данным образом произойдет инфицирование всего организма. Без эффективного лечения пациент живет некоторое время, заражая окружающих, а затем погибает.
Как заражаются палочкой туберкулеза
Палочка, которая способствует возникновению туберкулеза, способна свободно циркулировать между людьми. Путь передачи – воздушно-капельный. Случайный контакт инфицированного человека со здоровым не всегда ведет к возникновению патологии, поскольку даже ослабленный иммунитет способен справиться с небольшим количеством возбудителя. При частом и длительном контакте микобактерия накапливается в организме здорового человека, тем самым повышая вероятность возникновения заболевания.
Также возбудитель способен переносится пищевым путем – через продукты питания, полученные от животных, болеющих туберкулезом или являющихся переносчиками. В группу риска входит сырое молоко и яйца, копченое мясо.
Регистрировалось несколько случаев, когда туберкулез передавался от матери к плоду во время беременности.
Анализы на туберкулез

Если подозревается туберкулез легких, для исследования берется три порции мокроты. У детей сбор мокроты затруднителен, поэтому используют промывание желудка. При подозрении на патологию другой системы организма, берут жидкие среды или биопсию.
Существует несколько типов бактериологического исследования:
- бактериоскопическое. Это быстрый и простой способ, однако, он требует наличия большого количества возбудителя в диагностическом материале;
- культуральный. Посев на туберкулез палочка коха более чувствителен, чем микроскопия. Недостатком метода является то, что результаты анализа могут быть готовы только через 3 недели, максимальное время ответа – 3 месяца. До этого вся терапия ведется методом подбора;
- ПЦР. Данный метод обладает высокой чувствительностью. Но он не заменяет способ выделения чистой культуры.
Возбудитель туберкулеза опасен, и для людей, и для животных. Если выявить его на ранних стадиях, можно своевременно начать эффективную терапию, которая приведет к положительной динамике. Успешное излечение ведет к снижению числа инфицированных людей и предотвращает новые вспышки.


Первым на серьезное заболевание легких обратил внимание Гиппократ. Он назвал его фтизис. Туберкулезная палочка получила свое наименование в честь первооткрывателя Роберта Коха. Немецкий микробиолог в ходе многочисленных лабораторных испытаний обнаружил микроорганизм продолговатой формы, обладающий специфическими свойствами и способностью расти вне организма человека. Кох извлек бактерию повышенной вирулентности из тканей больного, выращивал и наблюдал за ней, заражал лабораторных мышей. За свою исследовательскую работу в 1905 году ученый получил Нобелевскую премию. Официально днем открытия возбудителя туберкулеза является 24 марта 1882 года. Он объявлен Всемирной организацией здравоохранения Днем борьбы с туберкулезом. В настоящее время изучение бациллы продолжается. Ученые ищут все более эффективные методы ликвидации инфекции. Благодаря высокой резистентности палочки к негативным условиям она легко адаптируется к лекарственным средствам, нейтрализуя бактерицидное действие антибиотиков.
Палочка Коха вызывает опасное заболевание, от которого не застрахован никто. Инфекции подвержены лица любого пола, возраста и социальной принадлежности. Человеческий организм впервые встречается с микробом в раннем детстве. Бактерия долгое время находится в неактивном состоянии. Для ее развития, размножения и проявления патогенных свойств необходимы особые условия. При снижении иммунитета и общей резистентности организма происходит поражение органов и тканей.
В настоящее время туберкулез все еще остается смертельно опасным заболеванием, ежегодно уносящим большое количество жизней. Опасность инфекции связана с устойчивостью палочки Коха к ряду медикаментов и ее особыми патогенными свойствами. Возбудитель поражает здоровый организм и вызывает развитие инфекционного процесса. Туберкулез поддается лечению при своевременном обращении больного к врачу.
Свойства

Палочка Коха выглядит, как тонкая, прямая или искривленная, короткая или длинная бактерия небольших размеров, имеющая на концах включения в виде четок и гранул. Она покрыта плотной многослойной оболочкой, обеспечивающей устойчивость к отрицательным внешним воздействиям и высокую выживаемость в окружающей среде.
Отличительная черта всех микобактерий — морфологическая пластичность. Под воздействием различных экзогенных и эндогенных факторов палочки видоизменяются: удлиняются или ветвятся, приобретают форму кокков, трансформируются в L-формы, которые сохраняют свою патогенность.
- Палочка Коха – прокариот, не имеющий оформленного ядра и высокоспециализированных органелл – аппарата Гольджи, лизосом.
- Клетка на 90% состоит из воды. Она содержит белки, минералы, углеводы, жиры.
- Внутри микобактерии определяют многослойную клеточную стенку, цитоплазму с гранулами, мембрану и ядерную субстанцию, представленную одним кольцом ДНК.
- Бактерии благодаря наличию в структуре жировых, восковых и кислотных включений сохраняют окраску в щелочах и спиртах.
- Клеточная стенка является серологически активной благодаря наличию на ее поверхности антигенных структур.
Микобактерии неподвижны, аспорогенны и бескапсульны. Они являются аэрофилами и мезофилами, растут и размножаются в диапазоне температур 37—42°C. Попав в неблагоприятные условия, бактерии часто трансформируются в микроаэрофилы и даже анаэробы. Для культивирования микробов необходим кислород и питательный субстрат. Идеальные условия для роста и развития микроорганизмов — темная и влажная среда с температурой воздуха 23°C.

Палочки размножается бинарным делением с суточной цикличностью. Внешняя мембрана вдавливается в цитоплазму, формируя межклеточную перегородку и образуя дочерние клетки. Возможность размножаться альтернативным путем — важная особенность микробов. Они способны к размножению сложным почкованием или ветвлением.
Бактерии не выделяют токсинов и при инфицировании не вызывают яркой симптоматики. Клинические признаки появляются после размножения микроорганизмов и формирования гиперчувствительности тканей к туберкулопротеидам. В организме человека, имеющего крепкий иммунитет, бактерии поглощаются макрофагами. При этом палочки не погибают, а долгое время остаются жизнеспособными. Они пребывают в латентном состоянии, не проявляя активности и не вызывая характерных симптомов. Микобактерии способны вызывать туберкулез спустя много лет после первичного инфицирования.
Культивирование бактерий
Микробы отличаются медленным ростом на питательных средах. Первые колонии появляются через 35—60 суток. Среда Левенштейна — Йенсена считается универсальной для микобактерий. Не менее широко распространена яичная среда Финна-II. Обычно засевают биоматериал от больного сразу на две среды для получения более точного результата. Кремовые, белые, розоватые колонии имеют шершавую или морщинистую поверхность.

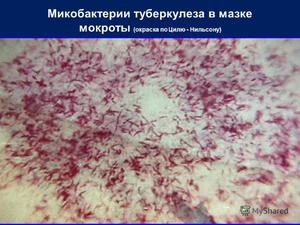
Микобактерия туберкулеза (МТБ): окраска Циля-Нильсена а: из мокроты,б: из культуры МТБ в жидкой среде
Сухая пленка на поверхности жидкой среды — особый признак бактерий. Со временем она становится толще и грубее, образуя бугры и падая на дно. Полиморфизм бактерий проявляется при культивировании их в искусственных средах. В ответ на воздействие физических и химических свойств питательного субстрата образуются различные по форме и величине клетки: сильно увеличенные, раздутые, шаровидные, колбовидные или нитевидные, а также фильтрующиеся формы.
Резистентность
Микобактерии обладают феноменальной резистентностью к различным экзогенным факторам. Они имеют плотную оболочку, защищающую от внешних повреждений и поддерживающую целостность бактериальной клетки и ее внутриклеточных структур.
- Палочка Коха устойчива к химическим веществам и механическому повреждению, высыханию, дегидратации, нагреванию и охлаждению. Вне организма человека микроб сохраняет жизнеспособность 7 лет, в навозе он живет в два раза дольше, в почве и водной среде – до полугода, в пыли — 2 месяца, в пищевых продуктах – несколько недель.
- Палочка Коха чувствительна к кипячению, вымораживанию, сухому жару, высокой кислотности, ультрафиолету, хлорсодержащим дезинфектантам, перекиси водорода. Она погибает при температуре 60°C за 20 минут, а при температуре свыше 70°C за пять минут. Под воздействием негативных факторов среды бактерия трансформируется в L-форму, у которой замедляются метаболические процессы и ослабляются вирулентные свойства. L-формы персистируют в организме и стимулируют выработку иммунитета.
Метаболизм бактерии является сложным процессом, обеспечивающим высокую резистентность, изменчивость и выживаемость клеток.
Особенности заболевания
Палочка Коха является возбудителем туберкулезной инфекции, поражающей преимущественно легкие. Туберкулез других органов возникает крайне редко и протекает очень тяжело. Микобактерия опасна для здоровья и жизни человека. Туберкулезная инфекция нередко заканчивается генерализацией процесса и смертельным исходом.
Патогенный возбудитель обычно проникает в макроорганизм аэрогенным путем, в более редких случаях — алиментарным, контактным путями. Заражение происходит при общении с больным человеком, во время кашля, чихания, разговора. Заболевание дыхательных путей развивается при снижении иммунной защиты.

Попав в макроорганизм бацилла медленно размножается во внеклеточном пространстве, а затем поражает макрофаги, лимфоузлы, ткани. Пораженные структуры хорошо кровоснабжаются, в них образуются быстро растущие бугорки – гранулемы. Спустя несколько недель с момента инфицирования формируется иммунный ответ. Благодаря факторам патогенности в организме развивается воспалительный процесс. Длительное время болезнь протекает в скрытой форме, а активизируется после резкого снижения иммунитета.
Заболеть туберкулезом может каждый человек, но наиболее восприимчивыми к нему являются лица, составляющие группу риска:
- Новорожденные и груднички,
- Люди, проживающие в условиях антисанитарии и имеющие низкий социальный статус,
- Пациенты с онкопатологией, ВИЧ-инфекцией,
- Имеющие в семье больных туберкулезом,
- Лица с наследственной предрасположенностью,
- Больные с иммунодефицитом,
- Психически неуравновешенные люди,
- Алкоголики и наркоманы.
Согласно статистическим данным, палочка Коха поражает преимущественно молодежь трудоспособного возраста 18-26 лет.
Клинические признаки туберкулеза легких весьма специфичны:

- Сначала у больных возникает усталость, слабость, недомогание.
- Происходит резкая потеря веса из-за отсутствия аппетита.
- Пациенты становятся раздражительными, плохо спят, ощущают упадок сил.
- Затем возникает характерный симптом патологии – сухой приступообразный кашель, усиливающийся в ночное и утреннее время суток.
- Температура тела поднимается до субфебрильных значений и остается такой долгое время.
- Внешний вид также специфичен: бледность, нездоровый блеск в глазах, гипергидроз.
- По мере прогрессирования процесса кашель становится продуктивным: больной отхаркивает кровавую мокроту.
- У больных появляются болезненные ощущения в груди, хрипы в легких, лимфаденит.
Палочка Коха может вызвать патологию со стороны других органов и тканей. Симптоматика при этом дополняется следующими проявлениями:
- Урогенитальный тракт — болезненное мочеиспускание, дизурия, боль в животе.
- Костно-суставной аппарат — деструкция хрящей позвонков, боль в спине, ограничение подвижности.
- Желудочно-кишечный тракт — сложности с опорожнением кишечника, кровь в кале, абдоминальная боль.
- Кожа — плотные зудящие узелки, выделяющие творожистый инфильтрат при расчесывании.
- ЦНС — цефалгия, снижение слуха и зрения, дискоординация движений, психопатии.
Диагностические процедуры
Палочку Коха можно обнаружить с помощью микроскопического и микробиологического исследования биоматериала от больного, полимеразной цепной реакции, серодиагностики. Аппаратные методики не выявляют палочку как таковую, но обнаруживают изменения во внутренних органах, вызванные ею.

- Бактериоскопия – исследование мокроты с использованием микроскопа. В баклаборатории готовят мазок, фиксируют и окрашивают его. В поле зрения обнаруживают продолговатые палочки, расположенные одиночно, попарно, цепочками или хаотично. Они окрашиваются по Грамму и по Цилю—Нильсену в ярко-красный цвет, по Муху-Вайссу в фиолетовый цвет. Микробы плохо воспринимают анилиновые красители. Люминесцентная микроскопия позволяет обнаружить микобактерии, окрашенные в бело-желтый цвет.
- Культуральный способ выявления микобактерий заключается в посеве биоматериала на селективные питательные среды. Сначала выделяют чистую культуру, а затем ее идентифицируют до рода и вида. Выращивание колоний длится в среднем три месяца. На среде Левенштейна-Йенсена патогенные бактерии образуют слабопигментированные колонии с сухой морщинистой поверхностью. В жидких средах бактерии растут в виде сухой пленки, утолщающейся и падающей на дно пробирки. Возможен диффузный рост в толще среды с ее равномерным помутнением. Первичная идентификация заключается в изучении морфологии, определении скорости роста, способности к образованию пигмента, каталазной активности.
- ПЦР — экспресс-методика, позволяющая быстро и точно определить в исследуемом образце генетический материал бактерий. Молекулярно-генетические методы трудоемки: имеют много подготовительных стадий и требуют специального дорогостоящего оборудования.
- Серодиагностика — постановка реакции агглютинации, преципитации, связывания комплимента с целью выявления титра антител в крови больного.
- Иммунограмма методом ИФА — обнаружение в крови IgM, IgG, IgA к туберкулезной палочке, позволяющее определить стадию заболевания: острая, хроническая, рецидив.
Анализы на палочку Коха в настоящее время являются очень актуальными. Это связано с активным распространением туберкулеза среди детей и взрослых. К современным методам диагностики также относят диаскинтест. Он считается очень информативными, поскольку позволяет выявить патологию даже тогда, когда она еще никак себя не проявляет. Вспомогательное значение имеют аллергологические тесты Манту и Пирке, биологические пробы на лабораторных животных, рентгенографическое исследование, гистология биоптата пораженной ткани. Для выявления палочки Коха необходимо учитывать все результаты диагностических методик в совокупности.
Лечение

Симптоматическая и поддерживающая терапия проводится с целью укрепления организма больного и устранения неприятных симптомов. Для этого применяют:
Поскольку бацилла быстро адаптируется к лекарствам, врачи часто изменяют схему лечения, включая дополнительные компоненты.
Когда медикаментозная терапия оказывает неэффективной, переходят к оперативному вмешательству. Помимо этого больным назначают физиопроцедуры и лечебную физкультуру.
Прогноз и профилактика
Ранняя диагностика и адекватная терапия позволяют избавиться от патологии, вызванной палочкой Коха. При этом прогноз на выздоровление является положительным. Позднее обращение к врачу, неэффективное или незаконченное лечение – негативные факторы, нередко приводящие к летальному исходу. Первичный туберкулез часто рецидивирует. Чтобы добиться положительного результата терапии, необходимо соблюдать все рекомендации и предписания врача.

Палочка Коха — серьезный микроб, обладающий особыми вирулентными, патогенными и резистентными свойствами. Бактерия широко распространена, высококонтагиозна и смертельно опасна.
Чтобы защитить себя от страшного недуга, необходимо строго соблюдать все профилактические мероприятия:
- Ежегодно проходить флюорографию,
- Укреплять иммунитет,
- Соблюдать гигиенические и санитарные правила,
- Правильно питаться,
- Отказаться от алкоголя и сигарет,
- Заниматься физической культурой,
- Принимать витамины,
- Полноценно отдыхать и высыпаться.
Существует специфическая профилактика туберкулеза – использование живой вакцины БЦЖ. Ее вводят всем новорожденным в роддоме. Ревакцинацию проводят через каждые 5 лет до 30-летнего возраста всем лицам, имеющим отрицательную пробу Манту.
Соблюдая простые профилактические правила, можно избежать развития туберкулеза. В настоящее время патология успешно излечивается, если вовремя провести все необходимые исследования. Но, к сожалению, лечение этой инфекции занимает довольно продолжительное время.
Видео: палочка Коха в программе “Жить здорово!”
Одним из самых опасных и распространённых во всём мире инфекционных заболеваний не только человека, но и животных является туберкулёз. Возбудителем туберкулёза более чем в 90% случаев выступает mycobacterium tuberculosis (микобактерия туберкулёза).
Что такое микобактерия туберкулёза
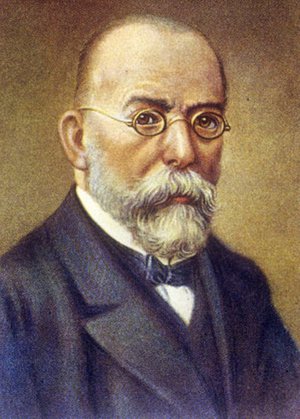
На протяжении долгих столетий человечество страдало и умирало от туберкулёза, называемого ранее чахоткой. Медикам из многих стран мира никак не удавалось обнаружить и выделить коварного возбудителя туберкулёза, даже с появлением микроскопа. И только в 1882 году доктор Генрих Герман Роберт Кох из Германии сумел в результате многочисленных лабораторных опытов, проводимых на протяжении 17 лет, обнаружить продолговатую бактерию и позднее идентифицировать её. Эта бактерия также получила в медицине название по имени своего первооткрывателя: микобактерию туберкулёза называют палочкой Коха. В 1905 году Роберт Кох получил за своё открытие Нобелевскую премию.
Именно Роберт Кох предложил алгоритм для идентификации вызывающих туберкулёз бацилл, получивший также его имя (триада Коха) и применяемый до сих пор. Суть алгоритма состоит в следующем:
- Из тканей больного пациента извлекаются бактерии.
- Из них выращивается чистая культура – колонии бактерий.
- Далее, для получения клинической картины болезни, происходит заражение здорового организма (лабораторные мыши).
По своей форме микобактерия туберкулёза представляет собой продолговатую прямую или изогнутую палочку со слегка закруглёнными концами, размер бактерии обычно составляет 1 – 10 мкм в длину и 0,2 – 0,6 мкм в ширину.
Клетка МБТ состоит из:
- микрокапсулы, защищающей микобактерию от внешних воздействий и связанной с клеточной стенкой;
- клеточной стенки, которая обеспечивает клетке стабильность её формы и размера;
- гомогенной цитоплазмы и цитоплазматической мембраны;
- ядерной субстанции (собственно набор хромосом и плазмиды).
Размножение микобактерий происходит путём простого деления на две клетки. Цикл деления клетки составляет от 14 до 24 часов. Реже встречаются случаи размножения МБТ почкованием или ветвлением. На скорость размножения влияют многие факторы окружающей среды.
За свою тысячелетнюю историю бактерии приобрели различные механизмы защиты и приспособления к неблагоприятным для них внешним условиям.
Оптимальная для роста МБТ температура – 37 – 38°С. Размножаются они при температурном режиме от 29°С до 42°С. Однако, туберкулёзные палочки в состоянии сохранить свою жизнеспособность в условиях как очень низких, так и довольно высоких температур (н.п., при температуре в 80°С палочка является жизнеспособной ещё на протяжении 5 минут, при кипячении гибнет через 15 минут).
Наиболее комфортно бактерии чувствуют себя в сырых и тёмных условиях, на ярком солнце и при высокой температуре окружающей среды они прекращают интенсивное размножение и гибнут через полтора-два часа. Ультрафиолетовые лучи в состоянии уничтожить микобактерии за 2 – 3 минуты.
На протяжении многих месяцев МТБ в состоянии выжить, находясь вне живого организма. В водной среде они сохраняются около 150 дней, в пыли на улицах – до 10 дней, на книжных страницах до 3 месяцев. В высушенной форме микобактерии могут выживать в периоде до 3-х лет, а в замороженном состоянии их жизнеспособность может достигать и 30 лет.
В неблагоприятных для бактерии условиях, при лечении туберкулёза с помощью химиотерапии или при мощном иммунитете, палочка Коха быстро вырабатывает устойчивость к препаратам, может принять L -форму, способна сохраняться в таком состоянии целые десятилетия и вызывать противотуберкулёзный иммунитет. У пациентов, длительное время принимавших противотуберкулёзные препараты, бактерии могут принимать мелкие фильтрующиеся формы.
Основной путь передачи mycobacterium tuberculosis – воздушно-капельный. Этим путём передаётся до 95% из всех случаев заболевания туберкулёзом. Заражение происходит при кашле, чихании и даже во время разговора с инфицированным активной формой туберкулёза больным. Достаточно редко (в пределах 3 – 5 % от общего числа заболеваний) встречается передача МТБ через инфицированные продукты питания или от заражённых животных. Наиболее часто подвержен этому заболеванию крупный рогатый скот и свиньи. Гораздо реже им страдают собаки и кошки.
Практически любой орган или ткань человеческого организма, включая костные ткани, может быть подвержен заболеванию туберкулёзом. Более 90% всех случаев заболевания поражает органы дыхания. Наиболее часто из других внелегочных форм происходит поражение микобактериями мочеполовой системы, суставов, печени и почек.
Лабораторная диагностика и методы исследования материала на содержание микобактерий

При подозрении на туберкулёз органов дыхания материалом для лабораторного исследования является мокрота. При этом лучшие результаты даёт анализ мокроты, собранной на протяжении от 12 часов до суток. При локализации заболевания в других органах в качестве материала для анализа могут выступать разнообразные виды жидкостной среды человеческого организма: жидкость из брюшной полости или из полости суставов, спинномозговая жидкость, промывные воды бронхов кровь и гнойные выделения из ран.
При подозрении на туберкулёз внелегочных форм в качестве материала для лабораторного анализа также используют кусочки тканей органов, взятые при биопсии, пункциях и соскобах.
Если речь идёт о возможном заражении половой или мочевыделительной системы, на анализ берут мочу, собранную после ночного сна утром, как правило, это средняя порция мочи. У женщин для обследования на туберкулёз женских половых органов используют менструальную кровь, которую собирают с помощью колпачка Кафки.
В исследовании материала современная медицина применяет следующие методы:
- бактериологические;
- микроскопические;
- аллергологические;
- биологические;
- молекулярно – генетические и серологические методы (применяются достаточно редко).
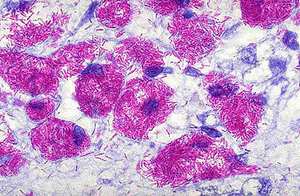
Этот метод является наиболее распространённым и заключается в исследовании мазков, выделенных из собранного материала (мокроты, мочи, спинномозговой жидкости и др.). Суть заключается в окрашивании материала по методу Циля-Нильсена или флуорохромом (как правило, аурамин-родомином или другим), и в дальнейшей обработке спиртом и промывании водой. После чего материал исследуется под люминесцентным микроскопом. Mycobacterium tuberculosis , обработанные флуорохромами, излучают золотистый цвет на тёмно-зелёном фоне. Обработанные по методу Циля - Нильсена туберкулёзные палочки имеют рубиново-красный цвет.
Для обнаружения L -форм используется в большинстве случаев фазово-контрастная микроскопия.
Необходимо просмотреть не менее 100 полей зрения для вынесения положительного ответа при обнаружении mycobacterium tuberculosis , при этом следует указать число бактерий в каждом поле. Однако следует отметить, что наличие отрицательного результата при микроскопии не даёт гарантии полностью исключить диагноз туберкулёза.
Микроскопический метод анализа имеет определённые недостатки, к которым в первую очередь относится низкая чувствительность: mycobacterium tuberculosis обнаруживается только при присутствии не менее 50 – 100 тысяч микробов на 1 мл исследуемого материала. Этот метод не позволяет отличить mycobacterium tuberculosis от других видов mycobacterium , он также не в состоянии определить чувствительность микобактерий к определённым химиотерапевтическим препаратам.
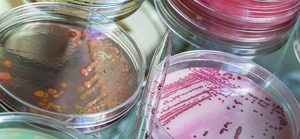
Этот метод представляет собой посев штаммов бактерий на специальные питательные среды и в состоянии определить наличие туберкулёзных палочек при концентрации 200 – 300 микробов на 1 мл. Посев помещается в термостат и на протяжении трёх месяцев при температуре 37 °С еженедельно наблюдается рост микобактерий.
Главный недостаток этого метода состоит в том, что получение конечных результатов требует определённых затрат времени (от 3 до 12 недель). На искусственных средах рост микобактерий наступает через 3 – 6 недель. У пациентов, проходящих курс химиотерапии, выделенные штаммы вырастают на ещё более поздних сроках (от 50 до 80 дней). На сегодня современной медициной испытаны и ускоренные методы выращивания культур mycobacterium tuberculosis по методу Прайса (на препаратах – мазках) и по методу посева на кровяной среде.
С помощью бактериологического метода можно определить не только вирулентность культуры, но и её чувствительность к различным медицинским препаратам.
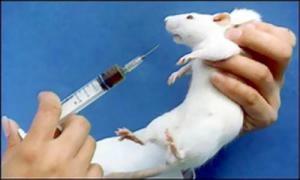
Этот метод относится, пожалуй, к самым рациональным методам исследования. Он позволяет определять микобактерии туберкулёза при малых количествах их содержания в материале (до 10 бактерий на 1 мл).
При этом методе материал вводиться морским свинкам подкожно или в брюшную полость. Если в материале присутствуют вирулентные mycobacterium tuberculosis , то обычно через 10 – 12 дней на месте инъекции образуется уплотнение, которое переходит в незаживающую язву. На протяжении 2 – 4 месяцев развивается генерализованный туберкулёз и свинки погибают.
Ускоренный биологический метод заключается во введении материала в региональный лимфоузел морской свинки. Увеличенный узел вырезается на 8 – 10 день и исследуется на присутствие микобактерий туберкулёза в препаратах-отпечатках.
В связи, с распространением в последние годы изменённых и устойчивых микобактерий чувствительность этого метода заметно снизилась. На сегодняшний день метод применяется в крупных специализированных лабораториях и требует строгого соблюдения режима проведения.
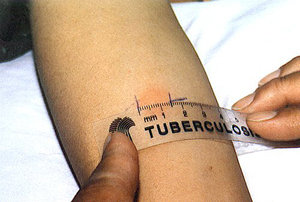
К этому методу относятся широко применяемые кожные туберкулиновые пробы. Проба Манту предусматривает введение туберкулина в предплечье, даёт положительные, отрицательные и резко положительные реакции. У детей и взрослых вводится различная концентрация вещества.
При помощи пробы Манту определяется круг лиц для проведения ревакцинации. Положительная проба Манту не является обязательным признаком наличия заболевания.
Профилактика

Основной профилактикой распространения микобактерий и предотвращение заболевания туберкулёзом является вакцина БЦЖ (Бацилла Кальметта-Герена). Вакцину изготовляют из штамма ослабленной живой mycobacterium bovis (бычий вид туберкулёзной палочки). При отсутствии противопоказаний вакцинацию проводят новорождённым в роддоме на 5 – 7 день жизни. Ревакцинация проводится в возрасте 7, 12, 17 и 22 лет при отрицательном результате пробы Манту и при отсутствии противопоказаний.
Взрослым с целью выявления туберкулёза на ранних стадиях не реже 1 раза в год необходимо проходить флюорографию лёгких в поликлинике. При резких изменениях реакции Манту за год или в случаях контакта с инфицированным больным фтизиатр может предложить проведение курса профилактической химиотерапии.
Читайте также:


