Что такое маски туберкулеза
Пути передачи
Туберкулез – заболевание опасное, передающееся, как и большинство инфекционных заболеваний, воздушно-капельным образом (путем), даже без личного контакта. Заражение возможно в ряде общественных мест (кафе, место работы, общественный транспорт, поликлиника и пр). Палочка Коха (возбудитель) устойчива ко многим факторам – свету, теплу, влажности, холоду. Уличная пыль, страницы книг, денежные купюры способны хранить вирус долгие месяцы. Наиболее распространен туберкулез легочной формы. В группе риска – люди, имеющие слабый иммунитет (перенесшие ранее заболевания и операции, после стресса и т. д.), нерационально питающиеся, злоупотребляющие алкоголем.
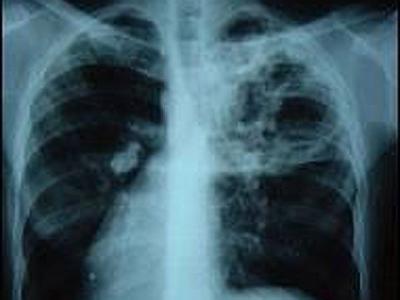
У взрослых они в целом схожи с признаками заболевания у детей, однако диагностика отличается. Все зависит от типа болезни, места локализации, формы, особенностей организма. Рассмотрим каждую форму отдельно.
Туберкулез - болезнь под маской
Именно так называют это заболевание. Признаки туберкулеза настолько расплывчаты, что даже опытные врачи не всегда распознают его сразу. Конечно, течение туберкулеза кожи отличается от течения туберкулеза кости или легких. Поэтому первым делом определяют локализацию инфекции. Но даже в пределах одного органа симптомы отличаются. Здесь симптоматика болезни зависит от активности процесса и типа развития.
Виды туберкулеза, клинические формы
Интоксикация у подростков, детей
Диагностируется путем туберкулиновой пробы. Признаки туберкулеза – ухудшение состояния, периодами повышающаяся температура, отсутствие или снижение аппетита, нервозность, снижение веса, увеличение лимфоузлов.
Признаки туберкулеза: воспалительные изменения тканей легкого, пораженные внутригрудные лимфоузлы. Клиническая картина будет зависеть от фазы, в которой на данный момент протекает процесс, и иммунитета больного. Не исключено малосимптомное течение. Характерные изменения выявляет рентген. При осложненном течении явно заметны обширный инфильтрат с пораженными сегментами легких, поражение бронхов (затемнение, темные пятна). Здесь уже возможно распознание хронического первичного туберкулеза. При первичном заражении палочками Коха идет речь о туберкулеза ВГЛУ (внутригрудных лимфоузлов). Варианты этого вида туберкулеза – малый, опухолевидный, инфильтративный. Проявляются выраженные симптомы интоксикации. Для подтверждения или опровержения показано проведение компьютерной томографии.

Различается по видам:
- острый (при иммунодефиците могут образовываться полости);
- подострый (очаги в легких, симптомы интоксикации);
- хронический (последовательное поражение органов).
Протекает с выраженной интоксикацией, течение острое, с быстрым поражением органов.
Признаки этого вида туберкулеза лежат в наличии немногочисленных очагов на одном участке, либо на двух легких сразу. Течение малосимптомное. Если на рентгенограмме обнаружатся фиброзноочаговые изменения, пациента в обязательном порядке обследуют еще раз для подтверждения или исключения уже активного процесса.
Ставится при наличии воспалительных изменений. Степень зависит от выраженности и распространения процесса.
При этом виде формируется каверна, без выраженных изменений (фиброзных).
Ставится при наличии фиброзной каверны, при фиброзными изменениях легких. После химиотерапии протекает обычно спокойно, без обострений. Прогрессирующий характер вызывает осложнения и присоединение инфекций.
- мозговых оболочек (менингит);
- лимфатических узлов (брыжеечных);
- половых органов (в т. ч. мочевыводящих);
- костей (в т. ч. суставов);
Признаки туберкулеза легочного
- повышение температуры (незначительное, однако длительное, до 38, выше – при более массивных формах туберкулеза) держится устойчиво, в отличие от ОРЗ, бронхита, пневмонии;
- озноб, потоотделение (особенно ночью);
- кашель (при поражении легких – сначала сухой и настойчивый, особенно ночью, утром), затем - с отделением мокрот, кровохаркание после приступа кашля.
Признаки туберкулеза внелегочного
Слишком расплывчаты и часто не позволяют заподозрить конкретное заболевание. Это могут быть и повышение температуры, и рвота, и головная боль, и боль в животе, и нарушение стула, и кровь в кале, и боль в костях (вплоть до ограничения передвижений), и пр. Для каждого вида туберкулеза характерны свои признаки. В любом случае, длительное (пусть даже незначительное) повышение температуры уже является поводом для обращения к терапевту и при дальнейшей необходимости – к узким специалистам.
План
2.3. Длительный субфебрилитет неясной этиологии…………….8
2.5.Ревматическая маска (туберкулезный ревматизм Понсе)……10
2.6. Невралгическая маска………………………………………….11
2.8. Фликтенулезный кератит и кератоконъюктивит……………12
2.10. Абдоминальный синдром…………………………………….13
2.11. Гематологическая маска……………………………………..13
2.12. Поражение сердечно-сосудистой системы…………………13
Введение
За последние годы значительно увеличилась заболеваемость туберкулезом, в том числе и в нашей стране. Большие трудности в диагностике имеются в случаях с высокой лихорадкой, цитопенией и так называемыми неспецифическими проявлениями, когда туберкулез протекает под маской ревматических, гематологических заболеваний, с внелегочными поражениями и заболеваниями печени, селезенки, почек, кишечника.
Знание этих "терапевтических" форм туберкулеза и его "масок" очень важно для врачей многих специальностей.
Несомненно, важным представляется знание особенностей современного туберкулеза: 1) учащение внелегочных форм туберкулеза;
2) частота первичного туберкулеза у взрослых (в том числе у пожилых);
3) появление ятрогенного пути обострения туберкулеза вследствие широкого применения в клинике глюкокортикостероидов (ГКС) и цитостатиков при различных заболеваниях (в первую очередь проблема "стероидного" туберкулеза);
4) нередкость и многообразие неспецифических (параспецифических, паратуберкулезных) реакций.
Маски туберкулеза
Бактериемия является одним из существенных факторов в возникновении специфической сенсибилизации организма и развитии гиперергии. Выявляющиеся в это время тканевые изменения по своей морфологической картине, в сущности, являются неспецифическими, хотя этиологически связаны с туберкулезной инфекцией и названы параспецифическими. Клинически в этот период могут быть отмечены различные функциональные нарушения, объединенные в симптомокомплекс ранней интоксикации.
Параспецифические реакции были подробно изучены А. И. Струковым и В. И. Пузик. По мнению А. И. Струкова, параспецифические реакции, имеющие токсико-аллергическое происхождение, очень разнообразны, им свойствен клеточный полиморфизм; в их развитии исключительная роль принадлежит клеткам мононуклеарного типа.
А. И. Струков выделяет 5 типов параспецифических реакций:
1. Диффузная или универсальная макрофагальная реакция.
Характеризуется распространенностью процесса, наблюдается в капсулах, интерстиции внутренних органах, рыхлой клетчатке и миокарде. Характерно скопление крупных макрофагальных клеток.
2. Узелковая макрофагальная реакция
Преимущественно в миокарде, происходит формирование макрофагально-лимфоцитарных околосососудистых гранулем, которые напоминают ревматические узелки, поэтому их называют ревматоидными.
3. Диффузные и узелковые лимфо-гистиоцитарные инфильтраты
Обнаруживаются обычно в капсуле и строме органов, в легких, в миокарде и эпикарде, почках, печени, нервных стволах, синовиальных оболочках, что приводит к интерстициальным миокардитам, нефритам, гепатитам, невритам. В легких интерстициальная полиферация локализуется по ходу межальвеолярных перегородок, вызывая их утолщение. Возможно последующие развитие цирроза и склероза органа.
4. Неспецефические васкулиты.
В сосудах микроциркуляторого русла, чаще сосудах кожи, почек (синдром Шенлейна-Геноха, вторичные гломерулопатии), в венечных сосудах сердца (синдром кардиалгии с явлениями коронарита), в сосудах средостения (медиастинальные симптомы).
5. Фибриноидные некрозы.
Развиваются не только в стенках сосудах, но и в стенках альвеол или альвеолярных ходов. Эти изменения нередко сопровождаются процессами тромбообразования.
Параспецифическая реакция – это неспецифическая реакция на специфическую (туберкулезную) инфекцию.
· Длительный субфебрилитет неясной этиологии
· Рецидивирующие плевриты, плохо поддающиеся лечению
· Фликтенулезный кератит и кератоконъюктивит
· Поражение сердечно-сосудистой системы
Гриппозная маска.
Может симулировать инфильтративный, диссеминированный и очаговый туберкулез легких в фазе вспышки.
Во избежание ошибок в распознавании этих процессов необходимо учесть, что подозрительны в отношении туберкулеза больные с атипичными проявлениями гриппа, затянувшимися и часто рецидивирующими гриппоподобными заболеваниями.
Для гриппа характерны более острые проявления интоксикации со значительной реакцией со стороны нервной системы, головные боли, боли в глазах, ломота во всем теле, резкая слабость, разбитость. При гриппе наблюдается, как правило, раздражение слизистых оболочек, дыхательных путей: насморк, фарингит, ларингит и трахеит. Для гриппа характерны явления разлитого бронхита в отличие от бронхита на ограниченном участке легкого при туберкулезе. При гриппе отмечается обложенный язык, что не характерно для туберкулеза.
Кровь при гриппе характеризуется лейкопенией, относительным лимфоцитозом, гипо- или анэозинофилией и нейтропенией. СОЭ в большинстве случаев нормальная.
При активном туберкулезе, который сопровождается симптомами интоксикации, СОЭ обычно несколько ускорена, отмечаются сдвиг нейтрофилов влево, лимфопения или количество лимфоцитов на нижней границе нормы.
Во всех случаях атипичного и затянувшегося гриппа во избежание ошибок необходимы рентгенологические исследования легких и анализ мокроты на туберкулезные микобактерии. Следует учесть, что гриппозная инфекция может вызвать обострение туберкулезного процесса, а потому при длительной субфебрильной температуре, плохом самочувствии больного после затихания острых гриппозных явлений необходим тщательный рентгенологический контроль.
Пневмоническая маска.
Инфильтративно-пневмонические процессы типа облаковидных инфильтратов, лобитов и перисциссуритов, а также казеозные пневмонии при остром и подостром начале приходится диференцировать прежде всего от крупозной и бронхолобулярной пневмонии.
Важным для дифференциального диагноза является обнаружение при рентгенологическом исследовании отводящей дорожки к корню легкого; она более характерна для туберкулезного инфильтрата.
Склонность инфильтративных туберкулезных процессов к распаду и бронхогенной диссеминации в другие отделы легкого существенно облегчает распознавание туберкулезного характера процесса. При неспецифических пневмониях также может иметь место распад легочной ткани в результате абсцедирования пневмонического фокуса. Но при этом наблюдаются характерные симптомы: выделение значительного количества мокроты с неприятным или даже зловонным запахом, обнаружение в мокроте эластических волокон без туберкулезных бактерий.
При крупозной и бронхолобулярной пневмонии обнаруживается выраженный лейкоцитоз, левый сдвиг нейтрофилов вплоть до юных форм, анэозинофилия. Но эти сдвиги сравнительно быстро нормализуются. Резкое уменьшение в моче количества хлоридов до 1,5--6 г в сутки наблюдается при неспецифической пневмонии. У больных туберкулезом содержание хлоридов не понижается. Туберкулиновые пробы при инфильтративных туберкулезных процессах обычно положительны и нередко резко выражены. Как известно, при крупозной и бронхолобулярной пневмонии наблюдается угасание туберкулиновых реакций (Гринчар).
Очаговые пневмонии. Очаговые (или лобулярные) гриппозные пневмонии или пневмонии другого происхождения дают рентгенологическую картину, весьма сходную с таковой при диссеминированном туберкулезе легких гематогенного или бронхогенного характера. Трудности диференциального диагноза объясняются еще и тем, что нередко эти пневмонии развиваются постепенно, не сопровождаются высокой температурой и выраженным лейкоцитозом. При рентгенологическом исследовании для очаговой пневмонии характерен усиленный рисунок легких, лимфангиты, в виде тяжистости и сетчатости. На фоне этих изменений обнаруживаются различные по своей величине неравномерные и несимметрично расположенные мягкоочаговые тени, преимущественно в нижних отделах легких. Склонность к сравнительно быстрому рассасыванию в течение 2-3 недель характерна для этих нетуберкулезных пневмоний.
Со стороны крови обращают на себя внимание высокие цифры СОЭ (30 - 60 мм/чac), незначительный лейкоцитоз (11-12*10
/мл) или лейкопения, относительный лимфоцитоз, гипоанэозинофилия, нейтропения и токсическая зернистость нейтрофилов.
При остром начале заболевания и отсутствии эффекта от лечения пенициллином и сульфаниламидными препаратами и при прогрессирующем течении следует тщательно исследовать больного в отношении туберкулезного характера процесса.
Решающее значение при дифференциальной диагностике инфильтративно-пневмонических процессов имеет длительное клиническое наблюдение.
В затруднительных случаях, при атипичном течении пневмонии, только длительное наблюдение в течение 4-6 и больше недель дает возможность ответить на вопрос о характере инфильтративного процесса. В связи с широким применением сульфаниламидных препаратов и антибиотиков все чаще наблюдается атипичное течение крупозной и бронхолобулярной пневмонии. Общее состояние больных характеризуется менее выраженной интоксикацией, при выслушивании у них реже определяется типичное бронхиальное дыхание, сравнительно мало выслушиваются катаральные явления в легких, отсутствует характерный для этих больных лейкоцитоз. У подобных больных следует при диференциальном диагнозе учесть результаты лечения пенициллином и сульфаниламидными препаратами, которые обычно мало эффективны при специфических пневмониях. Можно рекомендовать использовать ПАСК и фтивазид; эти препараты строго специфичны в отношении туберкулезной инфекции и не оказывают терапевтического эффекта при крупозной и бронхолобулярной пневмонии.
Длительный субфебрилитет неясной этиологии.
Одним из клинических проявлений ТБК может быть так называемый синдром "лихорадки неясного генеза" (ЛНГ). Этим термином принято обозначать клинические ситуации, характеризующиеся повышением температуры до 38°С и выше в течение не менее 3 нед. (постоянно или с периодами нормальной температуры) и неясностью диагноза после проведения общепринятого рутинного обследования.
Различные формы ТБК являются одной из частых причин ЛНГ.
Наибольшие затруднения в диагностике возникают в тех случаях, когда лихорадка является основным или единственным признаком заболевания. Большинство больных поступают в клинику с различными диагнозами, среди которых наиболее часто фигурируют пневмония, пиелонефрит, бактериальный эндокардит, сепсис и др.
Наиболее частые формы ТБК, проявляющегося ЛНГ, – милиарный ТБК легких, диссеминированные формы с наличием различных внелегочных локализаций. Среди последних в первую очередь следует иметь в виду специфическое поражение периферических лимфатических узлов, серозных оболочек (полисерозиты), ТБК печени, селезенки, урогенитального тракта, суставов, позвоночника. Трудности распознавания ТБК усугубляются тем, что привычные для врача диагностические ориентиры (данные анамнеза, поражение легких с характерной локализацией, данные бактериологических исследований мокроты и других биологических жидкостей) могут отсутствовать. Рентгенологические исследования легких, выполняемые не всегда тщательно (рентгеноскопия вместо рентгенографии, дефекты экспозиции снимка), часто не позволяют распознать милиарный ТБК легких. Туберкулиновые пробы могут быть невыраженными или отрицательными, особенно у иммунодепрессивных больных (старческий возраст, хронический алкоголизм, глюкокортикоидная терапия и др.).
Поскольку подозрение на наличие ТБК требует микробиологической верификации, необходимо тщательное исследование различных биологических материалов (мокрота, полостные экссудаты, промывные воды желудка и др.). В последнее время известную помощь оказывают иммунологические методы исследования, позволяющие выявить в крови и других биологических жидкостях специфические антигены и антитела, определяющие целенаправленный, более углубленный диагностический поиск. При подозрении на туберкулезную диссеминацию целесообразна попытка идентификации возбудителя с помощью ПЦР.
Важное диагностическое значение в распознавании ТБК у больных ЛНГ должно придаваться прижизненным морфологическим исследованиям органов и тканей (лимфатические узлы, печень и др.). С учетом частого, почти обязательного поражения печени при гематогенно-диссеминированном туберкулезе информативным методом следует считать диагностическую лапароскопию, позволяющую осмотреть печень, брюшину и при необходимости произвести прицельную биопсию. В некоторых ситуациях при подозрении на ТБК у больных ЛНГ следует считать оправданным пробное лечение туберкулостатическими препаратами. Подобные решения должны приниматься в тех ситуациях, когда диагностические методы недоступны или их возможности исчерпаны и отсутствует конструктивная помощь от специалистов-фтизиатров, приглашаемых для консультации. Такой подход более рационален, чем упорное продолжение диагностического поиска и задержка лечения на неопределенное время. Эффект от туберкулостатических препаратов следует ожидать не раньше, чем через 2–3 нед. Необходимо помнить о том, что при неясности диагноза и подозрении на ТБК больным ЛНГ не рекомендуется назначать глюкокортикоиды из-за опасности генерализации специфического процесса и его прогрессирования.
Плеврит.
Среди всех полисерозитов туберкулезной этиологии основное место занимают плевриты. Верификация туберкулезной природы плеврита в условиях терапевтической клиники, куда направляются практически все больные при обнаружении жидкости в плевральной полости, требует проведения дифференциальной диагностики.
Известно, что плеврит часто является осложнением первичного ТБК. Важным ориентиром в диагностическом поиске является клеточный состав плеврального выпота, в частности преобладание в нем лимфоцитов, что в первую очередь заставляет предполагать ТБК при выпотах неясной этиологии. Следует, однако, иметь в виду, что лимфоцитарный характер выпота может отмечаться и при опухолевых поражениях. Микобактерии ТБК в плевральном выпоте при обычных исследованиях выявляются редко. Частота обнаружения микобактерий в плевральном выпоте повышается при использовании метода полимеразной цепной реакции (ЦРП). Наличие плеврального выпота обычно затрудняет распознавание патологических изменений в легочной ткани, внутригрудных лимфатических узлах. В то же время обнаружение таких изменений в сочетании с поражением серозных оболочек существенно повышает вероятность наличия специфического процесса, так как представляет характерную особенность первичного ТБК. Между тем отсутствие явных рентгенологических изменений в легких и микобактерий в плевральном выпоте является формальным поводом для отрицания туберкулезной этиологии плеврита. В случаях, когда несмотря на отсутствие лабораторного подтверждения подозрение на ТБК сохраняется, больных переводят в специализированные отделения.
Во всех случаях неясных плевральных выпотов требуется исключить ТБК, особенно при отсутствии очевидных признаков сердечной недостаточности, опухолевого процесса и системных заболеваний. Некоторое улучшение состояния больных на фоне антимикробной неспецифической терапии – нормализация или снижение температуры, уменьшение болевого синдрома – не исключает туберкулезной этиологии заболевания, тем более при использовании аминогликозидов или фторхинолонов, обладающих туберкулостатическими свойствами. В случаях длительного сохранения клинико-рентгенологических признаков плеврального выпота, склонности к миграции или рецидивированию оправдано назначение пробной терапии с использованием не менее двух противотуберкулезных препаратов.
Общие положения
Без соответствующих мер административного контроля и контроля за состоянием окружающей среды респираторы НЕ способны адекватным образом защитить медработников от инфекции.
Тем не менее, респираторы могут служить важным дополнением к мерам административного контроля и контроля за состоянием окружающей среды.
В связи с тем, что использование индивидуальных средств защиты органов дыхания не всегда бывает доступным, такие меры все же наиболее целесообразны для участков высокого риска в стационарах специализированной помощи.
Поскольку повсеместное распространение и постоянное ношение респираторов непрактично, их использование должно быть ограничено в пределах участков высокого риска, а именно:
• в боксах для больных туберкулезом (ТБ) или туберкулезом с множественной лекарственной устойчивостью (ТБ-МЛУ);
• при индуцировании отделения мокроты или других процедурах, вызывающих откашливание;
• в кабинетах бронхоскопии;
• в секционных залах;
• в кабинетах спирометрии;
• во время экстренных хирургических вмешательств на потенциально заразных больных ТБ (сроки проведения плановых операций следует неизменно отодвигать).
Роль хирургических масок и респираторов при защите органов дыхания
Между лицевой маской и респиратором существуют важные различия.
Лицевые маски, как, например, хирургические маски (матерчатые или бумажные):
• действительно обеспечивают профилактику распространения микроорганизмов от их пользователя (например, больного туберкулезом) к другим лицам путем удержания крупных частиц отделяемого возле носа и рта;
• не обеспечивают защиту организма пользователя (например, медработника, пациента, члена семьи) от вдыхания взвешенных в воздухе капельных частиц, содержащих инфекционный агент.
Многие учреждения не располагают достаточными средствами на приобретение одноразовых/матерчатых хирургических масок для потенциально заразных больных туберкулезом.
Не являясь составной частью наиболее приоритетных профилактических мероприятий, одноразовые/матерчатые маски могут использоваться для снижения концентрации инфекционного аэрозоля, источником которого служат заразные больные ТБ: вопрос о целесообразности использования одноразовых/хирургических масок следует рассматривать в отношении больных с подозрением на туберкулез или с установленным диагнозом ТБ с бактериовыделением, когда они выходят за пределы боксов для прохождения необходимых медицинских процедур.
Поскольку хирургические маски могут также служить признаком, отличающим больных туберкулезом от других пациентов, не следует сбрасывать со счетов фактор риска стигматизации таких больных. Помимо распространения самих масок среди больных и медработников, как тех, так и других следует обучать тому, насколько важно носить маски и как правильно ими пользоваться.
Надо помнить о том, что маски не предохраняют медработников и других пользователей от вдыхания воздуха, содержащего МБТ, и ими не следует пользоваться лишь с этой целью. Маски обычно обладают ограниченной эффективностью фильтрации и неплотно прилегают к носу и рту, не предотвращая проникновение микобактерии туберкулеза в виде аэрозоля. Другие приспособления, как, например, респираторы, действительно обеспечивают должную защиту. Матерчатые хирургические маски можно стерилизовать и использовать повторно.
Если респиратор подогнан неправильно, инфекционные аэрозоли могут свободно проникать в дыхательные пути человека и обусловить его инфицирование (см. рис. 6.1):
• респираторы, обладающие как минимум 95-процентной пропускной способностью для частиц диаметром 0,3 микрона, обычно рекомендуются для медработников;
• респираторы относятся к одноразовым средствам, но их можно использовать повторно в течение нескольких месяцев при условии надлежащего хранения.

Рис. 6.1. Правильное ношение и подгонка респиратора
К основным факторам, снижающим эффективность использования респираторов, относятся влажность, загрязнение и нарушение целостности. Респираторы следует хранить в чистом и сухом месте.
В соответствии с одним из методов респиратор заворачивают в легкое полотенце (следя за тем, чтобы не смять его). Никогда не следует пользоваться пластиковыми пакетами, поскольку последние удерживают влагу.

Рис. 6.2. Проверка правильности подгонки респиратора в Таиланде
Если медработник не проходит такой тест во второй раз, то следует воспользоваться респиратором другого размера или типа. Борода и волосяной покров на лице препятствуют должной герметизации. Любой неплотно прилегающий к лицу участок респиратора может оказаться путем проникновения заразных аэрозольных частиц.
При наличии времени и ресурсов (финансовых и кадровых) в плане мероприятий по ПК следует предусматривать программу тестирования подгонки респираторов. Более подробная информация о проверке правильности подгонки респираторов приводится в списке рекомендованной литературы в конце данной статьи.
Респираторами должен пользоваться весь персонал, находящийся в помещениях высокого риска, в том числе в кабинетах бронхоскопии, кабинетах для индуцирования отделения мокроты и секционных залах.
При выполнении большого объема процедур, связанных с высоким риском, экономически эффективно приобретение респираторов положительного давления (PAPR), снабженных колпаком, так как их можно использовать повторно, и все сотрудники, даже с волосяным покровом на лице, могут их применять. Более того, для респираторов такого типа не нужна точность подгонки.
R. Granich, N. J. Binkin, W. R. Jarvis, P. M. Simone
Туберкулезная палочка Коха может притаиться даже в кондиционере
09.12.2010 в 16:03, просмотров: 19934
Почему так живуч туберкулез? Во времена Перова, Пушкина, Чехова его называли “скоротечной чахоткой”. Еще раньше, в Древней Руси, чахотку (от слова чахнуть) называли “сухоткой”. Зараза перешагнула через века: вплоть до XX века все боялись чахотки, так как она была неизлечимой. Но и в третьем тысячелетии человек может подцепить эту палочку. Хотя уже в 1882 году в Германии Роберт Кох открыл смертельного для того времени возбудителя туберкулеза, позже названного “бациллой Коха”. Но победить ее, как, например, ветряную оспу, корь и другие опасные заболевания, до сих пор не удается.
По данным Мосгорстата, ежегодно в столице вновь заболевает до 4 тысяч человек. Умирает (например, в 2009-м) — около 600 человек. Как видим, и сегодня туберкулезная палочка продолжает носиться в воздухе в буквальном смысле, а в пыли может сохранять свою жизнеспособность в течение нескольких месяцев. Поэтому крайне важны санитарные меры. Тем более в таком большом городе, как Москва. В том числе — в метро, под землей, куда ежедневно спускаются до 2 миллионов москвичей и приезжих.
Об этом сегодня мы и поговорим с заместителем начальника отдела эпиднадзора Управления Роспотребнадзора по г. Москве Антониной Пяевой.

От момента заражения до появления первых клинических признаков проходит от недели до нескольких месяцев. При этом человек может выделять микобактерии, но не знать об этом. В большинстве случаев болезнь развивается постепенно. Для нее характерны: незначительное повышение температуры тела в течение длительного времени, кашель с выделением мокроты, быстрая утомляемость, слабость, повышенная потливость, снижение аппетита. В таком случае надо обратиться к врачу, пройти обследование и установить диагноз.
“Каждый десятый заболевший туберкулезом — бомж, бывший заключенный или приезжий”
— Это опасное инфекционное заболевание, которое вызывается микобактериями туберкулеза и в отличие от многих других инфекций имеет хроническое, часто скрытое течение, что повышает вероятность распространения, — сразу подчеркнула Антонина Петровна. — Основной источник — больные люди с открытой формой туберкулеза органов дыхания. А пути передачи могут быть самыми разными: воздушно-капельный, когда возбудитель выделяется с мокротой, с носоглоточной слизью при кашле, чихании, при разговоре и вдыхается теми, кто находится рядом; воздушно-пылевой, когда микобактерия туберкулеза вместе с пылью попадает человеку в нос, рот; алиментарный — при употреблении в пищу зараженных туберкулезом и плохо обработанных продуктов — мяса, молока (крупнорогатые животные и другие домашние животные тоже могут болеть туберкулезом). Специалисты различают микобактерии, выделяемые от человека, от крупного рогатого скота и других домашних животных (бычий тип), реже — птичий тип. Кстати, при кипячении возбудитель погибает.
— Но не все можно прокипятить, например книги, диваны… Чем еще можно убить эту опасную палочку?
— Микобактерия достаточно устойчива к химическим и физическим агентам. И во внешней среде она очень длительно в течение нескольких месяцев может сохранять свою жизнеспособность. Может сохраняться на книгах, на мебели, на полу, на стенах, на постельном белье, в кондиционерах и на других предметах. Наиболее длительно сохраняется в темных помещениях. Наиболее губительным воздействием для микобактерий являются ультрафиолетовые лучи. Наиболее простыми методами профилактики являются обеспечение доступа прямых солнечных лучей в помещениях, проветривание, ежедневная влажная уборка с удалением пыли со всех доступных поверхностей.
— Какова динамика заболеваемости туберкулезом в Москве? Как она менялась за последние годы?
— По данным Мосгорстата, ежегодно в столице туберкулезом вновь заболевает до 4 тысяч человек. Умирает (например, в 2009-м) — около 600. В последние 5 лет в Москве в этом плане ситуация стабильная (27,7—27,4 на 100 тыс. нас.). Но большой прирост дают приезжие: показатели от 36,0 до 42,9 на 100 тыс. населения. Около 10% от общего числа составляют социально дезадаптированные группы населения: бомжи, вынужденные переселенцы, вышедшие из мест заключения и др.
— На ваш взгляд, что помогло бы уменьшить число заболевающих туберкулезом в столице сегодня? Какие меры надо принять в Москве, чтобы, например, вышедшего из тюрьмы сразу обследовать и лечить, если надо. Чтобы он не шел “в народ” заражать москвичей палочкой Коха? Как известно, места заключения сегодня — рассадник туберкулеза.
— Согласно санитарным правилам “Профилактика туберкулеза” лица, освобожденные из следственных изоляторов и исправительных учреждений по эпидемическим показаниям (независимо от наличия или отсутствия признаков заболевания туберкулезом), профилактические медицинские осмотры проходят 2 раза в год в течение первых двух лет после освобождения.
— Метро. Час пик. Скученность огромная: люди стоят вплотную друг к другу. Чихают, кашляют, сморкаются… Можно ли себя как-то обезопасить? Например, спасают ли марлевые повязки? И что делается, должно делаться в целях профилактики, согласно вашим инструкциям? Как часто очищать воздух? Сколько раз в сутки делать в метро влажную уборку, обрабатывать поручни, ручки дезсредствами?
— Повторюсь: человек может выделять микобактерии, но не знать об этом. Поэтому с целью профилактики в метрополитене должны проводиться дезинфекционные мероприятия в соответствии с санитарными правилами по “Эксплуатации метрополитенов”. И ежедневная уборка должна проводиться с использованием моющих и дезинфицирующих средств широкого спектра действия (противомикробным и противовирусным) пассажирского состава и регулярные уборки эскалаторов, вестибюлей и др. Используется также ультрафиолетовое облучение с целью дезинфекции помещений. И достаточный воздухообмен имеет значение.
— Можно ли в аэропортах отлавливать больных туберкулезом, как было со свиным гриппом? В Москву ежедневно приезжают тысячи людей, в том числе, наверно, и с туберкулезом, без прививок. Можно ли поставить заслон таким людям? Например, издать распоряжение правительства Москвы, чтобы защитить миллионы других жителей города?
— В ситуации со свиным гриппом была объявлена эпидемия, поэтому были усилены санитарно-карантинные режимы. Правительство Москвы на сегодняшний день не регламентирует обязательную проверку всех приезжающих на выявление туберкулеза. Но заслон есть: мигранты, чтобы получить вид на жительство и при оформлении на работу, обязательно обследуются на опасные инфекции, в том числе — на туберкулез, и получают заключение о состоянии здоровья. И если заболевание выявлено, за счет средств Департамента здравоохранения г. Москвы проводится лечение.
— А если заболевший приехал не с целью работать? Он повисает?
— Больной туберкулезом подлежит изоляции и обязательному лечению во всех странах мира.
— Я-то говорю о том, можно ли в Москве поставить заслон “ввозному туберкулезу”?
— Это сделать очень сложно, так как с момента заражения до начала клинических проявлений и постановки диагноза проходит много дней и даже месяцев.
“Все взрослые не реже 1 раза в 2 года должны делать флюорографию”
— Можно ли здоровому человеку уберечься от заболевания туберкулезом в нашем мегаполисе? Какая в городе ведется профилактика?
— В Москве профилактике уделяется большое внимание. Вообще в нашей стране создана система раннего выявления туберкулеза. Есть ряд нормативных документов по профилактике туберкулеза: федеральный закон, постановление Правительства РФ, санитарные правила по туберкулезу, приказ Минздрава России от 2003 г. “О совершенствовании противотуберкулезных мероприятий в РФ”. В них определен порядок проведения комплекса противоэпидемических (профилактических) мероприятий по данной инфекции.
— Документов много, а что делается по профилактике конкретно в Москве?
— Среди детей проводится туберкулинодиагностика. Все дети от 1 года до 18 лет подлежат проведению кожно-аллергической пробы с туберкулином (пробы Манту). В Москве это проводится ежегодно, с охватом до 98% детей. В соответствии с Национальным календарем профилактических прививок новорожденные дети обязательно прививаются в роддоме на 3—7-й день. А далее, по результатам туберкулинодиагностики, ревакцинируются в 7 и 14 лет. Детям, которые по какой-то причине (возможно, по медицинским противопоказаниям) не получили такую прививку, с 6-месячного возраста два раза в год проводится проба Манту. В прошлом году в городе было привито против туберкулеза около 140 тыс. человек, в том числе почти 112 тыс. новорожденных.
Что касается взрослых, основная мера — профосмотры плюс флюорография. В соответствии с нормативными документами всё взрослое население должно делать флюорографию не реже 1 раза в 2 года, а работники детских образовательных учреждений, медики, работники коммунальных служб, общественного питания и люди с хроническими заболеваниями профилактические медосмотры с флюорообследованием должны проходить ежегодно, а по эпидемическим показаниям — 1 раз в 6 мес.

— Получается?
— Стараемся. Считаю это важным звеном профилактики туберкулеза, он находится у нас на постоянном контроле.
— Какие меры санитарной безопасности должны применять в общепите — в кафе, в магазине?
— Работники общественного питания ежегодно проходят предварительные (при поступлении на работу) и периодические профилактические медицинские осмотры и флюорографическое обследование. Кроме того, на объектах общественного питания, торговли должны соблюдаться противоэпидемический и дезинфекционный режимы.
— Должны, но не все это делают. Сейчас в каждом московском офисе есть кондиционеры. Могут ли они служить фактором передачи инфекции? И сколько раз по санитарным нормам надо очищать от пыли кондиционеры, дезинфицировать их?
— Дезинфекция систем вентиляции и кондиционирования воздуха в учреждениях, офисах, магазинах, театрах и др. проводится в медицинских организациях не реже 1 раза в год, в остальных учреждениях 1 раз в 3—6 мес. На это есть соответствующие нормативные документы.
— Есть ли какие-то особо опасные формы заболевания, неизлечимые?
— Наибольшую опасность представляют запущенные формы туберкулеза, а также чаще встречающиеся в последнее время лекарственно устойчивые формы возбудителей туберкулеза, когда противотуберкулезные препараты не действуют на микобактерии. И лечение таких больных представляет уже значительные трудности.
— На ваш взгляд, каким образом сам человек может уберечь себя от заболевания туберкулезом?
— Здесь, наверное, я не открою ничего нового: соблюдать правила личной гигиены, вести здоровый образ жизни и выполнять все рекомендации врачей.
— Туберкулез считается болезнью нищеты.
— Это социальная болезнь. Однако данному заболеванию подвержены все слои населения. Важны защитные силы организма человека. Его иммунный статус. Но прежде всего рискуют заболеть лица, непосредственно общающиеся с больными с открытой формой туберкулеза. Способствует и наличие хронических заболеваний у человека, таких как язвенная болезнь желудка и двенадцатиперстной кишки, хронические бронхиты, легочные заболевания, болезни мочеполовой системы, диабет. Иммунодефицитные состояния увеличивают вероятность инфицирования. Неполноценное питание, алкоголизм, наркомания, курение снижают иммунитет организма. Питание больного туберкулезом должно быть сбалансированным по белкам, жирам и углеводам, с достаточным количеством витаминов и микроэлементов. И профессиональное лечение противотуберкулезными препаратами, другими средствами, назначенными лечащим врачом.

“Опасность заболеть подстерегает человека везде, где есть большая скученность людей”
— Почему больному туберкулезом разрешается лечиться дома? Он же является разносчиком инфекции! Может пойти в магазин, в кинотеатр, в поликлинику, в детский сад, в школу и заразить других.
— Источником инфекции может быть только больной активной формой туберкулеза, который выделяет бактерии. Он обязательно подлежит изоляции и лечению в условиях стационара. Однако тактика лечения каждого больного выбирается индивидуально, в зависимости от формы заболевания, условий проживания и т.д. Лечение может проводиться в условиях стационара, санатория, дневного стационара или амбулаторно. При лечении на дому больной должен соблюдать все меры безопасности и назначения врача. И потом, чтобы заболеть, необходим постоянный контакт с больным открытой формой туберкулеза на протяжении длительного времени. Разового контакта с больным для этого недостаточно.
— Но в том же метро мы постоянно не ездим с одними и теми же людьми, но оно считается местом повышенной опасности заболеть туберкулезом. Почему?
— Трудно сказать, заразился ли этот человек именно в метро или в другом месте, хотя метро действительно является местом повышенной опасности в этом смысле. Резко снизить риск заболевания туберкулезом в метро помогут маска, повязка, носовой платок, шарф, прикрывающие нос и рот.
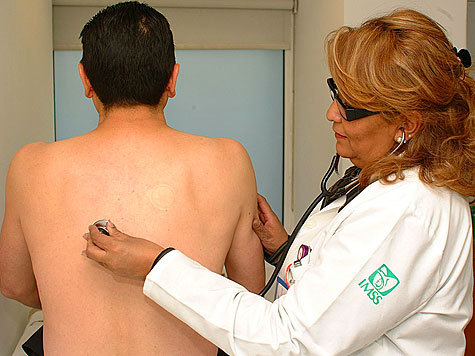
— Где еще поджидает опасность заболеть туберкулезом?
— Везде, где есть большая скученность людей. В принципе каждый взрослый человек инфицирован туберкулезной палочкой. И я, и вы. Мать-природа создала нас такими. Но заболевает не тот, кто заразился, а тот, у кого слабая иммунная система, или тот человек, который получил массивные дозы возбудителя туберкулеза при тесном общении с больным открытой формой.
— Чтобы не заболеть гриппом, в качестве профилактики врачи рекомендуют после прихода домой промывать нос, тщательно мыть руки. Достаточна ли такая процедура, чтобы оградить себя от туберкулеза?
— Все эти меры не лишние. Но если палочка попала в организм, она должна там размножиться, выделить свой токсин, внедриться. Входными воротами для гриппа является слизистая носа. Промывая слизистую носа даже обычной водой, инфекцию можно смыть и тем самым снизить риск заболеваемости. При заболевании туберкулезом палочка Коха проникает в более глубокие отделы верхних дыхательных путей: в бронхи, в легкие, что невозможно промыть.
— Достаточно ли финансов на профилактику туберкулеза? Можно ли сказать, что количество денег, а естественно, и внимания к этому опасному заболеванию в стране увеличивается? Как, например, к медицине.
— В Москве реализуется программа “Профилактика туберкулеза”, которой предусмотрено выделение финансовых средств на различные методы профилактики, лечения и борьбы с туберкулезом. Но очень важно иметь приемлемые жилищные условия, достаточно средств на полноценное питание и т.д.
— Если дать людям достаточно денег, хорошую квартиру и т.д., вашу службу можно упразднять?
— Без нашей службы, думаю, общество никогда не обойдется, так как медицина и ее основа — профилактика болезней нужны будут до тех пор, пока жив человек.
Опубликован в газете "Московский комсомолец" №25521 от 10 декабря 2010
Читайте также:


